모유 수유
Breastfeeding모유 수유 또는 수유는 인간의 모유를 아이에게 [1]먹이는 과정이다.모유는 모유로 만들 수도 있고 손으로 표현하거나 펌프질하여 아기에게 먹일 수도 있다.세계보건기구(WHO)는 모유 수유를 아기의 생후 1시간 이내에 시작하고 아기가 [2]원하는 만큼 자주 계속하도록 권장하고 있습니다.WHO를 포함한 보건 기관들은 6개월 동안만 [3][4][5]모유 수유를 할 것을 권고하고 있다.이것은 비타민 D를 제외한 어떤 음식이나 음료도 전형적으로 [6]주어지지 않는다는 것을 의미한다.WHO는 생후 첫 6개월 동안 모유 수유를 독점하고, 그 후 2년 [3][4]이상 적절한 보충 식품과 함께 모유 수유를 지속할 것을 권장합니다.매년 1억3500만 명의 아기 중 42%만이 생후 첫 1시간 이내에 모유를 먹이고, 38%만이 첫 6개월 동안 모유 수유를 하고, 58%가 2세 [3]이상까지 모유 수유를 계속하고 있습니다.
모유 수유는 영아용 조제 분유에 [4][7]없는 산모와 아기 모두에게 많은 이점이 있다.중저소득 국가에서 거의 보편적인 수준으로 모유 수유를 증가시키면 연간 약 82만 명의 5세 미만 어린이 사망을 막을 수 있다.[8]모유 수유는 개발도상국과 [3][4][9]: 13 선진국에서 아기에게 호흡기 감염, 귀 감염, 영아 돌연사 증후군(SIDS), 설사의 위험을 줄여줍니다.다른 이점들은 천식, [4][8]음식 알레르기, 당뇨병의 낮은 위험을 포함하도록 제안되었다.모유 수유는 또한 인지발달을 향상시키고 [3][10]성인기에 비만의 위험을 감소시킬 수 있다.
산모에게 주는 혜택은 분만 후 출혈 감소, 자궁 수축 개선, 산후 [4]우울증 감소 등이다.모유 수유는 생리의 재개를 지연시키고, 매우 특정한 상황에서는 수유성 [4][9]: 83 무월경이라고 알려진 현상이다.산모의 장기적인 혜택에는 유방암, 심혈관 질환, 당뇨병, 대사증후군, 류마티스 [4][8][9]: 13 관절염의 위험 감소가 포함된다.모유 수유는 영아용 [11][12]조제분유보다 비용이 덜 들지만, 엄마가 수입을 올리는 능력에 미치는 영향은 보통 두 가지 수유 [13]방법을 비교하는 계산에 반영되지 않는다.
모유 공급이 발달하고 유아가 흡-삼월-호흡 [9]: 50–51 패턴을 배우면 모유는 각각 30-45분 동안 지속될 수 있습니다.그러나 모유 공급이 증가하고 유아가 더 효율적으로 우유를 먹일 수 있게 되면,[9]: 50–51 수유 기간이 짧아질 수 있습니다.나이가 많은 아이들은 음식을 덜 [14]먹을 수 있다.직접 모유 수유가 불가능할 때, 젖을 짜내거나 젖을 비우기 위해 펌프질을 하는 것은 엄마가 막힌 모유관과 유방 감염을 피하고, 모유 공급을 유지하며, 발육을 해결하고,[1][15][16][9]: 55, 63–67 나중에 아기에게 먹일 수 있는 모유를 제공하는데 도움을 줄 수 있다.모유 수유를 허용하지 않는 의학적 상태는 드물다.[4]특정 레크리에이션 약을 복용하는 산모들은 모유 수유를 해서는 안 되지만, 대부분의 약은 모유 [9]: 17 수유와 호환된다.현재의 증거는 COVID-19가 [17]모유를 통해 전염될 가능성이 낮다는 것을 보여준다.담배를 피우고 제한된 양의 알코올 및/또는 커피를 마시는 것은 모유 [18][19][20]수유를 피할 이유가 되지 않습니다.
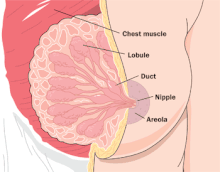
유방 발육은 사춘기에 덕트, 지방세포,[9]: 18–21 결합조직의 성장과 함께 시작된다.가슴의 궁극적인 크기는 지방세포의 수에 따라 결정된다.유방의 크기는 모유 수유 능력이나 모유 [9]: 18–21 생산량과 관련이 없다.젖산생성이라 불리는 우유 생산 과정은 3단계로 이루어집니다.첫 번째 단계는 임신 중에 이루어지며, 유방의 발달과 체적은 [9]: 18–21 낮지만 영양이 풍부한 걸쭉하고 초기 형태의 우유인 코스트럼의 생성을 가능하게 한다.아기와 태반의 탄생은 모유 생산의 2단계 시작을 촉발하고, 며칠 동안 모유가 들어오게 한다.모유 생산의 세 번째 단계는 몇 주에 걸쳐 점진적으로 이루어지며, 주로 유아의 음식 수요에 의해 지역(유방)에서 조절되는 완전한 모유 공급으로 특징지어집니다.이것은 태반이 [9]: 18–21 [21]전달된 후에 자연적으로 발생하는 호르몬 피드백 고리에 의해 중앙에서 (뇌에서) 조절되는 유산 발생의 두 번째 단계와는 다릅니다.
전통적으로 임신 후에 수유가 이루어지지만, 임신하지 않은 경우 호르몬 치료와 유두 자극으로 수유를 유도할 수도 있다.이 주제에 대한 자세한 내용은 섹션 5.4 "유기 수유" 또는 수유 위키피디아 문서에서 찾을 수 있습니다.
젖형성I 및 임신의 기타 변화
임신 16주 무렵부터 시작되는 임신의 변화는 수유를 위한 유방을 준비시킨다.락토제네시스I로 총칭되는 이러한 변화는 태반과 뇌에 의해 생성된 호르몬, 즉 임신 기간 동안 점진적으로 증가하는 에스트로겐, 프로게스테론, 프로락틴에 의해 유도되며 치조 조직의 구조적 발달과 콜로스트럼의 [9]: 18–21 [22][23]생성을 초래한다.프로락틴이 우유 생산에서 지배적인 호르몬인 반면, 임신 중 높은 수치인 프로게스테론은 유방의 프로락틴 수용체를 차단하여 임신 [9]: 18–21 [21][24]중 우유가 들어오는 것을 억제합니다.
다른 많은 생리학적 변화들은 프로게스테론과 에스트로겐의 통제하에 일어난다.이러한 변화는 혈관의 확장, 자궁으로의 혈류 증가, 포도당의 가용성 증가(태반을 통해 태아에게 전달됨), 그리고 유두와 유륜의 어두운 색소 침착의 증가를 포함하지만 이에 국한되지 않는다.임신 중.[9]: 18–21 [25][26]
유산생성I
분만 3단계는 출산부터 태반 분만까지의 기간으로 보통 30분 [27]미만이다.태반의 분만은 태반 [27][9]: 18–21 [24]호르몬의 급격한 감소를 일으킨다.특히 프로게스테론에서 이러한 감소는 프로락틴이 유방에 있는 수용체에서 효과적으로 작용하도록 하고, 앞으로 며칠 동안 우유가 들어올 수 있게 하는 일련의 변화를 이끈다; 이러한 변화는 총칭하여 락토제네시스 [9]: 18–21 [24][28]II로 알려져 있다.락토제네시스II가 [9]: 18–21 발생함에 따라, 콜로스트럼은 다음 며칠간 계속 생산된다.우유는 배송 후 5일 이내에 "입고"될 수 있지만, 이 과정은 [9]: 18–21 [24]아래 프로세스(하위 섹션 - "입고 지연")에 설명된 여러 가지 요인으로 인해 지연될 수 있습니다.임신, 분만, 분만 중 자궁의 평활근 수축 신호를 보내는 옥시토신도 모유 [27][24]수유 과정에 관여한다.옥시토신은 또한 유관과 폐포를 둘러싸고 있는 띠 모양의 세포의 평활근층을 수축시켜 유관을 통해 새로 생산된 우유를 수축시키고 유두를 [9]: 18–21 [24]통해 배출합니다.이 과정은 우유 토출 반사,[9]: 18–21 즉 실망으로 알려져 있다.젖과 자궁에서의 옥시토신의 이중 활성 때문에, 모유 수유하는 산모들은 처음 며칠에서 몇 [24]주 동안 모유 수유 시 자궁 경련을 경험할 수도 있다.
유산 생성 III
프로락틴과 옥시토신은 처음에는 우유 공급을 확립하는 데 필수적이지만 일단 우유 공급이 잘 되면 생산되는 우유의 양과 함량을 [9]: 18–21 [21]국소적으로 조절한다.모유 수유 중인 산모들이 평균적으로 프로락틴 수치가 높지만, 프로락틴 수치 자체는 모유 [9]: 18–21 용량과 관련이 없습니다.이 단계에서는 젖가슴에서 젖이 배출되면서 모유의 생산이 촉진된다.우유 공급을 유지하는 유일한 방법은 젖을 자주 빼는 것이다.유방의 배수가 드물거나 불완전한 경우 폐포로의 혈류를 감소시키고 우유를 생산하는 세포에 [9]: 18–21 [21][24][9]: 72–80 우유를 적게 생산하도록 신호를 보냅니다.
모유

모유의 함량은 영양 성분과 생체 활성 성분, [9]: 10–14 즉 영양 밖에서 영아를 돕는 효소, 단백질, 항체, 신호 분자의 두 가지 다른 범주로 논의되어야 합니다.
영양 성분
모유에서 의도된 영양소 함량의 패턴은 비교적 일치한다.모유는 엄마의 혈류와 신체 저장고에 있는 영양소로 만들어진다.아기의 성장과 [9]: 10–14 [30]발육에 필요한 지방, 당분, 수분, 단백질의 최적의 밸런스를 가지고 있습니다.임신 연령, 영아 연령, 산모 연령, 산모 흡연, [9]: 10–14 [31]영아의 영양 요구 등 다양한 요인이 모유의 영양 구성에 영향을 미칠 수 있다.
생산되는 우유의 첫 번째 유형은 코스트럼이라고 불립니다.각 수유 중에 생성되는 고로스트럼의 양은 신생아의 위 크기에 적합하며 열량적으로 [9]: 27–34 [32]생후 첫 며칠 동안 신생아를 수유하기에 충분하다.임신 중과 출산 후 첫 날 생산되는 콜로스트럼은 단백질과 비타민 A, B12, K가 풍부하여 유아의 성장, 뇌 발달, 시력, 면역체계, 적혈구, 응고 [33][34][35][36]캐스케이드를 지원합니다.모유는 또한 망막과 신경 발달에 [37]도움을 주는 긴 사슬의 다불포화 지방산을 가지고 있습니다.콜로스트럼의 열량은 약 54Cal/100mL입니다.[38]두 번째 타입의 우유는 초유에서 성숙한 모유로 이행할 때 생산되는 과도기 우유입니다.모유가 몇 주 동안 숙성됨에 따라 우유의 단백질 함량은 평균적으로 [9]: 10–14 감소한다.모유의 열량은 유아의 열량 요구량을 반영하며,[9]: 10–14 12개월 후에 꾸준히 증가한다.모유 수유 첫 12개월 동안의 모유 열량은 대략 58-72Cal/100mL입니다.48개월 후의 열량은 약 83~129Cal/100mL이다.[9]: 10–14
엄마가 젖을 충분히 공급받고 아기에게 젖을 먹일 때, 가장 먼저 분비되는 우유를 포우유라고 합니다.포우유는 전형적으로 얇고 칼로리가 적다.뒤이어 나오는 후유는 칼로리와 지방이 [39]: 239 풍부합니다.
만약 엄마 자신이 비타민이 부족하지 않다면, 비타민 D를 제외하고 모유는 보통 아기의 필요를 충족시켜준다.CDC는, 국립 보건원(영국), 캐나다 Paediatric 협회 미국 소아과 학회, 그리고 미국 아카데미 가족 의사의 모두는 모유만 비타민 D의 적절한 양을 가진 영유아들을 제공하지 않는다, 매일 400IU비타민 D와 함께 그들의 유아들을 보충하기 위해 부모들에게 권유하다는데 동의한다.[40][41][42][43][44][45]이 양의 비타민 D를 모유 수유 아기에게 제공하면 비타민 D 부족률(25µ로 정의)이 감소하는 것으로 나타났습니다.OH 비타민 D < 50 nmol/L).그러나 가장 최근의 Cochrane Review에서는 이 양이 비타민D 결핍률을 감소시켰는지 여부를 판단할 수 있는 충분한 증거가 없었다(25µ로 정의됨).OH 비타민 D < 30 nmol/L) 또는 구루병.[46]만삭의 유아들은 일반적으로 철분 보충이 필요하지 않다.출생 시 코드의 클램핑을 1분 이상 늦추면 첫해 [9]: 50–51 [47]유아의 철분 상태가 개선됩니다.생후 약 6개월에 보완식품이 소개될 때, 부모들은 철분 [9]: 50–51 [47]저장고를 유지하기 위해 철분이 풍부한 음식을 선택해야 한다.
생물 활성 함량
모유의 영양학적 이점 외에도, 모유는 또한 효소와 항체, 그리고 아기의 성장과 [9]: 10–14 발달을 돕는 다른 물질들을 제공합니다.모유의 생체 활성 구성은 또한 유아의 필요에 따라 변화합니다; 예를 들어, 유아가 상부 호흡기 감염에서 회복하고 있을 때, 국소 신호는 유아의 면역 체계를 [9]: 10–14 [48]돕기 위해 면역 세포와 단백질의 통과를 증가시킵니다.
임신 중과 출산 후 첫 날 동안 생성되는 고로스트럼은 소화가 잘 되고 유아에게 조기 [9]: 27–34 [34]변을 보게 하는 설사약 성질을 가지고 있다.이것은 과도한 빌리루빈의 배출을 도와 [9]: 34–47 황달을 예방하는 데 도움이 됩니다.코스트럼은 또한 유아의 위장관을 이물질과 세균으로부터 보호하는 데 도움을 주는데, 이것은 아기가 엄마가 먹은 음식에 민감하게 반응하고 설사병의 [9]: 10–14 [24]위험을 감소시킬 수 있다.태반을 통해 일부 항체(IgG)를 공급받았지만, Colostrum에는 신생아의 새로운 물질인 분비성 면역글로불린 A(IgA)가 포함되어 있습니다.IgA는 [9]: 10–14 [24][49]세균의 공격을 받기 쉬운 목, 폐, 장의 점막에 있는 세균을 공격하는 역할을 한다.또한, 코스트럼과 성숙한 모유는 음식에 대한 위장 알레르기, 꽃가루와 같은 공기 입자에 대한 호흡기 알레르기, 그리고 천식과 [9]: 10–14 [24]습진과 같은 다른 아토피 질환의 위험을 감소시키는 많은 항산화 및 항염증 효소와 단백질을 포함합니다.
과정
개시
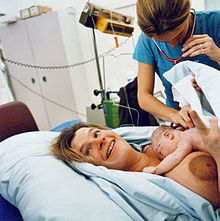
산모는 [27][9]: 27–34 [50][51][52]생후 1시간 이내에 수유를 시작하는 것이 좋습니다.피부 간 접촉과 모유 수유는 생후 즉시 시작할 수 있으며 [9]: 27–34 [52]생후 최소 1시간 동안 지속되어야 합니다.일반적으로 캥거루 케어 또는 산후 바로 동안의 "골든 아워"로 알려진 이 유아-엄마 상호작용 기간은 산모와 아기 모두의 모유 수유 행동을 돕고 [9]: 27–34 [53]영아에게 본능적인 모유 수유 행동을 장려하는 것으로 생각됩니다.엄마 피부에 바로 착안한 신생아는 선천적으로 젖을 물고 수유를 시작하는 본능을 가지고 있는데, 보통 태어난 지 1시간 이내에 수유를 시작합니다.이 "골든 아워"에 모유 수유를 성공시키면 퇴원 [9]: 27–34 시 모유 수유가 성공할 가능성이 높아집니다.
제왕절개 [9]: 27–34 [54]수술로 아기가 태어나더라도 피부 대 피부 산모 접촉은 여전히 이루어져야 한다.아기는 수술실이나 회복실에서 산모에게 안긴다.엄마가 아기를 즉시 안아줄 수 없는 경우, 가족 구성원은 엄마가 아기를 안아줄 수 있을 때까지 피부 대 피부 관리를 제공할 수 있습니다.
가슴 크롤
유니세프에 의해 인용된 연구에 따르면, 아기들은 자연스럽게 첫 모유 수유를 하게 되는 과정을 따른다.태어난 지 얼마 되지 않아 아기는 긴장을 풀고 팔, 어깨, 머리를 조금씩 움직인다.엄마의 복부에 올려놓으면 아기는 젖가슴[53] 쪽으로 서서히 다가가 젖을 먹이기 시작합니다.젖을 먹인 후 아기가 쉬는 동안 젖을 물고 있는 것은 정상입니다.이것은 때때로 식욕부진으로 오인된다.방해를 받지 않으면 모든 아기는 이 과정을 따릅니다.서둘러 유아를 안아 젖으로 옮기거나 체중 측정을 위해 유아를 제거하는 등의 과정을 방해하면 이후 [55]수유를 복잡하게 만들 수 있습니다.체중 측정, 목욕, 바늘 꽂기, 안구 예방 등의 활동은 [56]첫 번째 식사 후까지 기다린다.
조산아 또는 저음아
누가 일찍(37주 전에) 태어난 어린이들은, 아이들이 초기 기간(37weeks–38주와 6일)에서 태어났고, 아이들은 다운 증후군이나 뇌 중풍 같은 신경학적 조건 같은 염색체 이상과 같은 낮은 근육 톤, 채로 태어나는 탄생 직후 유방 피드 시작하기가 어려울 수 있다.[9]:34–47[57][58]이러한 후기 조기(34주 –36주 및 6일)와 조기(37주 –38주 및 6일) 영아는 모유 수유 중단과 불충분한 우유 섭취의 합병증(예: 탈수, 저혈당, 황달 및 과도한 체중 감소)[59] 모두에 대한 위험이 증가한다.그들은 종종 임신한 아기처럼 먹이를 먹을 것으로 예상되지만,[59] 그들은 충분한 먹이를 먹을 힘과 체력이 떨어집니다.
관례상, 그러한 아이들은 모유를 흡입하고 삼킬 수 있는 만족스러운 능력을 기를 때까지 튜브, 보조 간호 시스템, 병, 숟가락 또는 컵을 통해 표현된 모유나 다른 보충 사료를 먹이는 경우가 많다.선택된 수유 방법에 관계없이, 산모로부터의 모유 수유는 미숙아의 두뇌 발달에 중요하며, 수유를 위한 표준화된 프로토콜을 가진 NICU는 이러한 [39]: 502–545 유아들의 위험한 위장 감염(괴사화 장염)으로부터 보호된다.성공적인 결과를 얻으려면 빈번한 모유 수유 및/또는 소량의 보충제가 필요할 수 있습니다. 모유 펌프 및/또는 손 표현은 종종 [59]산모의 가슴에 적절한 자극을 제공하는 데 도움이 됩니다.
모유 수유를 시작하는 것은 특히 34주 이전에 태어난 유아의 산모에게 어려울 수 있습니다. 유방이 아직 발달하고 있을 수 있기 때문입니다(Lactogenesis I에서 "모유 수유 생리학" 참조).또한, 산모와 영아의 분리 및 NICU의 스트레스 받는 환경도 모유 수유의 장벽입니다.NICU에서 수유 전문가를 이용할 수 있는 것은 그들의 우유 [39]: 502–545 공급을 확립하려는 산모들에게 도움이 될 수 있다.또한 피부 대 피부 관리(캥거루 케어)는 산모와 [39]: 502–545 아기 모두에게 안전하고 유익한 것으로 나타났습니다.캥거루 케어는 신생아의 심장 박동수와 같은 생명 징후를 안정시켜 체온을 조절하는 [39]: 502–545 데 도움을 주는 자연 따뜻한 환경을 제공합니다.그것은 또한 엄마의 우유 공급의 발달을 향상시키고 정신 건강에 [9]: 34–47 이로울 수 있기 때문에 산모에게도 이롭다.
타이밍.
신생아는 보통 1시간에서 3시간 또는 처음 2주에서 [27][9]: 27–34 [9]: 50–51 [60]4주마다 배고픔 신호를 나타내며 24시간마다 8에서 12번 먹이를 주어야 한다.신생아는 위 용량이 [61]약 20ml로 작습니다.모유의 생산량은 첫 번째 분유라는 점에서 유아의 요구를 충족시키는 데 맞춰져 있다. 즉, 초유는 농축되어 있지만 아주 적은 양으로 생산되며, 점차적으로 증가하는 유아의 [9]: 27–34 [49]위 용량을 충족시키기 위해 부피가 증가한다.
많은 신생아들은 보통 각 유방에 10분에서 15분 동안 먹이를 먹지만, 젖은 신생아의 각성과 [9]: 50–51 [62]효율에 따라 최대 45분까지 지속될 수 있습니다.
부모가 영양 흡인과 비 영양 흡인의 차이를 인식하는 것은 중요하다.영양 흡인은 느리고 리드미컬한 패턴을 따르며, 제비당 1~2개씩 흡인합니다.비영양 흡인은 제비가 거의 없는 빠른 속도의 흡인 패턴입니다.이러한 제비 패턴은 사료의 시작 및/또는 끝에서 종종 관찰됩니다.이 패턴은 사료 시작 시 모유 방출을 유발하며, 사료 종료 시 모유 [9]: 27–34 속도 저하로 인해 유아가 피로하거나 느긋해지는 신호일 수유 시작 시 모유 방출을 유발한다.
지속시간 및 독점성
하지만 질병 관리 예방, 국립 보건원에 캐나다 소아 학회, 미국 소아과 학회, 그리고 미국 아카데미에 가족 의사의, 의학적으로 contraindicated 독점적으로 출산 후 6개월 동안 모유를 수유하는 세계 보건 기구 추천한 수많은 의료 기관이다.[3][9]:15–17[63][64][65][66][4][67][68][69][70][71][72]배타적 모유 수유는 "유아가 비타민, 미네랄 및 [9]: 15–17 [56]약물을 제외한 어떤 종류의 보충물(물, 주스, 비인간 우유 및 식품 없음)도 섭취하지 않은 상태에서 우유를 섭취하는 것"으로 정의된다.인간 기증자의 모유 보충은 아래에 설명된 [73]바와 같이 일부 특정 경우에 표시될 수 있습니다.생후 약 6개월에 고형물이 투입된 후에는 모유 수유를 계속하는 것이 좋습니다.미국 소아과학회는 아기들에게 최소한 12개월까지, 혹은 엄마와 아이 둘 다 원한다면 [9]: 15–17 [4]더 오래 모유를 먹일 것을 권고한다.세계보건기구(WHO)의 가이드라인은 "2세 [50][74]이상까지 주문형 모유 수유를 자주 할 것"을 권고하고 있다.
장기 모유 수유는 생후 12개월 또는 24개월 이후에 모유 수유를 하는 것을 의미한다.미국, 캐나다, 영국 같은 서구 국가에서는 모유 수유가 비교적 드물고 [75][76]비난을 불러일으킬 수 있다.
미국에서는 아기의 22.4%가 12개월 동안 모유 수유를 하는데, 이는 미국 소아과학회가 권장하는 최소 시간입니다.인도에서는 엄마들이 보통 2~3년 [77]동안 모유를 먹인다.
보충
보충제는 [9]: 34–47 [78]생후 첫 6개월 동안 모유뿐만 아니라 유아에게 젖을 먹이기 위해 추가적인 우유 또는 유체 제품을 사용하는 것으로 정의됩니다.모유수유의학회는 반드시 의학적인 [78]징후가 아닌 이유로 조제분유와 모유를 혼합하여 사용하는 것이 아니라 의학적으로 지시되었을 때만 보충할 것을 권고한다.보충을 위한 몇 가지 의학적 징후는 저혈당, 탈수, 과도한 체중 감소 또는 저체중, 그리고 유아의 황달, 진정한 저분유 공급, 개입으로 완화되지 않는 심각한 유두 통증, 그리고 아래에 설명된 [9]: 34–47 [78]바와 같이 모유 수유에 대한 의학적 금지를 포함한다.모유 생산을 촉진하고 모유 [79]수유 관계를 유지하기 위해 보충 수유 시스템을 통해 모유에 보충제를 공급할 수 있다.배뇨감소, 점막건조증, 지속적인 배고픔의 징후 등 섭취부족 징후가 조기에 발견되면 적극적인 보완을 원하는 부모도 있을 수 있다.이러한 징후가 발견되면 모유수유 전문가나 소아과 의사가 모유수유에 대한 진단을 받아 증상의 진짜 원인을 파악하고 [78]보충의 필요성을 판단하는 것이 중요합니다.이러한 증상은 유방의 모유 전달이 잘 되지 않아 걸쇠 조절로 해결할 수 있는 경우가 많지만, 모유 수유와 무관한 다른 과정으로 인해 발생하는 경우도 있으므로 평가가 필요하다.[9]: 72–73 조제 분유를 사용한 보충은 6개월의 배타적 모유 수유 비율 감소와 전반적으로 모유 [78]수유 기간의 감소와 관련이 있다.
무엇을 보충할 것인가에 있어서, 첫 번째 선택은 항상 엄마 자신의 모유이며,[9]: 34–47 [78] 의학적인 금기사항을 사용하지 않는 것이다.두 번째로 좋은 보충 방법은 저온 살균된 기증자 [9]: 34–47 [78]우유입니다.마지막으로, 모유 또는 기증자의 모유가 [9]: 34–47 [78]선택사항이 아닌 경우 보충을 위해 특정 조제식을 사용할 수 있다.이것은 갈락토오스혈증과 [9]: 15–17 [78]같은 유아 대사 질환의 경우일 수 있다.모유 수유의학회는 보충제를 의학적으로 지시하고 소아과 의사나 가정의사와 같은 의료 전문가가 감독하는 경우 및 수유 상담사(CLC 또는 IBCLC)[9]: 34–47 와 상담한 후에만 사용할 것을 권장합니다.충분한 유방 자극이 없다면 보충제는 모유 생산을 줄일 수 있기 때문에 지속적인 모유 수유를 원할 경우 펌핑이 필요할 수 있습니다.
기증자의 모유 사용에 대한 지표는 미국 소아과학회(AAP)에 의해 매우 밀접하게 정리되어 있다.AAP는 1500g(약 3lb 5oz) 미만으로 태어난 영아에게 [73]모유를 제공하면 심각한 장내 감염인 괴사성 장염의 발생률을 낮추는 데 도움이 되기 때문에 모유를 우선적으로 사용할 것을 권고하고 있다.
위치
젖꼭지 통증을 예방하고 아기가 충분한 [9]: 27–34 [9]: 50–51 [80]분유를 섭취할 수 있도록 효과적인 위치와 걸기 위한 기술이 필요합니다.
아기들은 여러 위치에서 성공적으로 유방을 붙잡을 수 있다.각각의 아기는 특정한 자세를 선호할 수 있다."축구 홀드"는 아기의 다리를 엄마 옆에 놓고 아기는 엄마 쪽을 향하게 합니다."요람" 또는 "십자체"를 사용하여, 엄마는 팔의 구부러진 부분에 있는 아기의 머리를 지탱합니다."크로스오버" 홀드는 엄마가 반대 손으로 아기의 머리를 받친다는 점을 제외하고는 크래들 홀드와 유사합니다.엄마는 아기를 [81]옆에 눕히고 눕히거나 뒤로 눕히는 자세를 선택할 수 있다.
부모-유아용 다이야드가 가장 편한 위치에 관계없이 모든 위치의 몇 가지 구성요소가 있어 래치를 성공적으로 고정할 수 있습니다.중요한 요소 중 하나는 모성애의 편안함이다.산모는 모유 수유를 할 때 편안해야 하며 필요에 따라 등과 발, 팔을 베개로 받쳐줘야 한다.또한, 빗장 과정을 시작할 때, 유아는 "엄마와 복부"로 기억될 수 있는 엄마를 향해 복부를 정렬하고 엉덩이, 어깨 및 머리를 정렬해야 한다.이 정렬은 적절하고 효율적인 삼키기 [9]: 27–34 역학을 촉진하는 데 도움이 됩니다.
래치
걸쇠는 젖을 먹이는 동안 아기가 젖에 고정되는 것을 말합니다.
해부학적 및 반사적
유륜에 위치한 몽고메리의 글랜드라고 불리는 피지샘은 유두를 잠그는 동안 윤활하고 보호하는 기름진 액체를 분비합니다.분비선의 눈에 보이는 부분은 피부 표면에서 작고 둥근 [9]: 18–21 돌기로 볼 수 있다.뿌리 반사는 입을 크게 [83]벌리고 젖가슴 쪽으로 돌아서는 아기의 자연스러운 성향입니다.걸쇠를 준비할 때, 엄마들은 아기의 인중과 윗입술과 코 사이의 부위를 젖꼭지로 부드럽게 쓰다듬어 아기가 입을 크게 [82]벌리도록 유도함으로써 이 반사를 활용해야 한다.유아가 깊게 잠그는 것을 돕는 한 가지 방법은 가슴 조직을 "U" 또는 "햄버거" 모양으로 압축하여 유아가 가슴 조직을 입에 넣을 수 있도록 하는 것입니다.이는 엄지와 손가락을 각각 아기의 코와 입에 맞추고 이 그립을 사용하여 유방 [82]조직을 압박함으로써 이루어집니다.
유아를 걸쇠에 끼우기 위해
만약 신생아가 달라붙는 데 도움이 필요한 것처럼 보인다면, 산모는 먼저 유아가 턱을 젖으로 가져가는 것을 돕는 것에 집중해야 합니다.이는 깊이 있는 비대칭 래치를 용이하게 하며, 유아가 목을 펴고 이마를 뒤로 젖혀 깊은 래치를 유지하고 삼킬 [85]수 있도록 도와줍니다.
잘 잠긴 깊은 래치의 징후
좋은 빗장은 젖꼭지 외에 유륜이 다량 아기의 입안에 있습니다.유아의 입 양쪽에 보이는 유륜의 양은 비대칭이어야 한다. 즉, 유륜의 "하단"의 대부분이 유아의 입 안에 있어야 하며 유륜의 "상단"이 훨씬 더 많이 보여야 한다.이 자세는 젖꼭지를 아기의 입천장 쪽으로 향하게 하는 데 도움이 되며,[84] 유아가 우유를 더 많이 섭취할 수 있도록 도와줍니다.아기의 입술은 [86][87]날개가 있어야 한다.목을 길게 하여 삼키기 쉽게 하고 턱은 유방에 가깝고 이마, 코는 [84]유방에서 멀리 떨어져 있어야 한다.걸쇠가 잘 채워지는 또 다른 징후는 유아의 볼 윤곽이다.[88] 볼은 입 가장자리가 움푹 패이거나 주름이 잡히지 않고 입 가장자리까지 둥글게 만들어야 한다.이것은 효과적인 흡인 역학의 좋은 지표이다.또한 깊은 래치를 달성하기 위해서는 유아의 입을 140도 이상 크게 [26]벌려야 한다.
래치가 낮고 얕은 징후

느슨하고 얕은 래치는 유아의 젖꼭지 근처 또는 유두에 래치가 걸려 있어, 래치 중에 모체가 심한 통증을 느끼며,[89] 유아가 유방에서 해방되면 통증이 완화됩니다.유아가 유방에 있는 동안, 얕은 걸쇠의 첫 번째 지표는 유륜이 유아의 입 밖으로 크게 보이는 것과 좁은 [84]입각이다.유아가 젖가슴 쪽으로 빗장을 걸 때 위치 불량으로 인해 추가적인 징후가 나타납니다.만약 유아가 이마나 이마로 리드한다면, 그들은 목을 구부릴 가능성이 있습니다; 이 걸쇠 메커니즘은 젖꼭지가 아래로 향하게 하고 빨 [89]때 경구개 부분을 치게 합니다.코와 이마가 유방에 가깝고 턱이 [84]유방에 가깝다는 것을 외견상 알 수 있다.또한 이러한 목의 굴곡은 정상적인 삼키기 메커니즘을 방해하여 유아가 효율적으로 [84]음주를 하지 못하게 합니다.이 얕은 빗장은 적절하게 삼킬 수 없을 뿐만 아니라, 유두 뒤의 선 조직을 적절히 압박하고 우유 흐름을 자극하는 것을 막습니다. 따라서, 유아는 더 많은 흡인을 가하기 시작할 수 있습니다. 이것은 볼이 움푹 패이거나 볼을 [9]: 27–34 [84]빨아들이는 것으로 외적으로 나타납니다.
하강 반사
아기가 젖을 빨면 젖꼭지를 향해 우유를 짜낸다.이것은 실망 반사라고 불립니다.어떤 여성들은 아무 것도 경험하지 못한다고 말하는 반면, 다른 여성들은 때때로 꽤 강한 것으로 묘사되는 따끔따끔한 느낌을 보고한다.아기는 빠른 흡입에서 깊은 리듬의 제비로 바뀌면서 우유 흐름의 시작에 반응하는 것을 볼 수 있다.때때로 감기가 너무 강해서 아기가 튀고 기침을 하고 엄마는 흐름이 덜 강해질 때까지 아기를 그녀의 가슴에서 잠시 떼어내야 할 수도 있다.또한 엄마가 아기의 울음소리를 듣거나 심지어 아이 생각만 할 때 우유가 갑자기 떨어질 수도 있다.예상치 못한 우유 [90][91]흐름을 흡수하기 위해 수유 패드를 만들거나 구입할 수 있습니다.
모유 수유의 문제
역유두
역유두를 가진 산모의 유아는 약간의 추가 노력으로 여전히 잘 잠글 수 있다.여성 중에는 자극을 받으면 젖꼭지가 곧게 서게 되는 경우가 있습니다.다른 여성들은 변형된 모유 수유 기술을 필요로 할 수 있고, 어떤 여성들은 [92][93]유두를 노출시키기 위해 유두 껍질, 변형된 주사기 또는 유방 펌프와 같은 추가 장치가 필요할 수 있다.La Leche League와 Toronto Public Health는 임신 중 또는 출생 후 초기에도 사용할 수 있는 몇 가지 기술을 제공하며, 이는 젖꼭지를 평평하게 하거나 뒤집게 [92][93]하는 데 도움을 줄 수 있다.
유화기 사용
세계보건기구의 성공적인 모유수유를 위한 10단계는 아기에게 젖꼭지를 먹이는 것을 완전히 자제할 것을 권고하고 있다.2016년 연구에 대한 대규모 리뷰에서는 출생 후 또는 수유가 확립된 후 젖꼭지 사용이 생후 최대 4개월까지의 단독 및 부분 모유 수유 기간에 유의미한 영향을 미치지 않았다고 보고되었다.그러나 CDC는 현재(2022년) 젖꼭지 조기 사용은 모유 수유의 성공에 부정적인 결과를 초래할 수 있으며 모유 수유가 [94][95][96]확고해질 때까지 연기해야 한다고 보고하고 있다.

강직증
"혀-타이"라고도 불리는 강직성 결손증은 얕은 빗장, 우유 전달 불량, 그리고 모유 [9]: 34–47 수유에 대한 다른 문제들을 야기할 수 있습니다.혀끈에는 두 가지 종류가 있습니다; 앞쪽 혀끈은 소대로 알려진 조직의 띠가 혀의 수직 움직임을 제한하고 유아가 가슴과 젖꼭지를 [9]: 34–47 연구개 안으로 누르는 것을 막으면서 입의 밑부분에 혀를 부착할 때 발생합니다.후설태는 검사에서만 느낄 수 있는 조직의 띠로, 모유 수유에 대한 영향은 전방보다 [9]: 34–47 덜하다.만약 제대로 붙잡을 수 없는 것이 강직증과 관련이 있다고 판단되면, 소대를 클립하는 간단한 외과적 시술로 [9]: 34–47 [98][99][100][101]상태를 교정할 수 있다.모유 수유의학 아카데미와 호주 치과 협회는 구강 넥타이 수술의 [102][103][104][105]증가 추세에 대해 우려를 제기했는데, 그 이유는 혜택의 질이 낮거나 일관성이 없거나 뒷받침이 되지 않는다는 증거 때문이다.
통합
응집이란 모유 생산 세포와 [9]: 55 [16]도관을 둘러싸고 지탱하는 조직 내 체액의 축적으로 인해 유방 조직이 붓고 늘어나는 것을 말한다.임신은 우유가 들어올 때 그리고 이유 [9]: 55 [106]과정 중에 가장 자주 발생한다.우유가 들어오면서 여러 가지 과정이 일어납니다.임신 말기에는 유방에 공급되는 혈관이 확장되어 조직이나 간질 [16]공간으로 누출될 수 있습니다.또한, 신생아의 탄생은 태반을 통해 태아에게 산소와 영양분을 공급하기 위해 사용되었던 여분의 액체를 하역하고 우유를 만드는 과정을 시작하기 위해 유방에 추가 액체를 공급하기 위한 대규모 유체 이동이 뒤따른다.이러한 체액의 변화는 종종 이러한 과도한 체액의 일부가 유방 [9]: 55 조직으로 누출되는 결과를 초래합니다.마지막으로, 우유가 들어오는 것은 불편할 정도로 포만감을 줄 수 있고, 이는 앞서 언급한 유방 조직에 체액이 축적되는 것과 결합되어 심한 [16][9]: 55 통증을 일으킬 수 있습니다.만약 모유 수유가 갑자기 중단된다면 여성의 가슴은 발작하기 쉽다.불쾌감을 완화하기 위해 소량을 펌핑하는 것은 젖을 덜 생산하도록 점차적으로 단련하는 데 도움이 된다.현재 발작 예방을 위한 안전한 약은 없지만, 냉찜질과 이부프로펜은 통증과 붓기를 완화시키는 데 도움이 될 수 있습니다.가슴을 비우면 통증이 사라진다.증상이 지속되고 편안함이 도움이 되지 않는 경우 여성은 유관이 막히거나 감염이 있을 가능성을 고려하여 의사의 [107]치료를 받아야 합니다.
유두통
매우 흔하지만, 유두 통증과 유두 외상(균열, 개방성 흉터)은 종종 얕은 빗장이나 평가 및 고정할 [9]: 34–47 수 있는 다른 근본적인 문제의 징후이기 때문에 표준화해서는 안 된다.유두통증의 다른 원인에는 얕은 빗장 외에도 피부감염이나 염증, 혈관경련 또는 유방의 레이노증후군과 동등한 것, 유방염, 폐색관, 유두블레 [39]: 572–593 [108]등이 있습니다.가슴 깊은 곳의 문제로 인한 통증은 [39]: 572–593 유방의 신경 경로로 인한 유두통증도 동반될 수 있다.이러한 많은 원인의 심각성 외에도, 젖꼭지 통증은 모유 수유를 중단하는 일반적인 이유이기 때문에 젖꼭지 통증을 경험하는 산모들을 [39]: 572–593 [108]평가하는 것이 중요하다.
우유 '입고' 지연
보통 생후 3일 후에 우유가 들어오는 반면, 우유가 늦어지는 데는 여러 가지 이유가 있습니다.이러한 지연의 위험 요인에는 모성 당뇨병, 스트레스 분만, 태반 유지, 장기 분만 및 제왕절개 [39]: 84 [16][9]: 34–47 분만이 포함됩니다.모유가 늦게 들어오는 것을 경험하는 산모는 수유 전문가와 소아과 의사와 상의해야 합니다. 왜냐하면 그들은 아기가 살이 찌는 것을 돕기 위해 보충하고 모유가 더 빨리 그리고 [9]: 34–47 더 많이 들어오도록 펌프질을 해야 할 수도 있기 때문입니다.
저우유 공급
모유 공급량은 아기의 우유 수요에 따라 증가하며, 모유가 [9]: 18–21 [9]: 27–34 [21][9]: 72–80 [109]유방에 남아 있게 되면 감소한다.낮은 우유 공급을 고려할 때, "인식된 낮은 우유 공급"과 "진정한 낮은 우유 공급"의 차이를 고려하는 것이 중요합니다.인식된 낮은 우유 공급은 다양한 이유로 엄마들이 아기에게 [9]: 72–80 먹일 만큼 충분한 우유를 만들고 있지 않다고 생각할 때 발생한다.이러한 이유에는 까다로움, 진통, 젖병에 대한 선호, 긴 수유 기간, 가슴 팽만감 감소, 심지어 유아 [9]: 72–80 대변의 빈도 감소 등이 포함될 수 있다.그러나, 이러한 경우, 유아 체중 증가가 적절한 우유 [9]: 49 섭취의 절대적인 증거라는 것을 부모에게 확신시키는 것이 중요하다.따라서 아기가 모유 수유만 하고 적절한 체중이 증가하고 있다면 부모는 충분한 양의 [9]: 49 모유를 생산하고 있다는 것을 안심할 수 있다.
진정한 저우유 공급은 1차(산모의 의학적 상태나 해부학적 문제로 인해 발생), 2차(완전하고 정기적으로 젖을 제거하지 않음으로써 발생) 또는 둘 다일 수 있다.주요 원인은 임신 전이나 임신 중, 진통 중, 심지어 [9]: 72–73 출생 후에도 나타날 수 있습니다.이차적인 원인은 일차적인 원인보다 훨씬 더 흔하다.한 연구에 따르면 건강한 초산모의 15%가 출생 후 2~3주 후에 낮은 우유 공급을 보였으며, 2차적 원인은 이러한 [110]사례의 최소 3분의 2를 차지했다.
모유 섭취 부족은 신생아의 체중 증가, 탈수의 징후, 그리고 저혈당 [9]: 49 [9]: 34–47 현상으로 나타난다.모유 섭취 부족은 유아의 우유 전달이 원활하지 못하거나 [9]: 52–54 산모의 우유 공급 부족이 원인일 수 있습니다.우유가 적절하게 "입고" 되었지만, 우유 공급 감소가 뒤따를 때, 이것은 가장 흔히 젖이 젖가슴에 오랫동안 머무르게 하거나,[9]: 72–80 젖을 먹이는 동안 젖가슴을 충분히 배출하지 못함으로써 발생한다.아기가 잘 잠기고 삼키고 있지만(모유 전달이 잘 되는 징후) 체중이 예상대로 늘지 않거나 탈수 증상을 보이는 경우 산모의 우유 공급 부족이 의심될 수 있으므로 수유 전문가와 [9]: 52–54 [110]상담해야 합니다.
신생아 황달
신생아의 80% 이상이 태어난 [32]지 며칠 안에 황달에 걸린다.황달, 즉 피부와 눈의 황달은 적혈구의 분해/재활용의 두 가지 산물인 빌리루빈이 신생아의 혈류에 간이 분해하여 아기의 소변과 대변을 통해 배설할 수 있는 것보다 더 빨리 축적될 때 발생한다.모유를 자주 먹임으로써(하루 8-12회부터 시작) 영아의 몸은 보통 소변과 대변 생성을 [32]촉진함으로써 빌리루빈 과잉을 제거할 수 있습니다.그러나 경우에 따라 신생아는 증상이 더 심각한 [32][111]문제로 진행되지 않도록 자외선 치료나 추가 사료(보충제 참조)와 같은 추가 치료가 필요할 수 있습니다.
모유 수유와 관련된 신생아 황달에는 두 가지 종류가 있다.
모유수유 황달은 매우 흔하며 지속적인 체중 [32]감소와 함께 생후 첫 주에 발생할 수 있다.원인은 저칼로리 섭취라고 생각됩니다.분유식 영아는 모유식 영아에 비해 출생 후 체중이 감소하는 경향이 있어, 모유 수유 황달은 체적 [32]섭취보다는 열량 섭취와 관련이 있다는 가설을 뒷받침한다.모유 수유는 심각하게 높은 수준의 빌리루빈의 위험인자이지만, 위험인자는 매우 일반적이며 심각하게 높은 빌리루빈의 위험은 여전히 작다는 점에 유의해야 한다.따라서, 모유 수유를 포함한 개별 위험 인자는 심각한 [112]황달 발생을 예측할 수 없습니다.
모유 황달은 적절한 체중 [32]증가에도 불구하고 지속되는 황달이다.이러한 유형의 황달은 모유 수유 황달로 시작하여 지속되거나 아기가 체중이 늘기 시작한 후(일반적으로 생후 [9]: 34–47 [32]4-5일)까지 나타나지 않을 수 있다.그것은 종종 [32]생후 2, 3주 이후에도 지속된다.모유 황달의 단일 원인은 없다; 오히려 그 원인은 다인자이며 [32]문헌에서 자주 논의된다.모유 황달의 원인은 빌리루빈 대사, 유전적 변화, 모유의 변화 등 피부 표면과 [32]모유에서 자연적으로 발견되는 무해하고 도움이 되는 세균을 포함한다.모유 황달은 보통 [111]수유를 중단할 이유가 되지 않는다.황달의 다른 원인(예: 타원구증, 구상세포증, 용혈, 포도당-6-인산탈수소효소 결핍증)[32]에 대한 추가 치료가 필요할 수 있는 경우를 결정하기 위해 의사와 상의하는 것이 중요합니다.
이유
젖을 떼는 것은 모유를 다른 음식으로 대체하는 과정이다. 아기들은 젖을 완전히 뗀다.[9]: 112–116 [9]친밀감과 분리의 문제가 매우 [113]두드러지기 때문에 심리적 요인은 산모와 영아 모두의 이유 과정에 영향을 미친다.응급상황에서 갑자기 수유를 중단할 필요가 없는 한, 수유 간격을 점차적으로 늘리거나 수유를 제거하여 유방이 [9]발작하지 않고 감소된 수요에 적응할 수 있도록 하는 것이 최선이다.La Leche League는 부모들에게 [114]모유 수유에서 벗어나 잠잘 때 아이들의 초점을 바꾸라고 조언한다.
12개월 이후에 이유식을 시작할 경우 시판되는 영아용 조제분유 또는 "유아용 조제분유"로 전환할 필요가 없다.12개월이 되면 젖소를 통째로 갈아타는 것이 좋습니다.저지방 우유나 탈지 우유는 일반적으로 2세 이전에는 적절하지 않다. 왜냐하면 그것은 조기 뇌 [115]발달을 촉진하기 위한 충분한 지방이나 칼로리가 없기 때문이다.
만약 산모가 수유성 무월경증을 앓고 있었다면, [116]산모의 출산과 함께 젖을 떼기 시작하면서 그녀의 생리가 돌아오기 시작할 것이다.
전문적인 모유 수유 지원
수유 컨설턴트는 젖꼭지 통증과 모유 공급 부족과 같은 모유 수유 장애를 예방하고 해결하는 데 도움을 주기 위해 훈련을 받습니다.그들은 일반적으로 병원, 의사 또는 조산사 진료, 공중 보건 프로그램 및 개인 진료에서 일한다.수유 컨설턴트는 각각 [117][118]Academy of Lucation Policy and Practice 및/또는 International Board of Lucation 컨설턴트 심사관에 의해 Certified Lucation Consulter(CLC) 또는 IBCLC(International Board Certified Lucation Consultant)를 취득할 수 있습니다.일반인들은 과정을 수강하고, 독립적으로 공부하고, CLC 시험을 볼 수 있지만, IBCLC의 전제 조건은 시험에 응시하는 데 필요한 경험 시간 면에서 더 강력합니다.따라서 많은 IBCLC는 이러한 시간을 획득할 수 있는 의료 환경에서 작업합니다.IBCLC(International Board Certified Lactation Consultants)를 고용한 병원에서 출산한 산모들 사이에서 독점적, 부분적 모유 수유가 더 흔하기 때문에 미국 의무총장은 모든 지역사회에서 IBCLC [119][120]서비스를 이용할 것을 권장합니다.
모유 수유 금지 사항
모성 금기 사항
모유 수유를 허용하지 않는 의학적 상태는 매우 드물다.[4]그렇지 않으면 건강한 유아는 모유 [121]수유에서 균일하게 혜택을 받지만, 특정 전염병 및 의료 조건을 포함한 상황에서는 추가적인 예방 조치를 취하거나 모유 수유를 피해야 합니다.
모성 감염
HIV
모유 수유 중인 아이는 HIV에 감염될 수 있다.엄마의 바이러스 부하와 같은 요소들은 HIV 양성 산모들에게 모유 수유 권고를 복잡하게 만든다.세계보건기구(WHO)는 특히 깨끗한 물에 대한 접근이 어렵고 감염성 질환으로 인한 사망이 흔한 지역에서 항바이러스 치료를 받고 있는 산모의 모유 수유 가능성을 강조하면서 항바이러스 치료를 [3][122][123]받고 있을 때 전염률이 낮다는 점을 들었다.그들은 또한 각 나라의 국가 당국이 모자 보건 서비스에 의해 촉진되어야 할 유아 수유 관행을 결정하여 모자 [124]간 HIV 전염을 가장 잘 막을 것을 권고한다.그러나 CDC는 미국에서 [123][125]HIV 양성 모유 수유에 반대할 것을 계속 권고하고 있다.영아용 조제 분유는 안전하게 [3]조제할 수 있는 경우에만 제공해야 합니다.
인간T림프향성바이러스(타입I 및 II)
인간T림프영양바이러스(HTLV)는 모유를 통해 [9]: 15–17 [126]모유로 전염될 수 있다.모유를 통한 전 세계 전염률은 3.9~27%로 추정되며, 높은 모유 바이러스 부하와 장기간 [127][128]모유 수유에 의해 이러한 위험이 증가한다.현재의 데이터에 따르면 6개월 미만의 모유 수유는 독립적으로 HTLV-1 전염 위험을 증가시키지 않지만, 그 기간 동안 모유 수유를 하지 않는 [129]것이 전염 위험을 감소시킨다.따라서 CDC는 엄마가 HTLV 타입 I이나 [9]: 15–17 [130]II일 경우 모유 수유를 하지 말 것을 권고한다.세계보건기구(WHO)는 세계의 자원이 부족한 지역에서 모유 수유의 중요성을 인식하면서 모유 수유 기간을 단축하거나 가능한 [127]한 모유 수유를 자제할 것을 권고하고 있다.
출혈성 바이러스 질환(마버그 바이러스, 에볼라)
마버그 바이러스나 에볼라에 걸린 산모는 아기에게 모유를 먹이거나 배합된 [131][39]: 738–753 모유를 먹이면 안 된다.
결핵
어머니가 치료되지 않은 결핵(TB)을 의심한 유아는 전염 위험을 줄이기 위해 엄마와 격리되어야 한다.따라서, 이 기간 동안 그리고 산모가 2주 동안 적절한 치료를 받고 더 [131][39]: 411–313 [132]이상 전염되지 않을 때까지 모유를 먹이면 안 됩니다.그러나 이 아기들은 엄마로부터 [131][39]: 411–313 [132]배합된 모유를 먹일 수 있다.결핵균(마이코박테륨 결핵)에 의한 분리된 유방 감염 없이 모유를 통한 결핵의 전염은 과학 [39]: 411–313 문헌에 기록된 적이 없다.결핵성 유방염이라 불리는 결핵균에 의한 격리성 유방감염이 있는 산모들은 젖병으로 [39]: 411–313 젖을 먹일지라도 아기에게 자신의 모유를 먹이면 안 된다.
단순 헤르페스
헤르푸스 심플렉스 바이러스(HSV)는 생식기 헤르페스와 구강성 콜드 포진을 일으키는 바이러스로 [133]영유아에게 매우 위험할 수 있다.CDC는 유방에 [133]개방/활성 병변이 없는 경우 모유 수유를 계속할 것을 권고합니다.
대상포진(닭두 및 대상포진)
수두 대상포진은 수두와 대상포진을 일으키는 바이러스이다.[134]CDC는 유방에 병변이 없는 한 모유 수유는 계속해도 안전하다고 조언하고, 또한 젖을 짜내거나 수유를 할 경우 적절한 손-히지엔을 사용하여 [9]: 15–17 [134]전달을 최소화해야 한다고 강조한다.
비 COVID-19(금기 없음)
2020년 5월, WHO와 유니세프는 진행 중인 COVID-19 대유행이 모유 수유를 중단할 이유가 아니라고 강조했다.그들은 COVID-19가 모유를 [135]통해 전염될 가능성이 낮다는 증거가 있기 때문에 여성들이 COVID-19를 확인하거나 의심하더라도 유행병 동안 모유를 계속 먹여야 한다고 권고한다.2021년에 발표된 연구에 따르면 최근 감염된 산모의 모유 샘플에서 SARS-Cov2 RNA가 발견될 수 있지만, 모유는 감염성 바이러스를 포함하지 않아 전염 위험 [136]인자로 간주되지 않는다.COVID-19 진단을 의심하거나 확정한 산모는 모유 수유를 하기 전에 손을 깨끗이 씻고 잘 맞는 마스크를 착용하거나 모유를 배합하여 [137]젖병으로 아기에게 먹여야 한다.
물질 사용
담배
La Leche League, CDC, Royal Women's Hospital (호주)[138][139][140]에 따르면 담배를 피우거나 다른 담배 제품을 사용하는 엄마들은 아기들에게 모유를 먹일 수 있다.하지만, 모성 담배 사용은 우유 공급을 [9]: 105–109 감소시킬 수 있다는 것에 주목하는 것이 중요하다.또한, 흡연은 영양 공급 방법에 관계없이 SIDS와 [138][9]: 105–109 호흡기 질환의 위험을 증가시킨다.따라서, 담배 사용을 줄이거나 심지어 끊으려는 시도는 유아에게 담배 노출을 최소화하고 모유 [9]: 105–109 수유의 이점을 극대화하는데 도움이 된다.니코틴 패치나 부프로피온과 같은 금연 제품은 수유 [9]: 105–109 중인 산모들이 사용할 수 있다.
알코올
모유 수유 시 알코올은 적당히 섭취할 수 있으며 "펌핑 앤 덤핑"(펌핑 앤 덤핑, 모유 [9]: 105–109 [141]폐기)이 필요하지 않습니다.알코올은 혈액에서 모유로 확산된다.따라서 모유의 알코올 농도는 어느 [9]: 105–109 [142]시점에서나 모유 혈류 농도와 거의 동일합니다.엄마의 간이 알코올을 처리함에 따라 점점 더 많은 알코올이 모유에서 추출되어 혈류로 [9]: 105–109 되돌아갑니다.따라서 음주 후 2시간 정도 기다렸다가 수유나 [9]: 105–109 [143]펌프질을 하는 것이 좋습니다.폭음을 자주 하지 않는 경우, 유아가 모유를 통해 섭취하는 알코올은 엄마가 섭취한 알코올의 극히 일부에 불과한 것으로 나타났습니다.임상적으로 미미한 양의 알코올이 신생아의 혈류로 흡수될 수 있지만, 이 양이 눈에 띄는 인지 또는 신경 운동 [142]효과를 일으킬 가능성은 거의 없습니다.
마리화나
모유 수유 중 마리화나 사용에 대한 데이터는 제한적이지만, 이 분야에 대한 우리의 지식이 부족하기 때문에 CDC는 모유 [144][145]수유 중 마리화나 CBD를 포함한 마리화나 함유 제품을 사용하지 말 것을 권고하고 있습니다.마리화나의 주요 유효성분인 테트라히드로카나비놀(THC)은 마리화나 사용 [145]후 6일에서 6주 이상이면 모유에서 찾을 수 있다.이 노출이 유아에 미치는 장기적인 영향에 대한 데이터는 제한적이지만,[145] 일부 연구는 THC에 노출된 유아에서 운동 발달 지연에 대한 우려를 표명했다.
기타 레크리에이션용 약물
코카인, 필로폰, PCP, 헤로인과 같은 레크리에이션을 위한 약을 사용하는 산모들은 모유 [146][9]: 17 수유를 해서는 안 된다.
의약품 사용
대부분의 약은 모유 [9]: 17 [9]: 105–109 수유를 계속하는 것과 호환된다.많은 약들이 소량으로 모유에 들어가지만, 극소수의 약품들이 실제로 아기에게 전달되고 [9]: 105–109 아기에게 실제로 영향을 미치는 방식으로 흡수된다.약물 분자의 크기와 pH, 그리고 약물이 GI 관에서 얼마나 잘 흡수되는지를 포함한 약물의 몇 가지 특성은 [9]: 105–109 유아가 도달하고 궁극적으로 흡수할 수 있는 약물의 양에 영향을 미친다.유아에 미치는 영향 외에도, 많은 약들이 에스트로겐이 [147][9]: 105–109 함유된 의사 에페드린, 이뇨제, 피임약을 포함하여 우유 생산을 현저하게 억제하는 것으로 알려져 있다.
의료 전문가들이 임신과 모유 수유에 안전한 약물을 결정하는 데 도움을 줄 수 있는 몇 가지 자원이 있습니다.환자들도 이러한 자원을 사용할 수 있지만, 의료 전문가들을 대상으로 합니다.환자에게 모유 수유 전문가나 모유 수유 약 교육을 받은 의료 제공자와 상담하도록 권장해야 합니다.다음 두 가지 유용한 리소스를 보여 줍니다.
펌핑 앤 덤핑
'펌프 앤 덤핑'은 모유를 표현하고 약물이나 물질이 [150]모유를 오염시켜 버리는 개념이다.한때는 술을 마시거나 어떤 약이든, 심지어 이부프로펜과 같은 약도 펌핑과 덤핑이 필요하다고 [150]믿었습니다.하지만 이제는 그렇지 않다.펌핑과 덤핑, 또는 모유 수유를 완전히 중단하는 것은 방사능 약물이나 화학 요법과 [151][9]: 105–109 같은 매우 드문 상황에서만 필요합니다.
만약 부모가 가능한 우유 오염물질에 대해 염려한다면, 그들은 수유 전문가나 모유 수유 약에 대해 교육을 받은 다른 의료 전문가와 상담할 수 있을 때까지 모유를 표현하고 저장할 수 있다.
유아 금기 사항
갈락토세미아
갈락토오스혈증은 우유에서 발견되는 설탕의 일종인 유당의 두 가지 성분 중 하나인 갈락토스를 분해하는 것을 막는 대사 장애이다.유당은 또한 모유에서 발견되기 때문에 갈락토오스혈증이 있는 유아들은 모유를 [152][9]: 15 [146]먹이지 말아야 한다.
방법들

조제 우유
산모는 보관 후 나중에 사용하기 위해 자신의 젖(가슴에서 젖을 제거함)을 표현할 수 있다.표현은 손으로 직접 표현하거나 가슴 [39]: 220 [153]펌프를 사용하여 수행할 수 있습니다.
엄마들은 여러 가지 이유로 우유를 표현한다.모유를 배합하면 아이와 떨어져 있을 때 모유 공급을 유지할 수 있다.수유를 할 수 없는 아기는 비위관을 통해 분유를 섭취할 수 있다.어떤 아기들은 수유를 할 수 없거나 원하지 않는다.모유는 미숙아에게 선택되는 음식입니다. 이러한 영아들은 [39]: 502–545 모유를 흡입하고 삼킬 수 있는 만족스러운 능력을 기를 때까지 튜브, 보조 수유 시스템, 병, 숟가락 또는 컵을 통해 모유를 먹일 수 있습니다.어떤 여성들은 직접 또는 우유 은행을 통해 다른 사람들에게 표현 모유를 기증한다.이것은 모유 수유를 할 수 없는 엄마들이 그들의 아기에게 모유의 혜택을 줄 수 있게 해준다.비공식적으로 공유되는 모유는 모유의 영양상의 이점을 가지고 있지만, 이 모유는 대부분 저온 살균이나 스크리닝을 하지 않기 때문에 [154]유아에게 안전하지 않은 질병이나 약물을 전염시킬 위험이 있습니다.직접 또는 비공식 우유 공유를 고려하는 부모는 의사와 이 옵션을 상의해야 하며 기증자의 의료 기록과 우유 취급 [154]관행을 숙지해야 합니다.익명의 기증자가 비공식적으로 공유(저온 살균되지 않은) 우유를 사용하는 것은 모유 [154]수유의학 아카데미에서는 권장하지 않습니다.
아기들은 인공 젖꼭지를 사용하는 것과 젖꼭지를 사용하는 것이 다르다.유방의 경우 유아의 혀가 우유를 빨지 않고 마사지해주고 젖꼭지가 입 안까지 들어가지 않는다.병에 담아 마시는 것은 힘이 덜 들고 우유가 더 빨리 나오므로 아기가 젖을 먹고 싶어 하지 않게 될 수 있습니다.이를 흔히 유두 혼돈 또는 유두 [39]: 241 선호도라고 합니다.일부 유아들은 젖병에 대한 이러한 선호도를 경험하지만, 많은 유아들은 그렇지 않고 [39]: 241 문제 없이 젖병과 젖병을 번갈아 사용할 수 있습니다.
"Exclusive expression"과 "exclusive pumping"은 아기에게 배합된 우유를 먹이는 엄마를 일컫는 용어이다.특히 최근 몇 년 동안 펌핑에 대한 연구는 문헌에서 빈약하다.그러나 이용 가능한 증거로 볼 때, 연구 참가자의 약 7%만이 배타적 [155]펌핑을 보고할 정도로 매우 드문 것으로 보인다.
배합 모유 보관
모유는 보관 온도 및 조건에 따라 다양한 시간 동안 보관할 수 있습니다.정제된 우유의 함량과 품질은 저장됨에 따라, 특히 [153]냉동될 때 시간이 지남에 따라 변화합니다.예를 들어, 모유가 냉장고에 48시간 [153]이상 보관되면 세균을 죽이는 능력이 감소한다.또한, 모유의 지방, 단백질, 칼로리는 3개월 이상 냉동되면 감소합니다.모유의 몇 가지 성분은 시간이 지남에 따라 변화하지만 염증인자(사이토카인)와 모체항체, 성장인자는 모유가 [153]얼었을 때 최소 6개월 동안 안정적이라고 생각된다.CDC, La Leche League International 및 Academy of Moilfeeding Medicine에 따르면 스토리지 가이드라인은 아래 표에 기재되어 있습니다.
| 보관 장소 | 최적의 스토리지 시간 | 수용 가능한 저장 시간 | 원천 |
|---|---|---|---|
| 카운터탑 | 4시간 | 8시간 | [156][153] |
| 아이스팩 단열봉투 | 24시간이 모자라 | [156][157] | |
| 냉장고 | 4일 | 5일 | [153][157][156] |
| 미니프릿지 냉동실 | 2주 | [156] | |
| 표준 냉동고 | 6개월 | 12개월 | [153][157][156] |
| 딥 프리저(보통 냉장고와는 별개) | 6~12개월 | [153][156] |
모유 저장 용기
배합된 모유는 냉동 보관 봉투, 모유 전용 용기, 보조 수유 시스템 또는 즉시 사용할 수 있는 병에 보관할 수 있습니다.부모는 비스페놀A(BPA)[157]가 함유된 저장용기를 사용하지 않도록 해야 합니다.또한, 폴리에틸렌 용기의 사용은 박테리아와 모유에 포함된 모유 항체를 포함한 모유의 면역 이점을 최대 [153]60%까지 감소시키는 것으로 나타났습니다.
아이에게 모유를 먹일 수 있는 사람은 엄마뿐만이 아니다.다른 여성(유모사)을 고용하거나 다른 엄마와 양육을 공유할 수 있습니다(크로스-간호).이 두 가지 모두 역사를 통틀어 흔했다.아프리카를 포함한 일부 개발도상국에서는 한 명 이상의 여성이 아이에게 모유를 먹이는 것이 여전히 인기가 있다.모유수유는 [158]유아에서 HIV 감염의 위험인자이다.공용 간호는 때때로 영어권에서 [159][160]부정적인 사회적 반응을 일으킬 수 있다.
탠덤 간호
엄마가 새로운 아기에게 모유를 먹이는 동안 나이 많은 형제에게 모유를 계속 먹이는 것이 가능하다; 이것은 탠덤 수유라고 불린다.임신 후반기에는 모유가 고로스트럼으로 변한다.어떤 아이들은 이러한 변화에도 불구하고 모유를 계속 먹이는 반면, 다른 아이들은 젖을 뺄 수 있다.대부분의 산모들은 2인용 수유를 위해 충분한 양의 모유를 생산할 수 있지만, 신생아는 충분한 고름을 [161]공급받기 위해 분만 후 적어도 처음 며칠 동안은 먼저 수유를 해야 한다.
세쌍둥이 또는 더 큰 새끼를 모유 수유는 아기들의 다양한 식욕을 고려할 때 어려운 일이다.젖은 수요에 반응하여 더 많은 양의 우유를 생산할 수 있다; 엄마들은 성공적으로 [162][163][164]세쌍둥이를 모유 수유를 했다.
재접합 및 유도 수유
재접촉은 모유 [165]수유를 재개하는 과정이다.개발도상국에서는 엄마가 설사에 대한 경구 보충 치료의 일환으로 이유식을 한 후 모유 수유를 재개할 수 있다.선진국에서는 초기 의학 문제가 해결된 후 또는 모유 수유에 대한 엄마의 생각이 바뀌기 때문에 재접촉이 일반적이다.
재분유는 신생아나 이전에 모유 수유를 한 아기에게 가장 쉽게 이루어진다. 만약 아기가 처음에 젖을 먹였다면, 아기는 젖을 먹이지 않을 수 있다.만약 최근에 모유 수유를 중단했다면, 그녀는 모유 공급을 재정립할 수 있고, 충분한 공급을 받을 수 있을 가능성이 더 높습니다.비록 몇몇 여성들은 몇 달간의 방해 후에 성공적으로 재연에 성공하지만,[165] 짧은 방해에 성공하는 것은 더 높다.
수유를 촉진하기 위한 기술은 모유 수유를 자주 시도하고, 아기와의 광범위한 피부 대 피부 접촉, 빈번하고 긴 펌프질 [165]세션을 사용합니다.아기가 젖을 빨고 음식을 연상할 수 있도록 영아용 조제 분유를 채운 튜브로 젖을 빨게 할 수 있다.바늘이 없는 드로퍼 또는 주사기는 아기가 젖을 빨고 있는 동안 젖을 젖 위에 올려놓기 위해 사용될 수 있다.산모는 아기가 24시간 동안 최소 10번 이상 젖을 빨 수 있도록 해야 하며, 만약 관심이 있다면 더 많이 젖을 빨 수 있도록 해야 한다.이러한 시간은 2시간마다, 아기가 관심을 보일 때마다, 젖을 더 잘 빨 수 있을 때, 그리고 아기가 졸릴 때 등이다.피부 대 피부 접촉을 늘리는 것을 포함하여 엄마와 아이 사이의 접촉이 증가하는 것에 맞춰, 할머니들은 손을 떼고 다른 방법으로 도와야 한다.나중에, 할머니들은 다시 아기를 [166]더 직접적으로 돌볼 수 있다.
이러한 기술들은 몇 주 또는 몇 달에 걸쳐 엄마의 헌신을 필요로 한다.그러나 수유가 확립되어도 수유량이 독점적으로 공급될 수 있을 만큼 많지 않을 수 있다.지지적인 사회 환경은 [165]성공 가능성을 높인다.산모의 모유 생산량이 증가함에 따라 다른 사료 섭취도 감소할 수 있다.부모와 다른 가족들은 영양의 [166]적정성을 평가하기 위해 아기의 체중 증가와 소변 배출량을 관찰해야 한다.
1992년 출처를 인용한 WHO와 고위 의료 종사자들을 위한 매뉴얼에는 다음과 같이 적혀 있습니다. "만약 아기가 가끔 모유를 먹이면, 모유 공급이 며칠 안에 증가하게 됩니다.모유 수유를 멈춘 경우 모유가 많이 나오기까지는 1~2주 이상 걸릴 수 있습니다."[166]
입양 수유라고도 불리는 유도 수유는 [165]출산하지 않은 여성에게서 모유 수유를 시작하는 과정이다.이것은 보통 양어머니가 가슴 발육을 촉진하고 우유 생산을 촉진하기 위해 호르몬과 다른 약물을 복용하도록 요구한다.어떤 문화권에서는, 입양아에게 모유를 먹이는 것은 계층과 다른 계층적 [165]유대관계를 형성하는 모유 친족관계를 형성한다.
모유 수유에 대한 지원은 주요 보건 기관과 어린이 기관 사이에서 보편적이다.WHO는 "모유는 유아의 건강한 성장과 발육을 위한 이상적인 음식이다; 모유 수유는 또한 [167]산모의 건강에 중요한 영향을 미치는 생식 과정의 필수적인 부분이다."라고 말한다.
모유 수유는 산모와 [168]아기 모두에게 많은 질병의 위험이 낮아지는 것과 관련이 있다.미국 소아과학회는 최소 3개월 동안 모유를 먹인 영아와 모유를 먹지 않은 영아를 비교한 결과, 생후 첫 해에 모유를 먹인 영아는 평균 약 400달러의 건강 관리 [169]비용을 절감했다고 보고했다.
조기 모유 수유는 야간 수유 [170]문제를 줄이는 것과 관련이 있다.산모와 아기 사이의 피부 대 피부 접촉은 모유 수유 결과를 개선하고 심호흡 안정성을 [171]높입니다.일부 연구는 모유 수유가 아기의 전반적인 건강, 성장, 발육에 도움이 된다는 것을 보여준다.모유 수유를 하지 않은 유아는 하부 호흡기 감염, 귀 감염, 세균성 수막염, 보툴리즘, 요로 감염, 괴사성 장염 [172][173]등 급성 및 만성 질환에 걸릴 위험이 약간 높아집니다.모유 수유는 [175]유아 돌연사 증후군,[174] 인슐린 의존성 당뇨병, 크론병, 궤양성 대장염, 소아 림프종, 알레르기 질환, 소화기 질환,[56] 비만 또는 나중에 소아 백혈병으로부터 보호할 수 있으며 인지 [56][176]발달을 향상시킬 수 있습니다.CDC는 모유를 먹인 유아들이 귀 감염, 비만, 제1형 당뇨병, 천식, SIDS, 그리고 하부 호흡기 [177]및 위장 감염의 위험을 줄였다고 보고했습니다.그러나 모유수유 그 자체와 다른 상관관계가 있는 사회경제적 요소들의 중요성을 구별하는 것은 어렵다. (모유수유는 고등교육을 받은 부유한 가정에서 더 빈번하다.)특정 가족 내에서 모유 수유와 비모유 수유 형제자매를 비교하는 것은 모유 수유와 장기적인 아동 [37]복지 사이의 연관성을 크게 감소시킨다.
★★★
평균 모유 수유 아기는 5개월에서 6개월 사이에 출생 체중을 두 배로 늘린다.보통 는 약 1kg, 5kg이다.출생 체중의 2+1⁄2배입니다.1년에, 모유 수유 아기는 분유 수유 아기보다 더 마른 경향이 있는데, 이것은 장기적인 건강을 [178]증진시킨다.
데이비스 지역 수유, 유아 영양 및 성장에 관한 연구(DARLING)는 모유와 분유를 먹인 그룹이 처음 3개월 동안 비슷한 체중 증가를 보였지만, 모유를 먹인 아기는 6~8개월부터 중위수 이하로 떨어지기 시작했고 6개월과 18개월 사이에 분유를 먹인 그룹보다 체중이 상당히 낮았다고 보고했다.길이 증가와 머리 둘레 값은 그룹 간에 비슷하여 모유 수유를 한 아기들이 [179]더 말랐음을 시사했다.
★★★
모유는 담즙염 자극 리파아제(아메바 감염으로부터 보호)와 락토페린(철분과 결합해 장내 [180][181]세균의 성장을 억제하는)과 같은 여러 가지 항감염 인자를 포함하고 있습니다.
생후 6개월까지의 모유 수유는 개발도상국과 선진국 모두에서 유아를 위장 감염으로부터 보호하는 데 도움이 됩니다.설사와 다른 감염으로 인한 사망 위험은 아기들이 부분적으로 젖을 먹이거나 전혀 [3]젖을 먹이지 않을 때 증가한다.처음 6개월 동안만 모유를 먹인 영아는 3~4개월 [5]후에 모유 수유에서 부분 모유로 전환한 영아보다 위장 감염으로 사망할 확률이 낮다.
모유 수유 중, 하루에 약 0.25–0.5그램의 분비 IgA 항체가 [182][183]모유를 통해 아기에게 전달된다.이것은 코스트럼의 [184]중요한 특징 중 하나입니다.이러한 항체의 주요 표적은 아마도 아기의 장에 있는 미생물일 것이다.신체의 나머지 부분은 IgA의 [185]흡수를 나타내지만, 이 양은 상대적으로 [186]적다.
모유 수유 중 산모 예방 접종은 거의 모든 백신에 안전하다.또한 파상풍, 디프테리아, 백일해, 인플루엔자 예방 접종을 통해 얻은 엄마의 면역력은 아기를 이러한 질병으로부터 보호할 수 있으며, 모유 수유는 유아 면역 후 발열율을 낮출 수 있다.그러나 천연두와 황열 백신은 유아에게 백신과 뇌염 [187][188]발병 위험을 높인다.
세계보건기구(WHO)는 모유를 전혀 섭취하지 않은 아기들이 모유를 부분적으로 또는 완전히 수유한 아기들보다 한 달 전에 사망할 확률이 거의 6배나 높다고 보고했습니다.의료 서비스에 대한 접근은 신생아의 [189]생존과 죽음에 대한 하나의 중요한 결정 요인이다.
모유 수유의 비만에 대한 보호 효과는 작지만 많은 [172][173][190]연구에서 일관성이 있습니다.2013년 종적 연구는 최소 4개월 [191]동안 모유를 먹인 유아들 사이에서 2세와 4세에 비만이 감소했다고 보고했다.
알레르기 질환(아토피를 가진 부모 또는 형제자매로 정의됨)에 걸릴 위험이 있는 어린이에서 아토피 증후군은 지속적이지는 [192]않지만 4개월의 단독 모유 수유를 통해 예방 또는 지연될 수 있습니다.
건강에 영향
모유 수유는 [173]미숙아에서 괴사성 장염의 위험을 줄일 수 있다.
모유 수유나 모유 수유 중에 글루텐을 주입하는 것은 위험에 처한 어린이들 사이에서 소아 소아지방 질환을 예방하지 못한다.글루텐이 함유된 음식을 먹는 건강한 인간 엄마들의 모유는 높은 수준의 분해되지 않은 글리아딘(주 글루텐 단백질)을 제공합니다.잠재적으로 내성을 유발하기 위해 아기들에게 글루텐의 흔적을 조기에 도입하는 것은 소아지방 질환에 걸릴 위험을 줄이지 않는다.글루텐의 도입을 늦추는 것은 예방하는 것이 아니라 질병의 지연 [193][194]발병과 관련이 있다.
백혈병 환자의 약 1419%는 6개월 이상 [195]모유 수유를 통해 예방될 수 있다.그러나 HTLV-1 바이러스는 모유를 [196]통해 전염되기 때문에 모유 수유는 성인 T세포 백혈병/림프종의 주요 원인이기도 합니다.
모유 수유는 [173]자녀에게 당뇨병이 발병할 확률이 낮은 것과 관련이 있다.모유를 먹인 아기들은 또한 나중에 [172][173][197]2형 당뇨병에 걸릴 확률이 낮은 것으로 보인다.
모유 수유는 모유 성인의 [172]낮은 콜레스테롤과 C 반응성 단백질 수치에서 알 수 있듯이 나중에 심혈관 질환의 위험을 줄일 수 있다.모유 수유를 한 유아는 나중에 혈압이 다소 낮아지지만, 이것이 얼마나 실질적인 이점을 제공하는지는 [172][173]불분명하다.
1998년 연구에 따르면 모유 수유가 구강과 기도에 미치는 발육적 영향 때문에 모유 수유가 분유 수유 유아보다 치아 건강에 더 좋은 기회가 있다고 한다.부정교합이 줄어들면 모유 수유 아동은 교정 개입의 필요성이 줄어들 것으로 생각되었다.이 보고서는 모유 수유 아동에게서 흔히 발견되는 잘 둥근 "U자형" 치아궁을 가진 아이들은 나중에 [198]코골이와 수면 무호흡증을 덜 겪을 수 있다고 제안했다.2016년 리뷰에서는 모유 수유가 [8]부정교합으로부터 보호된다는 것이 밝혀졌다.
모유 수유 기간은 방치 및 성적 [199]학대를 포함한 아동 학대의 결과와 관련이 있다.
★★
모유 수유가 나중에 지능을 향상시키는지 여부는 불분명하다.몇몇 연구는 [173][200]모성 지능과 같은 교란 요인을 통제한 후 아무런 관계를 발견하지 못했다.그러나 다른 연구들은 모유 수유가 [172][201]영양보다는 모자 상호작용이 증가할 수 있지만 어린 시절의 인지 발달 증가와 관련이 있다고 결론지었다.
모유 수유 중에 분비되는 호르몬인 옥시토신은 잠재적으로 감소된 불안과 스트레스를 [202]통해 모태의 애착과 유대에 역할을 할 수 있다.
배타적 모유 수유는 신뢰할 수 있는 산아제한을 제공하지 않지만, 보통 수유 [203][204]무월경을 통한 출산력 회복을 지연시킨다.모유 수유는 배란을 억제함으로써 일부 여성들의 출산력 회복을 지연시킬 수 있다.산모들은 수유 기간 동안 배란을 하지 않거나 규칙적인 생리를 할 수 있다.비배란기는 개인마다 다르다.이것은 자연 피임법으로 사용되어 왔으며, 특정한 수유 행동을 [205]따를 경우 생후 첫 6개월 동안 98% 이상의 효과가 있다.
산후 출혈
분만 후 태반 통과 시점인 3단계에서 마지막 단계인 4단계까지 과도한 출혈은 산모의 생명을 위태롭게 할 수 있다.신생아가 젖을 먹이면 산모가 옥시토신을 분비해 자궁을 쥐어짜고 출혈을 줄인다.또한 수유는 산후 며칠간 자궁에 경련을 일으켜 임신 전 크기로 되돌리는 것을 돕는다.일부 여성들은 중간 정도에서 심한 통증을 호소하는데,[206][207] 특히 출산 후 처음 며칠간 수유 기간 동안 여러 번 출산을 한 여성들이다.
체중 유지
모유 수유가 [203][208][209][210]산모의 출산 후 체중 감량을 초래하는지는 불분명하다.국립보건원은 그것이 체중 [211]감량에 도움이 될 수 있다고 말한다.
만성 상태
모유 수유는 또한 그것을 [212]실천하는 산모들 사이에서 2형 당뇨병의 낮은 위험과 관련이 있다.모유 수유의 긴 시간은 고혈압의 [210]위험 감소와 관련이 있다.
모유 수유 여성의 장기적인 건강상의 이익에는 유방암, 난소암,[203][213] 자궁내막암의 위험 감소가 포함됩니다.미국 심장 협회에 따르면, 모유 수유는 또한 모성 심장병과 [214]뇌졸중의 위험을 줄여준다고 합니다.
2011년 리뷰에서는 모유수유가 산후우울증의 [215]위험에 영향을 미치는지 여부가 불분명한 것으로 나타났다.모유 수유가 우울증을 감소시키는 것인지, 아니면 우울증이 모유 [216][217]수유를 감소시키는지는 알려지지 않았지만, 모유 수유를 성공적으로 하는 산모들 사이에서 위험성이 낮다는 잠정적인 증거가 발견되었다.
발음이 불편한 우유 토출 반사
발성불량우유배출반사(D-MER)는 모유수유 여성이 모유수유반사 직전에 시작돼 몇 분 안에 지속되는 부정적인 감정을 발달시키는 질환이다.아기가 젖을 먹이지 않을 때 예상치 못한 실망을 포함하여 실망할 때마다 재발할 수 있다.그것은 감정적인 반응으로 나타나지만 메스꺼움과 같은 신체적인 감정을 유발할 수도 있다.그것은 산후우울증이나 알려진 다른 심리상태와는 다르다.2019년 한 연구에서는 9.1%의 유병률을 보고했다.2021년에는 연구가 거의 이루어지지 않았고 많은 의료 제공자와 수유 종사자들은 이 증후군을 거의 인식하지 못하고 있다.2021년 10월 현재까지 출판된 문헌에 대한 리뷰는 최신 정보의 부족이 "교육받은 산모들은 미리 준비하면 보통 산후 상황을 더 잘 다루기 때문에 산모들을 교육시킬 필요가 있다"고 제안했다.여성들은 그들이 혼자가 아니라는 것과 증상들이 단지 머릿속에 [218][219][220]있는 것이 아니라는 것을 아는 것이 유익하다는 것을 발견했다고 보고했지만, 증상을 치료할 수 있는 약은 아직 없다.
사회적 요인
대부분의 산모들은 출산 시 모유를 먹일 생각이다.많은 요인이 이러한 의도를 방해할 수 있습니다.미국에서 행해진 연구는 여성의 산부인과 의사가 산전 방문 중에 모유 수유에 대한 정보를 제공하는 경우가 거의 없다는 것을 보여주며, 일부 건강 전문가들은 상업적으로 제조된 조제식이 영양학적으로 [221]모유와 동등하다고 잘못 믿고 있다.많은 병원이 모유 수유를 장려하는 관행을 도입하고 있지만, 2012년 미국의 한 조사에 따르면 [4]출산 후 48시간 이내에 24%가 여전히 영아용 조제 분유 보충제를 일반적인 관행으로 제공하고 있는 것으로 나타났다.모유 수유를 지원하기 위한 의무총장의 행동 요구는 의사들을 [222]교육하기 위한 시도이다.
사회적 지원
한 리뷰에 따르면 여성에게 효과적인 형태의 지원이 제공되면 모유 수유와 모유 수유 기간이 늘어난다.효과적인 서포트의 특징에는, 고객의 요구에 맞추어 커스터마이즈 된 계속적인 대면 서포트가 포함됩니다.일반/동료 서포터, 전문 서포터 또는 둘 [223]다에 의해 제공될 수 있습니다.이 검토는 교육 프로그램만을 살펴본 또 다른 대규모 검토와 대조되며, 3개월과 6개월 [224]동안 모유 수유 시작의 결정적 증거나 모유 수유 여성의 비율이 단독으로 또는 부분적으로 발견되지 않았다.
새로운 산모의 중요한 관계에서 긍정적인 사회적 지원은 의료원 이외의 모유 수유 촉진에 중심적인 역할을 한다.사회적 지원은 유형적, 애정적, 사회적 상호작용, 정서적, 정보적 지원을 포함한 많은 형태로 나타날 수 있습니다.이러한 지원 능력의 증가는 특히 고등학교 [225]이하의 교육을 받은 여성들 사이에서 모유 수유율에 큰 긍정적인 영향을 미치는 것으로 나타났다.수유실을 이용했던 일부 산모들은 수유실을 제공한 기업들에 감사할 뿐만 아니라 [226]수유실을 이용하는 수유 엄마들을 응원하고 격려하고 칭찬하기 위해 스티커 메모를 남기기도 한다.
어머니를 둘러싼 사회에서는 남성 파트너인 어머니의 어머니, 가족이나 [227]친구들의 지원이 가장 중요하다.연구에 따르면 엄마와 가장 가까운 관계가 모유 수유율에 가장 큰 영향을 미치는 반면, 가까운 친척들의 모유 수유에 대한 부정적인 관점은 모유 수유의 [225]유행을 방해한다.
- 어머니 – 수업, 책, 개인 상담(전문적 또는 일반인)이 보상을 [228]할 수 있지만, 청소년기는 낮은 모유 수유율의 위험 요인입니다.일부 여성들은 모유 수유가 그들의 가슴 모양에 부정적인 영향을 미칠까 봐 두려워한다.그러나 2008년 한 연구에 따르면 모유 수유는 여성의 가슴에는 아무런 영향을 미치지 않는 것으로 나타났다. 고령, 임신 횟수,[229] 흡연 행동과 같은 다른 요소들은 유방의 "하강"에 기여하였다.
- 파트너 – 파트너는 모유 수유에 대한 지식과 실무에서의 역할에 대한 지식이 부족할 수 있습니다.
- 습식 간호 – 아프리카계 미국인 사회에서 모유 수유에 대한 사회적, 문화적 태도 [230]또한 노예제 기간 동안 강제로 젖을 먹인 유산의 영향을 받습니다.
출산휴가
일은 모유 [231]수유를 하지 않는 가장 흔한 이유로 꼽힌다.2012년 Save the Children에서는 출산휴가법을 조사하여 모유 수유에 대한 지원도에 따라 36개 선진국의 순위를 매겼다.노르웨이가 1위를 차지했고 미국은 [232]꼴찌였다.미국의 출산휴가는 주별로 매우 다양하다.미국은 어떤 직원에게도 유급 출산휴가를 의무화하지 않지만, 가족 의료휴가법(FMLA)은 대다수의 미국 산모가 일찍 일을 재개하더라도 자격을 갖춘 산모에게 최대 12주 무급휴가를 보장하고 있습니다.2011년 대규모 연구에 따르면 출산 후 13주 이후에 직장에 복귀한 여성들은 주로 3개월 [233]이상 모유 수유를 할 가능성이 더 높은 것으로 나타났다.
헬스케어
제왕절개
질 [234][235]분만에 비해 여성은 제왕절개 후 모유 수유를 시작할 확률이 낮다.
유방 수술
모유 수유는 일반적으로 모유 확대 또는 축소 [236]수술 후에 시도될 수 있지만, 이전 모유 수술은 모유 [237]공급 부족의 위험 요소이다.
2014년 리뷰에서는 유방 임플란트 수술을 받은 여성이 모유 수유만을 할 가능성은 낮지만, 이는 3개의 소규모 연구에만 기초하고 있으며 상관관계에 대한 이유는 [238]명확하지 않다.2014년에 실시된 대규모 후속 연구에서 유방확대 수술을 받은 여성에게서 모유수유율이 감소하는 것을 발견했지만, 그 이유는 다시 불분명했다.저자들은 증강을 고려하는 여성은 [239]수술을 고려할 때 정보에 입각한 의사결정의 일환으로 성공적인 모유 수유율과 관련된 정보를 제공해야 한다고 제안했다.
이전의 유방 축소 수술은 조직과 [240]신경의 교란으로 인한 낮은 우유 공급 확률과 강하게 관련되어 있습니다.유방 축소를 위한 일부 외과적 기술은 젖꼭지로 모유를 만들어 내는 조직을 보존하는 데 다른 것들보다 더 성공적인 것으로 보입니다.2017년 리뷰에서는 여성들이 이러한 [241]기술로 모유 수유를 성공시킬 가능성이 더 높은 것으로 나타났다.
성전환자는 성전환 [242][243]수술인 상부 수술 후에도 모유 수유를 시도할 수 있다.모유 [244]수유를 원하는 트랜스젠더에게 유방조직의 재생과 수유가 일어날 수 있다.
약품
모유 수유하는 엄마들은 허브 제품을 포함하여 그들이 복용하고 있는 모든 약물에 대해 의료 서비스 제공자에게 알려야 합니다.수유하는 엄마들은 예방접종을 받을 수 있고 대부분의 처방전 약물을 아기에게 위험 없이 복용할 수 있지만, 일부 진통제와 정신의학 약물을 포함한 일부 약물은 [245]위험을 초래할 수 있다.
미국 국립 의학 도서관은 약물 및 수유에 대한 최신 온라인 데이터베이스인 "락트메드"를 발행합니다.의료 종사자와 수유 중인 산모 모두를 대상으로 한 LactMed는 450개 이상의 약물 기록과 함께 잠재적 약물 효과 및 고려해야 [188][246]할 대체 약물 등의 정보를 포함하고 있습니다.
엄마의 음식과 음료에 있는 [248]수은, 카페인,[247][249][250] 비스페놀 A를 포함한 몇몇 물질들은 모유를 통해 아기에게 전달됩니다.
의학적 상태
진단되지 않은 모성 셀리악 질환은 모유 수유 기간 동안 단기간 동안 발생할 수 있다.글루텐이 없는 식단으로 치료하면 글루텐이 없는 식단의 지속 시간을 늘리고 건강한 [251]여성의 평균 가치로 회복할 수 있습니다.
모유 수유 중 다른 항당뇨병 약물의 안전성은 [252]알려져 있지 않기 때문에 모든 종류의 당뇨병을 가진 산모들은 보통 혈당을 조절하기 위해 인슐린을 사용한다.
호르몬의 차이와 비만에 관련된 다낭포성 난소 증후군을 가진 여성들은 특히 첫 [253]주 동안 독점적인 모유 수유를 지원하기에 충분한 공급을 생산하는 데 더 큰 어려움을 겪을 수 있습니다.
민족 및 사회경제적 지위
흑인 사회의 모유 수유율은 여러 가지 이유로 인해 다른 어떤 인종보다 훨씬 낮다.여기에는 노예제 기간 동안의 습식 간호의 유산, 낮은 신생아 건강률, 높은 스트레스 수준, 낮은 지원 접근성, 낮은 [254]직장에서의 유연성 등이 포함됩니다.다른 인종은 사회경제적 계층이 모유수유율을 높임으로써 모유수유율이 상승하는 반면, 아프리카계 미국인 사회는 사회경제적 [255]계층에 관계없이 지속적으로 낮은 수유율을 유지하고 있다.
모유 수유를 지원하는 산모 보호 관행에 대한 접근에도 인종적 차이가 있다.미국에서는 주로 흑인 거주지역이 모유수유를 지원하지 않는 시설(병원이나 여성 건강관리 클리닉 등)을 가지고 있을 가능성이 높기 때문에 흑인 사회에서는 모유수유율이 낮아지고 있습니다.주로 흑인 거주지와 백인 거주지의 시설을 비교한 결과, 모유 수유를 지지하거나 권장하지 않는 실천 비율은 제한적인 보충제 사용(25.8%)과 숙박(27.7~39.4%)[256]이었다.
저소득 산모들은 의도하지 않은 [257]임신을 할 가능성이 더 높다.의도하지 않은 임신을 한 산모들은 모유 [258]수유를 할 가능성이 적다.
특히 분유와 불결한 물의 조합은 아기들의 건강에 매우 해로울 수 있습니다.1970년대 후반, 분유에 의한 많은 아기 사망으로 인해 네슬레에 대한 불매운동이 있었다.Michele Barry 박사는 모유 수유가 가난한 환경에서 가장 필수적이라고 설명하는데, 그 이유는 조제용 깨끗한 물을 이용할 수 없기 때문이라고 합니다.2016년 Lancet의 연구는 모유 수유가 80만 명의 아이들의 죽음을 막을 뿐만 아니라 3억 [259]달러를 절약할 수 있다는 것을 발견했다.
사회적 수용

일부 [260]여성들은 공공장소에서 모유 수유를 할 때 불편함을 느낀다.공공 모유 수유는 어떤 곳에서는 금지될 수 있으며, 어떤 곳에서는 법으로 다루어지지 않을 수도 있고, 다른 곳에서는 법적 권리로 다루어지지 않을 수도 있습니다.법적 권리가 주어지더라도, 어떤 엄마들은 모유 [261][262]수유를 꺼리는 반면, 다른 엄마들은 이 [263]관행에 반대할 수도 있다.
영아용 조제 분유의 사용은 서양 문화가 모유 [264]수유에 대한 부정적인 인식에 적응하는 방법이라고 생각되었다.모유 펌프는 엄마들이 [265]수유에 대한 거부감을 견디지 않고 분유 수유의 편리성을 대부분 갖춘 모유를 공급할 수 있는 방법을 제공했습니다.일부 사람들은 유아 수유와 [266]성별 사이의 암묵적인 연관성 때문에 모유 수유를 반대할 수 있다.이러한 부정적인 문화적 함축은 모유 수유 [261][267][268][269]기간을 줄일 수 있다.모성애의 죄책감과 수치심은 종종 엄마가 아기에게 음식을 먹이는 방법에 의해 영향을 받는다.이러한 감정은 비록 다른 이유들이지만 젖을 먹이고 있는 엄마와 젖을 먹이고 있는 엄마 모두에게 나타난다.젖병을 먹이는 엄마들은 그들이 모유 [270]수유를 해야 한다고 느낄지도 모른다.반대로, 모유 수유하는 엄마들은 불편한 환경에서 강제로 음식을 먹여야 한다고 느낄 수 있다.어떤 사람들은 모유 수유를 "귀찮고 역겹고 동물적이고 성적이고 심지어 비뚤어진 행동"[271]으로 볼 수도 있다.옹호자들은 [260]공공장소에서 모유 수유를 지지하는 것을 보여주기 위해 "간호사"를 사용합니다.페미니스트 관점에서 이 주제에 접근한 한 연구는 수유와 비수유 엄마 모두 종종 모성애의 이상에 부응하지 못하고 있다고 느끼는 분유를 먹이는 엄마들과 수유 엄마들이 "f에 관한 문화적 기대"를 초월하고 있다고 우려하면서 모성 죄책감과 수치심을 느낀다고 시사했다.에미닌 겸손"저자들은 모유 수유의 혜택과 문제 해결 [270]능력에 대한 교육을 받아야 한다고 주장하지만, 모유 수유 교육만으로 모유 수유의 시작이나 모유 수유의 비율이 3개월과 [224]6개월에 한정적으로 또는 부분적으로 개선된다는 결정적인 증거는 없다.
위치
50개 주, 콜롬비아 특별구, 푸에르토리코, 버진아일랜드 모두 엄마가 공공장소나 [272]사적인 장소에서 아기에게 모유를 먹이는 것을 허용하는 법을 가지고 있다.미국에서는 2019년 어머니를 위한 공항 우호법(FAM)이 법안으로 통과되고 2021년부터 요건이 발효되었다.이 법에 따르면 모든 대형 및 중형 허브 공항은 각 터미널 [273]건물에 욕실이 없는 개인 수유 공간을 제공해야 합니다.
일부 상업 시설은 모유 수유실을 제공하지만, 일반적으로 엄마들은 특별한 구역 없이 어디서나 모유 수유를 할 수 있도록 법으로 규정되어 있다.이러한 법에도 불구하고, 미국의 많은 여성들은 공개적으로 수치심을 느끼거나 [274]공공장소에서 모유 수유를 자제할 것을 요청받고 있다.영국에서는 2010년 평등법에 따라 [275]공공장소에서의 모유 수유를 금지하고 있습니다.스코틀랜드에서는 여성이 [275]공공장소에서 24개월 미만의 아이에게 젖을 먹이는 것을 막는 것은 형사상 범죄이다.
2010년 미국에서 직장으로 복귀한 젖먹이 엄마에게는 젖을 짜낼 수 있는 욕실이 아닌 공간과 그럴 수 있는 적당한 휴식 시간을 주도록 법률이 통과되었지만, 2016년 현재 대다수의 여성들은 여전히 두 숙박 [276]시설을 모두 이용할 수 없었다.
2014년 새로 선출된 프란치스코 교황은 교회에서 아기들에게 모유를 먹일 것을 권장하면서 전세계적인 논평을 이끌어냈다.교황의 세례식 동안, 그는 어머니들이 자녀들이 배가 고프면 "예식을 지켜서는 안 된다"고 말했다."만약 그들이 배가 고프면, 엄마들이, 두 번 생각하지 말고 먹이를 주세요."라고 그가 웃으며 말했습니다."[277]왜냐하면 그들은 여기서 가장 중요한 사람들이기 때문이다.
유병률
전세계적으로 약 38%의 아기들이 [3]생후 6개월 동안 모유 수유를 한다.미국에서는 여성의 모유 수유 시작 비율이 2009년 76%에서 2015년 83%로 증가했으며, 58%는 6개월 후에도 여전히 모유 수유를 하고 있지만, 25%만이 여전히 [279]모유 수유를 하고 있다.흑인 여성들은 백인이나 히스패닉계 미국인 여성들에 비해 모유 수유율이 지속적으로 낮다.2014년에는 흑인 여성의 58.1%가 산후 초기에 모유를 먹였는데, 이에 비해 백인 여성의 77.7%, 히스패닉 [255]여성의 80.6%가 모유를 먹였다.2019년에는 미국 여성의 84.1%가 모유 수유를 시작했으며 히스패닉, 백인, 흑인, 아시아, 다인종 산모의 87.4%, 85.5%, 73.6%, 90.3%, 83.1%가 모유 수유를 시작했다.흑인 엄마들의 임신율은 주별로 크게 달라 최저 53% 미만, 최고 90%[280] 이상이었다.
중국의 모유 수유율은 지역에 따라 [281]상당히 다르다.
2015년 영국의 모유 수유율은 세계에서 가장 낮았고, 독일에서는 23%, 브라질 56%,[282] 세네갈 99%가 모유 수유를 하고 있다.
호주에서는 2004년에 태어난 어린이의 90% 이상이 처음에 모유를 [283]먹였습니다.2005-06년생 캐나다에서는 50% 이상이 모유만 먹었고 15% 이상이 생후 [284]3개월까지 모유와 기타 수액을 모두 받았다.
역사
이집트, 그리스, 로마 제국에서는 여자들이 보통 자기 [citation needed]아이들만 먹였다.하지만, 모유 수유는 왕족들이 하기에는 너무 흔한 것으로 여겨지기 시작했고, 왕실 가정의 아이들에게 모유를 먹이기 위해 젖은 간호사들이 고용되었다.이것은 시간이 지남에 따라 연장되었고, 특히 서유럽에서는 귀족 여성들이 종종 젖은 간호사를 이용했다.하층 여성들은 아기에게 모유를 먹이고 아기에게 젖을 먹일 수 없는 경우에만 젖먹이 간호사를 이용했다.15세기 유럽에서 젖소나 염소 젖을 사용하려는 시도가 있었지만, 이러한 시도는 성공하지 못했다.18세기에는 모유 수유의 대용품으로 밀가루나 곡물이 도입되었지만,[citation needed] 이것은 충분한 영양을 제공하지 못했다.19세기 중반에 개선된 영아용 조제 분유의 출현과 그 사용 증가로 모유 수유율이 감소하여 제2차 세계대전 이후 가속화되었으며, 미국, 캐나다, 영국의 일부에서는 모유 수유가 문화되지 않은 것으로 간주되었다.1960년대부터 2000년대까지 [285]모유 수유에 대한 부정적인 태도가 일부 국가에서는 여전히 정착되어 있었지만, 모유 수유는 부활을 경험했다.
사회와 문화

언어
전 세계 언어에서 "어머니"라는 단어는 "엄마"와 비슷합니다.언어학자 로만 야콥슨은 "엄마"의 비음이 아기들이 모유 수유를 할 때 나오는 코에서 나는 잡음에서 나온다고 가설을 세웠다.
재무상의 고려 사항
모유 수유는 대안보다 비용이 덜 들지만, 산모는 일반적으로 다른 방법보다 더 많은 음식을 먹어야 한다.미국에서는, 음식에 소비되는 여분의 돈(매주 약 15달러)은 보통 유아용 조제 [11]분유 비용의 약 절반이다.CDC에 따르면, 모유 수유 산모는 임신 전 칼로리 [286]섭취에 비해 하루에 450에서 500칼로리가 더 필요하다.
모유 수유는 건강 관리 비용과 아픈 아기들을 돌보는 비용을 줄여줍니다.모유 수유를 한 아기들의 부모들은 그들의 아기들이 [11]아프기 때문에 일을 하지 않고 수입을 잃을 가능성이 적다.가장 흔한 세 가지 유아 질병, 하부 호흡기 질환, 중이염, 위장 질환을 살펴본 한 연구는 적어도 3개월 동안 모유 수유를 한 유아와 하지 않은 유아들을 비교했다.생후 1년차에 최소 3개월 [287][288]동안만 모유를 먹인 1000명의 영아에 비해 1000명의 영아당 2033명의 초과 진료, 212일의 초과 입원, 609명의 초과 처방이 있었다.그러나 생후 첫 달 동안 14만 명 이상의 신생아를 대상으로 한 연구에서 모유수유 신생아는 분유수유 신생아보다 병원 입원율이 높았고, 모유수유 신생아도 [289]분유수유아에 비해 신생아 외래환자가 더 많았다.
모유 수유 옹호 비판
모유 수유율을 높이려는 공공 캠페인에 의해 사용되는 수단, 여성에게 가해지는 압력, 모유 수유에 실패한 여성에 대한 잠재적 죄책감과 수치심, 그리고 [291][292][293][294]분유를 사용하는 여성에 대한 사회적 비난에 관한 논란과 윤리적 고려가 있다.여기에 더해, 국가나 의료계가 여성의 자기 결정을 어느 정도 방해할 수 있는지에 대한 도덕적인 질문도 있다: 예를 들어 아랍에미리트에서는 여성이 최소 2년 동안 모유 수유를 해야 하고 그렇지 [295][296]않을 경우 남편이 그녀를 고소할 수 있도록 법으로 규정하고 있다.
여성의료 제공자들이 모유 수유를 장려한다면, 그렇지 않은 사람들은 더 많은 죄책감을 느낄 것이라고 널리 추측되고 있다.증거는 이 가정을 뒷받침하지 않는다.반대로 산전 모유 수유 상담의 효과에 대한 연구는 그러한 상담을 받고 조제 수유를 선택한 사람들이 죄책감을 느낀 것을 부정하는 것을 발견했다.여성들은 모유 [297]수유에 대한 격려를 받았는지 여부에 관계없이 아기에게 수유를 하기 위한 이후의 선택에 대해 똑같이 편안했다.
여성이 대리인을 거부당하거나 조제식품 사용에 대해 오명을 쓰는 상황을 예방하는 것 또한 중요한 것으로 보인다.2018년 영국 왕립 조산대(Royal College of Midives)의 정책 성명은 여성이 조언과 정보를 받은 후 조제식 [298]사료를 선택한다면 여성을 지지하고 오명을 씌워서는 안 된다고 말했다.
소셜 마케팅
소셜 마케팅은 개인과 [299]사회 모두에게 이익이 되도록 사람들의 행동을 바꾸기 위한 마케팅 접근법이다.모유 수유 촉진에 적용되었을 때, 소셜 마케팅은 모유 수유의 긍정적인 메시지와 이미지를 제공하여 가시성을 높이는 역할을 합니다.모유 수유의 맥락에서 소셜 마케팅은 미디어 [300][301][302][303][304][305]캠페인에 효과를 보여 왔다.일부 사람들은 특히 개발도상국에서 유아용 조제 분유의 마케팅에 반대한다.그들은 분유를 사용하는 엄마들이 모유 수유를 중단하고 감당할 수 없거나 [306][307]덜 안전한 대체 식품에 의존하게 될 것을 우려하고 있다.네슬레 보이콧을 포함한 노력을 통해 그들은 영아용 조제 분유 무료 샘플 금지와 1981년 세계보건기구(WHO)에 의한 모유 대용품 마케팅 국제 강령, 1990년 [306]8월 세계보건기구(WHO)와 유니세프 정책 입안자들의 인노첸티 선언 등 모유 수유 금지 규정을 채택할 것을 주장해 왔다.게다가, 조제분유 회사들은 국제적으로 수백만 달러를 모유의 [308]대안으로 사용하는 것을 홍보하기 위한 캠페인에 썼다.여성이 퇴원할 때 영아용 조제 분유가 든 선물 가방을 나눠주는 것도 마케팅 전략이다.미국 회계국은 퇴원 시 조제 분유 샘플을 받은 여성들은 선물 봉투를 [309]받지 않은 여성들보다 모유 수유율이 낮다고 보고했다.
아기 친화 병원 이니셔티브
BFHI(Baby Friendly Hospital Initiative)는 세계보건기구(WHO)가 유니세프(UNICEF)와 연계해 공인병원 및 출산센터를 통해 영유아 수유 및 모성유대를 촉진하기 위해 시작한 프로그램이다.BFHI는 민간 및 공공 모성 건강관리에 있어 조제분유 회사가 가지는 영향에 대한 대응으로 개발되었다.이 이니셔티브는 성공적인 모유 수유를 위한 10단계와 모유 [310]대용품의 국제 마케팅 강령의 두 가지 핵심 원칙을 가지고 있습니다.BFHI는 특히 개발도상국의 병원과 출산 센터를 대상으로 하고 있는데, 이러한 시설들이 모유 수유율 감소의 해로운 영향을 가장 많이 받기 때문이다.2018년 현재, 미국의 530개 병원이 50개 주 모두에서 "아기 친화적" 타이틀을 보유하고 있다.전세계적으로 150개 이상의 [311]국가에 20,000개 이상의 "아기 친화적인" 병원이 있습니다.
텔레비전에서의 표현
모유 수유에 대한 첫 묘사는 [312]1977년 어린이 프로그램 세서미 스트리트에서 나왔다.그 이후로 거의 예외 없이, TV에서 모유를 먹이는 것은 이상하고 역겹거나 코미디의 원천으로 묘사되거나,[312] 병 수유를 위해 완전히 생략되었다.
종교
어떤 문화에서, 같은 여성에 의해 모유를 먹인 사람들은 법적, 사회적 지위가 혈연관계인 [313]형제와 동등한 모유 자매이다.이슬람은 라다(fiqh)라고 알려진 이것에 관한 복잡한 규칙 체계를 가지고 있다.기독교의 대부모 관습처럼, 모유 친족관계는 친부모가 피해를 입은 아이를 책임질 수 있는 두 번째 가족을 만들었다."이슬람의 우유 친족관계는 문화적으로 독특한 것으로 보이지만 결코 독특한 제도적 [314]친족관계는 아닙니다."
서구 국가에서는 기독교의 소속이나 관행에 따라 모유 수유 관행에 차이가 관찰되고 있다.무소속 여성과 개신교 여성은 모유 [315][316][317][318]수유 비율이 더 높다.
직장
많은 엄마들은 아기가 [319]태어난 지 얼마 되지 않아 직장에 복귀해야 한다.미국에서는 3세 미만의 자녀를 둔 산모의 약 70%가 정규직으로 일하고 있으며, 3개월 이내에 직장에 복귀하는 산모의 1/3과 6개월 이내에 복귀하는 산모의 2/3가 정규직으로 일하고 있다.집 밖에서 일하고 정규직으로 일하는 것은 [320]짧은 시간 동안 모유 수유와 모유 수유 비율을 낮추는 것과 상당히 관련이 있다.질병통제예방센터에 따르면 직장에서의 모유수유 지원은 모유수유 여성을 지원하는 기업 정책 작성, 모유수유에 대한 교육, 모유수유 또는 모유수유를 위한 지정된 개인 공간 제공, 알로 등 여러 유형의 직원 복리후생과 서비스를 포함한다.근무 중 모유 발현을 지원하기 위한 윙 플렉스타임, 원격근무, 파트타임, 출산휴가 연장 등 산모에게 업무에 복귀할 수 있는 선택권 부여, 현장 또는 현장근접 육아 제공, 고품질 유방펌프 제공, 전문 [320]수유 컨설턴트 제공.
모유 [321]수유를 유지하는 데 도움을 주는 수유 산모의 홍보 및 지원 프로그램이 발견되었다.미국에서 CDC는 "회사 수유 프로그램이 캘리포니아의 고용된 여성들 사이에서 모유 수유 행동에 미치는 영향을 조사했다"는 연구에 대해 보고하고 있다.그들은 "전국적으로 모유 수유를 시작한 정규직 산모의 10%만이 6개월에도 여전히 모유 수유를 하고 있지만, 수유 프로그램에 참여한 산모의 약 75%가 최소 6개월 [320]동안 모유 수유를 계속하고 있다"는 것을 발견했다.
2010년에 통과된 미국 환자 보호 및 저렴한 치료법은 모든 수유 산모에게 우유를 조제할 수 있는 욕실이 아닌 공간과 그럴 수 있는 합리적인 휴식 시간을 제공하도록 요구하고 있지만, 2016년 현재 대다수의 여성들은 여전히 두 숙박 시설을 모두 이용할 수 없다.2016년 연구에 따르면 (1) 연방법은 수유 공간 기능 및 접근성을 다루지 않으며 2) 연방법은 직원의 일부만 보호하며 3) 연방법의 시행으로 여성은 미국 노동부에 제소해야 한다.이러한 각각의 문제에 대처하기 위해, 우리는 현행법에 대해 다음과 같은 수정을 권고한다. 1) 수유 공간과 기능에 관한 추가 요건, 2) 면제된 직원의 의무 적용 범위, 3) 고용주가 회사 고유의 수유 정책을 개발해야 한다는 요건."[276]
In Canada, British Columbia and Ontario, provincial Human Rights Codes prevent against workplace discrimination due to breastfeeding.[322][323] In British Columbia, employers are required to provide accommodation to employees who breastfeed or express breast milk. Although no specific requirements are mandated, under the Human Rights Code, accommodations suggested include paid breaks (not including meal breaks), private facilities that include clean running water, comfortable seating areas, and refrigeration equipment, as well as flexibility in terms of work-related conflicts.[322] In Ontario, employers are encouraged to accommodate breastfeeding employees by providing additional breaks without fear of discrimination. Unlike in British Columbia, the Ontario Code does not include specific recommendations, and therefore leaves significant flexibility for employers.[324]
Research
Breastfeeding research continues to assess prevalence, HIV transmission, pharmacology, costs, benefits, immunology, contraindications, and comparisons to synthetic breast milk substitutes.[5][325] Factors related to the mental health of the nursing mother in the perinatal period have been studied. While cognitive behavior therapy may be the treatment of choice, medications are sometimes used. The use of therapy rather than medication reduces the infant's exposure to medication that may be transmitted through the milk.[326] In coordination with institutional organisms, researchers are also studying the social impact of breastfeeding throughout history. Accordingly, strategies have been developed to foster the increase of the breastfeeding rates in the different countries.[327]
See also
References
- ^ a b "Breastfeeding and Breast Milk: Condition Information". National Institute of Child Health and Human Development. National Institutes of Health (NIH), U.S. Department of Health and Human Services. 19 December 2013. Archived from the original on 27 July 2015. Retrieved 27 July 2015.
- ^ "Infant and young child feeding Fact sheet N°342". WHO. February 2014. Archived from the original on 8 February 2015. Retrieved 8 February 2015.
- ^ a b c d e f g h i j "Infant and young child feeding Fact sheet N°342". World Health Organization (WHO). 9 June 2021. Archived from the original on 8 February 2015. Retrieved 8 February 2015.
- ^ a b c d e f g h i j k l m Johnston M, Landers S, Noble L, Szucs K, Viehmann L, et al. (Section on Breastfeeding) (March 2012). "Breastfeeding and the use of human milk". Pediatrics. 129 (3): e827–e841. doi:10.1542/peds.2011-3552. PMID 22371471. Archived from the original on 5 August 2015.
- ^ a b c Kramer MS, Kakuma R (August 2012). "Optimal duration of exclusive breastfeeding". The Cochrane Database of Systematic Reviews. 2012 (8): CD003517. doi:10.1002/14651858.CD003517.pub2. PMC 7154583. PMID 22895934.
- ^ "Breastfeeding".
- ^ Ip S, Chung M, Raman G, Trikalinos TA, Lau J (October 2009). "A summary of the Agency for Healthcare Research and Quality's evidence report on breastfeeding in developed countries". Breastfeeding Medicine. 4 (Suppl 1): S17–S30. doi:10.1089/bfm.2009.0050. PMID 19827919.
- ^ a b c d Victora CG, Bahl R, Barros AJ, França GV, Horton S, Krasevec J, et al. (January 2016). "Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect". Lancet. 387 (10017): 475–490. doi:10.1016/s0140-6736(15)01024-7. PMID 26869575. S2CID 24126039.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq ar as at au av aw ax ay az ba bb bc bd be bf bg bh bi bj bk bl bm bn bo bp bq br bs bt bu bv bw bx by bz ca cb cc cd ce cf cg ch ci cj ck cl cm cn co cp cq cr cs ct cu cv cw cx cy cz da db dc dd de df dg dh di dj dk Eglash A, Leeper K (2020). The Little Green Book of Breastfeeding Management for Physicians & Other Healthcare Providers (7 ed.). Madison, WI: The Institute for the Advancement of Breastfeeding and Lactation Education. ISBN 978-0-9987789-0-7.
- ^ Lawrence RA, Lawrence RM (1 January 2011). Breastfeeding: A Guide for the Medical Profession. Elsevier Health Sciences. pp. 227–228. ISBN 978-1-4377-0788-5.
- ^ a b c "Breastfeeding and the use of human milk. American Academy of Pediatrics. Work Group on Breastfeeding". Pediatrics. 100 (6): 1035–1039. December 1997. doi:10.1542/peds.100.6.1035. PMID 9411381. S2CID 81585356. Archived from the original on 23 October 2012.
- ^ "What are the benefits of breastfeeding?". 14 April 2014. Archived from the original on 10 August 2015. Retrieved 27 July 2015.
- ^ Momigliano A (21 May 2019). "Breast-feeding isn't free. This is how much it really costs". Washington Post. Retrieved 11 March 2021.
- ^ "What is weaning and how do I do it?". 19 December 2013. Archived from the original on 8 July 2015. Retrieved 27 July 2015.
- ^ Amir LH (June 2014). "ABM clinical protocol #4: Mastitis, revised March 2014". Breastfeeding Medicine. 9 (5): 239–243. doi:10.1089/bfm.2014.9984. PMC 4048576. PMID 24911394.
- ^ a b c d e Berens P, Brodribb W (May 2016). "ABM Clinical Protocol #20: Engorgement, Revised 2016". Breastfeeding Medicine. 11 (4): 159–163. doi:10.1089/bfm.2016.29008.pjb. PMC 4860650. PMID 27070206.
- ^ "Agencies encourage women to continue to breastfeed during the COVID-19 pandemic". World Health Organization. Retrieved 8 March 2021.
- ^ "Breastfeeding and alcohol". NHS Choices. NHS. 21 December 2017. Archived from the original on 1 August 2016.
- ^ "Breastfeeding and diet". NHS Choices. NHS. 26 March 2018. Archived from the original on 7 August 2016.
- ^ "Tobacco Use Breastfeeding CDC". www.cdc.gov. 21 March 2018. Archived from the original on 9 August 2016. Retrieved 4 August 2016.
- ^ a b c d e Brodribb W (June 2018). "ABM Clinical Protocol #9: Use of Galactogogues in Initiating or Augmenting Maternal Milk Production, Second Revision 2018". Breastfeeding Medicine. 13 (5): 307–314. doi:10.1089/bfm.2018.29092.wjb. PMID 29902083. S2CID 49211760.
- ^ Napso T, Yong HE, Lopez-Tello J, Sferruzzi-Perri AN (2018). "The Role of Placental Hormones in Mediating Maternal Adaptations to Support Pregnancy and Lactation". Frontiers in Physiology. 9: 1091. doi:10.3389/fphys.2018.01091. PMC 6108594. PMID 30174608.
- ^ Hale TW, Hartmann PE, Czank C, Henderson J, Kent JC, Lai CT (2007). Hale & Hartmann's textbook of human lactation (1 ed.). Amarillo, TX: Hale Pub. pp. 89–111. ISBN 978-0-9772268-9-4. OCLC 233970853.
- ^ a b c d e f g h i j k l Lawrence RA, Lawrence RM (2016). Breastfeeding : a guide for the medical profession (8 ed.). Philadelphia, PA. ISBN 978-0-323-39420-8. OCLC 921886130.
- ^ a b Elling SV, Powell FC (January 1997). "Physiological changes in the skin during pregnancy". Clinics in Dermatology. Dermatologic Diseases and Problems of Women Throughout the Life Cycle. 15 (1): 35–43. doi:10.1016/S0738-081X(96)00108-3. PMID 9034654.
- ^ a b c Simpson KR, Creehan PS (2014). Perinatal nursing (4 ed.). Philadelphia: Obstetric, and Neonatal Nurses Association of Women's Health. ISBN 978-1-4698-8109-6. OCLC 864058193.
- ^ a b c d e Zheng T (2020). Comprehensive Handbook: Obstetrics & Gynecology. Paradise Valley, AZ: Phoenix Medical Press. OCLC 1249555693.
- ^ Hurst NM (2007). "Recognizing and treating delayed or failed lactogenesis II". Journal of Midwifery & Women's Health. 52 (6): 588–594. doi:10.1016/j.jmwh.2007.05.005. PMID 17983996.
- ^ Dobransky P. "Colostrum, Foremilk and Hindmilk". www.drpaul.com. Archived from the original on 3 July 2017. Retrieved 24 July 2017.
- ^ "Mothers and Children Benefit from Breastfeeding". Womenshealth.gov. 27 February 2009. Archived from the original on 16 March 2009.
- ^ Hendrickson RG, McKeown NJ (January 2012). "Is maternal opioid use hazardous to breast-fed infants?". Clinical Toxicology. 50 (1): 1–14. doi:10.3109/15563650.2011.635147. PMID 22148986. S2CID 207673799.
- ^ a b c d e f g h i j k l Flaherman VJ, Maisels MJ (June 2017). "ABM Clinical Protocol #22: Guidelines for Management of Jaundice in the Breastfeeding Infant 35 Weeks or More of Gestation-Revised 2017". Breastfeeding Medicine. Academy of Breastfeeding Medicine. 12 (5): 250–257. doi:10.1089/bfm.2017.29042.vjf. PMID 29624434.
- ^ "WHO Vitamin A supplementation in neonates". WHO. Archived from the original on 31 March 2014. Retrieved 10 November 2021.
- ^ a b Y de Vries J, Pundir S, Mckenzie E, Keijer J, Kussmann M (May 2018). "Maternal Circulating Vitamin Status and Colostrum Vitamin Composition in Healthy Lactating Women-A Systematic Approach". Nutrients. 10 (6): E687. doi:10.3390/nu10060687. PMC 6024806. PMID 29843443.
- ^ CDC (26 August 2021). "Do infants get enough B12 from breast milk?". Centers for Disease Control and Prevention. Retrieved 10 November 2021.
- ^ CDC (19 December 2019). "FAQs About Vitamin K Deficiency Bleeding CDC". Centers for Disease Control and Prevention. Retrieved 10 November 2021.
- ^ a b Colen CG, Ramey DM (May 2014). "Is breast truly best? Estimating the effects of breastfeeding on long-term child health and wellbeing in the United States using sibling comparisons". Social Science & Medicine. 109: 55–65. doi:10.1016/j.socscimed.2014.01.027. PMC 4077166. PMID 24698713.
- ^ Gidrewicz DA, Fenton TR (August 2014). "A systematic review and meta-analysis of the nutrient content of preterm and term breast milk". BMC Pediatrics. 14 (1): 216. doi:10.1186/1471-2431-14-216. PMC 4236651. PMID 25174435.
- ^ a b c d e f g h i j k l m n o p q r Lawrence RA, Lawrence RM, Noble L, Rosen-Carole C, Stuebe AM (2021). Breastfeeding: a guide for the medical profession (9th ed.). Philadelphia, PA. ISBN 978-0-323-68014-1. OCLC 1256449680.
- ^ "Prevention of Rickets and Vitamin D Deficiency in Infants, Children, and Adolescents" (PDF). American Academy of Pediatrics. Retrieved 17 May 2021.
- ^ Casey CF, Slawson DC, Neal LR (March 2010). "VItamin D supplementation in infants, children, and adolescents". American Family Physician. 81 (6): 745–748. PMID 20229973.
- ^ CDC (2 July 2021). "Vitamin D is needed to support healthy bone development". Centers for Disease Control and Prevention. Retrieved 10 November 2021.
- ^ "Vitamin D Supplementation – Breastfeeding". CDC. 20 October 2009. Retrieved 15 January 2018.
- ^ Canadian Paediatric Society. "Vitamin D". Caring for Kids. Retrieved 15 January 2018.
- ^ "Vitamins for children - NHS.UK". NHS Choices Home Page. 21 December 2017. Retrieved 15 January 2018.
- ^ Tan ML, Abrams SA, Osborn DA (December 2020). "Vitamin D supplementation for term breastfed infants to prevent vitamin D deficiency and improve bone health". The Cochrane Database of Systematic Reviews. 2020 (12): CD013046. doi:10.1002/14651858.CD013046.pub2. PMC 8812278. PMID 33305822. S2CID 228101037.
- ^ a b CDC (2 September 2021). "Do infants get enough iron from breast milk?". Centers for Disease Control and Prevention. Retrieved 10 November 2021.
- ^ Riskin A, Almog M, Peri R, Halasz K, Srugo I, Kessel A (February 2012). "Changes in immunomodulatory constituents of human milk in response to active infection in the nursing infant". Pediatric Research. 71 (2): 220–225. doi:10.1038/pr.2011.34. PMID 22258136. S2CID 2358000.
- ^ a b "What is colostrum? How does it benefit my baby?". La Leche League. Archived from the original on 27 November 2015. Retrieved 28 November 2015.
- ^ a b "Breastfeeding". Archived from the original on 20 February 2016.
- ^ Protecting, promoting and supporting Breastfeeding in facilities providing maternity and newborn services (PDF). 2018. Archived from the original (PDF) on 17 April 2018. Retrieved 16 September 2019.
- ^ a b Holmes AV, McLeod AY, Bunik M (December 2013). "ABM Clinical Protocol #5: Peripartum breastfeeding management for the healthy mother and infant at term, revision 2013". Breastfeeding Medicine. 8 (6): 469–473. doi:10.1089/bfm.2013.9979. PMC 3868283. PMID 24320091.
- ^ a b "Breast Crawl". The Mother and Child Health and Education Trust. Archived from the original on 23 March 2018. Retrieved 22 March 2018.
- ^ Moore ER, Bergman N, Anderson GC, Medley N (November 2016). "Early skin-to-skin contact for mothers and their healthy newborn infants". The Cochrane Database of Systematic Reviews. 2016 (11): CD003519. doi:10.1002/14651858.CD003519.pub4. PMC 6464366. PMID 27885658.
- ^ "The Baby Friendly Initiative". Archived from the original on 6 May 2013.
- ^ a b c d Gartner LM, Morton J, Lawrence RA, Naylor AJ, O'Hare D, Schanler RJ, Eidelman AI (February 2005). "Breastfeeding and the use of human milk". Pediatrics. 115 (2): 496–506. doi:10.1542/peds.2004-2491. PMID 15687461. S2CID 5791615.
- ^ Thomas J, Marinelli KA (August 2016). "ABM Clinical Protocol #16: Breastfeeding the Hypotonic Infant, Revision 2016". Breastfeeding Medicine. 11 (6): 271–276. doi:10.1089/bfm.2016.29014.jat. PMID 27314160.
- ^ Boies EG, Vaucher YE (December 2016). "ABM Clinical Protocol #10: Breastfeeding the Late Preterm (34-36 6/7 Weeks of Gestation) and Early Term Infants (37-38 6/7 Weeks of Gestation), Second Revision 2016". Breastfeeding Medicine. 11 (10): 494–500. doi:10.1089/bfm.2016.29031.egb. PMID 27830934.
- ^ a b c Boies EG, Vaucher YE (December 2016). "ABM Clinical Protocol #10: Breastfeeding the Late Preterm (34-36 6/7 Weeks of Gestation) and Early Term Infants (37-38 6/7 Weeks of Gestation), Second Revision 2016". Breastfeeding Medicine. 11 (10): 494–500. doi:10.1089/bfm.2016.29031.egb. PMID 27830934.
- ^ "Breastfeeding Frequency". California Pacific Medical Center. Archived from the original on 28 June 2012.
- ^ Bergman NJ (August 2013). "Neonatal stomach volume and physiology suggest feeding at 1-h intervals". Acta Paediatrica. 102 (8): 773–777. doi:10.1111/apa.12291. PMID 23662739. S2CID 8354240.
- ^ "How do I breastfeed? Skip sharing on social media links". 14 April 2014. Archived from the original on 27 July 2015. Retrieved 27 July 2015.
- ^ "Breastfeeding: Data: Report Card 2012: Outcome Indicators – DNPAO – CDC". 20 August 2018. Archived from the original on 7 July 2017.
- ^ "Nutrition for Healthy Term Infants: Recommendations from Birth to Six Months". A joint statement of Health Canada, Canadian Paediatric Society, Dietitians of Canada, and Breastfeeding Committee for Canada. Health Canada. 18 August 2015. Archived from the original on 23 December 2016. Retrieved 31 January 2017.
- ^ "Breastfeeding". Australian Government. 27 May 2014. Archived from the original on 8 February 2015. Retrieved 8 February 2015.
- ^ "Why breastfeed? National Health Service". 21 December 2017. Archived from the original on 1 August 2013.
- ^ "Breastfeeding: Promotion & Support". CDC. 2 August 2011. Archived from the original on 29 July 2017.
- ^ "Protection, promotion and support of breastfeeding in Europe: a blueprint for action" (PDF). Unit for Health Services Research and International Health. 2008. Archived (PDF) from the original on 11 June 2014. Retrieved 15 February 2015.
- ^ Cattaneo A, Burmaz T, Arendt M, Nilsson I, Mikiel-Kostyra K, Kondrate I, et al. (June 2010). "Protection, promotion and support of breast-feeding in Europe: progress from 2002 to 2007". Public Health Nutrition. 13 (6): 751–759. doi:10.1017/S1368980009991844. PMID 19860992. S2CID 41294219.
- ^ Smith HA, Becker GE (August 2016). "Early additional food and fluids for healthy breastfed full-term infants". The Cochrane Database of Systematic Reviews. 2016 (8): CD006462. doi:10.1002/14651858.CD006462.pub4. PMC 8588276. PMID 27574798.
- ^ "Breastfeeding, Family Physicians Supporting (Position Paper)". American Academy of Family Physicians (AAFP). Retrieved 1 November 2021.
- ^ "ACOG Committee Opinion No. 756: Optimizing Support for Breastfeeding as Part of Obstetric Practice". Obstetrics and Gynecology. 132 (4): e187–e196. October 2018. doi:10.1097/AOG.0000000000002890. PMID 30247365. S2CID 52346183.
- ^ a b Abrams SA, Landers S, Noble LM, Poindexter BB, Daniels S, Corkins M, et al. (Committee on Nutrition; Section on Breastfeeding; Committee on Fetus and Newborn) (January 2017). "Donor Human Milk for the High-Risk Infant: Preparation, Safety, and Usage Options in the United States". Pediatrics. 139 (1): e20163440. doi:10.1542/peds.2016-3440. PMID 27994111. S2CID 21152598.
- ^ World Health Organization. (2003). Global strategy for infant and young child feeding (PDF). Geneva, Switzerland: World Health Organization and UNICEF. ISBN 978-92-4-156221-8. Archived (PDF) from the original on 24 September 2009. Retrieved 20 September 2009.
- ^ "Breastfeeding: Data: Report Card" (PDF). Center for Disease Control and Prevention. Archived (PDF) from the original on 4 January 2016. Retrieved 5 November 2015.
- ^ "Infant and toddler health". Mayo Clinic. Archived from the original on 2 May 2016. Retrieved 12 May 2016.
- ^ Stein MT, Boies EG, Snyder D (October 2004). "Parental concerns about extended breastfeeding in a toddler". Journal of Developmental and Behavioral Pediatrics. 25 (5 Suppl): S107–S111. doi:10.1097/00004703-200410001-00022. PMID 15502526.
- ^ a b c d e f g h i Kellams A, Harrel C, Omage S, Gregory C, Rosen-Carole C (May 2017). "ABM Clinical Protocol #3: Supplementary Feedings in the Healthy Term Breastfed Neonate, Revised 2017". Breastfeeding Medicine. 12 (4): 188–198. doi:10.1089/bfm.2017.29038.ajk. hdl:10150/626017. PMID 28294631.
- ^ Penny F, Judge M, Brownell E, McGrath JM (February 2018). "What Is the Evidence for Use of a Supplemental Feeding Tube Device as an Alternative Supplemental Feeding Method for Breastfed Infants?". Advances in Neonatal Care. 18 (1): 31–37. doi:10.1097/ANC.0000000000000446. PMID 29373347. S2CID 42316139.
- ^ Healthwise Staff. "Breast-feeding: Learning how to nurse". Archived from the original on 21 March 2012. Retrieved 17 June 2009.
- ^ "Positions and Tips for Making Breastfeeding Work". BabyCenter.com. Archived from the original on 27 October 2014. Retrieved 27 October 2014.
- ^ a b c Newman J (1 January 2016). "International Breastfeeding Centre". Retrieved 12 November 2021.
A mother and her 28-hour-old infant breastfeeding, with the help of an International Board-Certified Lactation Consultant. This video illustrates how to latch a baby onto the breast, what a good latch looks like, and the movements that are associated with swallowing milk. The mother uses a breast compression technique to help move milk into the baby's mouth.
- ^ "default – Stanford Children's Health". www.stanfordchildrens.org. Retrieved 12 November 2021.
- ^ a b c d e f g h "International BreastFeeding Centre What's missing in helping mothers with breastfeeding?". Retrieved 5 November 2021.
- ^ Walker M (2014). Breastfeeding management for the clinician: using the evidence (3 ed.). Burlington, MA: Jones & Bartlett Learning. ISBN 978-1-4496-9465-4. OCLC 833313234.
- ^ "Breastfeeding: positioning and attachment - NHS.UK". NHS Choices Home Page. 28 October 2016. Retrieved 7 April 2018.
- ^ Lawrence & Lawrence 2015, p. 249.
- ^ "Breastfeeding: positioning and attachment". nhs.uk. 7 December 2020. Retrieved 12 November 2021.
- ^ a b "Nipple Pain". La Leche League GB. 30 January 2016. Retrieved 12 November 2021.
- ^ "Pain: General". Le Leche League International. Retrieved 12 January 2022.
- ^ "Breastfeeding: the first few days". NHS. 7 December 2020. Retrieved 12 January 2022.
- ^ a b "Inverted and Flat Nipples". La Leche League International. Retrieved 12 November 2021.
- ^ a b Cheung W. "Acrobat Accessibility Report" (PDF). www.toronto.ca. Retrieved 12 November 2021.
- ^ "Infant Safety in Maternity Care Practices that Support Breastfeeding in US Birth Facilities". CDC. 28 January 2021. Retrieved 14 January 2022.
- ^ Marmet C, Shell E, Aldana S (November 2000). "Assessing infant suck dysfunction: case management". Journal of Human Lactation. 16 (4): 332–336. doi:10.1177/089033440001600409. PMID 11188682. S2CID 208505043.
- ^ Jaafar SH, Ho JJ, Jahanfar S, Angolkar M (August 2016). "Effect of restricted pacifier use in breastfeeding term infants for increasing duration of breastfeeding". The Cochrane Database of Systematic Reviews. 2016 (8): CD007202. doi:10.1002/14651858.CD007202.pub4. PMC 8520760. PMID 27572944.
- ^ Gzzz (12 June 2018). "Français: Ankyloglossie (frein lingual court) chez un enfant de 4 ans". Retrieved 12 November 2021.
- ^ "Tongue-tie (ankyloglossia)". Mayo Clinic. Retrieved 21 March 2018.
- ^ "Breastfeeding checklist: How to get a good latch". WomensHealth.gov. 9 June 2017. Archived from the original on 4 August 2017. Retrieved 4 August 2017.
 This article incorporates text from this source, which is in the public domain.
This article incorporates text from this source, which is in the public domain. - ^ "Common questions about breastfeeding and pain". womenshealth.gov. 9 June 2017. Archived from the original on 4 August 2017. Retrieved 4 August 2017.
 This article incorporates text from this source, which is in the public domain.
This article incorporates text from this source, which is in the public domain. - ^ Amir LH, James JP, Donath SM (March 2006). "Reliability of the hazelbaker assessment tool for lingual frenulum function". International Breastfeeding Journal. 1 (1): 3. doi:10.1186/1746-4358-1-3. PMC 1464379. PMID 16722609.
- ^ LeFort Y, Evans A, Livingstone V, Douglas P, Dahlquist N, Donnelly B, et al. (April 2021). "Academy of Breastfeeding Medicine Position Statement on Ankyloglossia in Breastfeeding Dyads". Breastfeeding Medicine. 16 (4): 278–281. doi:10.1089/bfm.2021.29179.ylf. PMID 33852342. S2CID 233242365.
- ^ O'Shea JE, Foster JP, O'Donnell CP, Breathnach D, Jacobs SE, Todd DA, Davis PG (March 2017). "Frenotomy for tongue-tie in newborn infants". The Cochrane Database of Systematic Reviews. 3 (6): CD011065. doi:10.1002/14651858.cd011065.pub2. PMC 6464654. PMID 28284020.
- ^ Visconti A, Hayes E, Ealy K, Scarborough DR (August 2021). "A systematic review: The effects of frenotomy on breastfeeding and speech in children with ankyloglossia". International Journal of Speech-Language Pathology. 23 (4): 349–358. doi:10.1080/17549507.2020.1849399. PMID 33501864. S2CID 231760695.
- ^ "Ankyloglossia and Oral Frena Consensus Statement". The Australian Dental Association. 2020.
- ^ "Engorged Breasts – avoiding and treating". La Leche League GB. 28 January 2016. Retrieved 14 November 2021.
- ^ "Stopping Breastfeeding Suddenly – Topic Overview". WebMed, LLC. Archived from the original on 4 May 2016. Retrieved 6 May 2016.
- ^ a b Berens P, Eglash A, Malloy M, Steube AM (March 2016). "ABM Clinical Protocol #26: Persistent Pain with Breastfeeding". Breastfeeding Medicine. 11 (2): 46–53. doi:10.1089/bfm.2016.29002.pjb. PMID 26881962.
- ^ Lawrence & Lawrence 2015, p. 67.
- ^ a b Neifert MR (April 2001). "Prevention of breastfeeding tragedies". Pediatr. Clin. North Am. 48 (2): 273–297. doi:10.1016/S0031-3955(08)70026-9. PMID 11339153.
- ^ a b "Should a mother continue breastfeeding if her child has jaundice?". Centers for Disease Control and Prevention. 21 March 2018. Retrieved 22 March 2018.
- ^ American Academy of Pediatrics Subcommittee on Hyperbilirubinemia (July 2004). "Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation". Pediatrics. 114 (1): 297–316. doi:10.1542/peds.114.1.297. PMID 15231951. S2CID 2216960.
- ^ Daws D (August 1997). "The perils of intimacy: Closeness and distance in feeding and weaning". Journal of Child Psychotherapy. 23 (2): 179–199. doi:10.1080/00754179708254541.
- ^ "How Do I Wean My Baby?". La Leche League International. Archived from the original on 28 April 2016. Retrieved 6 May 2016.
- ^ "Infant Formula: Your questions answered". Mayo Clinic. Retrieved 28 July 2022.
- ^ "Menstruation". La Leche League International. Retrieved 15 November 2021.
- ^ "IBLCE". IBLCE. Retrieved 12 November 2021.
- ^ "ALPP – ALPP – The Academy of Lactation Policy and Practice". www.alpp.org. Retrieved 12 November 2021.
- ^ "US Surgeon General Breastfeeding Executive Summary" (PDF). surgeongeneral.gov. Archived (PDF) from the original on 13 May 2017. Retrieved 6 September 2017.
- ^ Office of the Surgeon General (US); Centers for Disease Control and Prevention (US); Office on Women's Health (US) (2011). Actions to Improve Breastfeeding (US). Office of the Surgeon General (US).
- ^ Lawrence & Lawrence 2015, Chapter 7. Facilitating an Informed Decision About Breastfeeding pp. 215–232.
- ^ "WHO Infant feeding for the prevention of mother-to-child transmission of HIV". WHO. Archived from the original on 31 March 2014. Retrieved 11 November 2021.
- ^ a b Australian Government Department of Health. "Human Immunodeficiency virus (HIV)". www.health.gov.au. Retrieved 16 December 2017.
- ^ Mead MN (October 2008). "Contaminants in human milk: weighing the risks against the benefits of breastfeeding". Environmental Health Perspectives. 116 (10): A427–A434. doi:10.1289/ehp.116-a426. PMC 2569122. PMID 18941560. Archived from the original on 6 November 2008.
- ^ CDC (10 August 2021). "Human immunodeficiency virus (HIV)". Centers for Disease Control and Prevention. Retrieved 11 November 2021.
- ^ Carneiro-Proietti AB, Amaranto-Damasio MS, Leal-Horiguchi CF, Bastos RH, Seabra-Freitas G, Borowiak DR, et al. (September 2014). "Mother-to-Child Transmission of Human T-Cell Lymphotropic Viruses-1/2: What We Know, and What Are the Gaps in Understanding and Preventing This Route of Infection". Journal of the Pediatric Infectious Diseases Society. 3 (Suppl 1): S24–S29. doi:10.1093/jpids/piu070. PMC 4164183. PMID 25232474.
- ^ a b "Human T-lymphotropic virus type 1". www.who.int. Retrieved 11 November 2021.
- ^ Paiva AM, Assone T, Haziot ME, Smid J, Fonseca LA, Luiz OD, et al. (May 2018). "Risk factors associated with HTLV-1 vertical transmission in Brazil: longer breastfeeding, higher maternal proviral load and previous HTLV-1-infected offspring". Scientific Reports. 8 (1): 7742. Bibcode:2018NatSR...8.7742P. doi:10.1038/s41598-018-25939-y. PMC 5958084. PMID 29773807.
- ^ Boostani R, Sadeghi R, Sabouri A, Ghabeli-Juibary A (October 2018). "Human T-lymphotropic virus type I and breastfeeding; systematic review and meta-analysis of the literature". Iranian Journal of Neurology. 17 (4): 174–179. PMC 6555888. PMID 31210902.
- ^ "Recommendations for Counseling Persons Infected with Human T-Lymphotrophic Virus, Types I and II *". www.cdc.gov. Retrieved 11 November 2021.
- ^ a b c CDC (10 August 2021). "When breastfeeding or feeding expressed milk is not recommended". Centers for Disease Control and Prevention. Retrieved 19 November 2021.
- ^ a b "Serious Illnesses and Breastfeeding". HealthyChildren.org. Retrieved 19 November 2021.
- ^ a b CDC (2 October 2020). "Herpes simplex virus (HSV)". Centers for Disease Control and Prevention. Retrieved 11 November 2021.
- ^ a b "Shingles Breastfeeding CDC". www.cdc.gov. 11 August 2021. Retrieved 11 November 2021.
- ^ Walker KF, O'Donoghue K, Grace N, Dorling J, Comeau JL, Li W, Thornton JG (October 2020). "Maternal transmission of SARS-COV-2 to the neonate, and possible routes for such transmission: a systematic review and critical analysis". BJOG. 127 (11): 1324–1336. doi:10.1111/1471-0528.16362. PMC 7323034. PMID 32531146.
- ^ Krogstad P, Contreras D, Ng H, Tobin N, Chambers CD, Bertrand K, et al. (January 2022). "No infectious SARS-CoV-2 in breast milk from a cohort of 110 lactating women". Pediatric Research: 1–6. doi:10.1038/s41390-021-01902-y. PMID 35042956. S2CID 246018031.
- ^ CDC (9 December 2021). "Breastfeeding and Caring for Newborns if You Have COVID-19". Centers for Disease Control and Prevention. Retrieved 17 January 2022.
- ^ a b CDC (16 February 2021). "Tobacco, E-Cigarettes and Breastfeeding". Centers for Disease Control and Prevention. Retrieved 12 November 2021.
- ^ "Smoking and Breastfeeding". La Leche League International. Retrieved 12 November 2021.
- ^ Hospital, The Royal Women's. "Breastfeeding & cigarette smoke". The Royal Women's Hospital. Retrieved 12 November 2021.
- ^ "Alcohol and breastfeeding". La Leche League GB. 8 April 2014. Retrieved 15 November 2021.
- ^ a b Haastrup MB, Pottegård A, Damkier P (February 2014). "Alcohol and breastfeeding". Basic & Clinical Pharmacology & Toxicology. 114 (2): 168–173. doi:10.1111/bcpt.12149. PMID 24118767.
- ^ American Academy of Pediatrics. "Fetal Alcohol Spectrum Disorders Toolkit Frequently Asked Questions". Retrieved 15 November 2017.
- ^ CDC (10 August 2021). "Marijuana and Breastfeeding". Centers for Disease Control and Prevention. Retrieved 14 November 2021.
- ^ a b c "Cannabis", Drugs and Lactation Database (LactMed), Bethesda (MD): National Library of Medicine (US), 2006, PMID 30000647, retrieved 14 November 2021
- ^ a b CDC (10 August 2021). "When breastfeeding or feeding expressed milk is not recommended". Centers for Disease Control and Prevention. Retrieved 14 November 2021.
- ^ Lawrence & Lawrence 2015, pp. 390–392.
- ^ Drugs and Lactation Database (LactMed). National Library of Medicine (US). 2006.
- ^ "InfantRisk Center". www.infantrisk.com. Retrieved 14 November 2021.
- ^ a b Northwestern Medicine. "Pumping and Dumping Myths". Northwestern Medicine. Retrieved 14 November 2021.
- ^ "Cancer and Breastfeeding". La Leche League International. 17 December 2018. Retrieved 14 November 2021.
- ^ Adam MP, Ardinger HH, Pagon RA, Wallace SE, Bean LJ, Mirzaa G, Amemiya A, Berry GT (1993). "Classic Galactosemia and Clinical Variant Galactosemia". In Adam MP, Ardinger HH, Pagon RA, Wallace SE (eds.). GeneReviews. Seattle (WA): University of Washington, Seattle. PMID 20301691.
- ^ a b c d e f g h i Eglash A, Simon L (September 2017). "ABM Clinical Protocol #8: Human Milk Storage Information for Home Use for Full-Term Infants, Revised 2017". Breastfeeding Medicine. 12 (7): 390–395. doi:10.1089/bfm.2017.29047.aje. PMID 29624432.
- ^ a b c Sriraman NK, Evans AE, Lawrence R, Noble L (2018). "Academy of Breastfeeding Medicine's 2017 Position Statement on Informal Breast Milk Sharing for the Term Healthy Infant". Breastfeeding Medicine. 13 (1): 2–4. doi:10.1089/bfm.2017.29064.nks. PMID 29634294. S2CID 4778146.
- ^ Keim SA, Boone KM, Oza-Frank R, Geraghty SR (September 2017). "Pumping Milk Without Ever Feeding at the Breast in the Moms2Moms Study". Breastfeeding Medicine. 12 (7): 422–429. doi:10.1089/bfm.2017.0025. PMC 5646745. PMID 28727931.
- ^ a b c d e f "Storing Human Milk". La Leche League International. Retrieved 28 December 2021.
- ^ a b c d CDC (11 June 2021). "Proper Storage and Preparation of Breast Milk". Centers for Disease Control and Prevention. Retrieved 28 December 2021.
- ^ Alcorn K (24 August 2004). "Shared breastfeeding identified as new risk factor for HIV". aidsmap. Archived from the original on 6 April 2007. Retrieved 10 April 2007.
- ^ Groskop V (5 January 2007). "Not your mother's milk". The Guardian.
- ^ Baumgardner J (24 July 2008). "Breast Friends". Babble. Archived from the original on 24 July 2008.
- ^ Lawrence & Lawrence 2015, pp. 707–708.
- ^ Grunberg R (1992). "Breastfeeding multiples: Breastfeeding triplets". New Beginnings. 9 (5): 135–6. Archived from the original on 12 October 2004.
- ^ "Breastfeeding triplets, quads and higher". Australian Breastfeeding Association. 13 July 2011. Retrieved 23 January 2020.
- ^ "Breastfeeding triplets". Association of Radical Midwives. Archived from the original on 20 October 2007.
- ^ a b c d e f Morrison B, Wambach K (2014). "Women's Health and Breastfeeding". In Wambach K, Riordan J (eds.). Breastfeeding and Human Lactation (5th ed.). Jones & Bartlett Publishers. pp. 581–588. ISBN 978-1-4496-9729-7.
- ^ a b c The Treatment Of Diarrhoea, A Manual For Physicians And Other Senior Health Workers (PDF). World Health Organization. 2005. p. 41. Archived from the original (PDF) on 19 October 2011.
Helping mothers to breastfeed by F. Savage King. Revised edition 1992. African Medical and Research Foundation (AMREF), Box 30125, Nairobi, Kenya. Indian adaptation by R.K. Anand, ACASH, P.O. Box 2498, Bombay 400002
- ^ "Up to what age can a baby stay well nourished by just being breastfed?". WHO. July 2013. Archived from the original on 8 February 2015. Retrieved 7 February 2015.
- ^ Ip S, Chung M, Raman G, Chew P, Magula N, DeVine D, et al. (April 2007). "Breastfeeding and maternal and infant health outcomes in developed countries". Evidence Report/Technology Assessment (153): 1–186. PMC 4781366. PMID 17764214.
- ^ "Breastfeeding Saves Money on Health Care Costs". Breastfeeding Magazine. 4 August 2017. Retrieved 20 May 2022.
- ^ Renfrew MJ, Lang S, Woolridge MW (2000). "Early versus delayed initiation of breastfeeding". The Cochrane Database of Systematic Reviews (2): CD000043. doi:10.1002/14651858.CD000043 (inactive 28 February 2022). PMID 10796101.
{{cite journal}}: CS1 maint: DOI inactive as of February 2022 (link) - ^ Moore ER, Bergman N, Anderson GC, Medley N (November 2016). "Early skin-to-skin contact for mothers and their healthy newborn infants". The Cochrane Database of Systematic Reviews. 2016 (11): CD003519. doi:10.1002/14651858.CD003519.pub4. PMC 3979156. PMID 27885658.
- ^ a b c d e f Horta BL, Bahl R, Martines JC, Victora CG (2007). Evidence on the long-term effects of breastfeeding: systematic reviews and meta-analyses (PDF). Geneva, Switzerland: World Health Organization. ISBN 978-92-4-159523-0. Archived (PDF) from the original on 29 December 2009. Retrieved 5 April 2010.
- ^ a b c d e f g Ip S, Chung M, Raman G, Chew P, Magula N, DeVine D, Trikalinos T, Lau J (April 2007). Breastfeeding and maternal and infant health outcomes in developed countries. Evidence Report/Technology Assessment. Agency for Healthcare Research and Quality (US). pp. 1–186. ISBN 978-1-58763-242-6. PMC 4781366. PMID 17764214.
- ^ Hauck FR, Thompson JM, Tanabe KO, Moon RY, Vennemann MM (July 2011). "Breastfeeding and reduced risk of sudden infant death syndrome: a meta-analysis". Pediatrics. 128 (1): 103–110. doi:10.1542/peds.2010-3000. PMID 21669892. S2CID 1257376.
- ^ "Breastfeeding: Hints to Help You Get Off to a Good Start". familydoctor.org. American Academy of Family Physicians. 1 September 2000. Retrieved 25 November 2018.
- ^ Huang J, Peters KE, Vaughn MG, Witko C (May 2014). "Breastfeeding and trajectories of children's cognitive development". Developmental Science. 17 (3): 452–461. doi:10.1111/desc.12136. PMC 3997588. PMID 24410811.
- ^ "Breastfeeding Is an Investment in Health, Not Just a Lifestyle Decision". CDC. 23 August 2021. Retrieved 11 January 2022.
- ^ Ministry of Health Health Promotion Council. "Guideline for Management of Child Screening in Primary Care Settings and Outpatient Clinics in the Kingdom of Bahrain" (PDF). Kingdom of Bahrain Ministry of Health Health Promotion Council. Archived from the original (PDF) on 23 February 2015. Retrieved 23 February 2015.
- ^ Dewey KG, Heinig MJ, Nommsen LA, Peerson JM, Lönnerdal B (June 1992). "Growth of breast-fed and formula-fed infants from 0 to 18 months: the DARLING Study". Pediatrics. 89 (6 Pt 1): 1035–1041. doi:10.1542/peds.89.6.1035. PMID 1594343. S2CID 24423059. Archived from the original on 4 December 2015. Retrieved 23 February 2015.
- ^ Kunz C, Rodriguez-Palmero M, Koletzko B, Jensen R (June 1999). "Nutritional and biochemical properties of human milk, Part I: General aspects, proteins, and carbohydrates". Clinics in Perinatology. 26 (2): 307–333. doi:10.1016/S0095-5108(18)30055-1. PMID 10394490.
- ^ Rodriguez-Palmero M, Koletzko B, Kunz C, Jensen R (June 1999). "Nutritional and biochemical properties of human milk: II. Lipids, micronutrients, and bioactive factors". Clinics in Perinatology. 26 (2): 335–359. doi:10.1016/S0095-5108(18)30056-3. PMID 10394491.
- ^ Hanson LA, Söderström T (1981). "Human milk: Defense against infection". Progress in Clinical and Biological Research. 61: 147–159. PMID 6798576.
- ^ Van de Perre P (July 2003). "Transfer of antibody via mother's milk". Vaccine. 21 (24): 3374–3376. doi:10.1016/S0264-410X(03)00336-0. PMID 12850343.
- ^ Jackson KM, Nazar AM (April 2006). "Breastfeeding, the immune response, and long-term health". The Journal of the American Osteopathic Association. 106 (4): 203–207. PMID 16627775.
- ^ Vukavic T (May 1983). "Intestinal absorption of IgA in the newborn". Journal of Pediatric Gastroenterology and Nutrition. 2 (2): 248–251. doi:10.1097/00005176-198305000-00006. PMID 6875749.
- ^ Weaver LT, Wadd N, Taylor CE, Greenwell J, Toms GL (1991). "The ontogeny of serum IgA in the newborn". Pediatric Allergy and Immunology. 2 (2): 72–75. doi:10.1111/j.1399-3038.1991.tb00185.x. S2CID 71842218.
- ^ Winslow R (26 August 2013). "Many Drugs Found Safe for Breast-Feeding Mothers". Wall Street Journal. Retrieved 2 September 2013.
- ^ a b Sachs HC (September 2013). "The transfer of drugs and therapeutics into human breast milk: an update on selected topics". Pediatrics. 132 (3): e796–e809. doi:10.1542/peds.2013-1985. PMID 23979084. S2CID 175438.
- ^ WHO "Strategic directions for improving the health and development of children and adolescents", WHO/FCH/CAH/02.21, Geneva: Department of Child and Adolescent Health and Development, World Health Organization.
- ^ Arenz S, Rückerl R, Koletzko B, von Kries R (October 2004). "Breast-feeding and childhood obesity--a systematic review". International Journal of Obesity and Related Metabolic Disorders. 28 (10): 1247–1256. doi:10.1038/sj.ijo.0802758. PMID 15314625. S2CID 25205202.
- ^ Moss BG, Yeaton WH (July 2014). "Early childhood healthy and obese weight status: potentially protective benefits of breastfeeding and delaying solid foods". Maternal and Child Health Journal. 18 (5): 1224–1232. doi:10.1007/s10995-013-1357-z. PMID 24057991. S2CID 19203449.
- ^ Greer FR, Sicherer SH, Burks AW (January 2008). "Effects of early nutritional interventions on the development of atopic disease in infants and children: the role of maternal dietary restriction, breastfeeding, timing of introduction of complementary foods, and hydrolyzed formulas". Pediatrics. 121 (1): 183–191. doi:10.1542/peds.2007-3022. PMID 18166574. S2CID 219206967.
- ^ Szajewska H, Shamir R, Chmielewska A, Pieścik-Lech M, Auricchio R, Ivarsson A, et al. (June 2015). "Systematic review with meta-analysis: early infant feeding and coeliac disease--update 2015". Alimentary Pharmacology & Therapeutics. 41 (11): 1038–1054. doi:10.1111/apt.13163. PMID 25819114. S2CID 22628343.
- ^ Bethune MT, Khosla C (February 2008). "Parallels between pathogens and gluten peptides in celiac sprue". PLOS Pathogens. 4 (2): e34. doi:10.1371/journal.ppat.0040034. PMC 2323203. PMID 18425213.
- ^ Amitay EL, Keinan-Boker L (June 2015). "Breastfeeding and Childhood Leukemia Incidence: A Meta-analysis and Systematic Review". JAMA Pediatrics. 169 (6): e151025. doi:10.1001/jamapediatrics.2015.1025. PMID 26030516.
- ^ Eusebio-Ponce E, Candel FJ, Anguita E (August 2019). "Human T-Cell Lymphotropic Virus Type 1 and associated diseases in Latin America". Tropical Medicine & International Health. 24 (8): 934–953. doi:10.1111/tmi.13278. PMID 31183938. S2CID 184485435.
- ^ Owen CG, Martin RM, Whincup PH, Smith GD, Cook DG (November 2006). "Does breastfeeding influence risk of type 2 diabetes in later life? A quantitative analysis of published evidence". The American Journal of Clinical Nutrition. 84 (5): 1043–1054. doi:10.1093/ajcn/84.5.1043. PMID 17093156.
- ^ Palmer B (June 1998). "The influence of breastfeeding on the development of the oral cavity: a commentary". Journal of Human Lactation. 14 (2): 93–98. doi:10.1177/089033449801400203. PMID 9775838. S2CID 29129955. Archived from the original on 16 March 2013.
- ^ Kremer KP, Kremer TR (January 2018). "Breastfeeding Is Associated with Decreased Childhood Maltreatment". Breastfeeding Medicine. 13 (1): 18–22. doi:10.1089/bfm.2017.0105. PMID 29125322.
- ^ Der G, Batty GD, Deary IJ (November 2006). "Effect of breast feeding on intelligence in children: prospective study, sibling pairs analysis, and meta-analysis". BMJ. 333 (7575): 945. doi:10.1136/bmj.38978.699583.55. PMC 1633819. PMID 17020911.
- ^ Huang J, Vaughn MG, Kremer KP (October 2016). "Breastfeeding and child development outcomes: an investigation of the nurturing hypothesis". Maternal & Child Nutrition. 12 (4): 757–767. doi:10.1111/mcn.12200. PMC 5087141. PMID 26194444.
- ^ Bell AF, Erickson EN, Carter CS (2014). "Beyond labor: the role of natural and synthetic oxytocin in the transition to motherhood". Journal of Midwifery & Women's Health. 59 (1): 35–42: quiz 108. doi:10.1111/jmwh.12101. PMC 3947469. PMID 24472136.
- ^ a b c Chowdhury R, Sinha B, Sankar MJ, Taneja S, Bhandari N, Rollins N, et al. (December 2015). "Breastfeeding and maternal health outcomes: a systematic review and meta-analysis". Acta Paediatrica. 104 (467): 96–113. doi:10.1111/apa.13102. PMC 4670483. PMID 26172878.
- ^ Kramer MS, Kakuma R, et al. (Cochrane Pregnancy and Childbirth Group) (August 2012). "Optimal duration of exclusive breastfeeding". The Cochrane Database of Systematic Reviews. 2012 (8): CD003517. doi:10.1002/14651858.CD003517.pub2. PMC 7154583. PMID 22895934.
- ^ Price C, Robinson S (2004). Birth. Pan Macmillan Australia. ISBN 978-1-74334-890-1.
- ^ Holdcroft A, Snidvongs S, Cason A, Doré CJ, Berkley KJ (August 2003). "Pain and uterine contractions during breast feeding in the immediate post-partum period increase with parity". Pain. 104 (3): 589–596. doi:10.1016/S0304-3959(03)00116-7. PMID 12927631. S2CID 11478005.
- ^ Abedi, P.; Jahanfar, S.; Namvar, F.; Lee, J. (2016). "Breastfeeding the newborn or nipple stimulation for reducing postpartum haemorrhage in the third stage of labour". The Cochrane Database of Systematic Reviews (1): CD010845. doi:10.1002/14651858.CD010845.pub2. PMC 6718231. PMID 26816300. Retrieved 12 January 2021.
- ^ He X, Zhu M, Hu C, Tao X, Li Y, Wang Q, Liu Y (December 2015). "Breast-feeding and postpartum weight retention: a systematic review and meta-analysis". Public Health Nutrition. 18 (18): 3308–3316. doi:10.1017/S1368980015000828. PMID 25895506. S2CID 24962601.
- ^ Neville CE, McKinley MC, Holmes VA, Spence D, Woodside JV (April 2014). "The relationship between breastfeeding and postpartum weight change--a systematic review and critical evaluation". International Journal of Obesity. 38 (4): 577–590. doi:10.1038/ijo.2013.132. PMID 23892523. S2CID 6127250.
- ^ a b Feltner C, Weber RP, Stuebe A, Grodensky C, Orr C, Viswanathan M (18 July 2018). "Breastfeeding Programs and Policies, Breastfeeding Uptake, and Maternal Health Outcomes in Developed Countries". AHRQ Publication. doi:10.23970/ahrqepccer210. S2CID 56834158. No. 18-EHC014-EF.
- ^ "Making the decision to breastfeed womenshealth.gov". womenshealth.gov. 23 January 2017. Retrieved 2 December 2017.
- ^ Aune D, Norat T, Romundstad P, Vatten LJ (February 2014). "Breastfeeding and the maternal risk of type 2 diabetes: a systematic review and dose-response meta-analysis of cohort studies". Nutrition, Metabolism, and Cardiovascular Diseases. 24 (2): 107–115. doi:10.1016/j.numecd.2013.10.028. PMID 24439841.
- ^ Collaborative Group on Hormonal Factors in Breast Cancer (July 2002). "Breast cancer and breastfeeding: collaborative reanalysis of individual data from 47 epidemiological studies in 30 countries, including 50302 women with breast cancer and 96973 women without the disease". Lancet. 360 (9328): 187–195. doi:10.1016/S0140-6736(02)09454-0. PMID 12133652. S2CID 25250519.
- ^ "Breastfeeding reduces mothers' cardiovascular disease risk". ScienceDaily.
- ^ Miller LJ, LaRusso EM (March 2011). "Preventing postpartum depression". The Psychiatric Clinics of North America. 34 (1): 53–65. doi:10.1016/j.psc.2010.11.010. PMID 21333839.
- ^ Figueiredo B, Dias CC, Brandão S, Canário C, Nunes-Costa R (2013). "Breastfeeding and postpartum depression: state of the art review". Jornal de Pediatria. 89 (4): 332–338. doi:10.1016/j.jped.2012.12.002. PMID 23791236. S2CID 6578686.
- ^ Dias CC, Figueiredo B (January 2015). "Breastfeeding and depression: a systematic review of the literature". Journal of Affective Disorders. 171: 142–154. doi:10.1016/j.jad.2014.09.022. hdl:1822/41376. PMID 25305429.
- ^ "What is D-MER". Le Leche League. 5 November 2018. Retrieved 14 January 2022.
- ^ Ureño TL, Berry-Cabán CS, Adams A, Buchheit TL, Hopkinson SG (November 2019). "Dysphoric Milk Ejection Reflex: A Descriptive Study". Breastfeeding Medicine. 14 (9): 666–673. doi:10.1089/bfm.2019.0091. PMID 31393168. S2CID 199504292.
- ^ Deif R, Burch EM, Azar J, Yonis N, Abou Gabal M, El Kramani N, DakhlAllah D (2021). "Dysphoric Milk Ejection Reflex: The Psychoneurobiology of the Breastfeeding Experience". Frontiers in Global Women's Health. 2: 669826. doi:10.3389/fgwh.2021.669826. PMC 8594038. PMID 34816221.
- ^ "The Surgeon General's Call to Action to Support Breastfeeding" (PDF). U.S. Department of Health and Human Services. Archived (PDF) from the original on 22 December 2015. Retrieved 12 December 2015.
- ^ Benjamin RM (2011). "Public health in action: give mothers support for breastfeeding". Public Health Reports. 126 (5): 622–623. doi:10.1177/003335491112600502. PMC 3151176. PMID 21886320.
- ^ McFadden A, Gavine A, Renfrew MJ, Wade A, Buchanan P, Taylor JL, et al. (February 2017). "Support for healthy breastfeeding mothers with healthy term babies". The Cochrane Database of Systematic Reviews. 2017 (2): CD001141. doi:10.1002/14651858.CD001141.pub5. PMC 3966266. PMID 28244064.
- ^ a b Lumbiganon P, Martis R, Laopaiboon M, Festin MR, Ho JJ, Hakimi M (December 2016). "Antenatal breastfeeding education for increasing breastfeeding duration". The Cochrane Database of Systematic Reviews. 2016 (12): CD006425. doi:10.1002/14651858.CD006425.pub4. PMC 4164447. PMID 27922724.
- ^ a b Laugen CM, Islam N, Janssen PA (September 2016). "Social Support and Exclusive Breast feeding among Canadian Women". Paediatric and Perinatal Epidemiology. 30 (5): 430–438. doi:10.1111/ppe.12303. PMID 27271342.
- ^ Sampson H. "Someone left a heartfelt note in an airport breast-feeding pod. Now there are thousands like it across the country". The Washington Post. Retrieved 23 December 2019.
- ^ Raj VK, Plichta SB (March 1998). "The role of social support in breastfeeding promotion: a literature review". Journal of Human Lactation. 14 (1): 41–45. doi:10.1177/089033449801400114. PMID 9543958. S2CID 24061441.
- ^ Woods NK, Chesser AK, Wipperman J (October 2013). "Describing adolescent breastfeeding environments through focus groups in an urban community". Journal of Primary Care & Community Health. 4 (4): 307–310. doi:10.1177/2150131913487380. PMID 23799673. S2CID 20835985.
- ^ Ireland J (20 July 2011). "Will My Breasts Be Ruined After Breastfeeding?". LiveStrong.com. Archived from the original on 8 April 2013. Retrieved 27 January 2013.
- ^ Lutenbacher M, Karp SM, Moore ER (February 2016). "Reflections of Black Women Who Choose to Breastfeed: Influences, Challenges and Supports". Maternal and Child Health Journal. 20 (2): 231–239. doi:10.1007/s10995-015-1822-y. PMID 26496988. S2CID 23422281.
- ^ Galson SK (July 2008). "Mothers and children benefit from breastfeeding" (PDF). Journal of the American Dietetic Association. 108 (7): 1106. doi:10.1016/j.jada.2008.04.028. PMID 18589012. Archived (PDF) from the original on 14 August 2012.
- ^ "State of the World's Mothers 2012" (PDF). Save the Children. May 2012. Archived from the original (PDF) on 23 May 2012.
- ^ Ogbuanu C, Glover S, Probst J, Liu J, Hussey J (June 2011). "The effect of maternity leave length and time of return to work on breastfeeding". Pediatrics. 127 (6): e1414–e1427. doi:10.1542/peds.2010-0459. PMC 3387873. PMID 21624878.
- ^ Prior E, Santhakumaran S, Gale C, Philipps LH, Modi N, Hyde MJ (May 2012). "Breastfeeding after cesarean delivery: a systematic review and meta-analysis of world literature". The American Journal of Clinical Nutrition. 95 (5): 1113–1135. doi:10.3945/ajcn.111.030254. PMID 22456657.
- ^ Zhao J, Zhao Y, Du M, Binns CW, Lee AH (November 2017). "Does Caesarean Section Affect Breastfeeding Practices in China? A Systematic Review and Meta-Analysis". Maternal and Child Health Journal. 21 (11): 2008–2024. doi:10.1007/s10995-017-2369-x. PMID 29019000. S2CID 22446389.
- ^ Lawrence & Lawrence 2015, pp. 615–616.
- ^ Lawrence & Lawrence 2015, p. 231.
- ^ Schiff M, Algert CS, Ampt A, Sywak MS, Roberts CL (2014). "The impact of cosmetic breast implants on breastfeeding: a systematic review and meta-analysis". International Breastfeeding Journal. 9: 17. doi:10.1186/1746-4358-9-17. PMC 4203468. PMID 25332722.
- ^ Roberts CL, Ampt AJ, Algert CS, Sywak MS, Chen JS (April 2015). "Reduced breast milk feeding subsequent to cosmetic breast augmentation surgery". The Medical Journal of Australia. 202 (6): 324–328. doi:10.5694/mja14.01386. PMID 25832160. S2CID 19130798.
- ^ Lawrence & Lawrence 2015, pp. 231, 616.
- ^ Kraut RY, Brown E, Korownyk C, Katz LS, Vandermeer B, Babenko O, et al. (2017). "The impact of breast reduction surgery on breastfeeding: Systematic review of observational studies". PLOS ONE. 12 (10): e0186591. Bibcode:2017PLoSO..1286591K. doi:10.1371/journal.pone.0186591. PMC 5648284. PMID 29049351.
- ^ "Top surgery for transgender men – Mayo Clinic". www.mayoclinic.org. Retrieved 7 December 2021.
- ^ Obedin-Maliver J, Makadon HJ (March 2016). "Transgender men and pregnancy". Obstetric Medicine. 9 (1): 4–8. doi:10.1177/1753495X15612658. PMC 4790470. PMID 27030799.
- ^ MacDonald T, Noel-Weiss J, West D, Walks M, Biener M, Kibbe A, Myler E (May 2016). "Transmasculine individuals' experiences with lactation, chestfeeding, and gender identity: a qualitative study". BMC Pregnancy and Childbirth. 16 (1): 106. doi:10.1186/s12884-016-0907-y. PMC 4867534. PMID 27183978.
- ^ "Drug Use During Breastfeeding – Women's Health Issues". MSD Manual Consumer Version. Retrieved 23 February 2021.
- ^ "AAP Advises Most Medications Are Safe for Breastfeeding Mothers". American Academy of Pediatrics. 26 August 2013. Archived from the original on 12 July 2015. Retrieved 11 July 2015.
- ^ Myers GJ, Thurston SW, Pearson AT, Davidson PW, Cox C, Shamlaye CF, et al. (May 2009). "Postnatal exposure to methyl mercury from fish consumption: a review and new data from the Seychelles Child Development Study". Neurotoxicology. 30 (3): 338–349. doi:10.1016/j.neuro.2009.01.005. PMC 2743883. PMID 19442817.
- ^ Howard CR, Lawrence RA (March 1998). "Breast-feeding and drug exposure". Obstetrics and Gynecology Clinics of North America. 25 (1): 195–217. doi:10.1016/S0889-8545(05)70365-X. PMID 9547767.
- ^ Sun Y, Irie M, Kishikawa N, Wada M, Kuroda N, Nakashima K (October 2004). "Determination of bisphenol A in human breast milk by HPLC with column-switching and fluorescence detection". Biomedical Chromatography. 18 (8): 501–507. doi:10.1002/bmc.345. PMID 15386523.
- ^ Ye X, Kuklenyik Z, Needham LL, Calafat AM (February 2006). "Measuring environmental phenols and chlorinated organic chemicals in breast milk using automated on-line column-switching-high performance liquid chromatography-isotope dilution tandem mass spectrometry". Journal of Chromatography. B, Analytical Technologies in the Biomedical and Life Sciences. 831 (1–2): 110–115. doi:10.1016/j.jchromb.2005.11.050. PMID 16377264.
- ^ Tersigni C, Castellani R, de Waure C, Fattorossi A, De Spirito M, Gasbarrini A, et al. (2014). "Celiac disease and reproductive disorders: meta-analysis of epidemiologic associations and potential pathogenic mechanisms". Human Reproduction Update. 20 (4): 582–593. doi:10.1093/humupd/dmu007. hdl:10807/56796. PMID 24619876.

- ^ Gouveri E, Papanas N, Hatzitolios AI, Maltezos E (March 2011). "Breastfeeding and diabetes". Current Diabetes Reviews. 7 (2): 135–142. doi:10.2174/157339911794940684. PMID 21348815.
- ^ Bever Babendure J, Reifsnider E, Mendias E, Moramarco MW, Davila YR (2015). "Reduced breastfeeding rates among obese mothers: a review of contributing factors, clinical considerations and future directions". International Breastfeeding Journal. 10: 21. doi:10.1186/s13006-015-0046-5. PMC 4488037. PMID 26140049.
- ^ Johnson A, Kirk R, Rosenblum KL, Muzik M (1 February 2015). "Enhancing breastfeeding rates among African American women: a systematic review of current psychosocial interventions". Breastfeeding Medicine. 10 (1): 45–62. doi:10.1089/bfm.2014.0023. PMC 4307211. PMID 25423601.
- ^ a b Reeves EA, Woods-Giscombé CL (May 2015). "Infant-feeding practices among African American women: social-ecological analysis and implications for practice". Journal of Transcultural Nursing. 26 (3): 219–226. doi:10.1177/1043659614526244. PMID 24810518. S2CID 19406044.
- ^ Lind JN, Perrine CG, Li R, Scanlon KS, Grummer-Strawn LM (August 2014). "Racial disparities in access to maternity care practices that support breastfeeding – United States, 2011". MMWR. Morbidity and Mortality Weekly Report. 63 (33): 725–728. PMC 5779438. PMID 25144543. Archived from the original on 27 April 2017.
- ^ "The Surgeon General's Call to Action to Support Breastfeeding". BBC News. U.S. Department of Health and Human Services. 2011. Archived (PDF) from the original on 17 February 2013. Retrieved 11 October 2018.
- ^ "Family Planning – Healthy People 2020". Archived from the original on 28 December 2010. Retrieved 18 August 2011.
- ^ Rabin RC (9 July 2018). "Trump Stance on Breast-Feeding and Formula Criticized by Medical Experts". The New York Times. Retrieved 29 July 2018.
- ^ a b Boyer K (March 2011). ""The way to break the taboo is to do the taboo thing" breastfeeding in public and citizen-activism in the UK". Health & Place. 17 (2): 430–437. doi:10.1016/j.healthplace.2010.06.013. PMID 20655272.
- ^ a b Wolf JH (August 2008). "Got milk? Not in public!". International Breastfeeding Journal. 3 (1): 11. doi:10.1186/1746-4358-3-11. PMC 2518137. PMID 18680578.
- ^ "Breastfeeding Legislation in the United States: A General Overview and Implications for Helping Mothers". LEAVEN. 41 (3): 51–4. 2005. Archived from the original on 31 March 2007.
- ^ Jordan T, Pile S, eds. (2002). Social Change. Blackwell. p. 233. ISBN 978-0-631-23311-4.
- ^ Hausman BL (1 January 2007). "Things (Not) to Do with Breasts in Public: Maternal Embodiment and the Biocultural Politics of Infant Feeding". New Literary History. 38 (3): 479–504. doi:10.1353/nlh.2007.0039. hdl:10919/25465. S2CID 144811498.
- ^ Boyer K (1 January 2010). "Of care and commodities: breast milk and the new politics of mobile biosubstances". Progress in Human Geography. 34 (1): 5–20. doi:10.1177/0309132509105003. S2CID 143449458.
- ^ Al-Awadi AR (14 May 1981). "Draft International Code of Marketing of Breastmilk substitutes" (PDF). Thirty-fourth World Health Assembly, Agenda item 23.2. World Health Organization. World Health Organization(Organisation Mondiale de la Sante). Archived (PDF) from the original on 11 June 2016.
- ^ Harmon A (7 June 2005). "'Lactivists' Taking Their Cause, and Their Babies, to the Streets". The New York Times.
- ^ Battersby S (2010). "Understanding the social and cultural influences on breast-feeding today". The Journal of Family Health Care. 20 (4): 128–131. PMID 21053661.
- ^ Spencer B, Wambach K, Domain EW (July 2015). "African American Women's Breastfeeding Experiences: Cultural, Personal, and Political Voices". Qualitative Health Research. 25 (7): 974–987. doi:10.1177/1049732314554097. PMID 25288408. S2CID 22245122.
- ^ a b Taylor EN, Wallace LE (2012). "For Shame: Feminism, Breastfeeding Advocacy, and Maternal Guilt". Hypatia. 27 (1): 76–98. doi:10.1111/j.1527-2001.2011.01238.x. S2CID 144203268.
- ^ Forbes GB, Adams-Curtis LE, Hamm NR, White KB (2003). "Perceptions of the Woman Who Breastfeeds: The Role of Erotophobia, Sexism, and Attitudinal Variables". Sex Roles. 49 (7/8): 379–388. doi:10.1023/A:1025116305434. S2CID 140745639.
- ^ "Breastfeeding State Laws". www.ncsl.org. Retrieved 5 March 2021.
- ^ Duckworth T (11 May 2017). "S.1110 – 115th Congress (2017–2018): Friendly Airports for Mothers Act of 2017". www.congress.gov. Retrieved 5 March 2021.
- ^ "Barriers to Breastfeeding in the United States – the Surgeon General's Call to Action to Support Breastfeeding". National Center for Biotechnology Information. Office of the Surgeon General (US); Centers for Disease Control and Prevention (US); Office on Women's Health (US). Retrieved 13 January 2019.
- ^ a b "Breastfeeding in Public Places". Maternity Action. Retrieved 25 June 2018.
- ^ a b Dinour LM, Bai YK (September 2016). "Breastfeeding: The Illusion of Choice". Women's Health Issues. 26 (5): 479–482. doi:10.1016/j.whi.2016.06.002. PMID 27444340.
- ^ Davies L (12 January 2014). "Pope Francis encourages mothers to breastfeed – even in the Sistine Chapel". The Guardian. Archived from the original on 13 February 2017.
- ^ "Infants exclusively breastfed for the first six months of life (%)". World Health Organization. Archived from the original on 26 March 2016. Retrieved 27 July 2015.
- ^ "Results: Breastfeeding Rates". CDC. 1 August 2018. Retrieved 9 December 2018.
- ^ Katelyn V. Chiang; Ruowei Li; Erica H. Anstey; Cria G. Perrine (28 May 2021). "Racial and Ethnic Disparities in Breastfeeding Initiation ─ United States, 2019, Table 1". Morbidity and Mortality Weekly Report (MMWR). 70 (21): 769–774. doi:10.15585/mmwr.mm7021a1. PMC 8158892. PMID 34043611.
- ^ Xu F, Qiu L, Binns CW, Liu X (June 2009). "Breastfeeding in China: a review". International Breastfeeding Journal. 4 (1): 6. doi:10.1186/1746-4358-4-6. PMC 2706212. PMID 19531253.
- ^ "UK 'world's worst' at breastfeeding". BBC. 29 January 2016. Archived from the original on 29 January 2016. Retrieved 30 January 2016.
- ^ "Australia – Breastfeeding rates for children born in 2004". Archived from the original on 3 June 2016.
- ^ "A Comparison of Breastfeeding Rates by Country • KellyMom.com". KellyMom.com. 14 May 2012. Archived from the original on 2 May 2016. Retrieved 4 May 2016.
- ^ Nathoo T, Ostry A (7 April 2011). The One Best Way?: Breastfeeding History, Politics, and Policy in Canada. Wilfrid Laurier Univ. Press. pp. 4–. ISBN 978-1-55458-758-2.
- ^ "Do mothers need more calories while breastfeeding?". Centers for Disease Control and Prevention. Retrieved 1 September 2021.
- ^ Ball TM, Wright AL (April 1999). "Health care costs of formula-feeding in the first year of life". Pediatrics. 103 (4 Pt 2): 870–876. doi:10.1542/peds.103.S1.870. PMID 10103324. S2CID 5703407.
- ^ Cohen LR, Wright JD (2011). Research Handbook on the Economics of Family Law. Edward Elgar Publishing. p. 185. ISBN 978-0-85793-064-4.
- ^ Flaherman V, Schaefer EW, Kuzniewicz MW, Li SX, Walsh EM, Paul IM (August 2018). "Health Care Utilization in the First Month After Birth and Its Relationship to Newborn Weight Loss and Method of Feeding". Academic Pediatrics. 18 (6): 677–684. doi:10.1016/j.acap.2017.11.005. PMID 29191700. S2CID 46799402.
- ^ Baldursdóttir I. "Pressan.is". www.pressan.is. Archived from the original on 14 September 2016. Retrieved 26 August 2016.
- ^ Dailey K (7 August 2012). "Formula v breastfeeding: Should the state step in?". BBC News. Archived from the original on 31 January 2016.
- ^ Mason R (3 January 2014). "Parents 'face too much guilt over breastfeeding and work'". The Guardian. Archived from the original on 10 May 2017.
- ^ Maxted A (18 February 2013). "Breastfeeding may be best, but bottles of formula milk aren't the end of the world". Archived from the original on 24 December 2015.
- ^ Curzer M (4 August 2016). "You Can't Call Yourself A Feminist If You Shame Women Who Don't Breastfeed". HuffPost. Archived from the original on 2 October 2016.
- ^ Graham-Harrison E (7 February 2014). "UAE law requires mothers to breastfeed for first two years". The Guardian. Archived from the original on 26 November 2016.
- ^ "Forcing Mothers to Breastfeed Is No Way to Help Children – Huffington Post". 20 February 2014. Archived from the original on 23 December 2015.
- ^ Lawrence & Lawrence 2015, pp. 210–211.
- ^ "Bottle feeding is a woman's right, midwives told". BBC News. 12 June 2018. Retrieved 11 October 2018.
- ^ "What is social marketing? The NSMC". www.thensmc.com. Retrieved 27 November 2017.
- ^ "Loving Support: Make Breastfeeding Work". United States Department of Agriculture. Archived from the original on 1 December 2017. Retrieved 28 November 2017.
- ^ "Mother-Friendly Worksite Program". Texas Mother-Friendly Worksite Policy Initiative.
- ^ "Fathers Supporting Breastfeeding". United States Department of Agriculture. Archived from the original on 28 April 2017.
- ^ "Champions for Moms". Best for Babes Foundation. Archived from the original on 1 March 2018. Retrieved 28 November 2017.
- ^ Center for Disease Control and Prevention (2013). "Strategies to Prevent Obesity and Other Chronic Diseases: The CDC Guide to Strategies to Support Breastfeeding Mothers and Babies" (PDF). US Department of Health and Human Services.
- ^ Wakefield MA, Loken B, Hornik RC (October 2010). "Use of mass media campaigns to change health behaviour". Lancet. 376 (9748): 1261–1271. doi:10.1016/S0140-6736(10)60809-4. PMC 4248563. PMID 20933263.
- ^ a b Moorhead J (15 May 2007). "Milking it". The Guardian.
- ^ Williams Z (15 February 2013). "Baby health crisis in Indonesia as formula companies push products". The Guardian. Archived from the original on 2 May 2016.
- ^ Kaplan DL, Graff KM (July 2008). "Marketing breastfeeding--reversing corporate influence on infant feeding practices". Journal of Urban Health. 85 (4): 486–504. doi:10.1007/s11524-008-9279-6. PMC 2443254. PMID 18463985.
- ^ "Strategy 9. Addressing the Marketing of Infant Formula" (PDF). National Alliance for Breastfeeding Advocacy: Research, Education, and Legal Branch. Retrieved 14 January 2022.
- ^ "Revised Ten Steps to Successful Breastfeeding" (PDF). Vanderbilt University Medical Center. Archived from the original (PDF) on 24 February 2021. Retrieved 29 July 2018.
- ^ "Baby-Friendly USA". www.babyfriendlyusa.org. Retrieved 27 November 2017.
- ^ a b Sen M (22 January 2018). "The Short-Lived Normalization of Breastfeeding on Television". Hazlitt. Retrieved 28 January 2018.
- ^ Altorki S (1980). "Milk-kinship in Arab society: An unexplored problem in the ethnography of marriage". Ethnology. 19 (2): 233–244. doi:10.2307/3773273. JSTOR 3773273.
- ^ Parkes P (October 2005). "Milk Kinship in Islam: Substance, Structure, History". Social Anthropology. 13 (3): 307–329. doi:10.1111/j.1469-8676.2005.tb00015.x.
- ^ Bernard JY, Cohen E, Kramer MS (November 2016). "Breast feeding initiation rate across Western countries: does religion matter? An ecological study". BMJ Global Health. 1 (4): e000151. doi:10.1136/bmjgh-2016-000151. PMC 5321388. PMID 28588983.
- ^ Burdette AM, Pilkauskas NV (October 2012). "Maternal religious involvement and breastfeeding initiation and duration". American Journal of Public Health. 102 (10): 1865–1868. doi:10.2105/AJPH.2012.300737. PMC 3490661. PMID 22897559.
- ^ Stroope S, Rackin HM, Stroope JL, Uecker JE (March 2018). "Breastfeeding and the Role of Maternal Religion: Results From a National Prospective Cohort Study". Annals of Behavioral Medicine. 52 (4): 319–330. doi:10.1093/abm/kax013. PMID 30084894.
- ^ Bernard JY, Rifas-Shiman SL, Cohen E, Lioret S, de Lauzon-Guillain B, Charles MA, et al. (June 2020). "Maternal religion and breastfeeding intention and practice in the US Project Viva cohort". Birth. 47 (2): 191–201. doi:10.1111/birt.12477. PMC 7245542. PMID 31884716.
- ^ Abdulwadud OA, Snow ME (October 2012). "Interventions in the workplace to support breastfeeding for women in employment". The Cochrane Database of Systematic Reviews. 10: CD006177. doi:10.1002/14651858.CD006177.pub3. PMC 7388861. PMID 23076920.
- ^ a b c "Support for Breastfeeding in the Workplace" (PDF). CDC. Retrieved 19 September 2018.
- ^ Dinour LM, Szaro JM (April 2017). "Employer-Based Programs to Support Breastfeeding Among Working Mothers: A Systematic Review". Breastfeeding Medicine. 12 (3): 131–141. doi:10.1089/bfm.2016.0182. PMID 28394659.
- ^ a b "Sex discrimination – breastfeeding and expressing milk". www.infactcanada.ca. British Columbia Human Rights Commission. 1 August 2000.
- ^ "Policy on preventing discrimination because of pregnancy and breastfeeding". Ontario Human Rights Commission. 29 October 2014.
- ^ "Creating a Breastfeeding Friendly Workplace" (PDF). Ontario Public Health Association. 2008.
- ^ Saha MR, Ryan K, Amir LH (2015). "Postpartum women's use of medicines and breastfeeding practices: a systematic review". International Breastfeeding Journal. 10 (1): 28. doi:10.1186/s13006-015-0053-6. PMC 4625926. PMID 26516340.
- ^ Marchesi C, Ossola P, Amerio A, Daniel BD, Tonna M, De Panfilis C (January 2016). "Clinical management of perinatal anxiety disorders: A systematic review". Journal of Affective Disorders. 190: 543–550. doi:10.1016/j.jad.2015.11.004. hdl:11380/1120657. PMID 26571104.
- ^ "Improved breastfeeding rates. [Social Impact]. Improved breastfeeding rates through evidence-based guideline changes". SIOR, Social Impact Open Repository. Archived from the original on 5 September 2017. Retrieved 5 September 2017.
Bibliography
- Durham R (2014). Maternal-newborn nursing: the critical components of nursing care. Philadelphia: F.A. Davis Company. ISBN 978-0-8036-3704-7.
- Henry N (2016). RN maternal newborn nursing : review module. Stilwell, KS: Assessment Technologies Institute. ISBN 978-1-56533-569-1.
- Davidson M (2014). Fast facts for the antepartum and postpartum nurse : a nursing orientation and care guide in a nutshell. New York, NY: Springer Publishing Company, LLC. ISBN 978-0-8261-6887-0.
- Lawrence RA, Lawrence RM (13 October 2015). Breastfeeding: A Guide for the Medical Professional. Elsevier Health Sciences. pp. 227–8. ISBN 978-0-323-39420-8.
Further reading
- Baumslag N, Michels DL (1995). Milk, money, and madness: the culture and politics of breastfeeding. Westport, Connecticut: Bergin & Garvey. ISBN 978-0-313-36060-2.
- Cassidy T, El Tom A, eds. (29 January 2015). Ethnographies of Breastfeeding: Cultural Contexts and Confrontations. Bloomsbury Publishing. ISBN 978-1-4725-6926-4. Scholarly essays on a variety of topics such as networks of milk sharing through Facebook, public-health guidelines on infant feeding and HIV in Malawi, and dilemmas involving breastfeeding and bonding for babies born from surrogate mothers.
- Halili HK, Che MN (June 2014). "Women's right to breastfeed in the workplace: legal lacunae in Malaysia". Asian Women. 30 (2): 85–108. doi:10.14431/aw.2014.03.30.2.85.
- Hausman BL (4 February 2014). Mother's Milk: Breastfeeding Controversies in American Culture. Taylor & Francis. ISBN 978-1-135-20826-4.
External links
| Library resources about Breastfeeding |
- Breastfeeding at Curlie
- Breastfeeding Resources La Leche League International
- Breast-Feeding Content Resources WHO reports on Breast Feeding
- Breastfeeding and Breast Milk US National Institute of Health
- The World Alliance for Breastfeeding Action Archived 11 April 2021 at the Wayback Machine (WABA) is a global network of individuals and organisations concerned with the protection, promotion and support of breastfeeding worldwide
- Center for Disease Control and Prevention Breastfeeding CDC
- Academy of Breastfeeding Medicine Worldwide organization dedicated to the promotion, protection, and support of breastfeeding
- LactMed, a database of the safety of drugs to which breastfeeding mothers may be exposed, by the US National Library of Medicine