마취
Anesthesia| 마취 | |
|---|---|
 | |
| 발음 | /ˌænɪsˈθiːziə, -siə, -ʒə/[1] |
| 메슈 | E03.155 |
| 메드라인플러스 | 마취의 |
| e메디컬 | 1271543 |
마취는 의학적 목적을 위해 유발되는 통제된 일시적인 감각 상실 또는 의식의 상실 상태를 말한다.진통(통증의 완화 또는 예방), 마비(근육 이완), 기억상실(기억상실), 무의식의 일부 또는 전부를 포함할 수 있다.마취제의 효과를 받고 있는 사람을 마취제라고 한다.
마취는 그렇지 않으면 마취되지 않은 사람에게 심각하거나 견딜 수 없는 고통을 주거나 기술적으로 불가능할 수 있는 절차의 무통 수행을 가능하게 한다.마취에는 크게 세 가지 범주가 있다.
- 전신마취는 중추신경계 활동을 억제하고 주사를 맞거나 흡입한 약물을 사용하여 무의식상태와 총체적인 감각부하를 초래한다.
- 진정작용은 중추신경계를 보다 적게 억제하여 의식불명의 결과를 초래하지 않고 불안과 장기기억의 생성을 모두 억제한다.
- 신체 특정 부위의 신경 자극의 전달을 차단하는 국소 마취 및 국소 마취.상황에 따라 이것을 스스로 사용할 수도 있고(이 경우 사람이 완전히 의식이 있는 경우), 전신마취나 진정제와 결합하여 사용할 수도 있다.약물은 치과를 위해 치아를 마비시키거나 팔다리 전체의 감각을 억제하기 위해 신경 블록을 사용하는 등 신체의 고립된 부분만을 마취하기 위해 말초신경을 대상으로 할 수 있다.또는 중추신경계 자체의 부위에서 경막외 및 척추마취를 실시하여 블록 부위를 공급하는 신경에서 들어오는 모든 감각을 억제할 수 있다.
의료 절차를 준비할 때 임상의사는 시술 유형과 특정인에 적합한 마취 특성의 유형과 정도를 달성하기 위해 하나 이상의 약물을 선택한다.사용되는 약의 종류로는 일반마취제, 국소마취제, 최면제, 분비제, 진정제, 보조제, 신경근 차단제, 마약류, 진통제가 있다.
마취 중 또는 마취 후 합병증의 위험은 종종 마취가 주어지는 절차의 위험과 분리되기 어렵지만, 주된 경우에는 사람의 건강, 시술 자체의 복잡성(및 스트레스), 마취 기법 등 세 가지 요인과 관련이 있다.이러한 요인 중 개인의 건강이 가장 큰 영향을 미친다.주요 수술 위험은 사망, 심장마비, 폐색전증을 포함할 수 있지만 경미한 위험은 수술 후 구역질, 구토 및 병원 재입원을 포함할 수 있다.국소 마취 독성, 기도 외상 또는 악성 온열과 같은 일부 상태는 특정 마취제와 기술에 더 직접적으로 기인할 수 있다.
의학적 용법
마취의 목적은 다음과 같은 세 가지 기본 목표 또는 엔드포인트까지 세분화할 수 있다.[2]: 236
- 최면술(일시적인 의식 상실과 함께 기억력 상실).약리학적 맥락에서 최면이라는 단어는 반드시 약물에 의해 야기되지 않는 의식 상태의 변화된 상태의 보다 친숙한 레이 또는 심리적인 의미와는 대조적으로, 대개 이러한 기술적 의미를 갖는다.
- 항문증(자율반사를 흐리게 하는 감각의 변화)
- 근육 이완
마취제의 종류에 따라 엔드포인트에 다른 영향을 미친다.예를 들어 국소마취는 진통증에 영향을 미친다; 벤조디아제핀 형태의 진정제( 진정제 또는 "황혼 마취"에 사용됨)는 기억상실증을 선호하며, 일반마취제는 모든 끝점에 영향을 미칠 수 있다.마취의 목적은 해당 수술 절차에 필요한 엔드포인트를 달성하는 것이며, 사람에 대한 위험은 최소로 한다.
마취의 목적을 달성하기 위해, 약물은 신경계의 서로 다르지만 상호 연결된 부분에 작용한다.예를 들어 최면술은 뇌의 핵에 대한 작용을 통해 발생하며 수면의 활성화와 유사하다.그 효과는 사람들이 유해한 자극에 대해 덜 인지하고 덜 반응하도록 만드는 것이다.[2]: 245
기억 상실(기억상실증)은 뇌의 복수의 특정 부위에 대한 약물의 작용에 의해 생성된다.기억은 시냅스 가소성이라고 불리는 뉴런 사이의 연결 강도에 의해 결정되는 몇 가지 단계(단기, 장기, 장기)에서 선언적이거나 선언적이지 않은 기억으로 만들어진다.[2]: 246 각각의 마취제는 다양한 용량에서 기억 형성에 대한 독특한 영향을 통해 기억상실증을 일으킨다.흡입 마취제는 의식 상실에 필요한 용량 이하의 용량에서 핵의 일반적인 억제를 통해 신뢰성 있게 기억상실증을 일으킬 것이다.미다졸람과 같은 약은 장기기억의 형성을 막음으로써 다른 경로를 통해 기억상실증을 일으킨다.[2]: 249
그럼에도 불구하고 마취 상태에서 어떤 징후도 없으면서도 마취 상태에서 꿈을 꾸거나 그 과정을 의식할 수 있다.전신마취 중 꿈을 꾸는 사람이 22%, 1000명당 1~2건이 '총마취 중 인식'이라는 일부 의식을 갖고 있는 것으로 추정된다.[2]: 253
기술
마취는 직접적인 치료수단이 아니라는 점에서 독특하다. 오히려 다른 사람들이 아프거나 복잡할 수 있는 병을 치료, 진단 또는 치료할 수 있는 일을 할 수 있게 해준다.따라서 가장 좋은 마취제는 여전히 절차를 완료하는 데 필요한 엔드포인트를 달성하는 환자에게 가장 낮은 위험이 있는 마취제다.마취 1단계는 수술 전 위험도 평가로 의료이력, 신체검사, 실험실 검사 등으로 구성된다.수술 전 신체 상태를 진단하면 임상의사가 마취 위험을 최소화할 수 있다.건강검진을 하면 73%로 증가하는 56%의 시간 동안 제대로 된 진단에 도달하게 된다.실험실 테스트는 진단에 도움을 주지만 3%의 사례에 불과해 마취 전에 전체 이력과 신체 검사의 필요성을 강조한다.잘못된 수술 전 평가 또는 준비는 모든 마취 이상 증상의 11%의 근본 원인이다.[2]: 1003
안전한 마취 관리는 고도로 훈련된 의료 종사자들의 잘 기능하는 팀에 크게 의존한다.마취가 중심이 되는 의학 전문을 마취과라고 하며, 그 분야에 특화된 의사들을 마취과 의사라고 부른다.[3]마취제 조항에 관여하는 추가적인 의료전문가는 관할구역에 따라 제목과 역할이 다르며 마취 간호사, 간호사 마취사, 마취사 조수, 마취사 조수, 마취사 기술자, 마취사 동료, 수술 부서 의사, 마취사 등이 포함된다.세계보건기구(WHO)와 세계애너스테시학회(WAF)가 공동으로 승인한 마취의 안전한 실천을 위한 국제표준은 마취과 의사가 제공, 감독 또는 주도할 것을 강력히 권고하며, 국소적으로 수행되는 최소 진정 또는 피상적 시술은 예외로 한다.마취의[3]교육을 받고 방심하는 마취 제공자는 마취과 의사가 아닌 경우에는 마취과 의사의 현지 지도와 감독을 받아야 하며, 이것이 가능하지 않은 국가나 환경에서는 지역 또는 국가 내에서 가장 자격을 갖춘 지역 개인이 관리를 주도해야 한다.생태학자가 주도하는 [3]틀조직 산소 공급, 관류 및 혈압에 대한 지속적인 임상 및 생체인식 모니터링, 오스컬레이션 및 이산화탄소 검출에 의한 기도 관리 장치의 올바른 배치 확인, WHO 수술 안전 점검표의 사용 및 안전성을 포함하여 동일한 최소 환자 안전 표준이 제공자와 관계없이 적용된다.절차에 따른 환자의 진료 권한의 이전.[3]
| ASA 클래스 | 신체상태 |
|---|---|
| ASA 1 | 건강한 사람 |
| ASA 2 | 가벼운 전신 질환 |
| ASA 3 | 중증 전신질환 |
| ASA 4 | 생명을 지속적으로 위협하는 중증 전신질환 |
| ASA 5 | 수술 없이는 생존할 수 없는 빈사상태의 사람. |
| ASA 6 | 기증 목적으로 장기를 제거하는 뇌사 판정을 받은 사람 |
| E | 응급 절차를 수행하는 환자를 위해 추가된 접미사 |
위험 평가의 한 부분은 환자의 건강에 기초한다.미국마취학회는 환자의 수술 전 신체 상태를 층화시키는 6단계의 척도를 개발했다.그것은 ASA 신체 상태라고 불린다.이 척도는 환자의 일반적인 건강이 마취제와 관련되어 있기 때문에 위험을 평가한다.[4]
수술 전 보다 상세한 의료기록은 유전적 질환(악성고열증이나 가소콜린세테라제 결핍증 등), 습관(담배, 약물, 알코올 사용 등), 신체 속성(비만이나 난기도와 같은)과 뇌에 영향을 미칠 수 있는 모든 공존 질환(특히 심장과 호흡기 질환)을 발견하는 것을 목표로 한다.미학의신체검사는 실험실 검사와 더불어 의료 기록에서 발견된 모든 것의 영향을 계량화하는 데 도움이 된다.[2]: 1003–09
환자 건강 평가의 일반성과는 별개로 수술과 관련된 특정 요인에 대한 평가도 마취에 대해 고려할 필요가 있다.예를 들어 출산 중 마취는 산모뿐 아니라 아기까지 고려해야 한다.폐나 목구멍을 점령하는 암과 종양은 전신마취에 특별한 어려움을 초래한다.마취에 걸린 사람의 건강 상태와 시술 완료에 필요한 엔드포인트를 결정한 후 마취제의 종류를 선택할 수 있다.수술 방법과 마취 기법의 선택은 합병증의 위험을 줄이고 회복에 필요한 시간을 단축하며 수술 스트레스 반응을 최소화하는 것을 목표로 한다.
전신마취
마취는 중추신경계의 서로 다르지만 중복되는 부위에 작용하는 약물에 의해 도달하는 엔드포인트(위에서 설명)의 조합이다.전신마취(진정 또는 국소마취와는 반대)는 3가지 주요 목표를 가지고 있는데, 운동 부족(마비), 무의식, 스트레스 반응의 블러밍(blurning)이다.마취 초기에는 마취제가 처음 두 가지를 안정적으로 달성할 수 있어 외과의사들이 필요한 시술을 할 수 있었지만, 외과적 모욕으로 인한 혈압과 맥박의 극한은 결국 해로웠기 때문에 많은 환자가 목숨을 잃었다.결국, 수술 스트레스 반응의 블러밍의 필요성은 탈장 수리에 앞서 국소 마취제를 투여한 하비 쿠싱에 의해 확인되었다.[2]: 30 이것은 그 반응을 무뎌서 수술 사망률을 낮출 수 있는 다른 약품의 개발로 이어졌다.
전신마취의 끝점에 도달하기 위한 가장 일반적인 접근법은 흡입된 일반마취제의 사용을 통해서이다.각각의 마취제에는 기름 속의 용해성과 상관관계가 있는 고유의 효능이 있다.이 관계는 일반 마취 작용에 대한 여러 이론이 설명되어 있기는 하지만, 그 약물이 중추신경계의 단백질에 있는 충치에 직접 결합되기 때문에 존재한다.흡입 마취제는 중추 신경계의 다른 부분에 영향을 미치는 것으로 생각된다.예를 들어, 흡입 마취제의 고정 효과는 척수에 대한 영향에서 비롯되는 반면 진정, 최면, 기억상실증은 뇌의 부위와 관련이 있다.[2]: 515 흡입 마취제의 효력은 최소 치경농도 또는 MAC로 정량화된다.MAC는 대상자의 50%에서 고통스러운 자극에 대한 반응을 예방할 마취제의 백분율이다.일반적으로 MAC가 높을수록 마취제의 위력이 떨어진다.
이상적인 마취제는 혈압, 맥박, 호흡의 바람직하지 않은 변화 없이 최면, 기억상실, 진통, 근육 이완을 제공할 것이다.1930년대에 의사들은 정맥내 일반 마취제로 일반 마취제를 흡입하기 시작했다.복합적으로 사용된 약물은 마취중인 사람에게 더 나은 위험 프로파일과 더 빠른 회복을 제공했다.약물 조합은 나중에 마취 후 처음 7일 이내에 사망할 확률이 더 낮은 것으로 나타났다.예를 들어, 프로포폴(주사)은 마취제를 시작할 때, 펜타닐(주사)은 스트레스 반응을 무디게 할 때, 미다졸람(주사)은 기억상실증을 보장하기 위해, 세보플루란(주사)은 효과를 유지하기 위한 절차 중에 사용할 수 있다.보다 최근에는, 원한다면 흡입한 일반 마취제를 완전히 피할 수 있는 여러 정맥주사 약이 개발되었다.[2]: 720
장비
흡입 마취 전달 시스템의 핵심 기구는 마취 기계다.기화기, 인공호흡기, 마취 호흡 회로, 폐가스 청소 시스템 및 압력계를 갖추고 있다.마취기의 목적은 일정한 압력으로 마취 가스를 공급하고 호흡을 위한 산소를 공급하며 이산화탄소나 기타 폐마취 가스를 제거하는 것이다.흡입 마취제는 인화성이므로 기계 사용 준비가 완료되었는지, 안전 기능이 활성화되어 있는지, 전기적 위험이 제거되었는지 확인하기 위한 다양한 점검 목록이 개발되었다.[5]정맥 마취는 조영제 투여나 주입 펌프에 의해 전달된다.기도 관리와 환자 감시에도 작은 기구가 많이 쓰인다.이 분야에서 현대적 기계에 대한 공통점은 기계의 치명적인 오용의 확률을 감소시키는 페일 세이프 시스템의 사용이다.[6]
모니터링
전신마취 환자는 안전을 보장하기 위해 지속적인 생리학적 모니터링을 받아야 한다.미국에서는 마취과 의사협회(ASA)가 전신마취, 국소마취 또는 진정제를 투여받는 환자에 대한 최소 모니터링 지침을 제정했다.여기에는 심전도(ECG), 심박수, 혈압, 영감을 받아 소멸된 기체, 혈액의 산소 포화(맥박산소측정법), 온도 등이 포함된다.[7]영국에서 아나스테이트리스트 협회(AAGBI)는 일반 마취와 지역 마취에 대한 최소 모니터링 지침을 설정했다.경미한 수술의 경우 일반적으로 심박수, 산소 포화, 혈압, 산소, 이산화탄소 및 흡입 마취제의 영감 및 만료된 농도의 모니터링을 포함한다.좀 더 침습적인 수술의 경우 모니터링에는 온도, 소변 출력, 혈압, 중앙 정맥압, 폐동맥압 및 폐동맥 폐쇄압, 심박출량, 뇌활동 및 신경근육 기능도 포함될 수 있다.또한 수술실 환경은 수술실 직원의 건강에 해로울 수 있는 호흡 마취제의 축적뿐만 아니라 주변 온도와 습도에 대해서도 모니터링해야 한다.[8]
진정제
진정(분열성 마취 또는 황혼 마취라고도 함)은 최면성, 진정성, 항불안제, 암네시성, 항경련성, 그리고 중앙에서 생산되는 근육 이완 성질을 만들어 낸다.진정제를 투여하는 사람의 입장에서 보면 환자는 졸리고 편안하며 건망증이 심한 것처럼 보여 불쾌한 절차가 더 쉽게 마무리될 수 있다.벤조디아제핀과 같은 진정제는 보통 진통제(마취약, 국소마취제 또는 둘 다)와 함께 주어지는데, 그 자체로는 상당한 통증 완화를 제공하지 않기 때문이다.[9]
진정제를 받는 사람의 입장에서 보면 그 효과는 일반적인 이완, 기억상실(기억상실), 시간이 빨리 지나가는 느낌이다.벤조디아제핀, 프로포폴, 티오펜탈, 케타민, 흡입한 일반마취제 등 진정효과가 나타날 수 있는 약도 많다.일반 마취제에 비해 진정제의 장점은 일반적으로 기도나 호흡(기관 삽관이나 기계적 인공호흡 없음)을 지지할 필요가 없고 심혈관 시스템에 영향을 덜 줄 수 있어 일부 환자에게는 더 큰 안전 여유가 생길 수 있다는 것이다.[2]: 736
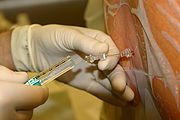
국소마취
국소마취제를 사용하여 몸의 일부에서 통증이 차단되면 일반적으로 국소마취라고 한다.조직 자체에 주입하여 국소마취하는 정맥이나 그 부위에 감각을 공급하는 신경줄기 주변에 여러 종류가 있다.후자는 신경 블록이라고 하며 말초신경 블록이나 중추신경 블록으로 나뉜다.
국소 마취의 종류는 다음과 같다.[2]: 926–31
- 침투마취: 작은 부위에 소량의 국소마취제를 주사하여 어떤 감각도 멈추게 한다(열상을 닫는 동안, 지속적인 주입이나 이를 "냉동"하는 것 등).효과는 거의 즉각적이다.
- 말초신경차단: 국소마취제를 신체의 특정 부위에 감각을 제공하는 신경 근처에 주사한다.약물의 효력에 따라 마취의 개시 속도와 지속시간에 상당한 차이가 있다(예: 만디볼라 블록, 페시아 일리아카 컴파트먼트 블록[10]).
- 정맥내 국소마취(Bier block이라고도 함): 희석된 국소마취제는 사지 밖으로 약물이 번지는 것을 막기 위해 놓인 지혈관을 통해 사지에 주입된다.
- 중추신경차단: 국소마취제를 주사하거나 중추신경계 일부 또는 그 주위에 주입한다(아래 척추, 경막외, 후두마취에 대해 자세히 설명함).
- 국소 마취제: 점막이나 피부를 통해 확산되도록 특별히 조제된 국소 마취제로서 한 부위에 얇은 진통 층(예: EMA 패치)을 부여한다).
- 발광 마취: 지방흡입 시 피하조직에 다량의 매우 희석된 국소마취제가 주입된다.
- 전신 국소마취제: 국소마취제는 신경성 통증을 완화하기 위해 시스템적으로(구강 또는 정맥) 투여한다.
2018년 코크란 리뷰에서는 국소마취로 수술 후 지속적인 통증(PPP) 발생 빈도가 개흉술 후 3개월에서 18개월, 제왕절개 후 3개월에서 1개월로 감소할 수 있다는 중간 정도의 품질의 증거를 발견했다.[11]유방암 수술 후 3개월에서 12개월 사이에 저품질 증거가 발견됐다.[11]이 검토는 검토된 수술 및 국소 마취 기법을 넘어 적용 가능성에 영향을 미치는 특정 한계를 인정한다.[11]
신경 블록
국소마취제가 전 지역에서 감각을 전달하는 더 큰 직경의 신경 주위에 주입될 때, 그것은 신경 블록 또는 국소 신경 봉쇄라고 불린다.신경 블록은 치의학에서 흔히 사용되는데, 하악 치아의 시술을 위해 하악신경이 막힐 때 사용된다.더 큰 직경의 신경(상지의 경우 인터스칼린 블록 또는 하지의 경우 psoas 구획 블록 등)으로 바늘의 신경과 위치는 초음파 또는 전기 자극으로 국부화된다.증거는 초음파 유도만을 사용하거나 말초신경 자극과 조합하여 감각 및 운동 블록의 개선, 보충의 필요성 감소 및 합병증 감소에 우수함을 뒷받침한다.[12]신경에 영향을 미치는 데 필요한 국소 마취제의 양이 많기 때문에 국소 마취제의 최대 복용량을 고려해야 한다.신경 블록은 무릎, 엉덩이, 어깨 교체 수술 등 주요 수술에 이어 지속적인 주입으로도 사용되며 합병증 감소와 관련이 있을 수 있다.[13]신경 블록은 또한 중심부 경막외 또는 척수 신경축 블록에 비해 신경학적 합병증의 위험이 더 낮다.[2]: 1639–41
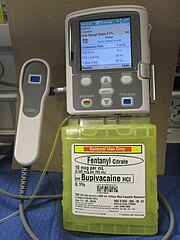
척추, 경막외 및 카우달 마취
중추신경마취란 국소마취제를 척수 주위에 주사하여 복부, 골반 또는 하지에 진통증을 제공하는 것이다.척수(하위부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하외부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하부하외척추와 경막외막은 중심 신경축 봉쇄의 가장 흔히 사용되는 형태다.
척추마취는 마취제 투여량이 적은 빠른 시작과 심오한 감각마취를 제공하는 '원샷' 주사로 보통 신경근육 차단(근육조절 상실)과 관련이 있다.경막외 마취는 효과가 소멸되기 시작할 때 마취제를 증강할 수 있는 삽입 카테터를 통해 주입된 더 많은 양의 마취제를 사용한다.경막외 마취는 일반적으로 근육 조절에 영향을 주지 않는다.
중심 신경축 봉쇄는 동맥과 정맥 혈관 절개를 일으키기 때문에 혈압의 하락이 흔하다.이 강하는 순환계의 정맥 쪽에 의해 결정되는데, 순환하는 혈액량의 75%를 차지한다.블록을 제5흉추 위에 놓았을 때 생리학적 효과는 훨씬 크다.효과적이지 못한 블록은 블록 자체의 실패보다는 부적절한 불안감이나 진정작용에 기인하는 경우가 가장 많다.[2]: 1611
급성통증관리
nociception (pain sensation)은 몸에 유선 연결되지 않는다.대신 지속적인 고통 자극이 시스템을 민감하게 만들고 통증 관리를 어렵게 하거나 만성적인 고통의 발달을 촉진할 수 있는 역동적인 과정이다.이 때문에 선제적 급성 통증관리는 급성 및 만성 통증을 모두 줄일 수 있으며 수술과 그 통증이 주어지는 환경(입원/외원) 및 개인에 맞게 조정된다.[2]: 2757
통증 관리는 선제적 또는 주문형 중 하나로 분류된다.주문형 진통제는 일반적으로 오피오이드 또는 비스테로이드성 항염증제를 포함하지만 흡입된 아산화질소나[14] 케타민과 같은 새로운 접근법을 사용할 수도 있다.[15]온 디맨드 약물은 임상의사가 투여할 수 있다("필요에 따라 약물 주문") 또는 환자가 환자 통제 진통제(PCA)를 사용한다.PCA는 기존 방식과 비교할 때 통증 조절이 약간 개선되고 환자 만족도가 높아지는 것으로 나타났다.[16]일반적인 선제적 접근법으로는 경막외 신경 차단이나[17] 신경 차단 등이 있다.[14]복부 대동맥 수술 후 통증 조절을 살펴본 한 리뷰는 수술 후 최대 3일 동안 경막외 막힘이 더 나은 통증 완화(특히 이동 중)를 제공한다는 것을 발견했다.그것은 수술 후 기관 삽관 기간을 대략 절반으로 줄인다.수술 후 장기간의 기계적 인공호흡과 심근경색 발생도 경막외진통증으로 감소한다.[18]
위험 및 합병증
마취와 관련된 위험과 합병증은 질병(마취로 인한 질병 또는 장애) 또는 사망률(마취로 인한 사망)으로 분류된다.수술 전 사람의 건강과 수술 절차의 복잡성 또한 위험의 원인이 될 수 있기 때문에 마취가 병인과 사망에 어떻게 기여하는지를 수량화하는 것은 어려울 수 있다.
19세기 초 마취가 도입되기 전, 수술로 인한 생리학적 스트레스는 상당한 합병증을 일으켰고 쇼크로 인한 사망자가 많았다.수술이 빠를수록 합병증 발생률이 낮았다(매우 빠른 절단 신고로 이어졌다).마취의 등장으로 더욱 복잡하고 생명을 구하는 수술이 완성될 수 있었고, 수술의 생리학적 스트레스를 줄였지만, 위험 요소를 추가했다.마취제 사용과 직결된 첫 사망자가 보고된 것은 에테르 마취제 도입 2년 만이다.[20]
병증은 중대한(심근경색, 폐렴, 폐색전증, 신장 기능 상실/만성 신장 질환, 수술 후 인지 기능 장애 및 알레르기) 또는 경증(미미한 구역질, 구토, 재입원)일 수 있다.사람의 건강, 시술 중인 수술의 종류, 마취제 사이에 병과 사망을 초래하는 기여 요인에 대개 겹친다.각 기여 요인의 상대적 위험을 이해하려면 환자의 건강에 전적으로 기인하는 사망률이 1:870이라고 생각해 보십시오.수술적 요인(1:2860) 또는 마취만으로 인한 사망률(1:185,056)과 비교하여 마취 사망률의 가장 큰 요인이 환자의 건강임을 알 수 있다.이러한 통계 또한 마취에서의 사망으로 1954년에서 모든 원인들에서 1:75에 죽음의 비율을 보고했다 이 같은 연구, 그리고율인 1시에 마취 시 부작용을 일으킨:2680.[2]:사망 통계 사이에 993직접 비교 신뢰할 수 있게 시간과 국가에 걸쳐를 통해 이루어질 수 없는 수준에서 차이 때문에 비교할 수 있다.strati그러나, 위험 요인에 대한 인식은 마취제가 안전성을[21] 상당히 향상시켰지만 어느 정도까지는 불확실하다는 증거가 있다.[19]
병적률이나 사망률의 균일한 비율을 명시하기보다는, 많은 요인들이 시술과 마취제를 결합한 상대적 위험에 기여하는 것으로 보고되고 있다.예를 들어, 60-79세 사이의 사람에 대한 수술은 환자를 60세 미만의 사람보다 2.3배 더 큰 위험에 처하게 한다.ASA 점수가 3, 4, 5일 경우 ASA 점수가 1, 2일 때보다 10.7배 높은 위험이 있다.그 밖의 변수로는 80세 이상(60세 미만 대비 3.3배), 성별(페말레인은 0.8배 낮음), 절차의 긴급성(긴급은 4.4배 높음), 절차를 완료한 사람의 경험(8년 미만 및/또는 600명 미만) 등이 있다.마취제 유형(지역 마취제는 일반 마취제보다 위험도가 낮다).[2]: 984 산부인과, 아주 어린, 아주 늙은 사람들은 모두 합병증의 위험이 더 크기 때문에 추가적인 예방 조치를 취해야 할 수도 있다.[2]: 969–86
2016년 12월 14일 식품의약품안전청은 "3세 미만 아동이나 임신부의 수술이나 시술 중 일반 마취제와 진정제를 반복 또는 장기간 복용하면 어린이 뇌 발달에 영향을 미칠 수 있다"[22]는 '공공안전통신' 경보를 발령했다.이 경고는 미국 산부인과 대학으로부터 비난을 받았으며, 그들은 임산부에서의 사용에 관한 직접적인 증거의 부재와 "이 경고는 제공자들이 임신 중 의학적으로 명시된 치료를 제공하는 것을 부적절하게 만류할 수 있다"는 가능성을 지적했다.[23]환자 옹호자들은 무작위 임상시험이 비윤리적일 수 있고, 동물에서 부상 메커니즘이 잘 확립되어 있으며, 연구 결과 마취제의 다중 사용에 노출되면 어린이의 학습장애 발생 위험이 상당히 증가하여 위험비율이 2.12(95% 신뢰구간, 1)로 나타났다고 언급했다.26–3.54).[24]
회복
마취 직후를 출현이라고 한다.전신마취나 진정에서 나타나기 위해서는 아직 합병증의 위험이 있기 때문에 세심한 감시가 필요하다.[25]메스꺼움과 구토는 9.8%로 보고되지만 마취제의 종류와 시술에 따라 달라질 수 있다.기도 지원이 필요한 경우는 6.8%로 요로 유지(50세 이상에서 더 흔하게), 저혈압은 2.7%로 나타났다.저체온증, 떨림, 혼란도 시술 중 근육의 움직임(그리고 그에 따른 열 생성 부족)이 없어 수술 직후에 흔히 나타난다.[2]: 2707 더욱이, 사후 마취 기간에 드물게 나타나는 것은 기능 신경 증상 장애(FNSD)의 발생일 수 있다.[26]
수술 후 인지장애(POCD, 후기미적 혼란이라고도 한다)는 수술 후 인지장애를 말한다.또한 비상 망상증(즉시 수술 후 혼란)과 조기 인지 기능 장애(수술 후 첫 주에 인지 기능이 저하됨)를 설명하는 데 다양하게 사용될 수 있다.3개 실체(델리륨, 초기 POCD, 장기 POCD)는 별개지만, 수술 후 망상증의 존재는 초기 POCD의 존재를 예측한다.망상증이나 초기 POCD와 장기 POCD 사이에는 연관성이 없어 보인다.[27]UCLA의 David Geffen 의과대학에서 행해진 최근 연구에 따르면, 뇌는 의식으로 돌아오는 길에 일련의 활동 군집, 즉 "허브"를 통해 길을 탐색한다.마취과 조교수인 앤드류 허드슨 박사는 "마취로 인한 회복은 단순히 마취가 '마취'된 결과일 뿐만 아니라 뇌가 의식적인 경험을 할 수 있는 상태로 미로를 통해 되돌아오는 것을 발견하게 된다"고 말한다.간단히 말해서 뇌는 스스로 재부팅된다."[28]
장기 POCD는 인지 기능의 미묘한 저하로, 몇 주, 몇 달 또는 그 이상 지속될 수 있다.가장 일반적으로, 그 사람의 친척들은 이전에 그 사람에게 소중한 활동에 대한 주의력, 기억력, 관심의 상실을 보고한다.비슷한 방법으로, 노동자의 사람들은 이전에 그들이 할 수 있었던 것과 같은 속도로 작업을 완료하지 못하는 것을 보고할 수 있다.[29]심장수술 후 POCD가 발생한다는 좋은 증거가 있으며, 그 발생의 주요 원인은 미소전골 형성이다.POCD는 또한 비심장 수술에서도 일어나는 것으로 보인다.비심장수술의 원인은 명확하지 않지만 노년은 발생의 위험요소다.[2]: 2805–16
역사
전신마취의 첫 시도는 아마도 선사시대에 투여된 한방치료였을 것이다.술은 가장 오래된 것으로 알려진 진정제 중 하나이며 수천년 전에 고대 메소포타미아에서 사용되었다.[30]수메르인들은 기원전 3400년에 메소포타미아 하부에서 아편 양귀비(Papaver sominiferum)를 재배하고 수확했다고 한다.[31][32]고대 이집트인들은 약간의 수술 도구와 [33][34]조잡한 진통제와 진정제를 가지고 있었는데, 여기에는 아마도 맨드라케 열매에서 추출물이 준비되었을 것이다.[35]
중국에서 비안 퀘(중국어: 扁,, Wade–Giles: Pien Ch'iao, c. 300 BC)는 전설적인 중국 내과 의사였으며 수술 시 전신마취를 사용했다고 한다.[citation needed]그럼에도 불구하고 그의 조리법은 아직 완전히 밝혀지지는 않았지만 역사학자들이 마취제의 혼합물을 개발한 최초의 검증 가능한 역사적 인물로 간주한 것은 중국의 의사 화투오였다.[36]
유럽, 아시아, 아메리카 전역에서 강력한 트로파인 알칼로이드를 함유한 다양한 솔라눔 종들이 마취에 사용되었다.13세기 이탈리아에서는 테오도리 보르고그노니가 아편제와 함께 유사한 혼합물을 사용해 무의식을 유도했고, 결합된 알칼로이드로 치료하는 것이 19세기까지 마취의 주종을 증명했다.국부마취제는 잉카 문명에서 무당들이 코카 잎을 씹고, 마취하기 위해 가한 상처에 침을 뱉으면서 두개골을 수술하는 데 사용되었다.[37]코카인은 후에 격리되어 최초의 국소 마취제가 되었다.1884년 지그문트 프로이트의 제안으로 칼 콜러가 눈 수술에 처음 사용하였다.[38]독일의 외과의사 아우구스트 비어(1861–1949)는 1898년 처음으로 체내 마취에 코카인을 사용했다.[39]루마니아의 외과의사 니콜라이 라코비체아누-피테슈티(1860~1942)는 자궁내 진통증에 오피오이드를 처음으로 사용한 사람으로 1901년 파리에서 자신의 경험을 발표했다.[40]
중세 초기 아랍어 저술에서는 흡입에 의한 마취에 대해 언급하고 있다.흡입 마취제는 11세기에 아불카시스, 이븐 주흐르, 페르시아의 의사 아비케나와 같은 아랍의 의사들이 처음 사용했다.그들은 마약이 묻은 스펀지를 이용해 환자의 얼굴에 갖다 댔다.[41]이 아랍의 의사들은 마취성 스펀지를 처음 사용했다.[42]아랍인/페르시아인 의사들도 9세기경 수술 전 마취성분들의 사용을 소개했다.[43]
아랍의 내과 의사들이 사용한 '소포시 스펀지'("수면 스펀지")는 12세기 후반 살레르노 의과대학에 의해, 13세기에는 우고 보르고니(1180–1258)에 의해 유럽에 소개되었다.스펀지는 우고의 아들이자 동료 외과의사인 테오도르 보르고그노니(1205–1298)에 의해 홍보되고 묘사되었다.이 마취법에서는 아편, 만다라고라, 헴록 주스, 그리고 다른 물질들의 용해된 용액에 스펀지를 적셨다.그런 다음 스펀지를 말려서 보관하고, 수술 직전에 스펀지를 적신 다음 환자의 코밑에 갖다 대었다.모든 일이 잘 풀렸을 때, 그 연기는 그 개인을 무의식 상태로 만들었다.[citation needed]

가장 유명한 마취제인 에테르(ether)는 8세기 초에 합성되었을지 모르지만,[44][45] 16세기 내과의사와 폴리매틱스 파라셀수스는 호흡하기 위해 만든 닭이 잠들었을 뿐만 아니라 아무런 고통도 느끼지 않는다는 점에 주목했음에도 불구하고 마취의 중요성이 높이 평가되기까지는 수세기가 걸렸다.19세기 초까지 에테르는 인간에 의해 이용되고 있었지만, 단지 오락성 약물로만 이용되고 있었다.[46]
한편 1772년 영국 과학자 조셉 프리스틀리는 아산화질소 가스를 발견했다.처음에, 사람들은 이 가스가 다른 질소산화물과 같이 적은 양으로도 치명적이라고 생각했다.그러나 1799년 영국의 화학자 겸 발명가 험프리 데이비(Humphry Davy)는 자신에게 실험을 함으로써 알아내기로 결심했다.놀랍게도 그는 아산화질소가 자신을 웃게 한다는 것을 발견했고, 그래서 그는 그것을 "웃는 가스"[47]라고 별명을 붙였다.1800년 데이비는 수술 중 통증을 완화시키는 데 있어 아산화질소의 잠재적인 마취 특성에 대해 썼지만, 그 당시에는 아무도 이 문제를 더 이상 추구하지 않았다.[47]
1804년 11월 14일 일본인 의사인 하나오카 세이슈가 전신마취를 이용한 수술에 성공한 최초의 사람이 되었다.[48]하나오카는 네덜란드가 수입한 유럽 수술과 한의학뿐만 아니라 일본 전통의학을 배웠다.수년간의 연구와 실험 끝에, 그는 마침내 한국의 나팔꽃과 다른 약초를 결합한 츠센산(일명 마후쓰산)이라는 이름을 가진 공식을 개발했다.[49]
하나오카의 이 고통 없는 수술을 성공적으로 수행했다는 사실이 곧 널리 알려졌고, 일본 각지에서 환자들이 도착하기 시작했다.하나오카는 이어 악성종양 절제, 방광석 추출, 극단 절단 등 쓰센산을 이용한 많은 수술을 진행했다.[50]하나오카는 1835년 사망하기 전 유방암 수술을 150회 이상 실시했다.그러나 도쿠가와 막부의 국가적 고립정책으로 하나오카의 업적이 고립 종료 후까지 공표되는 것을 막았기 때문에 1854년까지는 이 발견이 세계의 나머지 지역에 도움이 되지 못했다.[51]서양에서 현대 마취제의 발명가로 불리는 크로포드 롱이 조지아 주 제퍼슨에서 전신마취를 하기까지는 거의 40년이 걸릴 것이다.[52]
롱은 친구들이 디에틸에테르에 걸려 비틀거리다가 다쳤을 때 아무런 고통도 느끼지 않는다는 것을 알아차렸다.그는 즉시 수술의 가능성을 생각했다.편의상, 제임스 베너블이라는 이름의 한 학생이 그가 원하는 두 개의 작은 종양을 가지고 있었다.그러나 수술의 고통을 두려워한 베너블은 수술을 계속 미루었다.따라서 롱은 에테르를 복용한 상태에서 수술을 받을 것을 제안했다.베너블은 동의했고 1842년 3월 30일 고통 없는 수술을 받았다.하지만 롱은 1849년까지 그의 발견을 발표하지 않았다.[53]
호레이스 웰스는 1845년 보스턴의 매사추세츠 종합병원에서 첫 번째 흡입 마취제 공개시연을 실시했다.그러나 아산화질소를 부적절하게 투여했고 그 사람은 고통에 울부짖었다.[54]1846년 10월 16일 보스턴 치과의사 윌리엄 토마스 그린 모튼은 같은 장소에서 의대생들에게 디에틸에테르를 사용한 성공적인 시범을 보였다.[55]롱의 이전 작품을 몰랐던 모튼은 매사추세츠 종합병원으로 초청받아 무통 수술의 새로운 기법을 시연했다.모튼이 마취를 유도한 후 외과의사 존 콜린스 워렌은 에드워드 길버트 애벗의 목에서 종양을 제거했다.이것은 지금 에테르 돔이라고 불리는 외과용 원형극장에서 일어났다.이전에 회의적이었던 워렌은 감명을 받아 "신사님들, 이것은 혹독한 것이 아니에요."라고 말했다.그 직후 모튼에게 보낸 편지에서, 의사이자 작가인 올리버 웬델 홈즈 경은 국가를 "마취"로 명명할 것을 제안했고, 그 절차는 "미적"으로 만들어냈다.[46]
모튼은 처음에 그것을 레테온이라고 지칭하며 마취제의 실체를 숨기려 했다.그는 그의 물질로 미국 특허를 받았으나, 1846년 후반에야 마취에 성공했다는 소식이 빠르게 퍼졌다.Liston, Dieffenbach, Pirogov, Syme을 포함한 유럽의 존경 받는 외과의사들은 재빨리 에테르로 수많은 수술을 했다.미국 태생의 의사인 보트는 런던 치과의사인 제임스 로빈슨에게 론스데일 양에게 치과 시술을 하라고 권했다.이것은 운영자-공식주의자의 첫 사례였다.같은 날 1846년 12월 19일 스코틀랜드 더프리스 로얄 의무실에서 스콧 박사가 에테르를 수술에 사용했다.[56]남반구에서 처음으로 마취제를 사용한 것은 같은 해 태즈메이니아주 론체스톤에서 일어났다.과도한 구토와 폭발성 가연성 등 에테르를 가진 단점은 클로로포름으로 영국을 대체하게 했다.[citation needed]
1831년 미국의 의사 사무엘 구트리(1782–1848)에 의해 발견되었고, 몇 달 후 독일에서는 프랑스인 외젠 수베이란(1797–1859)과 저스투스 폰 리빅(1803–1873)에 의해 독자적으로 발견되었으며, 클로로포름은 1834년에 장바티스트 뒤마(1800–1884)에 의해 화학적으로 특징지어졌다.1842년 런던의 Robert Mortimer Glover 박사는 실험용 동물에서 클로로포름의 마취 특성을 발견했다.[57]1847년 스코틀랜드의 산부인과 의사 제임스 영 심슨은 클로로포름의 마취 특성을 인간에게 처음으로 보여 주었고 약에 사용하기 위해 이 약을 대중화하는 데 도움을 주었다.[58]이 최초의 공급은 지역 약사인 제임스 던컨과 윌리엄 플럼즈하트로부터 왔고, 그 사용은 빠르게 확산되어 1895년까지 영국에서 매주 75만 회를 투여했다.심슨은 플로렌스 나이팅게일을[59] 공급하기 위해 플럼즈하트를 주선했으며, 1853년 존 스노우가 레오폴드 왕자의 출생 때 빅토리아 여왕에게 그것을 주었을 때 왕실의 승인을 얻기도 했다.클로로포름은 출생 자체 동안 여왕의 모든 기대를 충족시켰고, 그녀는 그것이 "계속할 수 없을 정도로 느긋하다"[60]고 말했다.그러나 클로로포름은 잘못이 없었다.클로로포름 투여에 직접 기인된 최초의 치사율은 1848년 1월 28일 한나 그리너가 사망한 후 기록되었다.[61]이것은 훈련되지 않은 클로로포름 처리로 인한 많은 사망자 중 첫 번째 사망이었다.외과의사들은 숙련된 마취사의 필요성을 인식하기 시작했다.대처가 쓰듯이 그 필요성은 마취사가 "(1)일이 필요로 하는 종속적인 역할에 만족하라, (2) 그들의 흡수한 관심을 마취시켜라, (3) 마취사의 상황을 그들을 지켜보고 외과의 기술로부터 배울 수 있는 입장에 놓이게 하는 상황으로 보지 말라, (4) 비교적 낮은 급여를 받아들이고 (5)타고난 소질과 지능이 있어 외과의사가 요구하는 부드러운 마취와 휴식을 제공하는 데 높은 수준의 기술을 개발할 수 있다.[62]마취과의사의 이러한 자질은 순종적인 의대생이나 심지어 일반인들로부터도 종종 발견된다.더 자주 외과의사들은 마취제를 제공하기 위해 간호사를 찾았다.남북전쟁이 일어날 무렵, 많은 간호사들이 외과의들의 지원을 받아 전문적으로 훈련을 받았다.
런던의 존 스노우(John Snow)는 1848년 5월부터 "증기의 흡입에 의한 나르코티즘에 관한" 기사를 런던 메디컬 가제트에 실었다.[63]스노우는 또한 오늘날의 마취기의 전조인 흡입 마취제의 투여에 필요한 장비의 생산에도 관여했다.[64]
이 주제에 관한 최초의 종합 의학 교과서인 '마취'는 마취과 의사인 제임스 타이로 과스메이 박사와 화학자 찰스 바스커빌 박사에 의해 1914년에 집필되었다.[65]이 책은 수십 년 동안 전문분야의 표준 참고문헌 역할을 했으며 마취의 이력과 더불어 흡입, 직장, 정맥, 척추마취의 생리학 및 기법에 대한 자세한 내용을 담고 있었다.[65]
이러한 최초의 유명한 마취제 중에서 오늘날에도 여전히 널리 사용되고 있는 것은 클로로포름과 에테르뿐인데, 클로로포름과 에테르가 더 안전하지만 때로는 더 비싼 일반 마취제로 대체되었고, 코카인은 남용 가능성이 적은 보다 효과적인 국소 마취제로 대체되었다.[citation needed]
사회와 문화
거의 모든 의료 사업자들은 마취제를 어느 정도 사용하고 있지만 대부분의 의료 종사자들은 의학, 간호, 치의학 등 그 분야에서 그들만의 전문가 분야를 가지고 있다.
미국에서는 마취과 의사로, 영국·캐나다·호주·NZ에서는 마취과 의사로, 마취과 의사로는 마취과 의사로 알려져 있다.영국, 호주, 뉴질랜드, 홍콩, 일본의 모든 마취제는 의사들에 의해 관리된다.간호사 마취과 의사들도 109개국에서 마취제를 투여한다.[66]미국의 경우 단독실습에서는 마취제의 35%가 의사가, 약 55%가 마취진료팀(ACT)이 마취진료팀(ACT)이 마취진료사(CRNA) 또는 마취진료 보조원을 의료적으로 지도하고 있으며, 10%는 단독실습에서 CRNA가 제공한다.[66][67][68]마취 보조원(미국)이나 마취 보조원(영국)도 있을 수 있다.[69]
특수인구
시술(심장수술, 흉부마취술, 신경외과 등), 환자(소아 마취, 노인, 비만, 산부인과 마취 등) 또는 특수(외상, 입원 전 치료, 로보 등)로 인해 마취가 특별한 상황에 맞게 변경되어야 하는 경우가 많다.틱 수술 또는 극단적인 환경).
참고 항목
참조
- ^ "anaesthesia". Oxford English Dictionary (Online ed.). Oxford University Press. (가입 또는 참여기관 회원가입 필요)
- ^ a b c d e f g h i j k l m n o p q r s t Miller RD (2010). Erikson LI, Fleisher LA, Wiener-Kronish JP, Young WL (eds.). Miller's Anesthesia (Seventh ed.). US: Churchill Livingstone Elsevier. ISBN 978-0-443-06959-8.
- ^ a b c d Gelb AW, Morriss WW, Johnson W, Merry AF, Abayadeera A, Belîi N, et al. (June 2018). "World Health Organization-World Federation of Societies of Anaesthesiologists (WHO-WFSA) International Standards for a Safe Practice of Anesthesia". Anesthesia and Analgesia. 126 (6): 2047–55. doi:10.1213/ANE.0000000000002927. PMID 29734240. S2CID 13688396.
- ^ a b Fitz-Henry J (April 2011). "The ASA classification and peri-operative risk". Annals of the Royal College of Surgeons of England. 93 (3): 185–87. doi:10.1308/rcsann.2011.93.3.185a. PMC 3348554. PMID 21477427.
- ^ Goneppanavar U, Prabhu M (September 2013). "Anaesthesia machine: checklist, hazards, scavenging". Indian Journal of Anaesthesia. 57 (5): 533–40. doi:10.4103/0019-5049.120151. PMC 3821271. PMID 24249887.
- ^ Subrahmanyam M, Mohan S (September 2013). "Safety features in anaesthesia machine". Indian Journal of Anaesthesia. 57 (5): 472–80. doi:10.4103/0019-5049.120143. PMC 3821264. PMID 24249880.
- ^ 기본 마취 모니터링 표준.원산지 위원회:표준 및 실천요인 (1986년 10월 21일 ASA 대표자회의 승인, 2010년 10월 20일 개정, 2011년 7월 1일 발효)
- ^ Birks RJS, ed. (March 2007). Recommendations for Standards of Monitoring During Anaesthesia and Recovery 4th Edition (PDF). Association of Anaesthetists of Great Britain and Ireland. Archived from the original (PDF) on 13 May 2015. Retrieved 21 February 2014.
- ^ Reddy S, Patt RB (November 1994). "The benzodiazepines as adjuvant analgesics". Journal of Pain and Symptom Management. 9 (8): 510–14. doi:10.1016/0885-3924(94)90112-0. PMID 7531735.
- ^ Mallinson T (2019). "Fascia iliaca compartment block: a short how-to guide". Journal of Paramedic Practice. 11 (4): 154–55. doi:10.12968/jpar.2019.11.4.154. ISSN 1759-1376. S2CID 145859649.
- ^ a b c Weinstein EJ, Levene JL, Cohen MS, Andreae DA, Chao JY, Johnson M, Hall CB, Andreae MH (20 June 2018). "Local anaesthetics and regional anaesthesia versus conventional analgesia for preventing persistent postoperative pain in adults and children". Cochrane Database Syst Rev. 6 (2): CD007105. doi:10.1002/14651858.CD007105.pub4. PMC 6377212. PMID 29926477.
- ^ Lewis, Sharon R.; Price, Anastasia; Walker, Kevin J.; McGrattan, Ken; Smith, Andrew F. (11 September 2015). "Ultrasound guidance for upper and lower limb blocks". The Cochrane Database of Systematic Reviews. 2015 (9): CD006459. doi:10.1002/14651858.CD006459.pub3. ISSN 1469-493X. PMC 6465072. PMID 26361135.
- ^ Ullah H, Samad K, Khan FA (February 2014). "Continuous interscalene brachial plexus block versus parenteral analgesia for postoperative pain relief after major shoulder surgery". The Cochrane Database of Systematic Reviews. 2014 (2): CD007080. doi:10.1002/14651858.CD007080.pub2. PMC 7182311. PMID 24492959.
- ^ a b Klomp T, van Poppel M, Jones L, Lazet J, Di Nisio M, Lagro-Janssen AL (September 2012). "Inhaled analgesia for pain management in labour". The Cochrane Database of Systematic Reviews. 12 (9): CD009351. doi:10.1002/14651858.CD009351.pub2. hdl:1871/48559. PMID 22972140.
- ^ Radvansky BM, Shah K, Parikh A, Sifonios AN, Le V, Eloy JD (1 October 2015). "Role of ketamine in acute postoperative pain management: a narrative review". BioMed Research International. 2015: 749837. doi:10.1155/2015/749837. PMC 4606413. PMID 26495312.
- ^ McNicol ED, Ferguson MC, Hudcova J (June 2015). "Patient controlled opioid analgesia versus non-patient controlled opioid analgesia for postoperative pain". The Cochrane Database of Systematic Reviews. 2020 (6): CD003348. doi:10.1002/14651858.CD003348.pub3. PMC 7387354. PMID 26035341.
- ^ Jones L, Othman M, Dowswell T, Alfirevic Z, Gates S, Newburn M, et al. (March 2012). "Pain management for women in labour: an overview of systematic reviews". The Cochrane Database of Systematic Reviews. 3 (3): CD009234. doi:10.1002/14651858.CD009234.pub2. PMC 7132546. PMID 22419342.
- ^ Guay J, Kopp S (January 2016). "Epidural pain relief versus systemic opioid-based pain relief for abdominal aortic surgery". The Cochrane Database of Systematic Reviews. 2017 (1): CD005059. doi:10.1002/14651858.CD005059.pub4. PMC 6464571. PMID 26731032.
- ^ a b Lagasse RS (December 2002). "Anesthesia safety: model or myth? A review of the published literature and analysis of current original data". Anesthesiology. 97 (6): 1609–17. doi:10.1097/00000542-200212000-00038. PMID 12459692. S2CID 32903609.
- ^ Chaloner EJ, Flora HS, Ham RJ (August 2001). "Amputations at the London Hospital 1852–1857". Journal of the Royal Society of Medicine. 94 (8): 409–12. doi:10.1177/014107680109400812. PMC 1281639. PMID 11461989.
- ^ Braz LG, Braz DG, Cruz DS, Fernandes LA, Módolo NS, Braz JR (October 2009). "Mortality in anesthesia: a systematic review". Clinics. 64 (10): 999–1006. doi:10.1590/S1807-59322009001000011. PMC 2763076. PMID 19841708.
- ^ 식품의약국 2016년 12월 14일, FDA 웹사이트 "FDA 의약품 안전 통신: FDA 검토 결과, 어린이와 임산부에게 일반 마취제와 진정제를 사용하는 것에 대한 새로운 경고가 나왔다."2017년 1월 3일에 회수됨.
- ^ 2016년 12월 21일, ACOG 웹사이트, American College of 산부인과 "실무 자문: 어린 아이와 임산부의 일반 마취제와 진정제 사용에 관한 FDA 경고".2017년 1월 3일에 회수됨.
- ^ Kennerly Loutey "임신 여성과 어린 아이들의 마취: FDA 대 ACOG" 웹사이트, 2017년 1월 3일에 검색되었다.
- ^ Whitaker Chair DK, Booth H, Clyburn P, Harrop-Griffiths W, Hosie H, Kilvington B, et al. (March 2013). "Immediate post-anaesthesia recovery 2013: Association of Anaesthetists of Great Britain and Ireland". Anaesthesia. 68 (3): 288–97. doi:10.1111/anae.12146. PMID 23384257. S2CID 9519895.
- ^ D'Souza RS, Vogt MN, Ro EH. "마취 후 수술 후 기능 신경증상 장애"Bosn J of Basic Med Sci. 2020년 8월.3;20(3):381–88.PMID 32070267 PMC 7416177 doi:10.17305/bjbms.2020.4646
- ^ Rudolph JL, Marcantonio ER, Culley DJ, Silverstein JH, Rasmussen LS, Crosby GJ, Inouye SK (September 2008). "Delirium is associated with early postoperative cognitive dysfunction". Anaesthesia. 63 (9): 941–47. doi:10.1111/j.1365-2044.2008.05523.x. PMC 2562627. PMID 18547292.
- ^ 뇌가 마취 후 의식으로 어떻게 스스로를 '재부팅'하는지.사이언스 데일리 (2014년 6월 18일)
- ^ Deiner S, Silverstein JH (December 2009). "Postoperative delirium and cognitive dysfunction". British Journal of Anaesthesia. 103 (Suppl 1): i41–46. doi:10.1093/bja/aep291. PMC 2791855. PMID 20007989.
- ^ Powell MA (1996). "Chapter 9: Wine and the vine in ancient Mesopotamia: the cuneiform evidence". In McGovern PE, Fleming SJ, Katz SH (eds.). The origins and ancient history of wine (Food and nutrition in history and anthropology). Vol. 11 (1 ed.). Amsterdam: Gordon and Breach Publishers. pp. 96–124. ISBN 978-90-5699-552-2.
- ^ Evans TC (1928). "The opium question, with special reference to Persia (book review)". Transactions of the Royal Society of Tropical Medicine and Hygiene. 21 (4): 339–40. doi:10.1016/S0035-9203(28)90031-0.
The earliest known mention of the poppy is in the language of the Sumerians, a non-Semitic people who descended from the uplands of Central Asia into Southern Mesopotamia ...
- ^ Booth M (1996). "The discovery of dreams". Opium: A History. London: Simon & Schuster, Ltd. p. 15. ISBN 978-0-312-20667-3.
- ^ Stern LC (1889). Ebers G (ed.). Papyrus Ebers (in German). Vol. 2 (1 ed.). Leipzig: Bei S. Hirzel. OCLC 14785083. Retrieved 18 September 2010.
- ^ Pahor AL (August 1992). "Ear, nose and throat in ancient Egypt". The Journal of Laryngology and Otology. 106 (8): 677–87. doi:10.1017/S0022215100120560. PMID 1402355.
- ^ Sullivan R (August 1996). "The identity and work of the ancient Egyptian surgeon". Journal of the Royal Society of Medicine. 89 (8): 467–73. doi:10.1177/014107689608900813. PMC 1295891. PMID 8795503.
- ^ Mair, Victor H. (1994). "The Biography of Hua-t'o from the "History of the Three Kingdoms"". In Victor H. Mair (ed.). The Columbia Anthology of Traditional Chinese Literature. Columbia University Press. pp. 688–96.
- ^ Ruetsch YA, Böni T, Borgeat A (August 2001). "From cocaine to ropivacaine: the history of local anesthetic drugs". Current Topics in Medicinal Chemistry. 1 (3): 175–82. doi:10.2174/1568026013395335. PMID 11895133.
- ^ Koller K (1884). "Über die verwendung des kokains zur anästhesierung am auge" [On the use of cocaine for anesthesia on the eye]. Wiener Medizinische Wochenschrift (in German). 34: 1276–309.
- ^ Bier A (1899). "Versuche über cocainisirung des rückenmarkes" [Experiments on the cocainization of the spinal cord]. Deutsche Zeitschrift für Chirurgie (in German). 51 (3–4): 361–69. doi:10.1007/BF02792160. S2CID 41966814.
- ^ Brill S, Gurman GM, Fisher A (September 2003). "A history of neuraxial administration of local analgesics and opioids". European Journal of Anaesthesiology. 20 (9): 682–89. doi:10.1017/S026502150300111X. PMID 12974588. S2CID 46735940.
- ^ "Middle East Journal of Anesthesiology". Middle East Journal of Anesthesiology. 4: 86. 1974.
- ^ Hunke S (1960). Allahs Sonne über dem Abendland: unser arabisches Erbe (in German) (2 ed.). Stuttgart: Deutsche Verlags-Anstalt. pp. 279–80. ISBN 978-3-596-23543-8. Retrieved 13 September 2010.
The science of medicine has gained a great and extremely important discovery and that is the use of general anaesthetics for surgical operations, and how unique, efficient, and merciful for those who tried it the Muslim anaesthetic was. It was quite different from the drinks the Indians, Romans and Greeks were forcing their patients to have for relief of pain. There had been some allegations to credit this discovery to an Italian or to an Alexandrian, but the truth is and history proves that, the art of using the anaesthetic sponge is a pure Muslim technique, which was not known before. The sponge used to be dipped and left in a mixture prepared from cannabis, opium, hyoscyamus and a plant called Zoan.
- ^ Gabriel RA (2012). Man and Wound in the Ancient World: A History of Military Medicine from Sumer to the Fall of Constantinople. Potomac Books. p. 210. ISBN 978-1597978484.
- ^ Toski JA, Bacon DR, Calverley RK (2001). "The history of Anesthesiology". In Barash PG, Cullen BF, Stoelting RK (eds.). Clinical Anesthesia (4th ed.). Lippincott Williams & Wilkins. p. 3. ISBN 978-0-7817-2268-1.
- ^ Hademenos GJ, Murphree S, Zahler K, Warner JM (2008). McGraw-Hill's PCAT. McGraw-Hill. p. 39. ISBN 978-0-07-160045-3.
- ^ a b Fenster JM (2001). "Power Struggle". Ether Day: The Strange Tale of America's Greatest Medical Discovery and the Haunted Men Who Made It. New York: HarperCollins. pp. 106–16. ISBN 978-0-06-019523-6.
- ^ a b Hardman JG (2017). Oxford Textbook of Anaesthesia. Oxford University Press. p. 529.
- ^ Izuo, Masaru (1 November 2004). "Medical history: Seishu hanaoka and his success in breast cancer surgery under general anesthesia two hundred years ago". Breast Cancer. 11 (4): 319–24. doi:10.1007/BF02968037. ISSN 1880-4233. PMID 15604985. S2CID 43428862.
- ^ Ogata, Tomio (1973). "Seishu Hanaoka and his anaesthesiology and surgery*". Anaesthesia. 28 (6): 645–52. doi:10.1111/j.1365-2044.1973.tb00549.x. ISSN 1365-2044. PMID 4586362. S2CID 31352880.
- ^ Hyodo, M.; Oyama, T.; Oyama, Tsutomu; Swerdlow, Mark (1992). The Pain Clinic IV: Proceedings of the Fourth International Symposium, Kyoto, Japan, 18-21 November 1990. VSP. ISBN 978-90-6764-147-0.
- ^ Toby, Ronald P. (1977). "Reopening the Question of Sakoku: Diplomacy in the Legitimation of the Tokugawa Bakufu". Journal of Japanese Studies. 3 (2): 323–63. doi:10.2307/132115. ISSN 0095-6848. JSTOR 132115.
- ^ "An Account of the First Use of Sulphuric Ether by... : Survey of Anesthesiology". LWW. Retrieved 22 February 2021.
- ^ Long CW (1849). "An account of the first use of Sulphuric Ether by Inhalation as an Anesthetic in Surgical Operations". Southern Medical and Surgical Journal. 5: 705–13.
- ^ "Miniature Portrait of Horace Wells". National Museum of American History, Smithsonian Institution. Retrieved 30 June 2008.
- ^ Morkel H (16 October 2013). "The painful story behind modern anesthesia". pbs.org.
- ^ Baillie TW (December 1965). "The first European trial of anaesthetic ether: the Dumfries claim". British Journal of Anaesthesia. 37 (12): 952–57. doi:10.1093/bja/37.12.952. PMID 5323141.
- ^ Defalque RJ, Wright AJ (April 2004). "The short, tragic life of Robert M. Glover" (PDF). Anaesthesia. 59 (4): 394–400. doi:10.1111/j.1365-2044.2004.03671.x. PMID 15023112. S2CID 46428403.
- ^ "Sir James Young Simpson". Encyclopædia Britannica. Retrieved 23 August 2013.
- ^ Worlin, P. M. (1998). "Duncan and Flockhart: the Story of Two Men and a Pharmacy". Pharmaceutical Historian. 28 (2): 28–33. PMID 11620310.
- ^ "Queen Victoria uses chloroform in childbirth, 1853". Financial Times. 28 November 2017.
- ^ Wawersik J (1 January 1997). "[History of chloroform anesthesia]". Anaesthesiologie und Reanimation. 22 (6): 144–52. PMID 9487785.
- ^ Nagelhout J (2018). Nurse Anesthesia. St. Louis Missouri: Elsevier. pp. 2–4. ISBN 978-0323443920.
- ^ Zorab J (June 1992). "On Narcotism by the Inhalation of Vapours by John Snow MD". Journal of the Royal Society of Medicine. 85 (6): 371. PMC 1293529.
- ^ "Anesthesia LAND". patinaa.blogfa.com. Archived from the original on 3 December 2016. Retrieved 2 December 2016.
- ^ a b Cope DK (March 1993). "James Tayloe Gwathmey: seeds of a developing specialty". Anesthesia and Analgesia. 76 (3): 642–47. doi:10.1213/00000539-199303000-00035. PMID 8452281. S2CID 7574462.
- ^ a b McAuliffe MS, Henry B (2010). "Nurse anesthesia worldwide: practice, education and regulation" (PDF). Downloads. Silver Spring, Maryland: International Federation of Nurse Anesthetists. Retrieved 13 June 2012.
- ^ Abenstein JP, Long KH, McGlinch BP, Dietz NM (March 2004). "Is physician anesthesia cost-effective?". Anesthesia and Analgesia. 98 (3): 750–57, table of contents. doi:10.1213/01.ANE.0000100945.56081.AC. PMID 14980932. S2CID 7907307.
- ^ Rosenbach ML, Cromwell J (May 1989). "When do anesthesiologists delegate?". Medical Care. 27 (5): 453–65. doi:10.1097/00005650-198905000-00002. PMID 2725080. S2CID 26298329.
- ^ "Five facts about AAs". American Academy of Anesthesiologist Assistants. Archived from the original on 26 September 2006. Retrieved 25 November 2010.