심장학
Cardiology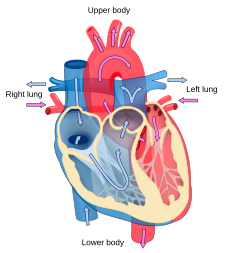 인간 심장의 혈류도.파란색 성분은 산소가 제거된 혈액 경로를 나타내고 빨간색 성분은 산소가 제거된 혈액 경로를 나타냅니다. | |
| 시스템. | 심혈관의 |
|---|---|
| 소분할 | 인터벤션, 원자력 |
| 중대한 질병 | 심장질환, 심혈관질환, 아테롬성 동맥경화증, 심근증, 고혈압(고혈압) |
| 중요한 테스트 | 혈액검사, 전기생리학 연구, 심장영상촬영, 심전도, 심장초음파, 스트레스 테스트 |
| 스페셜리스트 | 심장전문의 |
| 용어집 | 의학 용어집 |
| 직종. | |
|---|---|
| 이름 |
|
점령군의 형식 | 전문 |
활동 분야 | 의학, 외과 |
| 묘사 | |
교육 필요 |
|
밭 고용. | 병원, 진료소 |
심장의 질환과 심혈관 시스템으로 다루는 약의 심장(그리스에서 καρδίᾱ kardiā,"심장"과 -λογία -logia,"연구")가지입니다.들판은 선천성 심장병, 관상 동맥 질환, 심부전, 심장 판막증과 전기 생리학의 의료진 단과 치료를 포함한다.의학 분야의 이 분야에서 전문 의사들이라고 부른다 심장병 학자, 내과의 특산물이다.누가 심장학을 전문으로 하는 소아 심장병 전문의는 소아과 의사들.심장 수술을 전문으로 하는 의사는 흉부외과 의사 또는 일반외과 [1]전문의로 불린다.
전문화
모든 심장 전문의들은 심장 질환을 연구하지만 성인 및 소아 심장 질환에 대한 연구는 서로 다른 훈련 경로를 통해 이루어집니다.그러므로, 성인 심장 전문의는 종종 단순히 "심장 전문의"라고 불리고, 소아 심장 전문의는 성인 심장병을 치료하기 위한 훈련을 받지 않습니다.수술적 측면은 심장학에는 포함되지 않으며 흉부외과 영역이다.예를 들어, 관상동맥 바이패스 수술(CABG), 심폐 바이패스 및 판막 치환술은 심장전문의가 아닌 외과의사가 수행하는 수술입니다.그러나 심장 카테터 및 심박조절기 삽입과 같은 일부 최소 침습적 시술은 비수술적 중재(각각 [2][3]중재적 심장학 및 전기생리학)에 대한 추가 훈련을 통해 심장학자에 의해 수행됩니다.
성인 심장학
심장과는 내과 전문의입니다.미국에서 심장전문의가 되려면, 내과 레지던트 3년 후 심장내과 펠로우쉽 3년이 필요합니다.하위 전공을 더 전문화할 수 있습니다.ACGME에 의해 미국에서 인정된 하위 전문 분야는 심장 전기생리학, 심장 초음파, 중재적 심장학 및 핵심장학이다.AOABOS(American Osteopathic Association Bureau of Osteopathic Specialists)에 의해 미국에서 인정된 하위 전문 분야에는 임상 심장 전기생리학 및 중재적 [4]심장학이 포함된다.인도에서는 M.B.B. 이후 일반의학과 소아과에서 3년간 레지던트를 받아야 한다.그리고 나서 심장내과에서 3년간 D학점을 받았죠심장학 [citation needed]분야 국가 위원회(DNB)의 M/Diplomaty of National Board(M/Diplomaty of National Board)
독시미티에 따르면 성인 심장과의사들은 미국에서 [5]평균 436,849달러를 번다.
심장 전기 생리학
심장 전기생리학은 심장의 전기적 활동을 설명, 진단 및 치료하는 과학입니다.이 용어는 보통 자발적 활동뿐만 아니라 프로그램된 전기 자극(PES)에 대한 심장 반응의 침습적(심장내) 카테터 기록에 의한 그러한 현상에 대한 연구를 설명하는 데 사용됩니다.이러한 연구는 복잡한 부정맥의 평가, 증상의 명확화, 비정상적인 심전도의 평가, 향후 부정맥의 발생 위험의 평가, 치료의 설계를 목적으로 행해진다.이러한 절차에는 진단 및 예후 절차와 더불어 치료 방법(일반적으로 무선 주파수 절제 또는 크라이오아블레이션)이 점차 포함된다.이 분야에서 사용되는 다른 치료 방법으로는 항부정맥 약물 치료와 심박조절기 및 자동 이식식 심박제거기(AICD)[6][7]의 이식 등이 있다.
심장 전기생리학 연구(EPS)는 일반적으로 특정 약리학적 요법에 대한 부상자 또는 심근병 심근의 반응을 측정하여 향후 치명적인 지속적 심실 빈맥(VT) 또는 심실세동(VF)을 성공적으로 예방할 가능성을 평가합니다.심장과의사가 PES에 따른 VT 또는 VF의 진행을 가장 잘 방지하거나 느리게 하는 장기 치료를 위한 하나의 요법을 선택할 수 있도록 하기 위해 일련의 EPS 약물 시험을 수행해야 한다.이러한 연구는 새로 이식되거나 새로 교체된 심장 박동 조절기(AICD)[6]가 있는 경우에도 수행될 수 있습니다.
임상 심장 전기생리학
임상 심장 전기생리학은 심장학의 의학 전문 분야이며 심장 리듬 장애의 연구와 치료에 관여합니다.이 분야에 대한 전문 지식을 가진 심장전문의는 일반적으로 전기생리학자로 불린다.전기생리학자는 심장의 전기활동 메커니즘, 기능 및 성능에 대해 교육을 받습니다.전기 생리학자들은 심장 박동 장애(부정맥)에 대한 치료를 보조하거나 안내하기 위해 다른 심장 의사 및 심장 외과 의사들과 긴밀히 협력합니다.그들은 심장 부정맥을 [citation needed]치료하기 위해 중재적 및 외과적 시술을 수행하도록 훈련받았다.
전기생리학자가 되기 위해 필요한 훈련은 길고 의과대학(미국 내) 졸업 후 8년이 걸린다.내과 레지던트 3년, 심장학 펠로우 3년, 심장 전기 [8]생리학 임상 2년.
심장병학
심장병학 또는 노인 심장학은 노인들의 심혈관 질환을 다루는 심장학 및 노인 의학 분야이다.
심근경색, 심부전, 심근증, 심방세동 등 부정맥과 같은 심장질환은 흔한 질환으로 [9][10]노인의 주요 사망 원인이다.아테롬성 동맥경화증이나 말초 동맥 질환과 같은 혈관 질환은 [11][12]노인에게 상당한 질병과 사망률을 야기한다.
이미징
심장 영상에는 심장 초음파(에코), 심장 자기 공명 영상(CMR) 및 심장 컴퓨터 단층 촬영(CCTV)이 포함됩니다.심장 영상을 전문으로 하는 사용자는 모든 영상촬영 모드에서 더 많은 교육을 받거나 단일 영상촬영 방식에 집중할 수 있습니다.
심장 초음파(또는 "에코")는 심장의 이미지를 만들기 위해 표준 2차원, 3차원 및 도플러 초음파를 사용합니다.에코를 전문으로 하는 사람들은 특히 왼쪽 심방 부속지 폐색 장치 삽입과 같은 시술 중에 TEE를 사용하여 에코를 읽고 경식도 에코(TEE)를 수행하는 데 상당한 시간을 할애할 수 있다.
심장 MRI는 특별한 프로토콜을 사용하여 심장 구조를 촬영하고 혈색소증이나 아밀로이드증 같은 특정 질환의 특정 시퀀스와 함께 기능합니다.
Cardiac CT(심장 CT)는 특수 프로토콜을 사용하여 관상동맥에 특히 중점을 둔 심장 구조와 기능을 촬영합니다.
중재적 심장학
중재심장학(Interventional Cardiology)은 구조적인 심장질환의 [13]카테터 기반 치료를 다루는 심장학 분야입니다.혈관조영술, 혈관성형술, 아테렉토미술, 스텐트 이식 등 카테터를 통해 심장에 많은 시술을 수행할 수 있습니다.이러한 절차에는 모두 대퇴동맥 또는 요골동맥(그러나 실제로는 큰 말초동맥 또는 정맥)에 칼집을 삽입하고 X선 시각화(가장 일반적으로 형광 투시법)로 심장을 삽입하는 과정이 포함됩니다.이 캐니언은 흉부 외과적 개방으로 인한 트라우마를 우회하여 심장에 간접적으로 접근할 수 있도록 합니다.
중재적 심장학 또는 방사선학 접근법의 주요 장점은 흉터와 통증을 피하고 수술 후 회복이 길다는 것입니다.또한 1차 혈관 형성술의 중재적 심장학 시술은 이제 급성 심근 경색에 대한 최고의 치료 기준이 되었습니다.이 절차는 혈관 시스템의 영역이 Athero sclerosis(아테롬성 동맥경화증)로 막힌 경우에도 사전에 수행할 수 있습니다.심장전문의가 심장에 접근하기 위해 혈관 시스템을 통해 이 칼집을 통과시킬 것입니다.이 칼집에는 풍선과 작은 철망 튜브가 둘러져 있어 심장과의사가 막힘이나 협착을 발견하면 혈관 내 폐색 부위에서 풍선을 부풀려 혈관 벽에 대고 플라그를 평평하게 하거나 압박할 수 있다.이것이 완료되면 스텐트는 혈관 구조를 영구적으로 열어두기 위한 발판의 한 종류로 배치됩니다.
심근증/심부전
일반 심장과의 전문화는 심장근질환의 전문화뿐만 아니라 심장 이식과 폐고혈압의 전문화한다.
심장병학
최근 심장학 전문 분야는 심장학이다.이 분야는 암을 앓고 있는 사람, 특히 화학요법을 계획하고 있거나 화학요법의 심장 합병증을 경험한 사람의 심장 관리를 전문으로 한다.
예방심장학 및 심장재활
최근에는 조기 심혈관 질환 부담 증가로 예방심장학으로 점차 초점이 옮겨가고 있다.WHO에 따르면, 모든 조기 사망의 37%가 심혈관 질환으로 인한 것이며, 이 중 82%가 저소득 및 중산층 [14]국가이다.임상심장학은 예방심장학과와 심장 재활을 담당하는 심장과의 하위 전문 분야입니다.예방심장학에서는 비침습성 검사를 통해 정기적인 예방검진을 다루기도 한다.심장 재활치료가 심장내과에서 앞으로 진행될 분야인 반면 심혈관질환을 조기에 발견하기 위한 심전도, 스트레스 테스트, 지질 프로파일 및 일반 신체검사는 전반적인 피로를 회복하는 데 도움을 준다.심혈관 질환 후 정상적인 삶을 살 수 있다.예방 심장학의 하위 전문 분야는 스포츠 심장학이다.
소아 심장학
헬렌 B. Taussig는 소아 심장학의 창시자로 알려져 있다.그녀는 대동맥 바로 아래에 있는 심실중격결손(VSD)으로 인해 산소와 탈산소가 순환계로 유입되는 선천성 심장결손증인 팔로 4중격학(Palot) 연구를 통해 유명해졌다.이 질환은 신생아가 푸른빛을 띠는 청록색증, 조직에 산소 결핍, 저산소혈증을 갖게 한다.그녀는 존스 홉킨스 병원에서 알프레드 블랄록과 비비안 토마스와 함께 일했는데, 그들은 이 "파란 아기들"을 어떻게 수술로 치료하려고 하는지 보기 위해 개들을 대상으로 실험을 했다.그들은 결국 폐동맥에 전신동맥을 문합함으로써 어떻게 해야 하는지 알아냈고 이것을 Blalock-Taussig [15]Shunt라고 불렀습니다.
팔로, 폐폐폐쇄증, 우심실, 대동맥의 전위, 지속성 동맥간, 에브스타인 이상은 선천성 청색성 심장질환으로 신생아의 혈액이 심장결함으로 인해 효율적으로 산소화되지 않는 여러 가지 선천성 심장질환이다.
성인 선천성 심장병
선천성 심장질환을 가진 아이들이 더 많이 성인이 될 때까지 생존함에 따라, 성인과 소아 심장과의 잡종이 성인 선천성 심장질환(ACHD)으로 불리고 있다.이 필드는 성인 또는 소아 심장학으로 입력할 수 있습니다.ACHD는 성인 또는 소아 심장학에서 비정형인 성인 질환(예: 관상동맥 질환, COPD, 당뇨병)의 환경에서 선천성 질환을 전문으로 한다.
더 하트
심장학의 중심으로서 심장은 수 세기 동안 백과사전적으로 문서화된 수많은 해부학적 특징(예: 심방, 심실, 심장 판막)과 수많은 생리학적 특징(예: 수축기, 심장 소리, 후부하)을 가지고 있다.
심장 질환은 심장 질환과 심혈관 질환으로 이어지며 상당한 수의 사망으로 이어질 수 있다: 심혈관 질환은 미국에서 사망의 주요 원인이며 2008년 [16]전체 사망의 24.95%를 야기했다.
심장의 일차적인 책임은 온몸에 피를 흘리는 것이다.그것은 전신 순환이라고 불리는 몸에서 폐 순환이라고 불리는 폐를 통해 혈액을 펌프질하고 다시 몸으로 배출합니다.이것은 심장이 신체 전체에 연결되어 있고 영향을 미친다는 것을 의미합니다.간단히 말하면 [17]심장은 순환의 순환이다.건강한 심장에 대해서는 많이 알려져 있지만, 심장학 연구의 대부분은 심장과 회복, 그리고 가능하다면 기능 장애에 관한 것입니다.
심장은 피를 짜내는 근육이며 펌프와 같은 기능을 한다.심장의 각 부위는 기능상실이나 기능장애에 걸리기 쉬우며 심장은 기계적 부위와 전기적 부위로 나눌 수 있다.
심장의 전기적인 부분은 심장 박동기에 의해 유발되는 근육 세포의 주기적인 수축에 중심을 둡니다.전기적 측면에 대한 연구는 심장 전기생리학이라는 전기생리학 하위 분야이며 심전도(ECG/EKG)로 요약됩니다.심박조율기에서 생성된 활동 전위는 특정 패턴으로 심장 전체에 전파됩니다.이 전위를 전달하는 시스템을 전기 전도 시스템이라고 합니다.전기 시스템의 기능 장애는 여러 가지 방법으로 나타나며 Wolff-Parkinson-을 포함할 수 있다.백색증후군, 심실세동, [18]심장차단입니다.
심장의 기계적인 부분은 혈액의 유동적인 움직임과 심장의 펌프로서의 기능을 중심으로 한다.기계적인 부분은 궁극적으로 심장의 목적이며 심장의 많은 질환들은 피를 움직이는 능력을 방해한다.충분한 혈액을 이동하지 않으면 다른 장기에 장애가 발생할 수 있으며 심하면 사망에 이를 수 있습니다.심부전은 심장의 기계적 특성이 떨어졌거나 떨어지고 있는 상태 중 하나로,[19] 혈액 순환이 불충분하다는 것을 의미한다.
관상 동맥 순환
관상동맥 순환은 심장 근육(근막)의 혈관에 혈액이 순환하는 것이다.심근에 산소가 풍부한 혈액을 공급하는 혈관은 관상동맥으로 알려져 있다.심장 근육에서 탈산소된 혈액을 제거하는 혈관은 심장 정맥이라고 알려져 있다.대심정맥, 중심정맥, 소심정맥 및 전심정맥이 이에 해당한다.
좌우의 관상 동맥이 심장 표면을 달리고 있기 때문에 심외 관상 동맥이라고 할 수 있습니다.이러한 동맥은 건강할 때 심장 근육의 요구에 적합한 수준으로 관상동맥 혈류를 유지하기 위해 자동 조절이 가능합니다.이 비교적 좁은 혈관은 일반적으로 아테롬성 동맥경화의 영향을 받고 협심증이나 심근경색을 일으킬 수 있습니다.('순환계'도 참조).심근 내 깊은 곳에 있는 관상동맥을 심내막하동맥이라고 합니다.
관상 동맥은 심근에 혈액을 공급하는 유일한 공급원이기 때문에 "말단 순환"으로 분류됩니다. 여분의 혈액 공급이 매우 적기 때문에 이러한 혈관의 폐색이 매우 중요할 수 있습니다.
심장 검사
심장 검사("사전 검사"라고도 함)는 신체 검사의 일부로 수행되거나 환자가 심혈관 병리를 암시하는 흉통을 보일 때 수행됩니다.일반적으로 적응증에 따라 수정되며 다른 검사, 특히 호흡기 [citation needed]검사와 통합됩니다.
모든 건강검진과 마찬가지로 심장검진은 검사, 촉진 및 [citation needed]청진이라는 표준구조를 따릅니다.
심장병
심장학은 심장의 정상적인 기능과 건강한 심장의 편차와 관련이 있다.심장 자체에 관련된 많은 질환들이 있지만 일부는 심장 밖이나 혈관 계통에 있다.종합적으로 두 가지를 심혈관계라고 하며, 한 부분의 질병이 다른 부분에 영향을 미치는 경향이 있다.
관상 동맥 질환
"허혈성 심장병"[21]이라고도 알려진 관상동맥 질환은 안정 협심증, 불안정한 협심증, 심근 경색 등을 포함하는 질병으로, 갑작스런 심장사의 [22]원인 중 하나이다.그것은 가장 흔한 [23]유형인 심혈관 질환 그룹에 속합니다.일반적인 증상은 어깨, 팔, 등, 목, [24]턱으로 이동하는 가슴 통증이나 불편함이다.가끔 속이 쓰릴 때가 있어요.보통 증상은 운동이나 감정적인 스트레스와 함께 발생하며, 몇 분 이내에 지속되고,[24] 휴식을 취하면 좋아진다.숨이 가빠지거나 [24]증상이 없는 경우도 있습니다.첫 번째 징후는 때때로 심장마비입니다.[25]다른 합병증에는 심부전이나 불규칙한 심장 [25]박동이 포함된다.
위험 요소로는 고혈압, 흡연, 당뇨병,[26][27] 운동 부족, 비만, 고혈중 콜레스테롤, 나쁜 식단, 과도한 알코올 등이 있습니다.다른 위험에는 [28]우울증이 포함된다.근본적인 메커니즘은 심장 동맥의 아테롬성 동맥 경화를 수반한다.심전도, 심장 스트레스 테스트, 관상동맥 컴퓨터 단층 혈관 조영 및 [29]관상동맥 혈관 조영 등 여러 가지 검사가 진단에 도움이 될 수 있습니다.
예방은 건강한 식단, 규칙적인 운동, 건강한 체중 유지 및 [30]금연입니다.당뇨병, 고콜레스테롤, 고혈압에 대한 약도 [30]사용되기도 한다.위험이 낮고 증상이 [31]없는 사람들을 선별하는 데는 제한된 증거가 있다.치료는 [32][33]예방과 같은 조치를 수반한다.아스피린, 베타 차단제 또는 니트로글리세린을 포함한 항혈소판제와 같은 추가 약물이 [33]권장될 수 있습니다.경피적 관상동맥 개입(PCI) 또는 관상동맥 바이패스 수술(CABG)과 같은 시술은 중증 [33][34]질환에 사용될 수 있습니다.안정된 CAD를 가진 환자의 경우 PCI 또는 CABG와 더불어 다른 치료법이 수명을 향상시키거나 심장마비 [35]위험을 감소시키는지 불분명합니다.
2013년 CAD는 전 세계적으로 가장 흔한 사망 원인이었으며,[23] 1990년 574만 명(12%)에서 814만 명(16.8%)의 사망자가 발생했다.1980년에서 2010년 사이에 CAD로 인한 사망 위험은 특히 [36]선진국에서 감소하였다.1990년부터 [37]2010년 사이에 특정 연령의 CAD 환자 수도 감소했습니다.2010년 미국에서는 65세 이상의 약 20%가 CAD를 보유하고 있으며 45~64세 중 7%, 18~[38]45세 중 1.3%가 CAD를 보유하고 있다.이율은 [38]특정 연령의 여성보다 남성에서 더 높다.
심근증
심부전 또는 형식적으로 심근증은 심장의 기능이 손상된 것으로 심부전의 원인과 형태는 다양합니다.
심장 부정맥
"심장 부정맥" 또는 "불규칙적인 심장 박동"으로도 알려진 심장 부정맥은 심장 박동이 너무 빠르거나, 너무 느리거나, 리듬이 불규칙한 질환의 그룹입니다.너무 빠른 심장 박동수를 – 성인의 분당 100회 이상 – 빈맥이라고 하며 – 너무 느린 심장 박동수를 – 분당 60회 미만 – 서맥이라고 합니다.[39]많은 종류의 부정맥은 증상이 없다.증상이 있을 때는 두근거림이나 심장 박동 사이의 멈춤을 느낄 수 있습니다.더 심각한 것은 현기증, 기절, 호흡 곤란, 가슴 [40]통증일 수 있다.대부분의 부정맥은 심각하지 않지만, 어떤 사람들은 뇌졸중이나 [39][41]심부전과 같은 합병증에 걸리기 쉽다.다른 것들은 심장 [41]마비를 일으킬 수 있다.
부정맥에는 크게 4가지 유형이 있습니다: 추가 박동, 심실상 빈박, 심실부정맥, 그리고 서맥부정맥입니다.추가 박동에는 조기 심방 수축, 조기 심실 수축, 조기 접합 수축 등이 포함된다.심실상빈맥은 심방세동, 심방조동, 발작성 심실상빈맥을 포함한다.심실 부정맥은 심실 세동과 [41][42]심실 빈맥을 포함한다.부정맥은 [39]심장의 전기 전도계에 문제가 있기 때문이다.부정맥은 어린이에게서 발생할 수 있지만, 심장 박동수의 정상 범위는 다르고 [41]나이에 따라 다릅니다.심전도(ECG) 및 홀터 [43]모니터를 포함한 많은 테스트가 진단에 도움이 될 수 있습니다.
대부분의 부정맥은 효과적으로 [39]치료될 수 있다.치료에는 약물, 심박조율기, 수술 등이 포함될 수 있습니다.빠른 심박수를 위한 약물은 베타 차단제나 프로카이나미드와 같은 정상적인 심장 리듬을 회복하려는 약물을 포함할 수 있다.이 후기 그룹은 특히 장기간 복용할 경우 더 큰 부작용을 일으킬 수 있다.심장박동조절기는 종종 느린 심박수에 사용된다.심장 박동이 불규칙한 사람은 합병증의 위험을 줄이기 위해 혈액 희석제를 사용하는 경우가 많다.부정맥으로 심각한 증상이 있는 사람들은 심폐소생술이나 [44]제세동술의 형태로 전기 충격을 받아 응급치료를 받을 수 있다.
부정맥은 수백만 [45]명의 사람들에게 영향을 미친다.유럽과 북미에서는 2014년 현재 심방 세동이 인구의 [46]약 2~3%에 영향을 미친다.2013년 심방세동과 심방조동으로 인한 사망자는 11만2천명으로 [47]1990년의 29,000명에서 증가했다.급작스러운 심장사는 심혈관 질환으로 인한 사망의 약 절반 또는 [48]전 세계 사망의 약 15%의 원인이다.심실 부정맥의 [48]원인은 돌연사의 약 80%입니다.부정맥은 어느 연령대에서나 발생할 수 있지만 [45]노년층에서 더 흔하다.
심장마비
심장 마비는 심장이 효과적으로 [49]수축하지 못하여 효과적인 혈류가 갑자기 정지되는 것이다.증상으로는 의식 상실, 호흡 [50][51]이상 또는 부재 등이 있습니다.일부 사람들은 이것이 [51]발생하기 전에 가슴 통증, 숨이 가빠지거나 메스꺼움을 느낄 수 있다.몇 분 안에 치료하지 않으면 대개 [49]사망에 이르게 됩니다.
심장 마비의 가장 흔한 원인은 관상동맥 질환이다.덜 흔한 원인으로는 심각한 출혈, 산소 부족, 매우 낮은 칼륨, 심부전, 그리고 격렬한 육체적 운동이 포함됩니다.많은 유전 질환들은 또한 긴 QT 증후군을 포함하여 위험을 증가시킬 수 있다.초기 심장 박동은 대부분 심실 [52]세동이다.맥박이 [50]발견되지 않아 진단이 확인되었습니다.심장마비는 심장마비나 심부전으로 인해 발생할 수 있지만 이는 [49]동일하지 않다.
예방에는 금연, 신체 활동, 건강한 [53]체중 유지 등이 포함됩니다.심장 마비에 대한 치료는 즉시 심폐 소생술(CPR)이며, 충격성 리듬이 있는 경우 [54]제세동입니다.목표 온도 관리에서 살아남은 사람들은 [55]결과를 개선할 수 있다.재발로 [53]인한 사망 가능성을 줄이기 위해 이식 가능한 심장 제세동기를 배치할 수 있다.
미국에서는 연간 인구 10,000명당 약 13명(326,000명)의 심장 마비가 발생한다.병원에서는 209,000건의[56] 심장 마비가 추가로 발생합니다. 심장 마비는 나이가 들수록 더 흔해집니다.그것은 [57]여성보다 남성에게 더 자주 영향을 미친다.치료를 받고도 살아남는 사람의 비율은 약 8%입니다.살아남은 많은 사람들은 심각한 장애를 가지고 있다.그러나 많은 미국 TV 프로그램들은 67%[58]라는 비현실적으로 높은 생존율을 보여왔다.
고혈압
"고혈압"이라고도 알려진 고혈압은 동맥의 혈압이 지속적으로 [59]상승하는 장기 의학 질환입니다.고혈압은 보통 [60]증상을 일으키지 않는다.그러나 장기 고혈압은 관상동맥질환, 뇌졸중, 심부전, 말초혈관질환,[61][62] 시력저하, 만성신장질환의 주요 위험요인이다.
생활습관 요인들은 고혈압의 위험을 증가시킬 수 있다.이것들은 식단의 과도한 소금, 과도한 체중, 흡연, 그리고 [60][63]알코올을 포함합니다.고혈압은 또한 다른 질병이나 [64]약물의 부작용으로 인해 발생할 수 있다.
혈압은 수축기압과 확장기압의 두 가지 측정으로 표현되는데,[60] 각각 최대압과 최소압이다.정상 혈압은 수축기 100-140mm 수은([65]mmHg)과 확장기 60-90mmHg 범위 내에 있습니다.대부분의 [63]성인의 혈압이 140/90mmHg 이상일 경우 고혈압이 나타난다.어린이에게는 [66]다른 번호가 적용됩니다.24시간 동안의 외래 혈압 모니터링은 사무실의 최고 혈압 [59][63]측정보다 더 정확한 것으로 보입니다.
생활습관의 변화와 약물은 혈압을 낮추고 건강 [67]합병증의 위험을 낮출 수 있다.라이프스타일의 변화에는 체중 감소, 염분 섭취 감소, 신체 운동, 그리고 건강한 [63]식단이 포함됩니다.만약 생활습관 변화가 충분하지 않다면 혈압약을 사용한다.[67]90%의 [63]사람들이 3가지 약으로 혈압을 조절할 수 있다.약물로 중간에서 심각한 고혈압(160/100 mmHg 이상)을 치료하는 것은 기대 수명 향상 및 질병률 [68]감소와 관련이 있다.140/90mmHg와 160/100mmHg 사이의 혈압 치료 효과는 명확하지 않으며, 일부 검토에서는 유익성을 찾고[69][70] 다른 검토에서는 [71]유익성에 대한 증거가 부족하다.고혈압은 [63]전 세계적으로 인구의 16~37%에 영향을 미친다.2010년에는 고혈압이 18%(940만 명)[72]의 사망률의 한 요인으로 생각되었다.
본태성 고혈압과 2차
본질성 고혈압은 정의상 식별할 수 있는 원인이 없는 고혈압의 한 형태이다.고혈압 [73][74][75][76]환자의 95%에 영향을 미치는 가장 일반적인 고혈압 유형으로, 가족성 경향이 있으며 환경과 유전적 요인 간의 상호작용의 결과일 수 있습니다.본태성 고혈압의 유병률은 나이가 들수록 증가하며, 비교적 젊은 나이에 고혈압이 있는 사람은 고혈압의 후속 발병 위험이 높아진다.고혈압은 뇌,[77] 심장, 신장의 위험을 증가시킬 수 있다.
2차성 고혈압은 식별 가능한 2차적인 원인에 의해 야기되는 고혈압의 한 종류이다.그것은 본태성 고혈압보다 훨씬 덜 흔하며 고혈압 환자의 5%만 영향을 받는다.그것은 내분비 질환, 신장 질환, 종양 등 여러 가지 원인이 있다.그것은 또한 많은 [citation needed]약물의 부작용이 될 수 있다.
고혈압 합병증
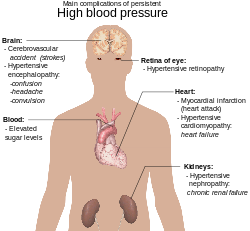
고혈압의 합병증은 지속적인 혈압 [78]상승으로 인한 임상적 결과이다.고혈압은 아테롬성 동맥경화증의 모든 임상 증상에 대한 위험 요소이다. 왜냐하면 아테롬성 동맥경화증의 [79][80][81][82][83]위험인자이기 때문이다.그것은 심부전,[84][85] 관상동맥질환,[86][87] 뇌졸중,[78] 신장질환,[88][89][90][91][92] 말초동맥질환에 대한 독립적인 소인수이다.선진국에서 [93]심혈관 질환과 사망률에 가장 중요한 위험 요소이다.
선천성 심장 결함
선천성 심장 장애는 "심장 이상" 또는 "심장 질환"으로도 알려져 있으며 태어날 [94]때 존재하는 심장 구조의 문제입니다.증상과 징후는 특정 [95]유형의 문제에 따라 달라집니다.증상은 없는 것부터 생명을 위협하는 [94]것까지 다양합니다.있을 때는 빠른 호흡, 푸르스름한 피부, 낮은 체중 증가, [96]피로감을 포함할 수 있습니다.가슴 [96]통증은 일으키지 않습니다.대부분의 선천성 심장 질환은 다른 [95]질병과 함께 발생하지 않는다.심장 결함으로 인해 발생할 수 있는 합병증에는 [96]심부전이 포함된다.
선천성 심장 결함의 원인은 [97]종종 알려지지 않는다.임신 중 풍진, 알코올이나 담배와 같은 특정 약물이나 약물의 사용, 부모의 밀접한 관계, 또는 어머니의 [95][98]영양 상태나 비만이 원인일 수 있습니다.선천적인 심장 장애를 가진 부모가 있는 것도 위험 [99]요소이다.다운증후군, 터너증후군,[95] 마르판증후군을 포함한 많은 유전적 조건들이 심장결함과 관련되어 있다.선천성 심장결손은 크게 청색 [95]심장결손과 비시안성 심장결손의 두 그룹으로 나뉜다.그 문제들은 심장의 내부 벽, 심장 판막, 또는 [94]심장으로 오고 가는 큰 혈관과 관련이 있을 수 있다.
선천성 심장 질환은 풍진 예방접종, 소금에 요오드 첨가, 특정 식품에 [95]엽산 첨가 등을 통해 부분적으로 예방할 수 있다.일부 결함은 [94]치료가 필요하지 않습니다.다른 것들은 카테터 기반 시술이나 심장 [100]수술로 효과적으로 치료될 수 있다.경우에 따라서는 몇 가지 작업이 필요할 [100]수 있습니다.때때로 심장 이식이 필요하다.[100]적절한 치료 결과가 있으면 복잡한 문제일지라도 일반적으로 좋습니다.[94]
심장결함이 가장 흔한 선천적 [95][101]결함이다.2013년에는 전 [101]세계 3,430만 명이 이 서비스를 이용했습니다.그들은 진단 [95][99]방법에 따라 1,000명당 4명에서 75명 사이에 영향을 미친다.1,000개당 약 6~19개의 문제가 중간 정도에서 심각한 [99]수준의 문제를 일으킵니다.선천성 심장 기형은 선천성 결함으로 [95]인한 사망의 주요 원인이다.2013년에는 323,000명의 사망자가 발생했는데,[102] 이는 1990년의 366,000명에서 줄어든 것이다.
폴롯의 사행학
Fallot의 사행성은 출생아 1,000명당 1-3명에게서 발생하는 가장 흔한 선천성 심장질환이다.이 결점의 원인은 심실중격결손(VSD)과 우선 대동맥입니다.이 두 가지 결함이 결합되어 탈산소화된 혈액이 폐를 우회하여 순환계로 바로 돌아가게 된다.수정된 Blalock-Taussig 션트는 일반적으로 순환을 고정하는 데 사용됩니다.이 시술은 쇄골하동맥과 편측폐동맥 사이에 이식편을 넣어 올바른 혈류를 회복시키는 방법으로 이루어집니다.
폐폐쇄증
폐폐쇄증은 출생아 100,000명당 7-8명꼴로 발생하며 우심실에서 대동맥이 분기하는 것이 특징이다.이것은 탈산소화된 혈액이 폐를 우회하여 순환계로 들어가게 한다.수술은 대동맥의 방향을 바꾸고 우심실과 폐동맥의 연결을 고정함으로써 이 문제를 해결할 수 있다.
폐폐쇄증에는 두 가지 유형이 있는데, 아기도 심실중격결손 [103][104]여부를 기준으로 분류됩니다.
- 심실중격에 이상이 없는 폐폐쇄증:이런 유형의 폐폐쇄증은 [104]심실 사이의 완전하고 온전한 중격과 관련이 있다.
- 심실중격결손이 있는 폐폐쇄증:이런 종류의 폐폐쇄증은 심실중격결손이 혈액이 [104]우심실을 드나들 때 발생한다.
이중 출구 우심실
이중 출구 우심실(DORV)은 폐동맥과 대동맥이 모두 우심실에 연결되어 있는 경우입니다.일반적으로 DORV의 변화에 따라 다른 특정 위치에 VSD가 있으며, 일반적으로 50%가 아피질이고 30%가 아피질입니다.이 결함을 고치기 위해 할 수 있는 수술은 손상된 심장의 생리와 혈류가 다르기 때문에 다를 수 있습니다.완치될 수 있는 한 가지 방법은 좌심실과 대동맥 사이, 그리고 우심실과 폐동맥 사이의 혈류를 다시 시작하기 위해 VSD를 닫고 도관을 놓는 것이다.또 다른 방법은 폐협착증과 관련된 경우 전신-폐동맥 분로이다.또, 기구 심방중격절제술을 실시해, 수술 교정을 [105]기다리는 동안, DORV에 의한 저산소혈증을 타우식빙 이상으로 완화할 수 있다.
대동맥 전위
대동맥의 전위에는 두 가지 다른 유형이 있습니다. 챔버와 혈관이 연결되는 위치에 따라 대동맥의 덱스트로 전위와 대동맥의 레보 전위입니다.덱스트로 전이는 신생아 4000명 중 1명꼴로 발생하며 우심실이 대동맥으로 혈액을 펌프하고 탈산소된 혈액이 혈류로 들어갈 때 발생한다.임시 절차는 심방중격결손(ASD)을 만드는 것입니다.영구적인 수정은 더 복잡하며 폐의 복귀를 우심방으로, 전신적인 복귀를 좌심방으로 돌리는 것을 포함하며, 이는 세닝 시술로 알려져 있습니다.Rasteli 시술은 좌심실 유출 경로 변경, 폐줄기 분할, 우심실과 폐줄기 사이에 도관 배치 등으로도 수행할 수 있습니다.레보 이식술은 약 13,000명의 신생아 중 1명에게서 발생하며, 좌심실이 폐로 혈액을 펌프하고 우심실이 대동맥으로 혈액을 펌프하는 것이 특징이다.이것은 초기에는 문제를 일으키지 않을 수 있지만, 결국 각 심실이 혈액을 펌핑하기 위해 사용하는 다른 압력 때문에 발생합니다.좌심실을 전신 심실로 전환하고 우심실을 폐동맥에 혈액을 주입하면 [citation needed]좌심실을 복구할 수 있습니다.
지속성 동맥간
지속성 동맥간은 동맥간이 대동맥과 폐동맥으로 분할되지 않는 것을 말합니다.이것은 약 11,000명의 정상 출산 중 1명꼴로 발생하며 산소와 탈산소 혈액이 체내에 들어올 수 있도록 한다.수리는 VSD 폐쇄와 Rastelli [106][107]시술로 구성됩니다.
에브스타인 이상
Ebstein의 이상은 크게 커진 우심방과 상자 모양의 심장을 특징으로 한다.이것은 매우 드물고 1% 미만의 선천성 심장병 사례에서 발생한다.병의 [108]심각도에 따라 수술 수리가 달라진다.
소아 심장과는 소아과 하위 전공이다.미국에서 소아심장학자가 되려면 소아과 레지던트 3년 과정을 수료한 후 소아심장학 펠로우 3년 과정을 이수해야 한다.소아 심장과의사들은 미국에서 [5]평균 303,917달러를 번다.
심장내과 진단 테스트
심장학에서 진단 테스트는 건강한 심장 기능 대 건강하지 않은 심장 기능과 관련된 심장 상태를 식별하는 방법입니다.그 시작점은 병력 취득이고 청진술이 그 뒤를 잇는다.그런 다음 추가 분석을 위해 혈액 검사, 전기 생리학적 절차 및 심장 영상촬영을 주문할 수 있습니다.전기생리학 절차에는 심전도, 심장 모니터링, 심장 스트레스 테스트 및 전기생리학 [citation needed]스터디가 포함됩니다.
트라이얼
심장학은 심장질환의 임상치료를 안내하는 무작위 대조실험으로 알려져 있다.매년 수십 건이 발표되지만 치료법을 크게 바꾸는 획기적인 실험들이 있다.평가판에는 종종 평가판 이름의 머리글자가 있으며, 이 머리글자는 평가판과 그 결과를 참조하기 위해 사용됩니다.이러한 획기적인 시험에는 다음과 같은 것이 있습니다.
- V-HeFT(1986) - 심부전 시 혈관확장제(히드라라진 및 이소소소르비드 디니트레이트) 사용
- IS-2(1988) - 심근경색에 아스피린 사용
- 사례 I(1991) - 심장마비 후 항부정맥제 사용으로 사망률 증가
- SOLVD(1991) - 심부전 시 ACE 억제제 사용
- 4S(1994) — 스타틴은 심장병 위험을 감소시킵니다.
- CURE(1991) - NSTEMI에서 이중 혈소판 치료 사용
- MIRACLE (2002) — 심부전 시 심장 재동기 치료 사용
- SCD-HeFT (2005) - 심부전 시 삽입식 심폐소생기 사용
- RELICT(2009년), ROCKET-AF(2011년), ARISTOTLE(2011년) - 심방 세동에 와파린 대신 DOAC 사용
- ISCHEMIA (2020) - 안정적인 심장질환에서는 관상동맥 스텐트만큼 의료치료가 효과적입니다.
심장학계
어소시에이션
일지
- 악타 심근경련
- 미국 심장학 저널
- 심장 마취 연보
- 현재 조사: 심장학
- 심장학 리뷰 중
- 순환
- 발행부수 조사
- 임상 및 실험용 고혈압
- 임상 심장학
- EP – 유로페이스
- 유럽 심장 저널
- 하트
- 심장 리듬
- 국제 심장학 저널
- 미국 심장 학회지
- 페이싱 및 임상 전기생리학
- 인도 심장 저널
심장전문의
| 직종. | |
|---|---|
| 이름 | 의사, 의료 전문가 |
점령군의 형식 | 전문 |
활동 분야 | 약 |
| 묘사 | |
교육 필요 | |
밭 고용. | 병원, 클리닉 |
- 로버트 앳킨스(1930–2003), 앳킨스 다이어트로 알려진
- 유진 브라운왈드(1929년생), 브라운왈드의 심장병 및 1000권 이상의 출판물 편집자
- Wallace Brigden(1916–2008), 심근증 확인
- Manoj Durairaj(1971–), 인도 푸네 출신의 심장내과 의사로 Pro Ecclesia et Pontifice를 받았다.
- 윌럼 에인트호벤(1860년-1927년)으로 최초의 실용적인 심전도를 만들고 1924년 노벨 생리의학상을 수상했다(심전도 메커니즘의 발견).
- 베르너 포르스만(1904~1979)은 베를린 샤리테 병원에서 퇴원해 심장학을 전문으로 그만두고 1956년 노벨 생리학·의학상('심장 카테터와 병리학적 변화에 관한 발견')을 수상하게 한 악명높은 첫 인간 카테터를 자신에게 시행했다.순환계")
- Andreas Gruentzig(1939년-1985년), 최초로 개발된 풍선 혈관 형성술
- 윌리엄 하비(1578–1657)는 폐순환계를 최초로 기술한 Animalibus의 Anatio Anatomica de Motu Cordis et Sanguinis를 썼다.이 책은 Forsmann이 노벨 강의에서 심장학을 창시했다고 기술한 것이다.
- 머레이 S Colorado Heart Association의 회장으로서, Hoffman(1924년생)은 심장 건강을 촉진하는 최초의 조깅 프로그램 중 하나를 시작했습니다.
- 막스 홀츠만(1899년-1994년), 스위스 심장학회 공동 설립자, 1952년부터 1955년까지 회장
- 사무엘 A. Levine(1891~1966)은 Levine's sign과 함께 Levine sign으로 알려진 심장 잡음의 강도의 현재 등급을 인식했으며, Levine scale로 알려져 있다.
- Henry Joseph Llewellyn "Barney" Marriott(1917-2007), 심전도 해석 및 실용 심전도[109] 검사
- Bernard Lown(1921년생), 제세동기 최초 개발자
- Woldemar Mobitz (1889년-1951년)는 종종 "Mobitz Type I"와 "Mobitz Type II"라고 불리는 2가지 유형의 방실 블록을 설명하고 분류했다.
- Jacqueline Nunan(1928년생), 선천성 심장병의 최고 증후군 원인인 Nunan 증후군의 발견자
- 존 파킨슨 (1885–1976) 울프-파킨슨으로 알려진백인 증후군
- 헬렌 B. 소아 심장학 창시자이자 블루 베이비 증후군에 광범위하게 연구한 타우식(1898-1986)
- 폴 더들리 화이트 (1886–1973), 울프-파킨슨-으로 잘 알려진백인 증후군
- 루이 울프 (1898년-1972년), 울프-파킨슨-으로 알려진백인 증후군
- 카렐 프레데릭 웬케바흐(1864년-1940년)는 1898년에 제2도 방실 블록이라고 불리는 것을 최초로 기술했다.
「 」를 참조해 주세요.
레퍼런스
- ^ Herper, Matthew. "27 Top Cardiologists, Picked By Big Data". Forbes. Retrieved 2022-06-02.
- ^ "FREIDA Interventional Cardiology (IM) Residency and Fellowship Listing". freida.ama-assn.org. Retrieved 2022-03-28.
- ^ "FREIDA Clinical Cardiac Electrophysiology (IM) Residency and Fellowship Listing". freida.ama-assn.org. Retrieved 2022-03-28.
- ^ "Specialties & Subspecialties". American Osteopathic Association. Archived from the original on 2015-08-13. Retrieved 23 September 2012.
- ^ a b Hamblin, James (2015년 1월 27일)의사가 만드는 것 theatlantic.com
- ^ a b 파우치, 앤서니 등해리슨의 의학 교과서.뉴욕: McGraw Hill, 2009.
- ^ 브라운월드, 유진, 에드심장병, 제6판필라델피아: Saunders, 2011.
- ^ DeMazumder, Deeptankar (2018). "The Path of an Early Career Physician and Scientist in Cardiac Electrophysiology". Circulation Research. 123 (12): 1269–1271. doi:10.1161/CIRCRESAHA.118.314016. PMC 6338224. PMID 30566044.
- ^ "Trends in Causes of Death among Older Persons in the United States" (PDF).
- ^ Dodson JA (September 2016). "Geriatric Cardiology: An Emerging Discipline". Canadian Journal of Cardiology. 32 (9): 1056–1064. doi:10.1016/j.cjca.2016.03.019. PMC 5581937. PMID 27476988.
- ^ Golomb Beatrice A.; Dang Tram T.; Criqui Michael H. (2006-08-15). "Peripheral Arterial Disease". Circulation. 114 (7): 688–699. doi:10.1161/CIRCULATIONAHA.105.593442. PMID 16908785. S2CID 5364055.
- ^ Yazdanyar, Ali; Newman, Anne B. (2010-11-01). "The Burden of Cardiovascular Disease in the Elderly: Morbidity, Mortality, and Costs". Clinics in Geriatric Medicine. 25 (4): 563–vii. doi:10.1016/j.cger.2009.07.007. ISSN 0749-0690. PMC 2797320. PMID 19944261.
- ^ "Interventional Cardiology Treatment". 5 May 2021.
- ^ "Cardiovascular diseases (CVDs)". www.who.int. Retrieved 2019-05-14.
- ^ Murphy, Anne M. (2008-07-16). "The Blalock-Taussig-Thomas Collaboration". JAMA. 300 (3): 328–30. doi:10.1001/jama.300.3.328. ISSN 0098-7484. PMID 18632547.
- ^ Pagidipati, Neha Jadeja; Gaziano, Thomas A. (2013). "Estimating Deaths From Cardiovascular Disease: A Review of Global Methodologies of Mortality Measurement". Circulation. 127 (6): 749–756. doi:10.1161/CIRCULATIONAHA.112.128413. ISSN 0009-7322. PMC 3712514. PMID 23401116.
- ^ "Describe the function of the heart MyTutor". www.mytutor.co.uk. Retrieved 2022-02-18.
- ^ Kashou, Anthony H.; Basit, Hajira; Chhabra, Lovely (2021), "Physiology, Sinoatrial Node", StatPearls, Treasure Island (FL): StatPearls Publishing, PMID 29083608, retrieved 2021-04-22
- ^ Mebazaa, Alexandre; Gheorghiade, Mihai; Zannad, Faiez; Parrillo, Joseph E. (2009-12-24). Acute Heart Failure. Springer Science & Business Media. ISBN 978-1-84628-782-4.
- ^ "Cardiologists in Delhi NCR". Full Details Information. 26 March 2019.
- ^ Bhatia, Sujata K. (2010). Biomaterials for clinical applications (Online-Ausg. ed.). New York: Springer. p. 23. ISBN 9781441969200.
- ^ Wong, ND (May 2014). "Epidemiological studies of CHD and the evolution of preventive cardiology". Nature Reviews. Cardiology. 11 (5): 276–89. doi:10.1038/nrcardio.2014.26. PMID 24663092. S2CID 9327889.
- ^ a b GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–171. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
{{cite journal}}:first1=범용명(도움말)이 있습니다. - ^ a b c "What Are the Signs and Symptoms of Coronary Heart Disease?". 29 September 2014. Archived from the original on 24 February 2015. Retrieved 23 February 2015.
- ^ a b "Coronary Artery Disease (CAD)". 12 March 2013. Archived from the original on 2 March 2015. Retrieved 23 February 2015.
- ^ Mehta, PK; Wei, J; Wenger, NK (16 October 2014). "Ischemic heart disease in women: A focus on risk factors". Trends in Cardiovascular Medicine. 25 (2): 140–151. doi:10.1016/j.tcm.2014.10.005. PMC 4336825. PMID 25453985.
- ^ Mendis, Shanthi; Puska, Pekka; Norrving, Bo (2011). Global atlas on cardiovascular disease prevention and control (PDF) (1st ed.). Geneva: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. pp. 3–18. ISBN 9789241564373.
- ^ Charlson, FJ; Moran, AE; Freedman, G; Norman, RE; Stapelberg, NJ; Baxter, AJ; Vos, T; Whiteford, HA (26 November 2013). "The contribution of major depression to the global burden of ischemic heart disease: a comparative risk assessment". BMC Medicine. 11: 250. doi:10.1186/1741-7015-11-250. PMC 4222499. PMID 24274053.
- ^ "How Is Coronary Heart Disease Diagnosed?". 29 September 2014. Retrieved 25 February 2015.
- ^ a b "How Can Coronary Heart Disease Be Prevented or Delayed?". Retrieved 25 February 2015.
- ^ Desai, CS; Blumenthal, RS; Greenland, P (April 2014). "Screening low-risk individuals for coronary artery disease". Current Atherosclerosis Reports. 16 (4): 402. doi:10.1007/s11883-014-0402-8. PMID 24522859. S2CID 39392260.
- ^ Boden, WE; Franklin, B; Berra, K; Haskell, WL; Calfas, KJ; Zimmerman, FH; Wenger, NK (October 2014). "Exercise as a therapeutic intervention in patients with stable ischemic heart disease: an underfilled prescription". The American Journal of Medicine. 127 (10): 905–11. doi:10.1016/j.amjmed.2014.05.007. PMID 24844736.
- ^ a b c "How Is Coronary Heart Disease Treated?". 29 September 2014. Retrieved 25 February 2015.
- ^ Deb, S; Wijeysundera, HC; Ko, DT; Tsubota, H; Hill, S; Fremes, SE (20 November 2013). "Coronary artery bypass graft surgery vs percutaneous interventions in coronary revascularization: a systematic review". JAMA. 310 (19): 2086–95. doi:10.1001/jama.2013.281718. PMID 24240936.
- ^ Rezende, PC; Scudeler, TL; da Costa, LM; Hueb, W (16 February 2015). "Conservative strategy for treatment of stable coronary artery disease". World Journal of Clinical Cases. 3 (2): 163–70. doi:10.12998/wjcc.v3.i2.163. PMC 4317610. PMID 25685763.
- ^ Moran, AE; Forouzanfar, MH; Roth, GA; Mensah, GA; Ezzati, M; Murray, CJ; Naghavi, M (8 April 2014). "Temporal trends in ischemic heart disease mortality in 21 world regions, 1980 to 2010: the Global Burden of Disease 2010 study". Circulation. 129 (14): 1483–92. doi:10.1161/circulationaha.113.004042. PMC 4181359. PMID 24573352.
- ^ Moran, AE; Forouzanfar, MH; Roth, GA; Mensah, GA; Ezzati, M; Flaxman, A; Murray, CJ; Naghavi, M (8 April 2014). "The global burden of ischemic heart disease in 1990 and 2010: the Global Burden of Disease 2010 study". Circulation. 129 (14): 1493–501. doi:10.1161/circulationaha.113.004046. PMC 4181601. PMID 24573351.
- ^ a b Centers for Disease Control and Prevention, (CDC) (14 October 2011). "Prevalence of coronary heart disease—United States, 2006–2010". MMWR. Morbidity and Mortality Weekly Report. 60 (40): 1377–81. PMID 21993341.
- ^ a b c d "What Is Arrhythmia?". www.nhlbi.nih.gov. July 1, 2011. Archived from the original on 2 March 2015. Retrieved 7 March 2015.
- ^ "What Are the Signs and Symptoms of an Arrhythmia?". www.nhlbi.nih.gov. July 1, 2011. Archived from the original on 19 February 2015. Retrieved 7 March 2015.
- ^ a b c d "Types of Arrhythmia". www.nhlbi.nih.gov. July 1, 2011. Archived from the original on 7 June 2015. Retrieved 7 March 2015.
- ^ Martin, C; Matthews, G; Huang, CL (2012). "Sudden cardiac death and Inherited channelopathy: the basic electrophysiology of the myocyte and myocardium in ion channel disease". Heart. 98 (7): 536–543. doi:10.1136/heartjnl-2011-300953. PMC 3308472. PMID 22422742.
- ^ "How Are Arrhythmias Diagnosed?". www.nhlbi.nih.gov/. July 1, 2011. Archived from the original on 18 February 2015. Retrieved 7 March 2015.
- ^ "How Are Arrhythmias Treated?". www.nhlbi.nih.gov/. July 1, 2011. Archived from the original on 17 February 2015. Retrieved 7 March 2015.
- ^ a b "Who Is at Risk for an Arrhythmia?". www.nhlbi.nih.gov/. July 1, 2011. Archived from the original on 3 March 2015. Retrieved 7 March 2015.
- ^ Zoni-Berisso, M; Lercari, F; Carazza, T; Domenicucci, S (2014). "Epidemiology of atrial fibrillation: European perspective". Clinical Epidemiology. 6: 213–20. doi:10.2147/CLEP.S47385. PMC 4064952. PMID 24966695.
- ^ GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–171. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
{{cite journal}}:first1=범용명(도움말)이 있습니다. - ^ a b Mehra, R (2007). "Global public health problem of sudden cardiac death". Journal of Electrocardiology. 40 (6 Suppl): S118–22. doi:10.1016/j.jelectrocard.2007.06.023. PMID 17993308.
- ^ a b c "What Is Sudden Cardiac Arrest?". NHLBI. June 22, 2016. Retrieved 16 August 2016.
- ^ a b Field, John M. (2009). The Textbook of Emergency Cardiovascular Care and CPR. Lippincott Williams & Wilkins. p. 11. ISBN 9780781788991.
- ^ a b "What Are the Signs and Symptoms of Sudden Cardiac Arrest?". NHLBI. June 22, 2016. Retrieved 16 August 2016.
- ^ "What Causes Sudden Cardiac Arrest?". NHLBI. June 22, 2016. Retrieved 16 August 2016.
- ^ a b "How Can Death Due to Sudden Cardiac Arrest Be Prevented?". NHLBI. June 22, 2016. Retrieved 16 August 2016.
- ^ "How Is Sudden Cardiac Arrest Treated?". NHLBI. June 22, 2016. Retrieved 16 August 2016.
- ^ Schenone, AL; Cohen, A; Patarroyo, G; Harper, L; Wang, X; Shishehbor, MH; Menon, V; Duggal, A (10 August 2016). "Therapeutic hypothermia after cardiac arrest: a systematic review/meta-analysis exploring the impact of expanded criteria and targeted temperature". Resuscitation. 108: 102–110. doi:10.1016/j.resuscitation.2016.07.238. PMID 27521472.
- ^ Kronick, SL; Kurz, MC; Lin, S; Edelson, DP; Berg, RA; Billi, JE; Cabanas, JG; Cone, DC; Diercks, DB; Foster, JJ; Meeks, RA; Travers, AH; Welsford, M (3 November 2015). "Part 4: Systems of Care and Continuous Quality Improvement: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care". Circulation. 132 (18 Suppl 2): S397–413. doi:10.1161/cir.0000000000000258. PMID 26472992. S2CID 10073267.
- ^ "Who Is at Risk for Sudden Cardiac Arrest?". NHLBI. June 22, 2016. Retrieved 16 August 2016.
- ^ Adams, James G. (2012). Emergency Medicine: Clinical Essentials (Expert Consult – Online). Elsevier Health Sciences. p. 1771. ISBN 978-1455733941.
- ^ a b Naish, Jeannette; Court, Denise Syndercombe (2014). Medical sciences (2 ed.). p. 562. ISBN 9780702052491.
- ^ a b c "High Blood Pressure Fact Sheet". CDC. February 19, 2015. Retrieved 6 March 2016.
- ^ Lackland, DT; Weber, MA (May 2015). "Global burden of cardiovascular disease and stroke: hypertension at the core". The Canadian Journal of Cardiology. 31 (5): 569–71. doi:10.1016/j.cjca.2015.01.009. PMID 25795106.
- ^ Mendis, Shanthi; Puska, Pekka; Norrving, Bo (2011). Global atlas on cardiovascular disease prevention and control (PDF) (1st ed.). Geneva: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. p. 38. ISBN 9789241564373.
- ^ a b c d e f Poulter, NR; Prabhakaran, D; Caulfield, M (22 August 2015). "Hypertension". Lancet. 386 (9995): 801–12. doi:10.1016/s0140-6736(14)61468-9. PMID 25832858. S2CID 208792897.
- ^ "High Blood Pressure". National Heart, Lung, and Blood Institute. 8 May 2020. Retrieved 11 October 2021.
- ^ Giuseppe, Mancia; Fagard, R; Narkiewicz, K; Redon, J; Zanchetti, A; Bohm, M; Christiaens, T; Cifkova, R; De Backer, G; Dominiczak, A; Galderisi, M; Grobbee, DE; Jaarsma, T; Kirchhof, P; Kjeldsen, SE; Laurent, S; Manolis, AJ; Nilsson, PM; Ruilope, LM; Schmieder, RE; Sirnes, PA; Sleight, P; Viigimaa, M; Waeber, B; Zannad, F; Redon, J; Dominiczak, A; Narkiewicz, K; Nilsson, PM; et al. (July 2013). "2013 ESH/ESC Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC)" (PDF). European Heart Journal. 34 (28): 2159–219. doi:10.1093/eurheartj/eht151. hdl:1854/LU-4127523. PMID 23771844.
- ^ James, PA.; Oparil, S.; Carter, BL.; Cushman, WC.; Dennison-Himmelfarb, C.; Handler, J.; Lackland, DT.; Lefevre, ML.; et al. (Dec 2013). "2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults: Report From the Panel Members Appointed to the Eighth Joint National Committee (JNC 8)". JAMA. 311 (5): 507–20. doi:10.1001/jama.2013.284427. PMID 24352797.
- ^ a b "How Is High Blood Pressure Treated?". National Heart, Lung, and Blood Institute. September 10, 2015. Retrieved 6 March 2016.
- ^ Musini, Vijaya M; Tejani, Aaron M; Bassett, Ken; Puil, Lorri; Wright, James M (2019-06-05). Cochrane Hypertension Group (ed.). "Pharmacotherapy for hypertension in adults 60 years or older". Cochrane Database of Systematic Reviews. 6: CD000028. doi:10.1002/14651858.CD000028.pub3. PMC 6550717. PMID 31167038.
- ^ Sundström, Johan; Arima, Hisatomi; Jackson, Rod; Turnbull, Fiona; Rahimi, Kazem; Chalmers, John; Woodward, Mark; Neal, Bruce (February 2015). "Effects of Blood Pressure Reduction in Mild Hypertension". Annals of Internal Medicine. 162 (3): 184–91. doi:10.7326/M14-0773. PMID 25531552.
- ^ Xie, X; Atkins, E; Lv, J; Bennett, A; Neal, B; Ninomiya, T; Woodward, M; MacMahon, S; Turnbull, F; Hillis, GS; Chalmers, J; Mant, J; Salam, A; Rahimi, K; Perkovic, V; Rodgers, A (30 January 2016). "Effects of intensive blood pressure lowering on cardiovascular and renal outcomes: updated systematic review and meta-analysis". Lancet. 387 (10017): 435–43. doi:10.1016/S0140-6736(15)00805-3. PMID 26559744. S2CID 36805676.
- ^ Diao, D; Wright, JM; Cundiff, DK; Gueyffier, F (Aug 15, 2012). "Pharmacotherapy for mild hypertension". The Cochrane Database of Systematic Reviews. 8 (8): CD006742. doi:10.1002/14651858.CD006742.pub2. PMC 8985074. PMID 22895954.
- ^ Campbell, NR; Lackland, DT; Lisheng, L; Niebylski, ML; Nilsson, PM; Zhang, XH (March 2015). "Using the Global Burden of Disease study to assist development of nation-specific fact sheets to promote prevention and control of hypertension and reduction in dietary salt: a resource from the World Hypertension League". Journal of Clinical Hypertension. 17 (3): 165–67. doi:10.1111/jch.12479. PMC 8031937. PMID 25644474. S2CID 206028313.
- ^ Carretero OA, Oparil S (January 2000). "Essential hypertension. Part I: definition and etiology". Circulation. 101 (3): 329–35. doi:10.1161/01.CIR.101.3.329. PMID 10645931.
- ^ Oparil S, Zaman MA, Calhoun DA (November 2003). "Pathogenesis of hypertension". Ann. Intern. Med. 139 (9): 761–76. doi:10.7326/0003-4819-139-9-200311040-00011. PMID 14597461. S2CID 32785528.
- ^ Hall, John E.; Guyton, Arthur C. (2006). Textbook of medical physiology. St. Louis, Mo: Elsevier Saunders. p. 228. ISBN 978-0-7216-0240-0.
- ^ "Hypertension: eMedicine Nephrology". Retrieved 2009-06-05.
- ^ "Essential hypertension : The Lancet". Retrieved 2009-06-01.
{{cite journal}}:Cite 저널 요구 사항journal=(도움말) - ^ a b White WB (May 2009). "Defining the problem of treating the patient with hypertension and arthritis pain". The American Journal of Medicine. 122 (5 Suppl): S3–9. doi:10.1016/j.amjmed.2009.03.002. PMID 19393824.
- ^ Insull W (January 2009). "The pathology of atherosclerosis: plaque development and plaque responses to medical treatment". The American Journal of Medicine. 122 (1 Suppl): S3–S14. doi:10.1016/j.amjmed.2008.10.013. PMID 19110086.
- ^ Liapis CD, Avgerinos ED, Kadoglou NP, Kakisis JD (May 2009). "What a vascular surgeon should know and do about atherosclerotic risk factors". Journal of Vascular Surgery. 49 (5): 1348–54. doi:10.1016/j.jvs.2008.12.046. PMID 19394559.
- ^ Riccioni G (2009). "The effect of antihypertensive drugs on carotid intima media thickness: an up-to-date review". Current Medicinal Chemistry. 16 (8): 988–96. doi:10.2174/092986709787581923. PMID 19275607. Archived from the original on 2013-01-12. Retrieved 2009-06-20.
- ^ Safar ME, Jankowski P (February 2009). "Central blood pressure and hypertension: role in cardiovascular risk assessment". Clinical Science. 116 (4): 273–82. doi:10.1042/CS20080072. PMID 19138169.
- ^ Werner CM, Böhm M (June 2008). "The therapeutic role of RAS blockade in chronic heart failure". Therapeutic Advances in Cardiovascular Disease. 2 (3): 167–77. doi:10.1177/1753944708091777. PMID 19124420. S2CID 12972801.
- ^ Gaddam KK, Verma A, Thompson M, Amin R, Ventura H (May 2009). "Hypertension and cardiac failure in its various forms". The Medical Clinics of North America. 93 (3): 665–80. doi:10.1016/j.mcna.2009.02.005. PMID 19427498. Retrieved 2009-06-20.
- ^ Reisin E, Jack AV (May 2009). "Obesity and hypertension: mechanisms, cardio-renal consequences, and therapeutic approaches". The Medical Clinics of North America. 93 (3): 733–51. doi:10.1016/j.mcna.2009.02.010. PMID 19427502. Retrieved 2009-06-20.
- ^ Agabiti-Rosei E (September 2008). "From macro- to microcirculation: benefits in hypertension and diabetes". Journal of Hypertension Supplement. 26 (3): S15–9. doi:10.1097/01.hjh.0000334602.71005.52. PMID 19363848.
- ^ Murphy BP, Stanton T, Dunn FG (May 2009). "Hypertension and myocardial ischemia". The Medical Clinics of North America. 93 (3): 681–95. doi:10.1016/j.mcna.2009.02.003. PMID 19427499. Retrieved 2009-06-20.
- ^ Tylicki L, Rutkowski B (February 2003). "[Hypertensive nephropathy: pathogenesis, diagnosis and treatment]". Polski Merkuriusz Lekarski (in Polish). 14 (80): 168–73. PMID 12728683.
- ^ Truong LD, Shen SS, Park MH, Krishnan B (February 2009). "Diagnosing nonneoplastic lesions in nephrectomy specimens". Archives of Pathology & Laboratory Medicine. 133 (2): 189–200. doi:10.5858/133.2.189. PMID 19195963. Retrieved 2009-06-20.
- ^ Tracy RE, White S (February 2002). "A method for quantifying adrenocortical nodular hyperplasia at autopsy: some use of the method in illuminating hypertension and atherosclerosis". Annals of Diagnostic Pathology. 6 (1): 20–9. doi:10.1053/adpa.2002.30606. PMID 11842376.
- ^ Aronow WS (August 2008). "Hypertension and the older diabetic". Clinics in Geriatric Medicine. 24 (3): 489–501, vi–vii. doi:10.1016/j.cger.2008.03.001. PMID 18672184. Retrieved 2009-06-20.
- ^ Gardner AW, Afaq A (2008). "Management of Lower Extremity Peripheral Arterial Disease". Journal of Cardiopulmonary Rehabilitation and Prevention. 28 (6): 349–57. doi:10.1097/HCR.0b013e31818c3b96. PMC 2743684. PMID 19008688.
- ^ Novo S, Lunetta M, Evola S, Novo G (January 2009). "Role of ARBs in the blood hypertension therapy and prevention of cardiovascular events". Current Drug Targets. 10 (1): 20–5. doi:10.2174/138945009787122897. PMID 19149532. Archived from the original on 2013-01-12. Retrieved 2009-06-20.
- ^ a b c d e "What Are Congenital Heart Defects?". National Heart, Lung, and Blood Institute. July 1, 2011. Retrieved 10 August 2015.
- ^ a b c d e f g h i Shanthi Mendis; Pekka Puska; Bo Norrving; World Health Organization (2011). Global Atlas on Cardiovascular Disease Prevention and Control (PDF). World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. pp. 3, 60. ISBN 978-92-4-156437-3.
- ^ a b c "What Are the Signs and Symptoms of Congenital Heart Defects?". National Heart, Lung, and Blood Institute. July 1, 2011. Retrieved 10 August 2015.
- ^ "What Causes Congenital Heart Defects?". National Heart, Lung, and Blood Institute. July 1, 2011. Retrieved 10 August 2015.
- ^ Dean, SV; Lassi, ZS; Imam, AM; Bhutta, ZA (26 September 2014). "Preconception care: nutritional risks and interventions". Reproductive Health. 11 Suppl 3: S3. doi:10.1186/1742-4755-11-s3-s3. PMC 4196560. PMID 25415364.
- ^ a b c Milunsky, Aubrey (2011). "1". Genetic Disorders and the Fetus: Diagnosis, Prevention and Treatment. John Wiley & Sons. ISBN 9781444358216.
- ^ a b c "How Are Congenital Heart Defects Treated?". National Heart, Lung, and Blood Institute. July 1, 2011. Retrieved 10 August 2015.
- ^ a b Global Burden of Disease Study 2013, Collaborators (7 June 2015). "Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 386 (9995): 743–800. doi:10.1016/S0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
{{cite journal}}:first1=범용명(도움말)이 있습니다. - ^ GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–71. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
{{cite journal}}:first1=범용명(도움말)이 있습니다. - ^ Ramaswamy P, Webber HS. "Ventricular Septal Defects: Background, Anatomy, Pathophysiology". Medscape. WebMD LLC. Retrieved August 22, 2017.
- ^ a b c "Facts about Pulmonary Atresia: Types of Pulmonary Atresia". CDC. USA.gov. Retrieved August 22, 2017.
- ^ Rao, P. Syamasundar (2019-04-04). "Management of Congenital Heart Disease: State of the Art—Part II—Cyanotic Heart Defects". Children. 6 (4): 54. doi:10.3390/children6040054. ISSN 2227-9067. PMC 6518252. PMID 30987364.
- ^ "Persistent Truncus Arteriosus - Pediatrics". MSD Manual Professional Edition. Retrieved 2022-06-19.
- ^ Cleveland Clinic (September 17, 2021). "Truncus Arteriosus". Cleveland Clinic. Archived from the original on 2020-08-04.
- ^ Bhat, Venkatraman (2016). "Illustrated Imaging Essay on Congenital Heart Diseases: Multimodality Approach Part III: Cyanotic Heart Diseases and Complex Congenital Anomalies". Journal of Clinical and Diagnostic Research. 10 (7): TE01–10. doi:10.7860/jcdr/2016/21443.8210. PMC 5020285. PMID 27630924.
- ^ Upshaw, Charles (18 April 2007). "Henry J. L. Marriott: Lucid Teacher of Electrocardiography". Clinical Cardiology. 30 (4): 207–8. doi:10.1002/clc.6. PMC 6652921. PMID 17443652.
원천
- Braunwald, Eugene, ed. (2019). Braunwald's Heart Disease:A Textbook of Cardiovascular Medicine. Elsevier. ISBN 978-0-323-46299-0.
- Ramrakha, Punit; Hill, Jonathan, eds. (2012). Oxford Handbook of Cardiology (2nd ed.). Oxford University Press. ISBN 978-0-19-964321-9.




