셉시스
Sepsis| 셉시스 | |
|---|---|
| 기타 이름 | 패혈증, 혈액중독, 심한 패혈증, 패혈증, 패혈증 쇼크 |
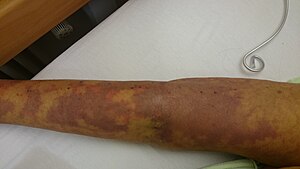 | |
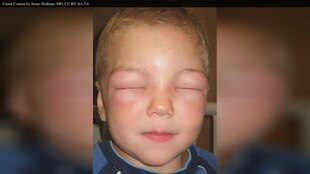
| 패혈증으로 인한 피부 블러칭 및 염증 | |
| 발음 | |
| 전문 | 전염병 |
| 증상 | 발열, 심박수 증가, 저혈압, 호흡수 증가, 소변출력이 낮거나 소변출력이 없거나 거의 없거나 심한 통증, 혼란[1] |
| 합병증 | 다발성 장기 기능 장애 증후군, 일시적, 영구적 장기 손상, 여분의 피막 산소 공급, 혈액 여과 또는 투석 |
| 평상시 시작 | 빠른 시간(<3시간) 또는 긴 시간(수일)일 수 있음 |
| 원인들 | 감염으로[2][3] 인한 면역 반응 |
| 위험요소 | 노령, 암, 당뇨병, 주요 외상, 천식, 만성폐쇄성폐질환, 다발성 골수종, 화상[1] |
| 진단법 | 전신 염증반응증후군(SIRS), [2]QSOFA |
| 예방 | 인플루엔자 예방접종, 백신, 폐렴 예방접종 |
| 치료 | 정맥내 유체, 항균제, 정맥주사[1][5] |
| 예후 | 사망위험[4][6] 10~80% |
| 빈도 | 연간 1000건당 0.2–3건(선진국)[6][7] |
패혈증은 인체의 감염 반응이 자신의 조직과 장기에 손상을 입힐 때 발생하는 생명을 위협하는 질환이다.[4]이 초기 단계는 면역체계의 억제가 뒤따른다.[8]일반적인 증상과 증상으로는 발열, 심박수 증가, 호흡수 증가, 혼란 등이 있다.[1]폐렴으로 인한 기침이나 신장염으로 인한 고통스러운 배뇨 등 특정 감염과 관련된 증상도 있을 수 있다.[2]면역체계가 약해진 아주 젊고, 노쇠한 사람들은 특정한 감염의 증상이 없을 수도 있고, 체온이 열 대신 낮거나 정상일 수도 있다.[2]심한 패혈증은 장기 기능 저하나 혈액 흐름을 유발한다.[9]저혈압, 고혈압, 또는 소변출력이 낮다는 것은 혈류량이 나쁘다는 것을 암시할 수 있다.[9]패혈증은 유체 교체 후에도 나아지지 않는 패혈증으로 인한 저혈압이다.[9]
패혈증은 박테리아, 바이러스, 곰팡이를 포함한 많은 유기체에 의해 발생한다.[10]1차 감염의 흔한 장소는 폐, 뇌, 요로, 피부, 복부 장기다.[2]위험요인으로는 매우 젊거나 늙거나 암이나 당뇨병과 같은 질환으로 인한 면역력 약화, 주요 외상, 화상 등이 있다.[1]이전에 패혈증 진단은 추정 감염의 설정에서 적어도 두 가지 이상의 전신 염증 반응 증후군(SIRS) 기준이 있어야 했다.[2]2016년에는 퀵 SOFA 점수(qSOFA)로 알려진 단축된 순차적 장기 기능 상실 평가 점수(SOFA 점수)가 SIRS 진단 시스템을 대체했다.[4]패혈증에 대한 qSOFA 기준은 호흡수 증가, 의식수준 변화, 저혈압 등 3가지 중 최소 2가지 이상을 포함한다.[4]셉시스 가이드라인은 항생제를 투여하기 전에 혈액 배양액을 얻을 것을 권고하지만, 이 진단은 혈액의 감염을 요구하지 않는다.[2]의료 영상 촬영은 감염의 가능한 위치를 찾을 때 도움이 된다.[9]유사한 징후와 증상의 다른 잠재적 원인으로는 아나필락시스, 부신부전, 저혈량, 심부전, 폐색전증 등이 있다.[2]
패혈증은 정맥내 액체와 항균제로 즉각적인 치료가 필요하다.[1][5]중환자실에서 지속적인 치료가 계속되는 경우가 많다.[1]만약 적절한 액체 교체의 실험이 혈압을 유지하는 데 충분하지 않다면, 혈압을 높이는 약의 사용이 필요하게 된다.[1]폐와 신장의 기능을 지원하기 위해 각각 기계적 인공호흡과 투석이 필요할 수 있다.[1]혈류에 접근하고 치료를 안내하기 위해 중앙 정맥 카테터와 동맥 카테터를 배치할 수 있다.[9]다른 유용한 측정으로는 심박출량과 우수한 정맥산소 산소 포화도가 있다.[9]패혈증이 있는 사람들은 다른 조건들이 그러한 개입을 방해하지 않는 한 심맥 혈전증, 스트레스 궤양, 그리고 압력 궤양에 대한 예방 조치가 필요하다.[9]어떤 사람들은 인슐린으로 혈당 수치를 엄격하게 조절함으로써 이익을 얻을 수도 있다.[9]코르티코스테로이드의 사용은 논란이 되고 있는데,[11][12] 어떤 리뷰는 이익을 찾아내고 다른 리뷰는 그렇지 않다.[13]
질병의 심각성이 부분적으로 결과를 결정한다.[6]패혈증으로 인한 사망 위험이 30%에 달하는 반면 심한 패혈증의 경우 50%에 달하고 패혈성 쇼크도 80%에 이른다.[6]셉시스는 2017년 약 4900만 명의 사람들에게 영향을 미쳤고, 1100만 명(전 세계 사망자 5명 중 1명)의 사망자가 발생했다.[14]선진국에서는 매년 1000명당 약 0.2명에서 3명이 패혈증의 영향을 받아 미국에서는 연간 약 100만 명의 환자가 발생한다.[6][7]질병의 비율이 증가하고 있다.[9]패혈증은 여성보다 남성에게 더 흔하다.[2]그러나, 다른 자료들은 여성들 사이에서 그 질병의 유행이 더 높다는 것을 보여준다.[15]패혈증에 대한 설명은 히포크라테스 시대로 거슬러 올라간다.[16]'패혈증'과 '혈액중독'이라는 용어는 다양한 방법으로 사용되어 왔으며 더 이상 권장되지 않는다.[16][17]
징후 및 증상
패혈증이 있는 사람은 실제 원인과 관련된 증상 외에도 열이 나고 체온이 낮으며 호흡이 빨라지고 심박수가 빨라지고 혼란과 부종이 생길 수 있다.[18]초기 징후로는 빠른 심박수, 소변 감소, 고혈당 등이 있다.확립된 패혈증의 징후로는 혼동, 대사산증(호흡기 알칼리증으로 이어지는 호흡속도가 빨라질 수 있음), 전신혈관 저항성 저하로 인한 저혈압, 심박출량 증가, 장기부전으로 이어질 수 있는 혈액막힘 장애 등이 있다.[19]패혈증에는 열이 가장 많이 나타나지만 노인이나 면역억제제 환자 등 일부에서는 열이 없을 수 있다.[20]
패혈증에서 보이는 혈압 강하는 가벼운 머리를 유발할 수 있으며 패혈증 쇼크 기준의 일부다.[21]
산화 스트레스는 구리와 비타민 C의 순환 수치가 감소하면서 패혈성 쇼크에서 관찰된다.[22]
원인
패혈증으로 이어지는 감염은 대개 박테리아지만 곰팡이균, 기생충 또는 바이러스일 수 있다.[23]1950년대에 항생제가 도입되기 전에는 그램 양성 박테리아가 패혈증의 주요 원인이었다.항생제 도입 후 1960년대부터 1980년대까지 그램 음성 박테리아가 패혈증의 주요 원인이 되었다.[24]1980년대 이후에는 그램 양성 박테리아, 가장 흔히 발생하는 포도상구균이 패혈증 환자의 50% 이상을 유발하는 것으로 생각된다.[7][25]일반적으로 관여하는 다른 박테리아로는 스트렙토코커스 피오제네, 대장균, 녹농균, 클렙시엘라 등이 있다.[26]진균 패혈증은 심각한 패혈증과 패혈성 쇼크 사례의 약 5%를 차지한다; 진균 패혈증의 가장 흔한 원인은 칸디다종의 효모에 의한 감염으로 병원에서 자주 감염된다.[27]기생 패혈증의 가장 흔한 원인은 플라모듐(말라리아로 이어짐), 시스토소마, 에치노코쿠스 등이다.
심한 패혈증을 유발하는 가장 흔한 감염 부위는 폐, 복부, 요로 등이다.[23]일반적으로 모든 패혈증 환자의 50%는 폐에 감염되기 시작한다.3분의 1에서 2분의 1의 경우 감염원이 불분명하다.[23]
진단
패혈증을 제대로 관리하기 위해서는 조기 진단이 필요한데, 이는 빠른 치료의 시작이 심각한 패혈증으로 인한 사망을 줄이는 데 핵심이기 때문이다.[9]일부 병원은 전자 건강 기록에서 생성된 경보를 사용하여 가능한 한 빨리 잠재적인 사례에 주의를 기울인다.[28]
패혈증이 의심되는 초기 3시간 이내에 진단 연구는 항생제를 시작하기 전에 백혈구 수치, 혈청 젖산염 측정, 적절한 배양균 획득을 포함시켜야 한다. 이것이 그들의 사용을 45분 이상 지연시키지 않는 한 말이다.[9]원인 유기체를 식별하기 위해서는 에어로빅과 혐기성 유기체용 미디어가 있는 병을 사용하는 최소한 두 세트의 혈통이 필요하다.적어도 하나는 피부를 통해 그리고 하나는 48시간 이상 유지된 각 혈관 접근 장치(예: IV 카테터)를 통해 그려져야 한다.[9]박테리아는 약 30%의 환자에서만 혈액 속에 존재한다.[30]또 다른 가능한 검출 방법은 중합효소 연쇄반응이다.만약 다른 감염원이 의심된다면, 소변, 뇌척수액, 상처 또는 호흡기 분비물과 같은 이러한 근원의 배양액 또한 항생제 사용을 지연시키지 않는 한 획득되어야 한다.[9]
6시간 이내에 30ml/kg의 초기 유체 소생에도 불구하고 혈압이 낮은 상태를 유지하거나 초기 젖산염이 4mmol/l(36mg/dl)인 경우 중앙 정맥압과 중앙 정맥 산소 포화도를 측정해야 한다.[9]젖산염은 초기 젖산염이 상승된 경우 다시 측정해야 한다.[9]그러나 일반적인 측정 방법에 대한 관리 지점의 젖산염 측정 증거는 불충분하다.[31]
12시간 이내에 괴사하는 연조직 감염, 복강 안쪽에 염증을 유발하는 감염, 담즙관 감염, 장경색 등 긴급한 원천 통제가 필요한 감염원을 진단하거나 배제하는 것이 필수적이다.[9]내부 기관(복부 X선 또는 CT 스캔의 자유 공기), 폐렴(초점 오백화 포함)과 일치하는 비정상적인 흉부 X선 또는 페테치아이, 자반증 또는 자반증이 감염의 존재를 나타낼 수 있다.[citation needed]
정의들
| 찾기 | 가치 |
|---|---|
| 온도 | <36 °C(96.8 °F) 또는 >38 °C(100.4 °F) |
| 심박수 | >90/분 |
| 호흡수 | >20/min 또는 PaCO2<32 mmHg (4.3 kPa) |
| WBC | <4x109/L (<4000/mm3), >12x109/L (>12,000/mm3) 또는 ≥10% 대역 |
이전에는 패혈증을 정의하기 위해 SIRS 기준을 사용했었다.SIRS 기준이 음성이면 패혈증이 있을 가능성이 매우 낮으며, 양성이면 패혈증이 있을 확률이 중간 정도일 뿐이다.SIRS에 따르면 패혈증은 패혈증, 심한 패혈증, 패혈성 쇼크 등 여러 가지 등급이 있었다.[17]SIRS의 정의는 다음과 같다.
- SIRS는 비정상적인 체온, 심박수, 호흡수 또는 혈류 가스, 백혈구 수 등 2개 이상이 존재하는 것이다.
- 패혈증은 감염 과정에 대응하여 SIRS로 정의된다.[33]
- 심각한 패혈증은 패혈증으로 인한 장기 기능장애나 조직 과대포화(저혈압, 젖산 증가 또는 소변출량 감소로 관리)를 가진 패혈증으로 정의된다.중증 패혈증은 다발성 장기 기능장애 증후군(MODS)[9]과 관련된 감염병이다.
- 패혈성 쇼크는 정맥주사 수액을 투여했음에도 불구하고 심각한 패혈증과 지속적인 저혈압이다.[9]
2016년에는 전신 염증 반응 증후군(SIRS)에 의한 선별을 순차적 장기 기능 상실 평가(SOFA 점수)와 축약판(qSOFA)으로 대체하자는 새로운 합의가 이루어졌다.[4]QSOFA 점수의 세 가지 기준은 분당 22 호흡 이상, 수축기 혈압 100 mmHg 이하, 정신 상태 변화 등이다.[4]셉시스는 qSOFA 기준 중 2가지를 충족하면 의심된다.[4]SOFA 점수는 ICU에 들어갈 때 관리한 다음 48시간마다 반복하는 중환자실(ICU)에서 사용되도록 의도된 반면, QSOFA 점수는 ICU 밖에서 사용할 수 있다.[20] qSOFA 점수의 몇 가지 장점은 신속하게 관리할 수 있고 실험실이 필요하지 않다는 것이다.[20]다만 미국 흉부외과대학(CHEST)은 qSOFA와 SOFA 기준 등이 심각한 감염에 대한 진단이 지연돼 치료가 지연될 수 있다는 우려를 제기했다.[34]SIRS 기준이 패혈증을 식별하는 데 너무 민감하고 구체적이지 않을 수 있지만 SOFA도 한계가 있어 SIRS 정의를 대체하려는 의도는 아니다.[35]QSOFA는 또한 심사에 더 적합할 수 있는 SIRS와 함께 사망 위험에 대해 민감하지 않지만 분명히 특정되어 있는 것으로 밝혀졌다.[36]
말장기 기능 장애
- 폐 : 급성호흡곤란증후군(ARDS) (PaO2/FiO2 비율 < 300), 소아 급성호흡곤란증후군에서 다른 비율
- 뇌: 흥분, 혼란, 혼수 등 뇌병증 증상. 원인으로는 허혈, 출혈, 소혈관 내 혈전 형성, 미세공정, 다초점 괴사 백혈구 뇌병증 등이 있다.
- 간: 단백질 합성 기능의 붕괴는 응고 인자를 합성하지 못해 혈전이 점진적으로 중단되고 대사 기능이 저하되어 빌리루빈 신진대사가 저하되어 비주혈 혈청 빌리루빈 수치가 상승함에 따라 급성 발현된다.
- 신장: 소변 출력이 낮거나 소변 출력이 없음, 전해질 이상 또는 볼륨 과부하
- 심장: 수축성 심장 장애, 세포 손상을 억제하는 화학적 신호로 인해 트로포닌 누출로 나타날 가능성이 있음(본성적으로 반드시 허혈성은 아님)
소아과에서 SIRS에 대한 엔드-장기 기능장애에 대한 보다 구체적인 정의가 존재한다.[38]
- 심혈관 기능 장애(결정체 40ml/kg 이상 유체 소생 후)
- 혈압이 < 5번째 백분위수 > 나이 또는 수축기 혈압 < 정상 이하 2 표준 편차 > 또는
- Vasopressor 요건 또는
- 다음 기준 중 두 가지:
- 호흡기 장애(청색성 심장 결함 또는 알려진 만성 호흡기 질환이 없는 경우)
- 신경 기능 장애
- 글래스고 혼수상태 점수(GCS) ≤ 11, 또는
- 발달지연/지적장애를 가진 사람의 GCS 3점 이상 하락으로 정신상태의 변화
- 혈액기능장애
- 혈소판 수치 < 80,000/mm3 또는 50% 감소 (시간상 혈소판) 또는
- 국제표준비율(INR) > 2
- 전파된 혈관 내 응고
- 신장기능장애
- 간기능장애(유아 1개월 미만만 해당)
- 총 혈청 빌리루빈 ≥ 4 mg/dl 또는
- 알라닌아미노트란스페라아제(ALT) ≥ 정상의 2배 상한
그러나 합의된 정의는 계속 진화하고 있으며, 최근 패혈증의 징후와 증상 목록을 임상 병상 경험을 반영하도록 확대했다.[18]
바이오마커
바이오마커는 패혈증 관리에 대한 정확한 역할은 아직 정해지지 않았지만 패혈증의 유무나 심각성을 지적할 수 있기 때문에 진단에 도움을 줄 수 있다.[39]패혈증과 SIRS의 비감염 원인을 구별하기 위한 방법으로서 프로칼리토닌 수준의 사용을 뒷받침하기 위해 2013년 검토에서 결론을 내렸다.[30]같은 검토 결과 시험의 민감도는 77%, 특수성은 79%로 나타났다.저자들은 프로칼리토닌이 패혈증에 도움이 되는 진단표지 역할을 할 수 있다고 제안했지만 그 수준만으로는 확실하게 진단을 내릴 수 없다고 경고했다.[30]2012년 체계적인 검토 결과 용해성 우로키나아제형 플라스미노겐 활성제 수용체(SupPAR)는 염증의 비특정 표식이며 패혈증을 정확하게 진단하지 않는 것으로 나타났다.[40]그러나 이와 동일한 검토 결과, 높은 SupPAR 수치가 패혈증 환자의 사망률 증가와 연관되어 있기 때문에 SupPAR은 예측가치가 있다고 결론지었다.[40]젖산염 수치의 연속 측정(약 4시간에서 6시간마다)은 치료를 안내할 수 있으며 패혈증 사망률 감소와 관련이 있다.[20]
차등진단
패혈증에 대한 차등 진단은 광범위하며, SIRS의 전신적 징후인 알코올 금단, 급성 췌장염, 화상, 폐색전증, 무독성, 아나필락시스, 부신부전증, 신경유전성 쇼크를 일으킬 수 있는 비감염 상태를 (제외해야 한다) 검사해야 한다.[19][41]혈소판 림프구균증(HLH)과 같은 초염증 증후군은 증상이 유사할 수 있으며 차등진단 대상이다.[42]
신생아 패혈증
일반적인 임상 용어로 신생아 패혈증은 수막염, 폐렴, 혈소판염, 위내장염 등 생후 첫 달 세균 혈류 감염을 말하지만 신생아 패혈증도 곰팡이, 바이러스, 기생충 감염 때문일 수 있다.[43][43]혈류역학적 절충이나 호흡기 장애와 관련된 기준은 개입하기에 너무 늦기 때문에 유용하지 않다.
병리학
패혈증은 특정 침입 병원체와 관련된 요인과 숙주의 면역체계 상태에 관련된 요인이 복합적으로 작용하여 발생한다.[44]과도한 염증으로 특징지어지는 패혈증의 초기 단계(때로는 사이토카인 폭풍을 일으키기도 한다)는 것은 면역체계의 기능이 저하되는 기간이 길어질 수 있다.[45][8]이 두 단계 중 하나는 치명적일 수 있다.반면 전신 염증반응증후군(SIRS)은 감염이 없는 사람에게서 발생하는데, 예를 들어 화상이나 폴리트라우마, 췌장염, 화학적 폐렴염의 초기상태 등이 있다.그러나 패혈증은 SIRS에도 비슷한 반응을 일으킨다.[17]
미생물인자
글리코칼릭스와 다양한 접착제와 같은 박테리아 독성 인자는 군집화, 면역 회피, 숙주 내 질병의 확립을 가능하게 한다.[44]그램 음성 박테리아에 의한 패혈증은 주로 내포톡신이라고도 불리는 지용성당류의 지질 A 성분에 대한 숙주의 반응에 기인한다고 생각된다.[46][47]그램 양성 박테리아에 의한 패혈증은 세포벽 지질산 면역반응에 의해 발생할 수 있다.[48]슈퍼안티겐 역할을 하는 박테리아 엑소톡신 또한 패혈증을 일으킬 수 있다.[44]슈퍼안티겐은 항원 발현이 없을 때 주요 조직적합성 복합체와 T세포 수용체를 동시에 결합시킨다.이러한 강제 수용체 상호작용은 T세포에 의한 친염증 화학 신호(사이토카인)의 생성을 유도한다.[44]
전형적인 패혈성 염증성 폭포를 일으킬 수 있는 많은 미생물 요인이 있다.침입하는 병원체는 병원체 관련 분자 패턴(PAMP)에 의해 인식된다.PAMP의 예로는 그램 음성 박테리아의 리포폴리사당체와 플라젤린, 그램 양성 박테리아 세포벽의 펩티도글리칸의 무라밀 디펩타이드, CpG 박테리아 DNA 등이 있다.이러한 PAMP는 막에 묶여 있거나 세포질일 수 있는 선천적 면역체계의 패턴인식 수용체(PRR)에 의해 인식된다.[49]PRR에는 유료 수용체, C형 렉틴 수용체, NOD형 수용체, LIG-I형 수용체 등 4개 계열이 있다.PAMP와 PRR의 연결은 항상 일련의 세포내 신호 전달 폭포를 야기할 것이다.따라서 핵 인자 카파 B와 활성제 단백질-1과 같은 전사 인자는 친염증 및 항염증 시토카인의 발현을 상향 조절할 것이다.[50]
숙주요인
미생물 항원이 검출되면 숙주체계 면역체계가 활성화된다.면역세포는 병원체 관련 분자 패턴뿐만 아니라 손상된 조직에서 발생하는 손상 관련 분자 패턴을 인식한다.백혈구가 특정 감염 부위에 포집되지 않고 오히려 온몸으로 포집되기 때문에 통제되지 않는 면역 반응이 활성화된다.그 후, '보상 항염증 반응 증후군'으로 알려진 인터루킨 10에 의해 매개된 [51]소염 T 도우미 세포 1(TH1)이 TH2로 이동하면 면역억제 상태가 이어진다.[24]림프구의 세포사멸은 면역억제를 더욱 악화시킨다.중성미자, 단세포, 대식세포, 덴드리트세포, CD4+T세포, B세포는 모두 세포사멸을 겪는 반면, 규제 T세포는 세포사멸 저항성이 더 높다.[8]그 후 시토크롬 c 산화효소의 억제 때문에 조직이 산소를 효율적으로 사용할 수 없기 때문에 여러 장기 부전이 뒤따른다.[51]
염증 반응은 아래 설명된 다양한 메커니즘을 통해 다중 장기 기능장애 증후군을 유발한다.폐혈관의 투과성이 높아지면 폐혈관으로 유체가 유출돼 폐부종과 급성호흡곤란증후군(ARDS)이 발생한다.간에서 산소의 이용이 저하되면 담즙의 소금 수송을 저해하여 황달(황달빛 피부의 변색)을 일으킨다.신장에서는 산소가 불충분하면 관상피세포가 손상되어 급성신장손상(AKI)을 일으킨다.한편 심장에서는 칼슘 수송이 저하되고 아데노신 삼인산염(ATP)이 저생산되면 심근우울증을 유발하여 심장 수축성을 감소시키고 심부전을 유발할 수 있다.위장관에서는 점막의 투과성이 증가하면 미세플로라가 변하여 점막 출혈과 마비성 일레오스가 발생한다.중추신경계에서는 뇌세포의 직접적인 손상과 신경전달의 교란이 정신상태를 변화시키는 원인이 된다.[52]종양 괴사 인자, 인터루킨 1, 인터루킨 6과 같은 사이토카인은 혈관 안쪽에 있는 세포의 프로코아게이션 인자를 활성화시켜 내피 손상을 초래할 수 있다.손상된 내피 표면은 항응고제 성질을 억제할 뿐만 아니라 항응고제 성질을 증가시켜 혈관 내 응고, 소혈관 내 혈전 형성, 다발성 장기 기능 상실로 이어질 수 있다.[53]
패혈증 환자에서 보이는 저혈압은 질산화물 등 혈관을 확장하는 화학물질의 과잉생산, 바소프레신 등 혈관을 수축시키는 화학물질의 결핍, ATP민감성 칼륨 통로 활성화 등 다양한 과정의 결과물이다.[54]심각한 패혈증과 패혈성 쇼크를 가진 사람들에게, 이러한 일련의 사건들은 분배적 쇼크로 알려진 순환적 쇼크의 한 종류로 이어진다.[55]
관리
조기인식과 집중적인 관리는 패혈증에서의 결과를 개선할 수 있다.현재 전문가의 권고사항에는 진단 후 가능한 한 빨리 따라야 할 많은 조치("번들")가 포함되어 있다.처음 3시간 이내에 패혈증이 있는 사람은 항생제와 정맥주사 수액을 받았어야 한다. 만약 저혈압 또는 장기에 혈액 공급이 불충분하다는 다른 증거가 있다면(젖산염의 상승으로 증명됨); 혈액 배양 또한 이 기간 내에 얻어야 한다.6시간 후에는 혈압이 적당해야 하며, 혈압과 장기에 대한 혈액 공급에 대한 면밀한 모니터링이 이루어져야 하며, 젖산염을 처음에 올렸으면 다시 측정해야 한다.[9]관련 묶음인 "셉시스 식스"는 영국에서 널리 사용되고 있다; 이것은 인식, 혈액 배양, 젖산염, 헤모글로빈 측정, 소변 출력 모니터링, 고유량 산소 및 정맥 유체의 1시간 이내에 항생제를 투여해야 한다.[56][57]
유체와 항생제를 적시에 투여하는 것 외에도 패혈증 관리에는 감염된 유체 채집물의 수술적 배수와 장기 기능장애에 대한 적절한 지원이 포함된다.여기에는 신장 기능 상실에서의 혈액투석, 폐 기능 장애에서의 기계적 인공호흡, 혈액제제의 수혈, 순환 기능 장애를 위한 약물 및 유체 치료 등이 포함될 수 있다.적절한 영양 섭취(특히 장내 영양 섭취에 의해)를 보장하지만, 필요한 경우 장시간의 질병 중에 중요한 것이 된다.[9]심부정맥혈전증, 위궤양 등을 예방하는 약물도 사용할 수 있다.[9]
항생제
항생제 개시를 늦추지 않고 두 세트의 혈액배양(공포증과 혐기성)을 권장한다.호흡기 분비물, 소변, 상처, 뇌척수액, 카테터 삽입 부위(48시간 이상 현장) 등 다른 부위의 배양균을 권장한다.[5]심한 패혈증과 패혈증 쇼크에서는 광폭 항생제(보통 2개, 넓은 커버리지가 있는 β-락탐 항생제 또는 플루오로퀴놀론, 마크로라이드 또는 아미노글리코사이드와 결합된 광폭 카바페넴)가 권장된다.항생제의 선택은 그 사람의 생존을 결정하는데 중요하다.[55][5]어떤 이들은 항생제 투여가 지연되는 매 시간마다 사망률이 6% 증가한다고 말하면서 진단 후 1시간 이내에 그들에게 처방할 것을 권고한다.[33][55]다른 사람들은 초기 행정으로 이득을 얻지 못했다.[58]
몇 가지 요인들이 초기 항생제 요법에 가장 적절한 선택을 결정한다.이러한 요인에는 항생제에 대한 박테리아 민감성의 국소적 패턴, 감염이 병원인지 커뮤니티에서 획득한 감염으로 생각되는지, 그리고 어떤 장기 시스템이 감염되었다고 생각되는지가 포함된다.[55][20]항생제 요법은 매일 재평가되어야 하며 적절하다면 범위를 좁혀야 한다.치료 기간은 일반적으로 배양 결과에 의해 지시된 항생제 유형의 7-10일이다.배양 결과가 음성이면 항생제는 사람의 임상 반응에 따라 분뇨를 없애거나 감염이 없는 경우 아예 중단해 여러 가지 약물 저항성 유기체에 감염될 가능성을 줄여야 한다.필로모나스 에어로기노사, 아시네토박터 바우만니이 등 복수의 내약성 유기체에 감염될 위험이 높은 사람은 그램 음성 유기체에 특화된 항생제를 첨가하는 것이 좋다.메티실린 내성 포도상구균(MRSA)의 경우 반코마이신 또는 티코플라닌이 권장된다.레지오넬라 감염의 경우 마콜라이드 또는 플루오로퀴놀론(Fluoroquinolone)을 추가로 선택한다.곰팡이 감염이 의심되면 패혈증이 심한 사람에게는 카스포풍뎅이나 미카펑긴과 같은 에치노칸딘을, 덜 아픈 사람에게는 트라이아졸(플루코나졸, 이트라코나졸)을 차례로 선택한다.[5]패혈증이 의심되지 않는 한 급성 췌장염, 화상 등 감염원인이 없는 SIRS 환자는 항생제 프로필락시스 장기화를 권장하지 않는다.[5]
아미노글리코사드를 하루 한 번 복용하면 신장 독성 없이 임상 반응을 위한 최고 혈장 농도를 달성하기에 충분하다.한편, 체적분포가 적은 항생제(반코마이신, 티코플라닌, 콜리스틴)의 경우, 감염과 싸우기 위한 적절한 치료 수준을 달성하기 위해 적재량이 필요하다.총 일일 투여량을 초과하지 않고 베타 락탐 항생제를 자주 주입하면 항생제 농도가 최소 억제농도(MIC) 이상으로 유지돼 임상반응이 좋아진다.[5]베타 락탐 항생제를 지속적으로 주는 것이 간헐적으로 주는 것보다 나을 수 있다.[59]치료약 모니터링에 대한 접근은 적절한 약물 치료 수준을 보장하는 동시에 약이 독성 수준에 도달하는 것을 방지하는 데 중요하다.[5]
정맥 유체
생존 셉시스 캠페인은 혈압, 소변 출력, 호흡수, 산소 포화도에 따른 적정치를 거쳐 목표 평균 동맥압 65mmHg로 성인들에게 30ml/kg의 액체를 공급할 것을 권고했다.[5]어린이의 경우, 초기 20ml/kg은 충격에 타당한 양이다.[60]혈압을 동적으로 측정하기 위해 중심 정맥 카테터를 사용하는 심각한 패혈증과 패혈성 쇼크의 경우 중심 정맥 압력이 8-12mmHg에 도달할 때까지 액체를 투여해야 한다.[54]이러한 목표를 달성하면 중심 정맥 산소 포화도(ScVO2) 즉 정맥에서 측정된 대로 심장으로 돌아오면서 정맥혈의 산소 포화도가 최적화된다.[5]ScvO2가 70% 미만이면 혈액을 투여하여 10 g/dL의 헤모글로빈에 도달한 다음 ScvO2가 최적화될 때까지 인노트로피를 추가할 수 있다.[44]급성 호흡곤란증후군(ARDS)과 조직 혈액이 충분한 환자에서는 더 많은 액체를 주의 깊게 투여해야 한다.[9]
소생술을 위한 선택 유체로 결정형 용액이 권장된다.[5]소생에 많은 양의 결정체가 필요한 경우 알부민(Albmin)을 사용할 수 있다.[5]결정성 용액은 사망 위험 측면에서 히드록시테틸 전분과 거의 차이가 없다.[61]녹조는 또한 급성 신장 손상의 위험과 [61][62]수혈의 필요성을 증가시킨다.[63][64]다양한 콜로이드 용액(변형 젤라틴 등)은 결정체보다 이점이 없다.[61]알부민 역시 결정체보다 득이 되지 않는 것으로 보인다.[65]
혈액제제
생존 셉시스 캠페인은 심근 허혈, 저산소혈증, 급성 출혈이 없는 경우 70g/L 이하의 헤모글로빈 수혈에 대해 적혈구 포장 수혈을 권고했다.[5]2014년 한 재판에서 목표 헤모글로빈을 70g 또는 90g/L 이상으로 유지하기 위한 수혈은 생존율에 아무런 영향을 주지 않았다. 한편 수혈 문턱이 낮은 수혈자는 총 수혈 횟수가 적었다.[66]에리스트로포이에틴은 혈액 응고 현상을 촉진시킬 수 있기 때문에 패혈성 쇼크를 동반한 빈혈 치료에 권장되지 않는다.새로 냉동된 혈장 수혈은 대개 계획된 수술 전 기저 응고 이상을 교정하지 않는다.단, 계획된 수술이나 침습적 시술 전에 출혈의 위험이 없는 혈소판 수치(10 × 109/L) 또는 출혈의 위험이 높은 (20 × 109/L) 이하 또는 (50 × 109/L)의 혈소판 수혈이 권장된다.[5]IV 면역글로불린은 유익한 효과가 불확실하기 때문에 권장하지 않는다.[5]정맥내 면역글로불린(IVIG)의 단클론 및 다면체 준비는 패혈증이 있는 신생아 및 성인의 사망률을 낮추지 않는다.[67]IGIG의 IgM-enclonal 준비물의 사용에 대한 증거는 일관성이 없다.[67]반면 전파된 혈관 내 응고를 치료하기 위해 안티트롬빈을 사용하는 것도 유용하지 않다.한편 혈액에서 염증 매개체와 박테리아 독소를 제거하기 위한 혈액 정화 기술(혈액투여, 혈장 여과, 결합 혈장 여과 흡착법 등)도 패혈성 쇼크에 대한 생존효과는 입증되지 않는다.[5]
바소프레서스
사람이 충분히 유동적이었지만 평균 동맥 압력이 65 mmHg 이하인 경우, Vasopressor를 권장한다.[5]초기 선택으로는 노레피네프린(노라드레날린)을 추천한다.[5]패혈성 쇼크 동안 혈관수축기 치료의 시작을 지연시키는 것은 사망률 증가와 관련이 있다.[68]
노레피네프린은 저혈압 패혈증 쇼크의 1차 치료제로 자주 이용되는데, 그 이유는 충격이 24시간에서 48시간 동안 계속될 때 바소프레신의 상대적 결핍이 있다는 증거가 나타나기 때문이다.[69]노레피네프린은 혈관수축 효과를 통해 혈압을 높이며, 뇌졸중 양과 심박수에는 거의 영향을 미치지 않는다.[5]어떤 사람들에게는, 평균 동맥압을 증가시키는데 필요한 혈소프레스터의 필요한 선량이 독성이 되기 위해 엄청나게 높아질 수 있다.[70]필요한 바소프레서 양을 줄이기 위해 에피네프린도 첨가할 수 있다.[70]에피네프린은 복부 장기로의 혈류를 감소시키고 젖산 수치를 증가시키기 때문에 저혈압 쇼크의 일선 치료제로 자주 쓰이지 않는다.[69]바소프레신은 24시간에서 48시간 동안 충격이 지속되면 상대적으로 바소프레신이 부족하다는 연구결과가 나왔기 때문에 패혈성 쇼크에 사용될 수 있다.그러나 바소프레신은 심장, 손가락/발가락, 복부 장기로의 혈류를 감소시켜 이들 조직에 산소 공급이 부족하게 된다.[5]도파민은 일반적으로 권장되지 않는다.도파민은 심장의 뇌졸중 볼륨을 높이는 데 유용하지만 노레피네프린보다 비정상적인 심장 박동을 유발하고 면역억제 효과도 있다.도파민은 신장에 보호성이 있다는 것이 증명되지 않았다.[5]도부타민은 또한 저혈압 패혈증 쇼크에도 사용되어 심박출량을 증가시키고 조직으로의 혈류를 교정할 수 있다.[71]도부타민은 장으로 가는 혈류를 감소시키는 것을 포함하는 관련 부작용 때문에 에피네프린만큼 자주 사용되지 않는다.[71]게다가, 도부타민은 비정상적으로 심박수를 증가시킴으로써 심박출량을 증가시킨다.[71]
스테로이드
패혈증에 스테로이드를 사용하는 것은 논란의 여지가 있다.[72]연구들은 글루코코르티코이드의 사용 여부와 사용 시기에 대해 명확한 그림을 제시하지 않는다.[73]2016년 생존 셉시스 캠페인은 정맥 내 액체와 혈관 절제기가 모두 패혈성 충격을 적절하게 치료할 수 없는 경우에만 저선량 하이드로코르티손(hydrocortisone)을 권장한다.[5]2019년 Cochrane 리뷰는 두 번의 2019년 리뷰와 마찬가지로 낮은 품질의 유익성 증거를 발견했다.[11][12][74]
중병 중에는 코르티코스테로이드에 대한 부신 부족 및 조직 내성이 발생할 수 있다.이것은 중병과 관련된 코르티코스테로이드 부족증이라고 불렸다.[75]코르티코스테로이드 치료는 패혈성 쇼크와 초기 중증 ARDS에 가장 유리할 수 있지만 췌장염이나 중증 폐렴과 같은 다른 환자에서의 치료의 역할은 불분명하다.[75]그러나, 코르티코스테로이드 부족을 판단하는 정확한 방법은 여전히 문제가 있다.유체와 혈관압박기로 소생에 제대로 반응하지 못하는 사람들에게서 의심되어야 한다.진단 확인을 위해 ACTH[75] 자극 테스트나 무작위 코티솔 레벨은 권장하지 않는다.[5]글루코코르티코이드 약품을 중단하는 방법은 가변적이며, 서서히 줄여야 할지, 아니면 단순히 갑작스럽게 중단해야 할지는 불분명하다.그러나 2016 생존 셉시스 캠페인은 더 이상 바소프레서가 필요하지 않을 때 스테로이드제를 테이퍼할 것을 권고했다.[5]
마취
패혈증이 유발하는 중증 ARDS로 인해 환기가 필요한 사람에게는 예측체중량(PBW) 6 mL/kg의 목표 조력량과 30 cm HO2 미만의 고원압력(PEP)이 권장되며, 산소교환을 위해 폐단위를 더 많이 열므로 패혈증에서 중간에서 중증 ARDS의 경우 높은 양의 호기압력(PEPep)이 권장된다.예측 체중은 성별과 키를 기준으로 계산되며 이를 위한 도구가 가능하다.[76]심한 ARDS의 경우 심폐압을 잠깐 상승시켜 채용 기동이 필요할 수 있다.통풍 개선을 위해 가능하면 침대 머리를 들어 올리는 것이 좋다.다만 β2 아드레날린 수용체 작용제는 생존율을 떨어뜨리고 비정상적인 심장 박동을 촉진시킬 수 있으므로 ARDS 치료를 권고하지 않는다.지속적인 양의 기도압(CPAP), T 피스 또는 흡기 압력 증가를 사용한 자발적 호흡 실험은 환기 기간을 줄이는 데 도움이 될 수 있다.간헐적이거나 지속적인 진정작용을 최소화하는 것이 기계적 인공호흡의 지속시간을 줄이는 데 도움이 된다.[5]
감염원을 제거하기 위해 수술적 절차가 필요한 패혈증 환자에게는 전신마취를 권장한다.보통 흡입 마취제와 정맥 마취제가 사용된다.마취제 요건은 패혈증에서 감소할 수 있다.흡입 마취제는 소염성 사이토카인의 수치를 낮추고 백혈구 접착과 증식을 변화시켜 림프구의 세포사멸을 유도할 수 있으며, 이는 미토콘드리아 기능에 독성 영향을 미칠 가능성이 있다.[51]에토미다이트가 심혈관 계통에 미치는 영향은 미미하지만 부신기능 저하와 사망위험 증가로 이어질 수 있다는 우려 때문에 이런 상황에서 삽관을 돕는 약물로 권하지 않는 경우가 많다.[77][78]그러나 적은 양의 증거는 에토미다이트로 사망할 위험의 변화를 발견하지 못했다.[79]
증가하는 증거 주체가 기계적 인공호흡, ICU 및 병원 체류의 기간을 단축하는 것을 가리키기 때문에, ARDS가 없는 패혈증 환자에는 마비제를 사용하는 것이 제안되지 않는다.[9]그러나 ARDS 사례에서의 마비적 사용은 여전히 논쟁의 여지가 있다.적절히 사용하면 마비제가 기계적 인공호흡을 성공적으로 하는데 도움이 될 수 있지만, 심각한 패혈증의 기계적 인공호흡이 산소 소비와 전달을 개선하지 못한다는 증거도 제시되었다.[9]
소스 제어
원천통제란 감염의 초점을 조절하고 종기에서 고름이 빠지는 등 미생물 성장에 유리한 조건이나 숙주 방어 장애를 줄이기 위한 물리적 개입을 말한다.감염을 억제하기 위한 가장 오래된 절차 중 하나로 라틴어 '유비 고름, 이비 피난처'가 생겨났으며, 보다 현대적인 치료법이 등장함에도 불구하고 여전히 중요하다.[80][81]
조기목표지연치료
조기 목표 지향 치료(EGDT)는 진단 후 초기 6시간 동안 중증 패혈증 관리에 대한 접근법이다.[82]심장 예하중, 애프터로드 및 수축성을 최적화하는 생리학적 목표를 가진 단계적 접근법이다.[83]조기 항생제 투여도 포함된다.[83]또한 EGDT는 8-12mmHg 사이의 중심 정맥 압력, 65~90mmHg 사이의 평균 동맥 압력, 70% 이상의 중심 정맥 산소 포화(ScVO2) 및 0.5ml/kg/kg 이상의 소변 출력을 유지하는 것을 포함하는 주요 소생 목표를 달성하기 위한 혈류역학적 파라미터 및 특정 개입의 모니터링을 포함한다.ur. 목표는 조직에 대한 산소 공급을 최적화하고 전신산소 공급과 수요 사이의 균형을 이루는 것이다.[83]혈청 젖산염의 적절한 감소는 ScvO와2 같을 수 있으며 얻기 쉽다.[84]
원심에서는 패혈증 환자의 사망률을 46.5%에서 30.5%로 낮춘다는 조기 목표주도치료가 발견돼 생존셉시스캠페인이 사용을 권고하고 있다.[83][9]그러나 최근 세 번의 대규모 무작위 제어 시험(Process, EASE, ProMISe)은 중증 패혈증에서의 표준 치료와 비교할 때 조기 목표 지향 치료의 90일 사망률 편익을 입증하지 못했다.[85]EGDT의 어떤 부분이 다른 부분보다 더 중요할 것 같다.[85]이러한 시험 후에 EGDT의 사용은 여전히 타당한 것으로 간주된다.[86]
신생아
신생아 패혈증은 신생아가 무증상일 수 있기 때문에 진단하기 어려울 수 있다.[87]신생아가 패혈증을 암시하는 징후와 증상을 보이면 즉시 항생제를 투여해 진단검사에 의해 식별된 특정 생물을 대상으로 변경하거나 감염원인이 배제된 후 중단한다.[88]초기 개입에도 불구하고, 사망은 패혈성 쇼크가 발생하는 어린이의 13%에서 발생하며, 그 위험은 부분적으로 다른 건강 문제들에 기초한다.다중 장기계통의 고장이 없거나 오직 하나의 비등방성제 사망률만을 필요로 하는 사람들은 낮다.[89]
기타
패혈성 쇼크에 걸린 사람들을 포함한 패혈증에서 열을 치료하는 것은 28일 동안 사망률의 어떠한 개선과 관련이 없다.[90]열 치료는 다른 이유로 여전히 일어난다.[91][92]
2012년 코크란 리뷰는 N-acetylcysteine이 SIRS 또는 패혈증을 가진 사람들의 사망률을 감소시키지 않으며 심지어 해로울 수도 있다고 결론지었다.[93]
재조합 활성 단백질 C(드로트레코긴 알파)는 원래 심각한 패혈증(APache II 점수가 높은 것으로 확인됨)에 대해 도입되었으며, 여기서 생존 이익을 주는 것으로 생각되었다.[82]그러나 후속 연구에서는 부작용(특히 위험의 감소)을 증가시켰고 사망률을 감소시키지 않았다는 것을 보여주었다.[94]그것은 2011년에 판매에서 제외되었다.[94]에리토리안이라고 알려진 또 다른 약도 효능을 보이지 않았다.[95]
혈당 수치가 높은 사람의 경우 7.8–10 mmol/L(140–180 mg/dL)로 낮추기 위해 인슐린을 권장하며, 잠재적으로 악화되는 결과를 낮출 수 있다.[96]모세혈관에서 채취한 포도당 수치는 그러한 측정치가 정확하지 않을 수 있기 때문에 주의해서 해석해야 한다.동맥 카테터가 있는 사람은 혈당 검사를 위해 동맥혈이 권장된다.[5]
표시된 경우 간헐적 또는 지속적인 신장 교체 요법을 사용할 수 있다.그러나 중탄산나트륨은 저포퍼퓨전보다 2차적으로 젖산증이 있는 사람에게는 권장하지 않는다.정맥혈전증 위험이 중간에서 높은 패혈증이 있는 사람에게는 저분자-중량 헤파린(LMWH), 미분압 헤파린(UFH), 간헐적 공압 압축 장치가 있는 기계적인 프로필락스가 권장된다.[5]양성자-펌프 억제제(PPI)와 H2 길항제 등을 이용한 스트레스성 궤양 예방은 48시간 이상 기계적 인공호흡기, 응고장애, 간질환, 신장대체요법 등 상부위장관출혈(UGIB) 발생 위험인자를 가진 사람에게 유용하다.[5]정맥 영양과 비교할 때 구강 섭취가 제한되거나 패혈증이 처음 7일 동안 구강 내성이 없는 사람에게 영양을 공급하기 위한 최선의 접근법으로 부분 또는 완전 장내 영양 공급(수유관을 통한 영양 공급)을 달성하는 것이 선택된다.그러나 패혈증이나 패혈증 쇼크가 있는 사람에게는 오메가-3 지방산이 면역 보조제로 권장되지 않는다.패혈증이 있고 장내사료를 견디기 어려운 사람에게는 메토클로프라미드, 돔페리돈, 에리트로마이신 등의 프로키네틱제 사용을 권장한다.그러나 이러한 작용제는 QT 간격의 연장을 촉진할 수 있으며, 결과적으로 torsade de pointes와 같은 심실 부정맥을 유발할 수 있다.조제제의 사용은 매일 재평가되어야 하며 더 이상 지시되지 않으면 중지되어야 한다.[5]
예후
패혈증은 약 24.4%의 사람에게서, 패혈성 쇼크는 30일 이내에 34.7%(90일 후 32.2%, 38.5%)의 사람에게서 치명적인 것으로 판명될 것이다.[97]젖산염은 4mmol/L 이상, 2mmol/L 미만인 사람은 사망률이 40%이고 사망률이 15% [33]미만인 사람은 예후를 판단하는 유용한 방법이다.
아파치2나 셉시스 응급실 사망률 등 여러 가지 예측 계층화 시스템이 있다.APache II는 심각한 패혈증으로 사망할 위험의 추정치를 산출하기 위한 연령, 기저 조건 및 다양한 생리학적 변수들의 요인이다.개별 공변량 중에서 기저질환의 중증도는 사망위험에 가장 큰 영향을 미친다.패혈성 쇼크도 장단기 사망률의 강력한 예측 변수다.사례-사망률은 문화 양성 및 문화 음성 중증 패혈증의 경우 유사하다.응급 부서에서 사망률(MEDS) 점수는 응급 부서 환경에서 더 단순하고 유용하다.[98]
심한 패혈증의 일화에 따라 심각한 장기 인지저하를 경험하는 사람도 있겠지만 패혈증이 있는 대부분의 사람들에게 기준 신경심리학 데이터가 없는 것은 이것을 계량화하거나 연구하기 어렵게 만든다.[99]
역학
패혈증은 매년 전세계적으로 수백만 명의 사망자를 발생시키며, 입원한 사람들에게 가장 흔한 사망 원인이다.[3][82]세계적으로 패혈증이 새로 발생하는 건수는 연간 1800만 건으로 추정된다.[100]미국에서는 패혈증이 약 1,000명 중 3명꼴로 발병하고 있으며 심한 패혈증은 연간 20만 명 이상의 사망에 기여한다.[33][101]
패혈증은 전체 입원치의 1~2%에서 발생하며 ICU 침대 활용률의 25%에 달한다.1차 진단으로 보고되는 경우가 거의 없기 때문에(종종 암이나 다른 질병의 합병증으로 보고됨) 패혈증의 발병률, 사망률, 질병률은 과소평가될 가능성이 높다.[44]미국 주들을 대상으로 한 연구에 따르면 2010년 패혈증 진단으로 인구 10만명당 약 651명의 병원이 입원해 있는 것으로 나타났다.[102]비부식 중환자실(ICU)에서 사망원인 2위, 전체 사망원인 10위(첫 번째는 심장질환)이다.[103]생후 12개월 미만의 어린이와 노년층의 중증 패혈증 발병률이 가장 높다.[44]2010년 패혈증 병원 입원이 복수였던 미국 출신 가운데 최초 입원에 따른 숙련된 요양시설이나 장기요양 등으로 퇴원한 사람은 다른 형태의 진료로 퇴원한 사람보다 재입원할 확률이 높았다.[102]미국 18개 주를 대상으로 한 연구에 따르면 2011년 메디케어 환자들 사이에서 패혈증이 30일 이내에 재입원해야 하는 두 번째로 흔한 주된 이유였다.[104]
몇 가지 의학적 조건은 감염과 패혈증에 대한 민감성을 증가시킨다.일반적인 패혈증 위험요인으로는 나이(특히 아주 젊고 나이 많은 사람), 암, 당뇨병, 비장의 부재와 같은 면역체계를 약화시키는 조건, 그리고 심각한 외상 및 화상 등이 있다.[1][105][106]
1979년부터 2000년까지 미국 국립병원 퇴원 조사의 자료에 따르면 패혈증 발병률은 인구 10만명당 240건으로 4배 증가했으며, 여성에 비해 남성 발생률이 높았다.그러나 패혈증의 전세계 유병률은 여성에게서 더 높은 것으로 추정되고 있다.[15]같은 기간 동안 병원 내 환자 사망률은 28%에서 18%로 감소했다.그러나 미국의 전국 입원환자 표본에 따르면 중증 패혈증 발병률은 2003년 인구 1만명당 200명에서 2007년 300명으로 증가했다.특히 영유아들의 발병률이 높아 인구 10만명당 500건의 발병률이 높다.패혈증 관련 사망률은 연령에 따라 3~5세 연령대에서 10% 미만에서 6년차까지 60%로 증가한다.[23]만성질환자나 면역억제제를 복용하는 사람이 늘어나는 것과 더불어 인구의 평균연령이 증가했고, 또한 침습적 시술 횟수도 증가하여 패혈증 발병률이 증가했다.[24]
역사

σήψις(셉시스)이라는 용어는 기원전 4세기에 히포크라테스가 도입하였는데, 유기물이 부패하거나 분해되는 과정을 의미하였다.[107][108][109]11세기에, 아비케나는 심각한 부패 과정과 관련된 질병에 대해 "혈액 부패"라는 용어를 사용했다.비록 심각한 전신 독성이 이미 관찰되었지만, 19세기에 들어서야 특정 용어인 패혈증이 이 상태에 사용되었다.
'패혈증'이라는 용어는 '패혈증'이라는 철자를 쓰기도 했으며, '혈액중독'은 미생물이나 혈액 속의 독소를 지칭하기도 했다.2013년까지 미국에서 사용되던 국제질병분류 및 관련 건강문제(ICD) 버전 9에서는 패혈증이라는 용어를 '스트렙토코칼 패혈증'과 같이 다양한 진단에 수많은 수식어가 붙은 용어를 사용했다.[110]모든 진단은 ICD-10에서 "스트렙토코쿠스로 인한 패혈증"과 같이 수식어와 함께 패혈증으로 전환되었다.[110]
현재의 용어는 존재하는 미생물에 의존한다: 균이 비정상적인 수준으로 혈액 속에 존재하며 인과관계가 있는 문제인 경우 균, 바이러스의 경우 빈혈, 균의 경우 펑기미아.[111]
19세기 말까지 미생물은 포유류 숙주를 다치게 할 수 있는 물질을 생성했고, 감염 시 배출되는 수용성 독소가 심한 감염 시 흔히 볼 수 있는 발열과 충격을 일으킨다는 것이 정설이었다.파이퍼는 20세기 초에 비브리오콜레라와 관련된 발열 원리를 나타내기 위해 엔도톡신이라는 용어를 만들었다.엔도톡신은 대부분 그리고 아마도 모든 그램 음성 박테리아에 의해 발현된다는 것이 곧 깨달았다.장내내독소의 리포폴리사당 성질은 1944년 Shear에 의해 해명되었다.[112]이 물질의 분자 특성은 1973년 루데리츠 외 연구진에 의해 결정되었다.[113]
1965년 C3H/HeJ 생쥐의 변종이 내독소 유발 충격에 면역이 된다는 사실이 밝혀졌다.[114]이 효과의 유전적 근거는 Lps라고 불렸다.이 쥐들은 또한 그램 음성 박테리아에 의해 감염되기 매우 쉬운 것으로 밝혀졌다.[115]이러한 관찰은 결국 1998년에 톨러와 유사한 수용체 유전자 4(TLR 4)의 발견으로 연결되었다.[116]5년 동안 수행된 유전자 매핑 작업은 TLR4가 Lps 임계 영역 내에서 유일한 후보 위치임을 보여주었다. 이는 TLR4 내의 돌연변이가 리포폴리오사당 저항성 표현형을 설명해야 한다는 것을 강하게 암시했다.내독소 내성 표현형을 유도한 TLR4 유전자의 결함은 세포질 돌연변이 때문인 것으로 밝혀졌다.[117]
2013년 과학자들이 인간 면역 체계와 비교한 쥐 면역 체계에 대한 리뷰를 발표하여 시스템 수준에서 두 개가 매우 다르게 작용한다는 것을 보여주었을 때 패혈증 연구에 마우스 모델을 사용하는 것에 대한 논란이 과학계에서 일어났다; 저자들은 150개 이상의 임상 기사의 날짜 현재에 주목했다.패혈증의 실험은 인간에게 행해져 왔으며, 거의 모든 실험은 쥐의 유망한 데이터로 뒷받침되었고, 그들 모두가 실패했다는 것이다.저자들은 패혈증 연구에 마우스 모델을 사용하는 것을 포기해야 한다고 주장했고, 다른 이들은 이를 거부했지만 마우스 연구의 결과를 해석하는 데 있어 더 많은 주의와 임상 전 연구의 더 신중한 설계를 요구했다.[118][119][120][121][122]한 가지 접근방식은 패혈증을 앓은 사람들의 생체검사와 임상 데이터를 더 연구하는데 의존하는 것이며, 개입을 위한 바이오마커와 약물 목표물을 알아내려고 노력하는 것이다.[123]
사회와 문화
경제학
셉시스는 2013년 약 130만 명의 입원을 위해 총 236억 달러의 비용이 들면서 미국 병원 입원 중 가장 비싼 치료 조건이었다.[124]패혈증 병원비는 1997년 이후 4배 이상 증가해 연간 11.5%의 증가율을 보이고 있다.[125]지급인에 따르면, 그것은 메디케어 및 보험에 가입하지 않은 사람들에게 청구되는 가장 비싼 조건이었고, 메디케이드에게 청구된 두 번째 조건이었으며, 개인 보험에 청구된 네 번째의 가장 비싼 조건이었다.[124]
교육
패혈증에 대해 사람들을 교육하고 패혈증으로 결과를 개선하기 위해 2002년에[126] "패혈증 생존 캠페인"이라는 제목의 대규모 국제 협업이 설립되었다.이 캠페인은 심각한 패혈증에 대한 관리 전략에 대한 증거 기반 검토를 발표했으며, 이후 연도에 전체 가이드라인을 발표할 것을 목적으로 한다.[82]이 지침은 2016년에[127] 업데이트되었고 2021년에 다시 업데이트되었다.[128]
셉시스 얼라이언스는 일반 대중과 헬스케어 전문가 모두의 패혈증 인식을 높이기 위해 만들어진 자선단체다.[129]
리서치
일부 저자들은 보통 상호주의적인 (또는 중립적인) 마이크로바이옴 구성원에 의해 패혈증을 일으키는 것이 항상 악화되는 숙주 면역체계의 우발적인 부작용은 아닐 수 있다고 제안한다.오히려 숙주 생존 기회가 갑자기 줄어드는 것에 대한 적응형 미생물 대응일 경우가 많다.이 시나리오에서 패혈증을 유발하는 미생물 종은 미래의 사체를 독점함으로써, 분해자로써 그것의 바이오매스를 이용하고, 그리고 나서 토양이나 물을 통해 전달되어 새로운 개인과의 상호주의적 관계를 확립하는 데 도움이 된다.스트렙토코커스 진폐증, 대장균, 프로테우스 spp, 녹농균, 녹농균, 포도상구균 aureus, Klebsiella spp, 클로스트리디움 spp, 유산균 spp, 박테로이드 spp. 균류 칸디다 spp. 모두 이처럼 높은 수준의 표현성 가소성이 가능하다.명백히 패혈증의 모든 사례가 그러한 적응형 미생물 전략 스위치를 통해 발생하는 것은 아니다.[130]
'HAT' 프로토콜로도 알려진 폴 마릭의 '마리크 프로토콜'은 중환자실에 있는 사람들에게 패혈증을 예방하는 치료법으로 하이드로코르티손, 비타민C, 티아민 등의 조합을 제안했다.2017년 발간된 마릭의 자체 초기 연구는 극적인 유익성의 증거를 보여주면서 중환자실 의사들에게 의전이 인기를 끌었고, 특히 의전이 소셜미디어와 National Public Radio에서 주목을 받은 후 더 넓은 의료계의 기자회견으로 과학에 대한 비판으로 이어졌다.그 후의 독자적인 연구는 마릭의 긍정적인 결과를 재현하지 못하여 그들이 편견에 의해 타협되었을 가능성을 나타냈다.[131]2021년 재판을 체계적으로 검토한 결과 청구된 의정서의 효익을 확인할 수 없는 것으로 나타났다.[132]또 다른 최근의 리뷰는 "HAT 치료는 Vasopressor 사용 기간을 현저히 줄이고 SOFA 점수를 향상시켰지만 패혈증 환자의 다른 결과에는 큰 이점이 없는 것으로 나타났다."[133]
전체적으로 패혈증 치료에서 비타민 C의 어떤 역할에도 대한 증거는 2021년[update] 현재 불명확하다.[134]
참조
- ^ a b c d e f g h i j "Sepsis Questions and Answers". cdc.gov. Centers for Disease Control and Prevention (CDC). 22 May 2014. Archived from the original on 4 December 2014. Retrieved 28 November 2014.
- ^ a b c d e f g h i Jui J, et al. (American College of Emergency Physicians) (2011). "Ch. 146: Septic Shock". In Tintinalli JE, et al. (eds.). Tintinalli's Emergency Medicine: A Comprehensive Study Guide (7th ed.). New York: McGraw-Hill. pp. 1003–14. ISBN 9780071484800.
- ^ a b Deutschman CS, Tracey KJ (April 2014). "Sepsis: Current dogma and new perspectives". Immunity. 40 (4): 463–75. doi:10.1016/j.immuni.2014.04.001. PMID 24745331.
- ^ a b c d e f g h Singer M, Deutschman CS, et al. (February 2016). "The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3)". JAMA. 315 (8): 801–10. doi:10.1001/jama.2016.0287. PMC 4968574. PMID 26903338.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac Rhodes A, Evans LE, et al. (March 2017). "Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock: 2016". Intensive Care Medicine. 43 (3): 304–377. doi:10.1007/s00134-017-4683-6. PMID 28101605.
- ^ a b c d e Jawad I, Lukšić I, et al. (June 2012). "Assessing available information on the burden of sepsis: Global estimates of incidence, prevalence and mortality". Journal of Global Health. 2 (1): 010404. doi:10.7189/jogh.01.010404. PMC 3484761. PMID 23198133.
- ^ a b c Martin GS (June 2012). "Sepsis, severe sepsis and septic shock: Changes in incidence, pathogens and outcomes". Expert Review of Anti-infective Therapy. 10 (6): 701–6. doi:10.1586/eri.12.50. PMC 3488423. PMID 22734959.
- ^ a b c Chao C, Muming Y, Yanfen C (2019). "Pathological Alteration and Therapeutic Implications of Sepsis-Induced Immune Cell Apoptosis". Cell Death & Disease. 10 (10): 782. doi:10.1038/s41419-019-2015-1. PMC 6791888. PMID 31611560.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y Dellinger RP, Levy MM, et al. (February 2013). "Surviving Sepsis Campaign: International Guidelines for Management of Severe Sepsis and Septic Shock: 2012". Critical Care Medicine. 41 (2): 580–637. doi:10.1097/CCM.0b013e31827e83af. PMID 23353941.
- ^ Sehgal, Mukul; Ladd, Hugh J.; Totapally, Balagangadhar (1 December 2020). "Trends in Epidemiology and Microbiology of Severe Sepsis and Septic Shock in Children". Hospital Pediatrics. 10 (12): 1021–1030. doi:10.1542/hpeds.2020-0174. ISSN 2154-1663. PMID 33208389. S2CID 227067133.
- ^ a b Annane, D; Bellissant, E; Bollaert, PE; Briegel, J; Keh, D; Kupfer, Y; Pirracchio, R; Rochwerg, B (6 December 2019). "Corticosteroids for treating sepsis in children and adults". The Cochrane Database of Systematic Reviews. 2019 (12): CD002243. doi:10.1002/14651858.CD002243.pub4. PMC 6953403. PMID 31808551.
- ^ a b Fang F, Zhang Y, et al. (February 2019). "Association of corticosteroid treatment with outcomes in adult patients with sepsis: A systematic review and meta-analysis". JAMA Internal Medicine. 179 (2): 213–223. doi:10.1001/jamainternmed.2018.5849. PMC 6439648. PMID 30575845.
- ^ Long B, Koyfman A (November 2017). "Controversies in corticosteroid use for sepsis". The Journal of Emergency Medicine. 53 (5): 653–661. doi:10.1016/j.jemermed.2017.05.024. PMID 28916121.
- ^ Rudd, Kristina E; Johnson, Sarah Charlotte; Agesa, Kareha M; Shackelford, Katya Anne; Tsoi, Derrick; Kievlan, Daniel Rhodes; Colombara, Danny V; Ikuta, Kevin S; Kissoon, Niranjan; Finfer, Simon; Fleischmann-Struzek, Carolin; Machado, Flavia R; Reinhart, Konrad K; Rowan, Kathryn; Seymour, Christopher W; Watson, R Scott; West, T Eoin; Marinho, Fatima; Hay, Simon I; Lozano, Rafael; Lopez, Alan D; Angus, Derek C; Murray, Christopher J L; Naghavi, Mohsen (January 2020). "Global, regional, and national sepsis incidence and mortality, 1990–2017: analysis for the Global Burden of Disease Study". The Lancet. 395 (10219): 200–211. doi:10.1016/S0140-6736(19)32989-7. PMC 6970225. PMID 31954465.
- ^ a b Rudd, Kristina E.; Johnson, Sarah Charlotte; Agesa, Kareha M.; Shackelford, Katya Anne; Tsoi, Derrick; Kievlan, Daniel Rhodes; Colombara, Danny V.; Ikuta, Kevin S.; Kissoon, Niranjan; Finfer, Simon; Fleischmann-Struzek, Carolin (18 January 2020). "Global, regional, and national sepsis incidence and mortality, 1990–2017: analysis for the Global Burden of Disease Study". The Lancet. 395 (10219): 200–211. doi:10.1016/S0140-6736(19)32989-7. hdl:11343/273829. ISSN 0140-6736. PMC 6970225. PMID 31954465.
- ^ a b Angus DC, van der Poll T (August 2013). "Severe sepsis and septic shock". The New England Journal of Medicine. 369 (9): 840–51. doi:10.1056/NEJMra1208623. PMID 23984731. Lay summary (30 August 2013).
{{cite journal}}:Cite는 사용되지 않는 매개 변수를 사용한다.lay-url=(도움말) - ^ a b c Bone RC, Balk RA, et al. (The ACCP/SCCM Consensus Conference Committee. American College of Chest Physicians/Society of Critical Care Medicine) (June 1992). "Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis". Chest. 101 (6): 1644–55. doi:10.1378/chest.101.6.1644. PMID 1303622.
Septicemia... has been used... in a variety of ways... We therefore suggest that this term be eliminated from current usage.
- ^ a b Levy MM, Fink MP, et al. (April 2003). "2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions Conference" (PDF). Critical Care Medicine. 31 (4): 1250–6. doi:10.1097/01.CCM.0000050454.01978.3B. PMID 12682500. S2CID 19605781. Archived (PDF) from the original on 24 September 2015.
- ^ a b Felner K, Smith RL (2012). "Ch. 138: Sepsis". In McKean S, et al. (eds.). Principles and Practice of Hospital Medicine. New York: McGraw-Hill. pp. 1099–109. ISBN 978-0071603898.
- ^ a b c d e Gauer, RL (1 July 2013). "Early recognition and management of sepsis in adults: the first six hours". American Family Physician. 88 (1): 44–53. PMID 23939605.
- ^ MedlinePlus 백과사전:패혈증.2014년 11월 29일 회수
- ^ Singer, Pierre; Blaser, Annika Reintam; Berger, Mette M.; Alhazzani, Waleed; Calder, Philip C.; Casaer, Michael P.; Hiesmayr, Michael; Mayer, Konstantin; Montejo, Juan Carlos; Pichard, Claude; Preiser, Jean-Charles; van Zanten, Arthur R.H.; Oczkowski, Simon; Szczeklik, Wojciech; Bischoff, Stephan C. (February 2019). "ESPEN guideline on clinical nutrition in the intensive care unit". Clinical Nutrition. 38 (1): 48–79. doi:10.1016/j.clnu.2018.08.037. PMID 30348463. S2CID 53036546.
- ^ a b c d Munford RS, Suffredini AF (2014). "Ch. 75: Sepsis, Severe Sepsis and Septic Shock". In Bennett JE, et al. (eds.). Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases (8th ed.). Philadelphia: Elsevier Health Sciences. pp. 914–34. ISBN 9780323263733.
- ^ a b c Polat G, Ugan RA, et al. (February 2017). "Sepsis and septic shock: Current treatment strategies and new approaches". The Eurasian Journal of Medicine. 49 (1): 53–8. doi:10.5152/eurasianjmed.2017.17062. PMC 5389495. PMID 28416934.
- ^ Bloch KC (2009). "Ch. 4: Infectious Diseases". In McPhee SJ, et al. (eds.). Pathophysiology of Disease (6th ed.). New York: McGraw-Hill. ISBN 9780071621670.
- ^ Ramachandran G (January 2014). "Gram-positive and gram-negative bacterial toxins in sepsis: A brief review". Virulence. 5 (1): 213–8. doi:10.4161/viru.27024. PMC 3916377. PMID 24193365.
- ^ Delaloye J, Calandra T (January 2014). "Invasive candidiasis as a cause of sepsis in the critically ill patient". Virulence. 5 (1): 161–9. doi:10.4161/viru.26187. PMC 3916370. PMID 24157707.
- ^ Harris R (22 February 2018). "Synergy Between Nurses And Automation Could Be Key To Finding Sepsis Early". All Things Considered. NPR. Archived from the original on 27 February 2018. Retrieved 26 February 2018.
- ^ "Blood Culture Collection" (PDF). WVUH Laboratories. 7 April 2012. Retrieved 23 March 2020.
- ^ a b c Wacker C, Prkno A, et al. (May 2013). "Procalcitonin as a diagnostic marker for sepsis: A systematic review and meta-analysis". The Lancet Infectious Diseases. 13 (5): 426–35. doi:10.1016/S1473-3099(12)70323-7. PMID 23375419.
- ^ Morris E, McCartney D, et al. (December 2017). "Point-of-care lactate testing for sepsis at presentation to health care: A systematic review of patient outcomes". The British Journal of General Practice. 67 (665): e859–70. doi:10.3399/bjgp17X693665. PMC 5697556. PMID 29158243.
- ^ Bone RC, Balk RA, et al. (The ACCP/SCCM Consensus Conference Committee. American College of Chest Physicians/Society of Critical Care Medicine) (June 1992). "Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis". Chest. 101 (6): 1644–55. doi:10.1378/chest.101.6.1644. PMID 1303622.
- ^ a b c d Soong J, Soni N (June 2012). "Sepsis: Recognition and treatment". Clinical Medicine. 12 (3): 276–80. doi:10.7861/clinmedicine.12-3-276. PMC 4953494. PMID 22783783.
- ^ Simpson SQ (May 2016). "New sepsis criteria: A change we should not make". Chest. 149 (5): 1117–8. doi:10.1016/j.chest.2016.02.653. PMID 26927525.
We believe that adopting a more restrictive definition that requires further progression along the sepsis pathway may delay intervention in this highly time-dependent condition, with additional risk to patients.
- ^ Vincent JL, Martin GS, et al. (July 2016). "qSOFA does not replace SIRS in the definition of sepsis". Critical Care. 20 (1): 210. doi:10.1186/s13054-016-1389-z. PMC 4947518. PMID 27423462.
We hope this editorial will clarify that the qSOFA is meant to be used to raise suspicion of sepsis and prompt further action—it is not a replacement for SIRS and is not part of the definition of sepsis.
- ^ Fernando SM, Tran A, et al. (February 2018). "Prognostic accuracy of the quick Sequential Organ Failure Assessment for mortality in patients with suspected infection: A systematic review and meta-analysis". Annals of Internal Medicine. 168 (4): 266–75. doi:10.7326/M17-2820. PMID 29404582. S2CID 3441582.
- ^ Abraham E, Singer M (October 2007). "Mechanisms of sepsis-induced organ dysfunction". Critical Care Medicine. 35 (10): 2408–16. doi:10.1097/01.CCM.0000282072.56245.91. PMID 17948334. S2CID 12657048.
- ^ Goldstein B, Giroir B, et al. (January 2005). "International pediatric sepsis consensus conference: Definitions for sepsis and organ dysfunction in pediatrics". Pediatric Critical Care Medicine. 6 (1): 2–8. doi:10.1097/01.PCC.0000149131.72248.E6. PMID 15636651. S2CID 8190072.
- ^ Pierrakos, Charalampos; Vincent, Jean-Louis (2010). "Sepsis biomarkers: a review". Critical Care. 14 (1): R15. doi:10.1186/cc8872. PMC 2875530. PMID 20144219.
- ^ a b Backes Y, van der Sluijs KF, et al. (September 2012). "Usefulness of suPAR as a biological marker in patients with systemic inflammation or infection: A systematic review". Intensive Care Medicine. 38 (9): 1418–28. doi:10.1007/s00134-012-2613-1. PMC 3423568. PMID 22706919.
- ^ Mayr FB, Yende S, et al. (January 2014). "Epidemiology of severe sepsis". Virulence. 5 (1): 4–11. doi:10.4161/viru.27372. PMC 3916382. PMID 24335434.
- ^ Machowicz R, Janka G, et al. (June 2017). "Similar but not the same: Differential diagnosis of HLH and sepsis". Critical Reviews in Oncology/Hematology. 114: 1–12. doi:10.1016/j.critrevonc.2017.03.023. PMID 28477737.
- ^ a b Satar M, Ozlü F (September 2012). "Neonatal sepsis: A continuing disease burden" (PDF). The Turkish Journal of Pediatrics. 54 (5): 449–57. PMID 23427506. Archived from the original (PDF) on 19 December 2014.
- ^ a b c d e f g Ely EW, Goyette RE (2005). "Ch. 46: Sepsis with Acute Organ Dysfunction". In Hall JB, et al. (eds.). Principles of Critical Care (3rd ed.). New York: McGraw-Hill Medical. ISBN 978-0071416405.
- ^ Shukla P, Rao GM, et al. (November 2014). "Therapeutic interventions in sepsis: Current and anticipated pharmacological agents". British Journal of Pharmacology. 171 (22): 5011–31. doi:10.1111/bph.12829. PMC 4253453. PMID 24977655.
- ^ Park BS, Lee JO (December 2013). "Recognition of lipopolysaccharide pattern by TLR4 complexes". Experimental & Molecular Medicine. 45 (12): e66. doi:10.1038/emm.2013.97. PMC 3880462. PMID 24310172.
- ^ Cross AS (January 2014). "Anti-endotoxin vaccines: Back to the future". Virulence. 5 (1): 219–25. doi:10.4161/viru.25965. PMC 3916378. PMID 23974910.
- ^ Fournier B, Philpott DJ (July 2005). "Recognition of Staphylococcus aureus by the innate immune system". Clinical Microbiology Reviews. 18 (3): 521–40. doi:10.1128/CMR.18.3.521-540.2005. PMC 1195972. PMID 16020688.
- ^ Leentjens J, Kox M, et al. (June 2013). "Immunotherapy for the adjunctive treatment of sepsis: From immunosuppression to immunostimulation. Time for a paradigm change?". American Journal of Respiratory and Critical Care Medicine. 187 (12): 1287–93. doi:10.1164/rccm.201301-0036CP. PMID 23590272.
- ^ Antonopoulou A, Giamarellos-Bourboulis EJ (January 2011). "Immunomodulation in sepsis: State of the art and future perspective". Immunotherapy. 3 (1): 117–28. doi:10.2217/imt.10.82. PMID 21174562.
- ^ a b c Yuki K, Murakami N (6 January 2016). "Sepsis pathophysiology and anesthetic consideration". Cardiovascular & Hematological Disorders Drug Targets. 15 (1): 57–69. doi:10.2174/1871529x15666150108114810. PMC 4704087. PMID 25567335.
- ^ Fujishima S (1 November 2016). "Organ dysfunction as a new standard for defining sepsis". Inflammation and Regeneration. 36 (24): 24. doi:10.1186/s41232-016-0029-y. PMC 5725936. PMID 29259697.
- ^ Nimah M, Brilli RJ (July 2003). "Coagulation dysfunction in sepsis and multiple organ system failure". Critical Care Clinics. 19 (3): 441–58. doi:10.1016/s0749-0704(03)00008-3. PMID 12848314.
- ^ a b Marik PE (June 2014). "Iatrogenic salt water drowning and the hazards of a high central venous pressure". Annals of Intensive Care. 4: 21. doi:10.1186/s13613-014-0021-0. PMC 4122823. PMID 25110606.
- ^ a b c d Marik PE (June 2014). "Early management of severe sepsis: Concepts and controversies". Chest. 145 (6): 1407–18. CiteSeerX 10.1.1.661.7518. doi:10.1378/chest.13-2104. PMID 24889440.
- ^ Daniels R (April 2011). "Surviving the first hours in sepsis: Getting the basics right (an intensivist's perspective)" (PDF). Journal of Antimicrobial Chemotherapy. 66 (Suppl 2): ii11–23. doi:10.1093/jac/dkq515. PMID 21398303.
- ^ Scottish Intercollegiate Guidelines Network (SIGN) (May 2014). Care of Deteriorating Patients (PDF). Guideline 139. Edinburgh: SIGN. ISBN 978-1-909103-26-9. Archived from the original (PDF) on 11 August 2014. Retrieved 6 December 2014.
- ^ Sterling SA, Miller WR, et al. (September 2015). "The impact of timing of antibiotics on outcomes in severe sepsis and septic shock: A systematic review and meta-Analysis". Critical Care Medicine. 43 (9): 1907–15. doi:10.1097/CCM.0000000000001142. PMC 4597314. PMID 26121073.
- ^ Roberts JA, Abdul-Aziz MH, et al. (September 2016). "Continuous versus intermittent β-Lactam infusion in severe sepsis. A meta-analysis of individual patient data from randomized trials". American Journal of Respiratory and Critical Care Medicine. 194 (6): 681–91. doi:10.1164/rccm.201601-0024oc. PMID 26974879.
- ^ de Caen AR, Berg MD, et al. (November 2015). "Part 12: Pediatric Advanced Life Support: 2015 American Heart Association guidelines update for cardiopulmonary resuscitation and emergency cardiovascular care". Circulation. 132 (18 Suppl 2): S526–42. doi:10.1161/cir.0000000000000266. PMC 6191296. PMID 26473000.
- ^ a b c Lewis SR, Pritchard MW, et al. (August 2018). "Colloids versus crystalloids for fluid resuscitation in critically ill people". The Cochrane Database of Systematic Reviews. 8: CD000567. doi:10.1002/14651858.CD000567.pub7. PMC 6513027. PMID 30073665.
- ^ Zarychanski R, Abou-Setta AM, et al. (February 2013). "Association of hydroxyethyl starch administration with mortality and acute kidney injury in critically ill patients requiring volume resuscitation: A systematic review and meta-analysis". JAMA. 309 (7): 678–88. doi:10.1001/jama.2013.430. PMID 23423413.
- ^ Haase N, Perner A, et al. (February 2013). "Hydroxyethyl starch 130/0.38-0.45 versus crystalloid or albumin in patients with sepsis: Systematic review with meta-analysis and trial sequential analysis". BMJ. 346: f839. doi:10.1136/bmj.f839. PMC 3573769. PMID 23418281.
- ^ Serpa Neto A, Veelo DP, et al. (February 2014). "Fluid resuscitation with hydroxyethyl starches in patients with sepsis is associated with an increased incidence of acute kidney injury and use of renal replacement therapy: A systematic review and meta-analysis of the literature". Journal of Critical Care. 29 (1): 185.e1–7. doi:10.1016/j.jcrc.2013.09.031. PMID 24262273.
- ^ Patel A, Laffan MA, et al. (July 2014). "Randomised trials of human albumin for adults with sepsis: Systematic review and meta-analysis with trial sequential analysis of all-cause mortality". BMJ. 349: g4561. doi:10.1136/bmj.g4561. PMC 4106199. PMID 25099709.
- ^ Holst LB, Haase N, et al. (October 2014). "Lower versus higher hemoglobin threshold for transfusion in septic shock". The New England Journal of Medicine. 371 (15): 1381–91. doi:10.1056/NEJMoa1406617. PMID 25270275. S2CID 16280618.
- ^ a b Alejandria MM, Lansang MA, et al. (September 2013). "Intravenous immunoglobulin for treating sepsis, severe sepsis and septic shock". The Cochrane Database of Systematic Reviews. 9 (9): CD001090. doi:10.1002/14651858.CD001090.pub2. PMC 6516813. PMID 24043371.
- ^ Bai, X; Yu, W; Ji, W; Lin, Z; Tan, S; Duan, K; Dong, Y; Xu, L; Li, N (3 October 2014). "Early versus delayed administration of norepinephrine in patients with septic shock". Critical Care. 18 (5): 532. doi:10.1186/s13054-014-0532-y. PMC 4194405. PMID 25277635.
- ^ a b Avni T, Lador A, et al. (2015). "Vasopressors for the treatment of septic shock: Systematic review and meta-analysis". PLOS One. 10 (8): e0129305. Bibcode:2015PLoSO..1029305A. doi:10.1371/journal.pone.0129305. PMC 4523170. PMID 26237037.
- ^ a b Hamzaoui O, Scheeren TW, et al. (August 2017). "Norepinephrine in septic shock: When and how much?". Current Opinion in Critical Care. 23 (4): 342–7. doi:10.1097/mcc.0000000000000418. PMID 28509668. S2CID 2078670.
- ^ a b c Dubin A, Lattanzio B, et al. (2017). "The spectrum of cardiovascular effects of dobutamine - from healthy subjects to septic shock patients". Revista Brasileira de Terapia Intensiva. 29 (4): 490–8. doi:10.5935/0103-507x.20170068. PMC 5764562. PMID 29340539.
- ^ Patel GP, Balk RA (January 2012). "Systemic steroids in severe sepsis and septic shock". American Journal of Respiratory and Critical Care Medicine. 185 (2): 133–9. doi:10.1164/rccm.201011-1897CI. PMID 21680949.
- ^ Volbeda M, Wetterslev J, et al. (July 2015). "Glucocorticosteroids for sepsis: Systematic review with meta-analysis and trial sequential analysis". Intensive Care Medicine. 41 (7): 1220–34. doi:10.1007/s00134-015-3899-6. PMC 4483251. PMID 26100123.
- ^ Ni YN, Liu YM, et al. (September 2019). "Can corticosteroids reduce the mortality of patients with severe sepsis? A systematic review and meta-analysis". The American Journal of Emergency Medicine. 37 (9): 1657–64. doi:10.1016/j.ajem.2018.11.040. PMID 30522935. S2CID 54537066.
- ^ a b c Marik PE, Pastores SM, et al. (June 2008). "Recommendations for the diagnosis and management of corticosteroid insufficiency in critically ill adult patients: Consensus statements from an international task force by the American College of Critical Care Medicine". Critical Care Medicine. 36 (6): 1937–49. doi:10.1097/CCM.0b013e31817603ba. PMID 18496365. S2CID 7861625.
- ^ NHLBI–NIH ARDS Network (2014). "Tools". ardsnet.org. National Heart, Lung, and Blood Institute (NHLBI), National Institutes of Health (NIH). Archived from the original on 3 December 2019.
- ^ Cherfan AJ, Arabi YM, et al. (May 2012). "Advantages and disadvantages of etomidate use for intubation of patients with sepsis". Pharmacotherapy. 32 (5): 475–82. doi:10.1002/j.1875-9114.2012.01027.x. PMID 22488264. S2CID 6406983.
- ^ Chan CM, Mitchell AL, et al. (November 2012). "Etomidate is associated with mortality and adrenal insufficiency in sepsis: A meta-analysis*". Critical Care Medicine. 40 (11): 2945–53. doi:10.1097/CCM.0b013e31825fec26. PMID 22971586. S2CID 916535.
- ^ Gu WJ, Wang F, et al. (February 2015). "Single-dose etomidate does not increase mortality in patients with sepsis: A systematic review and meta-analysis of randomized controlled trials and observational studies". Chest. 147 (2): 335–46. doi:10.1378/chest.14-1012. PMID 25255427. S2CID 22739840.
- ^ Lagunes, Leonel; Encina, Belen; Ramirez-Estrada, Sergio (September 2016). "Current understanding in source control management in septic shock patients: a review". Annals of Translational Medicine. 4 (17): 330. doi:10.21037/atm.2016.09.02. ISSN 2305-5839. PMC 5050189. PMID 27713888.
- ^ De Waele, J. J.; Malbrain, M. M. L. G.; De Laet, I. E. (2009), Vincent, Jean-Louis (ed.), "Source Control in the ICU", Yearbook of Intensive Care and Emergency Medicine, Springer Berlin Heidelberg, pp. 93–101, doi:10.1007/978-3-540-92276-6_9, ISBN 978-3-540-92275-9
- ^ a b c d Dellinger RP, Levy MM, et al. (January 2008). "Surviving Sepsis Campaign: International Guidelines for Management of Severe Sepsis and Septic Shock: 2008". Intensive Care Medicine. 34 (1): 17–60. doi:10.1007/s00134-007-0934-2. PMC 2249616. PMID 18058085.
- ^ a b c d Rivers E, Nguyen B, et al. (November 2001). "Early goal-directed therapy in the treatment of severe sepsis and septic shock". The New England Journal of Medicine. 345 (19): 1368–77. doi:10.1056/NEJMoa010307. PMID 11794169.
- ^ Fuller BM, Dellinger RP (June 2012). "Lactate as a hemodynamic marker in the critically ill". Current Opinion in Critical Care. 18 (3): 267–72. doi:10.1097/MCC.0b013e3283532b8a. PMC 3608508. PMID 22517402.
- ^ a b Dell'Anna AM, Taccone FS (October 2015). "Early-goal directed therapy for septic shock: Is it the end?". Minerva Anestesiologica. 81 (10): 1138–43. PMID 26091011.
- ^ Rusconi AM, Bossi I, et al. (September 2015). "Early goal-directed therapy vs usual care in the treatment of severe sepsis and septic shock: A systematic review and meta-analysis". Internal and Emergency Medicine. 10 (6): 731–43. doi:10.1007/s11739-015-1248-y. PMID 25982917. S2CID 207311061.
- ^ Shane AL, Stoll BJ (January 2014). "Neonatal sepsis: Progress towards improved outcomes". Journal of Infection. 68 (Suppl 1): S24–32. doi:10.1016/j.jinf.2013.09.011. PMID 24140138.
- ^ Camacho-Gonzalez A, Spearman PW, et al. (April 2013). "Neonatal infectious diseases: Evaluation of neonatal sepsis". Pediatric Clinics of North America. 60 (2): 367–89. doi:10.1016/j.pcl.2012.12.003. PMC 4405627. PMID 23481106.
- ^ Kutko MC, Calarco MP, et al. (July 2003). "Mortality rates in pediatric septic shock with and without multiple organ system failure". Pediatric Critical Care Medicine. 4 (3): 333–7. doi:10.1097/01.PCC.0000074266.10576.9B. PMID 12831416. S2CID 18089789.
- ^ Drewry AM, Ablordeppey EA, et al. (May 2017). "Antipyretic therapy in critically ill septic patients: A systematic review and meta-analysis". Critical Care Medicine. 45 (5): 806–13. doi:10.1097/CCM.0000000000002285. PMC 5389594. PMID 28221185.
- ^ Niven DJ, Laupland KB, et al. (December 2013). "Diagnosis and management of temperature abnormality in ICUs: A EUROBACT investigators' survey". Critical Care. 17 (6): R289. doi:10.1186/cc13153. PMC 4057370. PMID 24326145.
- ^ Launey Y, Nesseler N, et al. (2011). "Clinical Review: Fever in septic ICU patients--friend or foe?". Critical Care. 15 (3): 222. doi:10.1186/cc10097. PMC 3218963. PMID 21672276.
- ^ Szakmany T, Hauser B, et al. (September 2012). "N-acetylcysteine for sepsis and systemic inflammatory response in adults". The Cochrane Database of Systematic Reviews. 9 (9): CD006616. doi:10.1002/14651858.CD006616.pub2. PMC 6517277. PMID 22972094.
- ^ a b Martí-Carvajal AJ, Solà I, et al. (December 2012). "Human recombinant protein C for severe sepsis and septic shock in adult and paediatric patients". The Cochrane Database of Systematic Reviews. 12: CD004388. doi:10.1002/14651858.CD004388.pub6. PMC 6464614. PMID 23235609.
- ^ Fink MP, Warren HS (October 2014). "Strategies to improve drug development for sepsis". Nature Reviews Drug Discovery. 13 (10): 741–58. doi:10.1038/nrd4368. PMID 25190187. S2CID 20904332.
- ^ Hirasawa H, Oda S, et al. (September 2009). "Blood glucose control in patients with severe sepsis and septic shock". World Journal of Gastroenterology. 15 (33): 4132–6. doi:10.3748/wjg.15.4132. PMC 2738808. PMID 19725146.
- ^ Bauer M, Gerlach H, Vogelmann T, Preissing F, Stiefel J, Adam D (May 2020). "Mortality in sepsis and septic shock in Europe, North America and Australia between 2009 and 2019- results from a systematic review and meta-analysis". Critical Care (London, England). 24 (1): 239. doi:10.1186/s13054-020-02950-2. PMC 7236499. PMID 32430052.
- ^ Carpenter CR, Keim SM, et al. (October 2009). "Risk stratification of the potentially septic patient in the emergency department: The Mortality in the Emergency Department Sepsis (MEDS) score". The Journal of Emergency Medicine. 37 (3): 319–27. doi:10.1016/j.jemermed.2009.03.016. PMID 19427752.
- ^ Jackson JC, Hopkins RO, et al. (November 2009). "Acute respiratory distress syndrome, sepsis, and cognitive decline: A review and case study". Southern Medical Journal. 102 (11): 1150–7. doi:10.1097/SMJ.0b013e3181b6a592. PMC 3776422. PMID 19864995.
- ^ Lyle NH, Pena OM, et al. (September 2014). "Barriers to the effective treatment of sepsis: Antimicrobial agents, sepsis definitions, and host-directed therapies". Annals of the New York Academy of Sciences. 1323 (2014): 101–14. Bibcode:2014NYASA1323..101L. doi:10.1111/nyas.12444. PMID 24797961. S2CID 5089865.
- ^ Munford RS (2011). "Ch. 271: Severe Sepsis and Septic Shock". In Longo DL, et al. (eds.). Harrison's Principles of Internal Medicine (18th ed.). New York: McGraw-Hill. pp. 2223–31. ISBN 9780071748896.
- ^ a b Sutton JP, Friedman B (September 2013). "Trends in Septicemia Hospitalizations and Readmissions in Selected HCUP States, 2005 and 2010". Healthcare Cost and Utilization Project. Statistical Brief #161. United States National Library of Medicine. PMID 24228290. Archived from the original on 6 September 2017.
- ^ Martin GS, Mannino DM, et al. (April 2003). "The epidemiology of sepsis in the United States from 1979 through 2000". The New England Journal of Medicine. 348 (16): 1546–54. doi:10.1056/NEJMoa022139. PMID 12700374.
- ^ Hines AL, Barrett ML, et al. (April 2014). "Conditions with the Largest Number of Adult Hospital Readmissions by Payer, 2011". Healthcare Cost and Utilization Project. Statistical Brief #172. Agency for Healthcare Research and Quality: United States National Library of Medicine. PMID 24901179. Archived from the original on 4 March 2016.
- ^ Koh GC, Peacock SJ, et al. (April 2012). "The impact of diabetes on the pathogenesis of sepsis". European Journal of Clinical Microbiology & Infectious Diseases. 31 (4): 379–88. doi:10.1007/s10096-011-1337-4. PMC 3303037. PMID 21805196.
- ^ Rubin LG, Schaffner W (July 2014). "Clinical Practice: Care of the asplenic patient". The New England Journal of Medicine. 371 (4): 349–56. doi:10.1056/NEJMcp1314291. PMID 25054718.
- ^ Geroulanos S, Douka ET (December 2006). "Historical perspective of the word "sepsis"". Intensive Care Medicine. 32 (12): 2077. doi:10.1007/s00134-006-0392-2. PMID 17131165. S2CID 37084190.
- ^ Vincent J (2008). "Ch. 1: Definition of Sepsis and Non-infectious SIRS". In Cavaillon J, et al. (eds.). Sepsis and Non-infectious Systemic Inflammation: From Biology to Critical Care. John Wiley & Sons. p. 3. ISBN 9783527319350.
- ^ Marshall JC (March 2008). "Sepsis: Rethinking the approach to clinical research". Journal of Leukocyte Biology. 83 (3): 471–82. CiteSeerX 10.1.1.492.7774. doi:10.1189/jlb.0607380. PMID 18171697. S2CID 24332955.
- ^ a b Stewart, Cynthia (8 April 2011). "Understand How ICD-10 Expands Sepsis Coding – AAPC Knowledge Center". AAPC. Retrieved 6 February 2020.
- ^ "Bacteremia". The Merck Manual—Home Health Handbook. Merck & Co. Archived from the original on 28 July 2017. Retrieved 25 November 2017.
- ^ Shear MJ (1944). "Chemical treatment of tumors, IX: Reactions of mice with primary subcutaneous tumors to injection of a hemorrhage-producing bacterial polysaccharide". Journal of the National Cancer Institute. 4 (5): 461–76. doi:10.1093/jnci/4.5.461.
- ^ Lüderitz O, Galanos C, et al. (1973). "Lipid A: Chemical structure and biological activity". The Journal of Infectious Diseases. 128: S17–S29. doi:10.1093/infdis/128.Supplement_1.S17. JSTOR 30106029. PMID 4352586.
- ^ Heppner G, Weiss DW (September 1965). "High susceptibility of Strain A mice to endotoxin and endotoxin-red blood cell mixtures". Journal of Bacteriology. 90 (3): 696–703. doi:10.1128/JB.90.3.696-703.1965. PMC 315712. PMID 16562068.
- ^ O'Brien AD, Rosenstreich DL, et al. (January 1980). "Genetic control of susceptibility to Salmonella typhimurium in mice: Role of the LPS gene". Journal of Immunology. 124 (1): 20–4. PMID 6985638.
- ^ Poltorak A, Smirnova I, et al. (September 1998). "Genetic and physical mapping of the Lps locus: Identification of the toll-4 receptor as a candidate gene in the critical region". Blood Cells, Molecules and Diseases. 24 (3): 340–55. doi:10.1006/bcmd.1998.0201. PMID 10087992.
- ^ Poltorak A, He X, et al. (December 1998). "Defective LPS signaling in C3H/HeJ and C57BL/10ScCr mice: Mutations in Tlr4 gene". Science. 282 (5396): 2085–8. Bibcode:1998Sci...282.2085P. doi:10.1126/science.282.5396.2085. PMID 9851930.
- ^ Korneev, K. V. (18 October 2019). "Mouse Models of Sepsis and Septic Shock". Molecular Biology. 53 (5): 704–717. doi:10.1134/S0026893319050108. PMID 31661479. S2CID 204758015.
- ^ Lewis AJ, Seymour CW, et al. (August 2016). "Current murine models of sepsis". Surgical Infections. 17 (4): 385–93. doi:10.1089/sur.2016.021. PMC 4960474. PMID 27305321.
- ^ Mills M, Estes MK (September 2016). "Physiologically relevant human tissue models for infectious diseases". Drug Discovery Today. 21 (9): 1540–52. doi:10.1016/j.drudis.2016.06.020. PMC 5365153. PMID 27352632.
- ^ Engber D (13 February 2013). "Septic Shock". Slate. Archived from the original on 9 April 2017.
- ^ Seok J, Warren HS, et al. (February 2013). "Genomic responses in mouse models poorly mimic human inflammatory diseases". Proceedings of the National Academy of Sciences of the United States of America. 110 (9): 3507–12. Bibcode:2013PNAS..110.3507S. doi:10.1073/pnas.1222878110. PMC 3587220. PMID 23401516.
- ^ Hazeldine J, Hampson P, et al. (2016). "The diagnostic and prognostic value of systems biology research in major traumatic and thermal injury: A review". Burns & Trauma. 4: 33. doi:10.1186/s41038-016-0059-3. PMC 5030723. PMID 27672669.
- ^ a b Torio CM, Moore BJ (1 January 2006). "National Inpatient Hospital Costs: The Most Expensive Conditions by Payer, 2013". Healthcare Cost and Utilization Project. Statistical Brief #204. Agency for Healthcare Research and Quality, National Library of Medicine. PMID 27359025. Archived from the original on 6 September 2017.
- ^ Pfuntner A, Wier LM, et al. (December 2013). "Costs for Hospital Stays in the United States, 2011". Healthcare Cost and Utilization Project. Statistical Brief #168. National Library of Medicine. PMID 24455786.
- ^ "History". Surviving Sepsis Campaign. Society of Critical Care Medicine. Archived from the original on 4 March 2014. Retrieved 24 February 2014.
- ^ Rhodes, Andrew; Evans, Laura E.; Alhazzani, Waleed; Levy, Mitchell M.; Antonelli, Massimo; Ferrer, Ricard; Kumar, Anand; Sevransky, Jonathan E.; Sprung, Charles L.; Nunnally, Mark E.; Rochwerg, Bram (2016). "Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock". Critical Care Medicine. 45 (3): 486–552. doi:10.1097/CCM.0000000000002255. ISSN 0090-3493. PMID 28098591. S2CID 52827184.
- ^ Evans, Laura; Rhodes, Andrew; Alhazzani, Waleed; Antonelli, Massimo; Coopersmith, Craig M.; French, Craig; Machado, Flávia R.; Mcintyre, Lauralyn; Ostermann, Marlies; Prescott, Hallie C.; Schorr, Christa (4 October 2021). "Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2021". Critical Care Medicine. Publish Ahead of Print (11): e1063–e1143. doi:10.1097/CCM.0000000000005337. ISSN 0090-3493. PMID 34605781. S2CID 238257608.
- ^ Sepsis Alliance. "About Us". sepsis.org. Archived from the original on 8 September 2015. Retrieved 8 October 2015.
- ^ Rozsa L, Apari P, et al. (2017). "The evolutionary logic of sepsis". Infection, Genetics and Evolution. 55: 135–41. doi:10.1016/j.meegid.2017.09.006. PMID 28899789.
- ^ Rubin R (July 2019). "Wide Interest in a Vitamin C Drug Cocktail for Sepsis Despite Lagging Evidence". JAMA. 322 (4): 291–293. doi:10.1001/jama.2019.7936. PMID 31268477. S2CID 195788169.
- ^ Lee YR, Vo K, Varughese JT (May 2021). "Benefits of combination therapy of hydrocortisone, ascorbic acid and thiamine in sepsis and septic shock: A systematic review". Nutr Health: 2601060211018371. doi:10.1177/02601060211018371. PMID 34039089. S2CID 235215735.
- ^ Somagutta, Manoj Kumar Reddy; Pormento, Maria Kezia Lourdes; Khan, Muhammad Adnan; Hamdan, Alaa; Hange, Namrata; Kc, Manish; Pagad, Sukrut; Jain, Molly Sanjay; Lingarajah, Sivasthikka; Sharma, Vishal; Kaur, Jaspreet; Emuze, Bernard; Batti, Erkan; Iloeje, Obumneme Jude (31 August 2021). "The Efficacy of vitamin C, thiamine, and corticosteroid therapy in adult sepsis patients: a systematic review and meta-analysis". Acute and Critical Care. 36 (3): 185–200. doi:10.4266/acc.2021.00108. ISSN 2586-6052. PMC 8435446. PMID 34185986.
- ^ Li YR, Zhu H (September 2021). "Vitamin C for sepsis intervention: from redox biochemistry to clinical medicine". Mol Cell Biochem. 476 (12): 4449–4460. doi:10.1007/s11010-021-04240-z. PMC 8413356. PMID 34478032.
외부 링크
| 위키미디어 커먼즈에는 셉시스와 관련된 미디어가 있다. |
- 셉시스 앳 컬리
- SIRS, Sepsis 및 Septic Shock 기준
- "Sepsis". MedlinePlus. U.S. National Library of Medicine.