화상
Burn| 화상 | |
|---|---|
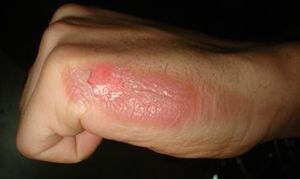 | |
| 손 2도 화상 | |
| 전문 | 피부과 중환자실, 성형외과[1] |
| 증상 | 1급: 물집[2] 없는 빨간색 2급: 물집과 통증[2] 3도: 부위가 뻣뻣하고 통증이[2] 없는 4도: 뼈와 힘줄 손실 |
| 합병증 | 감염[4] |
| 기간 | 며칠에서 몇 주까지[2] |
| 종류들 | 1도, 2도, 3도,[2] 4도 |
| 원인들 | 열, 추위, 전기, 화학 물질, 마찰, 방사선[6] |
| 위험요소 | 조리용 화재, 안전하지 않은 조리용 난로, 흡연, 알코올 중독, 위험한 작업 환경[7] |
| 치료 | 심각도에[2] 따라 다름 |
| 약물 | 진통제, 정맥주사, 파상풍 독소이드[2] |
| 빈도 | 6700만(2015년)[8] |
| 죽음 | 176,000 (2015)[9] |
화상은 피부, 또는 다른 조직의 부상의 일종으로 열, 추위, 전기, 화학 물질, 마찰 또는 자외선 복사(햇볕에 타는 것처럼)에 의해 발생한다.[6] 대부분의 화상은 뜨거운 액체(매스라고 불림), 고형분 또는 불에서 나오는 열 때문이다.[10] 남성과 여성의 비율이 비슷하지만, 근본적인 원인은 종종 다르다.[7] 일부 지역의 여성들 사이에서 위험은 개방된 조리용 화재나 안전하지 않은 조리용 난로의 사용과 관련이 있다.[7] 남성들 사이에서는 리스크가 업무 환경과 관련이 있다.[7] 알코올 중독과 흡연은 또 다른 위험 요인이다.[7] 화상은 사람간의 자해나 폭력(폭행)의 결과로도 발생할 수 있다.[7]
피상적인 피부층에만 영향을 미치는 화상은 피상적인 화상이나 1도 화상이라고 알려져 있다.[2][11] 물집 없이 빨갛게 보이고 통증은 보통 3일 정도 지속된다.[2][11] 부상이 기저 피부층 일부까지 확장되면 부분두께나 2도 화상이다.[2] 물집이 자주 생기고 종종 매우 고통스럽다.[2] 치유는 최대 8주가 소요될 수 있으며 흉터가 생길 수 있다.[2] 전신성 또는 3도 화상에서는 부상이 모든 피부 층으로 확장된다.[2] 통증이 없고 불에 탄 부위가 뻣뻣한 경우가 많다.[2] 일반적으로 치유는 저절로 일어나지 않는다.[2] 4도 화상은 근육, 힘줄, 뼈와 같은 더 깊은 조직에 추가적으로 부상을 입힌다.[2] 화상은 종종 검게 그을려 화상을 입은 부분의 손실로 이어지는 경우가 많다.[2][12]
화상은 일반적으로 예방할 수 있다.[7] 치료는 화상의 정도에 따라 다르다.[2] 피상 화상은 단순한 통증 약물로 관리할 수 있으며, 주요 화상은 특수 화상 센터에서 장기간 치료가 필요할 수 있다.[2] 수돗물로 냉각하면 통증과 손상을 줄일 수 있지만 장기간 냉각하면 체온이 낮아질 수 있다.[2][11] 부분 두께 화상은 비누와 물로 세척해야 할 수 있으며, 드레싱이 뒤따라야 한다.[2] 수포를 어떻게 관리해야 하는지는 분명하지 않지만 작으면 그대로 두고 크면 물기를 빼는 것이 아마도 합리적일 것이다.[2] 전신성 화상은 대개 피부 이식과 같은 외과적 치료가 필요하다.[2] 광범위한 화상은 모세관액 누출과 조직 부기로 인해 정맥내 액체를 다량 필요로 하는 경우가 많다.[11] 화상의 가장 흔한 합병증은 감염과 관련이 있다.[4] 파상풍 독소체는 최신 상태가 아니면 투여해야 한다.[2]
2015년에는 화재와 더위로 6700만 명의 부상자가 발생했다.[8] 이로 인해 약 290만 명의 입원과 17만 6천 명의 사망자가 발생했다.[9][13] 화상으로 인한 대부분의 사망자는 개발도상국, 특히 동남아시아에서 발생한다.[7] 큰 화상은 치명적일 수 있지만, 1960년 이후 개발된 치료법은 특히 어린이와 청소년들에게 효과가 개선되었다.[14] 미국에서는 화상 센터에 입원한 사람들 중 약 96%가 부상을 당해도 살아남는다.[15] 장기적인 결과는 화상의 크기와 영향을 받은 사람의 나이와 관련이 있다.[2]
징후 및 증상
화상의 특성은 화상의 깊이에 따라 다르다. 피상 화상은 2, 3일간 지속되는 통증을 유발하며, 그 후 며칠 동안 피부가 벗겨진다.[11][16] 더 심한 화상을 입은 사람들은 불편함을 나타내거나 고통보다는 압박을 느끼는 것을 호소할 수 있다. 전신 화상은 가벼운 접촉이나 구멍에 전혀 둔감할 수 있다.[16] 표면 화상은 전형적으로 빨간색인 반면, 심각한 화상은 분홍색, 흰색, 검은색일 수 있다.[16] 입 주변에 화상을 입거나 코 안에 있는 머리카락은 기도에 화상을 입었다는 것을 나타낼 수 있지만, 이러한 발견은 확정적이지 않다.[17] 더 걱정되는 징후는 숨쉬기 부족, 허우적거림, 그리고 질질 짜거나 헉헉거리는 것을 포함한다.[17] 가려움증은 치유 과정에서 흔히 나타나며, 성인의 90%와 거의 모든 아이들에게서 발생한다.[18] 저림이나 따끔거림은 전기 부상 후 장기간 지속될 수 있다.[19] 화상은 또한 감정적, 심리적 고통을 초래할 수 있다.[20]
| 유형[2] | 관련 레이어 | 외관 | 식감 | 센세이션 | 힐링 타임 | 예후와 합병증 | 예 |
|---|---|---|---|---|---|---|---|
| 피상적(1급 | 표피[11] | 물집[2] 없는 빨간색 | 건조하다 | 고통스럽다[2] | 5-10일[2][21] | 치유력이 좋다.[2] 햇빛을 반복적으로 쬐면 나중에 피부암에 걸릴 위험이 높아진다.[22] |  |
| 피상 부분두께(2도) | 표피(양피) 진피까지[2] 확장 | 붉은 색에 물집이 선명하게 생겼어깨끗한 물집.[2] 압박으로 번들거려.[2] | 촉촉하다[2] | 매우 고통스럽다[2] | 2-3주[2][16] | 국소 감염(세포염)은 있지만 일반적으로[16] 흉터는 없다. | |
| 깊은 부분두께(2도) | 깊은(수치) 진피까지[2] 확장 | 노란색이나 흰색. 덜 데친다. 물집이 잡힐지도 몰라.[2] | 꽤[16] 건조하다. | 압력 및 불편함[16] | 3~8주[2] | 흉터, 수축(절제 및 피부 이식이 필요할 수 있음)[16] |  |
| 풀두께(3도) | 전체 진피까지[2] 확장 | 뻣뻣하고 흰색/갈색.[2] 데치는 거 안 돼.[16] | 레더리[2] | 무통증[2] | 장기(개월) 및 불완전[2] | 흉터, 수축, 절단(조기 절개 권장)[16] |  |
| 4급 | 피부 전체로 확장되며, 기초적인 지방, 근육 및 뼈로[2] 확장 | 검정색, 에스카르로 그을림 | 건조하다 | 무통증 | 치유되지 않음; 절제가[2] 필요함 | 절단, 중대한 기능 장애, 그리고 어떤 경우에는 사망.[2] |  |
원인
화상은 열(열 관련), 화학, 전기, 방사선 등으로 분류되는 다양한 외부원인에 의해 발생한다.[23] 미국에서 화상의 가장 흔한 원인은 화재나 불꽃(44%), 메스(33%), 뜨거운 물체(9%), 전기(4%), 화학(3%)[24] 등이다. 화상 부상은 대부분 가정이나 직장(9%)[15]에서 발생하며 대부분 우발적인 것으로, 다른 사람의 폭행으로 인한 상해는 2%, 자살시도 등으로 인한 화상 부상은 1~2%로 나타났다.[20] 이러한 발생원은 [4]약 6%에서 발생하는 기도 및/또는 폐에 흡입 손상을 일으킬 수 있다.
화상 부상은 가난한 사람들 사이에서 더 흔히 발생한다.[20] 흡연과 알코올 중독은 또 다른 위험 요인이다.[10] 화재와 관련된 화상은 일반적으로 추운 기후에서 더 흔하다.[20] 개도국의 구체적인 위험요인으로는 불을 피우고 요리하거나 바닥에서[6] 요리하는 것은 물론 어린이의 발달장애, 성인의 만성질환 등이 있다.[25]
열적
미국에서는 불이나 뜨거운 액체가 화상의 가장 흔한 원인이다.[4] 사망을 초래하는 주택 화재 중 흡연은 25%, 난방 장치는 22%[6]의 원인이 된다. 부상자의 거의 절반은 화재 진압 노력 때문이다.[6] 데이는 뜨거운 액체나 가스에 의해 발생하며, 가장 일반적으로 뜨거운 음료, 목욕이나 샤워 시 고온의 수돗물, 뜨거운 식용유, 또는 증기에 노출되어 발생한다.[27] 스칼드 부상은 5세[2] 미만의 어린이들에게 가장 흔하며, 미국과 호주에서는 이 인구가 전체 화상의 약 3분의 2를 차지한다.[4] 뜨거운 물체와의 접촉은 어린이 화상의 약 20~30%의 원인이다.[4] 일반적으로 메스는 1도 또는 2도 화상이지만 특히 접촉이 길어 3도 화상도 발생할 수 있다.[28] 많은 나라에서 불꽃놀이는 휴가철에 화상의 흔한 원인이다.[29] 이것은 사춘기 남성들에게 특별한 위험이다.[30] 미국에서는 치명적이지 않은 화상 부상의 경우 <6세>의 백인 남성이 대부분이다.[31] 움켜쥐고 만지고 침을 흘리거나 쪼개지는 열화상은 화상 및 메커니즘의 가장 흔한 유형이었으며, 신체 부위는 손과 손가락이 가장 많이 충격을 받은 반면 머리/목 뒤를 이었다.[31]
케미컬
화학적 화상은 25,000개 이상의 물질에 의해 발생할 수 있으며,[2] 대부분은 강한 염기(55%)나 강한 산(26%)[32]이다. 대부분의 화학적 화상 사망은 섭취에 부수적인 것이다.[2] 일반적인 작용제로는 화장실 청소기에서 발견되는 황산, 표백제에서 발견되는 차아염소산나트륨, 페인트 제거제에서 발견되는 할로겐화 탄화수소 등이 있다.[2] 불산은 특히 깊은 화상을 유발할 수 있으며, 노출 후 얼마 전까지 증상이 나타나지 않을 수 있다.[33] 포름산은 적혈구의 상당수를 파괴시킬 수 있다.[17]
전기적
전기 화상 또는 부상은 고전압(1000볼트 이상), 저전압(1000볼트 미만) 또는 전호에 보조되는 플래시 화상으로 분류된다.[2] 어린이 전기화상의 가장 흔한 원인은 전기 코드(60%)가 그 뒤를 이었고, 전기 콘센트(14%)가 그 뒤를 이었다.[4][34] 번개는 또한 전기 화상의 원인이 될 수 있다.[35] 타격을 받는 위험요인으로는 등산, 골프, 필드 스포츠 등 야외활동 참여, 야외활동 등이 있다.[19] 낙뢰로 인한 사망률은 [19]약 10%이다.
전기 부상은 주로 화상의 원인이 되지만, 둔기 외상이나 근육 수축에 의해 2차적으로 골절이나 탈구를 일으킬 수도 있다.[19] 고압 부상의 경우 대부분 내부적으로 손상이 발생할 수 있으므로 피부 검사만으로는 부상 정도를 판단할 수 없다.[19] 저전압 또는 고전압과 접촉하면 심장 부정맥이나 심장 마비가 발생할 수 있다.[19]
방사선
방사선 화상은 자외선(태양, 태닝 부스 또는 아크 용접 등)에 장기간 노출되거나 전리방사선(방사선 치료, X선 또는 방사성 낙진 등)에 의해 발생할 수 있다.[36] 태양 노출은 방사선 화상의 가장 흔한 원인과 피상 화상의 가장 흔한 원인이다.[37] 사람들이 피부 타입에 따라 얼마나 쉽게 햇볕에 타는지는 상당한 차이가 있다.[38] 전리방사선에 의한 피부 효과는 해당 부위에 노출되는 양에 따라 달라지는데, 탈모는 3 Gy 이후, 홍조는 10 Gy 이후, 젖은 피부는 20 Gy 이후, 괴사는 30 Gy 이후에 나타난다.[39] 만약 그것이 발생한다면, 붉은 색은 노출 후 어느 정도까지 나타나지 않을 수 있다.[39] 방사선 화상은 다른 화상과 동일하게 치료된다.[39] 극초단파 화상은 극초단파로 인한 열가열을 통해 발생한다.[40] 2초 정도의 짧은 노출은 부상을 초래할 수 있지만, 전체적으로 이것은 드문 일이다.[40]
비우발적
메스나 화상으로 입원한 환자 중 3~10%가 폭행으로 입원한 것으로 나타났다.[41] 이유로는 아동학대, 개인분쟁, 배우자학대, 노인학대, 사업분쟁 등이 있다.[41] 몰입 부상 또는 몰입 탈진은 아동 학대를 나타낼 수 있다.[28] 사지, 또는 때로는 엉덩이가 뜨거운 물 표면 아래에 있을 때 생긴다.[28] 그것은 전형적으로 날카로운 위쪽 테두리를 생산하고 종종 대칭적이며,[28] "소크 화상", "유철 화상" 또는 "제브라 스트라이프"로 알려져 있다. 이 곳에서 접히는 부분이 특정 부위를 태우는 것을 막았다.[42] 고의적인 담배 화상은 얼굴이나 손발 등에 가장 많이 나타난다.[42] 잠재적인 남용에 대한 다른 고위험 징후로는 원주 화상, 튀김 자국 없음, 균일한 깊이의 화상, 그리고 다른 무시 또는 남용 징후와의 연관성이 있다.[43]
가정폭력의 한 형태인 신부 연소는 인도와 같은 일부 문화권에서 일어나는데, 인도에서는 남편이나 그의 가족이 불충분한 지참금으로 여기는 것에 대한 보복으로 여성들이 화상을 입었다.[44][45] 파키스탄에서 산성화상은 의도적인 화상의 13%를 차지하며, 가정폭력과 관련 있는 경우가 많다.[43] 자기희생(불에 불을 지르는 것)은 세계 각지에서 항의의 한 형태로도 쓰인다.[20]
병리학
44 °C(111 °F) 이상의 온도에서 단백질은 3차원 형상을 잃고 분해되기 시작한다.[46] 이것은 세포와 조직의 손상을 초래한다.[2] 화상의 직접적인 건강 영향은 피부의 정상적인 기능을 방해하는 부차적인 것이다.[2] 피부 감각의 흐트러짐, 증발에 의한 수분 손실을 예방하는 능력, 체온 조절 능력 등이 그것이다.[2] 세포막의 붕괴는 세포가 세포 밖의 공간에 칼륨을 잃고 물과 나트륨을 차지하게 한다.[2]
큰 화상(전체 신체 표면적의 30% 이상)에서는 상당한 염증 반응이 나타난다.[47] 이것은 모세혈관에서 액체의 누출을 증가시키고,[17] 그에 따른 조직 부종을 초래한다.[2] 이로 인해 전체 혈량 손실이 발생하며, 나머지 혈액은 혈장 손실이 유의하여 혈중 농도가 높아진다.[2] 신장이나 위장관과 같은 장기로의 혈액 흐름이 좋지 않으면 신장 기능 저하와 위궤양을 초래할 수 있다.[48]
카테콜아민과 코티솔의 증가된 수치는 수 년 동안 지속될 수 있는 과메타볼릭 상태를 유발할 수 있다.[47] 이것은 심박출량 증가, 신진대사, 빠른 심장박동수, 그리고 면역기능 저하와 관련이 있다.[47]
진단
화상은 깊이, 부상 메커니즘, 범위 및 관련 부상에 따라 분류할 수 있다. 가장 일반적으로 사용되는 분류는 부상의 깊이에 기초한다. 화상 깊이는 보통 검사를 통해 결정되지만 생검도 사용할 수 있다.[2] 한 번의 검사로 화상의 깊이를 정확히 파악하기 어려울 수 있으며, 며칠에 걸쳐 반복적인 검사가 필요할 수도 있다.[17] 머리가 아프거나 어지럽고 화재 관련 화상이 있는 경우 일산화탄소 중독을 고려해야 한다.[49] 청산가리 중독도 고려해야 한다.[17]
크기
화상의 크기는 부분적 두께 또는 전체 두께 화상의 영향을 받는 전체 신체 표면 면적(TBSA)의 백분율로 측정된다.[2] 색상이 붉을 뿐 물집이 생기지 않는 1도 화상은 이 추정치에 포함되지 않는다.[2] 대부분의 화상(70%)은 TBSA의 10% 미만을 포함한다.[4]
Nines의 월리스 법칙, 룬드 및 브라우더 차트, 사람의 손바닥 크기에 따른 추정 등 TBSA를 결정하는 방법에는 여러 가지가 있다.[11] 네인의 법칙은 기억하기 쉬우나 16세 이상의 사람들에게만 정확하다.[11] 보다 정확한 추정치는 룬드와 브라우더 차트를 사용하여 만들 수 있는데, 이 차트는 성인과 어린이의 신체 부위의 다른 비율을 고려한다.[11] 사람의 손도장 크기(야자, 손가락 포함)는 TBSA의 약 1%이다.[11]
심각도
| 마이너 | 중간 | 메이저 |
|---|---|---|
| 성인 < 10% TBSA> | 성인 10~20% TBSA | 성인 20퍼센트 TBSA |
| 청년 또는 노인 < 5% TBSA> | 청년 또는 노인 5~10% TBSA | 젊은 또는 노인 10퍼센트 TBSA |
| <2% 완전두께 연소율 | 2 ~ 5% 전체 두께 화상 | >5% 완전두께 화상 |
| 고전압 부상 | 고전압 연소 | |
| 흡입 손상 가능성 | 알려진 흡입 손상 | |
| 원주 화상 | 얼굴, 관절, 손 또는 발에 대한 상당한 화상 | |
| 기타 건강 문제 | 관련 부상 |
미국 화상 협회는 전문적인 화상 장치에 대한 의뢰의 필요성을 판단하기 위해 분류 체계를 고안했다. 이 제도 하에서는 화상은 중, 중, 경으로 분류할 수 있다. 이는 영향을 받는 전체 신체 표면적, 특정 해부학적 영역의 관여, 사람의 나이 및 관련 부상 등 여러 요인을 기준으로 평가된다.[49] 경미한 화상은 일반적으로 가정에서 관리할 수 있고, 적당한 화상은 병원에서 관리하는 경우가 많으며, 큰 화상은 화상센터가 관리한다.[49] 심각한 화상 부상은 가장 파괴적인 외상 형태 중 하나이다.[50] 화상 치료의 개선에도 불구하고, 환자들은 부상 후 3년 동안 고통을 겪을 수 있다. [51]
예방
역사적으로, 전체 화상의 약 절반은 예방이 가능하다고 여겨졌다.[6] 화상 예방 프로그램은 심각한 화상 발생률을 현저히 감소시켰다.[46] 예방조치로는 온수온도 제한, 화재경보기, 스프링클러 시스템, 적절한 건물 건설, 내화성 의류 등이 있다.[6] 전문가들은 온수기를 48.8°C(119.8°F) 이하로 설정할 것을 권장한다.[4] 메스를 예방하기 위한 다른 조치로는 온도계를 사용하여 욕조 수온을 측정하고 난로에 가드를 뿌리는 것이 있다.[46] 불꽃놀이의 규제 효과가 불분명하지만, 어린이에 대한 불꽃놀이 판매 제한 등 권고와 함께 잠정적인 수혜[52] 증거가 있다.[4]
관리
소생술은 사람의 기도, 호흡, 순환에 대한 평가와 안정으로부터 시작된다.[11] 흡입 부상이 의심되는 경우 조기 삽관이 필요할 수 있다.[17] 이것은 화상의 상처 자체에 대한 관리가 뒤따른다. 광범위한 화상을 입은 사람들은 병원에 도착할 때까지 깨끗한 시트에 싸여 있을 수 있다.[17] 화상 부상은 감염되기 쉬운 만큼 최근 5년 내 개인에게 예방접종을 하지 않은 경우 파상풍 부스터 주사를 맞아야 한다.[53] 미국에서는 응급실에 있는 화상의 95%가 치료와 퇴원, 5%는 병원 입원이 필요하다.[20] 큰 화상을 입었을 때, 일찍 먹이를 주는 것이 중요하다.[47] 단백질 섭취량도 늘려야 하고 미량 원소와 비타민이 필요한 경우가 많다.[54] 고압산소는 전통적인 치료 외에 유용할 수 있다.[55]
정맥 유체
조직 관류가 나쁜 경우에는 동위원소 결정 용액의 용액을 사용해야 한다.[11] TBSA 화상이 10~20% 이상인 아동과 TBSA 화상이 15% 이상인 성인의 경우 공식 유체 소생 및 모니터링을 따라야 한다.[11][56][57] 이것은 가능하면 TBSA 25% 이상의 화상을 입은 환자에서 병원 전으로 시작해야 한다.[56] 파크랜드 공식은 첫 24시간 동안 필요한 정맥주유량을 결정하는 데 도움이 될 수 있다. 이 공식은 영향을 받은 개인의 TBSA와 몸무게에 기초한다. 액의 절반은 처음 8시간 동안 투여되고 나머지는 이후 16시간 동안 투여된다. 시간은 화상이 발생한 시점부터 계산되는 것이지, 유체 소생술을 시작한 시점부터 계산되는 것은 아니다. 아이들은 포도당을 포함한 추가적인 유지 수액을 필요로 한다.[17] 게다가, 흡입 부상이 있는 사람들은 더 많은 액체를 필요로 한다.[58] 부적절한 유체 소생술은 문제를 일으킬 수 있지만, 과소비는 또한 해로울 수 있다.[59] 이 공식은 안내서에 불과하며, 성인의 경우 30 mL/h 또는 어린이의 경우 1 mL/kg 이하의 비뇨기 출력에 이상적인 맞춤 주입과 60 mmHg 이상의 평균 동맥압에 대한 주입이다.[17]
젖을 뗀 링거의 용액을 사용하는 경우가 많지만 일반 식염수보다 우수하다는 증거는 없다.[11] 결정체 액체는 콜로이드 액만큼 잘 나타나며 콜로이드도 비싸기 때문에 권장하지 않는다.[60][61] 수혈이 필요한 경우는 드물다.[2] 일반적으로 합병증의 관련 위험으로 인해 헤모글로빈 수치가 60-80 g/L(6-8 g/dL)[62] 미만으로 떨어지는 경우에만 권장된다.[17] 필요한 경우 화상 피부를 통해 정맥 카테터를 삽입하거나 정맥 내 주입을 사용할 수 있다.[17]
상처관리
조기 냉각(화상 30분 이내)은 화상 깊이와 통증을 줄여주지만 과냉은 저체온증을 유발할 수 있으므로 주의해야 한다.[2][11] 얼음물은 추가 부상의 원인이 될 수 있으므로 냉수 10–25 °C(50.0–77.0 °F)를 사용하여 수행해야 한다.[11][46] 화학적 화상은 광범위한 관개를 필요로 할 수 있다.[2] 비누와 물로 세척하는 것, 죽은 조직의 제거, 드레싱의 적용은 상처 관리의 중요한 측면이다. 만약 온전한 물집이 존재한다면, 어떻게 해야 하는지는 명확하지 않다. 몇몇 잠정적인 증거는 그것들을 그대로 놔두었다는 것을 뒷받침한다. 2도 화상은 이틀 후에 다시 평가해야 한다.[46]
1, 2도 화상의 관리에 있어 어떤 드레싱 타입을 사용할지 판단할 수 있는 품질의 증거가 거의 존재하지 않는다.[63] 드레싱 없이 1도 화상을 관리하는 것이 합리적이다.[46] 국소 항생제가 권장되는 경우가 많지만, 항생제의 사용을 뒷받침할 증거는 거의 없다.[64][65] 실버 설파디아진(항생물질의 일종)은 치유시간이 길어질 가능성이 있어 권장하지 않는다.[63][66] 은이나[67] 음압 상처 요법을 포함한 드레싱의 사용을 뒷받침할 증거가 불충분하다.[68] 실버 설파디아진은 힐링과 관련하여 폼 드레싱을 함유한 실버와 다르지 않은 것으로 보인다.[69]
약물
화상은 매우 고통스러울 수 있으며 통증 관리를 위해 여러 가지 다른 옵션이 사용될 수 있다. 여기에는 간단한 진통제(이부프로펜, 아세타미노펜 등)와 모르핀과 같은 오피오이드가 포함된다. 벤조디아제핀은 진통제 외에 불안감을 돕기 위해 사용될 수 있다.[46] 치료 과정 중에 항히스타민제, 마사지 또는 경피신경 자극이 가려움증을 치료하는데 사용될 수 있다.[18] 그러나 항히스타민제는 20%의 사람들에게만 이 목적에 효과적이다.[70] 가바펜틴의[18] 사용을 지지하는 잠정적인 증거가 있으며 항히스타민제로 개선되지 않는 사람들에게는 가바펜틴의 사용이 합리적일 수 있다.[71] 정맥주사 리도카인은 통증을 권고하기 전에 더 많은 연구가 필요하다.[72]
심한 화상을 입은 사람에게는 수술 전 정맥내 항생제(>60% TBSA)가 권장된다.[73] 2008년[update] 현재 지침에서는 항생제 내성과[64] 곰팡이 감염의 위험 증가에 대한 우려 때문에 일반적인 사용을 권장하지 않는다.[17] 그러나 잠정적인 증거는 그들이 크고 심각한 화상을 입은 사람들의 생존율을 향상시킬 수 있다는 것을 보여준다.[64] 에리스트로포이에틴은 화상환자의 빈혈을 예방하거나 치료하는데 효과가 없는 것으로 밝혀졌다.[17] 불산염으로 인한 화상의 경우 글루콘산칼슘은 특정 해독제로서 정맥 또는 국소적으로 사용될 수 있다.[33] 체내 40% 이상이 포함된 화상환자의 재조합형 인간성장호르몬(rhGH)은 사망위험에 영향을 주지 않고 치유를 빠르게 하는 것으로 나타났다.[74] 스테로이드제의 사용은 불명확한 증거다.[75]
수술
피부 이식물이나 플랩(일반적으로 작은 전체 두께 화상 이상의 상처)으로 외과적 봉합이 필요한 상처는 가능한 한 빨리 처리해야 한다.[76] 팔다리나 가슴의 원주 화상은 절개술로 알려진 피부의 긴급한 외과적 분비가 필요할 수 있다.[77] 이것은 원위순환 또는 환기 문제를 치료하거나 예방하기 위해 행해진다.[77] 목 화상이나 자릿수 화상 등에 유용할지는 불확실하다.[77] 전기 화상에는 근막염이 필요할 수 있다.[77]
피부 이식술은 동물(인공 기증자 또는 돼지) 피부에서 파생되거나 합성된 임시 피부 대체물을 포함할 수 있다. 그것들은 상처 부위를 드레싱으로 덮는 데 사용되어 감염과 유체 손실을 방지하지만, 결국 제거되어야 할 것이다. 그 대신에, 인간의 피부는 거부반응 없이 영구히 켜져 있도록 치료될 수 있다.[78]
인의 입자를 시각화하여 제거하는데 황산 구리를 사용하는 것이 인의 화상으로 인한 상처 치유에 도움이 된다는 증거는 없다. 한편 황산동이를 혈액순환에 흡수하는 것은 해로울 수 있다.[79]
대체의학
꿀은 예로부터 상처 치유를 돕기 위해 사용되어 왔으며 1, 2도 화상에도 도움이 될 수 있다.[80] 꿀이 부분적인 두께 화상 치료에 도움이 된다는 적당한 증거가 있다.[81][82] 알로에 베라에 대한 증거는 질이 나쁘다.[83] 통증을 줄이는 데 도움이 될 [21]수 있고 2007년의 검토 결과 치유 시간이 개선되었다는 잠정적인 증거가 발견되었지만,[84] 2012년의 후속 검토에서는 은색 설파디아진보다 낫다는 것을 발견하지 못했다.[83] 화상의 경우 식물을 사용하는 경우 무작위로 통제된 실험이 세 번뿐이었고, 알로에 베라와 오트밀에 대해서는 두 번 있었다.[85]
비타민 E가 켈로이드나 흉터에 도움이 된다는 증거는 거의 없다.[86] 버터는 권장하지 않는다.[87] 저소득 국가에서는 화상이 전통의학으로 3분의 1까지 치료되는데, 여기에는 달걀, 진흙, 잎, 소똥 등의 응용이 포함될 수 있다.[25] 경우에 따라서는 재원이 부족하고 가용성이 없어 수술 관리가 제한되기도 한다.[25] 절차적 고통과 불안을 줄이기 위해 약물 외에 사용될 수 있는 많은 다른 방법들이 있다: 가상 현실 치료, 최면술, 그리고 주의 산만 기법과 같은 행동적 접근법이다.[71]
환자지원
화상 환자는 생리적, 심리적 지지와 보살핌이 필요하다. 호흡기 장애, 패혈증, 다기관 시스템 장애는 입원한 화상 환자들에게 흔히 나타난다. 저체온증을 예방하고 체온을 정상으로 유지하기 위해서는 화상 부상의 20% 이상 화상 환자를 온도가 섭씨 30도 이상인 환경에 두어야 한다.[88][better source needed]
화상 환자의 신진대사는 전신 공정과 급속 지방산 기질 순환으로 정상 속도보다 높은 속도로 진행되는데, 이는 에너지, 영양소, 항산화제의 적절한 공급으로 대응할 수 있다. 감염, 회복시간, 비감염성 합병증, 입원, 장기손상, 사망률의 위험을 줄이기 위해 소생 후 하루의 장내사료가 필요하다. 혈당 수치를 조절하는 것은 간 기능과 생존에 영향을 미칠 수 있다.
혈전증 위험이 높고 최대 인공호흡기 사용으로 해결되지 않는 급성호흡기조난증후군(ARDS)도 흔한 합병증이다. 흉터는 화상 부상의 장기적인 후유증이다. 화재사고 후폭풍에 대처하기 위해서는 심리적인 지원이 필요한 반면 화상전문가와 상담하는 피부 등 신체구조에 흉터와 장기적 손상을 예방하고 감염 예방, 영양식품 섭취, 조기·적극적 재활, 압박복 착용 등이 권장된다.
예후
| TBSA | 사망률 |
|---|---|
| 0–9% | 0.6% |
| 10–19% | 2.9% |
| 20–29% | 8.6% |
| 30–39% | 16% |
| 40–49% | 25% |
| 50–59% | 37% |
| 60–69% | 43% |
| 70–79% | 57% |
| 80–89% | 73% |
| 90–100% | 85% |
| 흡입 | 23% |
더 큰 화상을 입은 사람, 더 나이가 많은 사람, 그리고 여성에게서 예후가 더 나쁘다.[2] 연기 흡입 부상, 긴 골절과 같은 다른 심각한 부상, 심각한 동반 질환(심장 질환, 당뇨병, 정신 질환, 자살 의도)의 존재도 예후에 영향을 미친다.[2] 평균적으로, 미국에 화상으로 인정된 사람들 중 4%가 사망하고,[4] 개인들의 결과는 화상의 정도에 따라 달라진다. 예를 들어, 화상 부위가 10% 미만인 입원자는 사망률이 1% 미만인 반면, 90% 이상인 입원자는 사망률이 85%[89]에 달했다. 아프가니스탄에서는 TBSA 화상이 60%를 넘는 사람들이 좀처럼 살아남지 못한다.[4] 보크 점수는 역사적으로 주요 화상의 예후를 결정하는 데 사용되어 왔다. 하지만, 향상된 관리로, 더 이상 그리 정확하지 않다.[17] 사람의 연령에 화상 크기(% TBSA)를 더하고, 사망 위험과 다소 동등한 수준으로 가져가서 점수를 결정한다.[17] 2013년 화상으로 120만 년의 장해가 발생했고, 1230만 년의 장해가 조정되었다.[13]
합병증
감염이 가장 흔한 가운데 여러 합병증이 발생할 수 있다.[4] 빈도수 순으로 폐렴, 셀룰러염, 요로감염, 호흡부전 등이 있다.[4] 감염 위험요인으로는 TBSA 30% 이상 화상, 전신두통 화상, 극한의 나이(젊거나 나이가 많거나 많음), 다리나 심막과 관련된 화상 등이 있다.[90] 폐렴은 특히 흡입부상을 입은 사람들에게서 흔히 발생한다.[17]
빈혈은 TBSA 10% 이상의 완전두께 화상에 2차적으로 발생하는 것이 일반적이다.[11] 전기화상은 근육파괴로 인해 구획증후군이나 횡문근융해증을 일으킬 수 있다.[17] 다리의 정맥에 혈전이 생기는 경우는 6~25% 정도로 추정된다.[17] 큰 화상을 입은 후에도 몇 년 동안 지속될 수 있는 쌍곡선 상태는 골밀도의 감소와 근육량의 손실을 초래할 수 있다.[47] 켈로이드는 특히 젊고 피부가 검은 사람들에게서 화상 이후에 형성될 수 있다.[86] 화상을 입은 후에, 아이들은 상당한 정신적 외상을 입고 외상 후 스트레스 장애를 경험할 수 있다.[91] 흉터는 또한 신체 이미지에 장애를 일으킬 수 있다.[91] 개발도상국에서는 심각한 화상을 입으면 사회적 고립, 극심한 빈곤, 아동 유기를 초래할 수 있다.[20]
역학
2015년 화재와 더위로 6700만 명의 부상자가 발생했다.[8] 이로 인해 약 290만 명의 입원과 238,000명의 사망자가 발생했다.[13] 이는 1990년 30만 명의 사망자에서 줄어든 것이다.[93] 이로 인해 자동차 충돌, 추락, 폭력에 이어 4번째로 부상자가 많다.[20] 화상의 약 90%가 개발도상국에서 발생한다.[20] 이것은 부분적으로 과밀과 안전하지 않은 요리 상황에 기인한다.[20] 전체적으로 치명적인 화상의 거의 60%가 동남아시아에서 발생하며, 10만 명당 11.6의 비율을 보이고 있다.[4] 사망 화상은 1990년 28만 건에서 2015년 17만6000건으로 바뀌었다.[94][9]
선진국에서는 성인 남성이 화상으로 인한 여성 사망률의 2배에 이른다. 이것은 아마도 그들의 더 높은 위험 직업과 더 큰 위험 감수 활동 때문일 것이다. 그러나 개발도상국의 많은 나라에서는 여성이 남성보다 두 배 더 위험하다. 이것은 종종 부엌에서의 사고나 가정 폭력과 관련이 있다.[20] 어린이의 경우, 화상으로 인한 사망은 선진국에 비해 개발 도상국의 10배 이상의 비율로 발생한다.[20] 전반적으로, 어린이들에게 그것은 사망의 15대 주요 원인 중 하나이다.[6] 1980년대부터 2004년까지, 많은 나라들은 일반적으로 치명적인 화상과 화상의 비율이 감소해왔다.[20]
선진국
미국에서는 매년 약 50만 명의 화상 부상이 치료를 받고 있다.[46] 그들은 2008년에 약 3,300명의 사망자를 냈다.[6] 대부분의 화상(70%)과 화상으로 인한 사망자는 남성에게서 발생한다.[2][15] 화재 화상의 가장 높은 발생률은 18-35세, 가장 높은 발생률은 5세 미만의 어린이와 65세 이상의 성인에서 발생한다.[2] 전기 화상으로 매년 약 1,000명이 사망한다.[95] 번개는 1년에 약 60명의 사망자를 낸다.[19] 유럽에서, 의도적인 화상은 중년 남성들에게 가장 흔하게 발생한다.[41]
개도국
인도에서는 매년 약 70만에서 80만 명의 사람들이 심각한 화상을 입지만, 전문의 화상 부위는 극소수다.[96] 가장 높은 비율은 16-35세의 여성에게서 발생한다.[96] 이 높은 비율의 일부는 인도의 전형적인 안전하지 않은 부엌과 헐렁한 옷과 관련이 있다.[96] 인도 전체 화상의 3분의 1은 의류가 화염에 휩싸여 불이 붙기 때문인 것으로 추정된다.[97] 의도적인 화상은 또한 흔한 원인이며 가정 폭력과 자해에 부수적으로 젊은 여성들에게서 높은 비율로 발생한다.[20][41]
역사
3500여 년 전의 동굴 벽화는 문서 화상과 그 관리.[14] 이집트 최초의 화상 치료 기록은 남자아이의 어머니로부터 얻은 우유로 만든 드레싱을 기술하고 있으며,[98] 기원전 1500년 에드윈 스미스 파피루스는 꿀을 이용한 치료법과 수지의 염주를 기술하고 있다.[14] 기원전 600년으로 기록된 중국인에 의한 찻잎 사용, 기원전 400년으로 기록된 히포크라테스에 의한 돼지 지방과 식초 사용, 100년으로 기록된 켈소스에 의한 포도주와 몰약 사용 등 많은 다른 치료법이 여러 시대에 걸쳐 사용되어 왔다.[14] 프랑스 이발사인 암브로이즈 파레는 1500년대에 화상의 정도를 다르게 묘사했다.[99] 기욤 뒤푸트렌은 1832년에 이 학위들을 6개의 다른 영역으로 확장시켰다.[14][100]
화상을 치료하는 첫 번째 병원은 1843년 영국 런던에서 문을 열었고, 현대 화상 치료의 발전은 1800년대 후반에서 1900년대 초반에 시작되었다.[14][99] 제1차 세계 대전 동안 헨리 D. 다킨과 알렉시스 카렐은 차아염소산나트륨 용액을 이용해 화상 및 상처의 세척과 소독을 위한 표준을 개발, 사망률을 크게 낮췄다.[14] 1940년대에는 조기 절제술과 피부 이식술의 중요성이 인정되었고, 동시에 이를 지도할 수 있는 유체 소생술과 조제법이 개발되었다.[14] 1970년대에 연구자들은 큰 화상을 입은 후에 나타나는 쌍곡선 상태의 중요성을 입증했다.[14]
참고 항목
참조
- ^ "Burns - British Association of Plastic Reconstructive and Aesthetic Surgeons". BAPRAS.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq ar as at au av aw ax ay az ba bb bc bd be bf bg bh bi bj bk bl bm bn bo bp Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. pp. 1374–1386. ISBN 978-0-07-148480-0.
- ^ Singer A (June 2007). "Management of local burn wounds in the ED". The American Journal of Emergency Medicine. 25 (6): 666–671. doi:10.1016/j.ajem.2006.12.008. PMID 17606093.
- ^ a b c d e f g h i j k l m n o Herndon D, ed. (2012). "Chapter 3: Epidemiological, Demographic, and Outcome Characteristics of Burn Injury". Total burn care (4th ed.). Edinburgh: Saunders. p. 23. ISBN 978-1-4377-2786-9.
- ^ Singer A (June 2007). "Management of local burn wounds in the ED". The American Journal of Emergency Medicine. 25 (6): 666–671. doi:10.1016/j.ajem.2006.12.008. PMID 17606093.
- ^ a b c d e f g h i Herndon D, ed. (2012). "Chapter 4: Prevention of Burn Injuries". Total burn care (4th ed.). Edinburgh: Saunders. p. 46. ISBN 978-1-4377-2786-9.
- ^ a b c d e f g h "Burns". World Health Organization. September 2016. Archived from the original on 21 July 2017. Retrieved 1 August 2017.
- ^ a b c Vos T, Allen C, Arora M, Barber RM, Bhutta ZA, Brown A, et al. (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ^ a b c Wang H, Naghavi M, Allen C, Barber R, Bhutta Z, Carter A, et al. (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ^ a b "Burns Fact sheet N°365". WHO. April 2014. Archived from the original on 10 November 2015. Retrieved 3 March 2016.
- ^ a b c d e f g h i j k l m n o p q Granger J (January 2009). "An Evidence-Based Approach to Pediatric Burns". Pediatric Emergency Medicine Practice. 6 (1). Archived from the original on 17 October 2013.
- ^ Ferri, Fred F. (2012). Ferri's netter patient advisor (2nd ed.). Philadelphia, PA: Saunders. p. 235. ISBN 9781455728268. Archived from the original on 21 December 2016.
- ^ a b c Haagsma JA, Graetz N, Bolliger I, Naghavi M, Higashi H, Mullany EC, et al. (February 2016). "The global burden of injury: incidence, mortality, disability-adjusted life years and time trends from the Global Burden of Disease study 2013". Injury Prevention. 22 (1): 3–18. doi:10.1136/injuryprev-2015-041616. PMC 4752630. PMID 26635210.
- ^ a b c d e f g h i Herndon D, ed. (2012). "Chapter 1: A Brief History of Acute Burn Care Management". Total burn care (4th ed.). Edinburgh: Saunders. p. 1. ISBN 978-1-4377-2786-9.
- ^ a b c "Burn Incidence and Treatment in the United States: 2012 Fact Sheet". American Burn Association. 2012. Archived from the original on 21 February 2013. Retrieved 20 April 2013.
- ^ a b c d e f g h i j Herndon D, ed. (2012). "Chapter 10: Evaluation of the burn wound: management decisions". Total burn care (4th ed.). Edinburgh: Saunders. p. 127. ISBN 978-1-4377-2786-9.
- ^ a b c d e f g h i j k l m n o p q r s Brunicardi C (2010). "Chapter 8: Burns". Schwartz's principles of surgery (9th ed.). New York: McGraw-Hill, Medical Pub. Division. ISBN 978-0-07-154769-7.
- ^ a b c Goutos I, Dziewulski P, Richardson PM (March–April 2009). "Pruritus in burns: review article". Journal of Burn Care & Research. 30 (2): 221–8. doi:10.1097/BCR.0b013e318198a2fa. PMID 19165110. S2CID 3679902.
- ^ a b c d e f g Marx J (2010). "Chapter 140: Electrical and Lightning Injuries". Rosen's emergency medicine : concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 978-0-323-05472-0.
- ^ a b c d e f g h i j k l m n Peck MD (November 2011). "Epidemiology of burns throughout the world. Part I: Distribution and risk factors". Burns. 37 (7): 1087–100. doi:10.1016/j.burns.2011.06.005. PMID 21802856.
- ^ a b Lloyd EC, Rodgers BC, Michener M, Williams MS (January 2012). "Outpatient burns: prevention and care". American Family Physician. 85 (1): 25–32. PMID 22230304.
- ^ Buttaro T (2012). Primary Care: A Collaborative Practice. Elsevier Health Sciences. p. 236. ISBN 978-0-323-07585-5. Archived from the original on 13 May 2016.
- ^ Rosdahl CB, Kowalski MT (2008). Textbook of basic nursing (9th ed.). Philadelphia: Lippincott Williams & Wilkins. p. 1109. ISBN 978-0-7817-6521-3. Archived from the original on 12 May 2016.
- ^ 국립 화상 기록 보관소 페이지 i
- ^ a b c Forjuoh SN (August 2006). "Burns in low- and middle-income countries: a review of available literature on descriptive epidemiology, risk factors, treatment, and prevention". Burns. 32 (5): 529–37. doi:10.1016/j.burns.2006.04.002. PMID 16777340.
- ^ "Fire death rates". Our World in Data. Retrieved 17 November 2019.
- ^ Eisen S, Murphy C (2009). Murphy C, Gardiner M, Eisen S (eds.). Training in paediatrics : the essential curriculum. Oxford: Oxford University Press. p. 36. ISBN 978-0-19-922773-0. Archived from the original on 25 April 2016.
- ^ a b c d Maguire S, Moynihan S, Mann M, Potokar T, Kemp AM (December 2008). "A systematic review of the features that indicate intentional scalds in children". Burns. 34 (8): 1072–81. doi:10.1016/j.burns.2008.02.011. PMID 18538478.
- ^ Peden M (2008). World report on child injury prevention. Geneva, Switzerland: World Health Organization. p. 86. ISBN 978-92-4-156357-4. Archived from the original on 24 April 2016.
- ^ World Health Organization. "World report on child injury prevention" (PDF). Archived (PDF) from the original on May 2008.
- ^ a b Mitchell M, Kistamgari S, Chounthirath T, McKenzie LB, Smith GA (January 2020). "Children Younger Than 18 Years Treated for Nonfatal Burns in US Emergency Departments". Clinical Pediatrics. 59 (1): 34–44. doi:10.1177/0009922819884568. PMID 31672059. S2CID 207816299.
- ^ Hardwicke J, Hunter T, Staruch R, Moiemen N (May 2012). "Chemical burns--an historical comparison and review of the literature". Burns. 38 (3): 383–7. doi:10.1016/j.burns.2011.09.014. PMID 22037150.
- ^ a b Makarovsky I, Markel G, Dushnitsky T, Eisenkraft A (May 2008). "Hydrogen fluoride--the protoplasmic poison". The Israel Medical Association Journal. 10 (5): 381–5. PMID 18605366.
- ^ Nasoori, A.; Hoomand, R. (2017). "Maggot debridement therapy for an electrical burn injury with instructions for the use of Lucilia sericata larvae". Journal of Wound Care. 26 (12): 734–741. doi:10.12968/jowc.2017.26.12.734. PMID 29244970.
- ^ Edlich RF, Farinholt HM, Winters KL, Britt LD, Long WB (2005). "Modern concepts of treatment and prevention of lightning injuries". Journal of Long-Term Effects of Medical Implants. 15 (2): 185–96. doi:10.1615/jlongtermeffmedimplants.v15.i2.60. PMID 15777170.
- ^ Prahlow J (2010). Forensic pathology for police, death investigators, and forensic scientists. Totowa, N.J.: Humana. p. 485. ISBN 978-1-59745-404-9. Archived from the original on 20 May 2016.
- ^ Kearns RD, Cairns CB, Holmes JH, Rich PB, Cairns BA (January 2013). "Thermal burn care: a review of best practices. What should prehospital providers do for these patients?". EMS World. 42 (1): 43–51. PMID 23393776.
- ^ Balk SJ (March 2011). "Ultraviolet radiation: a hazard to children and adolescents". Pediatrics. 127 (3): e791-817. doi:10.1542/peds.2010-3502. PMID 21357345.
- ^ a b c Marx J (2010). "Chapter 144: Radiation Injuries". Rosen's emergency medicine : concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 978-0-323-05472-0.
- ^ a b Krieger J (2001). Clinical environmental health and toxic exposures (2nd ed.). Philadelphia, Pa. [u.a.]: Lippincott Williams & Wilkins. p. 205. ISBN 978-0-683-08027-8. Archived from the original on 5 May 2016.
- ^ a b c d Peck MD (August 2012). "Epidemiology of burns throughout the World. Part II: intentional burns in adults". Burns. 38 (5): 630–7. doi:10.1016/j.burns.2011.12.028. PMID 22325849.
- ^ a b Gondim RM, Muñoz DR, Petri V (June 2011). "Child abuse: skin markers and differential diagnosis". Anais Brasileiros de Dermatologia. 86 (3): 527–36. doi:10.1590/S0365-05962011000300015. PMID 21738970.
- ^ a b Herndon D, ed. (2012). "Chapter 61: Intential burn injuries". Total burn care (4th ed.). Edinburgh: Saunders. pp. 689–698. ISBN 978-1-4377-2786-9.
- ^ Jutla RK, Heimbach D (March–April 2004). "Love burns: An essay about bride burning in India". The Journal of Burn Care & Rehabilitation. 25 (2): 165–70. doi:10.1097/01.bcr.0000111929.70876.1f. PMID 15091143.
- ^ Peden M (2008). World report on child injury prevention. Geneva, Switzerland: World Health Organization. p. 82. ISBN 978-92-4-156357-4. Archived from the original on 17 June 2016.
- ^ a b c d e f g h Marx J (2010). "Chapter 60: Thermal Burns". Rosen's emergency medicine : concepts and clinical practice (7th ed.). Philadelphia: Mosby/Elsevier. ISBN 978-0-323-05472-0.
- ^ a b c d e Rojas Y, Finnerty CC, Radhakrishnan RS, Herndon DN (December 2012). "Burns: an update on current pharmacotherapy". Expert Opinion on Pharmacotherapy. 13 (17): 2485–94. doi:10.1517/14656566.2012.738195. PMC 3576016. PMID 23121414.
- ^ Hannon R (2010). Porth pathophysiology : concepts of altered health states (1st Canadian ed.). Philadelphia, PA: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1516. ISBN 978-1-60547-781-7. Archived from the original on 1 May 2016.
- ^ a b c d Mahadevan SV, Garmel GM, eds. (2012). An introduction to clinical emergency medicine (2nd ed.). Cambridge: Cambridge University Press. pp. 216–219. ISBN 978-0-521-74776-9. Archived from the original on 20 May 2016.
- ^ Barayan D, Vinaik R, Auger C, Knuth CM, Abdullahi A, Jeschke MG. Acipimox를 사용한 Lipolyis 억제 후 백색 지방 브라우닝 및 간 지방 침투. 충격. 2020;53(2):137-145. doi:10.1097/SHK.00000000000000001439, 10.1097/SHK.0000000000000000001439
- ^ Jeschke MG, Gauglitz GG, Kulp GA, Finerty CC, Williams FN, Kraft R, Suman OE, Mlcak RP, Herndon DN: 심각한 화상 부상에 대한 병태생리-골류 반응의 장기 지속성.PLoS One6:E21245, 2011.
- ^ Jeschke M (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 46. ISBN 978-3-7091-0348-7. Archived from the original on 17 May 2016.
- ^ Klingensmith M, ed. (2007). The Washington manual of surgery (5th ed.). Philadelphia, Pa.: Lippincott Williams & Wilkins. p. 422. ISBN 978-0-7817-7447-5. Archived from the original on 20 May 2016.
- ^ Rousseau AF, Losser MR, Ichai C, Berger MM (August 2013). "ESPEN endorsed recommendations: nutritional therapy in major burns". Clinical Nutrition. 32 (4): 497–502. doi:10.1016/j.clnu.2013.02.012. PMID 23582468.
- ^ Cianci P, Slade JB, Sato RM, Faulkner J (January–February 2013). "Adjunctive hyperbaric oxygen therapy in the treatment of thermal burns". Undersea & Hyperbaric Medicine. 40 (1): 89–108. PMID 23397872.
- ^ a b Enoch S, Roshan A, Shah M (April 2009). "Emergency and early management of burns and scalds". BMJ. 338: b1037. doi:10.1136/bmj.b1037. PMID 19357185. S2CID 40561988.
- ^ Hettiaratchy S, Papini R (July 2004). "Initial management of a major burn: II--assessment and resuscitation". BMJ. 329 (7457): 101–3. doi:10.1136/bmj.329.7457.101. PMC 449823. PMID 15242917.
- ^ Jeschke M (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 77. ISBN 978-3-7091-0348-7. Archived from the original on 19 May 2016.
- ^ Endorf FW, Ahrenholz D (December 2011). "Burn management". Current Opinion in Critical Care. 17 (6): 601–5. doi:10.1097/MCC.0b013e32834c563f. PMID 21986459. S2CID 5525939.
- ^ Lewis SR, Pritchard MW, Evans DJ, Butler AR, Alderson P, Smith AF, Roberts I (August 2018). "Colloids versus crystalloids for fluid resuscitation in critically ill people". The Cochrane Database of Systematic Reviews. 8: CD000567. doi:10.1002/14651858.CD000567.pub7. PMC 6513027. PMID 30073665.
- ^ Eljaiek R, Heylbroeck C, Dubois MJ (February 2017). "Albumin administration for fluid resuscitation in burn patients: A systematic review and meta-analysis". Burns. 43 (1): 17–24. doi:10.1016/j.burns.2016.08.001. PMID 27613476.
- ^ Curinga G, Jain A, Feldman M, Prosciak M, Phillips B, Milner S (August 2011). "Red blood cell transfusion following burn". Burns. 37 (5): 742–52. doi:10.1016/j.burns.2011.01.016. PMID 21367529.
- ^ a b Wasiak J, Cleland H, Campbell F, Spinks A (March 2013). "Dressings for superficial and partial thickness burns". The Cochrane Database of Systematic Reviews. 3 (3): CD002106. doi:10.1002/14651858.CD002106.pub4. hdl:10072/58266. PMC 7065523. PMID 23543513.
- ^ a b c Avni T, Levcovich A, Ad-El DD, Leibovici L, Paul M (February 2010). "Prophylactic antibiotics for burns patients: systematic review and meta-analysis". BMJ. 340: c241. doi:10.1136/bmj.c241. PMC 2822136. PMID 20156911.
- ^ Hoogewerf CJ, Hop MJ, Nieuwenhuis MK, Oen IM, Middelkoop E, Van Baar ME (July 2020). "Topical treatment for facial burns". The Cochrane Database of Systematic Reviews. 2020 (7): CD008058. doi:10.1002/14651858.cd008058.pub3. PMC 7390507. PMID 32725896.
- ^ Barajas-Nava LA, López-Alcalde J, Roqué i Figuls M, Solà I, Bonfill Cosp X (June 2013). "Antibiotic prophylaxis for preventing burn wound infection". The Cochrane Database of Systematic Reviews (6): CD008738. doi:10.1002/14651858.CD008738.pub2. PMID 23740764.
- ^ Storm-Versloot MN, Vos CG, Ubbink DT, Vermeulen H (March 2010). Storm-Versloot MN (ed.). "Topical silver for preventing wound infection". The Cochrane Database of Systematic Reviews (3): CD006478. doi:10.1002/14651858.CD006478.pub2. PMID 20238345.
- ^ Dumville JC, Munson C, Christie J (December 2014). "Negative pressure wound therapy for partial-thickness burns". The Cochrane Database of Systematic Reviews. 12 (12): CD006215. doi:10.1002/14651858.CD006215.pub4. PMC 7389115. PMID 25500895.
- ^ Chaganti P, Gordon I, Chao JH, Zehtabchi S (June 2019). "A systematic review of foam dressings for partial thickness burns". The American Journal of Emergency Medicine. 37 (6): 1184–1190. doi:10.1016/j.ajem.2019.04.014. PMID 31000315. S2CID 121615225.
- ^ Zachariah JR, Rao AL, Prabha R, Gupta AK, Paul MK, Lamba S (August 2012). "Post burn pruritus--a review of current treatment options". Burns. 38 (5): 621–9. doi:10.1016/j.burns.2011.12.003. PMID 22244605.
- ^ a b Herndon D, ed. (2012). "Chapter 64: Management of pain and other discomforts in burned patients". Total burn care (4th ed.). Edinburgh: Saunders. p. 726. ISBN 978-1-4377-2786-9.
- ^ Wasiak J, Mahar PD, McGuinness SK, Spinks A, Danilla S, Cleland H, Tan HB (October 2014). "Intravenous lidocaine for the treatment of background or procedural burn pain". The Cochrane Database of Systematic Reviews. 10 (10): CD005622. doi:10.1002/14651858.CD005622.pub4. PMC 6508369. PMID 25321859.
- ^ Herndon D, ed. (2012). "Chapter 31: Etiology and prevention of multisystem organ failure". Total burn care (4th ed.). Edinburgh: Saunders. p. 664. ISBN 978-1-4377-2786-9.
- ^ Breederveld RS, Tuinebreijer WE (September 2014). "Recombinant human growth hormone for treating burns and donor sites". The Cochrane Database of Systematic Reviews. 9 (9): CD008990. doi:10.1002/14651858.CD008990.pub3. PMC 7119450. PMID 25222766.
- ^ Snell JA, Loh NH, Mahambrey T, Shokrollahi K (October 2013). "Clinical review: the critical care management of the burn patient". Critical Care. 17 (5): 241. doi:10.1186/cc12706. PMC 4057496. PMID 24093225.
- ^ Jeschke M (2012). Handbook of Burns Volume 1: Acute Burn Care. Springer. p. 266. ISBN 978-3-7091-0348-7. Archived from the original on 10 May 2016.
- ^ a b c d Orgill DP, Piccolo N (September–October 2009). "Escharotomy and decompressive therapies in burns". Journal of Burn Care & Research. 30 (5): 759–68. doi:10.1097/BCR.0b013e3181b47cd3. PMID 19692906.
- ^ "General data about burns". Burn Centre Care.
- ^ Barqouni L, Abu Shaaban N, Elessi K, et al. (Cochrane Wounds Group) (June 2014). "Interventions for treating phosphorus burns". The Cochrane Database of Systematic Reviews (6): CD008805. doi:10.1002/14651858.CD008805.pub3. PMC 7173745. PMID 24896368.
- ^ Wijesinghe M, Weatherall M, Perrin K, Beasley R (May 2009). "Honey in the treatment of burns: a systematic review and meta-analysis of its efficacy". The New Zealand Medical Journal. 122 (1295): 47–60. PMID 19648986.
- ^ Norman G, Christie J, Liu Z, Westby MJ, Jefferies JM, Hudson T, et al. (July 2017). "Antiseptics for burns". The Cochrane Database of Systematic Reviews. 7: CD011821. doi:10.1002/14651858.cd011821.pub2. PMC 6483239. PMID 28700086.
- ^ Jull AB, Cullum N, Dumville JC, Westby MJ, Deshpande S, Walker N (March 2015). "Honey as a topical treatment for wounds". The Cochrane Database of Systematic Reviews. 3 (3): CD005083. doi:10.1002/14651858.CD005083.pub4. PMID 25742878.
- ^ a b Dat AD, Poon F, Pham KB, Doust J (February 2012). "Aloe vera for treating acute and chronic wounds". The Cochrane Database of Systematic Reviews. 2 (2): CD008762. doi:10.1002/14651858.CD008762.pub2. PMID 22336851.
- ^ Maenthaisong R, Chaiyakunapruk N, Niruntraporn S, Kongkaew C (September 2007). "The efficacy of aloe vera used for burn wound healing: a systematic review". Burns. 33 (6): 713–8. doi:10.1016/j.burns.2006.10.384. PMID 17499928.
- ^ Bahramsoltani R, Farzaei MH, Rahimi R (September 2014). "Medicinal plants and their natural components as future drugs for the treatment of burn wounds: an integrative review". Archives of Dermatological Research. 306 (7): 601–17. doi:10.1007/s00403-014-1474-6. PMID 24895176. S2CID 23859340.
- ^ a b Juckett G, Hartman-Adams H (August 2009). "Management of keloids and hypertrophic scars". American Family Physician. 80 (3): 253–60. PMID 19621835.
- ^ Turkington C, Dover JS, Cox B (2007). The encyclopedia of skin and skin disorders (3rd ed.). New York, NY: Facts on File. p. 64. ISBN 978-0-8160-7509-6. Archived from the original on 18 May 2016.
- ^ "Medically Sound: Treating and Caring for Burn, Electricity, and Radiation Victims". Medically Sound. 26 September 2020. Retrieved 1 November 2020.
- ^ a b 국립 화상 기록관, 페이지 10
- ^ King C, Henretig FM, King BR, Loiselle J, Ruddy RM, Wiley II JF, eds. (2008). Textbook of pediatric emergency procedures (2nd ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1077. ISBN 978-0-7817-5386-9. Archived from the original on 22 May 2016.
- ^ a b Roberts MC (2009). Handbook of pediatric psychology (4th ed.). New York: Guilford. p. 421. ISBN 978-1-60918-175-8. Archived from the original on 30 April 2016.
- ^ "WHO Disease and injury country estimates". World Health Organization. 2009. Archived from the original on 11 November 2009. Retrieved 11 November 2009.
- ^ GBD 2013 Mortality Causes of Death Collaborators (January 2015). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–71. doi:10.1016/s0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. (December 2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–128. doi:10.1016/S0140-6736(12)61728-0. hdl:10536/DRO/DU:30050819. PMID 23245604. S2CID 1541253.
- ^ Edlich RF, Farinholt HM, Winters KL, Britt LD, Long WB (2005). "Modern concepts of treatment and prevention of electrical burns". Journal of Long-Term Effects of Medical Implants. 15 (5): 511–32. doi:10.1615/jlongtermeffmedimplants.v15.i5.50. PMID 16218900.
- ^ a b c Ahuja RB, Bhattacharya S (August 2004). "Burns in the developing world and burn disasters". BMJ. 329 (7463): 447–9. doi:10.1136/bmj.329.7463.447. PMC 514214. PMID 15321905.
- ^ Gupta (2003). Textbook of Surgery. Jaypee Brothers Publishers. p. 42. ISBN 978-81-7179-965-7. Archived from the original on 27 April 2016.
- ^ Pećanac M, Janjić Z, Komarcević A, Pajić M, Dobanovacki D, Misković SS (2013). "Burns treatment in ancient times". Medicinski Pregled. 66 (5–6): 263–7. doi:10.1016/s0264-410x(02)00603-5. PMID 23888738.
- ^ a b Song D (5 September 2012). Plastic surgery (3rd ed.). Edinburgh: Saunders. p. 393.e1. ISBN 978-1-4557-1055-3. Archived from the original on 2 May 2016.
- ^ Wylock P (2010). The life and times of Guillaume Dupuytren, 1777–1835. Brussels: Brussels University Press. p. 60. ISBN 978-90-5487-572-7. Archived from the original on 16 May 2016.
메모들
- National Burn Repository (PDF). American Burn Association. 2012. Archived from the original (PDF) on 3 March 2016. Retrieved 20 April 2013.
외부 링크
| 위키미디어 커먼스는 화상 관련 매체를 보유하고 있다. |
| 분류 | |
|---|---|
| 외부 자원 |







