병원 감염
Hospital-acquired infection| 병원내 감염 | |
|---|---|
| 기타 이름 | HAI(의료 관련 감염) |
 | |
| 오염된 표면은 교차 변속을 증가시킵니다. | |
| 전문 | 전염병 |
병원 감염은 병원 내 감염으로도 알려져 있으며, 병원이나 다른 건강 관리 [1]시설에서 감염되는 감염이다.병원과 비병원 환경을 모두 강조하기 위해, 대신 의료 관련 [2]감염이라고 부르기도 한다.이러한 감염은 병원, 요양원, 재활 시설, 외래 진료소, 진단 실험실 또는 기타 임상 환경에서 감염될 수 있습니다.다양한 방법으로 임상 환경에서 민감한 환자에게 감염을 전파한다.의료진은 오염된 장비, 침대 린넨 또는 공기 방울 외에 감염을 확산시킵니다.감염은 외부 환경, 다른 감염 환자, 감염될 수 있는 직원 또는 감염원을 확인할 수 없는 경우에 발생할 수 있습니다.경우에 따라서는 환자 자신의 피부 마이크로바이오타에서 유래한 미생물이 수술 또는 보호 피부 보호막을 손상시키는 다른 시술 후에 기회주의적이 되는 경우도 있습니다.환자가 자신의 피부에서 감염되었을 수 있지만, 감염은 건강 [3]관리 환경에서 발생하기 때문에 여전히 병원내 감염으로 간주됩니다.용어를 이해하는 쉬운 방법은 감염이 잠복 중이었거나 환자가 의료 환경에 들어갔을 때 나타나는 증거가 없는 경향이 있기 때문에 입원 [3][4]후 감염이 획득되었음을 의미합니다.
영향들
미국 질병통제예방센터는 매년 [5]약 170만 건의 의료 관련 감염이 박테리아와 곰팡이를 포함한 모든 종류의 미생물로 부터 발생하거나 사망에 기여한다고 추정했다.병원 조사가 실시된 유럽에서는 그램 음성 감염 범주가 매년 [6]2만5000명의 사망자의 3분의 2를 차지할 것으로 추정된다.병원내 감염은 심각한 폐렴과 요로, 혈류 및 [7][8]신체의 다른 부분에 감염을 일으킬 수 있습니다.많은 타입이 항균성을 나타내므로 [citation needed]치료가 복잡해질 수 있습니다.
영국에서는 2017년에 약 30만 명의 환자가 영향을 받았으며, 이로 인해 NHS는 연간 [9]약 10억 파운드의 비용을 지출할 것으로 추산된다.
종류들
유기체
원인
전송
체내 카테터는 최근 병원 후천성 [11]감염으로 확인되었다.이 합병증에 대처하기 위해 혈관 내 항균제 잠금 요법이라고 불리는 절차가 사용되는데, 이는 혈액 매개 항생제에 [12]노출되지 않은 감염을 줄일 수 있다.에탄올을 포함한 항생제를 카테터에 도입하면(혈류로 흘리지 않고) 생체막 [10]형성이 감소합니다.
| 경로 | 묘사 |
|---|---|
| 컨택트랜스 | 병원내 감염의 가장 중요하고 빈번한 전염 방식은 직접적인 접촉이다. |
| 액체 투과 | 전염은 감염된 사람의 미생물이 포함된 물방울이 공기를 통해 짧은 거리를 추진되어 환자의 몸에 축적될 때 발생합니다. 물방울은 주로 기침, 재채기, 말을 통해 그리고 기관지경 검사와 같은 특정 절차를 수행하는 동안 발생됩니다. |
| 공중전송신기 | 전파는 공기 중의 액체핵(공중에 장기간 부유된 미생물을 포함한 증발액적의 작은 입자 잔류물 {5μm 이하}) 또는 감염제를 함유한 먼지입자 중 하나이다.이러한 방법으로 운반된 미생물은 공기 흐름에 의해 광범위하게 확산될 수 있으며 환경 요인에 따라 같은 방 내 또는 원 환자로부터 더 먼 거리에 있는 민감한 숙주에 의해 흡입될 수 있습니다. 따라서 공기 중 전염을 방지하기 위해 특수 공기 취급 및 환기가 필요합니다.공기 전염에 의해 전염되는 미생물은 레지오넬라, 결핵균, 루베올라 및 수두 바이러스를 포함한다. |
| 공통 차량 변속기 | 이는 음식, 물, 의약품, 장치, 장비 등 오염된 품목에 의해 숙주로 전염되는 미생물에 적용됩니다. |
| 벡터 전달 | 이것은 모기, 파리, 쥐, 그리고 다른 해충들과 같은 벡터들이 미생물을 전송할 때 발생한다. |
접촉 전송은 직접 접촉 전송과 간접 접촉 전송의 두 하위 그룹으로 나뉩니다.
| 경로 | 묘사 |
|---|---|
| 직접 접촉 전송 | 여기에는 사람이 환자를 돌리거나, 목욕을 시키거나, 직접 개인적 접촉을 필요로 하는 다른 환자 치료 활동을 수행하는 경우처럼, 민감한 숙주와 감염되거나 식민지화된 사람 사이의 직접적인 신체 간 표면 접촉과 미생물의 물리적 이전이 포함됩니다.직접 접촉 전염은 또한 두 환자 사이에서 발생할 수 있으며, 하나는 감염성 미생물의 근원이고 다른 하나는 감수성 숙주로 작용합니다. |
| 간접 접촉 전송 | 여기에는 오염된 기구, 바늘 또는 드레싱과 같이 일반적으로 무생물인 오염된 중간 물체 또는 환자 간에 변경되지 않은 오염된 장갑과 민감한 숙주가 접촉하는 것이 포함된다.또한 미국에서는 의료 종사자가 장갑, 일회용 바늘, 정맥주사 장치 및 [13]플러시에 접근할 수 있는 경우에도 식염수 수세미 주사기, 약병 및 백의 부적절한 사용이 질병 전염에 관련되어 있다. |
예방
병원 내 감염을 제어하는 것은 의료 부문에 QA/QC 조치를 구현하는 것이며, 증거 기반 관리는 실현 가능한 접근법이 될 수 있다.인공호흡기 관련 폐렴 또는 병원 감염 폐렴 환자의 경우 병원 실내 공기질 조절 및 모니터링이 관리 [14]의제로 다뤄져야 하며, 병원 내 로타바이러스 감염의 경우 손 위생 프로토콜을 [15][16][17]시행해야 한다.
병원 감염의 수를 줄이기 위해 메릴랜드 주는 개별 병원에 재정적인 보상과 벌칙을 제공하는 메릴랜드 병원-취득 조건 프로그램을 시행했습니다.Medicare & Medicaid Services의 지급 정책을 적용하면 실적이 좋지 않은 병원은 입원환자 수입의 최대 3%를 잃게 되지만, 병원 감염을 줄일 수 있는 병원은 최대 3%의 보상을 받을 수 있습니다.프로그램의 첫 2년 동안 합병증 비율은 2009년 인구 1,000명당 위험 조정 합병증 비율 2.38에서 2011년 2.02로 국가가 추적한 모든 병원 획득 질환에서 15.26% 감소했다.15.26%의 감소는 메릴랜드 주의 의료 시스템에 대한 1억달러 이상의 비용 절감으로 이어지며, 요로 감염, 패혈증 및 기타 중증 감염, 폐렴 및 기타 폐 감염을 방지함으로써 가장 큰 비용 절감 효과를 얻을 수 있습니다.전국적으로 비슷한 결과를 얻을 수 있다면, 메디케어 프로그램은 2년간 약 13억 달러를 절약하는 반면, 미국의 의료 시스템은 전체적으로 [18]53억 달러를 절약할 수 있을 것이다.
위생
병원에는 유니폼, 장비 살균, 세탁 및 기타 예방 조치에 대한 위생 프로토콜이 있습니다.환자와 접촉하기 전과 후에 모든 의료진이 손 씻기 및/또는 알코올 문지르는 것은 병원 내 감염을 [19]퇴치하는 가장 효과적인 방법 중 하나입니다.항생제와 같은 항균제의 보다 세심한 사용 또한 필수적인 [20]것으로 여겨진다.메티실린 내성 황색포도상구균, 메티실린 수용성 황색포도상구균, 클로스트리듐 디피실리균 등 세균에 의한 병원 감염의 상당수는 이들 프로토콜 위반에 의한 것이므로 해당 [21]병원을 상대로 의료과실 청구를 하는 것이 일반적이다.
표면 소독은 의료 환경에서 병원 내 감염을 줄이기 위한 통제 조치의 일부이다.이산화탄소 시스템의 불연성 알코올 증기와 같은 현대적인 살균 방법은 위장염, 메티실린 내성 황색포도상구균 및 인플루엔자 약제에 효과적이었다.과산화수소 증기의 사용은 감염률과 획득 위험을 감소시키는 것으로 임상적으로 증명되었다.과산화수소는 알코올이 효과가 [22][non-primary source needed]없는 것으로 밝혀진 클로스트리듐 디피실(Clostridium difficile)과 같은 내포자 형성 박테리아에 효과가 있습니다.퇴원 [23][non-primary source needed]후 클로스트리듐 디피실 또는 메티실린 내성 황색포도상구균에 감염된 환자의 방을 소독하기 위해 자외선 세척 장치를 사용할 수도 있다.
위생 프로토콜에도 불구하고, 환자들은 감염원으로부터 완전히 격리될 수 없다.게다가, 환자들은 종종 질병을 치료하는데 도움이 되는 항생제와 다른 항균제를 처방받는다; 이것은 저항성 [24]균주의 출현에 대한 선택 압력을 증가시킬 수 있다.
살균
살균은 단순히 소독하는 것 이상의 것입니다.화학 물질, 이온화 방사선, 건조열 또는 [25]압력에 의한 증기에 노출되어 장비와 표면에 있는 모든 미생물을 죽입니다.
격리
격리란 병원에서 공통 경로를 통해 미생물이 전염되는 것을 방지하기 위해 설계된 격리 예방 조치의 구현입니다.(범용 주의사항 및 변속기 기반 주의사항을 참조하십시오.)왜냐하면 에이전트와 호스트 요소들을 조정하는 것은 더 어렵습니다, 미생물의 전송의 중단 전송은 주로에 전염성 사건의 예처럼 격리를 위해 특별한 방 특정실들에 관한 공동 이식 환자들도 고립에서 감염된 상처가 특별한 병원과 환자 격리로 감독한 작품이다.[표창 필요한]
손빨래
손을 자주 씻는 것은 피부 미생물을 한 사람에서 다른 사람으로 또는 한 부위에서 다른 부위로 옮기는 위험을 줄이기 위한 가장 중요한 척도로 불린다.환자와의 접촉 사이와 혈액, 체액, 분비물, 배설물 및 그로 인해 오염된 장비나 물품에 접촉한 후 가능한 한 신속하고 철저하게 손을 씻는 것은 감염 관리 및 격리 예방책의 중요한 구성요소입니다.면역 결핍 환자들 사이에서 병원 내 감염의 확산은 거의 40%의 사례에서 의료 종사자들의 손 오염과 관련이 있으며, 현대 병원에서는 어려운 문제이다.근로자들이 이 문제를 극복하는 최선의 방법은 올바른 손-위생 절차를 수행하는 것입니다. 이것이 WHO가 2005년에 글로벌 환자 안전 도전을 [26]시작한 이유입니다.의료 종사자의 손에는 미생물의 두 가지 범주가 존재할 수 있다. 즉, 일시적인 식물군과 상주 식물군이다.첫 번째는 환경으로부터 노동자가 채취한 미생물로 대표되며, 그 안에 있는 박테리아는 인간의 피부에서 생존할 수 있고 때로는 자랄 수 있다.두 번째 그룹은 피부 표면(각질층 또는 피부 바로 아래)에 사는 영구 미생물로 표현된다.그들은 인간의 피부 위에서 생존하고 자유롭게 자랄 수 있다.병원성과 감염률이 낮고, 다른 병원성 박테리아로부터 일종의 보호막을 만듭니다.작업자의 피부는 3.9 x4 10 – 4.6 x 106 cfu/cm로2 콜로니화된다.상주하는 식물군을 구성하는 미생물은 포도상구균, 포도상구균, 호미니균, 마이크로코커스, 프로피오니박테륨, 코리네박테륨, 더모박테륨, 피토스포룸 스펜프균이며, 일시적인 생물은 황색포도상구균, 클레비엘라, 폐렴구균이다.손 위생의 목표는 다양한 종류의 비누(일반 및 방부제)와 알코올성 젤을 사용하여 손 씻기의 세심하고 적절한 수행으로 일시적인 식물군을 제거하는 것입니다.손 위생 관행에서 발견되는 주요 문제는 사용 가능한 싱크대의 부족과 손 씻기의 시간이 많이 걸리는 성능과 관련이 있습니다.올바른 손 [27]씻기에 비해 도포 속도가 빠르기 때문에 이 문제를 해결하는 쉬운 방법은 알코올 기반의 손 문지르기일 수 있습니다.
환자의 손 씻기를 개선하는 것은 또한 병원 내 감염률을 감소시키는 것으로 나타났다.침대에 누워 있는 환자는 식사 시간이나 표면에 닿거나 휴지 등의 노폐물을 처리한 후 손을 씻을 수 있는 접근성이 떨어지는 경우가 많습니다.손세탁의 중요성을 강화하고 침대 가까이에 살균 젤이나 물티슈를 제공함으로써 간호사들은 직접적으로 감염률을 줄일 수 있었다.2017년에 발표된 연구는 적절한 손 씻기 절차와 살균제 사용에 대한 중요한 시기에 대한 환자 교육을 개선함으로써 이를 입증하고 장구균과 [28]황색포도상구균의 발생률을 성공적으로 감소시켰다.
모든 방문객은 감염 확산을 적절하게 통제하기 위해 병원 직원과 동일한 절차를 따라야 합니다.또한 다제내성 감염은 이 [citation needed]전염을 막기 위한 조치를 취하지 않으면 병원을 떠나 지역사회 식물군의 일부가 될 수 있다.
매니큐어나 링이 수술 상처 [29]감염률에 영향을 미쳤는지는 불분명하다.
장갑
장갑은 손 씻기와 더불어 미생물의 전염 위험을 줄이는 데 중요한 역할을 합니다.병원에서 장갑은 세 가지 중요한 이유로 착용된다.첫째, 혈액, 체액, 분비물, 배설물, 점막, 비침투성 피부를 만질 때 손이 크게 오염되는 것을 방지하기 위해 착용한다.미국에서는 산업안전보건국이 혈액 매개 병원체 [30]감염 위험을 줄이기 위해 장갑 착용을 의무화하고 있다.둘째, 장갑은 환자의 점막과 비침습성 피부를 만지는 침습적 또는 기타 환자 치료 절차 중에 사람의 손에 존재하는 미생물이 환자에게 전염될 가능성을 줄이기 위해 착용한다.셋째, 환자의 미생물이나 포마이트에 오염된 사람의 손이 다른 환자에게 미생물을 옮길 가능성을 줄이기 위해 착용한다.이 경우 장갑은 환자 접점 사이에 교환해야 하며 장갑을 [citation needed]벗은 후에는 손을 씻어야 합니다.
항균 표면
미생물은 무생물 '촉각' 표면에서 장기간 [31]생존하는 것으로 알려져 있다.이것은 면역 결핍 환자가 병원 내 감염에 걸릴 위험이 높은 병원 환경에서 특히 문제가 될 수 있습니다.병원 감염 환자는 주로 다른 유형의 중환자실(ICU)[32]에 입원한다.
침대 레일, 호출 버튼, 터치 플레이트, 의자, 도어 핸들, 라이트 스위치, 그랩 레일, 정맥주사 폴, 디스펜서(알코올 젤, 종이 타월, 비누), 화장 손수레, 카운터 및 테이블 상판과 같은 접촉 표면은 황색포도상구균, 메티실린 내성 황색포도상구균에 오염된 것으로 알려져 있습니다.(항생제 내성 박테리아 중 가장 치명적인 변종 중 하나) 및 반코마이신 내성 장구균.[33]환자와 가장 가까운 곳에 있는 물체는 메티실린 내성 황색포도상구균과 반코마이신 내성 장구균이 가장 높다.그렇기 때문에 병실의 접촉 표면이 의료 종사자와 방문객의 손에서 [citation needed]환자까지 박테리아가 퍼지는 원천 또는 저장고 역할을 할 수 있습니다.
구리,[34] 은 및 살균제를 포함한 많은 화합물이 표면에서 박테리아가 자랄 위험을 줄일 수 있습니다.
노터치 클리닝 시스템의 사용, 특히 자외선 C 장치의 사용을 평가하는 많은 연구가 있어 왔습니다.한 리뷰는 품질 [35]증거가 부족하거나 불충분하여 결론을 내리지 못했다.다른 검토에서는 몇 가지 증거를 찾았고,[36][37] 그 효과에 대한 증거가 증가하고 있다.
치료
환자를 감염시킬 가능성이 가장 높은 세균의 2종은 메티실린 내성 황색포도상구균의 그램 양성 변종과 그램 음성 아시네토박터 바우만이다.메티실린 내성 황색포도상구균에 의한 질병을 치료하기 위한 항생제가 있지만, 아시네토박터에는 효과적인 약이 거의 없다.아시네토박터균은 진화하고 항생제에 면역이 되기 때문에 폴리믹신형 항균제를 사용해야 하는 경우가 많습니다.케이스 웨스턴 리저브 대학의 [38]한 전문가는 "많은 면에서 MRSA보다 훨씬 더 나쁘다"고 말했다.
특히 뉴욕시 병원에서 유행하고 있는 또 다른 질병은 그램 음성 클렙시엘라 폐렴입니다.브루클린 병원의 약 20% 이상의 클렙시엘라 감염이 "현재 거의 모든 현대 항생제에 내성이 있으며, 이러한 슈퍼독은 현재 전 세계로 퍼지고 있다."[38]
그램 얼룩의 색깔 때문에 그램 음성으로 분류된 이 박테리아는 심각한 폐렴과 요로, 혈류, 그리고 신체의 다른 부분에 감염을 일으킬 수 있다.그들의 세포 구조는 메티실린 내성 황색포도상구균과 같은 그램 양성 유기체보다 항생제로 공격하는 것을 더 어렵게 만든다.어떤 경우에는 항생제 내성이 병원 밖 사람들을 감염시킬 수 있는 그램 음성 박테리아로 확산되고 있다."그램 양성을 위해서는 더 나은 약이 필요하고, 그램 음성을 위해서는 어떤 약도 필요합니다," 하버-UCLA 메디컬 센터의 전염병 전문가이자 약물에 내성이 있는 [38]병원균에 관한 책인 라이징 페스트의 저자인 브래드 스펠버그 박사는 말했다.
병원 후천성 폐렴(HAP)은 두 번째로 흔한 병원 내 감염이며 중환자실(ICU)[39]의 전체 감염의 약 1/4을 차지한다.HAP, 즉 병원내 폐렴은 입원 당시 잠복하지 않은 하부 호흡기 감염으로 입원 [40]후 2일 이상 경과하면 임상적으로 나타난다.인공호흡기 관련 폐렴(VAP)은 기계적 인공호흡을 받는 환자에서 HAP로 정의됩니다.VAP [41]발병률은 48시간 이상 기계적 환기가 필요한 환자에서 10%-30%이다. 표준 치료 프로토콜은 정확한 진단 정의, VAP 미생물학적 확인, 초기 경험적 항생제 [42]치료로서의 이미페넴과 시프로플록사신의 투여에 기초한다.
병원내 감염의 3분의 1은 예방 가능한 것으로 간주된다.CDC는 미국에서 매년 2백만 명의 사람들이 병원 감염으로 감염되어 9만 9천 명이 [43]사망할 것으로 추산하고 있습니다.가장 흔한 병원내 감염은 요로, 수술 부위 및 각종 [44]기흉이다.
국소 감염을 대상으로 한 대체 치료법은 자외선 [45]C에 의한 조사 사용이다.
역학
사용된 방법은 국가마다 다르므로(사용되는 정의, 대상 병원 감염 유형, 조사 대상 보건 단위, 수입 감염의 포함 또는 제외 등), 병원 감염률의 국제적 비교는 최대한 [citation needed]주의를 기울여야 한다.
벨기에
벨기에에서 병원내 감염률은 약 6.2%이다.매년 약 125,500명의 환자가 병원 내 감염에 감염되어 거의 3000명이 사망한다.건강보험 추가 비용은 연간 [46]약 4억 유로로 추정된다.
프랑스.
추정치는 1990년에 6.7%에서 7.4%까지 다양했다. (환자는 여러 [47]번 감염될 수 있다.)국가 차원에서 보건 시설 환자의 유병률은 1996년 [48]6.7%, 2001년[49] 5.9%, [50]2006년 5.0%였다.병원내 감염률은 1996년 7.6%, 2001년 6.4%, 2006년 5.4%였다.
2006년에는 요로감염(30.3%), 기흉증(14.7%), 수술부위감염(14.2%)이 가장 많았다.피부 및 점막 감염(10.2%), 기타 호흡기 감염(6.8%), 세균 감염/혈증(6.4%)[51] 순으로 나타났다.중환자실의 성인 환자 비율은 2004년 13.5%, 2005년 14.6%, 2006년 14.1%, 2007년 [52]14.4%였다.
병원 내 감염은 환자들이 4-5일 더 입원하게 할 것으로 추정된다.2004-2005년 경, 매년 약 9,000명의 사람들이 병원 내 감염으로 사망했으며, 이 중 약 4,200명이 이 [53]감염 없이 생존했을 것이다.
핀란드
2005년에는 [54]환자 비율이 8.5%로 추정되었다.
이탈리아
2000년 이후, 추정치에 따르면 약 6.7%의 감염률, 즉 4,500명에서 7,000명의 사망자를 [55]낸 45만에서 70만 명의 환자가 있다.롬바르디아의 한 조사는 2000년에 [56]4.9%의 환자 비율을 보였다.
스위스
추정치는 2~14%[57]입니다.2004년 [58]전국 조사에서는 7.2%의 비율을 보였다.
영국
2012년 보건국은 영국의 병원 감염 유병률을 2006년 [59]8.2%에 비해 2011년 6.4%로 보고했으며, 호흡기, 요로 및 수술 부위 감염이 가장 일반적인 감염 유형으로 보고되었다.[59]2018년에는 병원 내 감염자가 2008년 5,972명에서 2017년 [60]48,815명으로 증가한 것으로 보고되었다.
미국
질병통제예방센터(CDC)는 병원 관련 감염으로 모든 종류의 박테리아가 합쳐져 매년 [61]약 170만 명이 사망하거나 사망에 기여하는 것으로 추산했다.다른 추정치에 따르면 연간 10%, 즉 200만 명의 환자가 감염되며 연간 비용은 45억 달러에서 110억 [62]달러에 이른다.미국에서 병원 감염의 가장 흔한 유형은 요로 감염(36%), 수술 부위 감염(20%), 혈류 감염과 폐렴(11%)[38][needs update] 순이다.
역사
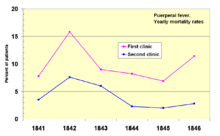
1841년 헝가리 산부인과 의사인 Ignaz Semmelweis는 비엔나 산부인과 병원에서 일하고 있었다.그는 산욕열로 발전한 여성의 사망률에 "충격"그는 의대생들이 분만하는 병동에서 조산사 [63]학생들이 근무하는 다음 병동보다 사망률이 세 배 더 높았다고 기록했습니다.의대생들은 또한 일상적으로 시체들과 일하고 있었다.그는 아일랜드 더블린에 있는 비슷한 병원과 감염률을 비교하고 의대생들이 진통 후 여성들을 감염시키고 있다는 가설을 세웠다.그는 1847년 5월에 손 씻기를 의무화했고 감염률은 급격히 떨어졌다.루이 파스퇴르는 질병의 세균이론을 제안했고 1865년 [64][65]질병과 관련된 것은 미생물임을 밝혀냄으로써 콜레라에 대한 그의 연구를 시작했다.
「 」를 참조해 주세요.
레퍼런스
- ^ 로젠탈 VD 등(2012).2004-2009년 36개국의 데이터 요약인 국제 병원내 감염관리 컨소시엄 보고서.인: American Journal of Infection Control; 40(5): 396-407.https://doi.org/10.1016/j.ajic.2011.05.020
- ^ "HAI Data and Statistics". cdc.gov. 2018-01-10. Retrieved 2018-01-13.
- ^ a b Monegro, Alberto F.; Muppidi, Vijayadershan; Regunath, Hariharan (2020), "Hospital Acquired Infections", StatPearls, Treasure Island (FL): StatPearls Publishing, PMID 28722887, retrieved 2021-02-01
- ^ Sydnor, Emily R. M.; Perl, Trish M. (January 2011). "Hospital epidemiology and infection control in acute-care settings". Clinical Microbiology Reviews. 24 (1): 141–173. doi:10.1128/CMR.00027-10. ISSN 1098-6618. PMC 3021207. PMID 21233510.
- ^ Klevens, R. Monina; Edwards, Jonathan R.; Richards, Chesley L.; Horan, Teresa C.; Gaynes, Robert P; Pollock, Daniel A.; Cardo, Denise M. (2007). "Estimating Healthcare-associated Infections and Deaths in U.S. Hospitals, 2002". Public Health Reports. 122 (2): 160–166. doi:10.1177/003335490712200205. PMC 1820440. PMID 17357358.
- ^ Pollack, Andrew (2010-02-26). "Doctors Struggle to Treat Gram-Negative Bacterial Infections". The New York Times. ISSN 0362-4331. Retrieved 2019-11-15.
- ^ Burke A Cunha (July 30, 2018). John L Brusch (ed.). "Hospital-Acquired Pneumonia (Nosocomial Pneumonia) and Ventilator-Associated Pneumonia: Overview, Pathophysiology, Etiology". Webscape.
- ^ Su, Lin-Hui; Ou, Jonathan T.; Leu, Hsieh-Shong; Chiang, Ping-Cherng; Chiu, Yueh-Pi; Chia, Ju-Hsin; Kuo, An-Jing; Chiu, Cheng-Hsun; Chu, Chishih (2003-10-01). "Extended Epidemic of Nosocomial Urinary Tract Infections Caused by Serratia marcescens". Journal of Clinical Microbiology. 41 (10): 4726–4732. doi:10.1128/JCM.41.10.4726-4732.2003. ISSN 0095-1137. PMC 254321. PMID 14532211.
- ^ Hunt, Jeremy (2022). Zero. London: Swift Press. p. 71. ISBN 9781800751224.
- ^ a b c d e f Akbari, Freshta; Kjellerup, Birthe (2015). "Elimination of Bloodstream Infections Associated with Candida albicans Biofilm in Intravascular Catheters". Pathogens. 4 (3): 457–469. doi:10.3390/pathogens4030457. ISSN 2076-0817. PMC 4584267. PMID 26131615.
- ^ "Catheter-associated Urinary Tract Infections (CAUTI)". cdc.gov. 2017-07-19. Retrieved 2018-01-13.
- ^ Justo, JA; Bookstaver, PB (2014). "Antibiotic lock therapy: review of technique and logistical challenges". Infection and Drug Resistance. 7: 343–63. doi:10.2147/IDR.S51388. PMC 4271721. PMID 25548523.
- ^ Jain SK, Persaud D, Perl TM, et al. (July 2005). "Nosocomial malaria and saline flush". Emerging Infect. Dis. 11 (7): 1097–9. doi:10.3201/eid1107.050092. PMC 3371795. PMID 16022788.
- ^ Leung M, Chan AH (March 2006). "Control and management of hospital indoor air quality". Med. Sci. Monit. 12 (3): SR17–23. PMID 16501436.
- ^ Chan PC, Huang LM, Lin HC, et al. (April 2007). "Control of an outbreak of pandrug-resistant Acinetobacter baumannii colonization and infection in a neonatal intensive care unit". Infect Control Hosp Epidemiol. 28 (4): 423–9. doi:10.1086/513120. PMID 17385148. S2CID 25876369.
- ^ Traub-Dargatz JL, Weese JS, Rousseau JD, Dunowska M, Morley PS, Dargatz DA (July 2006). "Pilot study to evaluate 3 hygiene protocols on the reduction of bacterial load on the hands of veterinary staff performing routine equine physical examinations". Can. Vet. J. 47 (7): 671–6. PMC 1482439. PMID 16898109.
- ^ Katz JD (September 2004). "Hand washing and hand disinfection: more than your mother taught you". Anesthesiol Clin North America. 22 (3): 457–71, vi. doi:10.1016/j.atc.2004.04.002. PMID 15325713.
- ^ "Statewide, All-Payer Financial Incentives Significantly Reduce Hospital-Acquired Conditions in Maryland Hospitals". Agency for Healthcare Research and Quality. 2013-07-03. Retrieved 2013-07-06.
- ^ McBryde ES, Bradley LC, Whitby M, McElwain DL (October 2004). "An investigation of contact transmission of methicillin-resistant Staphylococcus aureus". Journal of Hospital Infection. 58 (2): 104–8. doi:10.1016/j.jhin.2004.06.010. PMID 15474180.
- ^ Lautenbach E (2001). "Chapter 14. Impact of Changes in Antibiotic Use Practices on Nosocomial Infections and Antimicrobial Resistance—Clostridium difficile and Vancomycin-resistant Enterococcus (VRE)". In Markowitz AJ (ed.). Making Health Care Safer: A Critical Analysis of Patient Safety Practices. Agency for Healthcare Research and Quality.
- ^ "Hospital Negligence Claims". PatientClaimLine.com. Retrieved 2019-08-21.
- ^ Otter JA, French GL (January 2009). "Survival of nosocomial bacteria and spores on surfaces and inactivation by hydrogen peroxide vapor". J. Clin. Microbiol. 47 (1): 205–7. doi:10.1128/JCM.02004-08. PMC 2620839. PMID 18971364.
- ^ "Performance Feedback, Ultraviolet Cleaning Device, and Dedicated Housekeeping Team Significantly Improve Room Cleaning, Reduce Potential for Spread of Common, Dangerous Infection". Agency for Healthcare Research and Quality. 2014-01-15. Retrieved 2014-01-20.
- ^ Kolár, M.; Urbánek, K.; Látal, T. (May 2001). "Antibiotic selective pressure and development of bacterial resistance". International Journal of Antimicrobial Agents. 17 (5): 357–363. doi:10.1016/S0924-8579(01)00317-X. ISSN 0924-8579. PMID 11337221.
- ^ "The Different Methods of Sterilizing Medical Equipment". Gibraltar Laboratories. 2013-05-31. Archived from the original on 2018-12-06. Retrieved 2018-12-06.
- ^ 환자 안전을 위한 세계 연합.WHO 의료 관련 손위생 가이드라인 [1].[dead link] 2009.
- ^ Hugonnet S, Perneger TV, Pittet D.알코올 기반의 손 비비는 중환자실에서의 손 위생 준수 상태를 개선합니다.Arch intern med 2002; 162: 1037-1043.
- ^ Haverstick, Stacy; Goodrich, Cara; Freeman, Regi; James, Shandra; Kullar, Rajkiran; Ahrens, Melissa (June 2017). "Patients' Hand Washing and Reducing Hospital-Acquired Infection". Critical Care Nurse. 37 (3): e1–e8. doi:10.4037/ccn2017694. PMID 28572111.
- ^ Arrowsmith, VA; Taylor, R (Aug 4, 2014). "Removal of nail polish and finger rings to prevent surgical infection". The Cochrane Database of Systematic Reviews (8): CD003325. doi:10.1002/14651858.CD003325.pub3. PMC 7163182. PMID 25089848.
- ^ "Occupational Exposure to Bloodborne Pathogens;Needlestick and Other Sharps Injuries; Final Rule. - 66:5317-5325". Osha.gov. Retrieved 2011-07-11.
- ^ Wilks, S.A., Michels, H., Keevil, 2005, 금속 표면의 범위에서 대장균 O157의 생존, 국제 식품 미생물학 저널, Vol. 105, 페이지 445~454 및 Michels, H. Anti. 2006.
- ^ Wang M, Wei H, Zhao Y, Shang L, Di L, Lyu C, Liu J. 중국의 한 종합병원에서 병원 후천성 감염(HAI) 환자 3223명을 대상으로 한 다제내성 세균 분석. Basic Med Sci의 Bosn J. 2019년 2월 12일; 19일 (1): 86-3. PMID 30579325 PMCID: PMC6387671 DOI: 10.17305/bjbms. 2018.3826
- ^ 2008년 10월 28일 워싱턴 D.C.에서 열린 항균제 및 화학요법에 관한 국제과학회의에서 발표된 미국 국방부의 자금 지원 임상시험
- ^ Weber, DJ; Rutala, WA (May 2013). "Self-disinfecting surfaces: review of current methodologies and future prospects". American Journal of Infection Control. 41 (5 Suppl): S31-5. doi:10.1016/j.ajic.2012.12.005. PMID 23622745.
- ^ "Portable Ultraviolet Light Surface-Disinfecting Devices for Prevention of Hospital-Acquired Infections: A Health Technology Assessment". Ontario Health Technology Assessment Series. 18 (1): 1–73. 2018. PMC 5824029. PMID 29487629.
- ^ Weber, DJ; Kanamori, H; Rutala, WA (August 2016). "'No touch' technologies for environmental decontamination: focus on ultraviolet devices and hydrogen peroxide systems". Current Opinion in Infectious Diseases. 29 (4): 424–31. doi:10.1097/QCO.0000000000000284. PMID 27257798. S2CID 23252531.
- ^ Weber, DJ; Rutala, WA; Anderson, DJ; Chen, LF; Sickbert-Bennett, EE; Boyce, JM (2 May 2016). "Effectiveness of ultraviolet devices and hydrogen peroxide systems for terminal room decontamination: Focus on clinical trials". American Journal of Infection Control. 44 (5 Suppl): e77-84. doi:10.1016/j.ajic.2015.11.015. PMC 7132689. PMID 27131140.
- ^ a b c d 폴락, 앤드류"항생제 없이 증가하는 감염 위협" 뉴욕타임스, 2010년 2월 27일
- ^ Antoni Torres, Miquel Ferrer, Joan Ramon Badia, 병원-취득 및 인공호흡기 관련 폐렴의 치료 지침 및 결과, 임상 감염성 질환, 제5권, 이슈 Supplement_1, 1988년 1월 - 2월, S48–S53, https://doi.org/10.1086/653049 페이지
- ^ "Hospital-Acquired Pneumonia (Nosocomial Pneumonia) and Ventilator-Associated Pneumonia: Overview, Pathophysiology, Etiology". 17 October 2021.
{{cite journal}}:Cite 저널 요구 사항journal=(도움말) - ^ Torres A, Ewig S, Lode H, Carlet J. 병원 후천성 폐렴 정의, 치료 및 예방:유럽의 관점, Intensive Care Med, 2009, vol. 35(9-29페이지)
- ^ Ibrahim EH, Ward S, Sherman G, Schaiff R, Fraser VJ, Kollef MH. 인공호흡기 관련 폐렴 치료를 위한 임상 가이드라인 경험, Crit Care Med, 2001, vol. 29 (1109-1115)
- ^ "99,000 Americans die of Healthcare-Acquired Infections Every Year". 2013-07-26.
- ^ Klevens RM, Edwards JR, Richards CL, et al. (2007). "Estimating health care-associated infections and deaths in U.S. hospitals, 2002". Public Health Rep. 122 (2): 160–6. doi:10.1177/003335490712200205. PMC 1820440. PMID 17357358.
- ^ Dai, T; Vrahas, MS; Murray, CK; Hamblin, MR (February 2012). "Ultraviolet C irradiation: an alternative antimicrobial approach to localized infections?". Expert Review of Anti-infective Therapy. 10 (2): 185–95. doi:10.1586/eri.11.166. PMC 3292282. PMID 22339192.
- ^ Federaal Kenniscentrum voor de Gezondheidszorg (2009) 벨지에의 병원내 감염, deel II: 임팩트 op Mortaliteite en Kosten.KCE 지원 102A.
- ^ Quenon JL, Gott S, Duneton P, Lariven S, Carlet J, Regnier B, Brücker G. Inquiréte Nationale de Prévalence des insocounales en France : 호피탈 프로프레(1990년 8월).BEH n° 39/1993.
- ^ Comité technology des involutions nosocanales(CTIN), 셀룰 감염 nosocanales, CClin Est, CClin Sud-Est, CClin Sud-Uest, avec la paris-Nord.Inquiréte Nationale de Prévalence des innosocalies, 1996 웨이백 머신에 2009-08-11 아카이브, BEH n° 36/1997, 1997년 9월 2일, 4페이지.Wayback Machine에서 2009-09-25년에 아카이브된 이력서.
- ^ Lepoutre A, Branger B, Garreau N, Boulettreau A, Ayzac L, Carbonne A, Maugat S, Gayet S, Hommel C, Parneix P, Tran B pour Résau d'aler, d'investation desections investigation descuration desectionsurveation desectionsolutionsolutionsure desectionsure desectionsure desectionsure desections.Deuxiéme quiryte nationale de prévalence des involutions, 2001년, 2001년, 2001년, Wayback Machine, Surveillance nationale des maladies involiuses, 2001년-11-26년 아카이브.새니타이어 연구소, 셉트 드 베일2005년, 11 페이지.2009-08년 Wayback Machine에서 아카이브된 이력서.
- ^ Institute de veille sanitaire Inquirese de prévalence des incosocalies, 프랑스, 2006년 1권 – Méthodes, résultats, 시점 2009-10-07 at the Wayback Machine, 2009년 ii + 81pp.제2권 – 부록 2009-10-07 Wayback Machine, mars 2009, ii + 91 페이지.Synthése des résultats 2009-10-07 Wayback Machine, Mars 2009, 11 페이지.
- ^ Institute de veille sanitaire inquires de prévalence des inquires nationale des incosocales, 프랑스, 2006년 1월, Vol.1, Tableau 31, 페이지 24.
- ^ Réseau REA-Raisin © 감염 병원내 감염 감시 및 성인. 프랑스, résultats 2007 © 2009-09-12년 9월 Institut de veille sanitaire, Wayback Machine에서 아카이브 완료.2009, ii + 60 페이지
- ^ Vasselle, Alain « Rapport sur la politique de lutte contre les politique des politiques de santé, 2006년 juin, 290 페이지 (III.5).Quelle est l'estimation de la malalatité attribute aux IN ?)
- ^ Lytikainen O, Kanerva M, Agthe N, Mottonen T 및 Finish Prevenance Survey Study Group.핀란드 급성요양병원의 병원내 감염에 관한 전국 유병률 조사, 2005. 제10회 에피에트 과학 세미나.Mahon, Menorca, 스페인, 2005년 10월 13-15일 [포스터]
- ^ L'Italie scandalisée par "l'hotpital de l'horre", 2007년 1월 17일 (프랑스어)에릭 요제프
- ^ 리질리아 A, 프리비테라 G, 알리아타 E, 안토니에타 반피 EM, 보셀리 L, 판세리 ML, 페르나 MC, 포레타 AD, 산티니 MG, 카레리 V.이탈리아에서의 병원내 감염 유병률: 2000년 롬바르디아 조사 결과.J Hosp Infect 2003; 54:141-8.
- ^ "Facts sheet - Swiss Hand Hygiene Campaign" (in French). Archived from the original (.doc) on 2007-09-30.
- ^ Sax H, Pittet D (2005). "Résultats de l'enquête nationale de prévalence des infections nosocomiales de 2004 (snip04)". Swiss-NOSO (in French). 12 (1): 1–4. Archived from the original on November 11, 2007.
- ^ a b "English National Point Prevalence Survey on Healthcare-associated Infections and Antimicrobial Use, 2011" (PDF). Health Protection Agency. Archived from the original (PDF) on 8 December 2015. Retrieved 28 November 2015.
- ^ "Deadly hospital infections quadruple as staff struggle to fight superbugs". Daily Mirror. 24 October 2018. Retrieved 2 December 2018.
- ^ 클레벤스, R모니나 등"미국 병원에서의 의료 관련 감염 및 사망 추정, 2002"공중위생보고서 122.2 (2007) : 160 ~166.
- ^ 병원 획득 감염(HAI) 진단 시장은 2023년까지 4,38660만 달러에 달할 것으로 예상되며, 2017-2023년 동안 CAGR 7.6%의 성장률을 보일 것으로 P&S Intelligence는 예측하고 있다.
- ^ Kadar N (January 2019). "Rediscovering Ignaz Philipp Semmelweis (1818-1865)". Am. J. Obstet. Gynecol. 220 (1): 26–39. doi:10.1016/j.ajog.2018.11.1084. PMID 30444981. S2CID 53567650.
- ^ Pommerville, Jeffrey (2014). Fundamentals of microbiology. Burlington, MA: Jones & Bartlett Learning. ISBN 9781449647964.
- ^ Wyklicky, H.; Skopec, M. (Sep–Oct 1983). "Ignaz Philipp Semmelweis, the prophet of bacteriology". Infect Control. 4 (5): 367–70. doi:10.1017/S0195941700059762. PMID 6354955. S2CID 25830725. Archived from the original on 2008-04-04. Retrieved 2015-11-28.
외부 링크
 Wiktionary의 병원어 사전 정의
Wiktionary의 병원어 사전 정의