라임병
Lyme disease| 라임병 | |
|---|---|
| 기타이름 | 라임보르렐리오시스 |
 | |
| 성체 사슴진드기(성체 진드기보다는 님팔에 의해 라임이 발생하는 경우가 대부분) | |
| 전문 | 전염병 |
| 증상 | 진드기에 물린 부위의 발적, 발열, 두통, 피로감[1] 확대 |
| 합병증 | 안면신경 마비, 관절염, 뇌수막염,[1] 심장율동 불규칙[2] |
| 통상적인 발병 | 한[1] 입 먹은 지 일주일 만에 |
| 원인들 | 진드기에[3] 의해 퍼진 보렐리아 |
| 진단방법 | 증상, 진드기 노출, 혈액검사[4] 기준 |
| 예방 | 진드기에 물리는 예방(팔다리 옷, DEET), 독시사이클린[3] |
| 약 | 독시사이클린, 아목시실린, 세프트리아손, 세프록심[3] |
| 빈도수. | 미국의 경우 연간 ~476k(과잉 추정 가능성), 유럽의[5][6][7] 경우 연간 200k |
라임병(Lyme disease) 또는 라임병(Lyme borreliosis)은 익소데속 진드기에 의해 전파되는 보렐리아균에 의해 발생하는 벡터 매개 질병입니다.[3][8][9]감염의 가장 흔한 징후는 홍반이교란(EM)으로 알려진 붉은 발진으로, 약 1주일 후 진드기에 물린 부위에 나타납니다.[1]발진은 일반적으로 가렵거나 아프지 않습니다.[1]감염자의 약 70~80%가 발진이 발생합니다.[1]조기 진단이 어려울 수 있습니다.[10]다른 초기 증상으로는 발열, 두통, 피로 등이 있을 수 있습니다.[1]치료를 받지 않으면 얼굴 한쪽 또는 양쪽을 움직일 수 있는 능력의 상실, 관절통, 목이 경직되거나 심장이 두근거리는 심한 두통 등의 증상이 나타날 수 있습니다.[1]몇 달에서 몇 년 후에는 반복적인 관절통과 붓기 증상이 나타날 수 있습니다.[1]때때로 팔과 다리에 총성 통증이나 따끔거림이 생길 수 있습니다.[1]적절한 치료에도 불구하고, 영향을 받은 사람들의 약 10~20%는 최소 6개월 동안 관절통, 기억력 문제, 그리고 피곤함을 가지고 있습니다.[1][11]
라임병은 익소데속의 감염된 진드기에 의해 사람에게 전염됩니다.[12]미국에서, 걱정되는 진드기는 보통 Ixodes scapularis 타입입니다."대부분의 경우 진드기를 36~48시간 이상 붙여야 라임병균이 전염됩니다.진드기를 빨리 제거하면(24시간 이내) 라임병에 걸릴 확률을 크게 줄일 수 있습니다."[13][14]유럽에서는 익소데시키누스 진드기가 박테리아를 더 빨리 퍼뜨릴 수 있습니다.[14][15]북아메리카에서 박테리아 종인 Borrelia burgdorferi와 B. mayonii는 라임병을 일으킵니다.[3][16]유럽과 아시아에서는 Borrelia afzelii, Borrelia garinii, B. spielmanii 그리고 다른 네 종들도 이 병을 일으킵니다.[3]이 질병은 사람들 사이에서도, 다른 동물들에 의해서도, 음식을 통해서도 전염되지 않는 것으로 보입니다.[13]진단은 증상, 진드기 노출력, 혈액 내 특정 항체 검사의 조합에 근거합니다.[4][17]혈액 검사는 질병의 초기 단계에서 거짓 음성인 경우가 많습니다.[3]개별 진드기에 대한 검정은 일반적으로 유용하지 않습니다.[18]
예방에는 팔과 다리를 덮는 옷을 입고 DEET 또는 피카리딘 성분의 방충제를 사용하여 진드기에 물리지 않도록 하는 노력이 포함됩니다.[3][8]진드기 수를 줄이기 위해 살충제를 사용하는 것도 효과적일 수 있습니다.[3]핀셋을 사용하여 진드기를 제거할 수 있습니다.[19]제거된 진드기에 피가 가득 차 있는 경우 감염을 예방하기 위해 독시사이클린 1회 투여를 사용할 수 있지만 감염이 발생하는 경우는 드물기 때문에 일반적으로 권장되지 않습니다.[3]감염이 발생하면 독시사이클린, 아목시실린, 세퓨록심 등 여러 항생제가 효과적입니다.[3]일반적인 치료는 보통 2-3주 정도 지속됩니다.[3]어떤 사람들은 치료로 열이 나고 근육과 관절통이 생기는데, 하루나 이틀 정도 지속될 수도 있습니다.[3]지속적인 증상이 발생하는 사람들에게 장기간의 항생제 치료는 유용하지 않은 것으로 밝혀졌습니다.[3][20]
라임병은 북반구에서 진드기에 의해 전파되는 가장 흔한 질병입니다.[21][22]감염은 봄과 초여름에 가장 흔히 발생합니다.[3]라임병은 1975년 코네티컷주 라임에서 처음으로 별개의 질환으로 진단되었습니다.이것은 원래 어린 류마티스 관절염으로 오해를 받았습니다.[23]관련된 박테리아는 1981년 윌리 버그도퍼(Willy Burgdorfer)[24]에 의해 처음 기술되었습니다.치료 후 만성 증상은 "치료 후 라임병 증후군"(PTLDS)으로 알려져 있습니다.[20]PTLDS는 만성 라임병과는 다른데, 이 용어는 더 이상 과학자들에 의해 지지되지 않고 다른 그룹에 의해 다른 방식으로 사용됩니다.[20][25]일부 의료 제공자들은 PTLDS가 지속적인 감염에 의해 발생한다고 주장하지만, 표준 치료 후 지속적인 감염의 증거를 찾을 수 없기 때문에 이것은 사실이 아니라고 믿습니다.[26]
2023년[update] 현재 라임병에 대해 제안된 인체 백신의 임상 시험이 진행되고 있지만 백신을 사용할 수 없었습니다.LYMERIX라는 백신이 생산되었지만, 수요 부족으로 인해 2002년에 중단되었습니다.[27]개의 라임병 예방 백신은 여러 가지가 있습니다.
징후 및 증상

라임병은 여러 신체 시스템에 영향을 줄 수 있고 광범위한 증상을 일으킬 수 있습니다.라임병에 걸린 모든 사람이 모든 증상을 가지고 있는 것은 아니며 많은 증상들이 라임병에만 특이적인 것이 아니라 다른 질병들과 함께 발생할 수 있습니다.[32]
감염 후 증상이 시작될 때까지의 잠복기는 보통 1~2주이지만 훨씬 짧을 수도 있고 훨씬 길 수도 있습니다.[33]라임 증상은 대부분의 경우 진드기의 님팔 단계가 원인이기 때문에 북반구에서 5월부터 9월까지 가장 자주 발생합니다.[33]무증상 감염자가 존재하지만, 미국에서 감염된 사람의 7% 미만에서 발생합니다.[34]무증상 감염은 유럽에서 감염된 사람들 사이에서 훨씬 더 흔할지도 모릅니다.[35]
조기 국소 감염
초기에는 감염이 아직 전신으로 퍼지지 않았을 때 국소 감염이 발생할 수 있습니다.감염이 처음 피부와 접촉한 부위만 해당됩니다.라임 감염의 약 80%의 초기 징후는 진드기에 물린 부위에 있는 홍반성 이주자(EM) 발진으로, 종종 겨드랑이, 사타구니, 무릎 뒤쪽 등 피부 주름 근처, 트렁크, 옷끈 아래 또는 어린이의 머리카락, 귀 또는 목에 있습니다.[28][3]감염된 대부분의 사람들은 진드기나 물린 곳을 본 기억이 없습니다.발진은 일반적으로 물린 후 1~2주(범위 3~32일) 후에 나타나며 하루에 2~3cm씩 5~70cm(중앙값 16cm)까지 확장됩니다.[28][3][29]발진은 대개 원형 또는 타원형이며, 붉거나 푸르스름하며, 중심이 높거나 어두운 경우가 있습니다.[3][30][31]유럽의 경우 약 79%이지만 미국 고유 지역의 경우 19%에 불과하면 발진이 중앙에서 가장자리로 점차 사라지면서 "황소의 눈" 패턴이 형성될 가능성이 있습니다.[29][30][31]발진은 따뜻함을 느낄 수 있지만 보통 가려움증이 없고, 거의 아프지 않으며, 치료를 받지 않으면 4주까지 해결됩니다.[3]
EM 발진은 종종 피로, 두통, 몸살, 발열, 오한을 포함한 바이러스성 질병의 증상을 동반하지만 보통 메스꺼움이나 호흡기 상 문제는 동반하지 않습니다.이러한 증상은 발진 없이 나타나기도 하고 발진이 사라진 후에도 지속되기도 합니다.라임은 이러한 증상이나 발진 없이 후기 단계로 진행될 수 있습니다.[3]
라임병에 대한 항생제 치료에도 불구하고 이틀 이상 고열이 나거나 바이러스성 질환의 다른 증상이 호전되지 않거나 혈액 내 백혈구나 적혈구, 혈소판의 수치가 비정상적으로 낮은 사람,다른 진드기 매개 질환인 에를리키증이나 요충증과 같은 병과의 가능성이 있는지 조사해야 합니다.[36]
조기 전파 감염
지역 감염이 시작된 후 수 일에서 수주 이내에 보렐리아 박테리아는 림프계나 혈류를 통해 퍼질 수 있습니다.치료되지 않은 경우의 10-20%에서 원래 진드기에 물린 부위와 관련이 없는 전신 부위에서 전자파 발진이 발생합니다.[28]일시적인 근육통과 관절통 또한 흔합니다.[28]
치료받지 않은 사람들의 약 10-15%에서 라임은 신경보핵증으로 알려진 신경학적 문제를 일으킵니다.[37]조기 신경 보렐리오스증은 일반적으로 진드기에 물린 후 4-6주(범위 1-12주)에 나타나며 림프구성 뇌수막염, 뇌신경염, 근막병증 및/또는 단일 신경염 다발성 경화증의 일부 조합을 수반합니다.[36][38]림프구성 뇌수막염은 뇌척수액(CSF)에 특징적인 변화를 일으키고 몇 주 동안 가변적인 두통과 덜 일반적으로 가벼운 뇌수막염 징후가 동반될 수 있습니다. 예를 들어 목을 완전히 구부릴 수 없고 밝은 빛에 불내증이 있지만 일반적으로 열이 없거나 매우 낮을 뿐입니다.[39]몇 달 후 신경보핵증은 또한 이비인후과적 증상을 나타낼 수 있습니다.이 중 76.5%가 가장 흔한 증상인 이명으로 나타납니다.그 다음으로 현기증 및 현기증(53.7%), 난청(16.7%) 순으로 많이 발생하는 증상이었습니다.[40]소아의 경우에도 부분적인 시력 저하가 발생할 수 있습니다.[36]뇌신경염은 뇌신경의 염증입니다.라임 때문에 얼굴 한쪽 또는 양쪽에서 눈 깜빡임, 미소, 씹기 등을 손상시키는 가장 전형적인 안면 마비를 유발합니다.또한 간헐적으로 이중 시력을 유발할 수도 있습니다.[36][39]림프절병증은 척추 신경근의 염증으로, 통증을 유발하고, 영향을 받는 뿌리에 연결된 신경들, 예를 들어 사지(들) 또는 몸통의 일부(들)에 의해 제공되는 신체 부위에 약한, 저림, 또는 변화된 감각을 덜 유발합니다.통증은 종종 이전에 느껴졌던 다른 어떤 것과 다르게 설명되고, 고통스럽고, 이동하고, 밤에 더 심하고, 거의 대칭적이지 않으며, 종종 극심한 수면 장애를 동반합니다.[38][41]단일 신경염 다발성 경화증은 관련이 없는 말초 신경에 유사한 증상을 일으키는 염증입니다.[37][36]드물게, 초기 신경섬유증은 혼란, 비정상적인 걸음걸이, 안구 운동 또는 언어, 움직임 장애, 운동 계획의 손상 또는 떨림과 같은 증상과 함께 뇌나 척수의 염증을 수반할 수 있습니다.[36][38]
북미에서 안면 마비는 전형적인 초기 신경 보렐리아증의 발현으로, 치료받지 않은 사람들의 5-10%에서 발생하며, 약 75%의 경우 림프구성 수막염을 동반합니다.[36][42]림프절 병증은 절반 정도로 자주 보고되지만, 많은 경우 인지하지 못할 수도 있습니다.[43]유럽 성인에서 가장 흔한 발표는 림프구성 수막염과 반워스 증후군으로 알려진 근막병증의 조합이며, 안면 마비에 의한 경우의 36-89%가 동반됩니다.[38][41]이 증후군에서, 근막성 통증은 초기 홍반이 발진한 경우와 같은 신체 부위에서 시작되는 경향이 있으며, 안면 마비 및 기타 손상된 움직임에 앞서 발생합니다.[41]극단적인 경우에는 운동 기능이나 하지의 감각 기능이 영구적으로 손상될 수 있습니다.[35]유럽 어린이들에게서 가장 흔한 증상은 안면 마비(55%), 기타 뇌신경염, 림프구성 수막염(27%)[38]입니다.
진드기에 물린 후 약 한 달(범위 4일-7개월)이 지난 6월과 12월 사이에 미국에서 치료받지 않은 환자의 약 4-10%, 유럽에서 치료받지 않은 환자의 0.3-4%에서, 이 감염은 라임 심장염으로 알려진 심장 합병증을 일으킬 수 있습니다.[44][45]증상으로는 심계 항진, 현기증, 실신, 호흡 곤란, 흉통 등이 있을 수 있습니다.[44]라임병의 다른 증상들도 있을 수 있는데, 예를 들면, 발진, 관절통, 안면 마비, 두통, 또는 근막 통증이 있습니다.[44]그러나 어떤 사람들은 심장염이 라임병의 첫 발현일 수도 있습니다.[44]19-87%의 사람들이 림프관염을 일으키면서 심장의 전기 전도 시스템에 악영향을 미치며, 비정상적으로 느린 것과 비정상적으로 빠른 것 사이에 몇 분 안에 번갈아 나타나는 심장 리듬으로 나타나는 대심실 블록을 유발합니다.[44][45]라임은 10-15%의 사람들에게 심장비대, 좌심실 기능 장애 또는 울혈성 심부전과 같은 심근 합병증을 유발합니다.[44]
유럽에서는 발견되지만 북미에서는 발견되지 않는 또 다른 피부 질환은 귀엽, 유두, 또는 음낭에 생기는 보랏빛 덩어리인 보랏빛 림프구종입니다.[46]
후기 전파 감염

라임 관절염은 치료받지 않은 사람들의 최대 60%에서 발생하며, 보통 감염 후 약 6개월 후에 시작됩니다.[28]그것은 보통 하나 또는 몇 개의 관절, 종종 무릎 또는 아마도 고관절, 다른 큰 관절, 또는 턱관절에만 영향을 미칩니다.[36][48]보통 큰 관절 삼출과 부종이 발생하지만 가벼운 통증이나 중등도의 통증만 있을 뿐입니다.[36]치료 없이 붓기와 통증은 일반적으로 시간이 지남에 따라 해결되지만 주기적으로 다시 발생합니다.[36]베이커의 낭종이 생기고 파열될 수도 있습니다.
라임병에 대한 미국의 초기 연구에서, 발이나 손에서 시작하여 시간이 지남에 따라 팔다리 위로 이동할 가능성이 있는 저림, 따끔거림, 화상을 포함하는 희귀한 말초 신경병증이 설명되었습니다.이 징후에 대한 부실한 문서화를 발견한 이후의 분석에서 전문가들은 이것이 미국에 존재하는지 아니면 단지 매우 희귀한 것인지 궁금해 했습니다.[36][49]
라임뇌증이라고 불리는 신경성 증후군은 미묘한 기억력과 인지적인 어려움, 불면증, 일반적인 기분의 불편함, 그리고 성격의 변화와 관련이 있습니다.[50]라임뇌증은 미국에서 논란이 되고 있고 유럽에서는 보고되지 않았습니다.[22]우울증과 섬유근육통과 같은 문제들은 라임병을 가진 사람들에게 일반인들만큼 흔합니다.[51][52]라임병이 정신과적 장애, 행동 장애(예: ADHD), 발달 장애(예: 자폐증)를 유발한다는 확실한 증거는 없습니다.[53]
만성 피부염 만성 위축성 질환은 유럽에서 주로 노인들 사이에서 관찰되는 만성 피부 질환입니다.[46]그것은 변색된 피부의 적청색 부분으로 시작하며, 종종 손이나 발등에 있습니다.병변은 몇 주 또는 몇 달에 걸쳐 서서히 위축되는데, 처음에는 피부가 가늘어지고 주름이 진 다음, 치료를 받지 않으면 완전히 건조하고 털이 없습니다.[54]말초신경병증과도 연관이 있습니다.[49]
원인

라임병은 보렐리아속의 나선형 박테리아인 스피로셰트에 의해 발생합니다.스피로셰트는 펩티도글리칸과 편모, 그리고 그람 음성 박테리아와 비슷한 외막으로 둘러싸여 있습니다.이중막 외피 때문에, 보렐리아 박테리아는 그람 음성 박테리아와 그람 음성 박테리아의 외피 성분에 상당한 차이가 있음에도 불구하고 종종 그람 음성으로 잘못 묘사됩니다.[55]라임(Lyme)과 관련된 보렐리아(Borrelia) 종은 보렐리아(Borrelia burgdorferi sensulato)로 통칭되며, 많은 유전적 다양성을 보여줍니다.[56]
B. burgdorferi sensulato는 20개의 수용된 종과 3개의 제안된 종으로 구성된 종 복합체입니다.라임병을 일으키는 것으로 알려진 8종: B. mayonii (북미에서 발견됨), B. burgdorferi sensulstico (북미와 유럽에서 발견됨), B. afzelii, B. garinii, B. spielmanii, 그리고 B. lusitaniae (모두 유라시아에서 발견됨).[57][58][16][9]몇몇 연구들은 B. valaisiana가 때때로 인간을 감염시킬지도 모른다고 제안하기도 했지만, 이 종은 질병의 중요한 원인은 아닌 것 같습니다.[59][60]
틱 수명주기


진드기의 생애 주기에는 유충, 님프, 그리고 성충의 세 단계가 있습니다.님프 단계에서 진드기는 라임병을 가장 많이 옮기며 보통 기후가 온화한 지역에서는 늦봄과 초여름에 가장 활동적입니다.성충기에는 성충 진드기가 사람을 물 가능성이 적고 크기가 큰 경향이 있어 쉽게 보고 제거할 수 있기 때문에 라임병 전염이 덜 흔합니다.[61]
변속기
라임병은 작은 포유류와 두 무리의 숙주를 모두 먹고 사는 진드기에 의해 작은 포유류와 새들 사이의 자연적인 저수지에서 사람에게 전염되기 때문에 동물원증으로 분류됩니다.[62]익소데 속의 단단한 진드기는 라임병의 벡터(바베시아의 벡터이기도 함)[63]입니다.대부분의 감염은 님팔 단계의 진드기에 의해 발생하는데, 진드기는 매우 작아서 발견되지 않은 상태로 장기간 먹이를 먹을 수 있기 때문입니다.[62]님팔 진드기는 일반적으로 양귀비씨 크기이며 때때로 머리가 검고 몸이 반투명합니다.[64]혹은 님팔 진드기가 더 어두울 수도 있습니다.[65]어린 애벌레 진드기는 매우 드물게 감염됩니다.[66]사슴이 성체 사슴 진드기의 선호되는 숙주이고, 사슴이 없을 때 진드기 개체수는 훨씬 적지만, 진드기는 일반적으로 사슴으로부터 보렐리아를 얻지 않고 대신 흰발쥐와 같은 감염된 작은 포유류와 때때로 새로부터 얻는다.[67]라임이 흔한 지역이 확대되고 있습니다.[68]
보렐리아의 외부 표면 단백질 A(OspA)는 진드기 미드굿(tick midgut) 내에서 OspA에 대한 진드기 수용체(tick receptor)에 결합합니다.진드기가 먹이를 먹을 때, 보렐리아는 OspA를 과소 조절하고 또 다른 표면 단백질인 OspC를 과잉 조절합니다.박테리아가 중창자에서 침샘으로 이동한 후, OspC는 감염을 증진시키는 면역 억제 효과를 가지고 있는 것으로 보이는 진드기 침 단백질인 Salp15에 결합합니다.[69]포유류 숙주의 성공적인 감염은 OspC의 박테리아 발현에 달려있습니다.[70]
진드기에 물린 곳은 님팔 단계에 있는 진드기의 작은 크기뿐만 아니라 숙주가 물린 곳으로부터 가려움이나 고통을 느끼지 못하게 하는 진드기 분비물 때문에 종종 눈에 띄지 않습니다.하지만, 진드기에 물린 것으로 알려진 약 1.2%에서 1.4%만이 라임병을 일으키는 등 전염은 매우 드뭅니다.[71]

유럽에서, 주요 벡터는 양 진드기 또는 피마자 진드기라고도 불리는 Ixodesricinus입니다.[72]중국에서 익소데스 퍼술카투스(타이가 진드기)는 아마도 가장 중요한 벡터일 것입니다.[73]북아메리카에서는 검은다리참진드기 또는 사슴참진드기(Ixodes scapularis)가 동해안의 주요 벡터입니다.[66]
비록 그것이 라임병의 가벼운 형태와 유사한 남부 진드기 관련 발진 질환이라고 불리는 관련 증후군에 연루되어 있을 수 있지만,[74] 미국 남동부 전역에서 텍사스까지 발견되는 외딴별참진드기(Amblyma Americanum)는 라임병 스피로셰트를 전염시킬 가능성이 적습니다.[75]
미국의 서해안에서, 주요 벡터는 서부검은다리참진드기(Ixodes pacificus)입니다.[76]이 진드기 종들이 주로 보렐리아 감염에 내성이 있는 웨스턴 펜스 도마뱀과 같은 숙주 종을 먹는 경향은 서양에서 라임병의 전염을 줄이는 것으로 보입니다.[77][78]
임신 중에 태반 전체에 걸쳐 전염이 일어날 수 있으며, 다른 많은 척추 질환과 마찬가지로 치료되지 않은 감염으로 인해 임신 부작용이 발생할 수 있습니다. 항생제를 사용한 신속한 치료는 이러한 위험을 줄이거나 제거합니다.[79][80][81][82][83]
수혈, 성적 접촉, 모유를 통한 라임병 전염을 뒷받침하는 과학적 증거는 없습니다.[84]
진드기 매개성 동반 감염
B. burgdorferi를 인간에게 전염시키는 진드기는 또한 각각 바베시아증과 인간 과립구세포화생증(HGA)을 일으키는 바베시아 마이크로티와 아나플라즈마 파지토필룸과 같은 다른 미생물들을 운반하고 옮길 수 있습니다.[85]초기 라임병을 앓고 있는 사람들 중에서, 그들의 위치에 따라, 2-12%는 HGA를, 2-10%는 요식증을 가질 것입니다.[53]특정 지역의 진드기는 진드기 매개 뇌염과 포와산 바이러스 질병을 일으키는 바이러스를 옮기기도 합니다.[86][53]라임병의 동반 감염은 자체적으로 해결될 수도 있고, HGA의 경우처럼 라임에 대해 처방된 독시사이클린으로 치료할 수도 있기 때문에 추가적인 치료가 필요하지 않을 수도 있습니다.[36]지속적인 발열이나 이에 부합하는 변칙적인 실험실 소견은 동시 감염을 나타낼 수 있습니다.[53]
병태생리학
B. burgdorferi는 질병이 진행되는 동안 온몸으로 퍼질 수 있고 피부, 심장, 관절, 말초 신경계, 그리고 중추 신경계에서 발견됩니다.[70][87]B. Burgdorferi는 독소를 생성하지 않습니다.[88]그러므로 라임병의 많은 징후와 증상들은 그러한 조직에서 스피로쉐에 대한 면역 반응의 결과입니다.[89]
B. burgdorferi는 감염된 Ixodes 진드기에 물려 피부에 주사됩니다.먹이를 주는 과정에서 스피로셰를 피부 속으로 동반하는 진드기 타액에는 물린 부위의 면역 반응을 방해하는 물질이 포함돼 있습니다.[90]이것은 스피로셰가 감염을 일으킬 수 있는 보호 환경을 제공합니다.스피로셰트는 증식하고 진피 안에서 바깥쪽으로 이동합니다.피부 속 박테리아에 대한 숙주 염증 반응은 특징적인 원형 EM 병변을 유발합니다.[70]그러나 피부에서 스피로셰트를 제거하는 데 필요한 호중구는 진드기 침이 호중구 기능을 억제하기 때문에 발생하는 EM 병변에서 필요한 숫자로 나타나지 못합니다.이것은 박테리아가 살아남게 하고 결국에는 몸 전체로 퍼지게 합니다.[91]
진드기에 물린 후 며칠에서 몇 주 후에, 스피로셰트는 혈류를 통해 관절, 심장, 신경계, 그리고 멀리 떨어진 피부 부위로 퍼지는데, 그들의 존재는 전파된 질병의 다양한 증상을 일으킵니다.B. burgdorferi의 확산은 스피로셰트의 표면에 숙주 프로테아제 플라스민의 부착에 의해 도움을 받습니다.[92]
만약 치료되지 않는다면, 면역체계에 의한 B.burgdorferi 항체의 생성에도 불구하고 박테리아는 몇 달 혹은 심지어 몇 년 동안 몸에 남아있을 수 있습니다.[93]스피로셰트는 항체가 목표로 하는 표면 단백질의 발현 감소, VlsE 표면 단백질의 항원 변이, 보체와 같은 주요 면역 성분의 불활성화, 그리고 면역 인자의 기능을 방해할 수 있는 세포 외 기질에 숨김으로써 면역 반응을 피할 수 있습니다.[94][95]
뇌에서, B. burgdorferi는 성상세포가 신경 기능 장애의 원인이 될 수 있는 성상세포증(증식 후 세포 자멸)을 겪게 할 수 있습니다.[96]스피로셰트는 또한 숙주 세포가 퀴놀린산을 분비하도록 유도할 수도 있는데, 퀴놀린산은 신경 세포의 NMDA 수용체를 자극하는데, 이것은 라임 뇌병증으로 관찰되는 피로와 질병을 설명할 수 있습니다.[97]또한 라임 뇌병증 동안 확산성 백질 병리는 회백질 연결을 방해할 수 있으며 주의력, 기억력, 시공간 능력, 복잡한 인지 및 감정 상태의 결손을 설명할 수 있습니다.백질 질환은 아마도 신경세포 손실이 덜 흔하기 때문에 백질 질환보다 회복 가능성이 더 클 수 있습니다.항생제 치료 후 MRI 백질 과강도의 해결이 관찰되었습니다.[98]
세로토닌의 전구물질인 트립토판은 라임(Lyme)을 포함한 뇌에 영향을 미치는 다양한 전염병에서 중추신경계 내에서 감소되는 것으로 보입니다.[99]연구자들은 이 신경호르몬 분비가 보렐리아증을 가진 일부 사람들에게 발병하는 신경정신장애의 원인인지 조사하고 있습니다.[100]
면역학적 연구
라임병 동안 보렐리아균에 노출되면 병원체에 의한 자가면역질환의 한 형태인 [101]오래 지속되고 손상되는 염증 반응을 일으킬 수 있습니다.[102]이 반응의 생성은 보렐리아가 신체 조직의 정상적인 부분을 닮음으로써 면역 체계에 의해 살해되는 것을 피하는 분자 모방의 형태 때문일 수도 있습니다.[103][104]
자가 면역 반응으로 인한 만성 증상은 스피로셰트가 몸에서 제거된 후에도 일부 증상이 지속되는 이유를 설명할 수 있습니다.이 가설은 류마티스열과 유사하게 항생제 치료 후에도 만성 관절염이 지속되는 이유를 설명할 수 있지만, 그것의 광범위한 적용은 논란의 여지가 있습니다.[105][106]
진단.
라임병은 증상, 객관적인 신체적 소견(홍반 이동성 발진, 안면 마비 또는 관절염 등), 감염된 진드기에 노출될 가능성이 있는 이력 및 가능한 실험실 테스트를 기반으로 진단됩니다.[3][28]초기 라임병 증상이 있는 사람들은 EM 발진에 대해 전신 피부 검사를 받고 최근 1-2개월 이내에 EM형 발진이 발생했는지 여부를 문의해야 합니다.[36]EM 발진 및 최근 진드기 노출(즉, 발진이 나타난 후 30일 이내에 라임이 흔할 가능성이 있는 진드기 서식지의 야외에 있는 것)은 라임 진단에 충분합니다. 검사실 확인이 필요하지 않거나 권장되지 않습니다.[3][28][107][108]감염된 대부분의 사람들은 진드기나 물린 곳을 기억하지 못하며, 발진은 황소의 눈처럼 보이거나 다른 증상을 동반할 필요가 없습니다.[3][109]미국에서는 라임이 뉴잉글랜드와 중대서양 주와 위스콘신과 미네소타 일부 지역에서 가장 흔하지만 다른 지역으로 확대되고 있습니다.[68]캐나다의 여러 국경 지역들도 라임 위험이 높습니다.[110]
EM 발진이 없거나 진드기에 노출된 이력이 없는 경우 라임 진단은 검사실 확인에 따라 달라집니다.[63][111]라임병을 일으키는 박테리아는 신체 조직에서 직접 관찰하기 어렵고 실험실에서 자라기에도 어렵고 시간이 많이 걸립니다.[3][63]가장 널리 사용되는 검사는 대신 혈액 속에 있는 박테리아에 대한 항체의 존재를 찾습니다.[112]양성 항체 검사 결과는 그 자체로 활동성 감염을 입증하는 것이 아니라 증상, 객관적 소견, 진드기에 노출된 사람의 병력 등으로 의심되는 감염을 확인할 수 있습니다.[63]정상 인구의 5-20%가 라임에 대한 항체를 가지고 있기 때문에 라임병을 시사하는 병력과 증상이 없는 사람은 라임 항체 검사를 받지 말아야 합니다. 양성 결과는 거짓일 가능성이 높고 불필요한 치료를 야기할 수 있습니다.[36][38]
초기에 전파된 라임병에 대해 병력, 징후, 증상이 강하게 시사되는 경우, 실험실 테스트 결과가 이용 가능해짐에 따라 경험적 치료를 시작하고 재평가할 수 있습니다.[42][113]
실험실 테스트
ELISA와 웨스턴 블롯에 의한 혈액 내 항체 검사는 라임 진단에 가장 널리 사용되는 방법입니다.CDC(Centers for Disease Control and Prevention)는 두 계층의 프로토콜을 권장합니다. 민감한 ELISA 테스트를 먼저 수행하고 양성이거나 모호할 경우 더 구체적인 웨스턴 블롯을 실행합니다.[114]면역체계는 항체를 대량으로 생산하는 데 시간이 좀 걸립니다.라임 감염이 시작된 후, IgM형과 IgG형의 항체는 일반적으로 각각 2-4주와 4-6주에 먼저 발견되고, 6-8주에 절정에 이를 수 있습니다.[115]EM 발진이 처음 나타날 때 검출 가능한 항체가 존재하지 않을 수 있습니다.따라서 테스트를 수행하지 말고 EM 발진이 있는 경우를 기준으로 진단하는 것이 좋습니다.[36]라임 감염 의심 증상 발생 후 30일까지는 IgM 또는 IgG 항체 검출로 감염을 확인할 수 있으며, 이후에는 IgG 항체만 고려할 것을 권장합니다.[115]감염 1개월 후 양성 IgM 및 음성 IgG 검사 결과는 일반적으로 위양성 결과를 나타냅니다.[116]IgM 항체의 수는 일반적으로 감염 후 4-6개월 후에 붕괴되는 반면, IgG 항체는 수년 동안 검출 가능합니다.[115]
신경보핵증의 경우 다른 검사를 사용할 수 있습니다.유럽에서, 신경보렐리아증은 보통 보렐리아 가리니에 의해 발생하고 거의 항상 림프구성 흉구증을 수반합니다. 즉, 뇌척수액(CSF)의 림프구와 단백질의 밀도는 전형적으로 특징적으로 비정상적인 수준으로 증가하는 반면 포도당 수준은 정상으로 유지됩니다.[39][36][41]또한, 면역체계는 CSF를 포함하는 혈관 내 공간에서 라임에 대한 항체를 생성합니다.[36][41]요추천자와 흉구증 및 혈관 내 항체 생성에 대한 CSF 분석에 의한 입증은 유럽에서 신경 보렐리증의 확실한 진단을 위해 필요합니다 (보통 보렐리아 아프첼리에 의해 발생하고 혈액 항체 검사로 확인되는 건피성 만성 위축성 질환과 관련된 말초 신경병증의 경우는 제외).[38]북미에서 신경보핵증은 Borrelia burgdorferi에 의해 발생하며 동일한 CSF 징후를 동반하지 않을 수 있습니다. 양성이면 중추신경계(CNS) 신경보핵증 진단을 확인하지만 음성이면 배제하지 않습니다.[117]미국 지침은 CSF 분석이 증상이 말초 신경계(PNS)에 국한된 것으로 보일 때 선택 사항으로 간주합니다. 예를 들어, 명백한 뇌수막염 증상이 없는 안면 마비가 있을 때입니다.[36][118]혈액 및 혈관 내 항체 검사와 달리 CSF 혈구증 검사는 감염이 끝나면 정상으로 복귀하기 때문에 치료 성공의 객관적인 지표로 사용할 수 있고 후퇴 여부에 대한 결정을 알려줍니다.[41]PNS와 관련된 감염에서 근전도와 신경전도 연구는 치료에 대한 반응을 객관적으로 관찰하기 위해 사용될 수 있습니다.[39]
라임 심장염에서 심전도는 심장 전도 이상을 증명하는 데 사용되는 반면 심장 초음파 검사는 심근 기능 장애를 나타낼 수 있습니다.[44]심근 조직에서 조직 검사와 보렐리아 세포의 확인은 특정한 경우에 사용될 수 있지만 대개 시술의 위험 때문에 수행되지 않습니다.[44]
라임병에 대한 중합효소 연쇄반응(PCR) 검사는 라임병 스피로셰의 유전물질(DNA)을 검출하기 위해 개발되기도 했습니다.혈청학적 연구는 보렐리아의 항체만을 검사하기 때문에 배양 또는 PCR은 유기체의 존재를 감지하는 현재의 수단입니다.PCR은 배양보다 훨씬 빠르다는 장점이 있습니다.그러나 PCR 검사는 죽은 보렐리아 세포의 잔해 검출이나 검체 오염과 같은 잘못된 양성 결과에 취약합니다.[119][38]PCR을 제대로 수행하더라도 감염 중 혈액 및 뇌척수액(CSF)에서 보렐리아 세포가 거의 발견되지 않기 때문에 종종 거짓 음성 결과를 보여줍니다.[120][38]따라서 합성액에서 ospA DNA를 검출하는 매우 민감한 방법이기 때문에, PCR 검사는 라임 관절염 진단과 같은 특수한 경우에만 권장됩니다.[121]CSF에서 PCR의 민감도는 낮지만, 혈관 내 항체 생성 검사 결과가 거짓 음성으로 의심되는 경우(예를 들어, 매우 초기(< 6주) 신경 보렐리아증 또는 면역 억제자에서) 사용이 고려될 수 있습니다.[38]
라임병에 대한 다른 여러 형태의 실험실 테스트를 이용할 수 있으며, 그 중 일부는 적절하게 검증되지 않았습니다.살아있는 보렐리아균에 의해 소변으로 배출되는 OSPA 항원은 연구되고 있는 유망한 기술입니다.[122]나노 트랩 입자의 검출을 위한 사용이 검토되고 있으며 OspA는 라임의 활동적인 증상과 관련이 있습니다.[123][124]보렐리아 항원에 대한 면역글로불린 G(IgG) 또는 면역글로불린 M(IgM) 항체의 높은 역가는 질병을 나타내지만, 낮은 역가는 오해를 불러일으킬 수 있습니다. 왜냐하면 IgM 항체는 최초 감염 후에도 남아있을 수 있고 IgG 항체는 수년 동안 남아있을 수 있기 때문입니다.[125]
CDC는 소변항원검사, 소변 PCR검사, B. burgdorferi의 세포벽결핍형 면역형광염색, 림프구변태검사를 권고하지 않습니다.[120]
이미징
신경영상은 신경보핵증 특유의 특이한 패턴을 제공하는지 여부에 대해 논란이 있지만, 감별 진단과 질병의 병태생리학을 이해하는 데 도움을 줄 수 있습니다.[126]논란의 여지가 있지만, 일부 증거는 특정 신경 영상 검사가 사람의 진단에 도움이 되는 데이터를 제공할 수 있다는 것을 보여줍니다.자기공명영상(MRI)과 단일광자방출 컴퓨터단층촬영(SPECT)은 이 질환을 앓고 있는 사람의 뇌에 이상이 있는지를 확인할 수 있는 두 가지 검사입니다.MRI에서 신경영상 소견은 심실백질의 병변뿐만 아니라 심실백질의 확대와 피질 위축을 포함합니다.이 결과는 항생제 치료 후 병변이 가역적인 것으로 밝혀졌기 때문에 다소 예외적인 것으로 여겨집니다.SPECT를 사용하여 생성된 이미지는 부족한 양의 혈액이 피질과 피질하 백색 물질로 전달되는 수많은 영역을 보여줍니다.그러나 SPECT 영상은 영상에서 이질적인 패턴을 보여주기 때문에 비특이적인 것으로 알려져 있습니다.SPECT 영상에서 보이는 이상은 뇌혈관염과 크로이츠펠트-야콥병을 앓고 있는 사람들에게서 보이는 이상과 매우 유사해서 의심이 됩니다.[127]
감별진단
지역 병원에서는 홍반성 발진의 23-28%와 초기 라임병의 83%를 오진하는 것으로 보고되었습니다.[111]EM 발진은 종종 거미에 물린 상처, 봉소염 또는 대상포진으로 오진됩니다.[111]많은 오진들이 EM 발진이 황소의 눈처럼 보여야 한다는 잘못된 생각이 널리 퍼져있는 원인으로 지목되고 있습니다.[3]실제로 EM 래쉬의 주요 특징은 각각 최대 2-3cm/일 및 최소 5cm의 직경, 그리고 16cm 이상인 경우의 50%에 해당하는 속도와 팽창 정도입니다.발진은 중심에서 벗어나 팽창하며, 발진의 나머지 부분과 링 모양으로 분리되거나 달라 보이거나 보이지 않을 수 있습니다.[28][29]EM 발진에 비해 거미에 물린 상처는 팔다리에서 더 흔하고, 더 아프고 가렵거나 붓는 경향이 있으며, 일부는 괴사(죽은 피부의 검푸른 부분이 가라앉음)를 일으킬 수 있습니다.[28][3]봉소염은 상처나 궤양 주변에서 가장 흔하게 발생하고 원형이 거의 없으며 부어오르고 부드러워지기 쉽습니다.[28][3]EM 발진은 겨드랑이, 사타구니, 복부 또는 무릎 뒤쪽과 같이 봉소염에 대해 특이한 부위에 종종 나타납니다.[28]라임처럼 대상포진은 두통, 발열, 피로감으로 시작해 통증이나 저림이 이어지는 경우가 많습니다.그러나 라임과 달리 대상포진에서 이러한 증상은 일반적으로 신경의 피부좀과 함께 여러 개의 작은 물집으로 구성된 발진이 나타나며, 대상포진은 빠른 실험실 검사로도 확인할 수 있습니다.[128]
라임병(LDFP)에 의한 안면 마비는 종종 벨의 마비로 오진됩니다.[42]벨성마비가 편면성 안면마비의 가장 흔한 유형(사례의 약 70%)이지만, LDFP는 라임병이 흔한 지역의 안면마비 사례의 약 25%를 차지할 수 있습니다.[42]LDFP에 비해 벨의 마비는 얼굴 양쪽에 영향을 미치는 빈도가 훨씬 적습니다.[42]LDFP와 벨의 마비가 유사한 증상을 가지고 있고 치료를 받지 않으면 유사하게 진화하지만, 코르티코스테로이드 치료는 벨의 마비에 이로운 반면 LDFP에는 해롭습니다.[42]따뜻한 달 동안 진드기 서식지에 노출된 최근의 이력, EM 발진, 두통과 발열, 그리고/또는 안면 양쪽의 마비와 같은 바이러스성 증상은 LDFP의 가능성을 평가해야 합니다. 최소 이상일 경우 코르티코스테로이드 없이 항생제를 사용한 경험적 치료를 시작해야 합니다.라임병에 대한 실험실 테스트가 완료되면 재평가됩니다.[42]
바이러스성 수막염과 달리 라임림프구성 수막염은 열이 나지 않고 오래 지속되며 재발하는 경향이 있습니다.[39][36]림프구성 수막염은 또한 EM 발진, 안면 마비 또는 부분 시력 장애와 동시에 발생할 가능성이 있으며 CSF에서 다형핵 백혈구의 비율이 훨씬 낮습니다.[36]
사지에 영향을 주는 림프구병증은 종종 좌골신경통과 같은 신경근 압박에 의한 근막병증으로 오진됩니다.[111][129]근막병증의 대부분의 경우 4-6주 이내에 압축적이고 보존적 치료(예: 휴식)로 해결되지만, 근막병증 관리 지침에서는 빈도는 낮지만 라임 및 대상포진과 같은 감염을 포함한 즉각적인 진단 및 치료가 필요한 다른 가능한 원인의 위험을 먼저 평가할 것을 권장합니다.[130]지난 3개월 동안 진드기 서식지에서 야외 활동을 한 이력이 있을 경우 발진이나 바이러스 같은 증상이 뒤따를 가능성이 있으며 현재 두통, 림프구성 수막염의 다른 증상 또는 안면 마비로 인해 라임병이 의심될 수 있으며 확진을 위해 혈청학적 및 요추천자 검사를 권장합니다.[130]
줄기에 영향을 주는 림프관병증은 게실염이나 급성 관상동맥 증후군과 같은 무수히 많은 다른 질환들로 오진될 수 있습니다.[43][111]후기 라임병의 진단은 종종 다면적인 외모와 특이하지 않은 증상으로 인해 복잡해지므로, 한 평론가는 라임을 새로운 "위대한 모방자"라고 부르도록 합니다.[131]후기 감염자들은 모두 양성 항체 검사를 받게 되기 때문에, 간단한 혈액 검사는 라임병을 사람의 증상의 가능한 원인으로 배제할 수 있습니다.[132]
예방
진드기에 물리는 것은 진드기 서식지에서 시간을 피하거나 단축하고 진드기 서식지에 들어갈 때와 나올 때 주의를 기울임으로써 예방할 수 있습니다.[133][8]
라임 사람의 감염은 대부분 4월에서 9월 사이에 익소데 님프가 물어서 발생합니다.[28][133]진드기는 삼림 지대, 관목, 키 큰 풀, 잎 쓰레기 또는 나무 더미의 습하고 그늘진 장소를 선호합니다.[28][134]진드기 밀도는 삼림 지대에서 가장 높은 경향이 있고, 그 다음으로 숲과 잔디 사이의 유지되지 않은 가장자리(약 절반 정도), 관상용 식물과 다년생 땅 덮개(약 4분의 1), 그리고 잔디(약 30배 정도)가 있습니다.[135]익소데 유충과 님프는 돌담이나 나무 통나무처럼 쥐가 둥지를 튼 곳에도 풍부한 경향이 있습니다.[135]익소데 유충과 님프는 일반적으로 앞다리를 뻗은 채 땅에 가까운 나뭇잎이나 풀 위에서 잠재적인 숙주("퀘스트")를 기다립니다; 숙주가 팔다리를 스칠 때, 진드기는 빠르게 달라붙어 물어뜯을 피부 위치를 찾아 숙주 위에 올라갑니다.[136]미국 북동부 지역에서는 진드기에 물린 곳의 69%가 거주지에서, 11%는 학교나 캠프에서, 9%는 공원이나 휴양지에서, 4%는 직장에서, 3%는 사냥 중, 4%는 기타 지역에서 발생하는 것으로 추정됩니다.[135]거주지 주변에서 진드기에 물리는 것과 관련된 활동에는 마당 작업, 덤불 치우기, 정원 가꾸기, 마당에서 놀기, 그리고 숲이 우거진 지역이나 잔디가 우거진 지역을 돌아다니는 개나 고양이를 집에 들여보내는 것이 포함됩니다.[135][133]공원에서 진드기에 물리는 일은 등산이나 캠핑 중에 종종 일어납니다.[135]잔디 깎은 잔디밭이나 산책로 중앙에서 인접한 초목에 닿지 않고 걷는 것은 기어다니거나 통나무나 돌담에 앉는 것보다 덜 위험합니다.[135][137]애완동물이 진드기 서식지에서 자유롭게 돌아다니게 해서는 안 됩니다.[134]
CDC는 예방책으로 텐트, 배낭, 침낭 등 의류, 신발, 캠핑용품 등을 0.5% 퍼메트린 용액으로 담갔거나 뿌린 뒤 건조하도록 걸어 사용하는 것을 권장하고 있습니다.[133][138]페르메트린은 냄새가 없고 사람에게는 안전하지만 진드기에게는 독성이 강합니다.[139]진드기 유충은 퍼메트린 처리된 천 위를 10~20초 정도 기어간 후에 자극을 받아 떨어져 나가거나 죽게 됩니다.[139][140]페르메트린 처리된 폐쇄형 신발과 양말은 또한 처리된 반바지를 입은 사람의 신발에 처음으로 접촉하는 님프에 의해 물린 횟수가 74배 감소합니다. ( 님프가 보통 땅 근처에서 탐색하기 때문에, 이것은 전형적인 접촉 시나리오입니다.)[139]사용자의 피부에 진드기가 도달할 수 있는 간격을 최소화하기 위해 퍼메트린 처리된 바지(바지)를 처리된 양말 안에 넣고 긴 소매 셔츠를 바지 안에 집어넣음으로써 더 나은 보호를 달성할 수 있습니다.[137]밝은 색의 옷은 진드기를 더 쉽게 볼 수 있게 하고 진드기가 물기 전에 제거할 수도 있습니다.[137]퍼메트린으로 처리한 군복과 야외 근무자복은 물린 상처를 80~95%[140] 줄이는 것으로 나타났습니다.퍼메트린 보호 기능은 고객이 처리한 제품에서 몇 주 동안 마모 및 세탁이 지속되며 공장에서 처리한 제품의 경우 최대 70개의 세탁이 가능합니다.[138]퍼메트린은 사람의 피부나 속옷, 고양이에게 사용해서는 안 됩니다.[138][141]
EPA는 노출된 피부에 사용할 것을 권고하고 있는데, DEET, 피카리딘, IR3535(아미노산 베타-알라닌의 유도체), 레몬 유칼립투스 오일(OLE, 천연 화합물), OLE의 유효성분인 파라-멘탄-디올(Para-mentane-diol, PMD)이 포함됩니다.[133][142][143] 퍼메트린과 달리, 기피제는 진드기를 물리치지만 죽이지 않으며 도포 후 몇 시간 동안만 보호합니다.양이온, 그리고 땀 또는 물에 의해 씻겨질 수 있습니다.[138]가장 인기 있는 기피제는 미국의 DEET와 유럽의 피카리딘입니다.[143]DEET와 달리 피카리딘은 냄새가 없고 피부를 자극하거나 직물이나 플라스틱에 해를 끼칠 가능성이 적습니다.[143]더 높은 농도의 기피제는 더 오래 지속될 수 있지만 더 효과적이지는 않습니다. 진드기에 대해서는 20%의 피카리딘이 8시간 동안 작동하는 반면 55~98.11%의 DEET는 5~6시간 동안 작동하거나 30~40%의 OLE는 6시간 동안 작동할 수 있습니다.[138][142]기피제는 옷 속, 눈, 입, 상처 또는 상처에 사용하거나 2개월 미만의 아기(OLE 또는 PMD의 경우 3년)에게는 사용해서는 안 되며, 자외선 차단제를 사용하는 경우에는 그 위에 기피제를 발라야 합니다.[138][133][138]기피제는 얼굴에 직접 뿌리지 말고 손에 뿌린 후 얼굴에 문질러야 합니다.[138]
실내에 들어온 후에는 옷, 장비, 애완동물의 진드기 검사를 받아야 합니다.[133]옷은 뜨거운 건조기에 10분 동안 넣어 진드기를 죽일 수 있습니다(세탁이나 따뜻한 건조기로는 부족합니다).[133]가능한 한 빨리 샤워하고 온몸에 진드기를 찾고 제거하면 감염 위험이 줄어듭니다.[133]먹이가 없는 진드기는 양귀비씨만 한 크기지만 사람을 물고 붙이면 하루 이틀이면 작은 피물집처럼 보입니다.[144]겨드랑이, 다리 사이, 무릎 뒤쪽, 배꼽, 몸통, 어린이 귀, 목, 머리카락 등 부위를 특히 주의 깊게 점검해야 합니다.[133]
틱 제거

부착된 진드기는 신속히 제거해야 합니다.부착 시간이 지남에 따라 감염 위험이 증가하지만 북미에서는 진드기를 36시간 이내에 제거하면 라임병의 위험이 적습니다.[145]CDC는 피부와 진드기 사이에 미세한 끝이 있는 핀셋을 삽입하고, 매우 단단히 움켜쥐고, 진드기를 비틀거나 홱 잡아당기거나 쥐어짜거나 짓누르지 않고 닫힌 핀셋을 피부에서 바로 잡아당길 것을 권장합니다.[146]진드기 제거 후 피부에 남아 있는 진드기 부위는 가능하면 깨끗한 핀셋으로 제거해야 합니다.[146]그리고 나서 상처와 손은 알코올이나 비누와 물로 씻어야 합니다.[146]진드기는 알코올, 밀봉된 봉지, 테이프 또는 변기에 물을 내리는 용기에 넣어 배치할 수 있습니다.[146]물린 사람은 어디서 언제 물린 것인지를 적어야 하고 그러면 앞으로 몇 주 안에 발진이나 독감 같은 증상이 나타나면 의사에게 알릴 수 있습니다.[146]CDC는 진드기를 제거하기 위해 손가락이나 매니큐어, 석유 젤리, 열을 사용하지 말 것을 권장합니다.[146]
호주 마비 진드기가 유행하는 호주에서는 호주 임상면역학·알레르기학회가 진드기 제거를 위해 핀셋을 사용하지 말 것을 권고하고 있는데, 알레르기가 있으면 아나필락시스가 생길 수 있기 때문입니다.[147]대신 제품을 진드기에 뿌려 얼게 한 뒤 떨어트려야 합니다.[147]또 다른 방법은 치실이나 낚싯줄 약 20cm를 이용하여 피부와 진드기 사이에 손으로 만든 매듭을 천천히 묶은 후 피부에서 떼어내는 것입니다.[148][149]
예방항생제
진드기 부착 기간이 길어질수록 감염 위험이 증가합니다.[28]라임이 진드기 안에서 침으로 이동하게 하는 박테리아는 36시간에서 48시간 사이에 부착되어야 합니다.[28]보렐리아를 옮길 가능성이 충분히 높은 사슴진드기가 사람에게 붙어있는 것을 발견해 제거하고, 진드기가 36시간 부착됐거나 충혈된 경우 제거 후 72시간 이내에 독시사이클린을 1회 투여하면 라임병의 위험이 감소할 수 있습니다.감염이 거의 발생하지 않기 때문에 물린 모든 사람에게 일반적으로 권장되지는 않습니다. 약 50명의 물린 사람들은 홍반 이주자의 한 사례(즉, 감염된 사람의 약 70-80%에서 발견되는 일반적인 발진)를 예방하기 위해 이러한 방식으로 치료해야 합니다.[3][28]
정원조경
몇 가지 조경 작업은 주택가 마당에서 진드기에 물릴 위험을 줄일 수 있습니다.[144][150]여기에는 잔디 깎기, 잎 쓰레기와 잡초 제거, 접지 커버 사용 회피 등이 포함됩니다.[144]잔디밭을 나무 더미, 삼림 지대, 돌 벽 및 관목과 분리하려면 3피트 너비의 바위 또는 나무 칩 장벽이 권장됩니다.[150]방벽에 식물을 심지 않으면 진드기가 건너가지 않는 경향이 있습니다. 진드기를 죽이기 위해 살충제를 뿌릴 수도 있습니다.[150]방벽에서 최소 9피트 떨어진 곳에 햇빛이 비치는 진드기 방지 구역이 있어야 하며, 파티장, 놀이터, 정원 가꾸기 등을 포함하여 마당에 사람의 활동을 집중시켜야 합니다.[150]테라스와 운동장 아래 땅에 사용되는 나무 데크, 콘크리트, 벽돌, 자갈 또는 나무 칩과 같은 재료는 진드기를 억제할 수 있습니다.[144]사슴을 진드기 안전지대에서 멀리 떨어뜨리기 위해 8피트 높이의 울타리가 추가될 수 있습니다.[150][144]
직업노출
야외 노동자들은 진드기에 감염된 현장에서 일할 경우 라임병에 걸릴 위험이 있습니다.여기에는 건축, 조경, 임업, 덤불 정리, 토지 측량, 농업, 철도 공사, 유전 공사, 전선 공사, 공원 또는 야생 동물 관리가 포함됩니다.[151][152]북동부와 중북부 주에 있는 미국 노동자들은 감염된 진드기에 노출될 위험이 가장 높습니다.진드기는 또한 다른 진드기 매개 질병을 그 나라의 이런 지역과 다른 지역의 노동자들에게 옮길 수도 있습니다.나무, 덤불, 높은 풀 또는 잎 쓰레기가 있는 작업장에는 진드기가 더 많을 가능성이 있습니다.어린 진드기가 가장 활동적인 늦봄과 여름철에는 야외 작업자들이 가장 조심해야 합니다.[153]
숙주동물
진드기는 도마뱀, 새, 쥐, 고양이, 개, 사슴, 소, 인간 등 다양한 숙주 종의 피를 먹고 살 수 있습니다.틱이 피드, 재생 및 확산할 수 있는 정도는 호스트의 유형과 가용성에 따라 달라집니다.질병 확산 여부는 이용 가능한 숙주에 의해서도 영향을 받습니다.도마뱀과 같은 일부 종들은 라임병 병원체를 지지하지 않는 경향이 있어서 진드기에게 먹이를 주어 병이 전염될 가능성을 낮추기 때문에 "희석 숙주"라고 불립니다.흰꼬리사슴은 먹이원이자 진드기가 짝짓기를 하는 "생식 숙주"입니다.흰발쥐는 라임병 병원체가 생존할 수 있는 저장고 숙주입니다.호스트의 가용성은 라임병 전염에 상당한 영향을 미칠 수 있습니다.숙주나 병원체를 지지하지 않는 숙주의 다양성이 증가하면 질병이 전염될 가능성이 낮아지는 경향이 있습니다.[154]
미국에서 라임과 다른 사슴 진드기 매개 질병의 발병률을 줄이기 위한 한 가지 방법은 다 자란 진드기가 먹이와 번식을 위해 의존하는 사슴 개체수를 크게 줄이는 것이었습니다.라임병 사례는 메인 주 몬헤건 섬의 사슴 퇴치와 [155]코네티컷 주 맘포드 코브의 사슴 방제에 이어 감소했습니다.[156]지지자들은 라임병 발병률이 가장 높은 국가의 사슴 개체수가 평방마일당 60마리 이상인 것에 비해 사슴 개체수를 평방마일당 8마리에서 10마리로 줄일 것을 제안했습니다.[157]
다른 이들은 사슴이 생식 숙주이기는 하지만, 보렐리아 부르그도르페리 저수지는 아니라고 지적했습니다.연구원들은 흰발쥐와 얼룩 다람쥐와 같이 눈에 잘 띄지 않는 더 작은 라임 저장고가 라임병 발생에 더 강력한 영향을 미칠 수 있다고 제안했습니다.뉴욕 주의 생태계 연구에 따르면 흰발쥐는 숲이 더 적은 수의 설치류 포식자들과 함께 더 작은 고립된 삼림 덩어리로 쪼개질 때 번성한다고 합니다.더 많은 설치류들이 이 병을 가지고 있기 때문에, 진드기가 질병을 앓는 설치류를 잡아먹고, 누군가가 그들의 정원에서 혹은 숲 속을 걸어다니며 질병을 옮기는 진드기를 주울 가능성이 높아집니다.데이터에 따르면 삼림 면적이 작을수록 진드기가 더 많이 포함되어 있고 라임병을 옮길 가능성이 있는 것으로 나타나 삼림 벌채와 서식지 파편화가 진드기, 숙주, 질병 전염에 영향을 미친다는 사실을 뒷받침합니다.[154]
진드기 매개 질병은 전 세계 소의 80%에 영향을 미치는 것으로 추정됩니다.[158]그들은 고양이, 강아지 그리고 다른 애완동물들에게도 영향을 미칩니다.가축의 진드기에 대한 인간의 노출을 줄이기 위한 방법으로 살충제 사용을 통한 가축의 정기적인 수의학적 통제가 제시되고 있습니다.그러나 현재는 여러 가지 근거로 살충제를 사용한 화학물질 관리가 비판받고 있습니다.진드기는 살충제에 대한 저항력을 발달시키는 것으로 보입니다. 살충제는 비용이 많이 듭니다. 그리고 진드기의 독성과 화학물질 잔류물이 음식과 환경에 영향을 미칠 수 있는 가능성에 대한 우려가 있습니다.[159]
유럽에서, Borrelia burgdorferi의 알려진 저수지는 9마리의 작은 포유류, 7마리의 중간 크기의 포유류, 그리고 16종의 새들이었습니다.[160]이 동물들은 스피로케트를 진드기에게 전달하고 따라서 유럽의 B.burgdorferi의 자연적인 순환에 참여하는 것처럼 보입니다.집쥐는 다른 종의 작은 설치류, 특히 동유럽과 러시아에서 또한 의심을 받고 있습니다.[160]Jaenson & al. (B. burgdorferi와 TBE 바이러스의 무능한 숙주) Jaenson & al. (1992)[162]은 병원균을 가장 많이 포함하고 있는 저장 종은 유럽 노루 카프레올루스 카프레올루스이다;[161] "그것은 B. burgdorferi의 주요 저장지 역할을 하지 않는 것으로 보인다."라고 생각했지만 진드기를 먹이는 [163]것은 붉은 사슴과 멧돼지(Sus scrofa)로서 중요합니다.[164]리케치아와 3종의 보렐리아가 확인되었으며,[161] 노루에서 동전 감염의 위험이 높습니다.[165]그럼에도 불구하고, 2000년대에 유럽의 노루에서는 "리케치아의 2종과 보렐리아의 2종이 확인되었습니다.[164]
예방접종
2023년[update] 현재 라임병에 대한 인체 백신은 사용할 수 없습니다.[27]시장에 진출한 유일한 인간 백신은 1998년부터 사용할 수 있었지만 2002년에 단종된 LYMErix였습니다.[166]백신 후보 VLA15는 2022년 3분기에 3상 시험을 시작할 예정이었고, 다른 연구는 진행 중입니다.개의 라임병 예방을 위해 여러 가지 백신을 사용할 수 있습니다.
라이멕스
LYMErix 백신은 1998년부터 2002년까지 사용할 수 있었습니다.수산화알루미늄을 보조제로 한 B. burgdorferi의 외부 표면 단백질 A(OspA)를 기반으로 한 라임병에 대한 재조합 백신은 SmithKline Beecham에 의해 개발되었습니다.1만 명 이상이 참여한 임상시험에서 이 백신은 성인의 76%가 3회 투여 후 경미하거나 중등도, 일시적인 부작용만 보인 채 라임병에 대한 보호면역을 부여하는 것으로 나타났습니다.[167][168]1998년 12월 21일, 미국 식품의약국(FDA)은 15세에서 70세까지의 사람들을 대상으로 한 이러한 시험에 근거하여 LYMErix를 승인했습니다.[168][166]
백신 승인 이후, 보험사가 보상하지 않는 경우가 많았던 비용 등 다양한 이유로 임상 진입이 더뎠습니다.[169]이후 수백 명의 백신 접종자들이 자가면역과 다른 부작용을 일으켰다고 보고했습니다.일부 옹호 단체들의 지원을 받아, 글락소스미스클라인을 상대로 백신이 이러한 건강 문제를 일으켰다고 주장하는 다수의 집단 소송이 제기되었습니다.이러한 주장들은 FDA와 질병통제센터에 의해 조사되었는데, 이들은 백신과 자가면역 불만 사이에 어떠한 연관성도 발견하지 못했습니다.[170]
불만이 백신에 의한 것이라는 증거가 부족했음에도 불구하고 판매량이 급감했고 2002년 2월 글락소스미스클라인에 의해 LYMErix가 미국 시장에서 철수했습니다.[171][170][172]의학 문헌에서 라이멕스의 운명은 "주의적인 이야기"로 묘사되었습니다.[172] 네이처의 사설은 라이멕스의 철수를 "근거 없는 대중의 두려움이 백신 개발자들에게 합리적인 안전 고려 사항을 넘어서는 압력을 가하는 사례"로 인용했습니다.[173]맥스 플랑크 연구소의 OSPA 백신의 최초 개발자는 네이처와의 인터뷰에서 "이것은 세상이 얼마나 비이성적일 수 있는지를 보여줄 뿐입니다.최초의 OSPA 백신 LYMErix가 철회된 것에 대한 과학적인 근거는 없었습니다."[170][174]
VLA15
발네바는 6가(OspA) 단백질 소단위 기반 백신 후보 VLA15를 개발했습니다.2017년 7월 미국 식품의약국으로부터 패스트트랙 지정을 받았습니다.[175][176]2020년 4월 화이자는 백신에 대한 권리를 위해 1억 3천만 달러를 지불했고, 회사들은 여러 2상 시험을 수행하면서 함께 개발하고 있습니다.[177]
VLA15의 3상 시험은 2022년 말로 예정되어 있었으며, 미국 북동부와 유럽 전역에 위치한 시험장에서 지원자를 모집했습니다.[178][179]참가자들은 5개월에서 9개월에 걸쳐 초기 3회 접종 백신 시리즈를 접종한 후 12개월 후 부스터 복용량을 투여받을 예정이었으며, 초기 시리즈와 부스터 복용량 모두 올해 라임병 성수기 전에 완료될 예정이었습니다.[179]
기타연구
진드기 타액에 대한 강력한 빠른 면역 반응을 일으키도록 고안된 mRNA 백신은 진드기가 전염성 박테리아를 전염시킬 수 있기 전에 면역체계가 실험동물로부터 진드기를 탐지하고 제거할 수 있도록 했습니다.[180]이 백신은 진드기 타액에 몸이 19개의 단백질을 생성하기 위한 mRNA를 포함하고 있는데, 이는 물린 부위에 홍반이 빠르게 생기도록 함으로써 라임병으로부터 기니피그를 보호합니다.또한 진드기가 세 개가 아니라 한 개만 붙어 있으면 진드기가 제거되지 않을 경우 시험동물을 보호했습니다.[181][182]
개 백신
개 백신이 개의 라임병 예방을 위해 조제되고 승인되었습니다.현재 라임병 백신은 3가지가 나와 있습니다.포트 닷지 연구소에서 만든 라임백스는 숙주를 유기체에 노출시키는 온전한 죽은 스피로셰트를 포함하고 있습니다.갤럭시 라임, 인터벳-셰어링-플라우 백신, 단백질 OspC와 OspA 대상OspC 항체는 OspA 항체에 의해 죽지 않은 박테리아를 죽입니다.메리얼에 의해 만들어진 개 재조합 라임은 OspA 단백질에 대항하는 항체를 생성하여 백신을 맞은 개에게 먹이를 주는 진드기가 항-OSpA 항체로 가득한 피를 빨아들이고, 이것은 그것들이 개에게 전달되기 전에 진드기의 내장에 있는 스피로셰트를 죽입니다.[183]
치료
항생제가 주된 치료법입니다.[3][28]그들의 사용에 대한 구체적인 접근법은 영향을 받는 개인과 질병의 단계에 따라 달라집니다.[28]독시사이클린은 보렐리아균뿐만 아니라 진드기가 옮기는 다양한 질병에도 효과가 있기 때문에 초기 국소 감염자 대부분에게는 첫 번째 선택으로 경구 투여가 널리 권장됩니다.[28]독시사이클린을 복용하는 사람들은 햇볕에 그을릴 위험이 더 높기 때문에 햇빛 노출을 피해야 합니다.[36]독시사이클린은 8세 미만의 어린이와 임신 중이거나 모유 수유 중인 여성에게 사용할 수 없습니다.[28] 독시사이클린의 대안은 아목시실린, 세프록심악세틸, 아지트로마이신입니다.[28]아지트로마이신은 다른 항생제에 내성이 없는 경우에만 권장됩니다.[36]봉소염의 표준 치료법인 세팔렉신은 라임병에 유용하지 않습니다.[36]발진이 라임이나 봉소염에 의한 것인지 확실하지 않을 때 IDSA는 세퓨록심 또는 아목시실린/클라불란산으로 치료할 것을 권장합니다. 두 가지 감염에 모두 효과적이기 때문입니다.[36]초기에 전파되거나 후기에 라임병에 걸린 사람들은 증상이 있는 심장질환, 라임 관절염 또는 안면마비, 근막병증, 수막염 또는 말초신경병증과 같은 신경학적 증상을 가질 수 있습니다.[28]이러한 경우 첫 번째 선택으로 세프트리아손 정맥 투여가 권장됩니다.[28] 세프토택심과 독시사이클린이 대안으로 사용 가능합니다.[28]
라임병의 치료법은 초기 국소 질환에서 14일, 초기 파종 질환에서 14-21일, 말기 파종 질환에서 14-28일까지 다양합니다.[184]라임병의 신경 합병증은 입으로 복용할 수 있고 비용이 더 낮기 때문에 독시사이클린으로 치료될 수 있지만 북미에서 효능의 증거는 간접적일 뿐입니다.[118]실패할 경우 지침에서는 주사 가능한 세프트리아손을 사용한 후퇴를 권장합니다.[118]라임 관절염 치료 후 몇 달 후, 관절 부종이 지속되거나 재발한다면 두 번째 항생제를 고려해 볼 수 있습니다. 경구 항생제에 대한 반응이 좋지 않을 경우 후퇴를 위해 정맥 항생제를 사용하는 것입니다.[28][36]그 외에는 효과가 있다는 증거가 없으므로 28일 이상 지속되는 항생제 처방은 권장되지 않습니다.[28][185]IgM과 IgG 항체 수준은 항생제로 성공적인 치료를 한 후에도 수년 동안 높아질 수 있습니다.[28]항체 수준이 치료 성공을 나타내는 것은 아니므로 이에 대한 검사는 권장되지 않습니다.[28]
안면 마비는 치료 없이도 해결될 수 있지만, 다른 라임 합병증을 멈추기 위해서는 항생제 치료가 권장됩니다.[36]라임병으로 안면 마비가 발생한 경우에는 코르티코스테로이드를 사용하지 않는 것이 좋습니다.[42]안면마비 환자의 경우 깨어있는 동안 인공눈물을 자주 사용하는 것이 좋고, 수면 시 연고, 파스 등을 붙이거나 눈을 감는 테이핑을 하는 것이 좋습니다.[42][186]
라임성 심장염 환자의 약 3분의 1은 심장전도 이상이 해결될 때까지 일시적인 심박동기가 필요하며, 21%는 입원이 필요합니다.[44]라임성 심장염은 코르티코스테로이드로 치료해서는 안됩니다.[44]
라임 관절염을 앓고 있는 사람들은 관절에 손상을 주지 않기 위해 신체 활동 수준을 제한해야 하고, 절뚝거리는 경우에는 목발을 사용해야 합니다.[187]라임병과 관련된 통증은 비스테로이드성 소염제(NSAIDs)로 치료될 수 있습니다.[36]항생제 치료 중인 라임 관절염의 경우 코르티코스테로이드 관절 주사는 권장되지 않습니다.[36][187]치료 2개월 후에도 관절 부종이 지속되고 활액에서 보렐리아 DNA에 대한 음성 PCR 검사가 있는 정맥 항생제 또는 경구 항생제 2개월 치료를 받은 라임 관절염 환자는 항생제 후 라임 관절염이 있다고 합니다. 사람들에게 특정 보렐리아 균주에 의해 감염된 후에 더 흔합니다.특정한 유전학적, 면역학적 특징을 가지고 있습니다.[36][53][187]항생제 후 라임 관절염은 NSAIDs, 질병을 수정하는 항류마티스 약제(DMARDs), 관절경 시노브 절제술 또는 물리 치료로 증상적으로 치료될 수 있습니다.[53][187]
치료를 받는 사람들은 재감염이 가능하다는 것과 예방법을 알아야 합니다.[113]
예후
라임병의 대표적인 첫 징후인 홍반이동(EM) 발진은 치료 없이도 수주 내에 해결됩니다.[3]그러나, 치료를 받지 않은 사람들에게서, 감염은 종종 신경계, 심장, 또는 관절로 퍼져, 신체 조직에 영구적인 손상을 일으킬 수 있습니다.[36]
초기 EM 발진이 나타난 후 수일 이내에 권장 항생제 치료를 받는 사람들은 가장 좋은 전망을 가지고 있습니다.[111]복구가 전체적이거나 즉각적이지 않을 수 있습니다.미국에서 완전한 회복을 달성하는 사람의 비율은 EM 발진 치료 종료 시 약 64–71%에서 30개월 후 약 84–90%로 증가합니다. 유럽에서는 더 높은 비율이 보고됩니다.[188][189]치료 실패, 즉 질병의 원래 징후 또는 새로운 징후의 지속성은 소수의 사람들에게서만 발생합니다.[188]남아있는 사람들은 완치된 것으로 간주되지만, 관절이나 근육통, 피로와 같은 주관적인 증상이 계속 발생합니다.[190]이러한 증상은 일반적으로 경미하고 사용할 수 없습니다.[190]
신경계에 병이 나타난 후에야 치료를 받는 사람들은 주관적인 증상 외에도 객관적인 신경학적 결함을 갖게 될 수도 있습니다.[36]유럽에서는 14-21일 동안 대부분 독시사이클린 200mg으로 치료받은 사람들의 초기 라임 증상 후 평균 32-33개월이 지난 후, 증상이 지속되는 사람들의 비율이 EM 발진만 있는 사람들(16%)[191]보다 신경보핵증 진단을 받은 사람들(50%)에서 훨씬 더 높았습니다.또 다른 유럽 연구에서는 신경보핵증으로 치료 후 5년이 지난 후에 소아(15%)에서 성인(30%)보다 증상이 지속되는 경우가 적었고, 후자에서는 첫 증상 후 30일 이내에 치료한 사람(16%)에서 나중에 치료한 사람(39%)보다 덜 일반적이었습니다.54%는 일상 활동이 제한되었고 19%는 병가 중이거나 무력했습니다.[192]
항생제 치료를 받은 라임 안면마비 환자의 약 90%가 나타난 지 24일 만에 중앙값을 완전히 회복하고 나머지 대부분은 경미한 이상만 있는 상태로 회복된다는 자료도 있습니다.[193][194]그러나 유럽에서는 안면 마비로 치료받은 사람의 41%가 6개월 후까지 다른 증상이 지속되었는데, 그 중 28%는 저림이나 감각 변화, 14%는 피로나 집중력 문제가 있었습니다.[194]얼굴 양쪽의 마비는 회복 시간이 더 오래 걸리는 것과 관련이 있습니다.[193][194]과거 데이터에 따르면 안면 마비가 있는 치료받지 않은 사람들은 거의 같은 비율로 회복되지만, 88%가 라임 관절염을 앓고 있습니다.[193][195]다른 연구는 손상된 신경이 다시 자라고 때때로 잘못된 근육과 연결되면서, 안면 마비가 해결되는 것처럼 보이는 6개월에서 12개월 후에야 싱키네시스(다른 하나가 자발적으로 움직일 때 얼굴 근육의 자발적인 움직임)가 명확해질 수 있다는 것을 보여줍니다.[196]싱키네시스는 코르티코스테로이드 사용과 관련이 있습니다.[196]장기간의 추적 관찰에서 라임 안면 마비의 16-23%는 완전히 회복되지 않습니다.[196]
유럽에서, 첫 증상 후 평균 30일 동안 정맥 세프트리아손으로 14일 동안 치료된 반워스 증후군(림프구성 수막염) 환자의 약 4분의 1이 불만족스러운 임상 반응 또는 뇌척수액의 지속적인 객관적 감염 지표 때문에 3-6개월 후 후퇴해야 했습니다.12개월 후 64%가 완전히 회복되었고, 31%는 정기적인 진통제 사용이 필요 없는 경미하거나 빈번하지 않은 증상을 보였고, 5%는 장애 또는 상당한 진통제 사용이 필요한 증상을 보였습니다.[41]가장 흔한 지속적인 장애 증상은 두통, 피로감, 감각의 변화, 관절통, 기억 장애, 질병, 근막통, 수면 장애, 근육통, 집중력 장애였습니다.장애 증상으로는 안면 마비와 다른 움직임의 장애가 있었습니다.[41]
신경보핵증의 말기 회복은 초기 신경보핵증보다 더 오래 걸리고 덜 완전한 경향이 있는데 아마도 비가역적인 신경 손상 때문일 것입니다.[36]
라임 심장염을 앓고 있는 사람들의 약 절반이 완전한 심장 차단으로 진행되지만, 보통 일주일 안에 해결됩니다.[44]다른 라임 심장 전도 이상은 일반적으로 6주 이내에 해결됩니다.[44]약 94%의 사람들이 완전한 회복을 하고 있지만 5%는 영구적인 심장 박동기가 필요하고 1%는 지속적인 심장 차단으로 끝납니다(인식되지 않은 환자들 때문에 실제 비율은 더 높을 수 있습니다).[44]라임 심근 합병증은 대개 경미하고 자가 제한적입니다.[44]하지만 라임성 심막염은 치명적일 수 있습니다.[44]
권장되는 항생제 치료법은 라임 관절염 환자의 약 90%에서 효과적이지만, 염증이 해소되는 데는 몇 달이 걸릴 수 있고 종종 두 번째 항생제가 필요합니다.[36]항생제 난치성 라임 관절염은 또한 일반적으로 9-14개월(범위 4개월 – 4년) 이내에 결국 해결됩니다. DMARD 또는 시노브 절제술은 회복을 가속화할 수 있습니다.[187]
재감염은 드물지 않습니다.미국의 한 연구에서, 6-11%의 사람들이 30개월 이내에 또 다른 EM 발진을 겪었습니다.[188]두번째 발진은 일반적으로 다른 보렐리아 균주에 의한 감염 때문입니다.[197]
치료 후 라임병 증후군
라임병에 걸린 사람들 중에는 치료를 마친 후에도 통증, 피로, 인지장애 등 만성적인 증상을 보이는 사람들도 있습니다.원인을 알 수 없습니다.한 가지 가설은 감염에 의해 유발된 자가면역이며, 이는 유발된 감염이 해결된 후에도 장기적으로 지속될 수 있습니다.자가 면역 반응은 캄필로박터(길랭-바레 증후군), 클라미디아(반응성 관절염), 스트렙 인후염(류마티스성 심장 질환)을 포함한 다른 감염 후에 발생하는 것으로 알려져 있습니다.다른 하나는 지속적이고 감염을 감지하기 어려운 것이 PTLDS를 유발한다는 것입니다. 세 번째 제안은 증상이 라임병의 이전 사례와 무관하지만 다른 원인이 있다는 것입니다.[198]
PTLDS에 대한 입증된 치료법은 없습니다. 초기 라임병에는 단기 항생제가 효과적이지만 장기 항생제는 효과가 없습니다.그들은 위약 대조 실험에서 효과가 없고 심각하고 때로는 치명적인 합병증의 위험을 가지고 있음을 보여주었습니다.일반적으로 치료는 증상이 있고 섬유근육통이나 ME/CFS의 관리와 유사합니다. PTLDS는 대개 시간이 지남에 따라 호전되지만 회복에는 수개월이 걸릴 수 있습니다.[198]
역학

라임병은 북반구 온대지방에서 정기적으로 발생합니다.[199]미국에서는 연간 476,000명으로 추산되는 사람들이 이 병으로 진단을 받고 치료를 받고 있습니다.이 수치는 과잉 진단과 과잉 치료로 인한 과대 추정치일 가능성이 높습니다.[5][6]유럽에서는 연간 20만 명 이상의 사람들이 진단을 받고 치료를 받습니다.[22][3][200]부분적으로 기후 변화의 온난화 온도 때문에 진드기 개체수와 라임병 발생이 증가하고 새로운 지역으로 확산되고 있다는 의견이 있습니다.그러나 진드기 매개 질병 시스템은 복잡하고, 변화가 기후 변화 때문인지 아니면 다른 동인 때문인지를 판단하는 것은 어려울 수 있습니다.[154][201]
아프리카
북아프리카에서는 모로코, 알제리, 이집트, 튀니지에서 B.burgdorferi sensulato가 확인되었습니다.[202][203][204]
사하라 사막 이남의 아프리카에 있는 라임병은 현재 알려지지 않았지만, 이 지역의 사람들에게서 발생할 수도 있다는 증거가 있습니다.숙주와 진드기 벡터가 풍부하기 때문에 아프리카에서 라임병이 발생하는 것을 선호할 것입니다.[205]동아프리카에서는 케냐에서 라임병 2건이 보고됐습니다.[206]
아시아
B. burgdorferi sensulato-fested 진드기는 일본뿐만 아니라 중국 북서부, 네팔, 태국, 러시아 극동 지역에서 더 자주 발견되고 있습니다.[207][208]보렐리아는 몽골에서도 고립된 적이 있습니다.[209]
호주.
라임병은 호주 고유의 질병으로 간주되지 않습니다.[210]호주에서 라임병에 걸린 사람들에 대한 보고가 있고, 심지어 진드기에서 밀접하게 관련된 보렐리아 종에 대한 증거도 있지만,[211] 이러한 사례들을 지역 전염과 연관시키는 증거는 제한적입니다.호주에서 잠재적인 보렐리아 종들을 진드기에 의한 쇠약 증상 복합체들(DSCATT)로 해결하기 위한 지속적인 연구가 진행되고 있습니다.[212]
유럽
유럽에서 라임병은 주로 진드기 Ixodesricinus에 의해 전염되는 spirochaete B. burgdorferi sensulato의 하나 이상의 병원성 유럽 유전자 종에 감염되어 발생합니다.[213]B. burgdorferi sensulato 감염 진드기의 사례는 주로 중부 유럽, 특히 슬로베니아와 오스트리아에서 발견되지만, 유럽 대륙의 거의 모든 국가에서 발견되고 있습니다.[214]이탈리아나 포르투갈과 같은 남유럽에서의 발병 건수는 훨씬 적습니다.[215]아이슬란드와 같은 일부 서방 국가에서 진단된 환자들이 증가하고 있습니다.[216]라임병은 아이슬란드에서 희귀합니다.매년 평균 약 6~7명의 환자가 진단되며, 주로 홍반 이주자를 나타내는 국소 감염이 발생합니다.아이슬란드의 기원이 확실한 사례는 없었으며 연간 사례 수는 증가하지 않고 있습니다.[217]
영국
영국에서는 1986년[218] 자발적 신고가 도입된 이후 영국과 아일랜드를 합쳐 68건의 사례가 기록된 이후 라임병 실험실 확진자 수가 꾸준히 증가하고 있습니다.[219]영국에서는 1988년 23명, 1990년 19명의 확진자가 나왔지만 2009년[218] 973명, 2010년 953명의 확진자가 나왔습니다.[220][221]2011년 1/3분기 잠정 수치는 2010년 같은 기간에 비해 26% 증가한 것으로 나타났습니다.[222]
그러나 영국의 Health Protection Agency는 연간 2,000~3,000건([221]감염의 평균 약 15%가 해외에서[218] 획득됨)의 사례가 있다고 추정하는 반면 스코틀랜드 톡소플라즈마 국장 Darrel Ho-Yen 박사는 위 수치에서 제시한 것보다 실제 사례 수가 상당히 많은 것으로 생각됩니다.참조연구소와 국립 라임병 검사원은 잘못된 진단 사례, 잘못된 결과를 주는 검사, 검사를 받지 않은 환자, 감염되었지만 증상을 보이지 않는 사람, 고지하지 못한 사람, 상담하지 않은 사람 등을 고려하기 위해 확진자 수에 10을 곱해야 한다고 보고 있습니다.의사 한 사람."[223][224]
라임병(Borrelia burgdorferi infection)은 1990년[226] 1월부터 스코틀랜드에서[225] 발생한 질병으로 임상적 의심에 근거하여 보고되어야 함에도 불구하고, 많은 GP들은 이러한 요구사항을 모르고 있는 것으로 생각됩니다.[227]실험실 테스트 결과로만 제한되는 의무 보고는 2010년 10월 영국 전역에서 보건 보호(Notification) 규정에 따라 도입되었습니다.[218]
뉴 포레스트, 솔즈베리 평원, 엑스무어, 사우스 다운스, 윌트셔와 버크셔의 일부 지역, 테트포드 숲[228], 그리고 웨스트 코스트와 스코틀랜드의 섬들에서 라임병에 감염된 사례가 더 많지만,[229] 감염된 진드기는 널리 퍼져 있고, 심지어 런던의 공원에서도 발견될 수 있습니다.[220][230]1989년 보고서에 따르면 뉴 포레스트의 임업 노동자들 중 25%가 양성 반응을 보였고, 지역 일반 인구의 2%에서 4-5% 사이가 양성 반응을 보였습니다.[231][232]
2009년 전국에서 실시된 애완견에 대한 검사에서 영국 내 진드기의 약 2.5%가 감염될 가능성이 있는 것으로 나타났는데, 이는 이전에 생각했던 것보다 상당히 높은 수치입니다.[233][234]지구온난화로 인해 앞으로 진드기 활동이 증가하고, 사람들이 공원에서 보내는 시간이 늘어나 감염 위험이 높아질 것으로 추측됩니다.[235]그러나 어떤 발표된 연구에서도 이 사실이 입증되지 않았습니다.
북아메리카
북아메리카의 많은 연구들은 라임병의 영향을 받는 사람들의 수에 대한 생태학적, 환경적 상관관계를 조사했습니다.I. scapular의 기후 적합성 모델링을 사용한 2005년 연구에 따르면 기후 변화는 2080년까지 적합한 벡터 서식지의 총 213% 증가를 유발할 것으로 예상되며, 캐나다의 북쪽 확장, 미국 중부의 적합성 증가, 미국 남부의 적합한 서식지 및 벡터 후퇴 감소가 예상됩니다.[236]2008년 발표된 연구에 대한 리뷰는 숲이나 숲이 있는 지역의 존재가 라임병의 위험을 지속적으로 높이는 유일한 변수인 반면 다른 환경 변수들은 연구들 간의 일치성이 거의 또는 전혀 나타나지 않았다고 결론 내렸습니다.[237]저자들은 현장 간 진드기 밀도와 인간 위험도에 영향을 미치는 요인들이 여전히 잘 이해되지 않고 있으며, 향후 연구는 보다 장기간에 걸쳐 진행되고, 지역 간에 보다 표준화되며, 지역 라임병 생태에 대한 기존 지식을 통합해야 한다고 주장했습니다.[237]
캐나다
라임병을 옮길 수 있는 진드기의 범위는 온타리오의 제한된 지역에서 퀘벡 남부, 매니토바, 온타리오 북부, 뉴브런즈윅 남부, 노바스코샤 남서부, 서스캐처원과 앨버타의 제한된 부분뿐만 아니라 브리티시 콜롬비아까지 포함하는 범위로 확대되었습니다.사례는 멀리 동쪽 뉴펀들랜드 섬까지 보고되었습니다.[110][238][239][240]Leighton et al. (2012)의 모델 기반 예측에 따르면, I. 견갑골 진드기의 범위는 향후 10년 동안 캐나다로 46km/년 확장될 것이며, 온난화 기후 온도가 확산 속도 증가의 주요 동인이 될 것이라고 합니다.[241]
멕시코
2007년의 한 연구는 1999년에서 2000년 사이에 보고된 4건의 사례에서 보렐리아 부르그도르페리 감염이 멕시코 고유종임을 시사하고 있습니다.[242]
미국
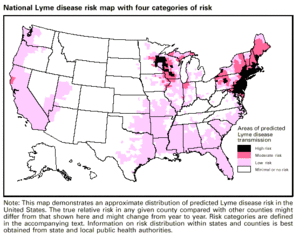
라임병은 북미와 유럽에서 가장 흔한 진드기 매개 질환이며, 미국에서 가장 빠르게 증가하고 있는 전염병 중 하나입니다.미국 CDC에 보고된 사례 중 라임병 감염 비율은 인구 10만 명당 7.9건입니다.라임병이 가장 흔한 10개 주에서 2005년 평균은 인구 10만 명당 31.6건이었습니다.[243][244][245]
라임병은 여행 관련 감염으로 인해 모든 주에서 보고되었지만, 보고된 모든 사례의 약 99%가 단 5개의 지리적 지역(뉴잉글랜드, 대서양 중부, 동북중부, 남대서양, 서북중부)에 국한되어 있습니다.[84][246][247]CDC는 1991년 라임병 환자에 대한 국가 감시를 시행했습니다.이후 신고 기준은 여러 차례 수정됐습니다.[248]2022년 감시사건 정의는 확진, 개연성, 의심으로 사건을 분류하고 있습니다.[249]
CDC는 감시 데이터가 한계가 있지만, "일률성, 단순성, 적시성" 때문에 유용하다고 강조합니다.사고가 많은 지역에서는 사례가 과소 보고되는 반면, 사고가 적은 지역에서는 과잉 보고가 일어날 가능성이 높습니다.또한 감시 사례는 반드시 감염이 발생한 지역이 아닌 거주 지역별로 보고됩니다.[250][84]
북미의 풍토병 지역과 마찬가지로, 보고된 이 질병의 발병 건수도 증가하고 있습니다.예를 들어, B. burgdorferi sensulato는 이전에 캘리포니아의 동물원 순환에서 유지되는 능력이 방해받는 것으로 생각되었는데, 왜냐하면 큰 도마뱀 개체군이 지역 진드기 개체군에서 B. burgdorferi에 의해 영향을 받는 사람의 수를 희석시킬 것이라고 가정되었기 때문입니다; 이것은 그 이후로 의문이 제기되었습니다.몇몇 증거들이 도마뱀이 감염될 수 있다고 시사해주었듯이.[251]
유럽에서의 한 연구를 제외하고,[252] 도마뱀과 관련된 데이터의 대부분은 스피로셰의 DNA 검출에 근거하고 있으며, 도마뱀이 그들에게 먹이를 주는 진드기를 감염시킬 수 있다는 것을 입증하지 못했습니다.[251][253][254][255]일부 실험에서 도마뱀이 보렐리아 감염에 불응할 수 있다는 것을 시사하는 것처럼, 동물원 순환에 대한 그들의 관여는 더 복잡하고 종에 따라 특이한 것으로 보입니다.[78]
B. burgdorferi가 흰꼬리사슴과 흰발쥐에 의해 숙주가 되는 진드기와 가장 관련이 있는 반면, Borrelia afzelii는 설치류에게 먹이를 주는 벡터 진드기에서 가장 자주 발견되며, Borrelia garinii와 Borrelia valaisiana는 새와 관련이 있는 것으로 보입니다.설치류와 새 모두 B. burgdorferi sensicto의 유능한 저수지 숙주입니다.다양한 숙주 종의 대체 보체 경로의 세균 분해 활성에 대한 라임병 스피로셰 종의 유전자 종의 내성이 그의 저장소 숙주 연관성을 결정할 수 있습니다.[citation needed]
북아메리카의 보렐리아의 다양한 종 또는 아종에 의해 발생하는, 유사하지만 명백하게 다른 몇 가지 조건들이 존재할지도 모릅니다.Masters disease라고도 알려진 Southern Tick-associated Rash disease (STARI)는 보렐리아 감염과 관련이 있을 수 있는 지역적으로 제한된 질환입니다.흔히 외별참진드기로 알려진 암블리오마 아메리카눔은 STARI의 주요 벡터로 인식됩니다.스타리의 지리적 분포의 일부 지역에서는 라임병이 상당히 드물기 때문에(예: 아칸소주) 라임 유사 증상을 겪고 있는 이 지역 사람들은 특히 외별 진드기에 물린 상처를 따르는 경우) 스타리를 가능성으로 고려해야 합니다.일반적으로 라임보다 가벼운 상태이며 항생제 치료에도 잘 반응합니다.[256]
최근 몇 년간 몬태나 주에서 라임과 유사한 질병이 발생한 사례가 매년 5건에서 10건에 이릅니다.몬태나 주 중부의 옐로스톤 강을 따라 있는 주머니에서 주로 발견됩니다.사람들은 진드기에 물린 곳 주변에 붉은 황소 눈 발진이 생겼고 몇 주간의 피로와 열이 뒤따랐습니다.[247]
라임병 효과는 남성과 여성이 비교할 수 있습니다.다양한 연령층이 영향을 받지만, 10세에서 19세 사이에서 발병 건수가 가장 많습니다.알 수 없는 이유로 라임병은 아시아인들 사이에서 7배나 더 흔합니다.[257]
남미
브라질에서 바기오(Baggio)라고 알려진 라임(Lyme)과 유사한 질병.B. burgdorferi sensulato complex에 속하지 않고 Amblyma속과 Rhipicephalus속 진드기에 의해 전염되는 미생물에 의해 요시나리 증후군이 확인되었습니다.[258]브라질에서 BYS의 첫 사례는 1992년 상파울루 코티아에서 보고되었습니다.[259]
어원
라임병은 1975년 코네티컷주 라임에서 처음으로 별개의 질환으로 진단되었습니다.[260]
역사
보렐리아 부르그도르페리 유전학의 진화사는 최근 연구의 주제가 되어 왔습니다.한 연구에 따르면 뉴잉글랜드에서 식민지 이후 농장을 포기하고 19세기 초에 발생한 중서부로의 대규모 이주에 수반된 숲 다시 만들기 이전에 라임병은 미국에 수천 년 동안 존재했으며 진드기 숙주와 함께 북동쪽에서 중서부로 퍼져 나갔다고 합니다.[261]
1638년과 1663년에서 1670년 사이에 다시 뉴잉글랜드를 방문했던 존 조셀린은 "여름에는 수풀 위에 무수히 많은 진드기들이 매달려 있는데, 이 진드기들은 사람의 옷에 달라붙어 그의 바지 속으로 기어 들어가, 짧은 시간 안에 사람의 살 속으로 자신들을 먹어 치울 것입니다.나는 숲 속을 뒤덮은 사람들의 스타킹을 보았습니다."[262]
이는 1749년 린네가 미국에 파견한 스웨덴 식물학자 피터 칼름의 글에서도 확인할 수 있는데, 그가 방문했을 때 뉴욕의 숲이 진드기와 함께 "많은" 것을 발견했습니다.100년 후 Kalm의 여행이 다시 시작되었을 때, 숲은 사라지고 라임 박테리아는 북동쪽 해안, 위스콘신, 미네소타를 따라 몇 개의 주머니에 고립되었을 것입니다.[263]
아마도 1764년 스코틀랜드 서해안의 쥐라 섬(사슴도치 섬)을 방문한 후 존 워커의 글에서 라임병으로 알려진 것에 대한 최초의 상세한 설명이 등장했을 것입니다.[264]그는 라임병의 증상(팔다리의 안쪽 부분에 정교한 통증이 있는)과 진드기 벡터 자체에 대해 잘 설명하고 있는데, 그는 이것을 "붉은 색의 몸과 양쪽에 발의 줄이 있는 압축된 모양의" 피부를 관통하는 "벌레"라고 설명합니다.1717년에서 18세기 말 사이에 영국의 이 지역의 많은 사람들이 북아메리카로 이주했습니다.[citation needed]
보존된 박물관 표본의 조사는 1884년으로 거슬러 올라가는 독일로부터 온 감염된 익소데리치누스 진드기와 1894년에 죽은 케이프 코드로부터 온 감염된 쥐에서 보렐리아 DNA를 발견했습니다.[263]2010년 5,300년 된 얼음인간 외찌의 부검에서 보렐리아 부르그도르페리의 DNA 염기서열이 존재한다는 것이 밝혀져 라임병을 앓고 있는 최초의 인간으로 알려졌습니다.[265]
오늘날 라임병으로 알려진 것에 대한 초기 유럽 연구는 그것의 피부 발현을 설명했습니다.최초의 연구는 1883년 독일 브레슬라우(현재 폴란드 브로츠와프)에서 시작되었는데, 그곳에서 의사 알프레드 부흐발트는 16년 동안 만성피로염이라고 알려진 퇴행성 피부 질환을 앓고 있던 한 남자를 묘사했습니다.[266]
1909년 연구 회의에서 스웨덴의 피부과 의사 아르비드 아프첼리우스는 양 진드기에 물린 후 나이 든 여성에게서 관찰한 확장된 고리 모양의 병변에 대한 연구를 발표했습니다.그는 병변의 이름을 홍반 이주자라고 지었습니다.[266]지금은 보렐리알림프구종으로 알려진 피부 상태는 1911년에 처음 기술되었습니다.[267]
병의 원인, 진단, 치료 등 병에 대한 의학적 이해의 현대사는 어려움을 겪어왔습니다.[268]
진드기에 물린 후의 신경학적 문제는 1920년대부터 인식되었습니다.프랑스 의사 가린과 부자두는 진드기에 물린 후 가벼운 뇌수막염을 동반한 고통스런 감각성 근막염을 앓고 있는 농부를 묘사했습니다.의사들은 뇌수막염과 관련이 없다고 했지만, 반지 모양의 큰 발진도 관찰됐습니다.1930년 스웨덴 피부과 전문의 스벤 헬러스트롬(Sven Hellerström)이 처음으로 EM을 제안했고 진드기에 물린 후 신경학적 증상이 관련이 있었습니다.[269]1940년대에 독일의 신경학자 알프레드 밴워스(Alfred Bannwarth)는 만성 림프구성 수막염과 다발성 요독성 신경염의 여러 사례를 설명했는데, 그 중 일부는 홍반성 피부 병변을 동반했습니다.
스웨덴의 카롤린스카 연구소에서 일했던 칼 렌호프는 많은 피부 상태가 스피로셰트에 의해 생긴다고 믿었습니다.1948년, 그는 EM을 포함한 다양한 종류의 피부 병변에서 스피로셰라고 믿었던 것을 현미경으로 관찰하기 위해 특별한 얼룩을 사용했습니다.[270]비록 그의 결론이 나중에 틀린 것으로 밝혀졌지만, 스피로셰트에 대한 연구에 대한 관심이 촉발되었습니다.1949년 카롤린스카 연구소에서 일하던 닐스 티레슨은 ACA를 페니실린으로 처음 치료했습니다.[271]1950년대에 유럽 전역에서 진드기에 물린 상처, 림프구종, EM 및 반워스 증후군 사이의 관계가 인정되어 치료를 위해 페니실린이 널리 사용되게 되었습니다.[272][273]
1970년, 위스콘신의 루돌프 스크리멘티라는 피부과 의사는 1950년에 미국 과학 저널에 재인쇄된 Hellerström의 논문을 회상한 후 사람의 EM 병변을 인지했습니다.이것은 미국에서 최초로 기록된 EM 사례였습니다.유럽 문헌을 바탕으로, 그는 페니실린으로 그 사람을 치료했습니다.[274]
라임병으로 알려진 전체 증후군은 1975년 코네티컷주 남동부의 3개 마을에서 청소년 류마티스 관절염으로 생각되는 사례들이 확인될 때까지 인식되지 않았습니다. 이 마을에는 라임과 올드 라임이 있으며, 이 마을은 이 질병에 대중적인 이름을 부여했습니다.[275]이것은 전염병 정보국의 의사 David Snydman과 Allen Steer, 그리고 그 질병의 공동 발견자로 인정받는 Stephen Malawista를 포함한 예일 대학교의 다른 사람들에 의해 조사되었습니다.[276]미국 사람들이 EM을 가지고 있다는 인식은 "라임 관절염"이 유럽에서 알려진 진드기 매개 질환의 하나라는 인식으로 이어졌습니다.[277]
1976년 이전에 B. burgdorferi sensulato 감염의 요소들은 진드기 매개 뇌수막다원염, 가린-부자두 증후군, 반워스 증후군, 아프젤리우스병,[278] 몬탁 무릎 또는 양 진드기열로 불리거나 알려졌습니다.1976년 이래로 이 질병은 라임병,[279][280] 라임병, 혹은 단순히 보렐리아증으로 가장 자주 언급됩니다.[281][282]
1980년, 스티어 등은 라임병을 앓고 있는 성인들을 대상으로 항생제 요법을 시험하기 시작했습니다.[283]같은 해, 뉴욕주 보건국 역학자 호르헤 베나흐는 로키마운틴 생물학 연구소의 연구원인 윌리 버그도퍼에게 라임병 지역으로 알려진 뉴욕주 쉘터 아일랜드에서 온 I. dammini [scapularis]의 수집품을 제공했습니다. 로키마운틴 점열에 대한 지속적인 조사의 일부입니다.릭켓시아 진드기를 검사할 때 버그도퍼는 "적당히 얼룩지고, 다소 길고, 불규칙적으로 휘어진 스피로셰"를 발견했습니다.추가 검사에서 진드기의 60%에서 스피로셰트가 나왔습니다.Burgdorfer는 스피로셰트가 "ECM과 라임병의 오랜 원인"일 수도 있다는 것을 깨달은 것에 대해 유럽 문헌에 정통하다고 인정했습니다.베나흐는 그에게 쉘터 아일랜드의 진드기와 라임병 진단을 받은 사람들의 세라를 더 많이 공급했습니다.텍사스 대학교 보건 과학 센터의 연구원인 앨런 바버는 "그의 전문 지식을 배양에 제공했고 그 유기체를 면역화학적으로 특징 지었습니다."Burgdorfer는 그 후 진드기에서 발견된 것과 동일한 스피로셰트를 라임병을 가진 사람들로부터 분리함으로써 그의 발견을 확인했습니다.[284]1982년 6월, 그는 사이언스지에 그의 연구결과를 발표했고, 스피로체테는 그를 기리기 위해 보렐리아 부르그도르페리라고 이름 붙여졌습니다.[285]
B. burgdorferi가 라임병의 원인균으로 확인된 후 테트라사이클린 항생제, 아목시실린, 세프룩심 악세틸, 정맥 및 근육내 페니실린 및 정맥내 세프트리아손을 포함한 시험관내 항생제 민감도에 의해 안내된 항생제가 테스트를 위해 선택되었습니다.[286][287]진드기 전염의 메커니즘 또한 많은 논의의 대상이었습니다.1987년 진드기 침에서 B. burgdorferi spirochetes가 확인되어 진드기 침샘을 통해 전염이 일어났다는 가설을 확인했습니다.[288]
사회, 문화, 그리고 논쟁
경관변화와 도시화
도시화와 다른 인위적인 요소들은 라임병이 인간에게 전파되는 것과 관련될 수 있습니다.많은 지역에서 교외 지역의 확장으로 인해 주변 숲이 우거진 지역의 점진적인 삼림 벌채가 이루어졌고 사람과 진드기가 밀집한 지역 간의 국경 접촉이 증가했습니다.인간의 확장으로 인해 사슴과 쥐, 다람쥐, 그리고 라임병의 주요 저장고인 다른 작은 설치류들을 사냥하는 포식자들도 감소했습니다.숙주와 벡터에 대한 인간의 접촉이 증가한 결과, 질병의 전염 가능성이 크게 증가했습니다.[289][290]연구원들은 지구 온난화와 라임병을 포함한 벡터로 매개되는 질병의 확산 사이에 있을 수 있는 연관성을 조사하고 있습니다.[291]
희석효과
이러한 서식지-숙주 역학을 고려할 때, 일부 연구자들은 희석 효과가 라임병의 확산을 완화시킬 수 있을지에 대해 추측하기 시작했습니다.[292]희석 효과는 숙주 생물 다양성의 증가가 B. burgdorferi에 감염된 벡터의 수를 감소시킬 것이라고 예측하는 가설입니다.[292]과학적 연구는 숙주 종의 수가 증가함에 따라 님팔 감염 유병률(NIP)이 감소하여 희석 효과를 뒷받침한다는 것을 보여주었습니다.[292]즉, 이러한 연구 결과가 NIP 감소와 역학적 위험 감소 간에 직접적인 관계가 있다는 것을 암시하는 것으로 잘못 해석되어서는 안 됩니다. 왜냐하면 이것은 아직 증명되지 않았기 때문입니다.[292]또한 지금까지 희석 효과는 미국 북동부에서만 지원되며 라임병 발생률이 높은 세계 다른 지역에서도 입증되었습니다.
만성 라임병
만성 라임병이라는 용어는 의학 문헌상 논란이 많고 인정되지 않고 있으며, 대부분의 의료 당국은 라임병에 대해 장기간 항생제 치료를 하지 말 것을 권고하고 있습니다.[294][36][118][295]연구에 따르면 "만성 라임병"으로 진단된 대부분의 사람들은 이전 또는 현재 B.burgdorferi 감염에 대한 객관적인 증거가 없거나 치료 후 라임병 증후군(PTLDS)을 가진 사람으로 분류되어야 합니다. 이 증후군은 피로, 근육 등의 비특이적인 증상이 지속되거나 재발하는 것으로 정의됩니다.이전에 라임병으로 치료받은 사람의 경우, 골격성 통증, 인지적 불만).[296]
2008년 다큐멘터리 Under Our Skin은 "만성 라임병"에 대한 논란이 많고 인정받지 못하는 이론들을 홍보하는 것으로 유명합니다.[297]
기타동물
개들
라임병의 예방은 풍토병 지역에서 개를 안전하게 지키는 중요한 단계입니다.예방교육과 다양한 예방조치가 가능합니다.첫째, 진드기가 자주 출몰하는 지역 근처에 살거나 잦은 개 주인들에게 정기적인 강아지 예방접종은 중요한 단계입니다.[298]
또 다른 중요한 예방 조치는 트리아자펜타디엔(Amitraz), 페닐피라졸(Fipronil) 또는 퍼메트린(permethrin)을 포함하는 국소 기피제 또는 살충제와 같은 지속적인 살충제의 사용입니다.[299]이러한 살인은 라임을 옮기는 진드기의 성체 단계를 주로 대상으로 하며 환경에서 생식 활동을 하는 진드기의 수를 줄입니다.[298]이러한 성분의 제형은 스팟온, 스프레이,[299] 파우더, 함침 칼라, 용액 및 샴푸 등 다양한 국소 형태로 제공됩니다.
진드기가 우글거리는 곳에서 개를 검사하는 것은 라임병 예방에 중요한 예방책입니다.주요 부위로는 머리, 목, 귀 등이 있습니다.[300]
개의 경우 심각한 장기 예후로 인해 만성 신장 질환을 일으킬 수 있는 신장 손상의 한 범주인 사구체 질환이 발생할 수 있습니다.[301][183]만약 이 병을 치료하지 않고 방치한다면 개들도 만성 관절 질환을 겪을 수 있습니다.그러나 개의 라임병 사례의 대부분은 항생제를 사용한 치료를 받으면 완전히 회복되고 때로는 그렇지 않아도 됩니다.[302][verification needed]드물게 라임병은 사람과 개 모두에게 치명적일 수 있습니다.[303]
말들
라임병이 말에서 발생할 수 있지만, B. burgdorferi에 감염된 모든 감염이 증상과 관련이 있는 것은 아닙니다.[304]특히 B. burgdorferi에 대한 특이항체 검출만으로는 말 라임병 진단에 충분하지 않으며 항체에 대한 특이검사는 권고하지 않습니다.[305]
참고문헌
- ^ a b c d e f g h i j k "Signs and Symptoms of Lyme Disease". cdc.gov. 11 January 2013. Archived from the original on 16 January 2013. Retrieved 2 March 2015.
- ^ "Lyme disease - Symptoms and causes". Mayo Clinic. Retrieved 7 June 2022.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae Shapiro ED (May 2014). "Clinical practice. Lyme disease" (PDF). The New England Journal of Medicine. 370 (18): 1724–1731. doi:10.1056/NEJMcp1314325. PMC 4487875. PMID 24785207. Archived from the original (PDF) on 21 August 2016. Retrieved 5 July 2016.
- ^ a b "Lyme Disease Diagnosis and Testing". cdc.gov. 10 January 2013. Archived from the original on 2 March 2015. Retrieved 2 March 2015.
- ^ a b "How many people get Lyme disease?". Centers for Disease Control and Prevention. 13 January 2021. Retrieved 11 January 2023.
- ^ a b Kugeler KJ, Schwartz AM, Delorey MJ, Mead PS, Hinckley AF (February 2021). "Estimating the Frequency of Lyme Disease Diagnoses, United States, 2010-2018". Emerging Infectious Diseases. 27 (2): 616–619. doi:10.3201/eid2702.202731. PMC 7853543. PMID 33496229.
- ^ Marques, AR; Strle, F; Wormser, GP (2021). "Comparison of Lyme Disease in the United States and Europe". Emerg Infect Dis. 27 (8): 2017–2024. doi:10.3201/eid2708.204763. PMC 8314816. PMID 34286689.
- ^ a b c Wenner M (11 June 2021). "Let's Do a Tick Check - These pervasive bloodsuckers can give you more than just Lyme disease. Here's how to protect yourself. (Interactive)". The New York Times. Retrieved 19 June 2021.
- ^ a b Wolcott KA, Margos G, Fingerle V, Becker NS (September 2021). "Host association of Borrelia burgdorferi sensu lato: A review". Ticks and Tick-Borne Diseases. 12 (5): 101766. doi:10.1016/j.ttbdis.2021.101766. PMID 34161868.
- ^ Aucott J, Morrison C, Munoz B, Rowe PC, Schwarzwalder A, West SK (June 2009). "Diagnostic challenges of early Lyme disease: lessons from a community case series". BMC Infectious Diseases. National Library of Medicine. 9: 79. doi:10.1186/1471-2334-9-79. PMC 2698836. PMID 19486523.
- ^ Aucott JN (June 2015). "Posttreatment Lyme disease syndrome". Infectious Disease Clinics of North America. 29 (2): 309–323. doi:10.1016/j.idc.2015.02.012. PMID 25999226.
- ^ Johnson RC (1996). "Borrelia". In Baron S, et al. (eds.). Baron's Medical Microbiology (4th ed.). Univ of Texas Medical Branch. ISBN 978-0-9631172-1-2. PMID 21413339. Archived from the original on 7 February 2009.
- ^ a b "Lyme disease transmission". cdc.gov. 11 January 2013. Archived from the original on 3 March 2015. Retrieved 2 March 2015.
- ^ a b Steere AC, Strle F, Wormser GP, Hu LT, Branda JA, Hovius JW, et al. (December 2016). "Lyme borreliosis". Nature Reviews. Disease Primers. 2: 16090. doi:10.1038/nrdp.2016.90. PMC 5539539. PMID 27976670.
- ^ "Lyme borreliosis" (PDF). ECDC. Archived (PDF) from the original on 29 September 2018. Retrieved 29 September 2018.
- ^ a b Pritt BS, Mead PS, Johnson DK, Neitzel DF, Respicio-Kingry LB, Davis JP, et al. (May 2016). "Identification of a novel pathogenic Borrelia species causing Lyme borreliosis with unusually high spirochaetaemia: a descriptive study". The Lancet. Infectious Diseases. 16 (5): 556–564. doi:10.1016/S1473-3099(15)00464-8. PMC 4975683. PMID 26856777.
- ^ "Two-step Laboratory Testing Process". cdc.gov. 15 November 2011. Archived from the original on 12 March 2015. Retrieved 2 March 2015.
- ^ "Testing of Ticks". cdc.gov. 4 June 2013. Archived from the original on 19 February 2015. Retrieved 2 March 2015.
Although some commercial groups offer testing, in general it is not recommended
- ^ "Tick Removal". cdc.gov. 23 June 2014. Archived from the original on 10 March 2015. Retrieved 2 March 2015.
- ^ a b c "Post-Treatment Lyme Disease Syndrome". cdc.gov. 1 December 2017. Archived from the original on 27 February 2015. Retrieved 20 June 2018.
- ^ Regional Disease Vector Ecology Profile: Central Europe. DIANE Publishing. April 2001. p. 136. ISBN 978-1-4289-1143-7. Archived from the original on 8 September 2017.
- ^ a b c Marques AR, Strle F, Wormser GP (August 2021). "Comparison of Lyme Disease in the United States and Europe". Emerging Infectious Diseases. 27 (8): 2017–2024. doi:10.3201/eid2708.204763. PMC 8314816. PMID 34286689.
- ^ Williams C (2007). Infectious disease epidemiology : theory and practice (2nd ed.). Sudbury, Mass.: Jones and Bartlett Publishers. p. 447. ISBN 978-0-7637-2879-3. Archived from the original on 8 September 2017.
- ^ "Willy Burgdorfer – obituary". Daily Telegraph. 1 December 2014. Archived from the original on 1 December 2014. Retrieved 1 December 2014.
- ^ Baker PJ (November 2010). "Chronic Lyme disease: in defense of the scientific enterprise". FASEB Journal. 24 (11): 4175–4177. doi:10.1096/fj.10-167247. PMID 20631327. S2CID 36141950.
- ^ Lantos PM (June 2015). "Chronic Lyme disease". Infectious Disease Clinics of North America. 29 (2): 325–340. doi:10.1016/j.idc.2015.02.006. PMC 4477530. PMID 25999227.
- ^ a b "Lyme disease vaccine". Centers for Disease Control and Prevention. 11 August 2022. Retrieved 7 June 2023.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac Wright WF, Riedel DJ, Talwani R, Gilliam BL (June 2012). "Diagnosis and management of Lyme disease". American Family Physician. 85 (11): 1086–93. PMID 22962880. Archived from the original on 27 September 2013.
- ^ a b c d Tibbles CD, Edlow JA (20 June 2007). "Does This Patient Have Erithema Migrans?". JAMA. 297 (23): 2617–2627. doi:10.1001/jama.297.23.2617. PMID 17579230.
- ^ a b c "Lyme disease rashes and look-alikes". Lyme Disease. Centers for Disease Control and Prevention. 21 December 2018. Archived from the original on 2 April 2019. Retrieved 18 April 2019.
- ^ a b c "Lyme disease: erythema migrans". Lyme disease NICE guideline [NG95]. National Institute for Health and Care Excellence. Archived from the original on 9 May 2019. Retrieved 8 May 2019.
- ^ "Lyme Disease". The Lecturio Medical Concept Library. Retrieved 9 July 2021.
- ^ a b 라임병 eMedicine
- ^ Steere AC, Sikand VK, Schoen RT, Nowakowski J (August 2003). "Asymptomatic infection with Borrelia burgdorferi". Clinical Infectious Diseases. 37 (4): 528–32. doi:10.1086/376914. PMID 12905137. (기본 소스)
- ^ a b Biesiada G, Czepiel J, Leśniak MR, Garlicki A, Mach T (December 2012). "Lyme disease: review". Archives of Medical Science. 8 (6): 978–82. doi:10.5114/aoms.2012.30948. PMC 3542482. PMID 23319969.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah Wormser GP, Dattwyler RJ, Shapiro ED, Halperin JJ, Steere AC, Klempner MS, Krause PJ, Bakken JS, Strle F, Stanek G, Bockenstedt L, Fish D, Dumler JS, Nadelman RB (November 2006). "The clinical assessment, treatment, and prevention of lyme disease, human granulocytic anaplasmosis, and babesiosis: clinical practice guidelines by the Infectious Diseases Society of America". Clinical Infectious Diseases. 43 (9): 1089–134. doi:10.1086/508667. PMID 17029130.
- ^ a b Halperin JJ (June 2008). "Nervous system Lyme disease". Infectious Disease Clinics of North America. 22 (2): 261–74, vi. doi:10.1016/j.idc.2007.12.009. PMID 18452800. S2CID 10590435.
- ^ a b c d e f g h i j Mygland A, Ljøstad U, Fingerle V, Rupprecht T, Schmutzhard E, Steiner I (January 2010). "EFNS guidelines on the diagnosis and management of European Lyme neuroborreliosis" (PDF). European Journal of Neurology. 17 (1): 8–16. doi:10.1111/j.1468-1331.2009.02862.x. PMID 19930447. S2CID 14166137. Archived (PDF) from the original on 8 August 2017. Retrieved 30 April 2019.
- ^ a b c d e Pachner AR, Steere AC (July 1984). "Neurological findings of Lyme disease". Yale Journal of Biology and Medicine. 57 (4): 481–3. PMC 2590042. PMID 6516450.
- ^ Moscatello AL, Worden DL, Nadelman RB, Wormser G, Lucente F (June 1991). "Otolaryngologic aspects of Lyme disease". The Laryngoscope. 101 (6 Pt 1): 592–595. doi:10.1288/00005537-199106000-00004. PMID 2041438. S2CID 35345898.
- ^ a b c d e f g h Ogrinc K, Lusa L, Lotrič-Furlan S, Bogovič P, Stupica D, Cerar T, Ružić-Sabljić E, Strle F (August 2016). "Course and outcome of early European Lyme neuroborreliosis (Bannwarth syndrome): clinical and laboratory findings". Clinical Infectious Diseases. 63 (3): 346–53. doi:10.1093/cid/ciw299. PMID 27161773.
- ^ a b c d e f g h i Garro A, Nigrovic LE (May 2018). "Managing Peripheral Facial Palsy". Annals of Emergency Medicine. 71 (5): 618–623. doi:10.1016/j.annemergmed.2017.08.039. PMID 29110887.
- ^ a b Halperin JJ (September 2010). "Nervous system Lyme disease". J R Coll Physicians Edinb. 40 (3): 248–55. doi:10.4997/JRCPE.2010.314. PMID 21127770.
- ^ a b c d e f g h i j k l m n o Fish AE, Pride YB, Pinto DS (June 2008). "Lyme carditis" (PDF). Infect Dis Clin North Am. 22 (2): 275–88. doi:10.1016/j.idc.2007.12.008. PMID 18452801. Archived (PDF) from the original on 29 August 2017. Retrieved 9 May 2019.
- ^ a b Stanek G, Wormser GP, Gray J, Strle F (February 2012). "Lyme borreliosis". Lancet. 379 (9814): 461–73. doi:10.1016/S0140-6736(11)60103-7. PMID 21903253. S2CID 31461047.
- ^ a b Stanek G, Strle F (June 2008). "Lyme disease: European perspective". Infectious Disease Clinics of North America. 22 (2): 327–39, vii. doi:10.1016/j.idc.2008.01.001. PMID 18452805.
- ^ Guardado, Katherine E.; Sergent, Shane (14 January 2022). "Pediatric unilateral knee swelling: a case report of a complicated differential diagnosis and often overlooked cause". Journal of Osteopathic Medicine. 122 (2): 105–109. doi:10.1515/jom-2020-0332. PMID 34989214. S2CID 245705028.
- ^ Puius YA, Kalish RA (June 2008). "Lyme arthritis: pathogenesis, clinical presentation, and management". Infectious Disease Clinics of North America. 22 (2): 289–300, vi–vii. doi:10.1016/j.idc.2007.12.014. PMID 18452802.
- ^ a b Wormser GP, Strle F, Shapiro ED, Dattwyler RJ, Auwaerter PG (February 2017). "A critical appraisal of the mild axonal peripheral neuropathy of late neurologic Lyme disease". Diagnostic Microbiology and Infectious Disease. 87 (2): 163–167. doi:10.1016/j.diagmicrobio.2016.11.003. PMC 5924701. PMID 27914746.
- ^ Bratton RL, Whiteside JW, Hovan MJ, Engle RL, Edwards FD (May 2008). "Diagnosis and treatment of Lyme disease". Mayo Clinic Proceedings. 83 (5): 566–571. doi:10.4065/83.5.566. PMID 18452688.
- ^ Shadick NA, Phillips CB, Sangha O, Logigian EL, Kaplan RF, Wright EA, Fossel AH, Fossel K, Berardi V, Lew RA, Liang MH (December 1999). "Musculoskeletal and neurologic outcomes in patients with previously treated Lyme disease". Annals of Internal Medicine. 131 (12): 919–26. doi:10.7326/0003-4819-131-12-199912210-00003. PMID 10610642. S2CID 20746489.
- ^ Seltzer EG, Gerber MA, Cartter ML, Freudigman K, Shapiro ED (February 2000). "Long-term outcomes of persons with Lyme disease". JAMA. 283 (5): 609–16. doi:10.1001/jama.283.5.609. PMID 10665700.
- ^ a b c d e f Lantos, Paul M; et al. (23 January 2021). "Clinical Practice Guidelines by the Infectious Diseases Society of America (IDSA), American Academy of Neurology (AAN), and American College of Rheumatology (ACR): 2020 Guidelines for the Prevention, Diagnosis and Treatment of Lyme Disease". Clinical Infectious Diseases. 72 (1): e1–e48. doi:10.1093/cid/ciaa1215. PMID 33417672.
- ^ Mullegger RR (2004). "Dermatological manifestations of Lyme borreliosis". European Journal of Dermatology. 14 (5): 296–309. PMID 15358567.
- ^ Samuels DS, Radolf JD, eds. (2010). "Chapter 6, Structure, Function and Biogenesis of the Borrelia Cell Envelope". Borrelia: Molecular Biology, Host Interaction and Pathogenesis. Caister Academic Press. ISBN 978-1-904455-58-5.
- ^ Radolf JD, Samuels DS, eds. (2021). Lyme Disease and Relapsing Fever Spirochetes: Genomics, Molecular Biology, Host Interactions, and Disease Pathogenesis. Caister Academic Press. ISBN 978-1-913652-61-6.
- ^ Cutler SJ, Ruzic-Sabljic E, Potkonjak A (February 2017). "Emerging borreliae – Expanding beyond Lyme borreliosis" (PDF). Molecular and Cellular Probes. 31: 22–27. doi:10.1016/j.mcp.2016.08.003. PMID 27523487.
- ^ Stanek G, Reiter M (April 2011). "The expanding Lyme Borrelia complex--clinical significance of genomic species?". Clinical Microbiology and Infection. 17 (4): 487–93. doi:10.1111/j.1469-0691.2011.03492.x. PMID 21414082.
- ^ Schneider BS, Schriefer ME, Dietrich G, Dolan MC, Morshed MG, Zeidner NS (October 2008). "Borrelia bissettii isolates induce pathology in a murine model of disease". Vector Borne and Zoonotic Diseases. 8 (5): 623–33. doi:10.1089/vbz.2007.0251. PMID 18454594. Archived from the original on 29 January 2020. Retrieved 29 January 2020.
- ^ Rudenko N, Golovchenko M, Mokrácek A, Piskunová N, Ruzek D, Mallatová N, Grubhoffer L (October 2008). "Detection of Borrelia bissettii in cardiac valve tissue of a patient with endocarditis and aortic valve stenosis in the Czech Republic". Journal of Clinical Microbiology. 46 (10): 3540–3. doi:10.1128/JCM.01032-08. PMC 2566110. PMID 18650352.
- ^ "UpToDate". www.uptodate.com. Retrieved 10 July 2021.
- ^ a b Tilly K, Rosa PA, Stewart PE (June 2008). "Biology of infection with Borrelia burgdorferi". Infectious Disease Clinics of North America. 22 (2): 217–34, v. doi:10.1016/j.idc.2007.12.013. PMC 2440571. PMID 18452798.
- ^ a b c d Ryan KJ, Ray CG, eds. (2004). Sherris Medical Microbiology (4th ed.). McGraw Hill. pp. 434–37. ISBN 978-0-8385-8529-0.
- ^ Smith-Fiola D, Hamilton GC (March 2005). "2005 Fact Sheet, Prevent Tick Bites: Prevent Lyme Disease" (PDF). Rutgers University, Rutgers Cooperative Research & Extension, New Jersey Agricultural Experiment Station. Archived from the original (PDF) on 26 June 2013.
- ^ Scribner H (31 May 2019). "People are freaking out over the CDC's photo of a muffin with ticks in it". Deseret News. Utah. Archived from the original on 25 January 2020.
The U.S. CDC published a picture of a poppy seed muffin in which some of the "poppy seeds" were actually ticks
- ^ a b Lo Re V, Occi JL, MacGregor RR (April 2004). "Identifying the vector of Lyme disease". American Family Physician. 69 (8): 1935–7. PMID 15117014.
- ^ "Westport Weston Health District". 2004. Archived from the original on 29 September 2013. Retrieved 26 September 2013.
- ^ a b "Lyme Disease Data and surveillance". Lyme Disease. Centers for Disease Control and Prevention. 5 February 2019. Archived from the original on 13 April 2019. Retrieved 12 April 2019.
- ^ Hovius JW, van Dam AP, Fikrig E (September 2007). "Tick-host-pathogen interactions in Lyme borreliosis" (PDF). Trends in Parasitology. 23 (9): 434–8. doi:10.1016/j.pt.2007.07.001. PMID 17656156. Archived (PDF) from the original on 16 February 2019. Retrieved 9 September 2019.
- ^ a b c Steere AC, Coburn J, Glickstein L (April 2004). "The emergence of Lyme disease". The Journal of Clinical Investigation. 113 (8): 1093–101. doi:10.1172/JCI21681. PMC 385417. PMID 15085185.
- ^ Hu L (13 May 2019). "Patient education: What to do after a tick bite to prevent Lyme disease (Beyond the Basics)". www.uptodate.com. UpToDate. Archived from the original on 1 January 2020. Retrieved 30 January 2020.
- ^ de Mik EL, van Pelt W, Docters-van Leeuwen BD, van der Veen A, Schellekens JF, Borgdorff MW (April 1997). "The geographical distribution of tick bites and erythema migrans in general practice in The Netherlands". International Journal of Epidemiology. 26 (2): 451–7. doi:10.1093/ije/26.2.451. PMID 9169184.
- ^ Sun Y, Xu R (2003). "Ability of Ixodes persulcatus, Haemaphysalis concinna and Dermacentor silvarum ticks to acquire and transstadially transmit Borrelia garinii". Experimental & Applied Acarology. 31 (1–2): 151–60. doi:10.1023/B:APPA.0000005119.30172.43. PMID 14756409. S2CID 19214181.
- ^ Ledin KE, Zeidner NS, Ribeiro JM, Biggerstaff BJ, Dolan MC, Dietrich G, Vredevoe L, Piesman J (March 2005). "Borreliacidal activity of saliva of the tick Amblyomma americanum". Medical and Veterinary Entomology. 19 (1): 90–5. doi:10.1111/j.0269-283X.2005.00546.x. PMID 15752182. S2CID 270178.
- ^ Masters EJ, Grigery CN, Masters RW (June 2008). "STARI, or Masters disease: Lone Star tick-vectored Lyme-like illness". Infectious Disease Clinics of North America. 22 (2): 361–76, viii. doi:10.1016/j.idc.2007.12.010. PMID 18452807.
- ^ Clark K (November 2004). "Borrelia species in host-seeking ticks and small mammals in northern Florida". Journal of Clinical Microbiology. 42 (11): 5076–86. doi:10.1128/JCM.42.11.5076-5086.2004. PMC 525154. PMID 15528699.
- ^ Eisen L, Eisen RJ, Lane RS (December 2004). "The roles of birds, lizards, and rodents as hosts for the western black-legged tick Ixodes pacificus". Journal of Vector Ecology. 29 (2): 295–308. PMID 15709249.
- ^ a b Lane RS, Mun J, Eisen L, Eisen RJ (August 2006). "Refractoriness of the western fence lizard (Sceloporus occidentalis) to the Lyme disease group spirochete Borrelia bissettii". The Journal of Parasitology. 92 (4): 691–6. doi:10.1645/GE-738R1.1. PMID 16995383. S2CID 24200639.
- ^ Walsh CA, Mayer EW, Baxi LV (January 2007). "Lyme disease in pregnancy: case report and review of the literature". Obstetrical & Gynecological Survey. 62 (1): 41–50. doi:10.1097/01.ogx.0000251024.43400.9a. PMID 17176487. S2CID 31929160.
- ^ Dotters-Katz SK, Kuller J, Heine RP (September 2013). "Arthropod-borne bacterial diseases in pregnancy". Obstetrical & Gynecological Survey. 68 (9): 635–649. doi:10.1097/OGX.0b013e3182a5ed46. PMID 25102120. S2CID 26801402.
- ^ Lakos A, Solymosi N (June 2010). "Maternal Lyme borreliosis and pregnancy outcome". International Journal of Infectious Diseases. 14 (6): e494–8. doi:10.1016/j.ijid.2009.07.019. PMID 19926325.
- ^ Steere AC (August 1989). "Lyme disease". The New England Journal of Medicine. 321 (9): 586–596. doi:10.1056/NEJM198908313210906. PMID 2668764.
- ^ "Tick Attachment and Tickborne Diseases". www.maine.gov. Archived from the original on 1 October 2018. Retrieved 1 October 2018.
- ^ a b c "CDC Lyme disease FAQ". Centers for Disease Control and Prevention. 8 January 2021. Retrieved 11 January 2023.
- ^ Swanson SJ, Neitzel D, Reed KD, Belongia EA (October 2006). "Coinfections acquired from ixodes ticks". Clinical Microbiology Reviews. 19 (4): 708–27. doi:10.1128/CMR.00011-06. PMC 1592693. PMID 17041141.
- ^ Lindgren E, Gustafson R (July 2001). "Tick-borne encephalitis in Sweden and climate change". Lancet. 358 (9275): 16–8. doi:10.1016/S0140-6736(00)05250-8. PMID 11454371. S2CID 336323.
- ^ Pachner AR, Steiner I (June 2007). "Lyme neuroborreliosis: infection, immunity, and inflammation". The Lancet. Neurology. 6 (6): 544–52. doi:10.1016/S1474-4422(07)70128-X. PMID 17509489. S2CID 11600373.
- ^ "Does Borrelia burgdorferi produce a neurotoxin ?". American Lyme Disease Foundation. Retrieved 30 July 2022.
- ^ Auwaerter PG, Aucott J, Dumler JS (January 2004). "Lyme borreliosis (Lyme disease): molecular and cellular pathobiology and prospects for prevention, diagnosis and treatment". Expert Reviews in Molecular Medicine. 6 (2): 1–22. doi:10.1017/S1462399404007276. PMID 14987414. S2CID 24311718.
- ^ Fikrig E, Narasimhan S (April 2006). "Borrelia burgdorferi--traveling incognito?". Microbes and Infection. 8 (5): 1390–9. doi:10.1016/j.micinf.2005.12.022. PMID 16698304.
- ^ Xu Q, Seemanapalli SV, Reif KE, Brown CR, Liang FT (April 2007). "Increasing the recruitment of neutrophils to the site of infection dramatically attenuates Borrelia burgdorferi infectivity". Journal of Immunology. 178 (8): 5109–15. doi:10.4049/jimmunol.178.8.5109. PMID 17404293.
- ^ Coleman JL, Gebbia JA, Piesman J, Degen JL, Bugge TH, Benach JL (June 1997). "Plasminogen is required for efficient dissemination of B. burgdorferi in ticks and for enhancement of spirochetemia in mice". Cell. 89 (7): 1111–9. doi:10.1016/S0092-8674(00)80298-6. PMID 9215633. S2CID 18750257.
- ^ Steere AC (July 2001). "Lyme disease". The New England Journal of Medicine. 345 (2): 115–25. doi:10.1056/NEJM200107123450207. PMID 11450660.
- ^ Rupprecht TA, Koedel U, Fingerle V, Pfister HW (2008). "The pathogenesis of lyme neuroborreliosis: from infection to inflammation". Molecular Medicine. 14 (3–4): 205–12. doi:10.2119/2007-00091.Rupprecht. PMC 2148032. PMID 18097481. Archived from the original on 3 April 2015.
- ^ Cabello FC, Godfrey HP, Newman SA (August 2007). "Hidden in plain sight: Borrelia burgdorferi and the extracellular matrix". Trends in Microbiology. 15 (8): 350–4. doi:10.1016/j.tim.2007.06.003. PMID 17600717. Archived from the original on 7 July 2019. Retrieved 5 July 2019.
- ^ Ramesh G, Alvarez AL, Roberts ED, Dennis VA, Lasater BL, Alvarez X, Philipp MT (September 2003). "Pathogenesis of Lyme neuroborreliosis: Borrelia burgdorferi lipoproteins induce both proliferation and apoptosis in rhesus monkey astrocytes". European Journal of Immunology. 33 (9): 2539–50. doi:10.1002/eji.200323872. PMID 12938230. S2CID 25448372.
- ^ Halperin JJ, Heyes MP (January 1992). "Neuroactive kynurenines in Lyme borreliosis". Neurology. 42 (1): 43–50. doi:10.1212/WNL.42.1.43. PMID 1531156. S2CID 37495839.
- ^ Fallon BA, Keilp J, Prohovnik I, Heertum RV, Mann JJ (2003). "Regional cerebral blood flow and cognitive deficits in chronic lyme disease". The Journal of Neuropsychiatry and Clinical Neurosciences. 15 (3): 326–32. doi:10.1176/appi.neuropsych.15.3.326. PMID 12928508.
- ^ Gasse T, Murr C, Meyersbach P, Schmutzhard E, Wachter H, Fuchs D (September 1994). "Neopterin production and tryptophan degradation in acute Lyme neuroborreliosis versus late Lyme encephalopathy". European Journal of Clinical Chemistry and Clinical Biochemistry (Submitted manuscript). 32 (9): 685–9. doi:10.1515/cclm.1994.32.9.685. PMID 7865624. S2CID 22214184.
- ^ Zajkowska J, Grygorczuk S, Kondrusik M, Pancewicz S, Hermanowska-Szpakowicz T (2006). "[New aspects of pathogenesis of Lyme borreliosis]". Przeglad Epidemiologiczny (in Polish). 60 (Suppl 1): 167–70. PMID 16909797.
- ^ Ercolini AM, Miller SD (January 2009). "The role of infections in autoimmune disease". Clinical and Experimental Immunology. 155 (1): 1–15. doi:10.1111/j.1365-2249.2008.03834.x. PMC 2665673. PMID 19076824.
- ^ Singh SK, Girschick HJ (July 2004). "Lyme borreliosis: from infection to autoimmunity". Clinical Microbiology and Infection. 10 (7): 598–614. doi:10.1111/j.1469-0691.2004.00895.x. PMID 15214872.
- ^ Oldstone MB (October 1998). "Molecular mimicry and immune-mediated diseases". FASEB Journal. 12 (13): 1255–65. doi:10.1096/fasebj.12.13.1255. PMC 7164021. PMID 9761770. S2CID 16089636.
- ^ Raveche ES, Schutzer SE, Fernandes H, Bateman H, McCarthy BA, Nickell SP, Cunningham MW (February 2005). "Evidence of Borrelia autoimmunity-induced component of Lyme carditis and arthritis". Journal of Clinical Microbiology. 43 (2): 850–6. doi:10.1128/JCM.43.2.850-856.2005. PMC 548028. PMID 15695691.
- ^ Weinstein A, Britchkov M (July 2002). "Lyme arthritis and post-Lyme disease syndrome". Current Opinion in Rheumatology. 14 (4): 383–7. doi:10.1097/00002281-200207000-00008. PMID 12118171.
- ^ Bolz DD, Weis JJ (August 2004). "Molecular mimicry to Borrelia burgdorferi: pathway to autoimmunity?". Autoimmunity. 37 (5): 387–92. doi:10.1080/08916930410001713098. PMID 15621562. S2CID 43045224.
- ^ Brown SL, Hansen SL, Langone JJ (July 1999). "Role of serology in the diagnosis of Lyme disease". JAMA. 282 (1): 62–6. doi:10.1001/jama.282.1.62. PMID 10404913.
- ^ Hofmann H (1996). "Lyme borreliosis—problems of serological diagnosis". Infection. 24 (6): 470–2. doi:10.1007/BF01713052. PMID 9007597. S2CID 19701481.
- ^ Wormser GP, Masters E, Nowakowski J, McKenna D, Holmgren D, Ma K, Ihde L, Cavaliere LF, Nadelman RB (October 2005). "Prospective clinical evaluation of patients from Missouri and New York with erythema migrans-like skin lesions". Clinical Infectious Diseases. 41 (7): 958–65. doi:10.1086/432935. PMID 16142659.
- ^ a b "Lyme Disease risk areas map". Risk of Lyme disease to Canadians. Government of Canada. 27 January 2015. Archived from the original on 10 May 2019. Retrieved 8 May 2019.
- ^ a b c d e f Aucott J, Morrison C, Munoz B, Rowe PC, Schwarzwalder A, West SK (1 June 2009). "Diagnostic challenges of early Lyme disease: Lessons from a community case series". BMC Infectious Diseases. 9 (79): 79. doi:10.1186/1471-2334-9-79. PMC 2698836. PMID 19486523.
- ^ "Lyme disease diagnosis". Centers for Disease Control and Prevention (CDC). 7 October 2008. Archived from the original on 28 August 2009. Retrieved 6 July 2009.
- ^ a b "Lyme disease". NICE guideline [NG95]. National Institute for Health and Care Excellence. 11 April 2018. Archived from the original on 11 May 2019. Retrieved 24 May 2019.
- ^ Wilske B (2005). "Epidemiology and diagnosis of Lyme borreliosis". Annals of Medicine. 37 (8): 568–79. doi:10.1080/07853890500431934. PMID 16338759. S2CID 30818459.
- ^ a b c Depietropaolo DL, Powers, JH, Gill JM, Foy AJ (15 July 2005). "Diagnosis of Lyme disease". American Family Physician. 72 (2): 297–305. doi:10.1093/cid/cir464. PMID 16050454.
- ^ "Are serological tests of any value in the diagnosis of Lyme disease?". American Lyme Disease Foundation. Archived from the original on 19 December 2019. Retrieved 2 December 2019.
- ^ Coyle PK, Schutzer SE, Deng Z, Krupp LB, Belman AL, Benach JL, Luft BJ (November 1995). "Detection of Borrelia burgdorferi-specific antigen in antibody-negative cerebrospinal fluid in neurologic Lyme disease". Neurology. 45 (11): 2010–5. doi:10.1212/WNL.45.11.2010. PMID 7501150. S2CID 23797801.
- ^ a b c d Halperin JJ, Shapiro ED, Logigian E, Belman AL, Dotevall L, Wormser GP, Krupp L, Gronseth G, Bever CT (July 2007). "Practice parameter: treatment of nervous system Lyme disease (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology". Neurology. 69 (1): 91–102. doi:10.1212/01.wnl.0000265517.66976.28. PMID 17522387.
- ^ Molloy PJ, Persing DH, Berardi VP (August 2001). "False-positive results of PCR testing for Lyme disease". Clinical Infectious Diseases. 33 (3): 412–3. doi:10.1086/321911. PMID 11438915.
- ^ a b Aguero-Rosenfeld ME, Wang G, Schwartz I, Wormser GP (July 2005). "Diagnosis of lyme borreliosis". Clinical Microbiology Reviews. 18 (3): 484–509. doi:10.1128/CMR.18.3.484-509.2005. PMC 1195970. PMID 16020686.
- ^ Nocton JJ, Dressler F, Rutledge BJ, Rys PN, Persing DH, Steere AC (January 1994). "Detection of Borrelia burgdorferi DNA by polymerase chain reaction in synovial fluid from patients with Lyme arthritis". The New England Journal of Medicine. 330 (4): 229–34. doi:10.1056/NEJM199401273300401. PMID 8272083.
- ^ Hyde FW, Johnson RC, White TJ, Shelburne CE (January 1989). "Detection of antigens in urine of mice and humans infected with Borrelia burgdorferi, etiologic agent of Lyme disease". Journal of Clinical Microbiology. 27 (1): 58–61. doi:10.1128/JCM.27.1.58-61.1989. PMC 267232. PMID 2913036.
- ^ Shafagati N, Patanarut A, Luchini A, Lundberg L, Bailey C, Petricoin E, Liotta L, Narayanan A, Lepene B, Kehn-Hall K (July 2014). "The use of Nanotrap particles for biodefense and emerging infectious disease diagnostics". Pathogens and Disease. 71 (2): 164–76. doi:10.1111/2049-632X.12136. PMC 7108521. PMID 24449537.
- ^ Shafagati N, Patanarut A, Luchini A, Lundberg L, Bailey C, Petricoin E, Liotta L, Narayanan A, Lepene B, Kehn-Hall K (July 2014). "The use of Nanotrap particles for biodefense and emerging infectious disease diagnostics". Pathogens and Disease. 71 (2): 164–76. doi:10.1111/2049-632x.12136. PMC 7108521. PMID 24449537.
- ^ Burdash N, Fernandes J (June 1991). "Lyme borreliosis: detecting the great imitator". The Journal of the American Osteopathic Association. 91 (6): 573–4, 577–8. doi:10.1515/jom-1991-910610. PMID 1874654. S2CID 245118295.
- ^ Hildenbrand P, Craven DE, Jones R, Nemeskal P (June 2009). "Lyme neuroborreliosis: manifestations of a rapidly emerging zoonosis". AJNR. American Journal of Neuroradiology. 30 (6): 1079–87. doi:10.3174/ajnr.A1579. PMC 7051319. PMID 19346313.
- ^ Westervelt HJ, McCaffrey RJ (September 2002). "Neuropsychological functioning in chronic Lyme disease". Neuropsychology Review. 12 (3): 153–77. doi:10.1023/A:1020381913563. PMID 12428915. S2CID 2807397.
- ^ Dworkin RH, Johnson RW, Breuer J, et al. (2007). "Recommendations for the management of herpes zoster". Clin. Infect. Dis. 44 (Suppl 1): S1–26. doi:10.1086/510206. PMID 17143845. S2CID 10894629.
- ^ Halperin JJ (May 2015). "Chronic Lyme disease: misconceptions and challenges for patient management". Infection and Drug Resistance. 8: 119–128. doi:10.2147/IDR.S66739. PMC 4440423. PMID 26028977.
- ^ a b Tarulli AW, Raynor EM (May 2007). "Lumbosacral radiculopathy" (PDF). Neurologic Clinics. 25 (2): 387–405. doi:10.1016/j.ncl.2007.01.008. PMID 17445735. S2CID 15518713. Archived from the original (PDF) on 20 February 2019.
- ^ Pachner AR (1989). "Neurologic manifestations of Lyme disease, the new "great imitator"". Reviews of Infectious Diseases. 11 (Suppl 6): S1482–6. doi:10.1093/clinids/11.Supplement_6.S1482. PMID 2682960. S2CID 3862308.
- ^ Branda JA, Linskey K, Kim YA, Steere AC, Ferraro MJ (September 2011). "Two-tiered antibody testing for Lyme disease with use of 2 enzyme immunoassays, a whole-cell sonicate enzyme immunoassay followed by a VlsE C6 peptide enzyme immunoassay". Clinical Infectious Diseases. 53 (6): 541–7. doi:10.1093/cid/cir464. PMID 21865190.
- ^ a b c d e f g h i j "Preventing tick bites on people". Lyme Disease. Centers for Disease Control and Prevention. 8 March 2019. Archived from the original on 15 June 2019. Retrieved 21 May 2019.
- ^ a b "About ticks – preventative measures". Tick-borne diseases. Companion Vector-Borne Diseases. Archived from the original on 7 June 2019. Retrieved 21 May 2019.
- ^ a b c d e f Eisen L, Eisen RJ (September 2016). "Critical evaluation of the linkage between tick-based risk measures and the occurrence of Lyme disease cases". J Med Entomol. 53 (5): 1050–1062. doi:10.1093/jme/tjw092. PMC 5777907. PMID 27330093.
- ^ "Host seeking". CVBD: Companion Vector-Borne Diseases. Archived from the original on 16 October 2016. Retrieved 8 December 2016.
- ^ a b c "Tips to prevent tick bytes". Insect repellents. Environmental Protection Agency. 15 July 2013. Archived from the original on 15 April 2019. Retrieved 21 May 2019.
- ^ a b c d e f g h "Protection against Mosquitoes, Ticks, & Other Arthropods". Travelers' Health. Centers for Disease Control and Prevention. Archived from the original on 9 May 2019. Retrieved 21 May 2019.
- ^ a b c Miller NJ, Rainone EE, Dyer MC, González ML, Mather TN (March 2011). "Tick bite protection with permethrin-treated summer-weight clothing". J Med Entomol. 48 (2): 327–33. doi:10.1603/me10158. PMID 21485369.
- ^ a b Eisen L, Rose D, Prose R, Breuner NE, Dolan MC, Thompson K, Connally N (October 2017). "Bioassays to evaluate non-contact spatial repellency, contact irritancy and acute toxicity of permethrin-treated clothing against nymphal Ixodes scapularis ticks". Ticks Tick Borne Dis. 8 (6): 837–49. doi:10.1016/j.ttbdis.2017.06.010. PMC 5665650. PMID 28754599.
- ^ Dymond NL, Swift IM (June 2008). "Permethrin toxicity in cats: a retrospective study of 20 cases". Aust Vet J. 86 (6): 219–23. doi:10.1111/j.1751-0813.2008.00298.x. PMID 18498556.
- ^ a b "Repellents: protection against mosquitoes, ticks and other arthropods". Insect repellents. Environmental Protection Agency. 9 July 2013. Archived from the original on 20 May 2019. Retrieved 21 May 2019.
- ^ a b c Nguyen QD, Vu MN, Hebert AA (November 2018). "Insect repellents: an updated review for the clinician". J Am Acad Dermatol. 88 (1): 123–130. doi:10.1016/j.jaad.2018.10.053. PMID 30395919. S2CID 53246686.
- ^ a b c d e Stafford KC (2007). "Tick management handbook (rev. ed.)" (PDF). Bulletins. Connecticut Agricultural Experiment Station. Archived (PDF) from the original on 3 April 2019. Retrieved 21 May 2019.
- ^ Piesman J, Dolan MC (May 2002). "Protection against lyme disease spirochete transmission provided by prompt removal of nymphal Ixodes scapularis (Acari: Ixodidae)". Journal of Medical Entomology. 39 (3): 509–12. doi:10.1603/0022-2585-39.3.509. PMID 12061448. S2CID 39805040.
- ^ a b c d e f "Tick removal and testing". Lyme Disease. Centers for Disease Control and Prevention. 22 April 2019. Archived from the original on 23 November 2017. Retrieved 21 May 2019.
- ^ a b "Tick Allergy". 2014. Archived from the original on 14 May 2015. Retrieved 30 April 2015.
- ^ Celenza A, Rogers IR (2002). "The "Knot Method" of Tick Removal". Wilderness & Environmental Medicine. 13 (2): 179–180. doi:10.1580/1080-6032(2002)013[0181:ltte]2.0.co;2. PMID 12092975.
- ^ Ghirga G, Ghirga P (September 2010). "Effective tick removal with a fishing line knot". Wilderness & Environmental Medicine. 21 (3): 270–271. doi:10.1016/j.wem.2010.04.005. PMID 20832708.
- ^ a b c d e "Preventing tick bites in the yard". Lyme Disease. Centers for Disease Control and Prevention. 8 March 2019. Archived from the original on 15 June 2019. Retrieved 21 May 2019.
- ^ "CDC – Lyme Disease – NIOSH Workplace Safety and Health Topic". www.cdc.gov. 3 August 2017. Archived from the original on 13 November 2015. Retrieved 3 November 2015.
- ^ "Risks: Lyme Disease NIOSH CDC". www.cdc.gov. 14 November 2018. Archived from the original on 26 April 2019. Retrieved 26 April 2019.
- ^ "Lyme disease". The Centers for Disease Control and Prevention. 12 October 2016. Archived from the original on 17 June 2017. Retrieved 22 June 2017.
 이 기사는 질병통제예방센터의 웹사이트 또는 문서에서 공개 도메인 자료를 통합합니다.
이 기사는 질병통제예방센터의 웹사이트 또는 문서에서 공개 도메인 자료를 통합합니다. - ^ a b c Chrobak U (3 February 2022). "Lyme and other tick-borne diseases are on the rise. But why?". Knowable Magazine. doi:10.1146/knowable-020222-1. Retrieved 4 March 2022.
- ^ Rand PW, Lubelczyk C, Holman MS, Lacombe EH, Smith RP (July 2004). "Abundance of Ixodes scapularis (Acari: Ixodidae) after the complete removal of deer from an isolated offshore island, endemic for Lyme Disease". Journal of Medical Entomology. 41 (4): 779–84. doi:10.1603/0022-2585-41.4.779. PMID 15311475. S2CID 5853201.
- ^ "Figure 2: Changes in deer density and cases of Lyme disease in Mumford Cove, Connecticut, 1996–2004 (CT DEP data)" (PDF). Managing Urban Deer in Connecticut (2nd ed.). Connecticut Department of Environmental Protection – Wildlife Division. June 2007. p. 4. Archived (PDF) from the original on 2 June 2013.
- ^ Stafford KC (2004). Tick Management Handbook (PDF). Connecticut Agricultural Experiment Station and Connecticut Department of Public Health. p. 46. Archived (PDF) from the original on 25 October 2007. Retrieved 21 August 2007.
- ^ Rochlin I, Toledo A (June 2020). "Emerging tick-borne pathogens of public health importance: a mini-review". Journal of Medical Microbiology. 69 (6): 781–791. doi:10.1099/jmm.0.001206. PMC 7451033. PMID 32478654.
- ^ Rajput ZI, Hu SH, Chen WJ, Arijo AG, Xiao CW (November 2006). "Importance of ticks and their chemical and immunological control in livestock". Journal of Zhejiang University. Science. B. 7 (11): 912–921. doi:10.1631/jzus.2006.B0912. PMC 1635821. PMID 17048307.
- ^ a b Gern L, Estrada-Peña A, Frandsen F, Gray JS, Jaenson TG, Jongejan F, Kahl O, Korenberg E, Mehl R, Nuttall PA (March 1998). "European reservoir hosts of Borrelia burgdorferi sensu lato". Zentralblatt für Bakteriologie. 287 (3): 196–204. doi:10.1016/S0934-8840(98)80121-7. PMID 9580423.
- ^ a b Wodecka B, Rymaszewska A, Skotarczak B (April 2014). "Host and pathogen DNA identification in blood meals of nymphal Ixodes ricinus ticks from forest parks and rural forests of Poland". Experimental & Applied Acarology. 62 (4): 543–555. doi:10.1007/s10493-013-9763-x. PMC 3933768. PMID 24352572.
- ^ Jaenson TG, Tälleklint L (September 1992). "Incompetence of roe deer as reservoirs of the Lyme borreliosis spirochete". Journal of Medical Entomology. 29 (5): 813–7. doi:10.1093/jmedent/29.5.813. PMID 1404260.
- ^ Tälleklint L, Jaenson TG (1994). "Transmission of Borrelia burgdorferi s.l. from mammal reservoirs to the primary vector of Lyme borreliosis, Ixodes ricinus (Acari: Ixodidae), in Sweden". Journal of Medical Entomology. 31 (6): 880–886. doi:10.1093/jmedent/31.6.880. PMID 7815401.
- ^ a b Wodecka B, Rymaszewska A, Skotarczak B (April 2014). "Host and pathogen DNA identification in blood meals of nymphal Ixodes ricinus ticks from forest parks and rural forests of Poland". Experimental & Applied Acarology. 62 (4): 543–55. doi:10.1007/s10493-013-9763-x. PMC 3933768. PMID 24352572.
- ^ Overzier E, Pfister K, Herb I, Mahling M, Böck G, Silaghi C (June 2013). "Detection of tick-borne pathogens in roe deer (Capreolus capreolus), in questing ticks (Ixodes ricinus), and in ticks infesting roe deer in southern Germany". Ticks and Tick-Borne Diseases. 4 (4): 320–8. doi:10.1016/j.ttbdis.2013.01.004. PMID 23571115.[영구 데드링크]
- ^ a b O'Bier NS, Hatke AL, Camire AC, Marconi RT (2021). "Human and Veterinary Vaccines for Lyme Disease". Current Issues in Molecular Biology. 42: 191–222. doi:10.21775/cimb.042.191. PMC 7946718. PMID 33289681.
- ^ Poland GA, Jacobson RM (March 2001). "The prevention of Lyme disease with vaccine". Vaccine. 19 (17–19): 2303–8. doi:10.1016/S0264-410X(00)00520-X. PMID 11257352.
- ^ a b Poland GA (February 2011). "Vaccines against Lyme disease: What happened and what lessons can we learn?". Clinical Infectious Diseases. 52 (Suppl 3): s253–8. doi:10.1093/cid/ciq116. PMID 21217172.
- ^ Rowe C (13 June 1999). "Lukewarm Response To New Lyme Vaccine". The New York Times. Archived from the original on 10 February 2012. Retrieved 11 July 2008.
- ^ a b c Abbott A (February 2006). "Lyme disease: uphill struggle". Nature. 439 (7076): 524–5. doi:10.1038/439524a. PMID 16452949. S2CID 4315588.
- ^ "Sole Lyme Vaccine Is Pulled Off Market". The New York Times. 28 February 2002. Archived from the original on 30 August 2010. Retrieved 11 July 2008.
- ^ a b Nigrovic LE, Thompson KM (January 2007). "The Lyme vaccine: a cautionary tale". Epidemiology and Infection. 135 (1): 1–8. doi:10.1017/S0950268806007096. PMC 2870557. PMID 16893489.
- ^ "When a vaccine is safe". Nature. 439 (7076): 509. February 2006. Bibcode:2006Natur.439Q.509.. doi:10.1038/439509a. PMID 16452935.
- ^ Aronowitz RA (June 2012). "The rise and fall of the lyme disease vaccines: a cautionary tale for risk interventions in American medicine and public health". The Milbank Quarterly. 90 (2): 250–277. doi:10.1111/j.1468-0009.2012.00663.x. PMC 3460208. PMID 22709388.
- ^ "Anti-vaxxers stopped the last Lyme disease vaccine. The FDA has just fast-tracked a new one". Newsweek. 25 July 2017. Archived from the original on 25 December 2017. Retrieved 25 December 2017.
- ^ Brooks D (6 August 2018). "A Lyme vaccine for humans is getting closer, says French biotech firm". Concord Monitor. Retrieved 20 July 2021.
- ^ Taylor NP (4 February 2022). "Pfizer's $130M Lyme disease vaccine advances to phase 3 after 3rd shot shown to increase antibodies". Fierce Biotech. Retrieved 5 June 2022.
- ^ Neergaard, Lauran; Lum, Shelby (8 August 2022). "Major test of first possible Lyme vaccine in 20 years begins". Associated Press. Retrieved 11 August 2022.
- ^ a b "An Efficacy, Safety, Tolerability, Immunogenicity, and Lot-Consistency Clinical Trial of a 6-Valent OspA-Based Lyme Disease Vaccine (VLA15) (VALOR)". ClinicalTrials.gov. National Institute of Health. 28 July 2022. Retrieved 11 August 2022.
- ^ Klein A (17 November 2021). "An mRNA vaccine that causes a red, itchy skin rash in response to bites by ticks may allow them to be removed before they transmit Lyme disease-causing bacteria". New Scientist.
- ^ Hathaway B. "Novel Lyme vaccine shows promise". Yale University. Retrieved 13 December 2021.
Compared to non-immunized guinea pigs, vaccinated animals exposed to infected ticks quickly developed redness at the tick bite site. None of the immunized animals developed Lyme disease if ticks were removed when redness developed. In contrast, about half of the control group became infected with B. burgdorferi after tick removal. When a single infected tick was attached to immunized guinea pigs and not removed, none of vaccinated animals were infected compared to 60 percent of control animals. However, protection waned in immunized guinea pigs if three ticks remained attached to the animal. Ticks in immunized animals were unable to feed aggressively and dislodged more quickly than those on guinea pigs in the control group.
- ^ Sajid A, Matias J, Arora G, Kurokawa C, DePonte K, Tang X, et al. (November 2021). "mRNA vaccination induces tick resistance and prevents transmission of the Lyme disease agent". Science Translational Medicine. 13 (620): eabj9827. doi:10.1126/scitranslmed.abj9827. PMID 34788080. S2CID 244375227.
- ^ a b Brooks WC. "Lyme Disease". Veterinary Information Network. Archived from the original on 4 April 2015. Retrieved 10 February 2012.
- ^ Pace EJ, O'Reilly M (May 2020). "Tickborne Diseases: Diagnosis and Management". American Family Physician. 101 (9): 530–540. PMID 32352736.
- ^ Berende A, ter Hofstede HJ, Vos FJ, van Middendorp H, Vogelaar ML, Tromp M, van den Hoogen FH, Donders AR, Evers AW, Kullberg BJ (March 2016). "Randomized Trial of Longer-Term Therapy for Symptoms Attributed to Lyme Disease". The New England Journal of Medicine. 374 (13): 1209–20. doi:10.1056/NEJMoa1505425. PMID 27028911.
- ^ Stephenson M (4 October 2012). "OTC Drops: Telling the Tears Apart". Review of Ophtalmology. Jobson Medical Information LLC. Archived from the original on 17 April 2019. Retrieved 16 April 2019.
- ^ a b c d e Arvikar SL, Steere AC (June 2015). "Diagnosis and Treatment of Lyme Arthritis". Infect Dis Clin North Am. 29 (2): 269–80. doi:10.1016/j.idc.2015.02.004. PMC 4443866. PMID 25999223.
- ^ a b c Wormser GP, Ramanathan R, Nowakowski J, McKenna D, Holmgren D, Visintainer P, Dornbush R, Singh B, Nadelman RB (May 2003). "Duration of antibiotic therapy for early Lyme disease. A randomized, double-blind, placebo-controlled trial". Annals of Internal Medicine. 138 (9): 697–704. doi:10.7326/0003-4819-138-9-200305060-00005. PMID 12729423. S2CID 3083800.
- ^ Stupica D, Lusa L, Ruzić-Sabljić E, Cerar T, Strle F (August 2012). "Treatment of erythema migrans with doxycycline for 10 days versus 15 days". Clin Infect Dis. 55 (3): 343–50. doi:10.1093/cid/cis402. PMID 22523260.
- ^ a b Dattwyler RJ, Luft BJ, Kunkel MJ, Finkel MF, Wormser GP, Rush TJ, Grunwaldt E, Agger WA, Franklin M, Oswald D, Cockey L, Maladorno D (July 1997). "Ceftriaxone compared with doxycycline for the treatment of acute disseminated Lyme disease". New England Journal of Medicine. 337 (5): 289–94. doi:10.1056/NEJM199707313370501. PMID 9233865.
- ^ Vrethem M, Hellblom L, Widlund M, Ahl M, Danielsson O, Ernerudh J, Forsberg P (October 2002). "Chronic symptoms are common in patients with neuroborreliosis – a questionnaire follow-up study". Acta Neurol Scand. 106 (4): 205–8. doi:10.1034/j.1600-0404.2002.01358.x. PMID 12225315. S2CID 42290158.
- ^ Berglund J, Stjernberg L, Ornstein K, Tykesson-Joelsson K, Walter H (2002). "5-y Follow-up study of patients with neuroborreliosis". Scand J Infect Dis. 34 (6): 421–5. doi:10.1080/00365540110080421. PMID 12160168. S2CID 28306612.
- ^ a b c Clark JR, Carlson RD, Sasaki CT, Pachner AR, Steere AC (November 1985). "Facial paralysis in Lyme disease". Laryngoscope. 95 (11): 1341–5. doi:10.1288/00005537-198511000-00009. PMID 4058212. S2CID 85021.
- ^ a b c Dotevall L, Hagberg L (March 1999). "Successful oral doxycycline treatment of Lyme disease-associated facial palsy and meningitis". Clin Infect Dis. 28 (3): 569–74. doi:10.1086/515145. PMID 10194080.
- ^ Kalish RA, Kaplan RF, Taylor E, Jones-Woodward L, Workman K, Steere AC (February 2001). "Evaluation of study patients with Lyme disease, 10-20-year follow-up". J Infect Dis. 183 (3): 453–60. doi:10.1086/318082. PMID 11133377.
- ^ a b c Jowett N, Gaudin RA, Banks CA, Hadlock TA (June 2017). "Steroid use in Lyme disease-associated facial palsy is associated with worse long-term outcomes". Laryngoscope. 127 (6): 1451–8. doi:10.1002/lary.26273. PMID 27598389. S2CID 25596860.
- ^ Nadelman RB, Hanincová K, Mukherjee P, Liveris D, Nowakowski J, McKenna D, Brisson D, Cooper D, Bittker S, Madison G, Holmgren D, Schwartz I, Wormser GP (November 2012). "Differentiation of reinfection from relapse in recurrent Lyme disease". N Engl J Med. 367 (20): 1883–90. doi:10.1056/NEJMoa1114362. PMC 3526003. PMID 23150958.
- ^ a b "Post-Treatment Lyme Disease Syndrome". CDC. 3 November 2016. Archived from the original on 17 June 2017.
 이 기사는 공용 도메인에 있는 이 소스의 텍스트를 통합합니다.
이 기사는 공용 도메인에 있는 이 소스의 텍스트를 통합합니다. - ^ Higgins R (August 2004). "Emerging or re-emerging bacterial zoonotic diseases: bartonellosis, leptospirosis, Lyme borreliosis, plague". Revue Scientifique et Technique. 23 (2): 569–81. doi:10.20506/rst.23.2.1503. PMID 15702720.
- ^ Berger S (2014). Lyme disease: Global Status 2014 Edition. GIDEON Informatics Inc. p. 7. ISBN 978-1-4988-0343-4. Archived from the original on 8 September 2017.
- ^ Gilbert L (January 2021). "The Impacts of Climate Change on Ticks and Tick-Borne Disease Risk". Annual Review of Entomology. 66 (1): 373–388. doi:10.1146/annurev-ento-052720-094533. PMID 33417823. S2CID 231300522.
- ^ Bouattour A, Ghorbel A, Chabchoub A, Postic D (2004). "[Lyme borreliosis situation in North Africa]" [Lyme borreliosis situation in North Africa]. Archives de l'Institut Pasteur de Tunis (in French). 81 (1–4): 13–20. PMID 16929760.
- ^ Dsouli N, Younsi-Kabachii H, Postic D, Nouira S, Gern L, Bouattour A (July 2006). "Reservoir role of lizard Psammodromus algirus in transmission cycle of Borrelia burgdorferi sensu lato (Spirochaetaceae) in Tunisia" (PDF). Journal of Medical Entomology. 43 (4): 737–42. doi:10.1603/0022-2585(2006)43[737:RROLPA]2.0.CO;2. PMID 16892633. S2CID 24774778. Archived (PDF) from the original on 19 July 2018. Retrieved 5 July 2019.
- ^ Helmy N (August 2000). "Seasonal abundance of Ornithodoros (O.) savignyi and prevalence of infection with Borrelia spirochetes in Egypt". Journal of the Egyptian Society of Parasitology. 30 (2): 607–19. PMID 10946521.
- ^ Fivaz BH, Petney TN (September 1989). "Lyme disease--a new disease in southern Africa?". Journal of the South African Veterinary Association. 60 (3): 155–8. PMID 2699499.
- ^ Jowi JO, Gathua SN (May 2005). "Lyme disease: report of two cases". East African Medical Journal. 82 (5): 267–9. doi:10.4314/eamj.v82i5.9318. PMID 16119758.
- ^ Li M, Masuzawa T, Takada N, Ishiguro F, Fujita H, Iwaki A, Wang H, Wang J, Kawabata M, Yanagihara Y (July 1998). "Lyme disease Borrelia species in northeastern China resemble those isolated from far eastern Russia and Japan". Applied and Environmental Microbiology. 64 (7): 2705–9. Bibcode:1998ApEnM..64.2705L. doi:10.1128/AEM.64.7.2705-2709.1998. PMC 106449. PMID 9647853.
- ^ Masuzawa T (December 2004). "Terrestrial distribution of the Lyme borreliosis agent Borrelia burgdorferi sensu lato in East Asia". Japanese Journal of Infectious Diseases. 57 (6): 229–35. PMID 15623946. Archived from the original on 22 January 2013.
- ^ Walder G, Lkhamsuren E, Shagdar A, Bataa J, Batmunkh T, Orth D, et al. (May 2006). "Serological evidence for tick-borne encephalitis, borreliosis, and human granulocytic anaplasmosis in Mongolia". International Journal of Medical Microbiology. 296 (Suppl 40): 69–75. doi:10.1016/j.ijmm.2006.01.031. PMID 16524782.
- ^ Dehhaghi M, Kazemi Shariat Panahi H, Holmes EC, Hudson BJ, Schloeffel R, Guillemin GJ (2019). "Human Tick-Borne Diseases in Australia". Front Cell Infect Microbiol. 9: 3. doi:10.3389/fcimb.2019.00003. PMC 6360175. PMID 30746341.
- ^ Gofton AW, Blasdell KR, Taylor C, Banks PB, Michie M, Roy-Dufresne E, et al. (2022). "Metatranscriptomic profiling reveals diverse tick-borne bacteria, protozoans and viruses in ticks and wildlife from Australia". Transbound Emerg Dis. 69 (5): e2389–e2407. doi:10.1111/tbed.14581. PMC 9790515. PMID 35502617.
- ^ Barbosa AD, Long M, Lee W, Austen JM, Cunneen M, Ratchford A, et al. (2022). "The Troublesome Ticks Research Protocol: Developing a Comprehensive, Multidiscipline Research Plan for Investigating Human Tick-Associated Disease in Australia". Pathogens. 11 (11): 1290. doi:10.3390/pathogens11111290. PMC 9694322. PMID 36365042.
- ^ Rizzoli A, Hauffe H, Carpi G, Vourc HG, Neteler M, Rosa R (July 2011). "Lyme borreliosis in Europe". Euro Surveillance. 16 (27). PMID 21794218. Archived from the original on 9 July 2011.
- ^ Smith R, Takkinen J (June 2006). "Lyme borreliosis: Europe-wide coordinated surveillance and action needed?". Euro Surveillance. 11 (6): E060622.1. doi:10.2807/esw.11.25.02977-en. PMID 16819127.
- ^ Lopes de Carvalho I, Núncio MS (2006). "Laboratory diagnosis of Lyme borreliosis at the Portuguese National Institute of Health (1990-2004)". Euro Surveillance. 11 (10): 257–60. PMID 17130658. Archived from the original on 17 June 2012.
- ^ Vandekerckhove O, De Buck E, Van Wijngaerden E (June 2021). "Lyme disease in Western Europe: an emerging problem? A systematic review". Acta Clinica Belgica. 76 (3): 244–252. doi:10.1080/17843286.2019.1694293. PMID 31739768. S2CID 208170787.
- ^ Vigfusson, H. B.; Hardarson, H. S.; Ludviksson, B. R.; Gudlaugsson, O. (2019). "Lyme disease in Iceland - Epidemiology from 2011 to 2015". Laeknabladid. 105 (2): 63–70. PMID 30713153.
- ^ a b c d "Epidemiology of Lyme borreliosis in the UK". HPA. Archived from the original on 10 June 2013. Retrieved 15 December 2012.
- ^ Muhlemann MF, Wright DJ (January 1987). "Emerging pattern of Lyme disease in the United Kingdom and Irish Republic". Lancet. 1 (8527): 260–2. doi:10.1016/S0140-6736(87)90074-2. PMID 2880076. S2CID 25295954.
- ^ a b "Lyme Disease". Parliamentary Debates (Hansard). 11 November 1991. Archived from the original on 15 June 2013.
- ^ a b "Tick Lyme disease off your holiday list" (Press release). Health Protection Agency. 14 April 2011. Archived from the original on 28 April 2011. Retrieved 29 March 2013.
- ^ "Concern about rise in Lyme disease cases". Lyme Disease Action. 15 December 2011. Archived from the original on 19 June 2013. Retrieved 15 December 2012.
- ^ Cassidy F (14 March 2011). "Tayside revealed as a Lyme disease hotspot as cases soar". Press and Journal. Archived from the original on 11 March 2016.
- ^ "Lyme disease: A clear and present danger". RCN. 28 April 2009. Archived from the original on 29 March 2013. Retrieved 15 December 2012.
- ^ "Guidance on Part 2 – Notifiable Diseases, Notifiable Organisms and Health Risk States". Scotland.gov.uk. 10 September 2012. Retrieved 15 December 2012.
- ^ "Lyme Disease". Parliamentary Debates (Hansard). 3 February 1997. Archived from the original on 15 June 2013.
- ^ Fox W (2010). "Tick-Borne Disease, Risk and Realit" (PDF). BADA-UK. Archived from the original (PDF) on 20 November 2012.
- ^ "Lyme borreliosis epidemiology and surveillance: May 2013". HPA. Archived from the original on 25 November 2015. Retrieved 24 November 2015.
- ^ "Zoonoses report UK 2009" (PDF). DEFRA. 24 January 2011. Archived (PDF) from the original on 3 November 2012.
- ^ "Overview Tick Bite Prevention Week". Archived from the original on 10 April 2012.
- ^ Haywood GA, O'Connell S, Gray HH (July 1993). "Lyme carditis: a United Kingdom perspective". British Heart Journal. 70 (1): 15–6. doi:10.1136/hrt.70.1.15. PMC 1025222. PMID 8037992.
- ^ Guy EC, Bateman DE, Martyn CN, Heckels JE, Lawton NF (March 1989). "Lyme disease: prevalence and clinical importance of Borrelia burgdorferi specific IgG in forestry workers". Lancet. 1 (8636): 484–6. doi:10.1016/S0140-6736(89)91377-9. PMID 2563850. S2CID 39557628.
- ^ Smith FD, Ballantyne R, Morgan ER, Wall R (March 2012). "Estimating Lyme disease risk using pet dogs as sentinels". Comparative Immunology, Microbiology and Infectious Diseases. 35 (2): 163–7. doi:10.1016/j.cimid.2011.12.009. PMID 22257866.
요약 표시: - ^ Roberts M (24 January 2012). "Lyme disease risk from dogs 'higher than thought'". BBC News. Archived from the original on 31 January 2012.
- ^ "The London climate change adaptation strategy - Draft report" (PDF). Greater London Authority. August 2008. Archived from the original (PDF) on 17 August 2012.
- ^ Brownstein JS, Holford TR, Fish D (March 2005). "Effect of Climate Change on Lyme Disease Risk in North America". EcoHealth. 2 (1): 38–46. doi:10.1007/s10393-004-0139-x. PMC 2582486. PMID 19008966.
- ^ a b Killilea ME, Swei A, Lane RS, Briggs CJ, Ostfeld RS (June 2008). "Spatial dynamics of lyme disease: a review" (PDF). EcoHealth. 5 (2): 167–195. CiteSeerX 10.1.1.580.8928. doi:10.1007/s10393-008-0171-3. PMID 18787920. S2CID 13545850. Archived (PDF) from the original on 8 September 2015.
- ^ BC Ministry of Agriculture. "Ticks and Humans in British Columbia". Agf.gov.bc.ca. Archived from the original on 3 January 2013. Retrieved 15 December 2012.
- ^ "Lyme Disease Fact Sheet". Phac-aspc.gc.ca. 4 July 2012. Archived from the original on 27 December 2012. Retrieved 15 December 2012.
- ^ Ogden NH, Lindsay LR, Morshed M, Sockett PN, Artsob H (June 2009). "The emergence of Lyme disease in Canada". CMAJ. 180 (12): 1221–4. doi:10.1503/cmaj.080148. PMC 2691438. PMID 19506281.
- ^ Leighton PA, Koffi JK, Pelcat Y, Lindsay LR, Ogden NH (2012). "Predicting the speed of tick invasion: An empirical model of range expansion for the Lyme disease vector Ixodes scapularis in Canada". Journal of Applied Ecology. 49 (2): 457–64. doi:10.1111/j.1365-2664.2012.02112.x. S2CID 16921155.
- ^ Gordillo-Pérez G, Torres J, Solórzano-Santos F, de Martino S, Lipsker D, Velázquez E, Ramon G, Onofre M, Jaulhac B (October 2007). "Borrelia burgdorferi infection and cutaneous Lyme disease, Mexico". Emerging Infectious Diseases. 13 (10): 1556–8. doi:10.3201/eid1310.060630. PMC 2851501. PMID 18258006.
- ^ CDC (4 January 2012). "Reported Lyme disease cases by state, 2000-2010". Centers for Disease Control and Prevention (CDC). Archived from the original on 4 May 2012. Retrieved 29 April 2012.
- ^ Centers for Disease Control Prevention (CDC) (June 2007). "Lyme disease—United States, 2003–2005". MMWR. Morbidity and Mortality Weekly Report. 56 (23): 573–6. PMID 17568368. Archived from the original on 19 November 2012.
- ^ Bacon RM, Kugeler KJ, Mead PS (October 2008). "Surveillance for Lyme disease--United States, 1992-2006". MMWR. Surveillance Summaries. 57 (10): 1–9. PMID 18830214. Archived from the original on 10 November 2012.
- ^ "Lyme Disease Data". Centers for Disease Control and Prevention (CDC). Archived from the original on 30 April 2012.
- ^ a b Robbins J (20 May 2003). "Montana Lab Tries to Identify Tick-Borne Disease". The New York Times. Archived from the original on 3 September 2017.
- ^ "National Notifiable Diseases Surveillance System (NNDSS) - Lyme Disease". Centers for Disease Control and Prevention. 7 September 2021. Retrieved 11 January 2023.
- ^ "Lyme Disease (Borrelia burgdorferi) 2022 Case Definition". Centers for Disease Control and Prevention. 12 August 2022. Retrieved 11 January 2023.
- ^ "Lyme disease surveillance and available data". Centers for Disease Control and Prevention. 15 November 2022. Retrieved 11 January 2023.
- ^ a b Swanson KI, Norris DE (2007). "Detection of Borrelia burgdorferi DNA in lizards from Southern Maryland". Vector Borne and Zoonotic Diseases. 7 (1): 42–9. doi:10.1089/vbz.2006.0548. PMC 4128253. PMID 17417956.
- ^ Richter D, Matuschka FR (July 2006). "Perpetuation of the Lyme disease spirochete Borrelia lusitaniae by lizards". Applied and Environmental Microbiology. 72 (7): 4627–32. Bibcode:2006ApEnM..72.4627R. doi:10.1128/AEM.00285-06. PMC 1489336. PMID 16820453.
- ^ Giery ST, Ostfeld RS (June 2007). "The role of lizards in the ecology of Lyme disease in two endemic zones of the northeastern United States". The Journal of Parasitology. 93 (3): 511–7. doi:10.1645/GE-1053R1.1. PMID 17626342. S2CID 42617030.
- ^ Amore G, Tomassone L, Grego E, Ragagli C, Bertolotti L, Nebbia P, Rosati S, Mannelli A (March 2007). "Borrelia lusitaniae in immature Ixodes ricinus (Acari: Ixodidae) feeding on common wall lizards in Tuscany, central Italy". Journal of Medical Entomology. 44 (2): 303–7. doi:10.1603/0022-2585(2007)44[303:BLIIIR]2.0.CO;2. PMID 17427701. S2CID 18882042.
- ^ Majláthová V, Majláth I, Derdáková M, Víchová B, Pet'ko B (December 2006). "Borrelia lusitaniae and green lizards (Lacerta viridis), Karst Region, Slovakia". Emerging Infectious Diseases. 12 (12): 1895–901. doi:10.3201/eid1212.060784. PMC 3291370. PMID 17326941.
- ^ "STARI or Lyme?". Centers for Disease Control and Prevention. 19 November 2018. Archived from the original on 12 November 2019.
- ^ "Lyme disease fact sheet". Archived from the original on 16 April 2013. Retrieved 1 October 2013.
Analysis of CDC data on VoxHealth
- ^ Mantovani E, Costa IP, Gauditano G, Bonoldi VL, Higuchi ML, Yoshinari NH (April 2007). "Description of Lyme disease-like syndrome in Brazil. Is it a new tick borne disease or Lyme disease variation?". Brazilian Journal of Medical and Biological Research. 40 (4): 443–56. doi:10.1590/S0100-879X2006005000082. PMID 17401487.
- ^ Yoshinari NH, Oyafuso LK, Monteiro FG, de Barros PJ, da Cruz FC, Ferreira LG, et al. (1993). "[Lyme disease. Report of a case observed in Brazil]" [Lyme disease. Report of a case observed in Brazil]. Revista do Hospital das Clinicas (in Portuguese). 48 (4): 170–4. PMID 8284588.
- ^ Murray P (1006). The Widening Circle : A Lyme Disease Pioneer Tells Her Story. New York: St. Martin's Press. ISBN 978-0-312-14068-7.
- ^ Hoen AG, Margos G, Bent SJ, Diuk-Wasser MA, Barbour A, Kurtenbach K, Fish D (September 2009). "Phylogeography of Borrelia burgdorferi in the eastern United States reflects multiple independent Lyme disease emergence events". Proceedings of the National Academy of Sciences of the United States of America. 106 (35): 15013–8. Bibcode:2009PNAS..10615013H. doi:10.1073/pnas.0903810106. JSTOR 40484546. PMC 2727481. PMID 19706476.
요약 표시: - ^ Josselyn J (1670). An Account of Two Voyages to New-England Made during the Years 1638, 1663. Archived from the original on 25 June 2013.92페이지
- ^ a b Drymon MM (2008). Disguised as the devil: how Lyme disease created witches and changed history. Wythe Avenue Press. pp. 51–52. ISBN 978-0-615-20061-3.
- ^ Summerton N (1995). "Lyme disease in the eighteenth century". BMJ. 311 (7018): 1478. doi:10.1136/bmj.311.7018.1478. S2CID 70661702.
- ^ Hall SS (November 2011). "Iceman Autopsy". National Geographic. Archived from the original on 19 October 2011. Retrieved 17 October 2011.
- ^ a b Marcus K (1910). "Verhandlungen der dermatologischen Gesellschaft zu Stockholm". Archiv für Dermatologie und Syphilis. 101 (2–3): 403–06. doi:10.1007/BF01832773. S2CID 46704791.
- ^ Burckhardt JL (1911). "Zur Frage der Follikel- und Keimzentrenbildung in der Haut". Frankf. Z. Pathol. (in German). 6: 352–59.
- ^ Edlow JA (2003). Bull's-eye: unraveling the medical mystery of Lyme disease. Yale University Press. ISBN 978-0-300-09867-9. 191쪽
- ^ Hellerström S (1930). "Erythema chronicum migrans Afzelii". Acta Derm. Venerol. (in German). 11: 315–21.
- ^ Lenhoff C (1948). "Spirochetes in aetiologically obscure diseases". Acta Derm. Venerol. 28 (3): 295–324. PMID 18891989.
- ^ Thyresson N (1949). "The penicillin treatment of acrodermatitis atrophicans chronica (Herxheimer)". Acta Dermato-Venereologica. 29 (6): 572–621. PMID 18140373.
- ^ Bianchi GE (1950). "[Penicillin therapy of lymphocytoma]" [Penicillin therapy of lymphocytoma]. Dermatologica (in German). 100 (4–6): 270–3. doi:10.1159/000257185. PMID 15421023.
- ^ Paschoud JM (1954). "[Lymphocytoma after tick bite]" [Lymphocytoma after tick bite]. Dermatologica (in German). 108 (4–6): 435–7. PMID 13190934.
- ^ Scrimenti RJ (July 1970). "Erythema chronicum migrans". Archives of Dermatology. 102 (1): 104–5. doi:10.1001/archderm.102.1.104. PMID 5497158.
- ^ Borchers AT, Keen CL, Huntley AC, Gershwin ME (February 2015). "Lyme disease: a rigorous review of diagnostic criteria and treatment". Journal of Autoimmunity. 57: 82–115. doi:10.1016/j.jaut.2014.09.004. PMID 25451629.
- ^ Weir W (19 September 2013). "Lyme Disease Pioneer Stephen Malawista Dies". Hartford Courant. Archived from the original on 14 October 2013. Retrieved 14 October 2013.
- ^ Sternbach G, Dibble CL (1996). "Willy Burgdorfer: Lyme disease". The Journal of Emergency Medicine. 14 (5): 631–4. doi:10.1016/S0736-4679(96)00143-6. PMID 8933327.
- ^ Bolognia JL, Jorizzo JL, Rapini RP (2007). Dermatology (2nd ed.). St. Louis: Mosby. ISBN 978-1-4160-2999-1.[페이지 필요]
- ^ Mast WE, Burrows WM (November 1976). "Erythema chronicum migrans and "lyme arthritis"". JAMA. 236 (21): 2392d–2392. doi:10.1001/jama.236.21.2392d. PMID 989847.
- ^ Steere AC, Malawista SE, Snydman DR, Shope RE, Andiman WA, Ross MR, Steele FM (1977). "Lyme arthritis: an epidemic of oligoarticular arthritis in children and adults in three Connecticut communities". Arthritis and Rheumatism. 20 (1): 7–17. doi:10.1002/art.1780200102. PMID 836338. S2CID 43397837.
- ^ "Factsheet about Borreliosis". European Centre for Disease Prevention and Control. 17 June 2017. Archived from the original on 27 September 2019. Retrieved 30 January 2020.
- ^ "WHO Lyme Borreliosis (Lyme disease)". WHO. Archived from the original on 29 November 2019. Retrieved 30 January 2020.
- ^ Steere AC, Hutchinson GJ, Rahn DW, Sigal LH, Craft JE, DeSanna ET, Malawista SE (July 1983). "Treatment of the early manifestations of Lyme disease". Annals of Internal Medicine. 99 (1): 22–6. doi:10.7326/0003-4819-99-1-22. PMID 6407378.
- ^ Burgdorfer W (1984). "Discovery of the Lyme disease spirochete and its relation to tick vectors". The Yale Journal of Biology and Medicine. 57 (4): 515–20. PMC 2590008. PMID 6516454.
- ^ Burgdorfer W, Barbour AG, Hayes SF, Benach JL, Grunwaldt E, Davis JP (June 1982). "Lyme disease-a tick-borne spirochetosis?". Science (Submitted manuscript). 216 (4552): 1317–9. Bibcode:1982Sci...216.1317B. doi:10.1126/science.7043737. PMID 7043737. Archived from the original on 30 January 2020. Retrieved 4 September 2018.
- ^ Luft BJ, Volkman DJ, Halperin JJ, Dattwyler RJ (1988). "New chemotherapeutic approaches in the treatment of Lyme borreliosis". Annals of the New York Academy of Sciences. 539 (1): 352–61. Bibcode:1988NYASA.539..352L. doi:10.1111/j.1749-6632.1988.tb31869.x. PMID 3056203. S2CID 25939418.
- ^ Dattwyler RJ, Volkman DJ, Conaty SM, Platkin SP, Luft BJ (December 1990). "Amoxycillin plus probenecid versus doxycycline for treatment of erythema migrans borreliosis". Lancet. 336 (8728): 1404–6. doi:10.1016/0140-6736(90)93103-V. PMID 1978873. S2CID 7314488.
- ^ Ribeiro JM, Mather TN, Piesman J, Spielman A (March 1987). "Dissemination and salivary delivery of Lyme disease spirochetes in vector ticks (Acari: Ixodidae)". Journal of Medical Entomology. 24 (2): 201–5. doi:10.1093/jmedent/24.2.201. PMID 3585913.
- ^ LoGiudice K, Ostfeld RS, Schmidt KA, Keesing F (January 2003). "The ecology of infectious disease: effects of host diversity and community composition on Lyme disease risk". Proceedings of the National Academy of Sciences of the United States of America. 100 (2): 567–71. Bibcode:2003PNAS..100..567L. doi:10.1073/pnas.0233733100. PMC 141036. PMID 12525705.
- ^ Patz JA, Daszak P, Tabor GM, Aguirre AA, Pearl M, Epstein J, Wolfe ND, Kilpatrick AM, Foufopoulos J, Molyneux D, Bradley DJ (July 2004). "Unhealthy landscapes: Policy recommendations on land use change and infectious disease emergence". Environmental Health Perspectives. 112 (10): 1092–8. doi:10.1289/ehp.6877. PMC 1247383. PMID 15238283.
- ^ Khasnis AA, Nettleman MD (2005). "Global warming and infectious disease". Archives of Medical Research. 36 (6): 689–96. doi:10.1016/j.arcmed.2005.03.041. PMID 16216650.
- ^ a b c d LoGuidice, Kathleen (2003). "The ecology of infectious disease: Effects of host diversity and community composition on Lyme disease risk". Proceedings of the National Academy of Sciences. Proceedings of the National Academy of Sciences of the United States of America. 100 (2): 567–571. Bibcode:2003PNAS..100..567L. doi:10.1073/pnas.0233733100. PMC 141036. PMID 12525705.
- ^ Ruyts, Sanne (2018). "Low probability of a dilution effect for Lyme borreliosis in Belgian forests". Ticks and Tick-Borne Diseases. Ticks and Tick-Borne Diseases. 9 (5): 1143–1152. doi:10.1016/j.ttbdis.2018.04.016. PMID 29716838. S2CID 13746169. Retrieved 12 January 2023.
- ^ Feder HM, Johnson BJ, O'Connell S, Shapiro ED, Steere AC, Wormser GP (October 2007). Ad Hoc International Lyme Disease Group: Agger WA, Artsob H, Auwaerter P, Dumler JS, Bakken JS, Bockenstedt LK, Green J, Dattwyler RJ, Munoz J, Nadelman RB, Schwartz I, Draper T, McSweegan E, Halperin JJ, Klempner MS, Krause PJ, Mead P, Morshed M, Porwancher R, Radolf JD, Smith RP, Sood S, Weinstein A, Wong SJ, Zemel L. "A critical appraisal of "chronic Lyme disease"". The New England Journal of Medicine. 357 (14): 1422–30. doi:10.1056/NEJMra072023. PMID 17914043. S2CID 35285261.
- ^ ""Chronic Lyme Disease" Fact Sheet". National Institute of Allergy and Infectious Diseases. 17 April 2009. Archived from the original on 15 December 2012.
- ^ Marques A (June 2008). "Chronic Lyme disease: a review". Infectious Disease Clinics of North America. 22 (2): 341–60, vii–viii. doi:10.1016/j.idc.2007.12.011. PMC 2430045. PMID 18452806.
- ^ MacBeth B (8 April 2019). "A Review of Under Our Skin, A Cult Classic". Science-Based Medicine. Retrieved 10 September 2021.
- ^ a b Little SE, Heise SR, Blagburn BL, Callister SM, Mead PS (April 2010). "Lyme borreliosis in dogs and humans in the USA". Trends in Parasitology. 26 (4): 213–8. doi:10.1016/j.pt.2010.01.006. PMID 20207198.
- ^ a b Krupka I, Straubinger RK (November 2010). "Lyme borreliosis in dogs and cats: background, diagnosis, treatment and prevention of infections with Borrelia burgdorferi sensu stricto". The Veterinary Clinics of North America. Small Animal Practice. 40 (6): 1103–19. doi:10.1016/j.cvsm.2010.07.011. PMID 20933139.
- ^ Hahn J. "Ticks and Their Control". Regents of the University of Minnesota. Archived from the original on 25 February 2012. Retrieved 19 February 2012.
- ^ "Glomerular Disease". The Merck Veterinary Manual. Archived from the original on 26 June 2017. Retrieved 19 May 2017.
- ^ Staubinger R (31 May 2000). "Lyme Disease". Sirius Dog. Archived from the original on 23 June 2012. Retrieved 10 February 2012.
- ^ 의학 문헌에 보고된 라임병의 치명적인 사례는 다음과 같습니다.
- Kirsch M, Ruben FL, Steere AC, Duray PH, Norden CW, Winkelstein A (May 1988). "Fatal adult respiratory distress syndrome in a patient with Lyme disease". JAMA. 259 (18): 2737–9. doi:10.1001/jama.1988.03720180063034. PMID 3357244.
- Oksi J, Kalimo H, Marttila RJ, Marjamäki M, Sonninen P, Nikoskelainen J, Viljanen MK (December 1996). "Inflammatory brain changes in Lyme borreliosis. A report on three patients and review of literature". Brain. 119 (Pt 6): 2143–54. doi:10.1093/brain/119.6.2143. PMID 9010017.
- Waniek C, Prohovnik I, Kaufman MA, Dwork AJ (1995). "Rapidly progressive frontal-type dementia associated with Lyme disease". The Journal of Neuropsychiatry and Clinical Neurosciences. 7 (3): 345–7. doi:10.1176/jnp.7.3.345. PMID 7580195.
- Cary NR, Fox B, Wright DJ, Cutler SJ, Shapiro LM, Grace AA (February 1990). "Fatal Lyme carditis and endodermal heterotopia of the atrioventricular node". Postgraduate Medical Journal. 66 (772): 134–6. doi:10.1136/pgmj.66.772.134. PMC 2429516. PMID 2349186.
- ^ Divers, T.J.; Gardner, R.B.; Madigan, J.E.; Witonsky, S.G.; Bertone, J.J.; Swinebroad, E.L.; Schutzer, S.E.; Johnson, A.L. (22 February 2018). "Borrelia burgdorferi Infection and Lyme Disease in North American Horses: A Consensus Statement: Lyme Disease in Horses". Journal of Veterinary Internal Medicine. 32 (2): 617–632. doi:10.1111/jvim.15042. PMC 5866975. PMID 29469222.
- ^ Gehlen, Heidrun; Inerle, Katharina; Bartel, Alexander; Stöckle, Sabita Diana; Ulrich, Sebastian; Briese, Beatrice; Straubinger, Reinhard K. (14 June 2023). "Seroprevalence of Borrelia burgdorferi sensu lato and Anaplasma phagocytophilum Infections in German Horses". Animals. 13 (12): 1984. doi:10.3390/ani13121984. ISSN 2076-2615. PMC 10295046. PMID 37370494.
![]() 이 기사는 퍼블릭 도메인 자료를 통합합니다.
이 기사는 퍼블릭 도메인 자료를 통합합니다.
추가열람
- Ostfeld R (2012). Lyme Disease: The Ecology of a Complex System. New York: Oxford University Press. ISBN 978-0-19-992847-7.
- Barbour AG (2015). Lyme disease: why it's spreading, how it makes you sick, and what to do about it. Baltimore. ISBN 978-1-4214-1721-9.
{{cite book}}: CS1 유지 관리: 위치 누락 게시자(링크) - Halperin JJ, ed. (2018). Lyme disease: an evidence-based approach (2nd ed.). Wallingford, Oxfordshire, UK: CABI. ISBN 978-1-78639-207-7.
- Radolf JD, Samuels DS, eds. (2021). Lyme disease and relapsing fever spirochetes: genomics, molecular biology, host interactions and disease pathogenesis. Poole, UK: Caister. ISBN 978-1-913652-61-6.
- Oaklander M (17 June 2021). "We Used to Have a Lyme Disease Vaccine. Are We Ready to Bring One Back?". Time.
외부 링크
- CDC - 라임병
- Association for Public Health Laboratories 가이드 – 라임병 혈청 검사 결과에 대한 권장 보고 언어, 해석 및 지침
- NIH – 라임병
- NICE 가이드라인 – 라임병


