방글라데시의 건강
Health in Bangladesh방글라데시는 빈곤(2010년[1] 31%) 수준이 낮아지면서 최근 나아졌지만 상대적으로 건강 수준은 낮은 편이다.
보건 인프라
방글라데시의 모든 거주자에게 공평한 의료 서비스를 보장하기 위해 광범위한 보건 서비스 네트워크가 구축되었다. 헬스케어 시설의 인프라는 의대, 의대병원, 전문병원이 3차원으로 존재하는 등 3단계로 나눌 수 있다. 구립병원, 산모복지관, 아동복지관 등은 2등급으로 꼽힌다. 우파질라 보건단지, 조합건강가정복지센터, 커뮤니티 클리닉(최저수준의 헬스케어 시설) 등이 1차 보건의료 제공기관이다. 다양한 NGO와 민간 기관들도 이 복잡한 네트워크에 기여하고 있다.[2][3]
방글라데시 국내총생산(GDP) 대비 의료비 총지출은 2016년 2.37%로 집계됐다.[4]
2017-18년 국회 예산에서 보건 부문에 책정된 예산은 1만6천 203 크로레 36 라흐스 타카였다.[5]
1만 명당 3개의 병상이 있다.[6] 전체 정부 지출 중 의료에 대한 일반 정부 지출은 2009년 현재 7.9%이다. 시민들은 대부분의 의료비를 개인 건강 지출의 96.5%로 지출하고 있다.[4] 의사 대 인구 비율은 1:2,000이고[7] 간호사 대 인구 비율은 1:5,000이다[7].
병원
의과대학
건강상태
인구통계학
- 인구 – 1억6810만[8] 명
- 농촌 인구 – 70%
- 인구 밀도 – (인구/km2) 1,070/km2
- 빈곤층 이하 – 60%
- 인구 2배 증가율 – 25~30년
- GDP(현재 US$) – 300[9]
건강지표
- CDR – 5.35 /1000
- 산모 사망률 – 176 /100,000
- IMR – 31 /1000 실제 출생아
- 5MR 미만 – 38 /1000명 정상출산
- 합계출산율 – 2.1명
- 출생 시 기대 수명 – 71(m) 및 73(f)
- 완전 면역 아동 – 52%
방글라데시의 건강 문제
방글라데시는 인구 증가로 인해 질병에 대한 부담이 크다.
영양실조와 환경위생 문제는 이런 부담을 가중시킨다.
전염병
역사적으로, 전염성 질병은 방글라데시와 같은 개발도상국과 열대 국가에서 전체 질병의 대부분을 형성했다. 2015년까지 전염성 질병의 표적이 된 밀레니엄 개발 목표를 통해 방글라데시는 전염성 질병에 대한 거의 중요한 통제권을 획득했다.[11] 시행을 위해 9개 주요 질병(TB, 파상풍, 디프테리아, 백일해, 소아마비, B형 간염, 해모필러스 인플루엔자 타입 B, 홍역, 풍진)에 대한 확대 면역 프로그램이 실시되었다.
결핵
배경: 결핵은 방글라데시에서 가장 위험한 만성 전염병 중 하나이다. 그것은 이 나라의 주요 공중보건 문제다. 미코박테리움 결핵은 결핵의 흔한 책임 유기체다. 감염자의 기침으로 퍼지는 공중질병이다. 이 질병은 빈민가 거주자들이 비위생적인 환경에서 생활하는 경향이 있다. 결핵은 주로 폐(폐결핵)에 지속적인 기침, 땀을 흘리는 저녁열, 가슴통증, 허약, 체중감소, 혈전증 등을 감염시킨다. 그러나 뇌, 신장, 뼈와 같은 신체의 다른 부분(심폐결핵)도 감염시킬 수 있다. 대부분의 경우 결핵에 감염된 환자들은 다른 동반성 감염을 가지고 있다. HIV는 그들에게 더 흔하다.[12]
방글라데시의 결핵 현황: WHO에 따르면 '글로벌 결핵 보고 2017' 총 인구는 1억6500만 명으로 방글라데시는 세계 30대 결핵 부담국으로 약 59170명이 결핵으로 사망했다. 총 추정 결핵환자는 36만4000명으로 이 가운데 남성 환자는 23만6000명으로 기록됐고, 여성 환자는 128000명으로 집계됐다. 2017년에 총 건수가 244201건으로 통보되었다. 총 신규 및 재발 건수는 242639건이었다. 사람들은 주로 폐결핵을 앓고 있다; 그것은 통보된 환자의 81% (197800명)이었다.[12] 아직도 HIV는 전세계에서 가장 치명적인 전염병으로 여겨진다. 그것은 신체의 면역 체계를 억제한다. 그래서 어떤 종류의 감염이라도 체내에 배양할 수 있고, HIV 감염자는 미코박터균 결핵에 쉽게 감염될 수 있다.
HIV환자에 의한 결핵: 아직도 HIV는 전세계에서 가장 치명적인 전염병으로 여겨진다. 그것은 신체의 면역 체계를 억제한다. 그래서 어떤 종류의 감염이든 몸 속에 배양될 수 있고, HIV 감염자는 미코박테리움 결핵에 쉽게 감염될 수 있으며, 그것은 HIV-TB 공동 감염이다. 2017년 HIV 양성결핵 환자의 추정 수는 540명이었다. HIV 양성 상태(신규 및 재발 사례)를 통보받은 환자는 HIV 양성 환자 540명 중 89명이었다. 89명의 환자 중 84명의 환자가 항레트로바이러스 치료를 받았다.
약물 내성: TB의 미세조직이 이소니아지드 또는/그리고 리팜피신에 대한 저항성을 유발할 때 TB의 가장 효과적인 약품이다. 만약 그 유기체가 두 약물에 대해 내성을 일으킨다면, 그것은 다중 약물 내성 결핵이라고 불린다. 2017년 MDR 추정 건수는 8400건으로 이 가운데 5800건이 통보됐고 944명의 환자가 실험실 검사로 확진돼 920명의 환자가 즉시 치료를 시작했다. 어떤 환자가 이소니아지드/리팜피신 및 2선 항생제 플루오로퀴놀론(즉, 아미카신, 카나마이신, 카프레오마이신)에 대한 저항력이 생긴다면 극약저항성 결핵(XDR-TB)이라고 한다. 2017년에는 실험실 진단으로 6명의 환자가 XDR-TB로 확인돼 모두 즉시 치료를 시작했다. 2017년 12월 31일 현재 전국적으로는 920명을 포함해 총 6420명의 MDR-TB 환자가 치료를 위해 등록되었다. 920명의 환자 중 24개월 치환자는 425명, 9개월 치환자는[13][12] 495명이었다.
방글라데시 결핵 퇴치: 미크로박테리아 질병관리본부(MBDC) 산하 보건국(DGHS) 산하 국립결핵관리프로그램(NTP)이 방글라데시 결핵 퇴치를 목표로 활동 중이다. NTP는 제4차 인구보건계획(1992-1998) 기간 중 DOTS(직접 관찰 치료, 단기 과정) 전략을 채택하여 1993년 11월 현장 수준에서 시행하였다. 이 전략은 결핵환자를 크게 줄였다. 이 프로그램은 2006년에 70%의 새로운 악성 양성 사례 감소를 달성했고, 2003년 이후 이 중 85%를 치료했다. 이 프로그램은 2016년 등록된 세균학적으로 확인된 새로운 폐질환자의 95%를 성공적으로 치료했다.
| 지시자 | 이정표 | 대상 | ||
| SDG | 끝 TB | |||
| 연도 | 2020 | 2025 | 2030 | 2035 |
| 결핵으로 인한 사망률 감소(2015년 예상 기준치(72450) | 47092 | 18112 | 7245 | 3622 |
표-1: 엔드 TB 전략에 따른 방글라데시 지표
2015년에 결핵환자는 10만 명당 225/로 기록되었고 방글라데시 정부는 2035년까지 10만 명당 약 1650명이 결핵환자가 감소하는 목표를 잡았다.[13]
방글라데시의 비커뮤니케이션성 질병
그러나 최근 통계에 따르면 역학전환에 따른 비커뮤니티성 질병부담률이 전체 질병부담의 61%로 증가했다. 2010년 전국 NCD 위험요인 조사에 따르면 조사 대상 인구의 99%가 최소 1개의 NCD 위험요인을 밝혔으며 ≈29%는 3개의 위험요인을 나타냈다.사회적 변화, 급속한 도시화, 그리고 건강하지 못한 식습관은 시골 거주자, 도시 빈민촌 거주자들과 같은 소외된 지역사회에서 두드러지게 비커뮤니케이션 질병의 높은 유행을 이끄는 주요한 자극적인 이유들이다.[11][14][15]
방글라데시의 정신 건강
당뇨병
세계 정상들이 목표로 하는 4대 비커뮤니티성 질환 중 하나인 당뇨는 전 세계적으로 큰 건강 문제가 되고 있다(2015년 당뇨병 성인 4억1500만 명, 2040년경에는 그 수가 6억4200만 명으로 늘어난다. 당뇨병 성인의 3분의 2 이상(75%)이 인구구조 변화, 문화적 변화, 인구 고령화 등으로 중저소득 국가 출신이다. 남아시아 국가들의 질병 부담에 대한 지배적인 확인된 위험 요소 중 당뇨병은 7번째 위치에 놓여 있다. 방글라데시는 세계 당뇨병 성인 수가 가장 많은 국가 중 10위(710만 명)에 올라 있다. 따라서 인도와 스리랑카, 방글라데시와 공동으로 남아시아 지역에서 고혈당 성인의 99.0%를 차지하고 있다. 이전의 연구는 방글라데시의 농촌 인구에서 당뇨병의 유행이 크게 증가하고 있다는 것을 보여준다. 농촌과 도시 지역 모두에서 여성 당뇨병 유병률이 남성보다 높은 것으로도 관측된다. 자기관리 부족, 건강하지 못한 식습관, 그리고 낮은 취업률은 여성들 사이에서 당뇨병의 유병률이 더 높은 요인들이다. 그러나 서구 국가들에 비해 당뇨병의 양상은 젊은 나이에 발병하는 것으로부터 시작되며, 주요 당뇨병 인구는 비오베스가 된다. 그러한 임상적 차이, 의료에 대한 제한된 접근, 기대 수명 증가, 지속적인 도시화, 인구 사이의 인식 저하는 방글라데시에서 당뇨병의 유병률과 위험을 증가시킨다.
방글라데시의 당뇨병성 망막병증 유병률은 전체 당뇨병 인구(185만 명)의 약 3분의 1 수준이다.이러한 최근의 추정치는 서구 국가들과 마찬가지로 높고 싱가포르에 살고 있는 아시아계 말레이시아인들과 유사하다. 급격한 경제 변화, 도시화, 기술에 기반을 둔 현대적인 생활 방식, 엄격한 당뇨병 통제 지침, 그리고 의료 서비스를 받기를 꺼리는 것이 방글라데시의 당뇨병성 망막병증의 위험요인으로 여겨진다. 불행하게도, 이 새로운 건강 문제를 달성하기 위해, 당뇨망막병증을 진단하고 치료할 수 있는 국가의 현재 능력은 몇몇 센터들로 제한되어 있다. 올해(2016년)까지 HPNSDP(건강인구영양부문 육성프로그램)에 따른 국민안구관리기록에 따르면 당뇨망막병증 환자 1만명이 심사 프로그램이 구축된 제2·3병원으로부터 서비스를 받았다.[26][27][28]
근골격계 질환
근골격계 질환(MSD)은 근육, 힘줄, 인대, 관절 또는 말초신경에 영향을 미치는 염증성 질환과 퇴행성 질환의 조합으로 보통 통증, 통증 또는 불편함을 초래한다. 이것들은 심각한 장기간의 고통, 신체적 장애, 조기 사망의 가장 흔한 원인이다. MSD는 근무 제한과 결근에 대한 가장 보편적인 직업병 중 하나이다. 게다가, 이러한 질병들은 급성 혹은 만성적인 문제로 나타날 수 있고 그들의 환자에게는 무력화 될 수 있다. 특히 만성적인 고통에 대한 건강 시스템에 막대한 비용을 초래한다.[29]
위험요소
MSD의 원인은 작업 관련 또는 인체공학적 위험요인과 개별 관련 위험요인에 대한 노출일 수 있다. 반복된 육체 노동, 무거운 짐을 들어올리고, 정적 작업, 지나친 노력, 진동 또는 어색한 자세로 일하는 보통 작업과 관련되어 MSDs는. 확장된 근무 시간과 불편한 자세 상당히 MSDs[30]고 전통적인 근로 시간에 대한(매일 하루에 8hrs)을 덜 받는 경향이 있었지만 일하는 노동자들의 위험과 관련이 있는 선도들이 늘어났다.드MSD 개발. 레디메이드 의류 작업자 가운데 허리를 굽히고 허리를 숙인 작업자가 장시간 작업과 잘못된 자세 등으로 가장 큰 영향을 받는 분야다. 게다가 업무 휴식, 압박감이나 마감일 근무, 열악한 직업설계, 고용불안, 동료와 감독관의 사회적 지원 부족 등은 스트레스와 직결되며, 스트레스는 근육긴장 증가 등 신체에 대한 스트레스 관련 차이에 나타날 수 있어 근로자들이 MSD 개발에 더욱 취약해질 수 있다.월종종 어색한 자세로 장시간 일하는 사람들은 MSD에 걸릴 수 있다.[31] 나이, 성별, 건강, 그리고 생활방식은 MSD와 다른 만성 질환의 높은 위험을 야기하는 개별적인 위험 요소들이다.
MSD 유병률
전 세계적으로 근골격계 질환은 거의 4명 중 1명꼴로 지리적 차이가 있다. MSD는 정신적, 물질적 사용장애 후에만 장애(YLD)로 인한 연도의 두 번째 원인을 개발한다. 2015년 세계보건기구(WHO)가 MSD로 인한 장애수명연령(DALY)을 분류한 23개 주요 조건 가운데 9위를 차지했다.[32] 글로벌 질병부담률(GBD 2019)에 따르면 1990~2019년 8~25세였던 허리통증 하한 건강데이터가 10만 명당 531.12명에서 717.56명으로 증가했다.[33]
일반 근골격계 질환
사람의 기술과 기능은 근골격계 질환의 영향을 받아 일상생활에 영향을 미친다. 허리와 목의 통증, 골관절염, 류마티스성 관절염, 골절 등이 가장 장애가 되는 질환이다.[34] 더욱이 이것들은 흔히 주요 비공통성 동반질환(허혈성 심장질환, 뇌졸중, 암, 만성 호흡기질환)과 상관관계가 있으며, 장애와 사망을 공동으로 증가시킨다.[35] 방글라데시에서 가장 보편적인 MSD는 요통(18.6%)이다. 급속한 도시화, 좌식 작업으로의 전환, 체중 증가, 밴딩 자세에서의 국내 활동과 전문 활동은 방글라데시에서 낮은 요통의 유행이 더 높은 원인일 수 있다. 두 번째로 흔한 MSD는 무릎 골관절염(7.3%)으로 방글라데시 직업 및 집안일 중 무릎 사용량이 늘어난 것과 관련이 있다. 이러한 연조직 부상과 류머티즘이 세 번째로 흔한 질환이 될 수 있다(3.8%)[36] 방글라데시 여성 기성복 노동자 가운데 무릎 통증(33%)과 목 통증(28%)[37]을 동반한 하등 통증 유병률(41%)이 가장 높았다.
예방
근골격계 질환은 대부분 예방이 가능하고 예방이 최선의 치료법이다. 그러므로 이러한 장애들이 무엇이고 그 발달에 기여하는 위험요인을 이해하는 것은 매우 근본적인 것이다. 또한 효과적이고 효율적인 예방 전략을 개발하려면 위험 평가 프로세스와 기술적, 조직적, 인적 지향적 조치의 구현이 필요하다.[38]
정신건강
세계보건기구에 따르면 정신건강은 "개인은 자신의 능력을 깨닫고, 삶의 정상적인 스트레스에 대처할 수 있으며, 생산적이고 보람있게 일할 수 있으며, 자신의 지역사회에 공헌할 수 있는 웰빙의 상태"라고 한다.
일반적인 정신 건강 장애 [39]
- 우울증
- 일반화된 불안장애
- 공황장애
- 강박장애
- 외상후스트레스장애
정신건강장애의 만연
2017년 전체 농촌지역 정신질환 유병률은 16.5%로 나타났다.우울증과 불안장애는 전체 환자의 약 1/3이었다. 경제적으로 빈곤한 응답자, 45세 이상 응답자, 대가족 여성에게서 정신 질환의 유병률이 상당히 높은 것으로 나타났다.[40]
정신건강장애 위험요인 [41]
- 젊은 나이
- 감액소득
- 암이나 다른 만성질환을 가지고 있다.
- 가족이 암과 함께 살고 있다.
- 혼자살기
- 가족갈등
- 1일 3시간 또는 8시간의 좌식시간을 갖는 것
- 수면의 질 저하
| 기타 모든 건강 지출 | 99.56% |
| 정신건강 지출 | 0.44% |
정신건강 외래시설
국내에는 50개의 외래환자 정신건강시설이 있으며, 이 중 4%가 소아청소년 전용이다. 이들 시설은 일반 인구 10만명당 약 26명의 사용자를 대상으로 한다. 44%는 여성이고 7%는 아동이다. 외래환자 시설에서 치료받는 사용자는 주로 정신분열증, 기분장애(20%), 신경장애(20%) 등의 진단을 받는다.
지역사회 기반 정신의학과 입원환자실 [42]
이 나라에는 인구 10만 명당 총 0.58병상을 받을 수 있는 31개의 지역사회 기반 정신건강의학과가 있다. 이 중 2%는 아동·청소년 대상이며 환자의 42%는 여성, 12%는 아동·청소년 대상이다. 지역사회 기반 정신질환자 입원 진단은 주로 정신분열증(42%)과 정서장애(37%)에서 나왔다.
정신 질환 예방 및 정신 건강 증진 [43]
정신건강을 향상시키고 정신질환의 부담을 줄이는 것은 정신질환자의 치료와 재활과 함께 인구보건과 웰빙을 크게 향상시키는 보완전략이다. 유년기의 좋은 정신건강은 최적의 심리발달, 학습, 관계, 자기관리 능력을 위해 필수적이다.
환경위생
이 나라에서 다루기 가장 어려운 문제는 아마도 다면적이고 다면적인 환경 위생 문제일 것이다. 환경위생상의 두 가지 문제는 전국 많은 지역의 안전한 식수 부족과 배설물 처리의 예방 방법이다.
- 무차별적인 배변으로 인해 오물과 설사, 이질, 장열, 간염, 갈고리벌레 감염과 같은 수생성 질병이 발생한다.
- 적절한 환기, 조명 등을 위한 배치가 없는 열악한 농촌 주택
- 공공 식사 장소와 시장 장소의 위생 불량.
- 부적절한 배수, 쓰레기 처리 및 동물 배설물.
- 적절한 MCH 관리 서비스가 없음.
- 농촌에 대한 부재 및/또는 적절한 보건 교육.
- 공중 보건 종사자를 위한 부재 및/또는 부적절한 통신 및 운송 시설.
- 내장 건강
영양실조
방글라데시는 가장 심각한 영양실조 문제를 겪고 있다. 현재 1인당 섭취량은 1850 킬로 칼로리에 불과하며, 어떤 기준으로도 필요량을 훨씬 밑돌고 있다. 영양실조는 빈곤, 불평등한 식량 분배, 질병, 문맹, 급격한 인구 증가와 환경적 위험의 융합에서 비롯되며, 문화적 사회적 불평등이 복합적으로 작용한다. 심각한 영양 부족은 주로 땅 없는 농업 노동자의 가족과 소작농들 사이에 존재한다.
그 나라의 특정한 영양상의 문제점은-
- 단백질-에너지 영양실조 (PEM): 그것의 주된 원인은 불충분한 음식 섭취에 있다.
- 영양성 빈혈: 가장 빈번한 원인은 철분 결핍이며 엽산 및 비타민 B12 결핍이다.
- 자궁외사증: 주된 원인은 영양이다.
바이타 결핍증
방글라데시의 아동 영양실조는 세계에서 가장 높은 수준이다. 5세 미만 어린이의 3분의 2가 영양실조 상태고, 6세 미만 어린이의 약 60%가 기절한다.[44] 1985년 현재 농촌 가정의 45% 이상과 도시 가정의 76%가 허용 칼로리 섭취 수준을 밑돌았다.[45] 영양실조는 영양실조에 걸린 엄마들이 영양실조에 걸린 아이들을 낳으면서 세대를 거쳐 전해진다. 방글라데시의 약 3분의 1의 아기들이 저체중으로 태어나고, 유아 사망률이 증가하며, 성인기에 당뇨병과 심장질환의 위험이 증가한다.[46] 방글라데시에서 한 신생아가 3~4분마다 죽고, 매년 12만 명의 신생아가 죽는다.[47]
세계은행은 방글라데시가 영양실조로 고통받는 어린이 수 중 세계 1위를 차지하고 있는 것으로 추산하고 있다.[48][47] 방글라데시에서는 인구의 26%가[49] 영양 부족을 겪고 있으며, 어린이의 46%가 중간에서 심각한 저체중 문제를 겪고 있다.[50] 5세 미만 어린이의 43%가 기절했다. 취학 전 아동 5명 중 1명은 비타민 A가 부족하고 2명 중 1명은 빈혈이다.[51] 여성들도 영양실조로 가장 많이 고생한다. 그들의 가족에게 음식을 제공하기 위해 그들은 영양에 필수적인 양질의 음식을 물려준다.[52]
영양실조의 원인
방글라데시의 대부분의 지형은 저지대여서 홍수가 나기 쉽다. 그 나라의 많은 인구가 농작물에 큰 피해를 주는 극심한 연간 홍수를 겪을 위험이 있는 지역에 살고 있다.[53] 매년 방글라데시의 20-30%가 물에 잠긴다.[54] 홍수는 식량 안보를 위협하고 농업 생산에 미치는 영향은 식량 부족을 야기한다.[55]
건강과 위생 환경도 영양실조에 영향을 미친다. 물 공급, 위생, 위생의 부족은 말라리아, 기생충 질병, 치토소미아증 같은 전염병에 직접적인 영향을 미친다. 사람들은 물 부족과 낮은 수질 둘 다에 노출되어 있다. 지하수는 비소 농도가 높은 것으로 확인되는 경우가 많다.[56] 시골 지역의 위생 범위는 1995년에 35%에 불과했다.[57]
방글라데시의 거의 세 명 중 한 명은 가장 가난한 가족들 사이에서 공공장소에서 배변을 한다. 시골 지역의 변소의 32%만이 위생 변소의 국제 표준을 달성한다. 사람들은 매일 환경에서 대변에 노출된다.[58] 면역체계가 떨어지고 질병과정이 영양소 손실을 악화시켜 영양실조를 악화시킨다.[59] 이 질병들은 또한 식욕 저하, 비타민과 영양소의 흡수 감소, 설사나 구토를 통한 영양소 상실을 통해서도 기여한다.[60]
방글라데시의 실업과 일자리 문제도 영양실조로 이어진다. 2010년 실업률은 5.1%.[61] 사람들은 일년 내내 일하는 시설을 가지고 있지 않고, 그들은 수입이 불안정해서 영양가 있는 식단의 최소 비용을 감당할 수 없다.[62]
방글라데시의 영양실조 영향
건강 효과
영양 부족의 산모는 종종 발달에 어려움을 겪을 유아들을 출산하는데, 이는 낭비, 스턴트, 저체중, 빈혈, 야맹증, 요오드 결핍과 같은 건강 문제와 관련이 있다.[48] 이에 따라 방글라데시는 아동 사망률이 높고 사망률 5등급 이하 57위에 올라 있다.[63]
경제적 효과
방글라데시 인구의 40%가 어린이인 만큼 영양실조와 어린이들의 건강상의 영향은 잠재적으로 낮은 교육 성취도로 이어질 수 있다.[64] 방글라데시 어린이 연령층의 50%만이 중등교육에 가까스로 가입했다.[63] 이는 2009년 GDP 성장률이 3%에 불과한 방글라데시의 경제성장률에 영향을 미칠 낮은 숙련도와 낮은 생산성을 초래할 것이다.[63]
영양실조 퇴치 노력
방글라데시의 영양실조 문제를 해결하기 위해 많은 프로그램과 노력이 시행되었다. 유니세프는 방글라데시 정부와 헬렌 켈러 인터내셔널과 같은 다른 많은 NGO들과 함께 유아에서 아이를 낳는 어머니에 이르기까지 생애주기 내내 인구의 영양 접근을 개선하는 데 초점을 맞추고 있다.[48] 그 개입의 영향은 매우 크다. 야맹증은 3.76%에서 0.04%로, 학령기 아동의 요오드결핍은 42.5%에서 33.8%[48]로 줄었다.
방글라데시의 산모 및 아동 건강 상태
방글라데시와 같은 나라에서 산모와 아이의 건강은 중요한 문제다.[65] 방글라데시는 지속가능발전목표(SDG) 달성에 서명한 개발도상국 중 하나이다. SDG의 새로운 목표에서 산모와 아이의 건강 문제는 목표 번호 3에 적합하다. 지난 20년 동안, 국가 보건 정책과 전략은 중요한 성과와 함께 진행되었다. 지금도 방글라데시는 개보수 과정을 통해 산모와 아동 사망률을 줄이는 것을 목표로 하고 있다.[66]
모성 건강
MDG 목표 5 목표는 방글라데시에서 2015년까지 산모 사망률(MMR)을 10만 명당 574명에서 143명으로 줄이는 것이었다. MMR 요금에서 상당한 하락이 있었지만, 그 궤적이 목표치를 충족하기에는 충분하지 않다.[65]
산모 사망률(MMR)은 1990년 전 세계 385명, 방글라데시 563명으로 추산됐다. 2015년 방글라데시에서 MMR은 10만 명당 176명, 전 세계적으로 216명이었다. 그러나 방글라데시에서 임신 중이거나 임신 종료 후 42일 이내에 여성이 사망하는 경우는 1990년 2만1000명으로 크게 줄었고 2015년에는 5500명에 달했다.[67]
산모 사망률의 감소는 여러 가지 요인에 기인한다. 보건시설의 평가와 활용도 향상, 여성교육 개선, 1인당 국민소득 등의 요인이 목표 달성에 도움이 됐다. 출산율 감소는 또한 고위험, 고비례 출생아 수를 낮춰 MMR을 줄이는 데 기여했다. 그러나, 1990년과 2014년 사이에 산전 관리(ANC) 적용 범위는 증가했다. 여성이 최소 1회 이상 산전수전을 받는 비율은 1990년 28%에서 2014년 64%로 높아졌다.[68]
2014년 출산 후 2일 이내에 산후조리를 받은 15~49세 여성의 인구는 36%, 최소 4회 방문 시 산후조리 대상자는 31%, 숙련된 건강요원이 참석한 출생아 비율은 42%, 제왕절개는 23%, 20-24세 이전에 출산한 여성의 비율은 36%로 나타났다. 방글라데시는 15~49세 여성이 보건시설에서 출산 후 첫 이틀 이내에 산후 검진을 받은 출산율이 37%로 가장 높았다.[69]
산모 사망의 주요 원인은 산후 출혈(31%), 에클램피아/에클램피아/에클램피아 전(20%), 지연 및 방해를 받는 노동(7%), 낙태(1%), 기타 직접 원인(5%), 간접 원인(35%)[70] 등이다. 방글라데시의 경우 사춘기 소녀와 임산부의 영양 부족 유행이 매우 높으며, 그러한 여성의 3분의 1은 낮은 BMI와 빈혈이다. 도시 지역에서는 대부분의 임산부들에게 빈혈과 비타민 A 결핍이 만연해 있는 것으로 나타났다.[71]
어린이 건강
MDG-4 목표 달성을 위해 방글라데시는 지난 수십 년간 아동 사망률이 크게 감소했다. 그러나 SDG 목표 3 목표를 달성하려면 사망률이 5 미만이어야 한다. 신생아 사망률은 전체 아동 사망률 중 유치한 부분이다. 방글라데시의 신생아 사망률은 1990년부터 2015년까지 점차 낮아졌다.[65] 1990년 5명의 사망률과 영아 사망률은 전 세계적으로 1000명당 93명, 64명이었지만 방글라데시의 경우 세계 평균보다 높았다. 2017년 전 세계 5세 미만 사망률과 유아 사망률은 각각 1000명당 39명과 29명으로 방글라데시의 경우 세계 평균보다 낮았다.[72]
| 방글라데시의 아동 사망률 추이 (실시간 1000명당 사망)[72] | |||||||
| 카테고리 | 1990 | 1995 | 2000 | 2005 | 2010 | 2015 | 2017 |
| 5세 미만 사망률 | 143.80 | 114.00 | 87.40 | 66.20 | 49.20 | 36.40 | 32.40 |
| 유아사망률 | 97.70 | 80.90 | 64.00 | 50.40 | 38.90 | 29.80 | 26.90 |
| 신생아 사망률 | 64.10 | 52.30 | 42.40 | 34.90 | 27.40 | 20.70 | 18.40 |
1990년 532193.00명, 368085.00명, 240316.00명, 2017년 감소해 각각 99608.00명, 82240.00명, 56341.00명에 달했다.[72] 5세 미만 아동 사망의 주요 원인은 임신 전 18%, 자궁내 13.8%, 폐렴 13.5%, 패혈증 11%, 선천성 9.1%, 부상 7.9%, 설사 7.1%, 홍역 1.9%, 기타 15.9% 등이다.[73]
2014년 방글라데시 인구보건조사 자료를 활용한 유아사망 위험요인에 관한 연구에서는 방글라데시의 사망위험도가 작은 아기의 1.5배 높은 것으로 나타났다. 방글라데시의 유아 사망률은 도시 인구뿐만 아니라 더 높은 경제 계층(보건 서비스에 대한 접근성이 더 높은 계층)에서도 낮다.[74]
방글라데시에서는 2011년 전체 어린이의 절반 이상이 빈혈이었다. 생후 6개월마다 철분 보충제, 제충제 등을 유통하는 등 이 문제를 해결하기 위해 여러 개입이 이뤄졌다. 그러나 생후 6~59개월의 아이들은 1년에 두 번 비타민-A 캡슐을 받는다. 2004년과 2014년 사이에 스턴트 아동과 저체중 아동 유병률은 각각 29%와 23% 감소했다. 그러나 이 기간 동안 낭비의 유행이 거의 변화를 보이지 않았다.[68]
산모·자녀 건강관리 전달체계
방글라데시의 보건 시스템에서는 모성 및 아동 건강(MCH) 서비스가 최우선 순위에 놓였다. 사회 수준에서 MCH 서비스는 가족 복지 보조원과 건강 보조원이 제공한다. 가족 복지 방문자(FWV)와 지역사회 의료 담당 부책임자 또는 의료 보조자는 조합 차원에서 서비스를 제공할 책임이 있다. 우파질라 레벨에서는 의료 담당자가 우파질라 건강 콤플렉스에서 MCH 서비스를 제공한다. 다른 모성 건강 관리 서비스와 함께 모성 건강 관리 부대의 활동은 우파질라 건강 단지의 우파질라 건강 및 가족 계획 담당자가 감독한다. 구립병원은 외래상담센터와 노동병동을 통해 모성서비스를 제공한다.[71] 그러나 MCH 서비스를 제공하는 것은 민간부문이 보충역할을 하고 있고 공공부문이 있는 보건부문의 경쟁력 있는 역할을 하는 경우가 많다. NGO는 또한 1차, 생식, 가족 계획 서비스를 제공하는 중요한 역할을 한다.[66]
| 방글라데시의 의료시설 수준 및 유형[71] | ||
| 관리 수준 | 행정 단위 | 시설 |
| 3차 레벨 | 디비전 또는 캐피털 | 티칭 병원/기관 |
| 2차 레벨 | 구 | 구립 병원 |
| 1차 레벨 | 우파질라 유니온 병동 | 우파질라 건강 콤플렉스 유니온 보건 가족 복지 센터 커뮤니티 클리닉 |
| 출처: DGHS, 2010[23] DGHS: 보건국 국장 | ||
모성 및 아동 보건 정책 개발
수십 년 후 방글라데시 정부의 정책은 인구 증가의 감소에 초점을 맞췄다; 정책은 일관된 모성 및 아동 건강 기반의 가족 계획 프로그램이 개발 목표를 달성하는데 도움이 될 것이라고 인식했다. 보건 및 인구 부문 전략(HPSS)은 1997년에 개발되었다. 다음의 7가지 전략이 HPSP에 포함되었다(MOHFW, 1998): 1) 산모 사망률 저감을 위한 응급 산부인과 진료에 집중, 2) 필수 산부인과 진료 제공/조기 발견과 합병증의 적절한 참조를 포함한 "우수한 관행"의 홍보를 위한 기본적인 산부인과 진료 서비스 3) 여성의 필요성 해결여성 친화적인 병원 이니셔티브 4) 변화를 위한 커뮤니케이션 5) 전문 기관의 참여 6) 이해관계자 참여 7) 혁신 촉진 이 정책 문서는 국가 차원의 모성 건강 상황 개선을 위해 필요하고 예상되는 사항의 이론적 틀이며, 긴급 산부인과 진료, 산후조리, 신생아 진료, 가족 계획 등의 모성 서비스를 포함한다.[66]
직업건강
직업 건강은 직장에서 건강과 안전의 모든 측면을 다루며, 위험의 일차적 예방에 중점을 둔다.[75]
RMG분야 여성근로자의 건강문제
방글라데시는 1978년 이후 RMG(Ready Made Suit) 분야의 핵심 주체로 부상했다. 방글라데시 전체 수출 수입의 약 85%를 섬유와 의류가 차지하고 있다.[76] RMG 부문이 시작되기 전에는 남성 대비 여성의 공식경제 참여도가 낮았지만, 1980년대 후반 이 부문을 지향한 이후 시나리오가 크게 바뀌면서 현재 RMG 부문 전체 고용의 80%가 여성 노동자가 차지하고 있다. 그러나 이 '여성 주도 부문'의 건강은 방치되고 있다.
일반적인 건강 문제
최근 설문조사에 기반한 한 연구에서는 여성 의류 종사자들의 만성 건강 상태에 대해 매우 필요한 스냅샷 데이터를 제공했다. 이 인구들 사이에서 가장 흔한 건강 상태는 이질, 관절 통증, 고혈압, 시력 문제, 불면증, 천식, 불안, 통풍, 당뇨병, 심장마비라고 보고되었다. 젊은 여성 의류 종사자들 사이에서 이질(통증이나 난치성 배뇨)과 같은 건강 상태가 이처럼 성행하고 있다는 사실은 놀라운 일이 아니다. 요로감염, 질염, 요로유착, 성관계는 이뇨와 관련이 있다. 게다가, 천식 또한 이전에 의류와 섬유 노동자들 사이에서 높은 것으로 보고되었다. 의복 종사자의 높은 비율이 실제로 공장에서 일하는 동안 천식에 걸릴 가능성이 높다.[77]
근로자의 생식 건강 문제
방글라데시는 산모 사망률을 줄이는데 상당한 진전을 이루었다. 그러나 RMG의 작업환경은 특히 임산부 등 취약계층에 건강문제를 일으킬 수 있는 잠재력을 가지고 있다. 이 논문은 방글라데시의 이 중요한 산업에서 공장 노동자들의 임신 중 건강 문제에 대한 인식을 탐구한다. 여성근로자들은 유급근로 참여가 생산쿼터 충족 압박, 임신 및 출산급여 미지급, 스트레스, 불안감, 고혈압 유발 등 임신과 본연의 성격에 따라 돈을 벌 수 있는 기회를 창출했다고 보고했다.임신 순서. 이는 공장 의사들이 임신 중 고혈압 질환이 발병하는 것은 일의 성격과 스트레스의 영향을 받는다고 제안한 것으로 확인됐다. 고용주들은 이윤과 할당량 충족에 초점을 맞추는 듯 보였고 임산부들의 건강은 우선순위가 낮은 것으로 보였다. 여성들은 상사에게 임신을 숨길 필요가 있다고 느껴 임신을 의심했을 때 산전 검사를 받기 위해 공장 의사를 찾아가지 않는다고 신고했다. 예를 들어, 그들은 시간당 100개의 생산 할당량을 충족시켜야 한다. 임신을 이유로 할당량보다 뒤처지면 상사가 퇴직을 권유한다. 그들은 또한 여분의 돈을 벌기 위해 초과 근무를 하도록 배정되지 않을 것이다. 이들은 임신이 가시게 되면 임신 중 검진을 받기 위해 공장 클리닉에 갈 뿐이다. 그들은 또한 비용 때문에 개인 클리닉에 가지 않는다.[78]
근로자를 위한 의료 서비스
- BGMEA(Bangladesh 의복 제조업체 및 수출업체 협회)는 노동자의 기본권, 특히 의료시설에 대한 접근권을 인정하고 있다. 이러한 정신에 따라 BGMEA는 의류 종사자와 그 가족을 위해 12개의 보건소를 운영하고 있으며, 의료 서비스와 의약품을 무료로 제공한다. •
- 게다가, 그것은 HIV/에이즈, 결핵, 생식 건강 그리고 피임기구 사용에 대한 인식 프로그램을 운영하고 있다.
- 이외에도 BGMEA는 치타공에서 근로자들을 위한 본격적인 병원을 운영하고 있다.
- 다카에 있는 미르푸르에 또 다른 노동자들을 위한 병원이 건설 중이다.[79]
- 마지막으로, 모든 의류 공장은 다음과 같은 시설로 상근 의사와 간호사/의료 보조를 받는 건강 클리닉을 설치하고, 임산부에게 특별히 보건 위생에 대한 적절한 교육을 실시하여 건강 문제를 최소화해야 한다.
진료실:
- 멀미 분석
- 의료 문제 기록부
- 시술 레지스터
- 약품 재고대장
- 응급처치 교육 레지스터
- 사고/부상 기록부
- 모성 추적 파일
- 의료 위문 그래프
- 응급 처치 키트[80] 유지 관리
방글라데시의 약물 남용
불법 약물을 사용하거나 처방전이나 처방전이나 처방전 없이 살 수 있는 약이나 술을 사용하도록 되어 있는 목적 이외의 목적으로 사용하거나, 또는 과다한 양으로 복용하는 것. 약물 남용으로 사회적, 신체적, 정서적, 직업적 문제가 발생할 수 있다.[81] 이것은 최근 몇 년 동안 담배, 술, 야바 같은 물질과 진정제나 불안 장애에 사용되는 약과 같은 다른 처방약들이 과다하게 사용되면서 두통의 문제가 되었다.
위험요인 및 보호요인
위험 요인은 여러 가지 방법으로 약물 남용에 영향을 미칠 수 있다. 아이가 위험에 노출될수록 약을 남용할 가능성이 높아진다. 강한 부모-자녀간의 유대관계와 같은 일부 보호요소가 초기 몇 년 동안의 위험 감소에 더 큰 영향을 미칠 수 있는 것처럼, 어떤 위험요소는 십대 시절의 또래 집단 압력과 같은 개발 단계에서 다른 위험요인보다 더 강력할 수 있다. 예방의 중요한 목표는 위험 요소와 보호 요소 사이의 균형을 변경하여 보호 요소가 위험 요소를 능가하도록 하는 것이다.[82]
| 위험요소 | 보호 요인 |
| 초기 공격적 행동 | 자제력 |
| 부모의 감독 부족 | 보호자 모니터링 |
| 또래 압력 | 학력 |
| 약물사용가능성 | 마약 사용 방지 정책 |
| 사회경제적 조건 | 강한 이웃 애착 |
표 1- 약물 남용의 위험 요소 [82]및 보호 요소
술과 약물 사용 장애 확산
| 알코올 및 약물 사용 장애의 확산 | 1990 | 2016 |
| 방글라데시 | 1.90% | 2.03% |
| 월드 | 2.33% | 2.22% |
표 2- 알코올 [83]및 약물 사용 장애의 유병률
담배
2018년 방글라데시에서는 담배로 인한 사망자가 약 12만6000명으로 전체 사망자의 13.5%를 차지했다. 거의 150만 명의 성인들이 담배 사용으로 인한 질병으로 고통 받고 있었고 6만 1천 명의 어린이들이 간접흡연에 노출되어 병을 앓고 있었다. 담배 사용으로 인한 직접 건강관리 비용은 연간 839억 BDT에 달했으며, 담배 관련 질병으로 인한 질병과 조기 사망으로 인한 연간 생산성 손실은 2217억 BDT로 추정되었다. 따라서 연간 총 경제 비용은 3056억 달러(36억1000만 달러)로 2017-18년 방글라데시 GDP의 1.4%에 해당한다.[84]
담배 사용의 건강상 위험
흡연은 위험성을 증가시킨다.
- 암,
- 심장병
- 스트로크,
- 폐질환,
- 당뇨,
- 폐기종과 만성 기관지염을 포함하는 만성폐쇄성폐질환(COPD)은
- 결핵,
- 어떤 눈병 그리고
- 류마티스 관절염을 포함한 면역 체계의 [85]문제들
담배관리법
방글라데시는 2005년 2월 27일 세계보건기구(WHO) 담배규제기본협약 당사국이 됐다.
- 대부분의 실내 공공 장소와 직장에서는 흡연이 금지되어 있다.
- 이 법은 모든 담배 제품의 주요 표시 구역의 최소 50%를 커버하기 위해 회전을 통한 건강 경고를 의무화하고 있다.
- 자판기를 통한 담배제품 판매와 교육시설이나 건강관리시설 100m 이내에서의 판매는 금지된다.
- 18세 미만 담배제품의 판매는 허용되지 않는다.
- 전자담배의 소매판매는 허용되며, 전자담배의 광고, 홍보 및 후원, 포장, 라벨링 등 사용에 제한이 없다.[86]
알코올
방글라데시에서 알코올 음료는 알코올 함량이 0.5%인 모든 술로 정의된다. 이러한 알코올 음료는 맥주(알코올농도 5%), 와인(알코올농도 12%), 양주(알코올농도 40%), 국산화알콜(가변성 알로홀 함량) 등이다. 국내에서 생산되는 술은 수수, 옥수수, 기장, 쌀, 사이다, 과일주 또는 강화 와인(타리, 뱅글모드, 하리아, 초아니, 도 츄아니, 모화 등)[87]으로 만든다.
방글라데시에서는 알코올 사용량이 낮지만, 술을 자주 사용하는 사람들은 국민 건강상의 걱정거리인 폭음을 자주 한다. 이 용도는 남성, 젊은 연령층, 노동자들, 샐러리맨 정부 및 비정부 직원과 사업가들, 현재의 흡연자 및 최소한의 학력을 가진 사람들 사이에 널리 퍼져 있다. 방글라데시에서 알코올 문제를 가진 극소수의 사람들이 중독 치료법을 찾으면서, 술의 유해한 사용은 점점 더 국가적 관심사가 되고 있다.[87]
알코올 사용 장애
- 자동차 충돌, 추락, 익사, 화상 등의 부상
- 폭력(살인, 자살, 성폭행, 친밀한 파트너 폭력)
- 알코올 중독
- 보호되지 않은 성행위 또는 여러 파트너와의 성관계와 같은 위험한 성행위로 인해 의도하지 않은 임신이나 성병이 발생할 수 있음
- 유산과 사산 또는 태아의 이상.
- 고혈압, 심장병, 뇌졸중, 간질환
- 사회 문제와 함께 학습 및 기억력 문제
- 알코올 의존성 [88]등
기존 알코올 남용 방지법
방글라데시에서는 1990년 마약류 관리법이 폐지되고 새로운 마약류 관리법 2018이 시행되고 있다. 이 법 제10조는 정부의 허가나 허가 없이는 그 누구도 증류소를 설립, 생산, 유통, 판매, 소비, 수출 또는 보존할 수 없다고 규정하고 있다. 술을 필요로 하는 약을 제조하는 경우에도 정부로부터 허가를 받아야 한다. 따라서, 방글라데시인들은 정부의 음주 허가를 받아야 하며, 이슬람교도들의 경우, 그러한 허가증은 의학적인 이유로만 허용될 수 있다. 알코올이 치료에 어떻게 필요한지에 대한 설명과 함께 질병의 명칭이 포함된 의대 내과 또는 부교수가 처방한 처방을 제공해야 한다.[89]
기타 약품
국제 통계에 사용되는 불법 마약의 주요 집단은 오피오이드, 코카인, 암페타민, 대마초다. 그러나, 국제 마약 통제 조약에 포함된 다양한 불법 마약들이 있다. 약물 사용에 의한 사망은 다음 두 가지 유형이다.
- 불법 약물 과다 복용으로 인한 직접 사망.
–[90] 각종 질병 및 부상 발생의 위험 요소로 작용하는 불법 약물 사용으로 인한 간접 사망
| 죽음 | 약물 과다복용으로 인한 직접 사망 | 위험요인으로 작용하는 불법약물에 의한 간접사망 |
| 방글라데시 | 3,216 | 4,804 |
| 월드 | 166,613 | 585,348 |
표 3- 불법 약물 [90]남용으로 인한 사망
약물중독으로 인한 신체적·정신적 영향
- 죽음
- 면역력 약화로 질병 및 감염 위험 증가
- 비정상적인 심장 박동수에서 심장마비, 투약된 약물에 의한 무너진 정맥 및 혈관 감염에 이르기까지 다양한 심장 질환
- 메스꺼움, 복통, 식욕 변화 및 체중 감소
- 간 손상 또는 간 기능 상실
- 발작, 뇌졸중, 정신적 혼란, 뇌손상
- 폐질환
- 기억력, 주의력, 의사 결정의 문제
- 편집증, 공격성, 환각, 중독성, 충동성,[91] 자제력 상실 등을 포함한 행동 문제.
입법
이전에 방글라데시는 약물 남용과 관련된 문제들로 인해 야기된 상황을 다루기에 적절하고 가능한 법이 없었다.방글라데시 정부는 1990년 사회의 염원에 부합하는 마약 문제에 직면할 목적으로 모든 식민지 법을 폐지하고 마약류 관리법을 제정하였다.[92]
방글라데시의 방치된 열대병
방글라데시의 방치된 열대성 질병(NTD)은 특히 칼라자르, 림프선 필라리시스, 뎅구, 치쿤구냐의 부담이 크다.
지쿤구냐
지쿤구냐는 방글라데시의 방치된 열대성 질병 중 하나이다. 그것은 방글라데시에 있는 이집트 아에데스 이집트, 아에데스 알보픽투스 등 감염된 모기에 의해 사람에게 전염되는 바이러스성 질병이다.[93] 토가비르과의 알파바이러스과에 속하는 RNA 바이러스다. 그것은 1952년 탄자니아 남부에서 발생하면서 처음 설명되었다.[94] 이후 CHICV는 아프리카, 인도, 동남아, 서태평양, 미주 등에서 여러 차례 대규모 발병이 발생한 것으로 알려졌다.[95] 동남 아시아 지역에서는 아프리카 대륙의 실바틱 전염 사이클과는 다른 인간-모스키토-인간 전염 사이클에 의해 치쿤구냐 바이러스가 인류에 유지되고 있다.[96]
전송
치쿤구니아는 감염된 암컷 모기가 나무구멍, 농장 등 자연 서식지 외에 용기, 탱크, 일회용품, 국내 및 국내 상황에서의 정크재료의 청정수거에서 번식함으로써 사람에게 전염되는 벡터 매개 질병이다. 이 모기들은 이른 아침과 늦은 오후에 활동량이 가장 많을 수 있지만 낮 시간 내내 무는 것을 발견할 수 있다. 몬순 이후의 계절에는 높은 벡터 밀도가 보여서 전달력을 향상시킨다.[96]
징후 및 증상
그것은 열과 심한 관절 통증을 유발한다. 다른 증상으로는 근육통, 두통, 메스꺼움, 피로, 발진 등이 있다. 관절 통증은 종종 쇠약해지고 지속시간이 달라질 수 있다. 치쿤구냐가 치명적인 경우는 드물다. 증상은 일반적으로 자가 제한적이며 2~3일 정도 지속된다. 이 병은 뎅기, 지카와 일부 임상 징후를 공유하며, 흔한 부위에 오진할 수 있다.[95]
뎅기 바이러스 감염과 비교한 치쿤구냐 바이러스 감염의 임상적 특징은 다음과 같다.[96]
| 소견 | 지쿤구냐 | 뎅게 |
| 열 (>39 °C) | +++ | ++ |
| 관절통 | +++ | +/- |
| 관절염 | + | - |
| 두통 | ++ | ++ |
| 발진 | ++ | + |
| 골수염 | + | ++ |
| 출혈 | +/- | ++ |
| 쇼크 | - | + |
진단
진단에는 몇 가지 방법을 사용할 수 있다. 효소연계 면역항암제(ELISA)와 같은 세로학적 테스트는 IgM과 IgG 항치쿤냐 항체의 존재를 확인할 수 있다. igM 항체 농도는 발병 후 3~5주 뒤 가장 높고 약 2개월 동안 지속된다. 증상 시작 후 첫 주 동안 채취한 샘플은 세리학적 방법과 바이러스학적 방법(RT-PCR)으로 모두 시험해야 한다.[94]
치료
치쿤구냐 바이러스를 치료하는 항바이러스제나 예방백신이 없다. 치료는 주로 항피레틱을 이용한 관절통, 최적의 진통제와 수액을 이용한 관절통 등 증상을 완화하는 데 중점을 두고 있다.[94]
방글라데시에서 발생:
방글라데시에서는 2008년 인도 국경과 인접한 북서부의 두 마을에서 치쿤구냐가 처음 발병했다고 보고됐다.[97] 2011년과[97] 2012년 두 차례의 소규모 발생이 농촌 지역에서 기록되었다.[98]
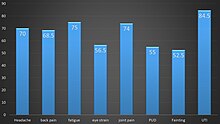
2017년 4~9월 방글라데시에서 대규모 치쿤구냐가 발생했고 방글라데시 수도 다카에서도 200만 명이 넘는 사람들이 바이러스에 감염될 위험에 처해 있었다.[99] 치쿤구냐 환자들의 임상 프로필, 경제적 부담, 삶의 질 등을 조사하기 위해 (2017년 7월 24일~8월 5일) 최근 연구조사(1326건)가 실시됐다.[95] 심한 절지 장애는 치쿤구냐 감염의 가장 일관된 임상적 특징이다. 본 연구에서 모든 환자는 관절통을 경험했다(100%) 발열 전 통증(74.66%) 피부 발진(69.6%) 가려움증(60.9%); 두통(77.3%)과 근통(69.3%)이다(그림 2).
또한, 지쿤구냐의 특정 임상 발현에 대한 심각성은 나이, 성별, 면역 상태, 유전적 성향, 공동모르비드 조건 등 몇 가지 요인에 따라 달라질 수 있다.[100] 어린이(15세)는 올리고관절염과 피부 발진 비율이 높은 반면 아침의 경직성, 중증도, 통증의 지속시간은 다른 연령대에 비해 어린이들 사이에 비례적으로 낮았다. 관절 부기는 노인 환자(60세 이상)에서 가장 많이 나타났으며, 통증의 심각도는 성인(30~59세)에서 가장 높았다.[95] 치쿤구냐 감염은 직업, 가사, 학교 결석으로 생산성이 크게 떨어졌다.
예방 및 통제
예방은 전적으로 모기에 물리는 것을 피하기 위한 조치와 모기 사육장소 제거에 달려 있다.[101]
모기에 물리지 않기 위해
팔다리를 가릴 수 있는 풀 소매의 옷과 긴 드레스를 입어라. 낮에는 모기 코일, 방충제, 전기 증기 매트를 사용한다. 모기장을 사용하라 – 낮 동안 쉴 수 있는 아기, 노인 및 다른 사람들을 보호하기 위해. 이러한 그물의 효과는 페메트린(피레로이드 살충제)으로 치료함으로써 향상될 수 있다. 모기는 지쿤구냐로 아픈 사람을 물면 감염된다. 모기장과 모기장은 모기들이 아픈 사람들을 물어뜯는 것을 효과적으로 막을 것이다.
모기 번식을 막기 위해
치쿤구냐를 전염시키는 에데스 모기들은 인간의 주거지 주변에서 흔히 볼 수 있는 다양한 인공 용기에 번식한다. 이 용기는 빗물을 수집하며, 버려진 타이어, 화분, 오래된 기름 드럼통, 동물 수조, 물 저장 용기, 플라스틱 식품 용기 등이 포함된다. 이들 번식지는 냉각기, 탱크, 배럴, 드럼통, 양동이 등에서 물을 빼내면 제거할 수 있다. 사용하지 않을 때 냉각기 비우기. 집에서 모든 물체(예: 식물 접시 등)를 제거하는 것. 그 안에 물이 모여 있는 물체.
치쿤구냐 전염병은 CHICV의 높은 공격률로 단기간에 많은 사람에게 영향을 미치고 있으며, 이는 2017년 방글라데시 사태에서도 꾸준히 나타나고 있다. 지쿤구냐의 가장 빈번한 임상적 발현인 고통은 통제하기 어려워 삶의 질, 극심한 정신사회 및 경제적 파장을 해, 표적적 접근이 필요한 심각한 공중보건 문제를 야기한다.[102] 일반의사, 감염병 전문의, 류마티스 전문의 및 기타 전문의, 간호사, 통증 전문가, 물리치료사, 사회복지사, 의료관리자는 이러한 과제를 극복하여 CHICV 환자 수의 폭발적 증가를 완화할 수 있어야 한다.
참고 항목
참조
- ^ Shah, Jahangir (18 April 2011). দারিদ্র্য কমেছে, আয় বেড়েছে [Reduced poverty, increased income]. Prothom Alo (in Bengali). Archived from the original on 20 April 2011. Retrieved 18 April 2011.
- ^ "Health Bulletin 2015". Management Information System, Directorate General of Health Services, Mohakhali, Dhaka 1212, Bangladesh. December 2015.
- ^ Nargis, M. "Scaling-up Innovations, Community Clinic in Bangladesh". Additional Secretary & Project Director, Revitalization of Community Health Care Initiatives in Bangladesh (RCHCIB), MoHFW.
- ^ Jump up to: a b "World Bank Data". World Bank. Retrieved 18 November 2019.
- ^ বরাদ্দ বেড়েছে স্বাস্থ্য খাতে [The allocation has increased in the health sector]. Jugantor (in Bengali). Retrieved 16 March 2018.
- ^ "Hospital Beds (Per 10,000 Population), 2005–2011". The Henry J. Kaiser Family Foundation. Archived from the original on 11 April 2013. Retrieved 14 February 2012.
- ^ Jump up to: a b Syed Masud Ahmed; Md Awlad Hossain; Ahmed Mushtaque Raja Chowdhury & Abbas Uddin Bhuiya (2011), "The health workforce crisis in Bangladesh: shortage, inappropriate skill-mix and inequitable distribution", Human Resources for Health, 9 (3): 3, doi:10.1186/1478-4491-9-3, PMC 3037300, PMID 21255446
- ^ National Institute of Population Research and Training Ministry of Health and Family Welfare Dhaka, Bangladesh. "Bangladesh Demographic and Health Survey 2014" (PDF). dhsprogram.com. Retrieved 9 September 2017.
- ^ "Country Profile". World Bank. Retrieved 9 September 2017.
- ^ "Indicators". World Bank. Retrieved 9 September 2017.
- ^ Jump up to: a b c Hossain, Shah Monir. Non-Communicable Diseases (NCDs) in Bangladesh, An overview. Former Director General of Health Services Ministry of Health and Family Welfare Senior Consultant, PPC, MOHFW Senior Advisor, Eminence. Retrieved 9 September 2017.
- ^ Jump up to: a b c d "Country profiles: For 30 high TB burden countries" (PDF). Retrieved 15 September 2019.
- ^ Jump up to: a b "Tuberculosis Control In Bangladesh, Annual Report 2018, Page (1,2,6)" (PDF). Retrieved 15 September 2019.
- ^ "21. Non-communicable Diseases (NCDs) in Bangladesh". icddr,b. Evidence to Policy Series Brief No.2. May 2010.
- ^ Omran, AR (9 November 2005). ". The Epidemiologic Transition: A Theory of the Epidemiology of Population Change". The Milbank Quarterly. 83 (4): 731–757. doi:10.1111/j.1468-0009.2005.00398.x. PMC 2690264. PMID 16279965.
- ^ 13. Global report on diabetes, 1. Diabetes Mellitus – epidemiology. 2. Diabetes Mellitus – prevention and control. 3. Diabetes, Gestational. 4. Chronic Disease. 5. Public Health. I. World Health Organization. 2016. ISBN 978-92-4-156525-7.
- ^ IDF Diabetes Atlas. Brussels: International Diabetes Federation.
- ^ Hussain, A (2007). "Type 2 diabetes and impaired fasting blood glucose in rural Bangladesh: a population based study". European Journal of Public Health. 17 (3): 291–6. doi:10.1093/eurpub/ckl235. PMID 17008328.
- ^ Rahim, AM (June 2002). Diabetes in Bangladesh: Prevalence and determinant (Master of Philosophy in International Community Health). University of Oslo.
- ^ Lim, SS (December 2012). "A comparative risk assessment of burden of disease and injury attributable to 67 risk factors and risk factor clusters in 21 regions, 1990-2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 380(9859):2224–60. doi:10.1016/S0140-6736(12)61766-8. PMC 4156511. PMID 23245609.
- ^ Rahim, MA (August 2007). "Rising prevalence of type 2 diabetes in rural Bangladesh: A population based study". Diabetes Res Clin Pract. 77 (2): 300–5. doi:10.1016/j.diabres.2006.11.010. PMID 17187890.
- ^ Hussain, A (July 2005). "Type 2 diabetes in rural and urban population: diverse prevalence and associated risk factors in Bangladesh". Diabet. Med. 22 (7): 931–936. doi:10.1111/j.1464-5491.2005.01558.x. PMID 15975110. S2CID 20305244.
- ^ Sayeed, MA (2003). "Diabetes and impaired fasting glycemia in a rural population of Bangladesh". Diabetes Care. 26 (4): 1034–9. doi:10.2337/diacare.26.4.1034. PMID 12663569.
- ^ Sayeed, MA (1997). "Effect of socioeconomic risk factors on the difference in prevalence of diabetes between rural and urban population of Bangladesh". Diabetes Care. 20: 551-5. (4): 551–555. doi:10.2337/diacare.20.4.551. PMID 9096979. S2CID 2227308.
- ^ Sayeed, MA (1997). "Prevalence of diabetes in a suburban population of Bangladesh". Diabetes Res Clin Pract. 34: 149-55.
- ^ Nag, KD (October–December 2015). "Diabetic retinopathy at presentation to screening service in Bangladesh". Bangladesh Ophthalmic Journal. 01 (4): 26–29.
- ^ Wong, TY (March 2006). "Diabetic retinopathy in a multi-ethnic cohort in the United States". American Journal of Ophthalmology. 141 (3): 446–455. doi:10.1016/j.ajo.2005.08.063. PMC 2246042. PMID 16490489.
- ^ Wong, TY (November 2008). "Prevalence and risk factors for diabetic retinopathy: the Singapore Malay Eye Study". Ophthalmology. 115 (11): 1869–75. doi:10.1016/j.ophtha.2008.05.014. PMID 18584872.
- ^ Vega-Fernández, Gustavo; Lera, Lydia; Leyton, Bárbara; Cortés, Pilar; Lizana, Pablo A. (15 September 2021). "Musculoskeletal Disorders Associated With Quality of Life and Body Composition in Urban and Rural Public School Teachers". Frontiers in Public Health. 9: 607318. doi:10.3389/fpubh.2021.607318. PMC 8203816. PMID 34141698.
- ^ Hossain MD, Aftab A, Al Imam MH 등. 방글라데시의 기성복 작업자 중 작업 관련 근골격계 질환(WMSD)의 유병률과 인체공학적 위험 평가: 단면 연구 PLoS One. 2018;13(7):e0200122. doi:10.1371/1987.pone.0200122.https://pubmed.ncbi.nlm.nih.gov/29979734/
- ^ Hossain, Mohammad Didar; Aftab, Afzal; Al Imam, Mahmudul Hassan; Mahmud, Ilias; Chowdhury, Imran Ahmed; Kabir, Razin Iqbal; Sarker, Malabika (2018). "Prevalence of work related musculoskeletal disorders (WMSDS) and ergonomic risk assessment among readymade garment workers of Bangladesh: A cross sectional study". PLOS ONE. 13 (7): e0200122. Bibcode:2018PLoSO..1300122H. doi:10.1371/journal.pone.0200122. PMC 6034848. PMID 29979734.
- ^ 세브백 E, 펠텐 R, 세이지즈 F, 시빌리아 J, 데빌리에스 H, 아르노 L. 근골격계 질환의 전세계적 부담: 세계보건기구(WHO)의 질병 데이터베이스 부담에 대한 체계적 분석. 앤 류마티스 디스 2019.https://doi.org/10.1136/annrheumdis-2019-215142
- ^ "GBD Compare IHME Viz Hub". vizhub.healthdata.org.
- ^ 브릭스 AM, 크로스 MJ, Hoy DG, Sahnchez-Riera L, Blyth FM, Woolf AD, 3월 L. 근골격계 건강 상태는 건강한 노화에 대한 전 세계적인 위협을 나타낸다. 2015년 세계보건기구(WHO)의 노화와 건강에 관한 보고서다. 노인학자. 2016년. https://doi.org/10.1093/geront/gnw002.
- ^ 더필드 SJ, 엘리스 BM, 굿슨 N, 워커 본 K, 코나한 PG, 마함 T, 로프티스 T. 다발성 근골격계 질환의 기여: 실천과 정책에 대한 함의. 최선의 방법은 류마티솔을 다시 치료하는 것이다. 2017. https://doi.org/10.1016/j.berh.2017.09.004
- ^ Zahid-Al-Quadir, Ahmad; Zaman, M. Mostafa; Ahmed, Shamim; Bhuiyan, Mahfuzur Rahman; Rahman, Md Mujibur; Patwary, Ismail; Das, Bidhu Bhushan; Hossain, Shaikh Amir; Paul, Sujat; Shahin, Abu; Rahman, Moshiur; Haq, Syed Atiqul (16 December 2020). "Prevalence of musculoskeletal conditions and related disabilities in Bangladeshi adults: a cross-sectional national survey". BMC Rheumatology. 4 (1): 69. doi:10.1186/s41927-020-00169-w. PMC 7739446. PMID 33323124 – via BioMed Central.
- ^ Nabi, Mohammad Hayatun; Kongtip, Pornpimol; Woskie, Susan; Nankongnab, Noppanun; Sujirarat, Dusit; Chantanakul, Suttinun (15 March 2021). "Factors Associated with Musculoskeletal Disorders Among Female Readymade Garment Workers in Bangladesh: A Comparative Study Between OSH Compliant and Non-Compliant Factories". Risk Management and Healthcare Policy. 14: 1119–1127. doi:10.2147/RMHP.S297228. PMC 7979324. PMID 33758564.
- ^ "Risk Factors for Developing Musculoskeletal Disorders". safeopedia.com.
- ^ Humphreys, Martin (November 2011). "A Clinician's Brief Guide to the Mental Health Act Tony Zigmond RCPsych Publications, 2011, £18.00, pb, 126 pp. ISBN: 9781908020024". The Psychiatrist. 35 (11): 438. doi:10.1192/pb.bp.111.035147. ISSN 1758-3209.
- ^ Monawar Hosain, G.M.; Chatterjee, Nilesh; Ara, Nighat; Islam, Tariqul (1 January 2007). "Prevalence, pattern and determinants of mental disorders in rural Bangladesh". Public Health. 121 (1): 18–24. doi:10.1016/j.puhe.2006.06.018. ISSN 0033-3506. PMID 17055545.
- ^ Warin, Thierry (11 August 2020). "Global Research on Coronaviruses: An R Package". Journal of Medical Internet Research. 22 (8): e19615. doi:10.2196/19615. ISSN 1438-8871. PMC 7423387. PMID 32730218.
- ^ Jump up to: a b c Canady, Valerie A. (25 May 2015). "Report calls for transformation of South Carolina's behavioral health system". Mental Health Weekly. 25 (21): 1–4. doi:10.1002/mhw.30196. ISSN 1058-1103.
- ^ Lee, Ju Young; Shin, Kyoung Min; Cho, Sun-Mi; Shin, Yun Mi (2014). "Psychosocial Risk Factors Associated with Internet Addiction in Korea". Psychiatry Investigation. 11 (4): 380. doi:10.4306/pi.2014.11.4.380. ISSN 1738-3684. PMC 4225201. PMID 25395968. S2CID 12161137.
- ^ "Bangladesh Healthcare Crisis". BBC News. 28 February 2000. Retrieved 14 February 2012.
- ^ Heitzman, James; Worden, Robert, eds. (1989). "Health". Bangladesh: A Country Study. Washington, D.C.: Federal Research Division, Library of Congress. p. 90.
- ^ "Fighting Malnutrition in Bangladesh". World Bank in Bangladesh. Archived from the original on 1 December 2008. Retrieved 14 February 2012.
- ^ Jump up to: a b "Children and women suffer severe malnutrition". IRIN. 19 November 2008. Retrieved 14 February 2012.
- ^ Jump up to: a b c d "Child and Maternal Nutrition in Bangladesh" (PDF). UNICEF.
- ^ "The state of food insecurity in the food 2011" (PDF). FAO.
- ^ "The State of the World's Children 2011" (PDF). UNICEF.
- ^ "High Malnutrition in Bangladesh prevents children from becoming "Tigers"". Global Alliance for Improved Nutrition. Archived from the original on 15 September 2014.
- ^ Rizvi, Najma (22 March 2013). "Enduring misery". D+C Development and Cooperation. Federal Ministry of Economic Cooperation and Development.
- ^ "Rural poverty in Bangladesh". Rural Poverty Portal. International Fund for Agricultural Development.
- ^ "Bangladesh: Priorities for Agriculture and Rural Development". World Bank. Archived from the original on 18 May 2008.
- ^ "Poverty Profile People's Republic of Bangladesh Executive Summary" (PDF). Japan International Cooperation Agency. October 2007.
- ^ "Bangladesh's Water Crisis". Water.org.
- ^ Hadi, Abdullaheil (September 2000). "A participatory approach to sanitation: experience of Bangladeshi NGOs" (PDF). Health Policy and Planning. 15 (3): 332–337. doi:10.1093/heapol/15.3.332. PMID 11012409. Archived from the original (PDF) on 2 March 2012.
- ^ "Rural Sanitation, Hygiene and Water Supply" (PDF). UNICEF.
- ^ "C. Nutrition and Infectious Disease Control". Supplement to SCN News No. 7 (Mid-1991). United Nations. Archived from the original on 17 August 2011.
- ^ "Underlying Causes of Malnutrition". Mother and Child Nutrition. The Mother and Child Health and Education Trust.
- ^ Islam, S. M. Raisul. "Unemployment Problem in Bangladesh". academia.edu.[출처?]
- ^ "Nutrition Program". Archived from the original on 12 September 2012. Retrieved 21 April 2012.
- ^ Jump up to: a b c "Bangladesh – Statistics". UNICEF.
- ^ "Bangladesh, Effects of the Financial Crisis on Vulnerable Households" (PDF). WFP.
- ^ Jump up to: a b c Rajia, Sultana; Sabiruzzaman, Md.; Islam, Md. Kamrul; Hossain, Md. Golam; Lestrel, Pete E. (15 March 2019). Uthman, Olalekan (ed.). "Trends and future of maternal and child health in Bangladesh". PLOS ONE. 14 (3): e0211875. Bibcode:2019PLoSO..1411875R. doi:10.1371/journal.pone.0211875. ISSN 1932-6203. PMC 6420003. PMID 30875380.
- ^ Jump up to: a b c Khan, Nur Newaz (28 November 2017). "Maternal and child health in Bangladesh: a critical look at the policy and the sustainable development goals". Asian Journal of Medical and Biological Research. 3 (3): 298–304. doi:10.3329/ajmbr.v3i3.34517. ISSN 2412-5571.
- ^ "WHO, UNICEF, UNFPA, World Bank Group, and the United Nations Population Division. Trends in Maternal Mortality: 1990 to 2015. Geneva, World Health Organization, 2015". Retrieved 16 September 2019.
- ^ Jump up to: a b "Success Factors for Women's and Children's Health, Ministry of Health and Family Welfare, Bangladesh. Page(12,14)" (PDF). Retrieved 16 September 2018.
- ^ "UNICEF, Bangladesh, Maternal and Newborn Health". Retrieved 15 September 2019.
- ^ "Maternal mortality affects development of a country". The Daily Star. 2 October 2014. Retrieved 17 September 2019.
- ^ Jump up to: a b c Mahmudur Rahman, A. H. M. (2018). "A review on child and maternal health status of bangladesh". CHRISMED Journal of Health and Research. 5 (1): 1. doi:10.4103/cjhr.cjhr_65_17. ISSN 2348-3334.
- ^ Jump up to: a b c "UN Inter-agency Group for Child Mortality Estimation, Bangladesh". Retrieved 16 September 2019.
- ^ "UNICEF, Under five mortality, Cause of death". Retrieved 17 September 2019.
- ^ Vijay, Jyoti; Patel, Kamalesh Kumar (24 July 2019). "Risk factors of infant mortality in Bangladesh". Clinical Epidemiology and Global Health. 8: 211–214. doi:10.1016/j.cegh.2019.07.003. ISSN 2213-3984.
- ^ "Occupational health". WHO.
- ^ "Compliance System of Apparel/Garment Industry In Bangladesh". Textile Learner.
- ^ "Health issues of RMG workers need attention". The Daily Star. 3 April 2019.
- ^ Akhter, Sadika; Rutherford, Shannon; Chu, Cordia (2017). "What makes pregnant workers sick: why, when, where and how? An exploratory study in the ready-made garment industry in Bangladesh". Reproductive Health. 14 (1): 142. doi:10.1186/s12978-017-0396-0. PMC 5663089. PMID 29084552.
- ^ "BGMEA'S Activities". Bangladesh Garment Manufacturers and Exporters Association.
- ^ "Buyer Compliance Checklist in Apparel Industry". Apparel Costing.
- ^ "substance abuse". www.cancer.gov. 2 February 2011. Retrieved 14 September 2021.
- ^ Jump up to: a b Abuse, National Institute on Drug. "What are risk factors and protective factors?". National Institute on Drug Abuse. Retrieved 14 September 2021.
- ^ Ritchie, Hannah; Roser, Max (5 December 2019). "Drug Use". Our World in Data.
- ^ "The cost of tobacco use is enormous in Bangladesh and it is rising". Tobacco Atlas. 10 March 2020. Retrieved 15 September 2021.
- ^ CDCTobaccoFree (9 February 2017). "Health Effects of Smoking and Tobacco Use". Centers for Disease Control and Prevention. Retrieved 15 September 2021.
- ^ "Bangladesh Details Tobacco Control Laws". www.tobaccocontrollaws.org. Retrieved 14 September 2021.
- ^ Jump up to: a b Islam, Jessica Yasmine; Zaman, M Mostafa; Bhuiyan, Mahfuz R; Hasan, Mahtabuddin; Ahsan, HAM Nazmul; Rahman, Mujibur; Rahman, Ridwanur; Chowdhury, Jalil (April 2017). "Alcohol consumption among adults in Bangladesh: results from STEPS 2010". WHO South-East Asia Journal of Public Health. 6 (1): 67–74. doi:10.4103/2224-3151.206168. ISSN 2224-3151. PMC 6349140. PMID 28597862.
- ^ "Drinking too much alcohol can harm your health. Learn the facts CDC". www.cdc.gov. 11 May 2021. Retrieved 15 September 2021.
- ^ "On laws relating to alcohol consumption". The Daily Star. 29 October 2019. Retrieved 14 September 2021.
- ^ Jump up to: a b Ritchie, Hannah; Roser, Max (16 March 2018). "Opioids, cocaine, cannabis and illicit drugs". Our World in Data.
- ^ "The Physical & Mental Effects of Drug Abuse Gateway Foundation". Gateway. Retrieved 15 September 2021.
- ^ "Law and Our Rights". archive.thedailystar.net. Retrieved 15 September 2021.
- ^ "WHO Chikungunya". WHO. Retrieved 18 September 2019.
- ^ Jump up to: a b c "World Health Organization, Chikungunya: a mosquito-borne disease". SEARO. Retrieved 18 September 2019.
- ^ Jump up to: a b c d Raheem, Enayetur; Mosabbir, Abdullah Al; Aziz, KM Sultanul; Hossain, Md Akram; Asna, Shah Md Zahurul Haque; Dipta, Tashmim Farhana; Khan, Zohora Jameela; Khaleque, Md Abdul; Arafat, S. M. Yasir (6 June 2018). "Chikungunya outbreak (2017) in Bangladesh: Clinical profile, economic impact and quality of life during the acute phase of the disease". PLOS Neglected Tropical Diseases. 12 (6): e0006561. doi:10.1371/journal.pntd.0006561. ISSN 1935-2735. PMC 6025877. PMID 29874242.
- ^ Jump up to: a b c "National Guideline on Clinical Management of Chikungunya Fever" (PDF).
- ^ Jump up to: a b Khatun, Selina; Chakraborty, Apurba; Rahman, Mahmudur; Nasreen Banu, Nuzhat; Rahman, Mohammad Mostafizur; Hasan, S. M. Murshid; Luby, Stephen P.; Gurley, Emily S. (2015). "An Outbreak of Chikungunya in Rural Bangladesh, 2011". PLOS Neglected Tropical Diseases. 9 (7): e0003907. doi:10.1371/journal.pntd.0003907. ISSN 1935-2735. PMC 4498910. PMID 26161995.
- ^ Salje, Henrik; Lessler, Justin; Paul, Kishor Kumar; Azman, Andrew S.; Rahman, M. Waliur; Rahman, Mahmudur; Cummings, Derek; Gurley, Emily S.; Cauchemez, Simon (22 November 2016). "How social structures, space, and behaviors shape the spread of infectious diseases using chikungunya as a case study". Proceedings of the National Academy of Sciences of the United States of America. 113 (47): 13420–13425. doi:10.1073/pnas.1611391113. ISSN 1091-6490. PMC 5127331. PMID 27821727.
- ^ Hosen, Mohammad Jakir; Vanakker, Olivier M.; Ullah, Mohammad Ohid; Khan, Fahim; Mourosi, Jarin Taslem; Anwar, Saeed (15 May 2019). "Chikungunya Outbreak in Bangladesh (2017): Clinical and hematological findings". bioRxiv: 639872. doi:10.1101/639872.
- ^ Teng, Terk-Shin; Kam, Yiu-Wing; Lee, Bernett; Hapuarachchi, Hapuarachchige Chanditha; Wimal, Abeyewickreme; Ng, Lee-Ching; Ng, Lisa F. P. (15 June 2015). "A Systematic Meta-analysis of Immune Signatures in Patients With Acute Chikungunya Virus Infection". The Journal of Infectious Diseases. 211 (12): 1925–1935. doi:10.1093/infdis/jiv049. ISSN 1537-6613. PMC 4442625. PMID 25635123.
- ^ "World Health Organization, Chikungunya". SEARO. Retrieved 18 September 2019.
- ^ "Chikungunya". ResearchGate. Retrieved 18 September 2019.