승모판 역류
Mitral regurgitation| 승모판 역류 | |
|---|---|
| 기타이름 | 승모결핍증, 승모결핍증 |
 | |
| 승모판 역류(도면) 수축기 동안 좌심실이 수축하면 좌심방으로 비정상적인 역류(화살표)가 발생합니다. 승모판 1개 2 좌심실 3 좌심방 4 대동맥 | |
| 전문 | 심장학 |
| 증상 | 심잡한 소리, 운동 중 숨이 차거나 누워 있는 경우, 피로감, 두근거림, 부은 발 또는 발목[1] |
| 합병증 | 심한 경우: 울혈성 심부전, 부정맥(심방세동), 폐고혈압[1] |
| 종류들 | 급성 승모판 폐쇄부전, 만성 보상 승모판 폐쇄부전, 만성 비대상 승모판 폐쇄부전[2] |
| 원인들 | 승모판 탈출, 노화, 류마티스열, 승모판 환상 석회화, 감염성 심내막염, 비대성 심근병증[2] |
| 치료 | 약물치료, Mitral valve repair, Mitral valve replacement, Mitra Clip |
승모판 폐쇄부전(mitral regurgitation, MR)은 승모판이 부족하고 심장이 피를 뿜어낼 때 적절하게 닫히지 않는 판막성 심장 질환의 한 형태입니다.[3][4][5]혈액이 거꾸로 비정상적으로 새는 것입니다 – 좌심실이 수축할 때 좌심실에서 승모판을 거쳐 좌심방으로 역류하는 것입니다.[4]승모판 역류증은 판막성 심장병의 가장 흔한 형태입니다.[3]
정의.
승모판 폐쇄부전(mitral regurgation)은 승모판막(mitral valve)을 통해 좌심실로 혈액이 역류하여 좌심실이 수축할 때 좌심방으로 흘러들어가서 수축기잡음이 왼쪽 겨드랑이로 방사되는 것입니다.[5][3]
징후 및 증상
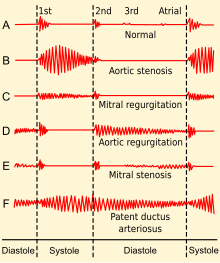
증상이 나타나기 전에 승모판 역류가 수년간 나타날 수 있습니다.[1]MR과 관련된 증상은 개인이 질병 과정의 어떤 단계에 있는지에 따라 달라집니다.급성 MR을 가진 사람은 일반적으로 증상이 심하고 급성 비대상성 울혈성 심부전의 징후와 증상(즉, 호흡 곤란, 폐부종, 기립성 호흡 곤란, 발작성 야행성 호흡 곤란)이 있을 것입니다.[6]급성의 경우, 소음과 빈맥이 유일한 특징적인 징후일 수 있습니다.[7]
만성적으로 보상된 MR을 가진 사람은 장기간 무증상일 수 있으며 정상적인 운동 내성과 심부전의 증거는 없습니다.그러나 시간이 지남에 따라 감압이 있을 수 있으며 환자는 부피 과부하(혼혈성 심부전)를 일으킬 수 있습니다.비대화 단계에 진입하는 증상으로는 피로감, 특히 운동 시 호흡 곤란, 다리 부종 등이 있을 수 있습니다.또한 심방세동으로 알려진 불규칙한 심장 리듬의 발달이 있을 수 있습니다.[6]
임상 검사 결과는 MR의 중증도와 지속 기간에 따라 달라집니다. 첫 번째 심장 소리의 승모판 구성 요소는 대개 부드럽고 옆으로 이동한 꼭지 박동이 있으며,[6] 종종 무게가 있습니다.[7]첫 번째 심장 소리는 정상부에서 높은 음조의 완모음이 울리며 뒤쪽이나 쇄골 부위로 방사됩니다.[6]이름에서 알 수 있듯이, 그 지속기간은 시스톨 전체입니다.그 소리의 크기는 역류의 심각성과 잘 관련이 없습니다.왼쪽으로 누워 있을 때 가장 잘 들리는 크고 촉감 있는 P가2 뒤따를 수 있습니다.[6][7]세 번째 심장 소리는 흔히 들립니다.[6]
승모판 탈출증이 있는 환자는 전신 수축기 잡음이 나거나 종종 수축기 중후반의 클릭과 늦은 수축기 잡음이 있을 수 있습니다.말기 수축기 재발성 잡음이 있는 경우는 여전히 상당한 혈역학적 결과와 관련이 있을 수 있습니다.[8]
유두근 손상이나 파열의 결과로 승모판 폐쇄부전은 심장마비의 합병증일 수 있고 심장 유발성 쇼크를 초래할 수 있습니다.[9]
원인

승모판 장치는 두 개의 밸브 전단, 즉 밸브 전단 주위에 고리를 형성하는 승모판(mitral annulus)과 좌심실로 밸브 전단을 묶고 좌심방으로 빠져나가는 것을 방지하는 유두 근육으로 구성됩니다.척삭근도 존재하며 판막 전단을 유두근으로 연결합니다.승모판 장치의 이러한 부분의 기능 장애는 역류를 유발할 수 있습니다.[citation needed]
선진국에서 MR의 가장 흔한 원인은 승모판 탈출입니다.[10]이것은 미국에서 원발성 승모판 역류증의 가장 흔한 원인이며, 약 50%의 환자를 유발합니다.승모판의 균사변성은 나이가 들면서뿐만 아니라 여성에게 더 흔한데, 이것은 판막의 전단과 척수염의 확장을 유발합니다.이러한 신장은 밸브가 닫힐 때 밸브 전단이 완전히 모이는 것을 방지하여 밸브 전단이 좌심방으로 빠져나가 MR을 유발합니다.[citation needed]
허혈성 심장질환은 유두근육의 허혈성 기능장애와 좌심실의 확장이 복합적으로 작용하여 MR을 유발합니다.이는 유두 근육의 후속적인 변위와 승모판 환부의 확장을 초래할 수 있습니다.[citation needed]
류마티스열(RF), 마르판증후군, 엘러스-단로스증후군 등이 대표적인 원인입니다.[6]승모판 협착(MVS)은 협착 밸브(석회화되어 이동 범위가 제한됨)가 완전히 닫히기에는 너무 뻣뻣하고 모양이 좋지 않을 경우 역류(재순환)를 허용한다는 점에서 승모판 협착(MR)의 원인이 될 수 있습니다.대부분의 MVS는 RF에 의해 발생하므로 MVS가 때때로 MI/MR(즉, 협착성 MI/MR)의 근위 원인이며 RF가 종종 MVS, MI/MR 또는 둘 다의 원위 원인이라고 말할 수 있습니다.MR과 승모판 탈출증은 엘러-댄로스 증후군에서도 흔히 볼 수 있습니다.[11]
2차 승모판 역류는 좌심실의 확장으로 승모판 고리의 확장과 유두근의 변위로 인해 발생합니다.이러한 좌심실의 확장은 대동맥 기능부전, 비허혈성 확장성 심근병증, 비협착성 심근병증을 포함한 확장성 심근병증의 모든 원인에 기인할 수 있습니다.이러한 상태에서는 유두근, 척삭근, 판막엽이 보통 정상이기 때문에 기능성 승모판 역류증이라고도 합니다.[12]
급성 MR은 심장내막염, 주로 황색포도상구균에 의해 가장 자주 발생합니다.[6]유두 근육의 파열이나 기능 장애는 승모판 탈출을 포함할 수 있는 급성, [6]기능 장애의 흔한 원인이기도 합니다.[7]
병태생리학
MR의 병태생리는 질병과정의 세 단계, 즉 급성기, 만성 보상기, 만성 비대상기로 나눌 수 있습니다.[citation needed]

급성기
급성 MR은 (갑상선건근 또는 유두근의 갑작스런 파열로 인해 발생할 수 있는) 좌심방과 좌심실 모두에 급격한 부피 과부하를 유발합니다.좌심실은 수축할 때마다 대동맥으로 들어가는 혈액의 양(전방심박출량 또는 전방뇌졸중량)뿐만 아니라 좌심방으로 역류하는 혈액의 양(후방혈량)을 쏟아내야 하기 때문에 부피 과부하를 일으킵니다.정방향 스트로크 볼륨과 역류 볼륨의 조합은 좌심실의 총 스트로크 볼륨으로 알려져 있습니다.[13]
급성 설정에서는 좌심실의 뇌졸중 용적이 증가합니다(분사율 증가). 이는 심장이 더 완전히 비워지기 때문에 발생합니다.그러나, 진행함에 따라 LV 부피가 증가하고 수축 기능이 저하되어 LV의 기능 장애 및 분출 분율 감소로 이어집니다.[14]뇌졸중 부피의 증가는 뇌실 전부하가 증가하여 수축이 더 강력하도록 심근을 확장시키는 Frank-Starling 메커니즘에 의해 설명됩니다.[citation needed]
역류하는 볼륨은 좌심방과 좌심실의 볼륨 과부하 및 압력 과부하를 유발합니다.심장 왼쪽의 압력이 증가하면 폐 정맥을 통해 폐에서 혈액이 배출되는 것을 억제하고 폐 정체를 초래할 수 있습니다.[13]
만성기
보상된
MR이 수개월에서 수년에 걸쳐 천천히 발생하거나 의학적 치료로 급성기를 관리할 수 없는 경우 개인은 만성적인 질병 보상기에 진입하게 됩니다.이 단계에서 좌심실은 정상 뇌졸중보다 더 큰 뇌졸중 부피를 더 잘 관리하기 위해 편심 비대가 발생합니다.편심 비대와 증가된 이완기 용적이 결합하여 뇌졸중 용적(정상치를 훨씬 상회하는 수준까지)을 증가시켜 전방 뇌졸중 용적(전방 심장 출력)이 정상치에 근접합니다.좌심방에서는 볼륨 과부하로 좌심방이 확장되어 좌심방의 충전 압력이 감소합니다.이렇게 하면 폐정맥에서 배액이 잘 되고, 폐 정체의 징후와 증상이 줄어들게 됩니다.[citation needed]
좌심실과 좌심방의 이러한 변화는 낮은 전방 심장 출력 상태와 질병의 급성기에 발생하는 폐 충혈을 개선합니다.만성적인 보상 단계에 있는 사람들은 무증상일 수 있고 정상적인 운동 허용 오차를 가질 수 있습니다.[15]
비대상화
개인은 수년간 MR의 보상기에 있을 수 있지만 결국 MR의 만성적인 비대상기의 특징인 좌심실 기능 장애가 발생하게 됩니다. 무엇이 개인을 이 질환의 비대상기로 진입하게 하는지는 현재로서는 불분명합니다.그러나, 비대상은 심장 근세포 내에서 칼슘 과부하를 특징으로 합니다.[citation needed]
이 단계에서 심실심근은 승모판 역류의 부피 과부하를 보상하기 위해 더 이상 적절히 수축할 수 없으며 좌심실의 뇌졸중 부피는 감소할 것입니다.스트로크 볼륨이 감소하면 전방 심박출량이 감소하고 수축기말 볼륨이 증가합니다.수축기말 용적이 증가하면 좌심실의 충전 압력이 증가하고 폐정맥 충혈이 증가합니다.또 다시 울혈성 심부전 증상이 나타날 수 있습니다.[15]
이 단계 동안 좌심실이 확장되기 시작합니다.이것은 승모판의 확장을 야기하고, 이것은 MR의 정도를 악화시킬 수 있습니다. 확장된 좌심실은 또한 심장실의 벽 응력의 증가를 야기합니다.배출 분율이 급성기 또는 만성 보상기보다 만성 비대상기에서 적지만, 여전히 정상 범위(즉,:50% 이상), 그리고 질병 과정에서 늦게까지 감소하지 않을 수 있습니다.MR이 있고 다른 심장 이상이 없는 개인의 박출률이 감소하면 질병이 비대상 상태에 있을 수 있음을 의사에게 알려주어야 합니다.[citation needed]
진단.
MR이 있는 상태에서 비정상적인 결과가 나타나는 진단 테스트가 많습니다. 이러한 테스트는 MR 진단을 의미하며, 의사에게 추가 테스트가 필요함을 나타낼 수 있습니다.예를 들어, 장기 MR에서 심전도(ECG)는 좌심방 확장과 좌심실 확장의 증거를 나타낼 수 있습니다.심방세동은 만성 승모판 역류를 가진 사람들에게서도 심전도에 기록될 수 있습니다.급성 MR 설정에서는 심전도에 이러한 소견이 나타나지 않을 수 있습니다.[citation needed]
| 예쁨 | 만성적인 | |
|---|---|---|
| 심전도 | 보통의 | 프미트랄레, 심방세동, 좌심실 비대 |
| 하트사이즈 | 보통의 | 심장비대, 좌심방 확장술 |
| 수축기잡음 | 기저부에서 들리는 소리, 목, 척추 또는 정수리에 방사됨 | 정점에서 들리고, 축삭까지 방사됩니다. |
| 아피칼 스릴 | 부재일 수 있음 | 현재의. |
| 경정맥 확장 | 현재의. | 불참 |
MR의 정량화는 일반적으로 심장 초음파 또는 심장의 자기 공명 혈관 조영과 같은 영상 연구를 사용합니다.
흉부 엑스레이
만성 MR을 가진 사람의 흉부 X선은 좌심방과 좌심실이 확장된 후 승모판의 석회화를 특징으로 합니다.[16]
심초음파
 |  |
| 중증 MR | 전설 |
| 좌심방(LA) 1개 – MR Jet 2개, LV 좌심실 – RV 우심실 – RA 우심방 | |
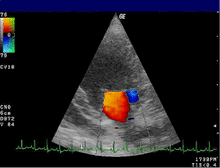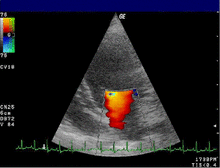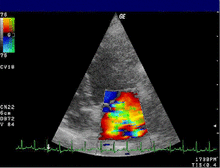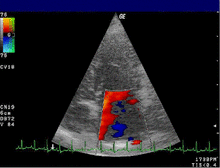
심장 초음파는 MR의 진단을 확인하기 위해 일반적으로 사용됩니다.[16] 경흉부 심장 초음파(TTE)의 컬러 도플러 흐름은 심실 수축기 동안 좌심실에서 좌심방으로 흐르는 혈액 분출을 보여줍니다.또한 확장된 좌심방과 심실, 좌심실 기능 저하를 감지할 수 있습니다.[6]경식도 심장 초음파는 심장 후면도 볼 수 있기 때문에 필요한 경우 더 선명한 영상을 제공할 수 있습니다.[17]
심전도검사
Pmitrale은 납 V의1 P파에 대한 명백한 후기 음의 성분을 가진 몇몇 또는 많은 리드에서 광범위하고 두 갈래로 갈라진 P파이며 MR에서 볼 수 있지만 승모판 협착, 그리고 잠재적으로 좌심방의 과부하의 모든 원인에서 볼 수 있습니다.[18]
승모판 역류의 정량화
MR의 중증도는 좌심방으로 역류하는 좌심실 뇌졸중 용적의 백분율인 역류 분율로 정량화할 수 있습니다.[citation needed]
- 순환 분율 = V - V ×
여기서 V와mitral V는aortic 각각 심장 주기 동안 승모판과 대동맥판을 통해 전방으로 흐르는 혈액의 부피입니다.승모판 역류에서 역류 분율을 평가하는 데 사용된 방법으로는 심장 초음파, 심장 카테터 검사, 빠른 CT 스캔 및 심장 MRI가 있습니다.역류 분율을 측정하는 심초음파 기법은 심실 이완기 동안 승모판(좌심방에서 좌심실로)을 통해 전방 흐름을 결정하고, 이를 심실 수축기에서 대동맥판을 통해 좌심실 밖으로 나가는 흐름과 비교하는 것입니다.이 방법은 대동맥 판막에 대동맥 결핍증이 없는 것으로 가정합니다.[citation needed]
MR의 정도를 정량화하는 또 다른 방법은 밸브 레벨에서 역류 영역을 결정하는 것입니다.이는 역류 오리피스 영역으로 알려져 있으며 승모판의 결함 크기와 관련이 있습니다.오리피스 면적을 측정하기 위해 사용되는 특정한 심장 초음파 기법 중 하나는 근위 등속 표면적(PISA)의 측정입니다.PISA를 사용하여 승모판 역류 오리피스 영역을 결정하는 단점은 심장 주기에서 한 순간의 흐름을 측정한다는 점이며, 이는 역류 제트의 평균 성능을 반영하지 못할 수 있습니다.[citation needed]

| 등급[19] | 승모판 역류 정도 | 순환 분율 | 역류성 오리피스 부위 |
|---|---|---|---|
| 1 | 순한 | < 2할 | |
| 2 | 적당한. | 20-40% | |
| 3 | 중등도에서 심각도 | 40 - 60 % | |
| 4 | 심함 | > 60% | > 0.4cm2 |
치료
MR의 치료는 질병의 정확성과 혈역학적 타협의 관련 징후가 있는지 여부에 따라 달라집니다.일반적으로 의학적 치료는 비치료적이며 경도에서 중등도의 역류 또는 수술을 견딜 수 없는 환자에게 사용됩니다.[15]
급성 MR이 심장의 기계적 결함(즉, 유두근 또는 척삭근 파열)에 이차적으로 발생하는 경우, 선택된 치료법은 승모판 수술입니다.수술 전에 환자가 저혈압인 경우 장기의 관류를 개선하고 MR의 정도를 줄이기 위해 동맥 내 풍선 펌프를 설치할 수 있습니다.[6]
약
급성 MR을 가진 사람이 정상적인 운동을 하지 않는 경우 혈관 확장제를 사용하여 좌심실에서 볼 수 있는 잔하중을 감소시켜 역류 분율을 감소시킬 수 있습니다.가장 일반적으로 사용되는 혈관 확장제는 니트로플루사이드입니다.[20]
만성 MR을 가진 사람은 혈관 확장제를 사용하여 후 부하를 줄일 수 있습니다.[6]만성 상태에서 가장 일반적으로 사용되는 약제는 ACE 억제제와 히드라진입니다.ACE 억제제와 히드라진의 사용은 MR의 수술적 치료를 지연시킬 수 있다는 연구 결과가 있습니다.[21][22] 그러나 MR의 치료에 대한 현재 지침은 혈관 확장제의 사용을 고혈압이 있는 사람으로 제한하고 있습니다.어떤 고혈압도 이뇨제와 저나트륨 식이요법으로 공격적으로 치료됩니다.[7][6]고혈압과 정상혈압 모두 디곡신과 항부정맥증이 동반됩니다.[6][7]또한 동반된 승모판 탈출증이나[7] 심방세동이 있는 경우에는 만성 항응고제를 투여합니다.[6]
수술.
수술은 승모판 역류를 치료합니다.MR 치료에는 승모판 교체 및 승모판 수리라는 두 가지 수술 옵션이 있습니다.[6]생로결장치환밸브는 수명이 10~15년으로 제한되어 있기 때문에 보수가 가능한 승모판치환보다 승모판치환보복이 선호되는 반면 합성치환밸브는 뇌졸중 위험을 줄이기 위해 혈액 희석제를 지속적으로 사용해야 합니다.승모판 수복을 위한 접근법에는 두 가지 일반적인 범주가 있습니다: 탈출된 판막 분절의 절제(때로는 "Carpentier" 접근법으로 지칭됨)와 탈출된 분절을 유두 근육에 "고정"하기 위한 인공 척수의 설치(때로는 "David" 접근법으로 지칭됨).절제 접근법을 사용하면 모든 탈출 조직이 절제되어 피가 새는 구멍을 효과적으로 제거할 수 있습니다.인공 척주 접근법에서, ePTFE (확장된 폴리테트라플루오로에틸렌, 또는 고어텍스) 봉합은 부러지거나 늘어난 척주 힘줄을 대체하기 위해 사용되며, 자연 조직을 생리적 위치로 다시 가져와 판막의 자연 해부학적 구조를 복원합니다.두 가지 기술 모두에서, 환형 성형 링은 통상적으로 승모판의 개구, 즉 승모판의 개구에 고정되어 추가적인 구조적 지지를 제공합니다.승모판 수리를 위한 "이중 오리피스"(또는 '알피에리') 기술의 경우 승모판의 개방 부분이 중간에 봉제되어 양쪽 끝이 여전히 열릴 수 있습니다.이렇게 하면 좌심실이 혈액을 펌프질할 때 승모판이 닫히지만, 펌프질을 하기 전에 승모판이 양쪽 끝에서 열려 좌심실에 혈액을 채울 수 있습니다.일반적으로 승모판 수술은 심장을 구속하고 환자를 심장 폐 기계(심폐 우회술)에 올려놓는 '열린 심장' 수술이 필요합니다.이를 통해 복잡한 수술이 정지된 환경에서 진행될 수 있습니다.[citation needed]
개심 수술과 관련된 생리적 스트레스로 인해, 고령이거나 매우 아픈 환자들은 증가된 위험에 노출될 수 있으며, 이러한 유형의 수술에는 적합하지 않을 수 있습니다.그 결과, 뛰는 심장에 MR을 보정하는 방법을 확인하려는 시도가 있습니다.예를 들어, 알피에리(Alfieri)[23][24] 기법은 승모판의 중간을 폐쇄하도록 "미트라클립(MitraClip)" 장치를 설치하는 경피적 카테터 기법을 이용하여 복제되었다.
만성 MR의 수술 적응증으로는 박출률이 60% 미만인 좌심실 기능 장애, 정지 상태에서 폐동맥 수축기압이 50mmHg 이상이거나 활동 중에 60mmHg 이상인 중증 폐고혈압, 새로운 심방세동 등이 있습니다.[citation needed]
| 증상 | LVEF | 러브스드 |
|---|---|---|
| NYHA II | > 30% | < 55mm |
| NYHA III-IV | < 30퍼센트 | > 55mm |
| 무증상의 | 30 - 60 % | ≥ 40mm |
| 폐고혈압 증상이 있는 경우 | LVEF > 60%, 폐동맥 수축기압 > 50-60mmHg | |
| 증상이 없고 잔여 MR이 없는 수리 가능성은 90% 이상입니다. | > 60% | < 40mm |
역학
상당한 승모판 역류는 인구의 약 2% 정도의 유병률을 가지고 있으며, 남성과 여성에게 똑같이 영향을 미칩니다.[26]그것은 노인들에게 가장 흔한 판막성 심장 질환 중 하나이며,[27] 저소득 국가와 중소득 국가에서 가장 흔한 판막성 심장 질환입니다.[3]
18-38세의 남성 엘리트 축구 선수 595명과 앉아있는 운동을 하지 않는 47명을 대상으로 한 연구에서는 20%의 축구 선수와 15%의 통제 집단에서 승모판 역류가 발견되었습니다.승모판 역류증이 있는 축구선수는 승모판 역류증이 없는 운동선수에 비해 승모판 고리 직경이 더 큰 것으로 나타났으며, MR이 있는 운동선수의 경우 좌심방 직경이 더 큰 것으로 나타났습니다.[28]
참고 항목
참고문헌
- ^ a b c "Mitral valve regurgitation - Symptoms and causes". Mayo Clinic. Retrieved 2021-12-01.
- ^ a b "Mitral Regurgitation: Practice Essentials, Background, Pathophysiology". 2021-11-05.
{{cite journal}}:저널 요구사항 인용journal=(도움말) - ^ a b c d Douedi, Steven; Douedi, Hani (2021). "Mitral Regurgitation". StatPearls. StatPearls Publishing. PMID 31985928. Retrieved 19 December 2021.
- ^ a b Mount Sinai 병원에서 Mitral valve regurgation
- ^ a b "What is mitral regurgitation? Heart Disease". patient.info. Retrieved 15 February 2021.
- ^ a b c d e f g h i j k l m n o p Elizabeth D Agabegi; Agabegi, Steven S. (2008). Step-Up to Medicine (Step-Up Series). Hagerstwon, MD: Lippincott Williams & Wilkins. ISBN 978-0-7817-7153-5. 1장: 심혈관계의 질병 > 절:판막성 심장병
- ^ a b c d e f g VOC=VITium Organicum CORDIS, Uppsala Academy Hospital 심장내과 개요서.1999년 9월 Erik Björklund 2008년 5월 개정된 Per Kvidal까지
- ^ Ahmed, Mustafa I.; Sanagala, Thriveni; Dell'Italia, Louis J.; Denney, Thomas; Inusah, Seidu; McGiffin, David; Knowlan, Donald; o'Rourke, Robert A. (Aug 2009). "Mitral valve prolapse with a late-systolic regurgitant murmur may be associated with significant hemodynamic consequences". Am J Med Sci. 338 (2): 113–5. doi:10.1097/MAJ.0b013e31819d5ec6. PMID 19561453. S2CID 44385990.
- ^ Harrison's principles of internal medicine (18th ed.). New York: McGraw-Hill. 2012. p. 2236. ISBN 9780071748872.
- ^ Kulick, Daniel. "Mitral Valve Prolapse (MVP)". MedicineNet.com. MedicineNet, Inc. Retrieved 2010-01-18.
- ^ [1]NIHUS 국립 의학 도서관, A.D.A.M 의학 백과사전, 엘러스 단로스 증후군 - PMH0002439
- ^ William H Gaasch, MD에 의해 Wayback Machine에서 2010-08-22 기능성 승모판 역류 보관. 2010년 7월 8일 회수
- ^ a b "Aortic Regurgitation". The Lecturio Medical Concept Library. October 2020. Retrieved 29 June 2021.
- ^ 해리슨의 내과 17판
- ^ a b c "Mitral Regurgitation". The Lecturio Medical Concept Library. Retrieved 11 August 2021.
- ^ a b Camm, A. J. (2002). "13. Cardiovascular disease". In Kumar, Parveen; Clark, Michael (eds.). Clinical Medicine (5th ed.). Saunders. pp. 786–788. ISBN 0-702-02579-8.
- ^ "Transoesophageal echocardiogram (TOE) Royal Brompton & Harefield hospitals". www.rbht.nhs.uk. Retrieved 19 December 2021.
- ^ medilexicon.com < Pmitrale 인용.Stedman's Medical Dictionary.Copyright 2006
- ^ Zoghbi, William A.; Adams, David; Bonow, Robert O.; Enriquez-Sarano, Maurice; Foster, Elyse; Grayburn, Paul A.; Hahn, Rebecca T.; Han, Yuchi; Hung, Judy; Lang, Roberto M.; Little, Stephen H. (April 2017). "Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation: A Report from the American Society of Echocardiography Developed in Collaboration with the Society for Cardiovascular Magnetic Resonance". Journal of the American Society of Echocardiography. 30 (4): 303–371. doi:10.1016/j.echo.2017.01.007. ISSN 1097-6795. PMID 28314623.
- ^ "Sodium Nitroprusside". The American Society of Health-System Pharmacists. Archived from the original on 21 December 2016. Retrieved 8 December 2016.
- ^ Greenberg BH, Massie BM, Brundage BH, Botvinick EH, Parmley WW, Chatterjee K (1978). "Beneficial effects of hydralazine in severe mitral regurgitation". Circulation. 58 (2): 273–9. doi:10.1161/01.cir.58.2.273. PMID 668075.
- ^ Hoit BD (1991). "Medical treatment of valvular heart disease". Curr. Opin. Cardiol. 6 (2): 207–11. doi:10.1097/00001573-199104000-00005. PMID 10149580. S2CID 40731762.
- ^ Garg P, Walton AS (June 2008). "The new world of cardiac interventions: a brief review of the recent advances in non-coronary percutaneous interventions". Heart Lung Circ. 17 (3): 186–99. doi:10.1016/j.hlc.2007.10.019. PMID 18262841.
- ^ Feldman M.D., Ted; Elyse Foster; Donald G. Glower; Saibal Kar; Michael J. Rinaldi; Peter S. Fail; Richard W. Smalling; Robert Siegel; Geoffrey A. Rose; Eric Engeron; Catalin Loghin; Alfredo Trento; Eric R. Skipper; Tommy Fudge; George V. Letsou; Joseph M. Massaro; Laura Mauri; et al. (EVEREST II Investigators) (14 April 2011). "Percutaneous Repair or Surgery for Mitral Regurgitation". New England Journal of Medicine. 364 (15): 1395–1406. doi:10.1056/NEJMoa1009355. PMID 21463154. S2CID 205092586.
- ^ Bonow R, et al. (2008). "2008 Focused update incorporated into the ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 1998 Guidelines for the Management of Patients With Valvular Heart Disease): endorsed by the Society of Cardiovascular Anesthesiologists, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons". Circulation. 118 (15): e523-661. doi:10.1161/CIRCULATIONAHA.108.190748. PMID 18820172.
- ^ 클리블랜드 클리닉 지속교육센터 > 승모판 질환: 협착과 퇴행 저자: 로난 J. 커틴과 브라이언 P. 그리핀.2010년 9월 회수
- ^ 노인의 판막성 심장 질환 저자: Dania Mohty, Maurice Enriquez-Sarano섹션 편집자:캐서린 오토, 케네스 슈마더.부편집장:수잔 변.이 항목이 마지막으로 업데이트되었습니다.2007년 4월 20일.최종 문헌고찰 버전 18.2: 2010년 5월
- ^ Gjerdalen, G. F.; Hisdal, J.; Solberg, E. E.; Andersen, T. E.; Radunovic, Z.; Steine, K. (December 2015). "Atrial Size and Function in Athletes". International Journal of Sports Medicine. 36 (14): 1170–1176. doi:10.1055/s-0035-1555780. hdl:11250/2412820. ISSN 0172-4622. PMID 26509381. S2CID 2631112.


