메트포르민
Metformin | |
 | |
| 임상자료 | |
|---|---|
| 발음 | /mɛtˈfɔːrmɪn/,met-FOR-min |
| 상명 | 포타멧, 글루코파지, 글루메차 등 |
| 기타 이름 | N,N-디메틸비구아나이드[1] |
| AHFS/Drugs.com | 모노그래프 |
| 메드라인플러스 | a696005 |
| 라이센스 데이터 | |
| 임신 범주 |
|
| 경로: 행정 | 입으로 |
| ATC 코드 | |
| 법적현황 | |
| 법적현황 | |
| 약동학 데이터 | |
| 생체이용가능성 | 50–60%[3][4] |
| 단백질 결합 | 미니멀[3] |
| 신진대사 | 간으로는[3] 안 된다. |
| 제거 반감기 | 4~8.7시간[3] |
| 배설 | 소변(90%)[3] |
| 식별자 | |
| |
| CAS 번호 |
|
| 펍켐 CID | |
| IUPHAR/BPS | |
| 드러그뱅크 | |
| 켐스파이더 | |
| 유니 | |
| 케그 | |
| 체비 |
|
| 켐벨 | |
| CompTox 대시보드 (EPA) | |
| ECHA InfoCard | 100.010.472 |
| 화학 및 물리적 데이터 | |
| 공식 | C4H11N5 |
| 어금질량 | 129.1987 g·190−1 |
| 3D 모델(JSmol) | |
| 밀도 | 1.3±0.1[5] g/cm3 |
| |
| |
그 중에서도 글루코파지라는 상표명으로 판매되는 메트포르민은 특히 과체중인 사람들에게 제2형 당뇨병의 치료를 위한 제1선약이다.[6][7][8][9]다낭성 난소증후군 치료에도 쓰인다.[6]그것은 체중 증가와[10] 관련이 없으며 입으로 복용한다.[6]페넬진 뿐만 아니라 항정신병 약물 복용자의 체중 증가 위험을 약화시키기 위해 라벨 밖의 증분으로 사용되기도 한다.[11]
Metformin은 일반적으로 잘 용인된다.[12]일반적인 부작용으로는 설사, 메스꺼움, 복통 등이 있다.[6]저혈당을 일으킬 위험이 낮다.[6]고혈압은 과다하게 많은 용량에 약을 사용하거나 신장에 심각한 문제가 있는 사람에게 처방할 경우 우려된다.[13][14]간질환이 심한 사람에게는 권장하지 않는다.메트포르민(Metformin)은 비구아나이드 항혈당제다.[6]간에서 포도당 생성을 줄이고, 체조직의 인슐린 민감도를 높이며,[6] 식욕과 칼로리 섭취를 줄이는 GDF15 분비를 증가시켜 효과가 있다.[15][16][17][18]
메트포르민은 1922년에 발견되었다.[19]프랑스의 의사 장 스턴은 1950년대에 인간에 대한 연구를 시작했다.[19]1957년 프랑스, 1995년 미국에서 의약품으로 도입됐다.[6][20]그것은 세계보건기구의 필수 의약품 목록에 올라 있다.[21]메트포르민은 입으로 복용하는 당뇨병에 가장 널리 쓰이는 약이다.[19]그것은 일반적인 약으로 이용할 수 있다.[6]2019년에는 미국에서 4번째로 많이 처방된 약으로 1,700만 명 이상의 환자에게 8500만 건 이상의 처방전이 쓰여졌다.[22][23]
의학적 용법
메트포민(Metformin)은 제2형 당뇨병에 걸린 사람의 혈당을 낮추는 데 쓰인다.[6]다낭성 난소증후군을 가진 사람들에게 불임의 2선 촉진제로도 쓰인다.[6][24]
제2형 당뇨병
미국당뇨병협회와 미국내과대학은 모두 제2형 당뇨병을 치료할 수 있는 1선제로서 메트포민(metformin)을 추천한다.[25][26][27]리패글린라이드만큼 효과적이며 다른 모든 구강당뇨병 제2형 약물보다 효과가 뛰어나다.[28]
효능
1980-90년대에 시행된 대규모 임상 실험인 영국의 잠재 당뇨 연구에서는 메트포민이 다른 고혈당혈당제에 비해 제2형 당뇨병을 가진 과체중 환자의 심혈관 부작용 발생률을 감소시킨다는 증거를 제공했다.[29]그러나 다른 실험과 최근의 실험에서 축적된 증거는 심혈관 질환 예방을 위한 메트포민의 효능에 대한 신뢰도를 떨어뜨렸다.[30][31]어느 정도 신장병이나 심부전, 만성간질환이 있는 사람에서도 결과가 개선된다.[32]
유럽 당뇨병연구협회, 유럽심장학회, 미국당뇨병학회 등 주요 전문협회에 대한 치료지침은 이제 메트포민의 심혈관 편익에 대한 증거를 모호한 것으로 기술하고 있다.[26][33]
2017년에는 미국 의사대학의 가이드라인이 제2형 당뇨병의 1선 치료제로 인식되도록 갱신되었다.이 지침은 이전의 검토를 대체한다.예를 들어, 2014년 검토 결과, 치명적이지 않은 심혈관 질환의 위험이 메트포민(RR 0.67)으로 치료된 사람들의 위험보다 낮았지만, 설포닐루레아로 치료된 사람들이 심각한 저혈당 사건(RRR 5.64)의 위험이 더 높다는 잠정적인 증거를 발견했다.그 당시에는 사망이나 심장병으로 인한 사망의 상대적 위험을 판단할 수 있는 자료가 충분하지 않았다.[34]
메트포민(metformin)을 사용하면 체중 증가와 관련이 있는 설포닐루레아(sulonylureas)와 대조적으로 제2형 당뇨병이 있는[15][35] 사람의 체중이 감소한다.[35]일부 증거는 메트포민이 당뇨병이 없을 때 비만에서의 체중 감소와 관련이 있다는 것을 보여준다.[36][37]메트포르민은 심한 운동이나 칼로리 결핍, 혈당 저하를 위해 다른 약물과 함께 사용하면 드물게 저혈당이 발생했지만,[38][39] 황화염보다 저혈당 위험이 낮다.[40][41]메트포민(Metformin)은 저밀도 지단백질 및 트리글리세라이드 수치를 다소 감소시킨다.[38][39]
다낭성 난소증후군
다낭성 난소증후군(PCOS)을 앓고 있는 사람들의 경우 메트포민 사용이 실제 출산율을 증가시킨다는 잠정적인 증거가 제시된다.[42]이것은 클로미핀을 임신하지 못한 사람들을 포함한다.[43]메트포민은 유산의 위험을 변화시키는 것으로 보이지 않는다.[42]임신 중이나 PCOS를 사용하는 비임상 여성에게서도 많은 다른 혜택이 발견되었다.[44][45]PCOS가 있는 여성의 IVF/ICSI 전이나 도중에 메트포민 대 위약/무치료에 대한 업데이트된 Cochrane(2020) 리뷰에서 정상출산율 향상에 대한 결정적인 증거는 발견되지 않았다.[46]긴 GnRH-agonist 프로토콜에서 살아있는 출산율의 개선 증거는 불확실했지만 임상 임신율이 증가할 수 있다.[46]단기 GnRH 길항제 프로토콜 메트포민은 임상 임신율에 미치는 영향에 대한 불확실성으로 활생아 출산율을 감소시킬 수 있다.[46]메트포민은 OHSS를 감소시킬 수 있지만 부작용 빈도가 더 높을 수 있다.[46]메트포민이 유산에 미치는 영향에 대한 불확실성이 있었다.[46]그 증거는 비만 여성의 산모와 유아 결과를 개선하기 위해 임신 중 일반적인 사용을 지원하지 않는다.[47]
영국 국립보건임상우수연구소는 2004년 PCOS와 체질량지수가 25 이상인 여성에게 다른 치료법이 성과를 내지 못할 때 항산화 및 불임으로 메트포민 투여를 권고했다.[48]영국과 국제 임상 실무 지침은 포도당 과민증이 있는 여성을 제외하고는 메트포민제를 1선 치료로[49] 권고하거나 아예 권고하지 않는다.[50]이 지침은 클로미핀을 첫 번째 의약품으로 제시하고, 치료와는 별개로 라이프스타일 변화를 강조한다.메트포민 치료는 기준선에서 포도당 내성이 손상된 PCOS를 가진 여성들에게서 2형 당뇨병의 발병 위험을 감소시킨다.[51][52]
당뇨병과 임신
인슐린에 비해 임신 중 메트포민 사용을 전면적으로 검토한 결과 산모와 아기 모두에게 단기적인 안전은 좋지만 장기적 안전은 불분명했다.[53]몇몇 관찰 연구와 무작위 통제 실험은 메트포민이 임신성 당뇨병을 관리하는 데 인슐린만큼 효과적이고 안전하다는 것을 발견했다.[54][55]그럼에도 불구하고, 몇 가지 우려가 제기되었고 엄마와 아이 모두를 위한 메트포민의 장기적 안전성에 대한 증거가 부족하다.[56]인슐린에 비해 메트포민으로 치료된 임신성 당뇨병을 가진 여성은 체중이 적게 증가하고 임신 중 에클램피아 전 발병 가능성이 적다.[56][57]메트포민으로 치료받은 여성에게서 태어난 아기들은 내장지방이 적으며, 이것은 그들이 노년에 인슐린 저항성을 덜 갖게 할 수도 있다.[58]임신성 당뇨병에 메트포민(metformin)을 사용한 결과 인슐린으로 치료하는 것에 비해 아기가 작아졌다.그러나 초기에는 저체중에도 불구하고 임신 중 메트포민에 노출된 아이들은 출생 후 성장이 가속화되었고, 임신 중 인슐린에 노출된 아이보다 중간 정도 더 무거웠다.비교육아를 능가하는 성장기 따라잡기에 이은 초창기 저체중 패턴은 장기심장혈관질환과 연관돼 왔다.[59]
체중 변화
메트포민 사용은 일반적으로 체중 감소와 관련이 있다.[60]항정신병 약물인 올란자핀과 클로자핀에 의한 체중증가에 대항해 안전하고 효과적인 것으로 보인다.[61][62]비록 클로자핀과 관련된 체중 증가의 약간의 반전이 메트포민으로 발견되지만, 체중 증가의 일차적인 예방은 더 가치가 있다.[63]
인슐린과 함께 사용
메트포르민은 저혈당 위험이 증가하지만 제1형 당뇨병의 인슐린 요구량을 감소시킬 수 있다.[64]
콘트라인커뮤니케이션
Metformin은 다음을 가진 사람들을 대상으로 한다.
- 심각한 신장 손상([65]추정 글루머 여과율(eGFR)이 30ml/min/1.73m2) 미만임
- 메트포민에[65] 대한 알려진 과민성
- 급성 또는 만성 대사산증(당뇨병 통제되지 않은 당뇨병으로 인한)을 포함하며 [65]혼수상태에[66] 있든 없든 간에
또한 덜 심각한 신장 장애에 메트포민 사용, 65세 이상 노인, 저산소 상태(예: 급성 울혈성 심부전), 과도한 알코올 섭취, 간 손상, 특정 약물(예: 토피라마이트와 같은 탄산화 무수화물 억제제), 수술 및 기타 절차, 또는 기타 절차에 대한 경고도 제공된다.요오드화 대조약 투여와 함께 방사선 연구를 하는 사람들.[medical citation needed]
Metformin기 전에 어떤 절차 옥 화인 조영제의 사용과 관계된, 젖산 산증의 증가된 위험이 손상된 신장 기능의 결과 때문에(한contrast-enhanced CT촬영이나 혈관 등)일시적으로 중단되는 것이며, 만약 신장 func[67][68]metformin 대비 정부 후 이틀 뒤 재개될 권장한다.tion은적당하고 안정된
역효과
메트포민의 가장 흔한 부작용은 설사, 경련, 메스꺼움, 구토, 그리고 증가된 편평성을 포함한 위장 자극이다; 메트포민은 대부분의 다른 당뇨병 치료제들보다 위장 부작용과 더 일반적으로 관련이 있다.[39]메트포민의 가장 심각한 잠재적 부작용은 젖산증이다. 이 합병증은 드물며, 이러한 경우들의 대부분은 메트포민 그 자체보다는 간이나 신장 기능의 저하와 같은 조건과 관련이 있는 것으로 보인다.[69]메트포르민은 심각한 신장질환을 가진 사람들에게 사용이 승인되지 않았지만, 신장질환을 가진 사람들에게는 여전히 낮은 용량에 사용될 수 있다.[70]
위장
위장 장애는 심각한 불편함을 야기할 수 있다; 그것은 메트포민이 처음 투여되었을 때 또는 복용량이 증가할 때 가장 흔하다.[66]저선량(1.0~1.7g/일)에서 시작하여 점차적으로 선량을 증가시킴으로써 불편함을 피할 수 있는 경우가 많지만, 저선량이라도 5%의 사람이 메트포민을 견디지 못할 수 있다.[66][71]느리거나 연장된 릴리스 준비를 사용하면 허용 가능성이 개선될 수 있다.[71]
메트포민의 장기간 사용은 호모시스테인 수치[72] 증가와 비타민 B의12 흡수와 관련이 있다.[66][73][74]더 많은 용량과 장기간 사용은 비타민 B 결핍의12 발병률 증가와 관련이 있으며,[75] 일부 연구자들은 선별이나 예방 전략을 권고한다.[76]
젖산증
젖산증은 일상적인 진료 중 메트포민 노출로 거의 발생하지 않는다.[77]메트포민 관련 젖산증 비율은 인구/년 10만 명당 약 9명으로 일반 인구의 젖산증 배경률과 유사하다.[78]체계적 검토는 메트포민에 젖산증을 확실히 연결하기 위한 데이터는 존재하지 않는다고 결론지었다.[79]
메트포민(Metformin)은 일반적으로 경증에서 중간 정도의 만성 신장 질환을 가진 사람에게 안전하며 추정 글로머 여과율(eGFR)의 심각도에 따라 메트포민 선량의 비례적 감소와 신장 기능의 주기적 평가(예: 주기적인 플라즈마 크레아티닌 측정)가 있다.[80]FDA는 eGFR 컷오프(30ml/분/1.73m2) 이하인 더 심각한 만성 신장질환에서는 메트포민 사용을 피하도록 권고하고 있다.[81] 젖산염은 메트포민이 억제하는 간 글루코네제지스의 기질이기 때문에 간에서 섭취하는 젖산염은 메트포민 사용과 함께 감소한다.건강한 개인에서 이 약간의 과잉은 다른 메커니즘에 의해 제거되며(장애되지 않은 신장에 의한 섭취 포함), 젖산염의 혈액 수치의 유의한 상승은 일어나지 않는다.[38]신장 기능이 심각하게 손상되면 메트포민 및 젖산염의 간극이 감소하여 둘 다 수치가 증가하며 젖산 축적을 일으킬 수 있다.메트포민은 젖산염의 간 흡수를 감소시키기 때문에 젖산염을 촉진시킬 수 있는 어떤 조건도 억제된다.흔한 원인으로는 알코올 중독(NAD+ 매장 고갈), 심부전, 호흡기 질환(조직 산소 부족) 등이 있으며, 가장 흔한 원인은 신장 질환이다.[82]
메트포민 관련 젖산염 생산은 또한 대장에서 일어날 수 있으며, 이것은 위험 인자를 가진 사람들의 젖산증에 잠재적으로 기여할 수 있다.[83]그러나 이것의 임상적 중요성은 알 수 없으며, 메트포민 관련 젖산증의 위험은 장 생산량 증가보다는 간 섭취량 감소에 가장 일반적으로 기인한다.[38][82][84]
꽤 많은 용량이라도 종종 치명적이지는 않지만, 메트포민 관련 젖산증의 위험도 메트포민 과다복용에 의해 증가한다.[85]
과다 복용
약물 과다 복용으로 인한 가장 흔한 증상은 구토, 설사, 복통, 빈맥, 졸음, 드물게 저혈당 또는 고혈당이다.[86][87]메트포민 과다복용 치료는 특정한 해독제가 알려져 있지 않기 때문에 일반적으로 도움이 된다.심한 과다 복용으로 체외 치료가 권장된다.[88]메트포민의 분자량이 낮고 혈장단백질결합이 부족해 혈장에서 메트포민을 제거해 젖산 과다생산을 막는 장점이 있다.[88]
메트포민은 혈액, 혈장 또는 혈청으로 정량화하여 치료법을 감시하거나 중독 진단을 확인하거나 법의학적 사망 조사를 지원할 수 있다.혈액 또는 혈장 메트포민 농도는 일반적으로 치료용량을 받은 사람의 경우 1~4mg/l, 급성 과다 복용의 경우 40–120mg/l, 사망자의 경우 80–200mg/l의 범위에 있다.크로마토그래픽 기법은 일반적으로 사용된다.[89][90]
상호작용
그 H2-receptor 적수 cimetidine. 그 둘 metformin과 cimetidine[91]세뇨관 분비에 의해 몸에 있고, 둘 다, cimetidine의 특히 양이온(양극)형태, 같은 전송 mechani에 경쟁할 수 있다 metformin의 혈장 농도에 metformin의 신장의 간격을 줄임으로써 증가를 일으킨다.sm.[92]작은 이중 맹목적이고 무작위화된 연구는 항생제 세팔렉신 역시 유사한 메커니즘에 의해 메트포민 농도를 증가시킨다는 것을 발견했다;[93] 이론적으로, 다른 양이온제들도 같은 효과를 낼 수 있다.[92]
메트포민 또한 위 운동성에 대한 효과 때문에 항고콜린제제와 상호작용한다.항이콜린제제는 위 운동성을 감소시켜 위장에서 약물이 소비하는 시간을 연장시킨다.이러한 장애는 항콜리네르기 약물이 없는 경우보다 메트포민이 더 많이 흡수되어 혈장 내 메트포민 농도를 증가시키고 역효과에 대한 위험을 증가시킬 수 있다.[94]
약리학
작용기전
메트포민의 분자 메커니즘이 완전히 이해되지는 않는다.미토콘드리아 호흡 체인 억제(복제 I), AMP 활성 단백질 키나제(AMPK), 글루카곤 유도 사이클 아데노신 모노인산염(CAMP) 상승 억제(단백질 키나제 A(PKA) 활성화 감소, 복합 IV 매개 억제(GPD2).variant of mitochondrial glycerol-3-phosphate dehydrogenase (thereby reducing glycerol-derived hepatic gluconeogenesis), and an effect on gut microbiota.[18][95][96][97]메트포민 또한 대부분의 사람들에게 칼로리 섭취를 감소시켜 항산화 효과를 발휘한다.[17]메트포민은 간에서 글루코네제네시스(글루코오스 생성)를 감소시킨다.[83][12]메트포민 기저 분비의 성장 호르몬은 뇌하수체, 부신 피질 자극 호르몬, 여포 자극 호르몬, 그리고 이insulin-sensitizing 효과를 위해 조직에 간, 골격근, 내피, 지방 조직, 그리고 난자를 포함한 복수의 조치와 계정 proopiomelanocortin,[98]의 표정에서inhibits.ries.[51][24] 제2형 당뇨병을 가진 평균 환자는 글루코네제네시스 정상의 3배를 가지고 있다; 메트포민 치료는 이것을 1/3이상 감소시킨다.[99]
간 포도당 생성에 대한 메트포민의 억제 효과를 위해서는 AMPK의 활성화가 필요했다.[100]AMPK는 인슐린 신호 전달, 전신 에너지 균형, 포도당과 지방의 신진대사에 중요한 역할을 하는 효소다.[101]소형 헤테로디머 파트너의 발현을 증가시키기 위해 AMPK 활성화가 필요했고, 이는 다시 간혈성 글루코네제 유전자인 인산염피루브산 카르복시키나아제와 포도당 6인산염의 발현을 억제했다.[102]메트포민(Metformin)은 AMPK 작용제로 AIA 리보뉴클레오티드와 함께 연구에 자주 사용된다.비구아닌이 AMPK의 활동을 증가시키는 메커니즘은 여전히 불확실하지만, 메트포민은 시토솔릭 아데노신 모노인산염(AMP)의 농도를 증가시킨다(총 AMP 또는 총 AMP/adenosine 3인산염의 변화와는 반대로).[103]메트포르민은 주기적인 AMP 생산을 억제하여 글루카곤의 작용을 차단하여 단식 포도당 수치를 감소시킨다.[104]메트포민 또한 당뇨병성 생쥐에서 faecal 미생물 집단 프로필의 심대한 변화를 유도하며, 이는 글루카곤 유사 펩타이드-1 분비에 대한 영향을 통해 가능한 그것의 작용 방식에 기여할 수 있다.[96]
메트포민은 간 포도당 생산을 억제하는 것 외에도 인슐린 민감도를 높이고, 말초 포도당 흡수를 강화한다(GLUT4 인산염 인수를 유도하여), 인슐린 유도 지방산 산화의 억제를 감소시키며,[105] 위장관으로부터 포도당 흡수를 감소시킨다.포도당의 말초적 사용 증가는 인슐린 수용체에 대한 인슐린 결합 개선 때문일 수 있다.[106]메트포민 치료 후 인슐린 결합 증가는 당뇨병 2형 환자에서도 입증됐다.[107]
Metformin 투여로 골격근에서 AMPK 활성도가 증가함에 따라 AMPK는 말초 인슐린 민감도 증가에도 역할을 할 것이다.[108]AMPK는 혈장막에 글루트4가 전개되어 인슐린에 독립적인 포도당 흡수를 일으키는 것으로 알려져 있다.메트포민의 일부 대사 작용은 AMPK 독립 메커니즘에 의해 발생하는 것으로 보인다.
메트포민은 인슐린 민감성에 대한 유익한 효과로 PCOS와 같이 인슐린 저항성을 가진 여성들에게 간접적인 항안드로겐 효과가 있다.[109]그것은 그러한 여성의 테스토스테론 수치를 50%까지 감소시킬 수 있다.[109]그러나 Cochrane의 리뷰는 메트포민이 PCOS를 사용하는 여성의 안드로겐 수치를 감소시키는 데 약간 효과적이라는 것을 발견했다.[110]
메트포민 또한 장내 세균에 의한 아그마틴 생성을 증가시키는 효과와 같이 장내 마이크로바이옴에 상당한 영향을 미치지만, 다른 메커니즘에 비해 이 메커니즘의 상대적 중요성은 불확실하다.[111][112][113]
약동학
메트포민(Metformin)은 단식 조건에서 경구 생체이용률이 50~60%에 이르며, 천천히 흡수된다.[92][114]최대 혈장 농도(Cmax)는 즉시 방출 메트포민을 투여한 후 1-3시간 이내에 도달하고, 4-8시간 동안 확대 방출 공식에 도달한다.[92][114]메트포민의 혈장 단백질 결합은 매우 높은 겉보기 분포 부피(단일 투여 후 300–1000 l)에 의해 반영되듯이 무시할 수 있다.안정 상태는 보통 1~2일 안에 도달한다.[92]
메트포민은 산 분해 상수치(pKa)가 2.8, 11.5이므로 생리학적 pH 값에서 수문성 계화종으로서 매우 크게 존재한다.메트포민 pKa 값은 혈액 내 비이온화 0.01% 미만을 가진 대부분의 다른 기본 약품보다 강한 베이스가 된다.또한 비이온종의 지질 용해도는 -1.43의 낮은 로그P 값(옥탄올과 물 사이의 비이온화 형태의 분포 계수의 로그(10))에서 알 수 있듯이 경미하다.이러한 화학적 매개 변수는 낮은 지방질을 나타내며, 결과적으로 세포막을 통한 메트포민의 빠른 수동적 확산은 가능성이 낮다.지질 용해도가 낮기 때문에 트랜스포터가 세포에 들어가기 위해서는 SLC22A1이 필요하다.[115][116]메트포민(-0.84)의 로그P는 메트포민(-0.84)의 로그P보다 작다. 왜냐하면 메트포민에 있는 2개의 메틸 대체물이 펜포민에 있는 더 큰 페닐틸 사이드 체인보다 지방질을 덜 전달하기 때문이다.메트포르민보다 구강 흡수가 우수한 프로드약을 생산할 목적으로 현재 더 많은 메트포르민 지방질 유도체들이 조사 중에 있다.[117]
메트포르민은 대사되지 않는다.관 분비에 의해 몸에서 분비되어 소변에서 변하지 않고 배설된다. 단 한 번의 경구 투여 후 24시간 이내에 혈장에서 검출되지 않는다.[92][118]혈장의 평균 제거 반감기는 6.2시간이다.[92]메트포민은 적혈구에 분포하며 적혈구에 축적되는 것으로 보이며, 17.6시간[92](비 당뇨병에 대한 단일 투여 연구에서 18.5시간에서 31.5시간까지로 보고됨)[118]보다 훨씬 더 긴 제거 반감기를 가지고 있다.
구강 투여 시 간 관문맥 흡수, 간 1차 흡수 등으로 인해 사람 내 메트포민 간 농도가 혈장 농도보다 2~3배 높을 수 있다는 증거도 있다.[119]
화학
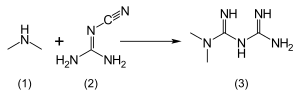
메트포르민 염산염(1,1-디메틸비구아늄산염)은 물에 자유롭게 용해되며 에탄올에는 약간 용해되지만 아세톤, 에테르 또는 클로로포름에서는 거의 용해되지 않는다.메트포민의 pK는a 12.4이다.[120]1922년에 원래 설명되었던 메트포민 합성은 디메틸아민 염산염과 2-시아노구아니딘이 열에 대하여 1-pot 반응을 일으킨다.[121][122]
1975년 아론 특허와 [123]제약 제조 백과사전에서 기술한 절차에 따르면 디메틸아민과 2-시아노구아니아니딘의 등극량을 냉각과 함께 톨루엔에 녹여 농축액을 만들고, 염화수소의 등극량을 천천히 첨가한다.[124]혼합물이 저절로 끓기 시작하고 식힌 후에는 96%의 수율을 가진 메트포민 염산염 침전물이 나온다.[medical citation needed]
파생상품
IM156이라고도 알려진 새로운 파생상품 HL156A는 잠재적인 의료용 신약이다.[125][126][127][128][129][130]
역사
추출한 제제인 펜포민과 부포민도 포함하는 당뇨병 치료제의 비구아나이드 등급은 수세기 동안 민간 의학에서 사용되는 식물인 프랑스의 라일락이나 염소의 루(갈레가 오스테리날리스)에서 유래한다.[131]G. 오피시날리스 자체는 이러한 약물을 전혀 함유하고 있지 않지만, 이소아밀렌 구아니딘; 펜포민, 부포민, 메포민 등은 두 개의 구아니딘 분자로 구성된 화학적으로 합성된 화합물이며, 식물에서 유래된 모화합물보다 더 지방질적이다.[131]
메트포르민은 1922년 에밀 베르너와 제임스 벨에 의해 N,N-디메틸구아니딘의 합성제품으로 처음 과학 문헌에 기술되었다.[121]1929년, 슬롯타와 츠체슈는 토끼에서 당분을 낮추는 작용을 발견했고, 그들이 연구한 가장 강력한 비구아니아이드 아날로그를 발견했다.[132]이 결과는 싱탈린과 같은 다른 구아니딘 아날로그가 이어받았고 곧 인슐린에 의해 가려지게 되면서 완전히 잊혀졌다.[133]
메트포민에 대한 관심은 1940년대 말에 재개되었다.1950년 메트포민(metformin)은 다른 유사한 화합물과 달리 동물의 혈압과 심박수를 감소시키지 않는 것으로 밝혀졌다.[134]그 해 필리핀 의사 Eusebio Y.가르시아는[135] 인플루엔자를 치료하기 위해 메트포민(Fluamin)을 사용했으며, 그는 이 약물이 "혈당을 생리적 한계를 최소로 낮췄으며 독성이 없었다"고 지적했다.가르시아는 메트포민이 박테리오스타틱, 항바이러스, 말라리아, 항정신병, 진통제 작용이 있다고 믿었다.[136]1954년 연재된 글에서 폴란드 약리학자 야누스 수프니에프스키가[137] 혈당 저하 등 대부분의 이러한 효과를 확인할 수 없었다.대신에 그는 인간에게 항바이러스 효과를 관찰했다.[138][139]
프랑스의 당뇨병학자 장 스테른은 G. 오스테리날리스와 격리된 알칼로이드인 갈레긴의 항혈당 특성을 연구했는데, 이 알칼로이드 성분이 메트포민에 연관되어 있으며, 싱탈린이 개발되기 전에 항당뇨제로 잠깐 사용되었던 적이 있다.[140]후에 파리의 로보토아르 아론에서 일하면서, 그는 가르시아가 메트포민과 몇몇 비구아니아이드 아날로그의 혈당 저하 활동을 재조사하라는 보고를 받고 자극을 받았다.스턴은 당뇨병을 치료하기 위해 인간에게 메트포민(metformin)을 처음으로 시도했다; 그는 이 약의 이름을 "글루코파지"(글루코페지)라고 지어 1957년에 그의 결과를 발표했다.[133][140]
메트포르민은 1958년 영국 국립공관에서 사용 가능해졌다.영국에서 소형 아론 자회사 로나(Rona)가 판매했다.[141]
메트포민에 대한 폭넓은 관심은 1970년대에 다른 거대 아랍국가들이 철수하기 전까지 다시 불붙지 않았다.메트포민(Metformin)은 1972년 캐나다에서 승인을 받았으나 1994년까지 제2형 당뇨병에 대한 미국 식품의약국(FDA)의 승인을 받지 못했다.[142][143]브리스톨 마이어스 스퀴브에 의해 라이선스 하에 생산된 글루코파지는 1995년 3월 3일부터 미국에서 시판된 최초의 상표 메트포민 제조제였다.[144]일반 제형은 현재 여러 나라에서 구할 수 있으며, 메트포민은 세계에서 가장 널리 처방된 당뇨병 치료제가 된 것으로 여겨진다.[140]
사회와 문화
환경
메트포민 및 그 주요 변형제품인 구아닐루레아는 폐수처리장 폐수분해에서 존재하며 지표수에서 정기적으로 검출된다.독일의 한 강에서 200μg/l 이상의 구아닐루레아 농도를 측정했는데, 이는 수생 환경에서 의약품 변환 제품에 대해 보고된 가장 높은 농도에 속한다.[145]
공식화
"메트포민"이라는 이름은 이 약의 BAN, USAN, INN이며, 여러 상명으로 판매된다.일반적인 브랜드 이름으로는 미국의 글루코파지, 리오메트, 포타멧, 글루메자 등이 있다.[146]세계의 다른 지역에도 오비메트, 글루포민, 디안벤, 디아벡스, 디아포민, 메솔, 시오포르, 메트포룸마, 글리포머 등이 있다.[147][148]시장에 출시된 메트포민에는 몇 가지 공식들이 있으며, 액체 형태를 제외한 모든 형태는 일반적 등가물을 가지고 있다.[146]메트포민 IR(즉시 릴리즈)은 500-, 850-, 1000mg의 태블릿, 메트포민 XR(확장 릴리즈)은 500-, 750-, 1000mg의 강도(미국에서는 Fortamet, Glumetza, Glumetza, Gllumophage XR로도 판매된다.확장 방출 제형의 사용은 일반적인 위장 부작용에 대응하고, 알약 부담을 줄여 준수를 증가시키기 때문에 더 큰 크기의 알약을 희생시키면서 준수성을 개선할 수 있다.액상메트포민(미국에서는 리오메트로만 판매)도 있는데, 5mL의 용액에는 500mg의 알약과 같은 양의 약물이 들어 있다.액체 형태의 사용은 신체적 또는 심리적 삼킴 문제가 있는 사람들이 약을 복용하도록 돕거나, 약물을 복용하는 데 필요한 단계 수를 잠재적으로 줄이는 데 도움이 될 수 있다.
다른 의약품과의 결합
제2형 당뇨병에 사용될 때 메트포민제를 다른 약과 함께 처방하는 경우가 많다.
몇 가지는 고정 투여량 조합으로 이용할 수 있으며, 알약 부담을 줄이고, 비용을 절감하며, 관리를 간소화할 수 있다.[149][150]
티아졸리디네디언스(글리타존스)
로시글리타존
메트포민(metformin)과 로시글리타존(rossiglitazone)의 조합이 2002년에 출시되어 글락소스미스클라인(GlaxoSmithKline)에 의해 아반다멧(Avandamet)[151] 또는 일반 의약품으로 판매되었다.[152]제형은 메트포민/로시글리타존 500/1, 500/2, 500/4, 1000/2 및 1000 mg/4 mg이다.
2009년까지, 그것은 가장 인기 있는 메트포민 조합이 되었다.[153]
2005년, Avandamet의 재고는 검사 결과, 생산한 공장이 모범 제조 관행을 위반하고 있는 것으로 나타나 시장에서 퇴출되었다.[154]약물 쌍은 계속해서 따로 처방되었고, 아반다멧은 그 해 말까지 다시 사용할 수 있게 되었다.테바로부터 메트포민/로시글리타존의 일반 제형은 FDA로부터 잠정 승인을 받아 2012년 초 시장에 진출했다.[155]
그러나 2007년 약물의 사용을 심장마비 위험 증가와 연계한 메타분석에 이어 로시글리타존이 함유된 의약품의 안전성에 대한 우려가 제기됐다.[156]2010년 9월 유럽의약품안전청은 로시글리타존의 효능이 더 이상 위험보다 크지 않기 때문에 유럽 시장에서 의약품 판매를 중단할 것을 권고했다.[157][158]
2010년 영국과 인도,[159] 2011년 뉴질랜드와 남아프리카공화국 등에서 시장에서 철수했다.[160]2011년 11월부터 2013년 11월까지 FDA는[161] 처방전 없이 로시글리타존이나 메트포민/로시글리타존을 판매할 수 없도록 했으며, 게다가 제조회사들은 사용과 관련된 위험성을 환자에게 통지해야 했으며, 특정 약국을 통해 우편 주문으로 약을 구입해야 했다.[162]
FDA는 2013년 11월 2009년 RECORD 임상시험(6년, 개방된 라벨 무작위 제어 시험) 결과를 검토한 뒤 기존 로시글리타존에 대한 제한을 해제했는데, 이 실험은 약물과 관련된 심장마비나 사망 위험성이 높아지지 않았다.[163][164][165]
피오글리타존
메트포민(metformin)과 피오글리타존(Actoplus Met, Piomet, Politor, Glubrava)의 조합은 미국과 유럽연합에서 이용할 수 있다.[166][167][168][169][170]
DPP-4 억제제
디펩티딜 펩티다아제-4 억제제는 디펩티딜 펩티다아제-4를 억제하여 글루카곤과 혈당 수치를 감소시킨다.
메트포민과 결합된 DPP-4 억제제로는 시타글립틴/메트포민 조합(자누메트),[171][172] 색소글립틴/메트포민 조합(Kombiglyze XR, Komboglyze),[173][174] 알로글립틴/포민 조합(Kazano, Vipdomet)이 있다.[175][176]
리나글립틴과 메트포르민 염산염을 결합한 리나글립틴은 젠타두에토라는 브랜드명으로 판매되고 있다.[177][178][179]2021년 8월 현재 미국에서 리나글립틴/메트포민이 일반 의약품으로 공급되고 있다.[180]
설포닐루레아스속
설포닐루레아는 췌장의 베타 세포에서 인슐린 분비를 증가시켜 작용한다.[181]메트포민만으로 정상 혈당 수치에 도달하는 데 충분한 효과가 없는 경우 2차 치료제로 사용할 수 있는 경우가 많다.
메트포민(Metformin)은 설포닐루레아 글리피지드(Metaglip)와 글리벤클라마이드(US: glyburide)(Glucovance)와 결합하여 사용할 수 있다.메트포민/글리피지드 및 메트포민/글리벤클라마이드의 일반 제형이 가능하다(후자가 더 인기 있음).[182]
메글리티나이드
메글리티닌화물은 췌장의 베타세포에 결합되기 때문에 설포닐루레아와 유사하지만, 의도된 수용체에 결합하는 부위와 수용체에 대한 약물의 친화력에 따라 차이가 있다.[181]그 결과 황소균에 비해 작용 지속시간이 짧고, 인슐린 분비를 시작하려면 혈당 수치가 높아야 한다.nategetlinide와 repanglinide로 알려진 두 메글리티니드는 모두 메트포민과 결합된 제형으로 판매된다.Repagliinide/metformin 조합은 Prandimet 또는 그것의 일반적인 등가물로 판매된다.[183][184]
트리플 콤비네이션
다파글리플로젠과 색소글립틴의 조합은 미국에서 Qternmet XR로 이용할 수 있다.[185]
피오글리타존과 글리벤클라미드와의[186] 메트포민 조합은 인도에서 어큐림-MP, 애드림 MP, 알나멧-GP로, 필리핀은 트라이-센자(Tri-Senza)로 이용할 수 있다.[148]
피오글리타존과 리포산과의 메트포르민 조합은 터키에서 피오날레로 이용할 수 있다.[148]
불순물
미국 FDA는 2019년 12월 미국 밖에서 제조된 일부 메트포민 약품에서 인체 발암가능성 물질로 분류되는 N-니트로소디메틸아민(NDMA)이라는 니트로사민 불순물이 낮은 수준으로 검출됐다고 발표했다.[187]캐나다 보건부는 메트포민에서 NDMA 수준을 평가하고 있다고 발표했다.[188]
2020년 2월, FDA는 일부 테스트된 메트포민 샘플에서 NDMA 수치가 허용되는 일일 섭취량을 초과하지 않는 것을 발견했다.[189][190]
2020년 2월 캐나다 보건부는 아포텍스 즉시 출시 메트포민 리콜을 발표했고,[191] 3월에는 란박시 메트포민[192] 리콜, 3월에는 잼프포민 리콜을 발표했다.[193]
FDA는 2020년 5월 29일 5개 기업에 지속 출시 메트포민 제품을 자발적으로 회수할 것을 요청했다.[194][195][196][197][198][199]이들 5개 업체는 이름이 밝혀지지 않았지만, 시민청원을 통해 FDA에 메트포민에 이 오염물질을 처음 경고한 약국 발레수레에 보낸 서한에서 암네알제약, 액타비스파마, 아포텍스, 루핀파마, 마크산스파마 리미티드 등으로 밝혀졌다.[200]
2020년 6월, FDA는 NDMA의 양을 실험한 메트포민 제품의 NDMA 양을 보여주는 실험실 결과를 발표했다.[201]특정 ER 메트포민에서 NDMA를 발견했으며, NDMA 수치가 하루 96나노그램의 허용 섭취 한도를 초과하는 로트를 회수할 것을 기업들에게 권고하고 있다.[201]FDA는 또한 국제 규제 기관들과 협력하여 메트포민에 대한 시험 결과를 공유하고 있다.[201]
루핀제약은 2020년 7월 테스트 표본에서 수용 불가능한 높은 수준의 NDMA를 발견한 뒤 모든 메트포민(배치)을 뽑았다.[202]
2020년 8월, 베이쇼어 제약회사는 두 개의 태블릿을 회수했다.[203]
리서치
Metformin은 다음을 포함한 여러 다른 조건에 대한 영향에 대해 연구되었다.
메트포민이 연약한 X 증후군을 가진 사람들의 체중을 줄일 수는 있지만, 신경학적 증상이나 정신학적 증상을 개선시킬지는 불확실하다.[215]메트포민(Metformin)은 노화에 대한 효과를 위해 체내(C. c. elegants, 귀뚜라미)에서 연구되어 왔다.[116][216]2017년 한 리뷰는 메트포민을 복용하고 있는 당뇨병 환자들의 전체 원인 사망률이 더 낮다는 것을 발견했다.그들은 또한 다른 치료법에 비해 암과 심혈관 질환을 줄였다.[212]
참조
- ^ Sirtori CR, Franceschini G, Galli-Kienle M, Cighetti G, Galli G, Bondioli A, Conti F (December 1978). "Disposition of metformin (N,N-dimethylbiguanide) in man". Clinical Pharmacology and Therapeutics. 24 (6): 683–93. doi:10.1002/cpt1978246683. PMID 710026. S2CID 24531910.
- ^ "Metformin Use During Pregnancy". Drugs.com. 10 September 2019. Retrieved 4 February 2020.
- ^ a b c d e Dunn CJ, Peters DH (May 1995). "Metformin. A review of its pharmacological properties and therapeutic use in non-insulin-dependent diabetes mellitus". Drugs. 49 (5): 721–49. doi:10.2165/00003495-199549050-00007. PMID 7601013.
- ^ Hundal RS, Inzucchi SE (2003). "Metformin: new understandings, new uses". Drugs. 63 (18): 1879–94. doi:10.2165/00003495-200363180-00001. PMID 12930161.
- ^ "Metformin". www.chemsrc.com.
- ^ a b c d e f g h i j k "Metformin Hydrochloride". The American Society of Health-System Pharmacists. Archived from the original on 24 December 2016. Retrieved 2 January 2017.
- ^ Maruthur NM, Tseng E, Hutfless S, Wilson LM, Suarez-Cuervo C, Berger Z, et al. (June 2016). "Diabetes Medications as Monotherapy or Metformin-Based Combination Therapy for Type 2 Diabetes: A Systematic Review and Meta-analysis". Annals of Internal Medicine. 164 (11): 740–51. doi:10.7326/M15-2650. PMID 27088241. S2CID 32016657.
- ^ "Metformin is a Drug used to Treat Diabetes". Deutschemedz (in German). 10 November 2013.
- ^ Clinical Obesity (2nd ed.). Oxford: John Wiley & Sons. 2008. p. 262. ISBN 978-0-470-98708-7. Archived from the original on 8 September 2017.
- ^ "Type 2 diabetes and metformin. First choice for monotherapy: weak evidence of efficacy but well-known and acceptable adverse effects". Prescrire International. 23 (154): 269–72. November 2014. PMID 25954799.
- ^ de Silva, Varuni Asanka; Suraweera, Chathurie; Ratnatunga, Suhashini S.; Dayabandara, Madhubashinee; Wanniarachchi, Nimali; Hanwella, Raveen (3 October 2016). "Metformin in prevention and treatment of antipsychotic induced weight gain: a systematic review and meta-analysis". BMC Psychiatry. 16 (1): 341. doi:10.1186/s12888-016-1049-5. ISSN 1471-244X. PMC 5048618. PMID 27716110.
- ^ a b Triggle CR, Ding H (January 2017). "Metformin is not just an antihyperglycaemic drug but also has protective effects on the vascular endothelium". Acta Physiologica. 219 (1): 138–151. doi:10.1111/apha.12644. PMID 26680745. S2CID 312517.
- ^ Blumenberg A, Benabbas R, Sinert R, Jeng A, Wiener SW (April 2020). "Do Patients Die with or from Metformin-Associated Lactic Acidosis (MALA)? Systematic Review and Meta-analysis of pH and Lactate as Predictors of Mortality in MALA". Journal of Medical Toxicology. 16 (2): 222–229. doi:10.1007/s13181-019-00755-6. PMC 7099117. PMID 31907741.
- ^ Lipska KJ, Bailey CJ, Inzucchi SE (June 2011). "Use of metformin in the setting of mild-to-moderate renal insufficiency". Diabetes Care. 34 (6): 1431–7. doi:10.2337/dc10-2361. PMC 3114336. PMID 21617112.
- ^ a b Coll, AP; Chen, M; Taskar, P; Rimmington, D; Patel, S; Tadross, JA; Cimino, I; Yang, M; Welsh, P; Virtue, S; Goldspink, DA; Miedzybrodzka, EL; Konopka, AR; Esponda, RR; Huang, JT; Tung, YCL; Rodriguez-Cuenca, S; Tomaz, RA; Harding, HP; Melvin, A; Yeo, GSH; Preiss, D; Vidal-Puig, A; Vallier, L; Nair, KS; Wareham, NJ; Ron, D; Gribble, FM; Reimann, F; Sattar, N; Savage, DB; Allan, BB; O'Rahilly, S (February 2020). "GDF15 mediates the effects of metformin on body weight and energy balance". Nature. 578 (7795): 444–448. doi:10.1038/s41586-019-1911-y. PMC 7234839. PMID 31875646.
- ^ Day, Emily A.; Ford, Rebecca J.; Smith, Brennan K.; Mohammadi-Shemirani, Pedrum; Morrow, Marisa R.; Gutgesell, Robert M.; Lu, Rachel; Raphenya, Amogelang R.; Kabiri, Mostafa; McArthur, Andrew G.; McInnes, Natalia; Hess, Sibylle; Paré, Guillaume; Gerstein, Hertzel C.; Steinberg, Gregory R. (December 2019). "Metformin-induced increases in GDF15 are important for suppressing appetite and promoting weight loss". Nature Metabolism. 1 (12): 1202–1208. doi:10.1038/s42255-019-0146-4. PMID 32694673. S2CID 213199603.
- ^ a b Pappachan JM, Viswanath AK (January 2017). "Medical Management of Diabesity: Do We Have Realistic Targets?". Current Diabetes Reports. 17 (1): 4. doi:10.1007/s11892-017-0828-9. PMID 28101792. S2CID 10289148.
- ^ a b LaMoia, Traci E.; Butrico, Gina M.; Kalpage, Hasini A.; Goedeke, Leigh; Hubbard, Brandon T.; Vatner, Daniel F.; Gaspar, Rafael C.; Zhang, Xian-Man; Cline, Gary W.; Nakahara, Keita; Woo, Seungwan; Shimada, Atsuhiro; Hüttemann, Maik; Shulman, Gerald I. (1 March 2022). "Metformin, phenformin, and galegine inhibit complex IV activity and reduce glycerol-derived gluconeogenesis". Proceedings of the National Academy of Sciences. 119 (10): e2122287119. doi:10.1073/pnas.2122287119. PMC 8916010. PMID 35238637.
- ^ a b c Fischer J (2010). Analogue-based Drug Discovery II. John Wiley & Sons. p. 49. ISBN 978-3-527-63212-1. Archived from the original on 8 September 2017.
- ^ Stargrove MB, Treasure J, McKee DL (2008). Herb, nutrient, and drug interactions : clinical implications and therapeutic strategies. St. Louis, Mo.: Mosby/Elsevier. p. 217. ISBN 978-0-323-02964-3. Archived from the original on 8 September 2017.
- ^ World Health Organization (2019). World Health Organization model list of essential medicines: 21st list 2019. Geneva: World Health Organization. hdl:10665/325771. WHO/MVP/EMP/IAU/2019.06. License: CC BY-NC-SA 3.0 IGO.
- ^ "The Top 300 of 2019". ClinCalc. Retrieved 16 October 2021.
- ^ "Metformin - Drug Usage Statistics". ClinCalc. Retrieved 16 October 2021.
- ^ a b Lord JM, Flight IH, Norman RJ (October 2003). "Metformin in polycystic ovary syndrome: systematic review and meta-analysis". BMJ. 327 (7421): 951–3. doi:10.1136/bmj.327.7421.951. PMC 259161. PMID 14576245.
- ^ Bennett WL, Maruthur NM, Singh S, Segal JB, Wilson LM, Chatterjee R, et al. (May 2011). "Comparative effectiveness and safety of medications for type 2 diabetes: an update including new drugs and 2-drug combinations". Annals of Internal Medicine. 154 (9): 602–13. doi:10.7326/0003-4819-154-9-201105030-00336. PMC 3733115. PMID 21403054.
- ^ a b Inzucchi SE, Bergenstal RM, Buse JB, Diamant M, Ferrannini E, Nauck M, et al. (June 2012). "Management of hyperglycemia in type 2 diabetes: a patient-centered approach: position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD)". Diabetes Care. 35 (6): 1364–79. doi:10.2337/dc12-0413. PMC 3357214. PMID 22517736.
- ^ Qaseem A, Humphrey LL, Sweet DE, Starkey M, Shekelle P (February 2012). "Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians". Annals of Internal Medicine. 156 (3): 218–31. doi:10.7326/0003-4819-156-3-201202070-00011. PMID 22312141.
- ^ Jia Y, Lao Y, Zhu H, Li N, Leung SW (January 2019). "Is metformin still the most efficacious first-line oral hypoglycaemic drug in treating type 2 diabetes? A network meta-analysis of randomized controlled trials". Obesity Reviews. 20 (1): 1–12. doi:10.1111/obr.12753. PMID 30230172.
- ^ "Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). UK Prospective Diabetes Study (UKPDS) Group". Lancet. 352 (9131): 854–65. September 1998. doi:10.1016/S0140-6736(98)07037-8. PMID 9742977. S2CID 19208426.
- ^ Selvin E, Bolen S, Yeh HC, Wiley C, Wilson LM, Marinopoulos SS, et al. (October 2008). "Cardiovascular outcomes in trials of oral diabetes medications: a systematic review". Archives of Internal Medicine. 168 (19): 2070–80. doi:10.1001/archinte.168.19.2070. PMC 2765722. PMID 18955635.
- ^ Boussageon R, Supper I, Bejan-Angoulvant T, Kellou N, Cucherat M, Boissel JP, et al. (2012). "Reappraisal of metformin efficacy in the treatment of type 2 diabetes: a meta-analysis of randomised controlled trials". PLOS Medicine. 9 (4): e1001204. doi:10.1371/journal.pmed.1001204. PMC 3323508. PMID 22509138.
- ^ Crowley MJ, Diamantidis CJ, McDuffie JR, Cameron CB, Stanifer JW, Mock CK, et al. (February 2017). "Clinical Outcomes of Metformin Use in Populations With Chronic Kidney Disease, Congestive Heart Failure, or Chronic Liver Disease: A Systematic Review". Annals of Internal Medicine. 166 (3): 191–200. doi:10.7326/M16-1901. PMC 5293600. PMID 28055049.
- ^ Rydén L, Grant PJ, Anker SD, Berne C, Cosentino F, Danchin N, et al. (May 2014). "ESC guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD - summary". Diabetes & Vascular Disease Research. 11 (3): 133–73. doi:10.1177/1479164114525548. PMID 24800783.
- ^ Hemmingsen B, Schroll JB, Wetterslev J, Gluud C, Vaag A, Sonne DP, et al. (July 2014). "Sulfonylurea versus metformin monotherapy in patients with type 2 diabetes: a Cochrane systematic review and meta-analysis of randomized clinical trials and trial sequential analysis". CMAJ Open. 2 (3): E162-75. doi:10.9778/cmajo.20130073. PMC 4185978. PMID 25295236.
- ^ a b Johansen K (January 1999). "Efficacy of metformin in the treatment of NIDDM. Meta-analysis". Diabetes Care. 22 (1): 33–7. doi:10.2337/diacare.22.1.33. PMID 10333900.
- ^ Golay A (January 2008). "Metformin and body weight". International Journal of Obesity. 32 (1): 61–72. doi:10.1038/sj.ijo.0803695. PMID 17653063.
- ^ Mead E, Atkinson G, Richter B, Metzendorf MI, Baur L, Finer N, et al. (November 2016). "Drug interventions for the treatment of obesity in children and adolescents". The Cochrane Database of Systematic Reviews. 11: CD012436. doi:10.1002/14651858.CD012436. hdl:10149/620651. PMC 6472619. PMID 27899001.
- ^ a b c d Maharani U (2009). "Chapter 27: Diabetes Mellitus & Hypoglycemia". In Papadakis MA, McPhee SJ (eds.). Current Medical Diagnosis and Treatment 2010 (49th ed.). McGraw-Hill Medical. pp. 1092–93. ISBN 978-0-07-162444-2.
- ^ a b c Bolen S, Feldman L, Vassy J, Wilson L, Yeh HC, Marinopoulos S, et al. (September 2007). "Systematic review: comparative effectiveness and safety of oral medications for type 2 diabetes mellitus". Annals of Internal Medicine. 147 (6): 386–99. doi:10.7326/0003-4819-147-6-200709180-00178. PMID 17638715.
- ^ DiPiro JT, Talbert RL, Yee GC, Matzke GR, Wells BG, Posey LM (2005). Pharmacotherapy: a pathophysiologic approach. New York: McGraw-Hill. ISBN 978-0-07-141613-9.
- ^ "글루코파지 패키지 삽입"Princeton, NJ: Bristol-Myers Squibb Company; 2009.
- ^ a b Morley LC, Tang T, Yasmin E, Norman RJ, Balen AH (November 2017). "Insulin-sensitising drugs (metformin, rosiglitazone, pioglitazone, D-chiro-inositol) for women with polycystic ovary syndrome, oligo amenorrhoea and subfertility". The Cochrane Database of Systematic Reviews. 11 (2): CD003053. doi:10.1002/14651858.CD003053.pub6. PMC 6486196. PMID 29183107.
Our updated review suggests that metformin alone may be beneficial over placebo for live birth, although the evidence quality was low.
- ^ Ghazeeri GS, Nassar AH, Younes Z, Awwad JT (June 2012). "Pregnancy outcomes and the effect of metformin treatment in women with polycystic ovary syndrome: an overview". Acta Obstetricia et Gynecologica Scandinavica. 91 (6): 658–78. doi:10.1111/j.1600-0412.2012.01385.x. PMID 22375613. S2CID 41145972.
- ^ Kumar P, Khan K (May 2012). "Effects of metformin use in pregnant patients with polycystic ovary syndrome". Journal of Human Reproductive Sciences. 5 (2): 166–9. doi:10.4103/0974-1208.101012. PMC 3493830. PMID 23162354.
- ^ Tay CT, Joham AE, Hiam DS, Gadalla MA, Pundir J, Thangaratinam S, et al. (November 2018). "Pharmacological and surgical treatment of nonreproductive outcomes in polycystic ovary syndrome: An overview of systematic reviews". Clinical Endocrinology. 89 (5): 535–553. doi:10.1111/cen.13753. PMID 29846959.
- ^ a b c d e Tso LO, Costello MF, Albuquerque LE, Andriolo RB, Macedo CR (December 2020). "Metformin treatment before and during IVF or ICSI in women with polycystic ovary syndrome". The Cochrane Database of Systematic Reviews. 2020 (12): CD006105. doi:10.1002/14651858.CD006105.pub4. PMC 8171384. PMID 33347618.
- ^ Dodd JM, Grivell RM, Deussen AR, Hague WM (July 2018). "Metformin for women who are overweight or obese during pregnancy for improving maternal and infant outcomes". The Cochrane Database of Systematic Reviews. 2018 (7): CD010564. doi:10.1002/14651858.CD010564.pub2. PMC 6513233. PMID 30039871.
- ^ National Collaborating Centre for Women's and Children's Health (2004). Fertility: assessment and treatment for people with fertility problems (PDF). London: Royal College of Obstetricians and Gynaecologists. pp. 58–59. ISBN 978-1-900364-97-3. Archived (PDF) from the original on 11 July 2009.
- ^ Balen A (December 2008). "Metformin therapy for the management of infertility in women with polycystic ovary syndrome" (PDF). Scientific Advisory Committee Opinion Paper 13. Royal College of Obstetricians and Gynaecologists. Archived from the original (PDF) on 18 December 2009. Retrieved 13 December 2009.
- ^ The Thessaloniki ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group (March 2008). "Consensus on infertility treatment related to polycystic ovary syndrome". Human Reproduction. 23 (3): 462–77. doi:10.1093/humrep/dem426. PMID 18308833.
- ^ a b Diamanti-Kandarakis E, Economou F, Palimeri S, Christakou C (September 2010). "Metformin in polycystic ovary syndrome". Annals of the New York Academy of Sciences. 1205 (1): 192–8. Bibcode:2010NYASA1205..192D. doi:10.1111/j.1749-6632.2010.05679.x. PMID 20840272. S2CID 44203632.
- ^ Diamanti-Kandarakis E, Christakou CD, Kandaraki E, Economou FN (February 2010). "Metformin: an old medication of new fashion: evolving new molecular mechanisms and clinical implications in polycystic ovary syndrome". European Journal of Endocrinology. 162 (2): 193–212. doi:10.1530/EJE-09-0733. PMID 19841045.
- ^ Butalia S, Gutierrez L, Lodha A, Aitken E, Zakariasen A, Donovan L (January 2017). "Short- and long-term outcomes of metformin compared with insulin alone in pregnancy: a systematic review and meta-analysis". Diabetic Medicine. 34 (1): 27–36. doi:10.1111/dme.13150. PMID 27150509. S2CID 3418227.
- ^ Nicholson W, Bolen S, Witkop CT, Neale D, Wilson L, Bass E (January 2009). "Benefits and risks of oral diabetes agents compared with insulin in women with gestational diabetes: a systematic review". Obstetrics and Gynecology. 113 (1): 193–205. doi:10.1097/AOG.0b013e318190a459. PMID 19104375. S2CID 28115952.
- ^ Kitwitee P, Limwattananon S, Limwattananon C, Waleekachonlert O, Ratanachotpanich T, Phimphilai M, et al. (September 2015). "Metformin for the treatment of gestational diabetes: An updated meta-analysis". Diabetes Research and Clinical Practice. 109 (3): 521–32. doi:10.1016/j.diabres.2015.05.017. PMID 26117686.
- ^ a b Balsells M, García-Patterson A, Solà I, Roqué M, Gich I, Corcoy R (January 2015). "Glibenclamide, metformin, and insulin for the treatment of gestational diabetes: a systematic review and meta-analysis". BMJ (Systematic Review & Meta-Analysis). 350: h102. doi:10.1136/bmj.h102. PMC 4301599. PMID 25609400.
- ^ Alqudah A, McKinley MC, McNally R, Graham U, Watson CJ, Lyons TJ, McClements L (February 2018). "Risk of pre-eclampsia in women taking metformin: a systematic review and meta-analysis". Diabetic Medicine. 35 (2): 160–172. doi:10.1111/dme.13523. PMID 29044702. S2CID 40045912.
- ^ Sivalingam VN, Myers J, Nicholas S, Balen AH, Crosbie EJ (2014). "Metformin in reproductive health, pregnancy and gynaecological cancer: established and emerging indications". Human Reproduction Update. 20 (6): 853–68. doi:10.1093/humupd/dmu037. PMID 25013215.
- ^ Tarry-Adkins JL, Aiken CE, Ozanne SE (August 2019). "Neonatal, infant, and childhood growth following metformin versus insulin treatment for gestational diabetes: A systematic review and meta-analysis". PLOS Medicine. 16 (8): e1002848. doi:10.1371/journal.pmed.1002848. PMC 6684046. PMID 31386659.
- ^ Yerevanian A, Soukas AA (June 2019). "Metformin: Mechanisms in Human Obesity and Weight Loss". Current Obesity Reports. 8 (2): 156–164. doi:10.1007/s13679-019-00335-3. PMC 6520185. PMID 30874963.
- ^ Choi YJ (2015). "Efficacy of adjunctive treatments added to olanzapine or clozapine for weight control in patients with schizophrenia: a systematic review and meta-analysis". TheScientificWorldJournal. 2015: 970730. doi:10.1155/2015/970730. PMC 4310265. PMID 25664341.
- ^ Praharaj SK, Jana AK, Goyal N, Sinha VK (March 2011). "Metformin for olanzapine-induced weight gain: a systematic review and meta-analysis". British Journal of Clinical Pharmacology. 71 (3): 377–82. doi:10.1111/j.1365-2125.2010.03783.x. PMC 3045546. PMID 21284696.
- ^ Siskind DJ, Leung J, Russell AW, Wysoczanski D, Kisely S (2016). "Metformin for Clozapine Associated Obesity: A Systematic Review and Meta-Analysis". PLOS ONE. 11 (6): e0156208. Bibcode:2016PLoSO..1156208S. doi:10.1371/journal.pone.0156208. PMC 4909277. PMID 27304831.
- ^ Vella S, Buetow L, Royle P, Livingstone S, Colhoun HM, Petrie JR (May 2010). "The use of metformin in type 1 diabetes: a systematic review of efficacy". Diabetologia. 53 (5): 809–20. doi:10.1007/s00125-009-1636-9. PMID 20057994.
- ^ a b c "Metformin: medicine to treat type 2 diabetes". nhs.uk. 25 February 2019. Retrieved 15 October 2020.
- ^ a b c d "METFORMIN HYDROCHLORIDE". NICE. Retrieved 15 October 2020.
- ^ Weir J (1999년 3월 19일)Metformin 유도 젖산염 및 X선 조영제 관련 지침.왕립 방사선과 의사 대학.인터넷 아카이브를 통해 2007년 10월 26일 검색.
- ^ Thomsen HS, Morcos SK (August 2003). "Contrast media and the kidney: European Society of Urogenital Radiology (ESUR) guidelines". The British Journal of Radiology. 76 (908): 513–8. doi:10.1259/bjr/26964464. PMID 12893691.
- ^ Khurana R, Malik IS (January 2010). "Metformin: safety in cardiac patients". Heart. 96 (2): 99–102. doi:10.1136/hrt.2009.173773. PMID 19564648. S2CID 9746741.
- ^ Heaf J (June 2014). "Metformin in chronic kidney disease: time for a rethink". Peritoneal Dialysis International. 34 (4): 353–7. doi:10.3747/pdi.2013.00344. PMC 4079480. PMID 24711640.
- ^ a b Fujita Y, Inagaki N (January 2017). "Metformin: New Preparations and Nonglycemic Benefits". Current Diabetes Reports. 17 (1): 5. doi:10.1007/s11892-017-0829-8. PMID 28116648. S2CID 9277684.
- ^ Wulffelé MG, Kooy A, Lehert P, Bets D, Ogterop JC, Borger van der Burg B, et al. (November 2003). "Effects of short-term treatment with metformin on serum concentrations of homocysteine, folate and vitamin B12 in type 2 diabetes mellitus: a randomized, placebo-controlled trial". Journal of Internal Medicine. 254 (5): 455–63. doi:10.1046/j.1365-2796.2003.01213.x. PMID 14535967. S2CID 12507226.
- ^ Andrès E, Noel E, Goichot B (October 2002). "Metformin-associated vitamin B12 deficiency". Archives of Internal Medicine. 162 (19): 2251–2. doi:10.1001/archinte.162.19.2251-a. PMID 12390080.
- ^ Gilligan MA (February 2002). "Metformin and vitamin B12 deficiency". Archives of Internal Medicine. 162 (4): 484–5. doi:10.1001/archinte.162.4.484. PMID 11863489.
- ^ de Jager J, Kooy A, Lehert P, Wulffelé MG, van der Kolk J, Bets D, et al. (May 2010). "Long term treatment with metformin in patients with type 2 diabetes and risk of vitamin B-12 deficiency: randomised placebo controlled trial". BMJ. 340: c2181. doi:10.1136/bmj.c2181. PMC 2874129. PMID 20488910.
- ^ Ting RZ, Szeto CC, Chan MH, Ma KK, Chow KM (October 2006). "Risk factors of vitamin B(12) deficiency in patients receiving metformin". Archives of Internal Medicine. 166 (18): 1975–9. doi:10.1001/archinte.166.18.1975. PMID 17030830.
- ^ Nathan DM, Buse JB, Davidson MB, Ferrannini E, Holman RR, Sherwin R, Zinman B (January 2009). "Medical management of hyperglycaemia in type 2 diabetes mellitus: a consensus algorithm for the initiation and adjustment of therapy: a consensus statement from the American Diabetes Association and the European Association for the Study of Diabetes". Diabetologia. 52 (1): 17–30. doi:10.1007/s00125-008-1157-y. PMID 18941734.
- ^ Stang M, Wysowski DK, Butler-Jones D (June 1999). "Incidence of lactic acidosis in metformin users". Diabetes Care. 22 (6): 925–7. doi:10.2337/diacare.22.6.925. PMID 10372243.
- ^ Salpeter SR, Greyber E, Pasternak GA, Salpeter EE (November 2003). "Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus: systematic review and meta-analysis". Archives of Internal Medicine. 163 (21): 2594–602. doi:10.1001/archinte.163.21.2594. PMID 14638559.
- ^ Inzucchi SE, Lipska KJ, Mayo H, Bailey CJ, McGuire DK (2014). "Metformin in patients with type 2 diabetes and kidney disease: a systematic review". JAMA. 312 (24): 2668–75. doi:10.1001/jama.2014.15298. PMC 4427053. PMID 25536258.
- ^ "FDA Drug Safety Communication: FDA revises warnings regarding use of the diabetes medicine metformin in certain patients with reduced kidney function". U.S. Food and Drug Administration (FDA). 14 November 2017. Retrieved 21 December 2018.
- ^ a b Shu AD, Myers MG, Shoelson SE (2005). "Chapter 29: Pharmacology of the Endocrine Pancreas". In Golan ED, Tashjian AH, Armstrong EJ, Galanter JM, Armstrong AW, Arnaout RA, Rose HS (eds.). Principles of pharmacology: the pathophysiologic basis of drug therapy. Philadelphia: Lippincott, Williams & Wilkins. pp. 540–41. ISBN 978-0-7817-4678-6.
- ^ a b Kirpichnikov D, McFarlane SI, Sowers JR (July 2002). "Metformin: an update". Annals of Internal Medicine. 137 (1): 25–33. doi:10.7326/0003-4819-137-1-200207020-00009. PMID 12093242. S2CID 9140541.
- ^ Davis SN (2006). "Chapter 60: Insulin, Oral Hypoglycemic Agents, and the Pharmacology of the Endocrine Pancreas". In Brunton L, Lazo J, Parker K (eds.). Goodman & Gilman's The Pharmacological Basis of Therapeutics (11th ed.). New York: McGraw-Hill. ISBN 978-0-07-142280-2.
- ^ Teale KF, Devine A, Stewart H, Harper NJ (July 1998). "The management of metformin overdose". Anaesthesia. 53 (7): 698–701. doi:10.1046/j.1365-2044.1998.436-az0549.x. PMID 9771180. S2CID 45218798.
- ^ Forrester MB (July 2008). "Adult metformin ingestions reported to Texas poison control centers, 2000-2006". Human & Experimental Toxicology. 27 (7): 575–83. CiteSeerX 10.1.1.1031.9486. doi:10.1177/0960327108090589. PMID 18829734. S2CID 5413561.
- ^ Suchard JR, Grotsky TA (August 2008). "Fatal metformin overdose presenting with progressive hyperglycemia". The Western Journal of Emergency Medicine. 9 (3): 160–4. PMC 2672258. PMID 19561734.
- ^ a b Calello DP, Liu KD, Wiegand TJ, Roberts DM, Lavergne V, Gosselin S, et al. (August 2015). "Extracorporeal Treatment for Metformin Poisoning: Systematic Review and Recommendations From the Extracorporeal Treatments in Poisoning Workgroup". Critical Care Medicine. 43 (8): 1716–30. doi:10.1097/CCM.0000000000001002. PMID 25860205. S2CID 13861731.
- ^ Liu A, Coleman SP (November 2009). "Determination of metformin in human plasma using hydrophilic interaction liquid chromatography-tandem mass spectrometry". Journal of Chromatography. B, Analytical Technologies in the Biomedical and Life Sciences. 877 (29): 3695–700. doi:10.1016/j.jchromb.2009.09.020. PMID 19783231.
- ^ R. 바젤트, 인간 내 독성 약물 및 화학물질 처리, 제8판, 생물 의학 간행물, 포스터 시티, CA, 2008, 페이지 939–940.
- ^ Somogyi A, Stockley C, Keal J, Rolan P, Bochner F (May 1987). "Reduction of metformin renal tubular secretion by cimetidine in man". British Journal of Clinical Pharmacology. 23 (5): 545–51. doi:10.1111/j.1365-2125.1987.tb03090.x. PMC 1386190. PMID 3593625.
- ^ a b c d e f g h Bristol-Myers Squibb (27 August 2008). "Glucophage (metformin hydrochloride tablets) Label Information" (PDF). U.S. Food and Drug Administration (FDA). Archived (PDF) from the original on 22 September 2010. Retrieved 8 December 2009.
- ^ Jayasagar G, Krishna Kumar M, Chandrasekhar K, Madhusudan Rao C, Madhusudan Rao Y (2002). "Effect of cephalexin on the pharmacokinetics of metformin in healthy human volunteers". Drug Metabolism and Drug Interactions. 19 (1): 41–8. doi:10.1515/dmdi.2002.19.1.41. PMID 12222753. S2CID 26919498.
- ^ May M, Schindler C (April 2016). "Clinically and pharmacologically relevant interactions of antidiabetic drugs". Therapeutic Advances in Endocrinology and Metabolism. 7 (2): 69–83. doi:10.1177/2042018816638050. PMC 4821002. PMID 27092232.
- ^ Rena G, Pearson ER, Sakamoto K (September 2013). "Molecular mechanism of action of metformin: old or new insights?". Diabetologia. 56 (9): 1898–906. doi:10.1007/s00125-013-2991-0. PMC 3737434. PMID 23835523.
- ^ a b Burcelin R (May 2014). "The antidiabetic gutsy role of metformin uncovered?". Gut. 63 (5): 706–7. doi:10.1136/gutjnl-2013-305370. PMID 23840042. S2CID 42142919.
- ^ Madiraju AK, Erion DM, Rahimi Y, Zhang XM, Braddock DT, Albright RA, et al. (June 2014). "Metformin suppresses gluconeogenesis by inhibiting mitochondrial glycerophosphate dehydrogenase". Nature. 510 (7506): 542–6. Bibcode:2014Natur.510..542M. doi:10.1038/nature13270. PMC 4074244. PMID 24847880.
- ^ Vázquez-Borrego, Mari C.; Fuentes-Fayos, Antonio C.; Gahete, Manuel D.; Castaño, Justo P.; Kineman, Rhonda D.; Luque, Raúl M. (2018). "The Pituitary Gland is a Novel Major Site of Action of Metformin in Non-Human Primates: a Potential Path to Expand and Integrate Its Metabolic Actions". Cellular Physiology and Biochemistry. 49 (4): 1444–1459. doi:10.1159/000493448. PMID 30205369.
- ^ Hundal RS, Krssak M, Dufour S, Laurent D, Lebon V, Chandramouli V, et al. (December 2000). "Mechanism by which metformin reduces glucose production in type 2 diabetes". Diabetes. 49 (12): 2063–9. doi:10.2337/diabetes.49.12.2063. PMC 2995498. PMID 11118008.
- ^ Zhou G, Myers R, Li Y, Chen Y, Shen X, Fenyk-Melody J, et al. (October 2001). "Role of AMP-activated protein kinase in mechanism of metformin action". The Journal of Clinical Investigation. 108 (8): 1167–74. doi:10.1172/JCI13505. PMC 209533. PMID 11602624.
- ^ Towler MC, Hardie DG (February 2007). "AMP-activated protein kinase in metabolic control and insulin signaling". Circulation Research. 100 (3): 328–41. doi:10.1161/01.RES.0000256090.42690.05. PMID 17307971.
- ^ Kim YD, Park KG, Lee YS, Park YY, Kim DK, Nedumaran B, et al. (February 2008). "Metformin inhibits hepatic gluconeogenesis through AMP-activated protein kinase-dependent regulation of the orphan nuclear receptor SHP". Diabetes. 57 (2): 306–14. doi:10.2337/db07-0381. PMID 17909097.
- ^ Zhang L, He H, Balschi JA (July 2007). "Metformin and phenformin activate AMP-activated protein kinase in the heart by increasing cytosolic AMP concentration". American Journal of Physiology. Heart and Circulatory Physiology. 293 (1): H457-66. doi:10.1152/ajpheart.00002.2007. PMID 17369473.
- ^ Miller RA, Chu Q, Xie J, Foretz M, Viollet B, Birnbaum MJ (February 2013). "Biguanides suppress hepatic glucagon signalling by decreasing production of cyclic AMP". Nature. 494 (7436): 256–60. Bibcode:2013Natur.494..256M. doi:10.1038/nature11808. PMC 3573218. PMID 23292513.
- ^ Collier CA, Bruce CR, Smith AC, Lopaschuk G, Dyck DJ (July 2006). "Metformin counters the insulin-induced suppression of fatty acid oxidation and stimulation of triacylglycerol storage in rodent skeletal muscle". American Journal of Physiology. Endocrinology and Metabolism. 291 (1): E182-9. doi:10.1152/ajpendo.00272.2005. PMID 16478780.
- ^ Bailey CJ, Turner RC (February 1996). "Metformin". The New England Journal of Medicine. 334 (9): 574–9. doi:10.1056/NEJM199602293340906. PMID 8569826.
- ^ Fantus IG, Brosseau R (October 1986). "Mechanism of action of metformin: insulin receptor and postreceptor effects in vitro and in vivo". The Journal of Clinical Endocrinology and Metabolism. 63 (4): 898–905. doi:10.1210/jcem-63-4-898. PMID 3745404.
- ^ Musi N, Hirshman MF, Nygren J, Svanfeldt M, Bavenholm P, Rooyackers O, et al. (July 2002). "Metformin increases AMP-activated protein kinase activity in skeletal muscle of subjects with type 2 diabetes". Diabetes. 51 (7): 2074–81. doi:10.2337/diabetes.51.7.2074. PMID 12086935.
- ^ a b Nikolakis G, Kyrgidis A, Zouboulis CC (August 2019). "Is There a Role for Antiandrogen Therapy for Hidradenitis Suppurativa? A Systematic Review of Published Data". American Journal of Clinical Dermatology. 20 (4): 503–513. doi:10.1007/s40257-019-00442-w. PMID 31073704. S2CID 149443722.
- ^ Luque-Ramírez M, Nattero-Chávez L, Ortiz Flores AE, Escobar-Morreale HF (March 2018). "Combined oral contraceptives and/or antiandrogens versus insulin sensitizers for polycystic ovary syndrome: a systematic review and meta-analysis". Human Reproduction Update. 24 (2): 225–241. doi:10.1093/humupd/dmx039. PMID 29293982.
- ^ Weersma RK, Zhernakova A, Fu J (August 2020). "Interaction between drugs and the gut microbiome". Gut. 69 (8): 1510–1519. doi:10.1136/gutjnl-2019-320204. PMC 7398478. PMID 32409589.
- ^ MacNeil LT, Schertzer JD, Steinberg GR (January 2020). "Bacteria transmit metformin-associated lifespan extension". Nature Reviews. Endocrinology. 16 (1): 9–10. doi:10.1038/s41574-019-0278-3. PMID 31645681. S2CID 204836737.
- ^ Jones GR, Molloy MP (June 2020). "Metformin, Microbiome and Protection Against Colorectal Cancer". Digestive Diseases and Sciences. 66 (5): 1409–1414. doi:10.1007/s10620-020-06390-4. PMID 32533543. S2CID 219607625.
- ^ a b Heller JB (2007). "Metformin overdose in dogs and cats" (PDF). Veterinary Medicine (April): 231–33. Archived from the original (PDF) on 23 October 2007.
- ^ Rosilio C, Ben-Sahra I, Bost F, Peyron JF (May 2014). "Metformin: a metabolic disruptor and anti-diabetic drug to target human leukemia". Cancer Letters. 346 (2): 188–96. doi:10.1016/j.canlet.2014.01.006. PMID 24462823.
- ^ a b Pryor R, Cabreiro F (November 2015). "Repurposing metformin: an old drug with new tricks in its binding pockets". The Biochemical Journal. 471 (3): 307–22. doi:10.1042/bj20150497. PMC 4613459. PMID 26475449.
- ^ Graham GG, Punt J, Arora M, Day RO, Doogue MP, Duong JK, et al. (February 2011). "Clinical pharmacokinetics of metformin". Clinical Pharmacokinetics. 50 (2): 81–98. doi:10.2165/11534750-000000000-00000. PMID 21241070. S2CID 1440441.
- ^ a b Robert F, Fendri S, Hary L, Lacroix C, Andréjak M, Lalau JD (June 2003). "Kinetics of plasma and erythrocyte metformin after acute administration in healthy subjects". Diabetes & Metabolism. 29 (3): 279–83. doi:10.1016/s1262-3636(07)70037-x. PMID 12909816.
- ^ LaMoia TE, Shulman GI (January 2021). "Cellular and Molecular Mechanisms of Metformin Action". Endocrine Reviews. 42 (1): 77–96. doi:10.1210/endrev/bnaa023. PMC 7846086. PMID 32897388.
- ^ Tilley J, Grimsby J, Erickson S, Berthel S (2010). "Diabetes Drugs: Present and Emerging". Burger's Medicinal Chemistry and Drug Discovery. pp. 1–38. doi:10.1002/0471266949.bmc198. ISBN 978-0471266945.
- ^ a b Werner E, Bell J (1922). "The preparation of methylguanidine, and of ββ-dimethylguanidine by the interaction of dicyandiamide, and methylammonium and dimethylammonium chlorides respectively". J. Chem. Soc., Trans. 121: 1790–95. doi:10.1039/CT9222101790.
- ^ Shapiro SL, Parrino VA, Freedman L (1959). "Hypoglycemic Agents. I Chemical Properties of β-Phenethylbiguanide. A New Hypoglycemic Agent". J Am Chem Soc. 81 (9): 2220–25. doi:10.1021/ja01518a052.
- ^ "Procédé de préparation de chlorhydrate de diméthylbiguanide". Patent FR 2322860 (in French). 1975.
- ^ Pharmaceutical Manufacturing Encyclopedia (Sittig's Pharmaceutical Manufacturing Encyclopedia). Vol. 3 (3rd ed.). Norwich, NY: William Andrew. 2007. p. 2208. ISBN 978-0-8155-1526-5.
- ^ Lam TG, Jeong YS, Kim SA, Ahn SG (March 2018). "New metformin derivative HL156A prevents oral cancer progression by inhibiting the insulin-like growth factor/AKT/mammalian target of rapamycin pathways". Cancer Science. 109 (3): 699–709. doi:10.1111/cas.13482. PMC 5834796. PMID 29285837.
- ^ Tsogbadrakh B, Ju KD, Lee J, Han M, Koh J, Yu Y, et al. (2018). "HL156A, a novel pharmacological agent with potent adenosine-monophosphate-activated protein kinase (AMPK) activator activity ameliorates renal fibrosis in a rat unilateral ureteral obstruction model". PLOS ONE. 13 (8): e0201692. Bibcode:2018PLoSO..1301692T. doi:10.1371/journal.pone.0201692. PMC 6116936. PMID 30161162.
- ^ Jeong YS, Lam TG, Jeong S, Ahn SG (August 2020). "Metformin Derivative HL156A Reverses Multidrug Resistance by Inhibiting HOXC6/ERK1/2 Signaling in Multidrug-Resistant Human Cancer Cells". Pharmaceuticals. 13 (9): 218. doi:10.3390/ph13090218. PMC 7560051. PMID 32872293.
- ^ Kim, Soo-A; Lam, T. G.; Yook, J. I.; Ahn, S. G. (16 September 2018). "Antioxidant modifications induced by the new metformin derivative HL156A regulate metabolic reprogramming in SAMP1/Kl (-/-) mice". Aging. 10 (9): 2338–2355. doi:10.18632/aging.101549. PMC 6188477. PMID 30222592.
- ^ Choi J, Lee JH, Koh I, Shim JK, Park J, Jeon JY, et al. (October 2016). "Inhibiting stemness and invasive properties of glioblastoma tumorsphere by combined treatment with temozolomide and a newly designed biguanide (HL156A)". Oncotarget. 7 (40): 65643–65659. doi:10.18632/oncotarget.11595. PMC 5323181. PMID 27582539.
- ^ Ju KD, Kim HJ, Tsogbadrakh B, Lee J, Ryu H, Cho EJ, et al. (March 2016). "HL156A, a novel AMP-activated protein kinase activator, is protective against peritoneal fibrosis in an in vivo and in vitro model of peritoneal fibrosis". American Journal of Physiology. Renal Physiology. 310 (5): F342-50. doi:10.1152/ajprenal.00204.2015. PMID 26661649.
- ^ a b Witters LA (October 2001). "The blooming of the French lilac". The Journal of Clinical Investigation. 108 (8): 1105–7. doi:10.1172/JCI14178. PMC 209536. PMID 11602616.
- ^ 화학적 추상체, v.23, 42772(1929) 참조
- ^ a b Campbell IW, ed. (September 2007). "Metformin – life begins at 50: A symposium held on the occasion of the 43rd Annual Meeting of the European Association for the Study of Diabetes, Amsterdam, The Netherlands, September 2007". The British Journal of Diabetes & Vascular Disease. 7 (5): 247–52. doi:10.1177/14746514070070051001.
- ^ Dawes GS, Mott JC (March 1950). "Circulatory and respiratory reflexes caused by aromatic guanidines". British Journal of Pharmacology and Chemotherapy. 5 (1): 65–76. doi:10.1111/j.1476-5381.1950.tb00578.x. PMC 1509951. PMID 15405470.
- ^ 에우세비오 Y에 대해서.가르시아, 다음 내용 참조:
- ^ 화학적 추상체, v.45, 24828 (1951)에서 인용함
- ^ Janusz Supniewski,:Wołkow PP, 코르 부트 R(2006년 4월)를 참조하십시오."약리학은 야기 에우워 대학교 Kracow에서, 지구 과학, 심혈관 연구에 역사의 400년을 통해 기부의 짧은 검토"(PDF).저널 생리학과 약리학의.57Suppl 1:119–36.PMID 16766803.10월 24일 2009년에 있는 원본(PDF)에서 Archived.222009년 12월 Retrieved.
- ^ 화학적 추상체, v. 52, 22272(1958) 참조
- ^ 화학적 추상체, v.49, 74699(1955)에서 인용
- ^ a b c Bailey CJ, Day C (2004). "Metformin: its botanical background". Practical Diabetes International. 21 (3): 115–17. doi:10.1002/pdi.606. Archived from the original on 17 December 2012.
- ^ Hadden DR (October 2005). "Goat's rue - French lilac - Italian fitch - Spanish sainfoin: gallega officinalis and metformin: the Edinburgh connection" (PDF). The Journal of the Royal College of Physicians of Edinburgh. 35 (3): 258–60. PMID 16402501.
- ^ Lucis OJ (January 1983). "The status of metformin in Canada". Canadian Medical Association Journal. 128 (1): 24–6. PMC 1874707. PMID 6847752.
- ^ "FDA Approves New Diabetes Drug" (Press release). U.S. Food and Drug Administration (FDA). 30 December 1994. Archived from the original on 29 September 2007. Retrieved 6 January 2007.
- ^ "Drug Approval Package: Glucophage (metformin)" (PDF). U.S. Food and Drug Administration (FDA). Archived (PDF) from the original on 5 February 2020. Retrieved 8 January 2007.
- ^ Posselt M, Jaeger A, Schaper JL, Radke M, Benskin JP (December 2018). "Determination of polar organic micropollutants in surface and pore water by high-resolution sampling-direct injection-ultra high performance liquid chromatography-tandem mass spectrometry". Environmental Science. Processes & Impacts. 20 (12): 1716–1727. doi:10.1039/C8EM00390D. PMID 30350841.
- ^ a b Christofides EA (July 2019). "Practical Insights Into Improving Adherence to Metformin Therapy in Patients With Type 2 Diabetes". Clinical Diabetes. 37 (3): 234–241. doi:10.2337/cd18-0063. PMC 6640881. PMID 31371854.
- ^ a b Kaushik D, Karnes RJ, Eisenberg MS, Rangel LJ, Carlson RE, Bergstralh EJ (January 2014). "Effect of metformin on prostate cancer outcomes after radical prostatectomy". Urologic Oncology. 32 (1): 43.e1–7. doi:10.1016/j.urolonc.2013.05.005. PMC 4006350. PMID 23810664.
Metformin use at time of RP was extracted from the Mayo Clinic electronic medical record (EMR) by searching in the 3 months prior to the RP for the terms- metformin, Glucophage®, Glumetza®, Riomet®, Fortamet®, Obimet®, Gluformin®, Dianben®, Diabex®, Diaformin® or Metsol®.
- ^ a b c "Metformin". Drugs.com. Retrieved 17 July 2020.
- ^ Bailey CJ, Day C (June 2009). "Fixed-dose single tablet antidiabetic combinations". Diabetes, Obesity & Metabolism. 11 (6): 527–33. doi:10.1111/j.1463-1326.2008.00993.x. PMID 19175373. S2CID 6569131.
- ^ Sheehan MT (July 2003). "Current therapeutic options in type 2 diabetes mellitus: a practical approach". Clinical Medicine & Research. 1 (3): 189–200. doi:10.3121/cmr.1.3.189. PMC 1069045. PMID 15931309.
- ^ "FDA Approves GlaxoSmithKline's Avandamet (rosiglitazone maleate and metformin HCl), The Latest Advancement in the Treatment of Type 2 Diabetes" (Press release). GlaxoSmithKline. 12 October 2002. Archived from the original on 21 January 2007. Retrieved 27 December 2006.
- ^ "Drugs@FDA: FDA-Approved Drugs". www.accessdata.fda.gov. Retrieved 21 July 2020.
- ^ "2009 Top 200 branded drugs by total prescriptions" (PDF). Archived from the original (PDF) on 14 July 2011. (96.5KB).약물 주제(2010년 6월 17일)2010년 9월 2일 검색됨
- ^ "Questions and Answers about the Seizure of Paxil CR and Avandamet" (Press release). U.S. Food and Drug Administration. 4 March 2005. Archived from the original on 14 October 2007. Retrieved 27 December 2006.
- ^ "Teva Pharm announces settlement of generic Avandia, Avandamet, and Avandaryl litigation with GlaxoSmithKline" (Press release). Reuters. 27 September 2007. Retrieved 17 February 2009.
- ^ Nissen SE, Wolski K (June 2007). "Effect of rosiglitazone on the risk of myocardial infarction and death from cardiovascular causes". The New England Journal of Medicine. 356 (24): 2457–71. doi:10.1056/NEJMoa072761. PMID 17517853.
- ^ "European Medicines Agency recommends suspension of Avandia, Avandamet and Avaglim". News and Events. European Medicines Agency. 17 September 2018. Archived from the original on 24 September 2015.
- ^ "Call to 'suspend' diabetes drug". BBC News. 23 September 2010. Archived from the original on 24 September 2010.
- ^ "Drugs banned in India". Central Drugs Standard Control Organization, Dte.GHS, Ministry of Health and Family Welfare, Government of India. Archived from the original on 21 February 2015. Retrieved 17 September 2013.
- ^ "Diabetes drug withdrawn". Stuff.co.nz. NZPA. 17 February 2011. Archived from the original on 13 October 2013. Retrieved 5 November 2011.
- ^ Harris G (19 February 2010). "Controversial Diabetes Drug Harms Heart, U.S. Concludes". The New York Times. Archived from the original on 19 March 2017.
- ^ "Most Popular E-mail Newsletter". USA Today. 24 May 2011.[영구적 데드링크]
- ^ "Glaxo's Avandia Cleared From Sales Restrictions by FDA". Bloomberg. Archived from the original on 9 November 2014.
- ^ "FDA requires removal of certain restrictions on the diabetes drug Avandia". U.S. Food and Drug Administration (FDA) (Press release). 25 November 2013. Archived from the original on 4 May 2015.
- ^ "US agency reverses stance on controversial diabetes drug". Archived from the original on 11 December 2015.
- ^ "Glubrava EPAR". European Medicines Agency (EMA). Retrieved 31 March 2020.
- ^ "Competact EPAR". European Medicines Agency (EMA). Retrieved 31 March 2020.
- ^ "Pioglitazone (marketed as Actos, Actoplus Met, Duetact, and Oseni) Information". U.S. Food and Drug Administration (FDA). 11 January 2017. Retrieved 31 March 2020.
- ^ "FDA Drug Safety Communication: FDA revises warnings regarding use of the diabetes medicine metformin in certain patients with reduced kidney function". U.S. Food and Drug Administration (FDA). 3 April 2013. Retrieved 31 March 2020.
- ^ "FDA Drug Safety Communication: Updated FDA review concludes that use of type 2 diabetes medicine pioglitazone may be linked to an increased risk of bladder cancer". U.S. Food and Drug Administration (FDA). 4 August 2011. Retrieved 31 March 2020.
- ^ "Janumet- sitagliptin and metformin hydrochloride tablet, film coated". DailyMed. 12 August 2019. Retrieved 15 May 2020.
- ^ "Janumet EPAR". European Medicines Agency (EMA). Retrieved 15 May 2020.
- ^ "Kombiglyze XR- saxagliptin and metformin hydrochloride tablet, film coated, extended release". DailyMed. 24 October 2019. Retrieved 15 May 2020.
- ^ "Komboglyze EPAR". European Medicines Agency (EMA). Retrieved 15 May 2020.
- ^ "Kazano- alogliptin and metformin hydrochloride tablet, film coated". DailyMed. 14 June 2019. Retrieved 15 May 2020.
- ^ "Vipdomet EPAR". European Medicines Agency (EMA). Retrieved 15 May 2020.
- ^ "Jentadueto EPAR". European Medicines Agency (EMA). 17 September 2018. Retrieved 31 March 2020.
- ^ "Jentadueto- linagliptin and metformin hydrochloride tablet, film coated". DailyMed. 18 July 2019. Retrieved 31 March 2020.
- ^ "Jentadueto XR- linagliptin and metformin hydrochloride tablet, film coated, extended release". DailyMed. Retrieved 4 October 2021.
- ^ "Linagliptin and Metformin Hydrochloride: FDA-Approved Drugs". U.S. Food and Drug Administration (FDA). Retrieved 24 September 2021.
- ^ a b Grant JS, Graven LJ (September 2016). "Progressing From Metformin to Sulfonylureas or Meglitinides". Workplace Health & Safety. 64 (9): 433–9. doi:10.1177/2165079916644263. PMID 27621259.
- ^ "The Use of Medicines in the United States: Review of 2010" (PDF). Archived (PDF) from the original on 22 April 2011. (1.79MB).IMS 의료 정보 연구소(2011년 4월)2011년 4월 28일 회수
- ^ "Drug Approval Package: PrandiMet (repaglinide/metformin HCI fixed-dose combination) NDA 22386". www.accessdata.fda.gov. Retrieved 21 July 2020.
- ^ "Drugs@FDA: FDA-Approved Drugs". www.accessdata.fda.gov. Retrieved 21 July 2020.
- ^ "Drugs@FDA: FDA-Approved Drugs". www.accessdata.fda.gov. Retrieved 21 July 2020.
- ^ Panikar V, Chandalia HB, Joshi SR, Fafadia A, Santvana C (November 2003). "Beneficial effects of triple drug combination of pioglitazone with glibenclamide and metformin in type 2 diabetes mellitus patients on insulin therapy". The Journal of the Association of Physicians of India. 51: 1061–4. PMID 15260389.
- ^ "Statement from Janet Woodcock, M.D., director of FDA's Center for Drug Evaluation and Research, on impurities found in diabetes drugs outside the U.S." U.S. Food and Drug Administration (FDA). 5 December 2019. Retrieved 4 February 2020.
 이 글은 공개 도메인에 있는 이 출처의 텍스트를 통합한다..
이 글은 공개 도메인에 있는 이 출처의 텍스트를 통합한다.. - ^ "Recalls and safety alerts". Health Canada evaluating NDMA in metformin drugs. 5 December 2019. Retrieved 4 February 2020.
- ^ "Laboratory Tests - Metformin". U.S. Food and Drug Administration (FDA). 3 February 2020. Retrieved 4 February 2020.
- ^ "FDA Updates and Press Announcements on NDMA in Metformin". U.S. Food and Drug Administration (FDA). 4 February 2020. Retrieved 4 February 2020.
- ^ "APO-Metformin (2020-02-04)". Health Canada. 4 February 2020. Retrieved 2 June 2020.
- ^ "Ranbaxy Metformin Product Recall (2020-02-26)". Health Canada. 26 February 2020. Retrieved 2 June 2020.
- ^ "Jamp-Metformin Product Recall (2020-03-10)". Health Canada. 10 March 2020. Retrieved 2 June 2020.
- ^ "FDA Alerts Patients and Health Care Professionals to Nitrosamine Impurity Findings in Certain Metformin Extended-Release Products" (Press release). U.S. Food and Drug Administration (FDA). 28 May 2020. Retrieved 2 June 2020.
- ^ "Questions and Answers: NDMA impurities in metformin products". U.S. Food and Drug Administration (FDA). 28 May 2020. Retrieved 5 June 2020.
- ^ "Amneal Pharmaceuticals LLC Issues Voluntary Nationwide Recall of Metformin Hydrochloride Extended Release Tablets, USP, 500 mg and 750 mg, Due to Detection of N-Nitrosodimethylamine (NDMA) Impurity". U.S. Food and Drug Administration (FDA). 29 May 2020. Retrieved 2 June 2020.
- ^ "Apotex Corp. Issues Voluntary Nationwide Recall of Metformin Hydrochloride Extended-Release Tablets 500mg Due to the Detection of N-nitrosodimethylamine (NDMA)". U.S. Food and Drug Administration (FDA). 27 May 2020. Retrieved 2 June 2020.
- ^ "Teva Pharmaceuticals USA, Inc. Initiates Voluntary Nationwide Recall of Metformin Hydrochloride Extended-Release Tablets USP 500 mg and 750 mg Due to Detection of N-Nitrosodimethylamine (NDMA)". U.S. Food and Drug Administration (FDA). 2 June 2020. Retrieved 5 June 2020.
- ^ "Marksans Pharma Limited Issues Voluntary Nationwide Recall of Metformin Hydrochloride Extended-Release Tablets, USP 500mg, Due to the Detection of N-Nitrosodimethylamine (NDMA)". U.S. Food and Drug Administration (FDA). 2 June 2020. Retrieved 5 June 2020.
- ^ Cavazzoni P (28 May 2020). "Re: Docket No. FDA-2020-P-0978" (PDF). U.S. Food and Drug Administration (FDA). Retrieved 2 June 2020.
- ^ a b c "Laboratory Tests - Metformin". U.S. Food and Drug Administration (FDA). 5 June 2020. Retrieved 5 June 2020.
 이 글은 공개 도메인에 있는 이 출처의 텍스트를 통합한다..
이 글은 공개 도메인에 있는 이 출처의 텍스트를 통합한다.. - ^ Lupin Pharmaceuticals Inc. "Lupin Pharmaceuticals, Inc. Issues Voluntarily Nationwide Recall of Metformin Hydrochloride Extended-Release Tablets, 500mg and 1000mg Due to the Detection of N-Nitrosodimethylamine (NDMA) Impurity". www.prnewswire.com. Retrieved 9 July 2020.
- ^ "Bayshore Pharmaceuticals, LLC Issues Voluntary Nationwide Recall of Metformin Hydrochloride Extended-Release Tablets USP, 500 mg and 750 mg Due to the Detection of N-Nitrosodimethylamine (NDMA) Impurity". U.S. Food and Drug Administration (FDA). 19 August 2020. Retrieved 25 August 2020.
- ^ Jalali M, Rahimlou M, Mahmoodi M, Moosavian SP, Symonds ME, Jalali R, et al. (September 2020). "The effects of metformin administration on liver enzymes and body composition in non-diabetic patients with non-alcoholic fatty liver disease and/or non-alcoholic steatohepatitis: An up-to date systematic review and meta-analysis of randomized controlled trials". Pharmacological Research. 159: 104799. doi:10.1016/j.phrs.2020.104799. PMID 32278041. S2CID 215741792.
- ^ Blazina I, Selph S (November 2019). "Diabetes drugs for nonalcoholic fatty liver disease: a systematic review". Systematic Reviews. 8 (1): 295. doi:10.1186/s13643-019-1200-8. PMC 6884753. PMID 31783920.
- ^ Leoni S, Tovoli F, Napoli L, Serio I, Ferri S, Bolondi L (August 2018). "Current guidelines for the management of non-alcoholic fatty liver disease: A systematic review with comparative analysis". World Journal of Gastroenterology. 24 (30): 3361–3373. doi:10.3748/wjg.v24.i30.3361. PMC 6092580. PMID 30122876.
- ^ Ibáñez L, Ong K, Valls C, Marcos MV, Dunger DB, de Zegher F (August 2006). "Metformin treatment to prevent early puberty in girls with precocious pubarche". The Journal of Clinical Endocrinology and Metabolism. 91 (8): 2888–91. doi:10.1210/jc.2006-0336. PMID 16684823.
- ^ Ibáñez L, López-Bermejo A, Díaz M, Marcos MV, de Zegher F (August 2011). "Early metformin therapy (age 8-12 years) in girls with precocious pubarche to reduce hirsutism, androgen excess, and oligomenorrhea in adolescence". The Journal of Clinical Endocrinology and Metabolism. 96 (8): E1262-7. doi:10.1210/jc.2011-0555. PMID 21632811.
- ^ Ibáñez L, Díaz R, López-Bermejo A, Marcos MV (March 2009). "Clinical spectrum of premature pubarche: links to metabolic syndrome and ovarian hyperandrogenism". Reviews in Endocrine & Metabolic Disorders. 10 (1): 63–76. doi:10.1007/s11154-008-9096-y. PMID 18726694. S2CID 9129907.
- ^ Ben Sahra I, Le Marchand-Brustel Y, Tanti JF, Bost F (May 2010). "Metformin in cancer therapy: a new perspective for an old antidiabetic drug?". Molecular Cancer Therapeutics. 9 (5): 1092–9. doi:10.1158/1535-7163.MCT-09-1186. PMID 20442309.
- ^ Malek M, Aghili R, Emami Z, Khamseh ME (September 2013). "Risk of cancer in diabetes: the effect of metformin". ISRN Endocrinology. 2013: 636927. doi:10.1155/2013/636927. PMC 3800579. PMID 24224094.
- ^ a b Campbell JM, Bellman SM, Stephenson MD, Lisy K (November 2017). "Metformin reduces all-cause mortality and diseases of ageing independent of its effect on diabetes control: A systematic review and meta-analysis". Ageing Research Reviews. 40: 31–44. doi:10.1016/j.arr.2017.08.003. PMID 28802803. S2CID 20334490.
- ^ Soukas, Alexander A.; Hao, Haibin; Wu, Lianfeng (October 2019). "Metformin as Anti-Aging Therapy: Is It for Everyone?". Trends in Endocrinology and Metabolism. 30 (10): 745–755. doi:10.1016/j.tem.2019.07.015. ISSN 1879-3061. PMC 6779524. PMID 31405774.
- ^ Novelle, Marta G.; Ali, Ahmed; Diéguez, Carlos; Bernier, Michel; de Cabo, Rafael (March 2016). "Metformin: A Hopeful Promise in Aging Research". Cold Spring Harbor Perspectives in Medicine. 6 (3): a025932. doi:10.1101/cshperspect.a025932. ISSN 2157-1422. PMC 4772077. PMID 26931809.
- ^ Gantois I, Popic J, Khoutorsky A, Sonenberg N (January 2019). "Metformin for Treatment of Fragile X Syndrome and Other Neurological Disorders". Annual Review of Medicine. 70: 167–181. doi:10.1146/annurev-med-081117-041238. PMID 30365357. S2CID 53093694.
- ^ Barzilai N, Crandall JP, Kritchevsky SB, Espeland MA (June 2016). "Metformin as a Tool to Target Aging". Cell Metabolism. 23 (6): 1060–1065. doi:10.1016/j.cmet.2016.05.011. PMC 5943638. PMID 27304507.
추가 읽기
- Markowicz-Piasecka M, Huttunen KM, Mateusiak L, Mikiciuk-Olasik E, Sikora J (2017). "Is Metformin a Perfect Drug? Updates in Pharmacokinetics and Pharmacodynamics". Current Pharmaceutical Design. 23 (17): 2532–2550. doi:10.2174/1381612822666161201152941. PMID 27908266.
- McCreight LJ, Bailey CJ, Pearson ER (March 2016). "Metformin and the gastrointestinal tract". Diabetologia. 59 (3): 426–35. doi:10.1007/s00125-015-3844-9. PMC 4742508. PMID 26780750.
- Moin T, Schmittdiel JA, Flory JH, Yeh J, Karter AJ, Kruge LE, et al. (October 2018). "Review of Metformin Use for Type 2 Diabetes Prevention". American Journal of Preventive Medicine. 55 (4): 565–574. doi:10.1016/j.amepre.2018.04.038. PMC 6613947. PMID 30126667.
- Rena G, Hardie DG, Pearson ER (September 2017). "The mechanisms of action of metformin". Diabetologia. 60 (9): 1577–1585. doi:10.1007/s00125-017-4342-z. PMC 5552828. PMID 28776086.
- Sanchez-Rangel E, Inzucchi SE (September 2017). "Metformin: clinical use in type 2 diabetes". Diabetologia. 60 (9): 1586–1593. doi:10.1007/s00125-017-4336-x. PMID 28770321.
- Zhou J, Massey S, Story D, Li L (September 2018). "Metformin: An Old Drug with New Applications". International Journal of Molecular Sciences. 19 (10): 2863. doi:10.3390/ijms19102863. PMC 6213209. PMID 30241400.
- Zhou T, Xu X, Du M, Zhao T, Wang J (October 2018). "A preclinical overview of metformin for the treatment of type 2 diabetes". Biomedicine & Pharmacotherapy. 106: 1227–1235. doi:10.1016/j.biopha.2018.07.085. PMID 30119191. S2CID 52031602.
외부 링크
| 위키미디어 커먼즈에는 메트포민 관련 미디어가 있다. |
- "Metformin". Drug Information Portal. U.S. National Library of Medicine.
- "Metformin hydrochloride". Drug Information Portal. U.S. National Library of Medicine.