T세포
T cell| T림프구 | |
|---|---|
 인간 T세포의 전자 현미경 주사 | |
 | |
| 세부 사항 | |
| 시스템. | 면역 체계 |
| 식별자 | |
| 라틴어 | 림프구 T |
| 메쉬 | D013601 |
| TH | H2.00.04.1.02007 |
| FMA | 62870 |
| 미세해부술의 해부학적 용어 | |
T세포는 림프구의 한 종류이다.T 세포는 면역계의 중요한 백혈구 중 하나이며 적응 면역 반응에 중추적인 역할을 합니다.T세포는 세포 표면에 T세포 수용체(TCR)가 존재함으로써 다른 림프구와 구별될 수 있다.
T세포는 골수에서 발견되는 조혈모세포에서 [1]탄생한다.발달하는 T 세포는 발달하기 위해 흉선으로 이동한다.T세포는 [2]흉선에서 이름을 따왔다.흉선으로 이동한 후, 전구 세포는 몇 가지 다른 유형의 T 세포로 성숙합니다.T세포 분화는 흉선을 떠난 후에도 계속된다.특이하고 분화된 T세포 아형의 그룹은 면역 반응을 조절하고 형성하는데 있어 다양한 중요한 기능을 가지고 있다.
이러한 기능들 중 하나는 면역 매개 세포 사멸이고, 두 가지 주요 하위 유형: CD8+ "killer"와 CD4+ "helper" T 세포에 의해 수행됩니다. (이것들은 세포 표면 단백질 CD8 또는 CD4의 존재에 의해 명명됩니다.) CD8+ T 세포는 또한 "killer T 세포독성 세포"로 알려져 있고, 그들이 직접적으로 죽일 수 있다는 것을 의미합니다 –암세포도 마찬가지고요CD8+ T 세포는 또한 면역 반응을 일으킬 때 다른 종류의 세포를 모집하기 위해 사이토카인으로 알려진 작은 신호 단백질을 사용할 수 있다.T세포의 다른 집단인 CD4+ T세포는 "도움 세포"로 기능합니다.CD8+ 킬러T세포와 달리 CD4+ 도우미T세포는H 기억B세포와 세포독성T세포를 더욱 활성화시켜 더 큰 면역반응을 일으킨다.T세포에H 의해 조절되는 특정한 적응 면역 반응은 그들이 [3]분비하는 사이토카인의 유형에 따라 구별되는 그것의 아형에 따라 달라진다.
조절 T세포는 면역세포가 침입한 세포를 "자기"로부터 구분할 수 있는 중요한 내성 메커니즘을 제공하는 또 다른 T세포 집단이다.이것은 면역 세포들이 "자동 면역" 반응으로 알려진 자신의 세포에 대해 부적절하게 반응하는 것을 막는다.이러한 이유로, 이러한 조절 T 세포는 "억제자" T 세포라고도 불립니다.이 같은 조절 T세포는 종양세포의 인식과 면역반응을 막기 위해 암세포에 의해 결합될 수도 있다.
발전
원점, 조기 발달 및 흉선으로의 이동
모든 T세포는 골수에 있는 c-kitSca1++ 조혈줄기세포(HSC)에서 유래한다.경우에 따라서는 태아의 간에서 태아가 태어나는 경우가 있습니다.HSC는 골수세포와 림프세포가 될 가능성을 유지하는 다기능 전구체(MPP)로 분화한다.분화의 과정은 T,[4] B 또는 NK 세포로만 분화할 수 있는 공통 림프 전구체(CLP)로 진행된다.이 CLP 세포들은 혈액을 통해 흉선으로 이동하며, 거기서 심어져요.그러므로 그것들은 T세포의 미성숙한 단계인 흉선세포로 알려져 있다.
흉선에 도착한 최초의 세포는 CD4와 CD8의 공동 수용체를 발현하지 않기 때문에 이중 음성이라고 불립니다.새로 도착한 CLP 세포는 CD4CD8CD44CD25ckit−−+−+ 세포로 조기흉선전구세포([5]ETP)라고 불린다.이러한 세포는 분할되어 c-kit를 다운 레귤레이션하며 이중 음성 1(DN1) 세포라고 불립니다.T세포가 되기 위해서는 흉선세포는 양성선택과 음성선택뿐만 아니라 여러 DN 단계를 거쳐야 한다.
이중 음성 흉선세포는 CD2, CD5, CD7의 표면 발현으로 식별될 수 있다. 그러나 이중 음성 단계에서는 CD34 발현이 중지되고 CD1이 발현된다.CD4와 CD8의 발현에 의해 이중 양성이 되어 CD4+ 또는 CD8+ 셀 중 하나로 성숙한다.
TCR 개발
T세포 성숙의 중요한 단계는 기능성 T세포 수용체(TCR)를 만드는 것이다.각각의 성숙한 T세포는 궁극적으로 무작위 패턴에 반응하는 독특한 TCR을 포함할 것이고, 면역체계가 많은 다른 종류의 병원균을 인식할 수 있게 해줍니다.무작위 변동으로 인해 새로운 병원체에 일치하는 TCR이 항상 하나 이상 존재하기 때문에 이 과정은 면역체계가 이전에 접하지 못한 위협에 대한 면역력을 개발하는 데 필수적이다.
흉선세포는 기능성 TCR이 발달하는 과정에서 살아남을 때만 활성 T세포가 될 수 있다.TCR은 알파와 베타 체인의 두 가지 주요 구성요소로 구성됩니다.이 두 가지 요소 모두 다양한 TCR을 생성하도록 설계된 랜덤 요소를 포함하고 있지만, 이러한 다양한 요소 때문에 이러한 요소가 제대로 작동하는지 테스트해야 합니다.첫째, 흉선세포는 기능성 베타 사슬을 만들어 '모크' 알파 사슬에 대해 테스트합니다.그런 다음 기능하는 알파 체인을 만들려고 합니다.일단 작동하는 TCR이 생성되면, 세포는 TCR이 위협을 정확하게 식별하는지 테스트해야 하며, 이를 위해 양성 선택으로 알려진 프로세스에서 신체의 주요 조직적합성 복합체(MHC)를 인식해야 한다.흉선 세포는 또한 음성 선택이라고 불리는 "자기" 항원에 부정적인 반응을 하지 않도록 해야 합니다.양성 및 음성 선택이 모두 성공하면 TCR이 완전히 작동하게 되고 흉선세포가 T세포가 된다.
TCRβ사슬선택
DN2단계(CD44CD25++)에서 세포는 기능성 TCRβ사슬을 작성하기 위해 V-D-J 재조합과 일정영역 유전자를 조합하여 재조합하여 재조합 유전자 RAG1, RAG2를 업 레귤레이션하고 TCRβ 궤적을 재정렬한다.발달하는 흉선세포가 DN3 단계(CD44CD25−+)까지 진행됨에 따라 흉선세포는 TCRβ 유전자와 함께 프리 Tα라고 불리는 불변 α-사슬을 발현한다.재배열된 β-사슬이 불변 α-사슬과 성공적으로 쌍을 이루면 β-사슬의 재배열을 중지하는(및 대체 대립 유전자를 [6]침묵시키는) 신호가 생성된다.이러한 신호는 세포 표면에서 프리 TCR을 필요로 하지만 프리 TCR에 대한 리간드 결합과는 독립적입니다.체인의 페어링에 성공했을 경우, 프리 TCR이 형성되어 셀은 CD25를 다운 레귤레이터 해 DN4 셀(CD25CD44−−)이라고 불립니다.그런 다음 이 세포들은 증식을 거쳐 이중 양성 단계에서 TCRα 궤적을 다시 배열하기 시작한다.
긍정적인 선택
양성 선택 과정은 3~4일이 걸리며 흉선 [7]피질에서 발생한다.이중 양성 흉선세포(CD4+/CD8+)는 흉선 피질 깊숙이 이동하며, 거기서 자가 항원이 나타난다.이러한 자기항체는 MHC 분자의 흉선피질상피세포에 의해 발현되며, MHC 분자는 피질상피세포의 표면에 존재한다.MHC-I 또는 MHC-II와 잘 상호작용하는 흉선세포만이 중요한 "생존 신호"를 받는 반면, 충분히 강하게 상호작용할 수 없는 흉선세포는 신호를 받지 못하고 방치되어 사망한다.이 과정은 생존한 흉선세포가 면역 반응을 돕기 위해 MHC 분자에 반응하여 신체에서 유용한 기능을 제공할 수 있다는 것을 의미하는 'MHC 친화력'을 가질 것을 보장합니다.발달하는 흉선세포의 대부분은 양성 선택을 통과하지 못하고 이 과정에서 [8]죽는다.
흉선세포의 운명은 양성선택 중에 결정된다.MHC 클래스 II 분자와 잘 상호작용하는 이중 양성 세포(CD4+/CD8+)는 결국 CD4 "도움" 세포가 되는+ 반면, MHC 클래스 I 분자와 잘 상호작용하는 흉선 세포는 CD8 "킬러" 세포가 된다+.흉선세포는 CD8 세포 표면 수용체의 발현을 하향 조절함으로써 CD4+ 세포가 된다.셀이 신호를 잃지 않으면 CD8을 계속 다운 레귤레이션하여 CD4가+ 되고 CD8과 CD4+ 셀은 모두 단일 양성+ 셀이 [9]됩니다.
이 과정은 자가면역을 일으킬 수 있는 흉선세포에 대해서는 필터링하지 않는다.잠재적 자가면역세포는 흉선수질에서 발생하는 음성선택의 다음 과정에 의해 제거된다.
네거티브
음성 선택은 "자기" MHC 분자와 강하게 결합할 수 있는 흉선 세포를 제거한다.양성 선택에서 살아남은 흉선 세포는 흉선의 피질과 수질의 경계를 향해 이동한다.수질에 있는 동안, 그들은 다시 MHC 복합체 상에 나타나는 자가항원(self-antigen)과 함께 제시된다. MTEC는 MHC 클래스 I 펩타이드 상의 신체 모든 조직으로부터 자기항원을 적절히 발현하기 위해 자가면역조절기 양성+(AIRE)[10]이어야 한다.일부 mTECs 흉선 수지상 세포에 의해;이는 그들AIRE−(AsynchronousProcedureCall)세포 항원 표출을 할 때, self-antigens의 MHC클래스 II분자에서의 발표를 위해(긍정적으로 선택한 CD4+ 세포 MHC클래스 II를 보유하고 있는 이러한 MHC클래스 II분자, 따라서 AsynchronousProcedureCall과 상호 작용해야 한다 CD4+ T세포 부정적인 선택 있어야 합니다)을 허용하는 phagocytosed 있다..자가항원과 너무 강하게 상호작용하는 흉선세포는 세포사망으로 이어지는 아포토시스 신호를 받는다.그러나 이러한 세포 중 일부는 Treg 세포로 선택된다.나머지 세포들은 성숙한 순진한 T세포로서 흉선을 빠져나가며, 최근의 흉선 [11]이민자로도 알려져 있다.이 과정은 중추 내성의 중요한 구성요소이며 숙주에서 자가 면역 질환을 유발할 수 있는 자기 반응성 T세포의 형성을 막는 역할을 한다.
TCR 개발 개요
β 선택은 기능적 사전 TCR(불변 알파 사슬 및 기능적 베타 사슬 포함)을 형성할 수 있는 흉선세포가 흉선에서 성장을 계속할 수 있는 첫 번째 체크포인트이다.다음으로, 양성 선택은 흉선세포가 TCRα 궤적을 성공적으로 재배치하고 적절한 친화력으로 MHC 분자를 인식할 수 있는지 확인합니다.수질에 음성 선택을 하면 MHC 분자에 발현되는 자가 항원에 너무 강하게 결합하는 심세포가 제거된다.이러한 선택 과정은 면역 체계에 의한 자아의 내성을 허용한다.흉선을 떠나는 전형적인 순진한 T 세포는 (피질수 접합부를 통해) 자기 제한적이고 자기 내성적이며 단일 양성입니다.
흉선 출력
흉선의 약 98%는 양성 선택 또는 음성 선택 중 하나에 실패하여 흉선의 발달 과정에서 죽지만, 나머지 2%는 살아남아 흉선이 성숙한 면역적합 T세포가[citation needed] 된다.흉선은 사람이 나이가 들면서 더 적은 세포에 기여한다.흉선이 중년기에 걸쳐 매년 [12]약 3%씩 수축함에 따라, 순진한 T세포의 흉선 생성에 상응하는 감소가 일어나 말초 T세포의 확장과 재생이 노인을 보호하는 데 더 큰 역할을 하게 된다.
T셀의 종류
T 셀은 기능에 따라 일련의 서브셋으로 그룹화 됩니다.CD4 및 CD8 T 세포는 흉선에서 선택되지만, 다른 기능을 가진 특수 세포에 대해서는 말초에서 더욱 분화된다.T세포 서브셋은 처음에는 기능에 의해 정의되었지만, 또한 관련된 유전자 또는 단백질 발현 패턴을 가지고 있다.
종래의 적응형 T세포
도우미 CD4+T셀
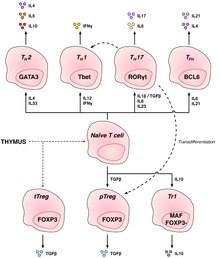
T도우미세포(T세포H)는 B세포가 혈장세포 및 메모리 B세포로 성숙하고 세포독성 T세포 및 대식세포의 활성화를 포함한 다른 림프구를 돕는다.이 세포들은 표면에 있는 CD4 당단백질을 발현하기 때문에 CD4+ T 세포로도 알려져 있다.도우미 T세포는 항원제시세포(APC) 표면에 발현되는 MHC Class II 분자에 의해 펩타이드 항원과 함께 제시될 때 활성화된다.일단 활성화되면, 그것들은 빠르게 분열하고 면역 반응을 조절하거나 돕는 사이토카인을 분비한다.이러한 셀은 역할이 다른 여러 하위 유형 중 하나로 구분할 수 있습니다.사이토카인은 T세포를 특정 [13]아형으로 유도한다.
| 셀 타입 | 사이토카인 생산 | 주요 문자 변환 계수 | 면역 방어 역할 | 관련 질병 |
|---|---|---|---|---|
| Th1 | IFN†, IL-2 | 벳 | 세포내 박테리아, 바이러스, 암에 대한 방어의 열쇠인 염증 반응을 일으킨다. | MS, 제1형 당뇨병 |
| Th2 | IL-4, IL-5, IL-13 | GATA-3 | 웜 감염과 같은 세포외 병원균에 대한 면역학적으로 중요 | 천식 및 기타 알레르기 질환 |
| Th17 | IL-17F, IL-17A, IL-22 | RORtt | 장내 병원균 및 점막 장벽에 대한 방어 | MS, 류마티스 관절염, 건선 |
| Th9.[14][15] | IL-9 | IRF4, PU.1 | 기생충(기생충) 및 세포 의존성 알레르기 염증에 대한 방어 | 다발성 경화증 |
| Tfh | IL-21, IL-4 | BCL-6 | B세포가 항체를 만드는 것을 돕는다. | 천식 및 기타 알레르기 질환 |
| 스물두[16][15] 번째 | IL-22 | AHR | 알레르기 기도 질환 및 주로 항염증성 질환의 병원성 | 크론병, 류마티스 관절염, 종양 |
세포독성 CD8+T세포
세포독성 T세포(T세포, CTL, T킬러세포, 킬러T세포)는C 바이러스에 감염된 세포와 종양세포를 파괴하고 이식거부에도 관여한다.이 세포들은 세포 표면의 CD8 단백질의 발현에 의해 정의된다.세포독성 T세포는 모든 핵세포 표면에 존재하는 MHC 클래스 I 분자와 관련된 짧은 펩타이드(길이 8-11 아미노산)에 결합함으로써 표적을 인식한다.세포독성 T세포는 키사이토카인 IL-2와 IFNn도 생성한다.이러한 사이토카인은 다른 세포, 특히 대식세포와 NK세포의 이펙터 기능에 영향을 미칩니다.
메모리 T셀
항원내성T세포는 전문항원제시세포(예를 들어 수지상세포)의 표면에서 MHC분자의 맥락 내에서 그들의 동족항원을 접한 후 메모리 및 이펙터T세포로 확장 및 분화한다.이 과정이 발생하려면 항원과 접촉할 때 적절한 동시 자극이 있어야 합니다.역사적으로, 메모리 T 셀은 각각 세포 표면 마커의 구별되는 세트를 가진 이펙터 또는 중앙 메모리 하위 유형 중 하나에 속하는 것으로 생각되었습니다(아래 [17]참조).그 후 조직 상주 메모리 T(Trm) 세포, 줄기세포 TSCM 세포 및 가상 메모리 T 세포를 포함한 수많은 새로운 메모리 T 세포 집단이 발견되었다.모든 기억 T 세포 서브타입에 대한 단일 통일 주제는 그들이 장수하고 그들의 동족 항원에 다시 노출되면 많은 수의 이펙터 T 세포로 빠르게 확장될 수 있다는 것이다.이 메커니즘에 의해 그들은 이전에 마주친 병원균에 대한 "기억력"을 면역 시스템에 제공합니다.메모리 T 셀은 CD4 또는 CD8+ 중 하나이며+ 보통 [18]CD45RO를 나타냅니다.
메모리 T 셀 하위 유형:
- 중앙 메모리 T세포(T세포)는CM CD45RO, C-C 케모카인 수용체 타입 7(CCR7) 및 L-셀렉틴(CD62L)을 발현한다.중앙 메모리 T셀도 CD44의 중간에서 높은 발현을 가진다.이 기억 하위집단은 림프절과 말초순환에서 흔히 발견된다.(주- CD44 표현은 보통 메모리 T세포에서 순진한 쥐를 구별하기 위해 사용됩니다).
- 이펙터 메모리 T세포(T세포EMRA 및 T세포)는EM CD45RO를 발현하지만 CCR7 및 L-셀렉틴의 발현은 없다.CD44의 중간에서 높은 표현도 가지고 있습니다.이러한 기억 T 세포는 림프절 호밍 수용체가 부족하여 말초 순환 및 [19]조직에서 발견된다.T는EMRA CD45RA를 재현하는 말단 분화 이펙터 메모리 셀의 약자로 보통 순진한 T 세포에서 [20]발견되는 마커입니다.
- 조직에 상주하는 메모리 T세포RM(T)는 재순환하지 않고 조직(피부, 폐 등)을 점유한다.T와 연관된RM 세포 표면 마커는 CD103으로도 [21]알려진 내부 αeβ7이다.
- 가상 메모리 T셀(TVM)은 강력한 클론 확장 이벤트 후에 생성되지 않는다는 점에서 다른 메모리 서브셋과 다릅니다.따라서 이 전체 집단은 주변 순환 내에 풍부하지만 개별 가상 메모리 T 셀 클론은 비교적 낮은 주파수로 존재한다.한 이론은 항상성 증식이 이 T세포 집단을 발생시킨다는 것이다.CD8 가상 메모리 T셀이 최초로 [22]기술되었지만, 현재는 CD4 가상 메모리 셀도 [23]존재하는 것으로 알려져 있습니다.
규제 CD4+T셀
조절 T세포는 면역학적 내성을 유지하는 데 매우 중요하다.이들의 주요 역할은 면역 반응의 종료를 향해 T세포 매개 면역 기능을 정지시키고 흉선에서 음성 선택 과정을 벗어난 자가 반응성 T세포를 억제하는 것이다.
CD4+reg T셀에는 2개의 주요 클래스가 기재되어 있습니다.FOXP3+reg T 세포와 FOXP3−reg T 세포.
조절 T 세포는 흉선의 정상적인 발달 중에 발달할 수 있으며, 흉선 트레그 세포로 알려져 있거나 말초적으로 유도되어 말초적으로 유도되어 말초적으로 유도되는 트레그것은 말초적으로 유도되는 트레그 세포라고 불립니다.이 두 서브셋은 이전에는 각각 [24]"자연 발생"과 "적응적"(또는 "유발적")이라고 불렸다.두 서브셋 모두 세포 식별에 사용할 수 있는 전사 인자 FOXP3의 발현을 필요로 합니다.FOXP3 유전자의 돌연변이는 조절 T세포의 발달을 막아 치명적인 자가면역질환 IPEX를 유발할 수 있다.
다른 타입의 T세포는 억제 활성을 가지지만 FOXP3는 구성적으로 발현하지 않는다.이것들은 Tr1과 Th3 세포를 포함하고 있는데, 이것은 면역 반응 중에 발생하며 억제 분자를 생성함으로써 작용한다고 생각됩니다.Tr1 세포는 IL-10과 관련지어지고 Th3 세포는 TGF-베타와 관련지어진다.최근 Th17 셀이 [25]이 목록에 추가되었습니다.
선천성 T세포
선천적인 T세포 또는 비전통적인 T세포는 면역에서 다르게 작용하는 T세포의 서브셋을 나타낸다.이들은 MHC 분자의 맥락에서 펩타이드 항원의 인식에 의존하는 기존 세포(CD4 T 도우미 세포 및 CD8 세포독성 T 세포)와는 달리 주요 조직적합성 복합체(MHC) 발현에 관계없이 빠른 면역 반응을 유발한다.전체적으로, NKT 세포, MAIT 세포, Gamadelta T 세포 등 세 개의 비전통적인 T 세포 집단이 있다.현재, 그들의 기능적 역할은 감염과 [26]암의 맥락에서 이미 잘 확립되어 있다.게다가,[27] 이러한 T세포 서브셋은 백혈병과 같은 악성 종양에 대한 많은 치료법으로 번역되고 있다.
내추럴 킬러 T세포
천연 킬러 T 세포 (NKT 세포 – 선천적인 면역계의 자연 킬러 세포와 혼동하지 말 것)는 선천적인 면역 체계와 적응적인 면역 체계를 연결한다.주요 조직적합성복합체(MHC) 분자가 제시하는 단백질 펩타이드 항원을 인식하는 기존 T세포와 달리 NKT세포는 CD1d가 제시하는 당지질 항원을 인식한다.일단 활성화되면, 이들 세포는 도우미 및 세포독성 T세포에 기인하는 기능을 수행할 수 있다: 사이토카인 생성 및 세포용해/세포 죽이기 분자의 방출.그들은 또한 일부 종양 세포와 [28]헤르페스 바이러스에 감염된 세포를 인식하고 제거할 수 있다.
점막관련불변T세포
점막 관련 불변성 T(MAIT) 세포는 선천적인 이펙터 유사 [29][30]특성을 나타낸다.사람의 경우, MAIT 세포는 혈액, 간, 폐, 점막에서 발견되어 미생물 활동과 [29]감염을 막습니다.MHC 클래스 I와 유사한 단백질인 MR1은 세균에서 생성된 비타민 B 대사물을 MAIT [31][32][33]세포에 제공하는 역할을 합니다.MR1에 의한 외래항원 제시 후 MAIT세포는 소염성 사이토카인을 분비하여 세균감염세포를 [29][33]용해시킬 수 있다.MAIT 세포는 MR1에 의존하지 않는 [33]시그널링을 통해서도 활성화 할 수 있습니다.이 T세포 서브셋은 선천적인 기능을 보유하는 것 외에 적응성 면역반응을 지원하며 기억성 표현형을 [29]가진다.또한 MAIT 세포는 아직 결정적인 증거가 [36][37][38][39]발표되지 않았지만 다발성 경화증, 관절염, 염증성 [34][35]장질환과 같은 자가면역질환에 관여하는 것으로 생각된다.
감마 델타 T 세포
감마 델타 T 세포(γδ T 세포)는 세포 표면에서 αβ TCR이 아닌 δδ TCR을 가진 T 세포의 작은 서브셋을 나타낸다.T세포의 대부분은 αβ TCR 사슬을 발현한다.이 T세포 그룹은 인간과 생쥐(총 T세포의 약 2%)에서 훨씬 덜 흔하며, 주로 상피내 림프구 집단 내의 장 점막에서 발견된다.토끼, 양, 닭의 경우 δT세포의 수는 전체 T세포의 60%까지 증가할 수 있다.δT세포를 활성화하는 항원성 분자는 아직 대부분 알려져 있지 않다.단, 펩타이드가 APC에 MHC 분자에 의해 제시되는 것이 아니라 펩타이드가 MHC로 제한되지 않고 단백질 전체를 인식할 수 있는 것으로 보인다.MHC급 IB 분자를 인식하는 뮤린 δδT 세포도 있다.Val9 및 V22 유전자 단편을 이용한 인간 δT세포는 말초혈액 중 주요 δT세포군을 구성한다.이들 세포는 사실상 모든 살아있는 세포에 의해 생산되는 총칭 포스포안티겐이라고 하는 일련의 비펩티드 인산화 이소프레노이드 전구체에 특이적이고 빠르게 반응한다는 점에서 독특하다.동물과 인간 세포(암세포 포함)에서 가장 흔한 포스포안티겐은 이소펜테닐 피로인산염(IPP)과 디메틸알릴 피로인산염(DMP)입니다.많은 미생물은 IPP와 DMAPP 외에 활성 화합물 히드록시-DMAPP(HMB-PP)와 대응하는 모노뉴클레오티드 결합체를 생성한다.식물 세포는 두 종류의 포스포안티겐을 모두 생산한다.인체 V99/V22 T세포를 활성화하는 약물은 합성 포스포안티겐과 내인성 IPP/DMAPP를 상향 조절하는 아미노비스포스폰산염으로 구성된다.
액티베이션
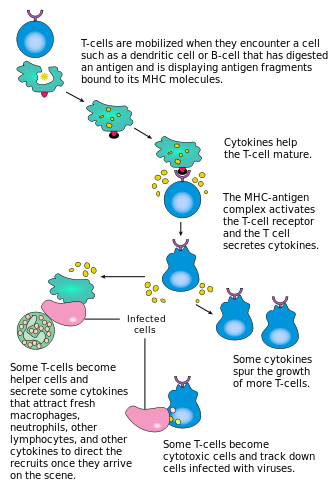
CD4+ T세포의 활성화는 T세포 수용체와 T세포 상의 공동자극성 분자(예를 들어 CD28, ICOS)가 APC 상의 주요 조직적합성 복합체(MHCII) 펩타이드 및 공동자극성 분자에 의해 동시에 결합됨으로써 일어난다.두 가지 모두 효과적인 면역 반응을 생성하기 위해 필요하며, 공동 자극이 없는 경우 T 세포 수용체 신호 전달만으로도 아너지가 발생한다.공자극성 분자로부터 하류의 신호 전달 경로는 보통 PK3K 경로를 통해 혈장 막에서 PIP3를 생성하고 PKC-γ의 활성화와 최종 IL-2 생산에 필수적인 PDK1과 같은 신호 전달 분자를 포함하는 PH 도메인을 모집한다.최적의+ CD8 T 셀 응답은 CD4+ 시그널링에 [41]의존합니다.CD4+ 세포는 순진한 CD8 T 세포의 초기 항원 활성화와 급성 감염 후 기억 CD8+ T 세포를 유지하는 데 유용하다.따라서+ CD4 T세포의 활성화는 CD8+ [42][43][44]T세포의 작용에 유익할 수 있다.
첫 번째 신호는 APC의 MHCII에 나타나는 T세포 수용체와 해당 펩타이드의 결합에 의해 제공됩니다.MHCII는 수지상 세포, B 세포, 대식세포와 같은 소위 전문 항원 제시 세포로 제한된다.MHC 클래스 I 분자에 의해 CD8+ T 세포에 제시되는 펩타이드는 8~13개의 아미노산 길이이며, MHC 클래스 II 분자에+ 의해 CD4 세포에 제시되는 펩타이드는 MHC 클래스 II 분자의 결합 균열 끝부분이 열려 있기 때문에 일반적으로 12~25개의 아미노산 길이가 [45]더 길다.
두 번째 신호는 APC의 표면 수용체가 비교적 적은 수의 자극(일반적으로 병원체의 산물)에 의해 유도되지만 때로는 괴사체나 열충격 단백질과 같은 세포의 분해 산물에 의해 유도되는 공동 자극에서 나온다.순진한 T세포에 의해 구성적으로 발현되는 유일한 공동자극 수용체는 CD28이므로, 이러한 세포의 공동자극은 CD80과 CD86 단백질에서 비롯되며, CD80과 CD86 단백질은 함께 APC의 B7 단백질(각각 B7.1과 B7.2)을 구성한다.OX40 및 ICOS와 같은 다른 수용체들은 T세포의 활성화로 발현되지만, 이러한 수용체들은 주로 CD28에 의해 발현된다.두 번째 신호는 T세포가 항원에 반응하도록 허가합니다.이것이 없으면 T세포는 아네르기 상태가 되어 향후 활성화가 어려워집니다.이 메커니즘은 자가 펩타이드가 일반적으로 적절한 공동 자극과 함께 나타나지 않기 때문에 자신에 대한 부적절한 반응을 방지합니다.T세포가 적절하게 활성화되면(즉, 신호 1과 신호 2를 수신한 경우), 다양한 단백질의 세포 표면 발현을 변화시킨다.T세포 활성화의 마커에는 CD69, CD71 및 CD25(Treg세포의 마커이기도 함) 및 HLA-DR(인간 T세포 활성화의 마커)가 포함된다.CTLA-4 발현 또한 활성화된 T세포에서 상향 조절되며, 이는 B7 단백질에 대한 결합을 위해 CD28을 능가한다.이는 T셀의 과활성화를 방지하기 위한 체크포인트 메커니즘입니다.활성화된 T 세포는 또한 세포 표면 글리코실화 프로파일을 [46]변화시킨다.
T세포 수용체는 여러 단백질의 복합체로 존재한다.실제 T세포 수용체는 독립적인 T세포 수용체 알파 및 베타(TCRα 및 TCRβ) 유전자에서 생성된 두 개의 분리된 펩타이드 체인으로 구성됩니다.복합체의 다른 단백질은 CD3 단백질이다: CD3 γ cd 및 CD3 δod 헤테로디머, 그리고 가장 중요한 것은 총 6개의 ITAM 모티브를 가진 CD3 hom 호모디머이다.CD3'의 ITAM 모티브는 Lck에 의해 인산화되어 ZAP-70을 모집할 수 있다.Lck 및/또는 ZAP-70은 CD28, LAT 및 SLP-76을 비롯한 많은 다른 분자에서도 티로신을 인산화시킬 수 있으며, 이는 이들 단백질 주변의 신호 복합체의 집적을 가능하게 한다.
인산화된 LAT는 막에 SLP-76을 모집하여 그 막에 PLC-γ, VAV1, Itk 및 잠재적으로 PI3K를 가져올 수 있다.PLC-γ는 막의 내부 리플릿에 PI(4,5)P2를 절단하여 활성 중간체 디아실글리세롤(DAG) initosol-1, tr5)를 생성한다.4,5-트리인산(PIP3)DAG는 일부 PKC를 바인드하여 활성화합니다.T세포에서 가장 중요한 것은 전사인자 NF-γB와 AP-1의 활성화에 중요한 PKC-γ이다.IP3는 PLC-γ에 의해 막에서 방출되고 빠르게 확산되어 ER의 칼슘 채널 수용체를 활성화하고, 이는 세포로 칼슘의 방출을 유도한다.소포체 내의 낮은 칼슘은 ER막에서 STIM1 클러스터링을 유발하고 세포막 CRAC 채널을 활성화하여 세포외 공간에서 추가적인 칼슘이 세포로 유입되도록 합니다.이 응집된 세포질 칼슘은 칼시뉴린을 활성화시킬 수 있는 칼모듈린을 결합시킵니다.칼시뉴린은 차례로 NFAT를 활성화하고, NFAT는 핵으로 이동한다.NFAT는 활성화된 T세포의 장기적 증식을 촉진하는 사이토카인 IL-2 유전자의 다방성 세트의 전사를 활성화하는 전사 인자입니다.
PLC-γ는 또한 NF-γB 경로를 개시할 수 있다.DAG는 PKC-γ를 활성화하여 CARMA1을 인산화함으로써 CARMA1이 전개되어 발판으로서의 기능을 합니다.Cytosolic 도메인은 CARD(Caspase Activation and Requestion Domains) 도메인을 통해 어댑터 BCL10을 바인드하고 다음으로 TRAF6를 바인드합니다.TRAF6는 K63에서 : 513–523 [47]유비쿼티화되어 있습니다.이러한 형태의 유비쿼티네이션은 표적 단백질의 분해로 이어지지 않는다.오히려 NEMO, IKKα 및 -β 및 TAB1-2/TAK1을 [48]모집하는 역할을 한다.TAK1은 IKK-β를 인산화한 후, K48 유비퀴티네이션이 가능한 IitB를 인산화하여 단백질 분해로 이끈다.Rel A와 p50은 핵에 들어가 NF-δB 반응 요소를 결합할 수 있다.이것은 NFAT 시그널링과 결합되어 IL-2 [47]유전자의 완전한 활성화를 가능하게 한다.
대부분의 경우 활성화는 항원의 TCR 인식에 의존하지만 활성화에 대한 대체 경로가 설명되었다.예를 들어 세포독성 T세포는 다른 CD8 T세포에 의해 표적화되면 활성화되어 [49]후자의 허용화를 유도하는 것으로 나타났다.
2014년 봄, SpaceX CRS-3 임무로 국제우주정거장에 T-Cell Activation in Space(TCAS) 실험이 시작되어 "인간 면역체계의 결함이 미소 중력 [50]환경에 의해 어떻게 영향을 받는지를 연구하였다.
항원 판별
T세포의 독특한 특징은 [52]신체에서 건강한 세포와 비정상적인 세포(예: 감염된 세포 또는 암세포)를 구별할 수 있는 능력이다.건강한 세포는 전형적으로 세포 표면에서 많은 수의 자기 유도 pMHC를 발현하며, T 세포 항원 수용체는 이러한 자기 pMHC의 적어도 부분 집합과 상호작용할 수 있지만, T 세포는 일반적으로 이러한 건강한 세포를 무시한다.하지만, 이 매우 동일한 세포들이 pMHC에서 파생된 병원체를 조금이라도 함유하고 있다면, T 세포들은 활성화 되고 면역 반응을 시작할 수 있다.건강한 세포를 무시하지만 동일한 세포가 병원체(또는 암) 유도 pMHC를 포함할 때 반응하는 T세포의 능력은 항원 판별이라고 알려져 있다.이 과정의 기초가 되는 분자 메커니즘은 [52][53]논란의 여지가 있다.
임상적 의의
부족.
T세포 결핍의 원인에는 T세포의 림프구 감소 및/또는 개별 T세포의 기능결함이 포함된다.T세포 기능의 완전한 부족은 심각한 복합 면역 결핍증([54]SCID), 오멘 증후군, 연골-모발 저형성과 같은 유전적인 조건에 의해 발생할 수 있다.T세포 기능의 부분적 결핍의 원인으로는 후천성 면역 결핍 증후군(AIDS)과 디조지 증후군(DGS), 염색체 파괴 증후군(CBS), B세포와 T세포 결합 장애(AT), 위스코트-알드리치 증후군(WAS)[54] 등이 있다.
단순 포진 바이러스,균 및 리스테리아 등 우려의 T세포 결핍의 주요 병원 균이 세포 내 병원 균,.[55]또한, 곰팡이 점염병은 또한 더욱 심각한 T세포 결핍에서 공통적이다.[55]
암
T세포를 암과 비호지킨 림프종의 아마도 10명 중 1명의 사례를 차지하고 있는 T세포 림프종 정의된다.[56]T세포 림프종의 주요 형태: 있다.
- Extranodal T세포 lymphoma
- Cutaneous T세포 lymphomas:Sézary 증후군과 진균증 용상.
- 큰 세포 림프종 악성
- Angioimmunoblastic T세포 lymphoma
소진
T세포 피로는 형편없이 정의된 용어 그 학자들이 반드시 같은 것을 의미하지 않는다.[57][58]에는 그것이 어떻게 정의되기 위해 3가지 다른 접근법이 있다.[57]"첫번째 접근 방식은 기본적으로 동일한 세포 기능 장애(예상되는 이펙터의 반응을 일반적으로, 부재)에 존재하는 세포들 지쳐 정의합니다.두번째 접근 방식은 주로 주어진 원인( 항원에 일반적으로, 반드시 필수적이지는 않지만 장기 노출)에서 생산되고 있는 세포들은 지쳐이라고 정의한다.마지막으로 세번째 접근법은 기본적으로 동일한 분자 마커(일반적으로 예정 세포사 단백질 1[PD-1])에 존재하는 세포들 지쳐 정의합니다."[57]
문제 있는 인간이라고 T세포 기능의 점진적인 상실, 전사 프로파일에 변화와 억제성 수용체의 지속적 표현이 특징이다.첫번째 세포에 능력 IL-2과 TNFα 높은 증식 능력과 세포 독성 가능성의 손실로 그들은 결국 삭제하는 뒤를 생산할 수 없을 것이다.소진된 T세포는 일반적으로 CD62L과 CD127의 낮은 발현과 결합된 CD43, CD69 및 억제 수용체의 높은 수치를 나타낸다.만성 감염, 패혈증, [59]암 중에 탈진이 생길 수 있다.탈진된 T세포는 항원 [60]노출을 반복해도 기능 소진을 유지합니다.
만성 감염 및 패혈증 시
T 세포 소진은 지속적인 항원 노출 및 CD4 T 세포 [61]도움 부족과 같은 여러 요인에 의해 유발될 수 있습니다.항원 노출은 또한 노출 시간이 길어지고 바이러스 부하가 높아지면 T 세포 소진의 심각도가 높아지기 때문에 탈진 과정에 영향을 미친다.탈진 [62]상태를 확인하기 위해서는 최소 2-4주의 노출이 필요합니다.탈진을 유도할 수 있는 또 다른 인자는 프로그램된 세포사망단백질1(PD1), CTLA-4, T세포막단백질3(TIM3) 및 림프구활성화유전자3단백질(LAG3)[63][64]을 포함한 억제수용체이다.사이토카인 IL-10이나 TGF-β와 같은 가용성 분자들도 [65][66]탈진을 촉발할 수 있다.T세포의 고갈에 영향을 미칠 수 있는 마지막 알려진 인자는 조절 세포입니다.Treg 세포는 IL-10 및 TGF-β의 공급원이 될 수 있으며, 따라서 T 세포 [67]소진에 역할을 할 수 있다.또, T세포의 고갈과 [68]PD1의 폐색 후에 T세포의 탈진을 되돌린다.T세포는 또한 사이토카인 폭풍의 결과로 패혈증 동안 발생할 수 있다.패혈증과 처음 마주친 후, 항염증성 사이토카인과 아포토시스 단백질이 인체를 손상으로부터 보호하는 역할을 한다.패혈증은 또한 높은 항원 부하와 염증을 동반한다.패혈증의 이 단계에서는 T세포의 소모가 증가한다.[69][70]현재 패혈증 [71][72][73]치료에 억제 수용체 차단제를 이용하는 것을 목표로 하는 연구가 있다.
이식 중
감염 중 T세포의 탈진은 이식편 이식 후 지속적인 항원 노출에 따라 발생할 수 있는 반면 알로안티겐의 [74]존재와 유사한 상황이 발생한다.신장 이식 [75]후 시간이 지남에 따라 T세포 반응이 감소하는 것으로 나타났다.이러한 데이터는 T세포의 고갈이 주로 알로레액티브 CD8 [70][76]T세포의 고갈에 의한 이식편 내성에 중요한 역할을 한다는 것을 시사한다.여러 연구에서 만성 감염이 이식편 수용과 [77][78][79]T세포 소진에 의해 부분적으로 매개되는 장기 생존에 긍정적인 영향을 미치는 것으로 나타났다.또한 수용체 T세포의 고갈은 NK세포 [80]이식을 위한 충분한 조건을 제공하는 것으로 나타났다.T세포 소진의 유도가 이식에 유익할 수 있다는 것을 보여주는 데이터가 있지만, 그것은 또한 감염의 증가와 종양 [81]발생의 위험을 셀 수 있는 단점도 가지고 있다.
암중
암 기간 동안 T세포의 탈진은 종양 보호에 중요한 역할을 한다.연구에 따르면 종양 세포뿐만 아니라 일부 암 관련 세포도 종양 [82][83][84]부위의 T 세포 소진을 활발하게 유도할 수 있다.백혈병에서 [85]보였던 것처럼 T세포의 탈진은 암이 재발하는 데에도 한몫을 할 수 있다.일부 연구는 T세포에 [86]의한 억제 수용체 PD-1과 TIM-3의 발현을 기반으로 백혈병 재발을 예측하는 것이 가능하다고 제시했다.많은 실험과 임상시험은 암 치료의 면역 체크포인트 차단제에 초점을 맞추고 있으며, 이들 중 일부는 현재 임상적으로 [87]사용되고 있는 유효한 치료법으로 승인되었다.이러한 의료 절차에 의해 표적이 된 억제 수용체는 T 세포 소진에 필수적이며, 이를 차단하는 것은 이러한 [88]변화를 되돌릴 수 있다.
「 」를 참조해 주세요.
- 키메라항원수용체T세포
- 내장 고유의 호밍
- 면역아세포
- 면역 기능 상실
- C세포라고도 불리는 부엽상세포
레퍼런스
- ^ "5. Hematopoietic Stem Cells". Stem Cell Information. Bethesda, MD: National Institutes of Health, U.S. Department of Health and Human Services. 17 June 2001. Archived from the original on 29 October 2016. Retrieved 21 December 2021.
- ^ Alberts B, Johnson A, Lewis J, Raff M, Roberts K, Walter P(2002).세포의 분자생물학.뉴욕: 갈랜드 과학, 페이지 1367."T세포는... 그 이름[이름]을 그들이 발달한 장기에서 따왔습니다.흉선에서 T세포가 발달한다.
- ^ Alberts, Bruce; Johnson, Alexander; Lewis, Julian; Raff, Martin; Roberts, Keith; Walter, Peter (2002). "Helper T Cells and Lymphocyte Activation". Molecular Biology of the Cell (4th ed.).
- ^ Kondo, Motonari (December 2016). "One Niche to Rule Both Maintenance and Loss of Stemness in HSCs". Immunity. 45 (6): 1177–1179. doi:10.1016/j.immuni.2016.12.003. PMID 28002722.
- ^ Osborne, Lisa C.; Dhanji, Salim; Snow, Jonathan W.; Priatel, John J.; Ma, Melissa C.; Miners, M. Jill; Teh, Hung-Sia; Goldsmith, Mark A.; Abraham, Ninan (19 March 2007). "Impaired CD8 T cell memory and CD4 T cell primary responses in IL-7Rα mutant mice". The Journal of Experimental Medicine. 204 (3): 619–631. doi:10.1084/jem.20061871. PMC 2137912. PMID 17325202.
- ^ Janeway, Charles (2012). Immunobiology. Garland Science. pp. 301–305. ISBN 9780815342434.
- ^ Ross, Jenny O.; Melichar, Heather J.; Au-Yeung, Byron B.; Herzmark, Paul; Weiss, Arthur; Robey, Ellen A. (24 June 2014). "Distinct phases in the positive selection of CD8 + T cells distinguished by intrathymic migration and T-cell receptor signaling patterns". Proceedings of the National Academy of Sciences. 111 (25). doi:10.1073/pnas.1408482111.
- ^ Starr TK, Jameson SC, Hogquist KA (2003-01-01). "Positive and negative selection of T cells". Annual Review of Immunology. 21 (1): 139–176. doi:10.1146/annurev.immunol.21.120601.141107. PMID 12414722.
- ^ Zerrahn J, Held W, Raulet DH (March 1997). "The MHC reactivity of the T cell repertoire prior to positive and negative selection". Cell. 88 (5): 627–636. doi:10.1016/S0092-8674(00)81905-4. PMID 9054502. S2CID 15983629.
- ^ Hinterberger M, Aichinger M, Prazeres da Costa O, Voehringer D, Hoffmann R, Klein L (June 2010). "Autonomous role of medullary thymic epithelial cells in central CD4(+) T cell tolerance" (PDF). Nature Immunology. 11 (6): 512–519. doi:10.1038/ni.1874. PMID 20431619. S2CID 33154019.
- ^ Pekalski ML, García AR, Ferreira RC, Rainbow DB, Smyth DJ, Mashar M, Brady J, Savinykh N, Dopico XC, Mahmood S, Duley S, Stevens HE, Walker NM, Cutler AJ, Waldron-Lynch F, Dunger DB, Shannon-Lowe C, Coles AJ, Jones JL, Wallace C, Todd JA, Wicker LS (August 2017). "Neonatal and adult recent thymic emigrants produce IL-8 and express complement receptors CR1 and CR2". JCI Insight. 2 (16). doi:10.1172/jci.insight.93739. PMC 5621870. PMID 28814669.
- ^ Haynes BF, Markert ML, Sempowski GD, Patel DD, Hale LP (2000). "The role of the thymus in immune reconstitution in aging, bone marrow transplantation, and HIV-1 infection". Annu. Rev. Immunol. 18: 529–560. doi:10.1146/annurev.immunol.18.1.529. PMID 10837068.
- ^ Gutcher I, Becher B (2007). "APC-derived cytokines and T cell polarization in autoimmune inflammation". J. Clin. Invest. 117 (5): 1119–27. doi:10.1172/JCI31720. PMC 1857272. PMID 17476341.
- ^ Wang, Wenjuan; Sung, Nayoung; Gilman-Sachs, Alice; Kwak-Kim, Joanne (18 August 2020). "T Helper (Th) Cell Profiles in Pregnancy and Recurrent Pregnancy Losses: Th1/Th2/Th9/Th17/Th22/Tfh Cells". Frontiers in Immunology. 11: 2025. doi:10.3389/fimmu.2020.02025. PMC 7461801. PMID 32973809.
- ^ a b Saravia, Jordy; Chapman, Nicole M.; Chi, Hongbo (July 2019). "Helper T cell differentiation". Cellular & Molecular Immunology. 16 (7): 634–643. doi:10.1038/s41423-019-0220-6. PMC 6804569. PMID 30867582.
- ^ Jia, Lei; Wu, Changyou (2014). "The Biology and Functions of Th22 Cells". T Helper Cell Differentiation and Their Function. Advances in Experimental Medicine and Biology. Vol. 841. pp. 209–230. doi:10.1007/978-94-017-9487-9_8. ISBN 978-94-017-9486-2. PMID 25261209.
- ^ Sallusto F, Lenig D, Förster R, Lipp M, Lanzavecchia A (1999). "Two subsets of memory T lymphocytes with distinct homing potentials and effector functions". Nature. 401 (6754): 708–712. Bibcode:1999Natur.401..708S. doi:10.1038/44385. PMID 10537110. S2CID 4378970.
- ^ Akbar AN, Terry L, Timms A, Beverley PC, Janossy G (April 1988). "Loss of CD45R and gain of UCHL1 reactivity is a feature of primed T cells". J. Immunol. 140 (7): 2171–8. PMID 2965180.
- ^ Willinger T, Freeman T, Hasegawa H, McMichael AJ, Callan MF (2005). "Molecular signatures distinguish human central memory from effector memory CD8 T cell subsets" (PDF). Journal of Immunology. 175 (9): 5895–903. doi:10.4049/jimmunol.175.9.5895. PMID 16237082. S2CID 16412760.
- ^ Koch S, Larbi A, Derhovanessian E, Özcelik D, Naumova E, Pawelec G (2008). "Multiparameter flow cytometric analysis of CD4 and CD8 T cell subsets in young and old people". Immunity & Ageing. 5 (6): 6. doi:10.1186/1742-4933-5-6. PMC 2515281. PMID 18657274.
- ^ Shin H, Iwasaki A (September 2013). "Tissue-resident memory T cells". Immunological Reviews. 255 (1): 165–81. doi:10.1111/imr.12087. PMC 3748618. PMID 23947354.
- ^ Lee YJ, Jameson SC, Hogquist KA (2011). "Alternative memory in the CD8 T cell lineage". Trends in Immunology. 32 (2): 50–56. doi:10.1016/j.it.2010.12.004. PMC 3039080. PMID 21288770.
- ^ Marusina AI, Ono Y, Merleev AA, Shimoda M, Ogawa H, Wang EA, Kondo K, Olney L, Luxardi G, Miyamura Y, Yilma TD, Villalobos IB, Bergstrom JW, Kronenberg DG, Soulika AM, Adamopoulos IE, Maverakis E (2017). "CD4+ virtual memory: Antigen-inexperienced T cells reside in the naïve, regulatory, and memory T cell compartments at similar frequencies, implications for autoimmunity". Journal of Autoimmunity. 77: 76–88. doi:10.1016/j.jaut.2016.11.001. PMC 6066671. PMID 27894837.
- ^ Abbas AK, Benoist C, Bluestone JA, Campbell DJ, Ghosh S, Hori S, Jiang S, Kuchroo VK, Mathis D, Roncarolo MG, Rudensky A, Sakaguchi S, Shevach EM, Vignali DA, Ziegler SF (2013). "Regulatory T cells: recommendations to simplify the nomenclature". Nat. Immunol. 14 (4): 307–8. doi:10.1038/ni.2554. PMID 23507634. S2CID 11294516.
- ^ Singh B, Schwartz JA, Sandrock C, Bellemore SM, Nikoopour E (2013). "Modulation of autoimmune diseases by interleukin (IL)-17 producing regulatory T helper (Th17) cells". Indian J. Med. Res. 138 (5): 591–4. PMC 3928692. PMID 24434314.
- ^ Godfrey, DI; Uldrich, AP; McCluskey, J; Rossjohn, J; Moody, DB (November 2015). "The burgeoning family of unconventional T cells". Nature Immunology. 16 (11): 1114–23. doi:10.1038/ni.3298. PMID 26482978. S2CID 30992456.
- ^ de Araújo, ND; Gama, FM; de Souza Barros, M; Ribeiro, TLP; Alves, FS; Xabregas, LA; Tarragô, AM; Malheiro, A; Costa, AG (2021). "Translating Unconventional T Cells and Their Roles in Leukemia Antitumor Immunity". Journal of Immunology Research. 2021: 6633824. doi:10.1155/2021/6633824. PMC 7808823. PMID 33506055.
- ^ Mallevaey T, Fontaine J, Breuilh L, Paget C, Castro-Keller A, Vendeville C, Capron M, Leite-de-Moraes M, Trottein F, Faveeuw C (May 2007). "Invariant and noninvariant natural killer T cells exert opposite regulatory functions on the immune response during murine schistosomiasis". Infection and Immunity. 75 (5): 2171–80. doi:10.1128/IAI.01178-06. PMC 1865739. PMID 17353286.
- ^ a b c d Napier RJ, Adams EJ, Gold MC, Lewinsohn DM (2015-07-06). "The Role of Mucosal Associated Invariant T Cells in Antimicrobial Immunity". Frontiers in Immunology. 6: 344. doi:10.3389/fimmu.2015.00344. PMC 4492155. PMID 26217338.
- ^ Gold MC, Lewinsohn DM (August 2011). "Mucosal associated invariant T cells and the immune response to infection". Microbes and Infection. 13 (8–9): 742–8. doi:10.1016/j.micinf.2011.03.007. PMC 3130845. PMID 21458588.
- ^ Eckle SB, Corbett AJ, Keller AN, Chen Z, Godfrey DI, Liu L, Mak JY, Fairlie DP, Rossjohn J, McCluskey J (December 2015). "Recognition of Vitamin B Precursors and Byproducts by Mucosal Associated Invariant T Cells". The Journal of Biological Chemistry. 290 (51): 30204–11. doi:10.1074/jbc.R115.685990. PMC 4683245. PMID 26468291.
- ^ Ussher JE, Klenerman P, Willberg CB (2014-10-08). "Mucosal-associated invariant T-cells: new players in anti-bacterial immunity". Frontiers in Immunology. 5: 450. doi:10.3389/fimmu.2014.00450. PMC 4189401. PMID 25339949.
- ^ a b c Howson LJ, Salio M, Cerundolo V (2015-06-16). "MR1-Restricted Mucosal-Associated Invariant T Cells and Their Activation during Infectious Diseases". Frontiers in Immunology. 6: 303. doi:10.3389/fimmu.2015.00303. PMC 4468870. PMID 26136743.
- ^ Hinks TS (May 2016). "Mucosal-associated invariant T cells in autoimmunity, immune-mediated diseases and airways disease". Immunology. 148 (1): 1–12. doi:10.1111/imm.12582. PMC 4819138. PMID 26778581.
- ^ Bianchini E, De Biasi S, Simone AM, Ferraro D, Sola P, Cossarizza A, Pinti M (March 2017). "Invariant natural killer T cells and mucosal-associated invariant T cells in multiple sclerosis". Immunology Letters. 183: 1–7. doi:10.1016/j.imlet.2017.01.009. PMID 28119072.
- ^ Serriari NE, Eoche M, Lamotte L, Lion J, Fumery M, Marcelo P, Chatelain D, Barre A, Nguyen-Khac E, Lantz O, Dupas JL, Treiner E (May 2014). "Innate mucosal-associated invariant T (MAIT) cells are activated in inflammatory bowel diseases". Clinical and Experimental Immunology. 176 (2): 266–74. doi:10.1111/cei.12277. PMC 3992039. PMID 24450998.
- ^ Huang S, Martin E, Kim S, Yu L, Soudais C, Fremont DH, Lantz O, Hansen TH (May 2009). "MR1 antigen presentation to mucosal-associated invariant T cells was highly conserved in evolution". Proceedings of the National Academy of Sciences of the United States of America. 106 (20): 8290–5. Bibcode:2009PNAS..106.8290H. doi:10.1073/pnas.0903196106. PMC 2688861. PMID 19416870.
- ^ Chua WJ, Hansen TH (November 2010). "Bacteria, mucosal-associated invariant T cells and MR1". Immunology and Cell Biology. 88 (8): 767–9. doi:10.1038/icb.2010.104. PMID 20733595. S2CID 27717815.
- ^ Kjer-Nielsen L, Patel O, Corbett AJ, Le Nours J, Meehan B, Liu L, Bhati M, Chen Z, Kostenko L, Reantragoon R, Williamson NA, Purcell AW, Dudek NL, McConville MJ, O'Hair RA, Khairallah GN, Godfrey DI, Fairlie DP, Rossjohn J, McCluskey J (November 2012). "MR1 presents microbial vitamin B metabolites to MAIT cells" (PDF). Nature. 491 (7426): 717–23. Bibcode:2012Natur.491..717K. doi:10.1038/nature11605. PMID 23051753. S2CID 4419703.
- ^ NIAID 자원 책자 "면역 체계 이해(pdf)"
- ^ Williams MA, Bevan MJ (2007-01-01). "Effector and memory CTL differentiation". Annual Review of Immunology. 25 (1): 171–92. doi:10.1146/annurev.immunol.25.022106.141548. PMID 17129182.
- ^ Janssen EM, Lemmens EE, Wolfe T, Christen U, von Herrath MG, Schoenberger SP (February 2003). "CD4+ T cells are required for secondary expansion and memory in CD8+ T lymphocytes". Nature. 421 (6925): 852–6. Bibcode:2003Natur.421..852J. doi:10.1038/nature01441. PMID 12594515. S2CID 574770.
- ^ Shedlock DJ, Shen H (April 2003). "Requirement for CD4 T cell help in generating functional CD8 T cell memory". Science. 300 (5617): 337–9. Bibcode:2003Sci...300..337S. doi:10.1126/science.1082305. PMID 12690201. S2CID 38040377.
- ^ Sun JC, Williams MA, Bevan MJ (September 2004). "CD4+ T cells are required for the maintenance, not programming, of memory CD8+ T cells after acute infection". Nature Immunology. 5 (9): 927–33. doi:10.1038/ni1105. PMC 2776074. PMID 15300249.
- ^ 제니퍼 롤랜드와 로빈 오헤히르, "T세포 끄기: 알레르기 질환 치료를 위한 펩타이드", 오늘의 생명과학 출판사, 1999, 32페이지
- ^ Maverakis E, Kim K, Shimoda M, Gershwin M, Patel F, Wilken R, Raychaudhuri S, Ruhaak LR, Lebrilla CB (2015). "Glycans in the immune system and The Altered Glycan Theory of Autoimmunity". J Autoimmun. 57 (6): 1–13. doi:10.1016/j.jaut.2014.12.002. PMC 4340844. PMID 25578468.
- ^ a b Tatham P, Gomperts BD, Kramer IM (2003). Signal transduction. Amsterdam: Elsevier Academic Press. ISBN 978-0-12-289632-3.
- ^ Wu H, Arron JR (November 2003). "TRAF6, a molecular bridge spanning adaptive immunity, innate immunity and osteoimmunology". BioEssays. 25 (11): 1096–105. doi:10.1002/bies.10352. PMID 14579250. S2CID 28521713.
- ^ Milstein O, Hagin D, Lask A, Reich-Zeliger S, Shezen E, Ophir E, Eidelstein Y, Afik R, Antebi YE, Dustin ML, Reisner Y (January 2011). "CTLs respond with activation and granule secretion when serving as targets for T cell recognition". Blood. 117 (3): 1042–52. doi:10.1182/blood-2010-05-283770. PMC 3035066. PMID 21045195.
- ^ Graham, William (2014-04-14). "SpaceX ready for CRS-3 Dragon launch and new milestones". NASAspaceflight.com. Retrieved 2014-04-14.
- ^ Belikov AV, Schraven B, Simeoni L (October 2015). "T cells and reactive oxygen species". Journal of Biomedical Science. 22: 85. doi:10.1186/s12929-015-0194-3. PMC 4608155. PMID 26471060.
- ^ a b Feinerman O, Germain RN, Altan-Bonnet G (2008). "Quantitative challenges in understanding ligand discrimination by alphabeta T cells". Mol. Immunol. 45 (3): 619–31. doi:10.1016/j.molimm.2007.03.028. PMC 2131735. PMID 17825415.
- ^ Dushek O, van der Merwe PA (2014). "An induced rebinding model of antigen discrimination". Trends Immunol. 35 (4): 153–8. doi:10.1016/j.it.2014.02.002. PMC 3989030. PMID 24636916.
- ^ a b eMedicine에서의 T세포 장애
- ^ a b Jones J, Bannister BA, Gillespie SH, eds. (2006). Infection: Microbiology and Management. Wiley-Blackwell. p. 435. ISBN 978-1-4051-2665-6.
- ^ "The Lymphomas" (PDF). The Leukemia & Lymphoma Society. May 2006. p. 2. Retrieved 2008-04-07.
- ^ a b c Kaminski, Hannah; Lemoine, Maël; Pradeu, Thomas (2021). "Immunological exhaustion: How to make a disparate concept operational?". PLOS Pathog. 17 (9): e1009892. doi:10.1371/journal.ppat.1009892. PMC 8460019. PMID 34555119.
- ^ "Defining 'T cell exhaustion'". Nature Reviews Immunology. 2019.
- ^ Yi JS, Cox MA, Zajac AJ (April 2010). "T-cell exhaustion: characteristics, causes and conversion". Immunology. 129 (4): 474–81. doi:10.1111/j.1365-2567.2010.03255.x. PMC 2842494. PMID 20201977.
- ^ Wang Q, Pan W, Liu Y, Luo J, Zhu D, Lu Y, Feng X, Yang X, Dittmer U, Lu M, Yang D, Liu J (2018). "Hepatitis B Virus-Specific CD8+ T Cells Maintain Functional Exhaustion after Antigen Reexposure in an Acute Activation Immune Environment". Front Immunol. 9: 219. doi:10.3389/fimmu.2018.00219. PMC 5816053. PMID 29483916.
- ^ Matloubian M, Concepcion RJ, Ahmed R (December 1994). "CD4+ T cells are required to sustain CD8+ cytotoxic T-cell responses during chronic viral infection". Journal of Virology. 68 (12): 8056–63. doi:10.1128/JVI.68.12.8056-8063.1994. PMC 237269. PMID 7966595.
- ^ Angelosanto JM, Blackburn SD, Crawford A, Wherry EJ (August 2012). "Progressive loss of memory T cell potential and commitment to exhaustion during chronic viral infection". Journal of Virology. 86 (15): 8161–70. doi:10.1128/JVI.00889-12. PMC 3421680. PMID 22623779.
- ^ Wherry EJ (June 2011). "T cell exhaustion". Nature Immunology. 12 (6): 492–9. doi:10.1038/ni.2035. PMID 21739672. S2CID 11052693.
- ^ Okagawa T, Konnai S, Nishimori A, Maekawa N, Goto S, Ikebuchi R, Kohara J, Suzuki Y, Yamada S, Kato Y, Murata S, Ohashi K (June 2018). "+ T cells during bovine leukemia virus infection". Veterinary Research. 49 (1): 50. doi:10.1186/s13567-018-0543-9. PMC 6006750. PMID 29914540.
- ^ Brooks DG, Trifilo MJ, Edelmann KH, Teyton L, McGavern DB, Oldstone MB (November 2006). "Interleukin-10 determines viral clearance or persistence in vivo". Nature Medicine. 12 (11): 1301–9. doi:10.1038/nm1492. PMC 2535582. PMID 17041596.
- ^ Tinoco R, Alcalde V, Yang Y, Sauer K, Zuniga EI (July 2009). "Cell-intrinsic transforming growth factor-beta signaling mediates virus-specific CD8+ T cell deletion and viral persistence in vivo". Immunity. 31 (1): 145–57. doi:10.1016/j.immuni.2009.06.015. PMC 3039716. PMID 19604493.
- ^ Veiga-Parga T, Sehrawat S, Rouse BT (September 2013). "Role of regulatory T cells during virus infection". Immunological Reviews. 255 (1): 182–96. doi:10.1111/imr.12085. PMC 3748387. PMID 23947355.
- ^ Penaloza-MacMaster P, Kamphorst AO, Wieland A, Araki K, Iyer SS, West EE, O'Mara L, Yang S, Konieczny BT, Sharpe AH, Freeman GJ, Rudensky AY, Ahmed R (August 2014). "Interplay between regulatory T cells and PD-1 in modulating T cell exhaustion and viral control during chronic LCMV infection". The Journal of Experimental Medicine. 211 (9): 1905–18. doi:10.1084/jem.20132577. PMC 4144726. PMID 25113973.
- ^ Otto GP, Sossdorf M, Claus RA, Rödel J, Menge K, Reinhart K, Bauer M, Riedemann NC (July 2011). "The late phase of sepsis is characterized by an increased microbiological burden and death rate". Critical Care. 15 (4): R183. doi:10.1186/cc10332. PMC 3387626. PMID 21798063.
- ^ a b Boomer JS, To K, Chang KC, Takasu O, Osborne DF, Walton AH, Bricker TL, Jarman SD, Kreisel D, Krupnick AS, Srivastava A, Swanson PE, Green JM, Hotchkiss RS (December 2011). "Immunosuppression in patients who die of sepsis and multiple organ failure". JAMA. 306 (23): 2594–605. doi:10.1001/jama.2011.1829. PMC 3361243. PMID 22187279.
- ^ Shindo Y, McDonough JS, Chang KC, Ramachandra M, Sasikumar PG, Hotchkiss RS (February 2017). "Anti-PD-L1 peptide improves survival in sepsis". The Journal of Surgical Research. 208: 33–39. doi:10.1016/j.jss.2016.08.099. PMC 5535083. PMID 27993215.
- ^ Patera AC, Drewry AM, Chang K, Beiter ER, Osborne D, Hotchkiss RS (December 2016). "Frontline Science: Defects in immune function in patients with sepsis are associated with PD-1 or PD-L1 expression and can be restored by antibodies targeting PD-1 or PD-L1". Journal of Leukocyte Biology. 100 (6): 1239–1254. doi:10.1189/jlb.4hi0616-255r. PMC 5110001. PMID 27671246.
- ^ Wei Z, Li P, Yao Y, Deng H, Yi S, Zhang C, Wu H, Xie X, Xia M, He R, Yang XP, Tang ZH (July 2018). "Alpha-lactose reverses liver injury via blockade of Tim-3-mediated CD8 apoptosis in sepsis". Clinical Immunology. 192: 78–84. doi:10.1016/j.clim.2018.04.010. PMID 29689313. S2CID 21657071.
- ^ Wells AD, Li XC, Strom TB, Turka LA (May 2001). "The role of peripheral T-cell deletion in transplantation tolerance". Philosophical Transactions of the Royal Society of London. Series B, Biological Sciences. 356 (1409): 617–23. doi:10.1098/rstb.2001.0845. PMC 1088449. PMID 11375065.
- ^ Halloran PF, Chang J, Famulski K, Hidalgo LG, Salazar ID, Merino Lopez M, Matas A, Picton M, de Freitas D, Bromberg J, Serón D, Sellarés J, Einecke G, Reeve J (July 2015). "Disappearance of T Cell-Mediated Rejection Despite Continued Antibody-Mediated Rejection in Late Kidney Transplant Recipients". Journal of the American Society of Nephrology. 26 (7): 1711–20. doi:10.1681/ASN.2014060588. PMC 4483591. PMID 25377077.
- ^ Steger U, Denecke C, Sawitzki B, Karim M, Jones ND, Wood KJ (May 2008). "Exhaustive differentiation of alloreactive CD8+ T cells: critical for determination of graft acceptance or rejection" (PDF). Transplantation. 85 (9): 1339–47. doi:10.1097/TP.0b013e31816dd64a. PMID 18475193. S2CID 33409478.
- ^ de Mare-Bredemeijer EL, Shi XL, Mancham S, van Gent R, van der Heide-Mulder M, de Boer R, Heemskerk MH, de Jonge J, van der Laan LJ, Metselaar HJ, Kwekkeboom J (August 2015). "Cytomegalovirus-Induced Expression of CD244 after Liver Transplantation Is Associated with CD8+ T Cell Hyporesponsiveness to Alloantigen". Journal of Immunology. 195 (4): 1838–48. doi:10.4049/jimmunol.1500440. PMID 26170387.
- ^ Gassa A, Jian F, Kalkavan H, Duhan V, Honke N, Shaabani N, Friedrich SK, Dolff S, Wahlers T, Kribben A, Hardt C, Lang PA, Witzke O, Lang KS (2016). "IL-10 Induces T Cell Exhaustion During Transplantation of Virus Infected Hearts". Cellular Physiology and Biochemistry. 38 (3): 1171–81. doi:10.1159/000443067. PMID 26963287.
- ^ Shi XL, de Mare-Bredemeijer EL, Tapirdamaz Ö, Hansen BE, van Gent R, van Campenhout MJ, Mancham S, Litjens NH, Betjes MG, van der Eijk AA, Xia Q, van der Laan LJ, de Jonge J, Metselaar HJ, Kwekkeboom J (September 2015). "CMV Primary Infection Is Associated With Donor-Specific T Cell Hyporesponsiveness and Fewer Late Acute Rejections After Liver Transplantation". American Journal of Transplantation. 15 (9): 2431–42. doi:10.1111/ajt.13288. PMID 25943855. S2CID 5348557.
- ^ Williams RL, Cooley S, Bachanova V, Blazar BR, Weisdorf DJ, Miller JS, Verneris MR (March 2018). "Recipient T Cell Exhaustion and Successful Adoptive Transfer of Haploidentical Natural Killer Cells". Biology of Blood and Marrow Transplantation. 24 (3): 618–622. doi:10.1016/j.bbmt.2017.11.022. PMC 5826878. PMID 29197679.
- ^ Woo SR, Turnis ME, Goldberg MV, Bankoti J, Selby M, Nirschl CJ, Bettini ML, Gravano DM, Vogel P, Liu CL, Tangsombatvisit S, Grosso JF, Netto G, Smeltzer MP, Chaux A, Utz PJ, Workman CJ, Pardoll DM, Korman AJ, Drake CG, Vignali DA (February 2012). "Immune inhibitory molecules LAG-3 and PD-1 synergistically regulate T-cell function to promote tumoral immune escape". Cancer Research. 72 (4): 917–27. doi:10.1158/0008-5472.CAN-11-1620. PMC 3288154. PMID 22186141.
- ^ Zelle-Rieser C, Thangavadivel S, Biedermann R, Brunner A, Stoitzner P, Willenbacher E, Greil R, Jöhrer K (November 2016). "T cells in multiple myeloma display features of exhaustion and senescence at the tumor site". Journal of Hematology & Oncology. 9 (1): 116. doi:10.1186/s13045-016-0345-3. PMC 5093947. PMID 27809856.
- ^ Lakins MA, Ghorani E, Munir H, Martins CP, Shields JD (March 2018). "+ T Cells to protect tumour cells". Nature Communications. 9 (1): 948. doi:10.1038/s41467-018-03347-0. PMC 5838096. PMID 29507342.
- ^ Conforti, Laura (2012-02-10). "The ion channel network in T lymphocytes, a target for immunotherapy". Clinical Immunology. 142 (2): 105–106. doi:10.1016/j.clim.2011.11.009. PMID 22189042.
- ^ Liu L, Chang YJ, Xu LP, Zhang XH, Wang Y, Liu KY, Huang XJ (May 2018). "T cell exhaustion characterized by compromised MHC class I and II restricted cytotoxic activity associates with acute B lymphoblastic leukemia relapse after allogeneic hematopoietic stem cell transplantation". Clinical Immunology. 190: 32–40. doi:10.1016/j.clim.2018.02.009. PMID 29477343.
- ^ Kong Y, Zhang J, Claxton DF, Ehmann WC, Rybka WB, Zhu L, Zeng H, Schell TD, Zheng H (July 2015). "PD-1(hi)TIM-3(+) T cells associate with and predict leukemia relapse in AML patients post allogeneic stem cell transplantation". Blood Cancer Journal. 5 (7): e330. doi:10.1038/bcj.2015.58. PMC 4526784. PMID 26230954.
- ^ "U.S. FDA Approved Immune-Checkpoint Inhibitors and Immunotherapies". Medical Writer Agency 香港醫學作家 MediPR MediPaper Hong Kong. 2018-08-21. Retrieved 2018-09-22.
- ^ Bhadra R, Gigley JP, Weiss LM, Khan IA (May 2011). "Control of Toxoplasma reactivation by rescue of dysfunctional CD8+ T-cell response via PD-1-PDL-1 blockade". Proceedings of the National Academy of Sciences of the United States of America. 108 (22): 9196–201. Bibcode:2011PNAS..108.9196B. doi:10.1073/pnas.1015298108. PMC 3107287. PMID 21576466.
외부 링크
- 면역생물학 제5판
- 국립알레르기감염병연구소의 면역체계
- T셀 그룹 – 카디프 대학교