선천성 림프세포
Innate lymphoid cell선천성 림프세포(ILC)는 가장 최근에 발견된 선천성 면역세포 계열로, 일반적인 림프성 전구 세포(CLP)에서 파생되었다.병원성 조직 손상에 대한 반응으로, ILC는 신호 전달 분자의 분비와 선천성 및 적응성 면역 세포의 조절을 통해 면역에 기여한다.ILC는 주로 조직에 상주하는 세포로 림프 조직(면역 관련)과 비림프 조직 모두에서 발견되며 혈액에서 거의 발견되지 않습니다.그들은 점막 표면에 특히 풍부하며 점막 면역과 항상성에 중요한 역할을 한다.다른 면역세포와의 분화를 가능하게 하는 특징에는 규칙적인 림프구 형태학, T세포와 B세포에서 발견되는 정렬된 항원 수용체의 부재(RAG 유전자의 결핍으로), 그리고 골수세포 [1]또는 수상세포에 주로 존재하는 표현형 마커가 포함된다.
2013년에는 생성된 발생경로, 표현형, 신호분자의 차이를 바탕으로 ILC를 1, 2, 3의 3개 그룹으로 구분하였으나, 추가 조사 후 NK세포, ILC1s, ILC2s, ILC3, 림프조직유도제([2]LTI)의 5개 그룹으로 구분하였다.ILC는 조직의 항상성, 형태 형성, 대사, 복구 및 재생을 포함한 여러 생리적 기능에 관여합니다.그들의 역할의 대부분은 T세포와 비슷하기 때문에, [3]그들은 T세포의 선천적인 대응물이라고 제안되어 왔다.ILC의 잘못된 조절은 알레르기, 기관지 천식, 자가면역질환과 [4]같은 면역병리학으로 이어질 수 있다.
분류
ILC의 개발은 사이토카인, 노치 리간드 및 일주기 리듬(일상 주기에 따른 내장 행동 변화)과 같은 주변 미세 환경 인자의 존재로 인해 켜지는 전사 인자의 존재에 따라 개시된다.ILC는 성숙하면 사이토카인을 방출한다.따라서 ILC의 분류는 서로 다른 ILC [5]아형의 개발과 기능과 관련된 전사 인자와 사이토카인 프로파일의 차이에 기초한다.
| 자극 | 조직 신호 | 감방 | 중개자 | 면역 기능 |
|---|---|---|---|---|
| 종양 세포내 미생물(바이러스, 박테리아, 기생충) | IL-12 | 만약γ | 제1종 면역(대식세포활성화, 세포독성, 산소라디칼) | |
| 큰 세포외 분자(기생충 및 알레르겐) | IL-25 | IL-4, IL-5, IL-13, IL-9 | 제2형 면역(맥관생성, 대식세포 대체활성화, 세포외 매트릭스/조직복구, 혈관확장, 체온조절) | |
| 세포외 미생물(박테리아, 곰팡이) | IL-1B | IL-22, IL-17 | 제3형 면역(식세포증, 항균펩타이드, 상피생존) | |
| 간엽조직세포(망막산, CXCL13, RANK-L) | IL-1B | RANK, TNF, 림포톡신 | 이차 림프구조의 형성 |
그룹 1 ILC
ILC1과 NK 세포 계통은 발생 경로에서 초기에 분화하며 전사 인자에 대한 의존성, 세포독성 및 상주 마커 발현에 따라 구별할 수 있다.NK세포는 세포독성세포로 혈류를 순환하며 바이러스에 감염된 세포와 종양세포를 죽인다.ILC1은 세포독성이 없거나 약한 세포독성으로 조직에 상주하는 세포로 바이러스 및 특정 박테리아에 의한 감염에 대한 방어 기능을 한다.
ILC1과 NK세포가 공유 및 비공유 기능을 모두 가지고 있기 때문에 인간 ILC1의 분류는 문제가 있었다.두 세포 모두 IFN-γ를 그들의 주요 사이토카인으로 생성하며,[6] 그러기 위해서는 전사 인자 T-bet이 필요하다.또한 두 세포는 감염 또는 손상 후 사이토카인 IL-15 또는 IL-12가 조직 내에서 상향 조절되었을 때 IFN-γ를 생성할 수 있으며 자극되었을 때 IFN-γ와 함께 TGFβ1을 분비할 수 있다.이를 통해 내장 상피 및 세포외 매트릭스 [7]재모델링이 촉진됩니다.IL-18 공동 자극은 IFN-γ 수치도 [8]크게 증가시킵니다.IFN-γ의 방출은 대식세포 및 기타 단핵 식세포를 자극하여 항균 효과를 유도하여 세포 내 감염을 근절한다.두 종류의 세포에 의해 생성되는 산소 라디칼은 또한 감염의 근절에 도움을 준다.ILC1s와 NK 세포도 TNF-α를 생성해 분자 발현에 따라 염증 반응에 기여할 수 있다.
NK 세포와 ILC1 간에는 전사 인자에 대한 의존성에 차이가 있다.두 세포 유형 모두 발달을 위해 T-bet을 사용하지만, NK 세포는 T-bet 결핍 숙주에 존재하는 것으로 밝혀졌지만, ILC1은 [6]그 존재에 전적으로 의존한다.그러나 NK세포의 발달은 전사인자 Eomes의 존재에 전적으로 의존하며, ILC1은 [6]그 존재와 무관하게 발달할 수 있다.즉, Eomes는 일반적으로 NK 세포의 표식으로 사용될 수 있으며, 성숙한 NK 세포는 Tbet + Eomes +이고 ILC1은 Tbet + Eomes [9]-임을 시사한다.
ILC1s와 NK 세포는 생쥐의 NK1.1과 인간과 [10][6]생쥐의 NKp44 및 NKp46과 같은 NK 세포 수용체(NCR)를 포함한 몇 가지 표현형 마커를 공통으로 가지고 있다.그들은 또한 인간 ILC1에서 CD127의 발현을 포함한 표현형 마커에 차이가 있는데, 이는 모든 NK 세포에 존재하지 않는다.또한 인간 NK세포의 마커인 NKp80은 ILC1에는 발현되지 않는다.생쥐에서 CD200R은 NK세포와 ILC1을 [11]구별하는 것으로 나타났다.특정 조직의 일부 NK/ILC1 세포에 존재하는 이러한 특성 마커가 부족하거나 특정 감염/염증 사건 후에 ILC1과 NK 세포 계통 간의 관계는 여전히 모호하다.이는 조직별 기능 [10]이론을 뒷받침합니다.예를 들어 CD127은 대부분의 ILC1에서 발현되지만 침샘 상주 ILC1에는 존재하지 않으며, NK [12]세포의 기본 특징인 Eomes를 발현하는 기능도 있다.
그래진 및 천공의 생성으로 인해 NK 세포는 세포독성 CD8+ T 세포의 선천적 대응물로 간주되며, ILC1은 세포독성 활성이 [13]없는 IFN-γ의 단독 생성으로 인해 T 도우미 세포의 선천적 대응물로 간주된다.
그룹 2 ILC
ILC2는 조직에 상주하며 조직 손상을 복구하는 데 도움을 줌으로써 기생충 감염과 같은 기생충에 대한 선천적인 반응에 관여합니다.그것들은 피부,[14][15] 폐, 간, [6][16]장의 조직에 풍부합니다.이들은 IL-25, TSLP [6]및 IL-33에 반응하여 암피레귤린과 IL-4, IL-5, IL-13을 포함한 타입 2 사이토카인의 생성을 특징으로 한다.그들의 사이토카인 특징 때문에, 그들은 Th2 세포의 선천적인 대응물로 여겨진다.
그들은 특정 장기 부위로 림프세포의 분포에 관여하는 케모카인에 대한 특징적인 표면 마커와 수용체를 발현한다.사람의 경우 ILC2는 CRTH2, KLRG1, SST2, CD161 및 CD25를 [3]나타냅니다.마우스에서는 ILC2가 CD44를 나타내지만 CD161을 [3]나타내지는 않습니다.
ILC2는 기본적인 전사인자 RORα와 GATA3를 활성화하는 ILC-7을 필요로 한다. GATA3 결핍은 세포의 발달과 기능을 저해하는 ILC2 기능의 유지에도 GATA3가 필요하다.
ILC2s는 균질성으로 간주되지만 ILC2s(nILC2s)와 염증성 ILC2s(iILC2s)의 하위 집단으로 분류될 수 있으며, IL-33 및 IL-25에 [3]대한 응답성에 따라 ILC2는 자연 면역 상태에서 IL-33에 반응한다.nILC2는 더 많은 Ty1과 ST2를 표현하고, KLRG1.[3] iLC2s는 더 많은 KLRG1을 표현하며, Ty1과 [3]ST2를 감소시킨다.이러한 하위 집단 외에 ILC210 세포라고 하는 또 다른 집단은 ILC-10을 [3]생성하는 능력을 특징으로 한다.
그룹 3 ILC
ILC3는 세포외 박테리아와 곰팡이에 대한 선천적인 면역 반응에 관여한다.그것들은 장내 세균의 항상성과 Th17 세포 [17]반응을 조절하는 데 중요한 역할을 한다.인간의 성인 ILC3는 주로 장의 라미나 프로프리아에서 발견되며 편도선은 비장, 자궁내막, 데시두아,[18] 피부에서도 발견됩니다.
ILC3의 발달과 기능은 [19]전사인자 RORδt에 의존합니다.IL- 1β 및 IL-23 또는 병원성 [20]신호에 반응하여 RORδt를 발현한다.IL-22는 ILC3에 의해 생성되는 원리의 사이토카인으로 장의 항상성을 유지하는 데 기본적인 역할을 한다.그러나 ILC3는 환경 [21]자극에 따라 IL-17, IL-22, IFN-γ 및 GM-CSF를 포함한 다양한 사이토카인을 생성한다.
ILC3에는 NCR-와 NCR+ ILC3의 두 가지 서브셋이 있으며, 마우스 ILC3에 표시된 NCR은 NKp46이다.[21]NKp44+ILC3는 IL-22의 [21]독점 공급원으로 편도와 장에 고농축되어 있습니다.일부 ILC3는 NKp30 및 CD56을 [22]포함한 다른 NK 세포 마커도 발현할 수 있다. NCR-ILC3는 주로 IL-17A 및 IL-17F를 생성하며, 특정 상황에서는 T-BET [5]발현 수준이 증가하면 IL-22.[23] NCR-ILC3s가 NCR+로 분화할 수 있다.NK 세포 마커를 발현함에도 불구하고, ILC3는 발달 경로와 이펙터 기능이 다른 NK 세포와 크게 다르다.
림프조직유도제(LTi)세포

LTi 세포는 고유한 발달 경로로 인해 별도의 혈통으로 간주되지만, 많은 유사한 특성으로 인해 종종 ILC3 그룹의 일부로 간주됩니다.ILC3와 마찬가지로 LTi 셀은 RORµt에 의존합니다.이들은 TNF [6]슈퍼패밀리의 일원인 림프독신의 작용을 통해 림프조직의 발달을 촉진함으로써 2차 림프절과 파이의 형성에 관여한다.그들은 면역 체계 발달의 초기 단계와 성인 단계에서 모두 중요하기 때문에, LTi 세포는 배아 발달 초기에 [6]장기와 조직에 존재한다.이들은 1차 및 2차 림프조직 조직과 성인 림프조직에서 중추적인 역할을 하며, 적응 면역 반응을 조절하고 2차 림프조직 [25]구조를 유지한다.
레티노인산, CXCL13, RANK-L 및 사이토카인 IL-1B, IL-23, IL-6에 [26]의해 생산이 촉진된다.c-Kit, CCR6, CD25, CD127 및 CD90을 나타내지만 NCR은 [6]표시되지 않습니다.OX40L의 발현은 성체 쥐와 [24]사람의 LTi 세포에 대한 또 다른 좋은 지표이다.CD4+/- 중 하나입니다.ILC3와 마찬가지로 활성화 시 LTi 세포는 대부분 IL-17A, IL-17F 및 IL-22를 [23]생성합니다.이들은 RANK, TNF, IL-17 및 IL-22에 의해 매개됩니다.
LTi 세포는 배아 흉선상피세포의 [24]발달을 가능하게 함으로써 자가면역조절유전자 AIRE의 발현을 유도한다.이들은 림프토신α4β7과 RANK-L 시그널링을 [24]통해 이를 수행한다.LTi 세포는 또한 새롭게 형성된 림프절 [24]내에서 기억 CD4+ T 세포와 기억 면역 반응의 생존을 가능하게 한다.이는 TNF 슈퍼패밀리의 OX40L 및 CD30L을 통해 CD4+[24]T세포에 신호를 보냅니다.이 역할은 자가면역을 예방하고 예방접종 [24]후 기억력을 향상시키기 위해 사용될 수 있다.
발전
ILC 개발에 관련된 경로에 대한 우리의 이해는 지난 몇 년 동안만 명확해졌고, 우리의 지식은 주로 마우스 [6]경로를 기반으로 한다.CLP는 존재하는 세포 신호에 따라 T세포, B세포 및 ILC를 포함한 다양한 세포 유형으로 분화할 수 있습니다.NK 세포를 제외한 모든 ILC는 생존을 위해 IL-7 신호를 필요로 합니다.전사억제제 ID2는 B와 T세포 분화에 길항하는 것으로 보이며, 혈통 특이적 전사 [4]인자와 더욱 분화할 수 있는 ID2 의존성 전구체를 생성한다.
ILC는 재조합 활성화 유전자(RAG)에 의존하지 않으며,[27] 대신 개발을 위해 공통 사이토카인 수용체 감마 사슬과 JAK3 키나제 경로를 통한 사이토카인 시그널링에 의존한다.
초기 개발
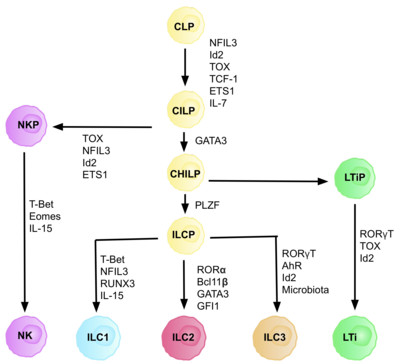
ILC는 CLP에서 파생된 일반적인 선천성 림프 전구체(CILPs)에서 파생되며, CLP는 T [6]및 B 세포를 포함한 다양한 림프세포 유형으로 분화할 수 있는 능력을 가지고 있다.CILP는 NK 세포 전구체(NKP) 또는 보다 최근에 기술된 공통 도우미 선천성 림프 전구체(CHILP)로 [6]분화할 수 있다.그러면 CHILP는 림프조직유도제 전구체(LTiPs)와 선천성 림프세포 전구체(ILCPs)로 분화할 수 있다.미세환경에 존재하는 인자는 노치배위자, 사이토카인, 일주기 리듬, 전사인자의 [citation needed]발현 등 특정 ILC 아형에 대한 CLP의 진행을 결정한다.
ILC 전구세포(ILCP) 동정
CILPs 및 ILCs로의 CLP의 개발은 T 및 [27]B세포를 생성하는 림프세포 운명의 억제를 매개하는 전사인자 ID2를 필요로 한다.이는 B 및 T 세포 [27]발달에 중요한 E-box 전사 인자(E2A, E2-2 및 EB)의 활성을 감소시킴으로써 이루어진다.당초 CLP가 모든 ILC 서브셋으로 분화하기 위해 ID2가 필요하다고 가정했으나 연구에 따르면 CLP 개발 중 ID2의 녹아웃은 Id2의 [28]존재에 의존하지 않는 NK 세포 전구체를 제외한 모든 ILC 서브셋의 발달을 저해하는 것으로 나타났다.이러한 실현으로 인해, ID2의 존재에 전적으로 의존하며 다른 핵심 ILC 마커를 발현하는 혈통 음성 세포군(진정한 전구 세포의 필요성)이 현재 선천성 림프성 [28]림프성 자손과 같은 공통 조력자로 알려진 Lin-ID2+IL7Ra+CD25-α4β7+로 식별되었다.이들은 T 도우미 이펙터 세포와 유사하기 때문에 '공통 도우미 라이크(common helper like)'라고 불립니다.
전사율 의존성
분화의 각 단계는 NFIL3, TCF-1, ETS1, GATA3, PLZF, T-bet, Eomes, RUNX3, RORα, Bcl11b, Gfi1, RORtt, [6]Ahr 등의 다른 전사 인자의 발현에 따라 달라집니다.이러한 특정 전사 인자의 조정된 표현은 림프구 서브셋의 [27]분화에 중요한 표적 유전자를 활성화하거나 억제한다.특히 사이토카인에 의해 발현이 조절되는 Nfil3는 전사인자 Id2, RORδt, Eomes 및 [29]Tox를 통해 ILC의 분화를 제어한다.이것은 조직 신호가 ILC 계열로 운명을 결정하는 데 중요한 역할을 한다는 증거를 제공합니다.
오리진 및 이행
연구는 ILC 발육의 1차 부위가 태아의 간이고, 성인의 골수는 CLP, NKP 및 CHILP가 [27]발견된 곳임을 시사한다.그리고 나서 세포는 유착 분자와 케모카인에 [27]의해 코드화된 지정된 조직에 도달할 때까지 혈액에서 나와 순환합니다.그러나 ILC의 성숙은 순정 T 도우미 세포의 성숙과 유사하게 1차 림프 조직 외부에서 발생할 수 있는 것으로 나타났다.
NK 세포 전구체 및 ILC3 전구체는 사람의 편도에서 발견되었으며, 태아 ILCP는 마우스 장에 존재하며, Peyer'[30][31]s Patchs에 축적되어 있다.신경세포, 수상세포, 간질세포 등 많은 세포에 의해 생성되는 레티노산은 ILC2보다 ILC3의 분화를 선호하며, ILC3의 완전한 [27]성숙에 필요하다.또한 이화식품 후에 생성되는 리간드를 통해 유발될 수 있는 AhR은 장내 ILC3의 [30]기능 유지 및 발현을 위해 필요하다.
기능.
ILC는 모든 장기, 특히 점막 [13]표면에서 병원균에 대한 면역 반응에 참여합니다.이들은 면역조절 사이토카인을 신속하게 분비하는 능력으로 선천적 면역반응의 핵심이지만 다른 면역세포와 상호작용함으로써 적응반응의 형성에 중요한 역할을 하기도 한다.이들이 상주하는 조직의 미세 환경은 다양한 ILC 프로파일의 발현을 결정 및 미세 조정하여 다중 이펙터 기능에서의 상호 작용을 촉진합니다.
조직 내 ILC의 전략적 위치 결정과 깊은 뿌리는 ILC가 항상성을 유지하고, 따라서 건강한 조직의 기능을 유지할 수 있도록 합니다.그러나 ILC는 다른 [32]점막 부위에서도 해로운 역할을 한다.
ILC의 기능은 특정 조직의 국부화와 관련되기 때문에 ILC의 국부화 및 이동 패턴에 관련된 신호의 결정은 [21]질병 치료를 위한 새로운 방법을 식별하는데 중요하다.
기생충 감염 및 조직 복구
타입 2 면역, 따라서 ILC2 세포의 기본 특성은 구충류와 [33]같이 소화할 수 없는 비대형 유기체를 다루는 것이다.장내에서는 기생충 감염에 반응하여 상피세포가 ILC2세포를 활성화하면서 높은 수준의 IL-25를 분비한다.ILC2는 노치 신호 경로를 통해 추가 상피 세포의 분화를 촉진하는 IL-13을 생산한다.이 명령은 조직을 재모델링하여 기생충과 다른 큰 병원균을 배출할 수 있도록 합니다.
IL-13은 또한 [34]T세포를 활성화시켜 기생충을 쫓아내기 위한 추가적인 생리 반응을 유도한다.T세포는 고블렛 세포 점액 분비와 평활근의 수축을 자극하고, 비만세포와 호산구 모집 신호를 사이트에 분비하여 B세포 증식을 [34]촉진한다.
이 감염은 기생충의 이동으로 인해 조직 손상을 초래할 수 있다.ILC2s는 상피성장인자 수용체에 대한 AREG 등의 리간드를 생산함으로써 감염 [6]후 조직의 손상을 복구하는 데 중요한 역할을 한다.이것은 상피의 장벽 기능을 향상시키고 병원체의 [34]진입을 느리게 하는 기능을 할 수 있다.

여러 조직 틈새에서 ILC는 간질세포와 같은 비조혈세포와 관계가 있다.폐에서 ILC2는 IL-33과 TSLP를 방출하는 기질세포에 대해 뚜렷한 국재성을 가지며, 정상상태에서 ILC2 항상성을 촉진하고, 장에서 기생충이 발달한 후 혈액을 [35]통해 폐로 이동한다.
폐 ILC2는 혈관에 가깝게 배치되어 혈액에서 호산구가 유입될 수 있습니다.또한 잠재적 병원균이 축적될 수 있는 기도 내에 위치하기도 합니다.이것은 그들이 칼시토닌 유전자 관련 [36]펩타이드의 방출을 통해 ILC2를 활성화하는 신경내분비세포와 밀접하게 접촉하고 있다는 것을 의미한다.다른 연구에서도 신경 회로를 통한 ILC 기능의 조절이 확인되었습니다.
또한 ILC1s와 ILC3s는 병원성 감염에 반응하여 산소라디칼을 방출하고 치명적인 효소를 손상시켜 숙주 조직에 손상을 입힌다.조직에 대한 복구 반응은 ILC3와 ILC1이 미생물 및 파편의 조직을 세척한 후 2형 면역 반응에 의해 조정됩니다.
장점막
장내 ILC는 식이, 미생물 및 내인성 대사물에 노출됩니다.소장으로 향하는 ILC는 α4β7 인테그린과 수용체 CCR9에 의해 매개된다.ILC2는 골수에서 CCR9를 발현하므로 장에 직접 집적할 수 있지만 ILC1 및 ILC3에서 CCR9 발현을 허용하려면 레티노산이 필요하다.
ILC는 다양한 박테리아와 바이러스 감염으로부터 보호하여 장 내 장벽 무결성의 유지를 촉진합니다.ILC3는 성인과 태아의 [37]장에 모두 존재하는 가장 풍부한 서브셋이다.장내 ILC의 분포는 발달하는 동안 변화하며, 그것들은 위장관 부분 전체에 불균등하게 분포한다.장내의 다른 틈새에의 이러한 분포는, 다른 신호 [38]전달의 계단식으로 매개된다.사람의 경우 장내 ILC의 약 70%가 NCR+[39]이고 15%가 NCR-이다.
ILC3는 세균 식물군과 직접 상호작용하여 미생물군과 숙주 사이에 네트워크를 형성하고 항상성을 선호합니다.ILC3는 IL-22의 분비를 통해 내장에 있는 여러 유익하지 않은 세균의 군집을 제한하여 상피세포를 자극하여 항균성 펩타이드를 [40]생성한다.IL-22의 생성은 대식세포와 직류에 의한 IL-23 및 IL-1β의 생성에 의해 유도되어 점막층 [3]치유를 촉진한다.예를 들어 IL-22는 항암화학요법이나 방사선요법 후의 장손상 회복을 촉진할 수 있다.ILC3는 내강 내 상조세균의 함량을 조절하여 라미나 프로프리아 식세포에 노출되어 T세포 프라이밍을 유도한다.ILC는 MHC 클래스 II 수용체를 통해 항원을 나타낼 수 있지만, 공동 자극성 분자가 부족하여 T세포 아너지에 역할을 하여 유익한 [39]보상에 대한 내성을 촉진합니다.따라서 ILC3가 없을 경우 제어되지 않은 T세포 활성화가 있을 수 있으므로 ILC3와 내장 T세포의 관계는 항상성을 유지하는 데 매우 중요하다.또한 마이크로바이오타는 ILC3에 의한 IL-22 생산을 미세조정하는 역할을 하며, 예를 들어 회장 중 분할된 필라멘트균은 IL-22 생성을 조절하고 Th17 세포의 [41][42]분화를 가능하게 한다.
ILC3는 장내 신경계와 상호작용하여 장내 항상성을 유지하며 박테리아에 반응하여 라미나 프로프리아 내의 글리아 세포는 신경영양인자를 분비하며, 신경조절수용체 RET를 통해 ILC3에 [43]의한 IL-22 생산을 유도한다.수지상 세포는 또한 병원체 유도 스트레스 동안 IL-23을 생성할 수 있으며, ILC3를 활성화하여 IL-22를 생성할 수 있다.IL-22가 내장에 존재하는 미생물군을 조절하는 메커니즘 중 하나는 상피세포의 [44]글리코실화 패턴을 통해 이루어진다.ILC3s에 의한 IL-22 및 림포톡신 발현이 상피세포의 푸코실화를 가능하게 하는 푸코실전달효소2의 발현을 제어하여 내강세균의 [44]영양원을 제공한다.
식이요법이나 마이크로바이오타로부터의 AHR 리간드는 면역 세포에 의해 인식되어 장에서 ILC의 발달과 NK 세포의 기능을 조절한다.트립토판 대사물에 대한 반응으로 AhR 시그널링은 IL-22 발현과 장내 항상성을 [6]유지한다.수지상 세포에 의해 생성되는 레티노산은 ILC1 및 ILC3에 대한 내장의 호밍 수용체의 발현을 촉진하고, RORtt 및 [6]IL-22를 상향 조절함으로써 ILC3 기능을 강화한다.또한 대식세포와 ILC3 간에는 RORtt 구동 GM-CSF 생산을 통한 크로스톡이 존재하며, 이는 [39]미생물 시그널링 및 대식세포에 의한 IL-1β 생성에 의존한다.식이성 비타민 A의 결핍은 비정상적으로 적은 수의 ILC3를 초래하여 IL-22 생산을 감소시키고 감염에 대한 감수성을 높인다.반대로 레티노인산은 ILC-7Ra를 하향 조절함으로써 ILC2 증식을 억제하고 비타민A의 결핍은 생쥐의 [39]기생충 감염에 대한 ILC2 매개 저항성을 높이는 것으로 나타났다.따라서 ILC3는 마이크로바이옴, 장상피, 신경아교세포, 그리고 다른 면역세포 사이의 장 항상성을 유지하기 위한 상호작용 네트워크를 형성합니다.
LTi 세포는 Peyer's Patchs와 림프성 난포에 존재하며, IgA 생성을 촉진하는 B 세포와 상호작용하여 국소 미생물과의 [45]숙주공조증을 촉진합니다.ILC1과 NK 세포는 세포 내 병원균과 싸우기 위해 IFN-ll을 생성한다.C. 디피카일이 감염되면 ILC1과 ILC3가 협력하여 [46]감염과 싸웁니다.ILC2는 고블렛 세포 분화와 장내 점액 생성을 유도하여 기생충 감염 시 조직 손상으로부터 보호합니다.
종양 미세 환경
선천성 림프세포의 다른 그룹들은 여러 [47][48]가지 방법으로 종양유전에 영향을 미치는 능력을 가지고 있다.
그룹 1 ILC는 종양 [49]세포 표면에서 누락된 MHC Class I을 인식할 수 있는 능력을 가진 NK 세포와 함께 가장 유의한 항종양 잠재성을 가진 ILC 집단이다.이와 같이, 그들은 MHC 클래스 [50][51]I에 외래 항원을 나타내는 종양 세포를 인식하고 죽이는 세포독성 T세포와 상호 보완적인 방식으로 작용한다.NK세포는 종양세포에 과도하게 발현된 스트레스 유도 리간드에 특이성을 가지고 NK세포 수용체를 활성화하는 다수의 세포표면을 발현한다.종양 감시의 NK 세포에 대한 자세한 내용은 Natural Killer cell 페이지를 참조하십시오.
ILC1은 면역 반응 초기에 M1 대식세포, 수지상세포, 세포독성 T세포 등 다른 면역세포를 분극시켜 염증 [52]환경을 만드는 사이토카인 IFN-γ 및 TNF-α의 생성에 의해 종양 미세 환경에 영향을 미친다.만약 성공한다면, 이러한 세포의 모집은 종양 발생 세포를 죽일 것이지만, 어떤 경우에는 IFN-γ와 TNF-α가 MDSC와 같은 면역 억제성 면역 세포의 유도, 따라서 항염증성 사이토킨의 역할을 할 수 있어 종양 세포가 [53][54][48]탈출할 수 있는 면역 환경을 허용할 수 있다.
종양 감시에서 ILC2와 ILC3의 역할은 거주 조직에서 발생하는 미세 환경에 따라 달라집니다.
ILC2는 항염증 면역 반응을 촉진하는 사이토카인을 생성한다.IL-13, IL-4, 앰피레귤린 종양 증식을 [55]선호합니다그러나 일부 환경에서는 ILC2s가 호산구로부터 세포독성 반응을 [56][57]촉진하여 항종양 반응을 촉진하는 IL-5를 생성할 수 있다.
ILC3는 항종양성 환경에도 관여할 수 있습니다.IL-17의 생성은 혈관 투과성을 유도하기 때문에 종양의 성장과 전이를 지원할 수 있지만, 표면의 MHC Class II의 상향 조절은 CD4+ T세포를 프라이밍하여 항종양 효과가 [58]있다.또한 ILC3는 폐암에서 3차 림프구조의 형성을 촉진하여 보호 역할을 [59]하는 것으로 보고되었다.
간과 대사

모든 ILC 서브셋은 간에 존재하며 바이러스 및 세균 [60]감염으로부터 조직을 보호하기 위해 면역 반응을 조절합니다.ILC1은 간에 존재하는 지배적인 ILC 서브셋입니다.IFN–γ의 생성은 간세포의 [61]생존을 촉진한다.ILC1s에 의한 IFN-γ의 생산은 NK 세포 수용체 CD226의 [61]발현에 따라 달라진다.ILC1s에 의한 IL-12 구동 IFN-γ 생성은 세포외 ATP에 의해 가속화되며, IFN-γ는 간세포에서 [61]프로생존 분자 Bcl-2 및 Bcl-xL을 상향 조절한다.
NK세포는 바이러스성 B형, C형 간염에 대한 면역반응을 조절하여 간섬유화, 간암을 억제하는 역할을 한다.TRAIL 및/또는 NKG2D를 통해 섬유간에서 간세포를 제거한다.
ILC는 식이 스트레스 및 대사 항상성을 유지하는 데 중요한 역할을 합니다.트립토판 대사물의 생산은 AhR 전사인자를 IL-22 발현을 유도하여 존재하는 ILC3의 수를 유지하며, 따라서 장내 항상성을 [6]유발한다.비타민 A 대사물인 레티노산 역시 IL-22의 발현을 상향 조정하기 때문에, AhR 신호 전달 경로와 레티노산의 부재는 위장관 시트로박터 설치류 [6]감염과 같은 세균 감염에 대한 면역력을 감소시킨다.레티노산은 또한 ILC1 및 ILC3에서 내장 호밍 마커의 발현을 개선한다.따라서 식이 영양소의 가용성은 감염과 염증에 대한 ILC 면역 반응을 변화시켜 균형 잡힌 건강한 식단의 중요성을 강조합니다.
ILC2s는 IL-5, IL-4 및 IL-13의 생성을 통해 지방조직에서 2형 면역 환경을 지원한다.이것은 지방성, 인슐린 저항성, 칼로리 [6]소비를 조절한다.이 조절 불량은 제1형 염증을 지속시켜 비만을 유발한다.ILC2는 지방세포의 비깅을 촉진하여 에너지 소비를 증가시킨다.따라서 조직 내 ILC2의 반응 감소는 비만의 특징이며, 이는 에너지 항상성에 있어 ILC2의 중요한 역할을 방해하여 에너지 소비 감소와 지방성 [62]증가를 초래한다.ILC2s와 더불어, ILC1s는 인간 살코기 [10]디포트에서 상주 림프구 인구의 5~10%를 차지하며, 군살 및 비만 조건에서 지방 조직 대식세포의 항상성에 기여한다.고지방식은 ILC1 수치와 지방조직의 활성화를 증가시켜 IFN-γ 및 TNF-α 수치를 증가시킨다.ILC1은 대식세포 화학 유인제 CCL2를 생성하므로 ILC1- 대식세포 신호 전달은 지방 조직의 [63]핵심 조절제이다.이 경로는 간질환 환자 치료에 잠재적인 표적이 될 수 있다.
호흡기 감염
ILC2는 상피와 고블렛 세포의 증식을 촉진하여 호흡기의 점액 생성을 촉진합니다.이러한 기능은 상피 무결성의 복원 및 유지에 기여합니다.ILC2는 AhR, IL-9 및 [64]IL-13의 생산을 통해 폐의 기생충 감염에 대한 방어 기능을 제공한다.이러한 ILC2는 장에서 발생하며 기생충 감염과 [65]싸우기 위해 폐로 이동한다고 믿어진다.
ILC1s와 NK세포는 라이노바이러스와 호흡합성세포바이러스(RSV)[3]를 포함한 폐의 바이러스 감염에 반응하여 IFN-γ를 분비한다.
ILC3는 IL-17 및 IL-22의 분비를 통해 폐 감염에도 관여한다(예: S. 폐렴 감염).인간의 호흡기 [66]감염에서 ILC의 역할을 해독하기 위해서는 더 많은 연구가 필요하다.
피부 복구

증거는 ILC3와 ILC2가 표피 Noth1 신호를 [39]통해 생쥐와 사람 모두의 손상된 진피로 모집된다는 것을 보여준다.ILC3는 대식세포를 모집하여 상처 치유 중 면역 및 상피세포 반응에 역할을 하는 IL-17F를 분비한다.TNF의 발현은 손상된 피부 [39]표피에 ILC3의 국소화를 유도하기 때문에 상처 치유에도 한몫합니다.ILC2s는 표피에 의한 IL-33의 방출에 반응하여 중요한 표피 성장인자인 고농도 암피레귤린을 분비하여 피부 상처 치유에 [39]기여한다.
구강 점막
구강 점막은 상보균으로 군집화되어 있으며, 식이 항원과 병원균에 노출되어 있다.구강 점막에 있는 ILC는 장벽을 유지하고 감염으로부터 보호하는 데 도움이 됩니다.ILC3s와 상피내 ILC1s는 처음에 편도에서 확인되었고 인간 잇몸에서 발견되었다.림프구의 약 10~15%가 ILC로 확인되었으며, 대부분은 IFN-γ ILC1을 생성하였다.구강 인두의 ILC3는 IL-23에 의해 유도되는 IL-17A 및 IL-17F를 생성하는 칸디다 알비칸의 감염을 방지합니다.RORtt의 소실 또는 고갈로 인해 ILC3가 결여된 생쥐는 칸디다 알비칸에 [67]의해 심각한 감염을 겪었다.
에어웨이즈
ILC는 폐에서 신경전달물질과 신경펩타이드를 분비할 수 있는 것으로 나타났다.ILC2는 신경섬유에 근접하여 호흡기의 뉴런과 상호작용하며, 폐에 상주하는 ILC5 생성 ILC2는 중간 크기의 혈관과 기도의 합류에 가까운 콜라겐이 풍부한 영역에서 발견된다.또한 IL-5 생성 ILC2s는 기도에 입자가 농축되는 기도 분기 접합부의 폐신경 내분비세포에서 발견된다.기도에서 ILC2의 국부화는 [68]ILC2의 상주 상태가 조직의 다른 구역의 미세 환경에 의해 정의된다는 것을 시사한다.
일주기 회로
마스터 유전자 시계 Arntl의 조절을 연구함으로써 일주기 시계와 ILC 상호작용이 입증되었다.그 결실은 후생유전학적 변화로 인한 ILC3의 조절장애를 초래하여 IL-22의 발현을 촉진하고 미생물체, 상피세포의 변화 및 장내 지질 흡수에 지장을 초래하였다.한편, 일주기 대사 반응 조절에 관여하는 단백질인 Nr1d1의 결실은 NCR+ILC3의 감소와 IL-17 생산의 증가를 초래하였으나 LTi 유사 ILC3에는 [69]영향을 미치지 않았다.
병리학
천식

ILC2s는 폐염 시 병원성 역할을 하는 것으로 확인되었다.폐의 상피세포는 다양한 알레르겐, 곰팡이 및 바이러스에 반응하여 사이토카인 IL-33 및 IL-25 또는 TSLP를 발현시킨다.이러한 사이토카인은 ILC2를 활성화하므로 ILC2의 수가 증가하여 알레르기성 [3]천식 환자에게 Type-2 사이토카인(IL-4/5/13)이 존재한다.IL-13을 분비하여 알레르기성 폐염증을 일으키고 Th2 분화를 촉진하여 IL-13의 생산을 증가시켜 알레르기 [70]반응을 증폭시킨다.
폐에서 ILC2에 의한 IL-5의 생성은 호산구 모집으로 이어지며, 다른 세포군은 천식 환자의 기도 염증에서 폐 ILC2의 존재를 상호작용하고 형성하는 것으로 알려져 있다.게다가, 그들은 또한 B세포의 증식을 촉진합니다.현재 ILC2의 증가는 질병의 심각성과 관련이 있다고 믿으며, 증거는 일부 '알레르겐 경험' ILC2가 초기 염증 해결 후에도 지속되어 기억 T 세포와 유사성을 나타낸다는 것을 확인시켜준다.'알레르겐 경험' ILC2의 존재는 천식 환자가 다양한 알레르겐에 [39]민감해지는 이유일 수 있다.
이 알레르기 면역 반응은 T와 B 세포와는 무관한 것으로 보이며, IL-33을 [71][72]사용하여 T와 B 세포가 없는 생쥐에서 천식 같은 증상을 닮은 알레르기 반응이 유도될 수 있음을 확인하는 증거가 있다.
다른 ILC가 천식에 어떻게 영향을 미치는지는 명확하지 않지만, ILC3를 생성하는 IL-17의 수와 질병의 심각도 사이의 상관관계를 보여주는 연구 결과가 있다.NK 세포와 ILC1이 IFN-γ의 생성으로 인해 ILC2의 확장을 억제하고, 따라서 질병을 제어하는 데 도움을 줄 수 있다는 것이 생쥐에서 밝혀졌다.다른 서브셋 간의 균형이 [73]천식에 어떻게 영향을 미치는지 결정하기 위해 인간 환자에 대한 추가 연구가 필요하다.
자가면역질환
NK 세포는 활성화, 억제, 접착, 사이토카인 또는 화학작용을 할 수 있는 많은 세포 표면 수용체를 나타냅니다.이러한 수많은 입력을 통해 수집된 정보의 통합은 NK 세포가 자기 허용도를 유지하고 자기 세포 스트레스 [74]신호를 인식할 수 있게 합니다.NK세포 활성화의 미묘한 동적 조절이 자기세포를 공격하기 위해 불균형하게 되면 자가면역질환 병리학이 된다.NK 세포 조절 장애는 다발성 경화증, 전신성 홍반성 루푸스, [75]제1형 당뇨병을 포함한 많은 자가 면역 장애와 관련이 있다.
증거는 ILC를 목표로 하는 것이 자가면역 장애에 대한 치료제 설계에 유익할 수 있다는 것을 시사한다.ILC와 T 세포는 많은 중복 기능을 가지고 있기 때문에, 그들의 이펙터 사이토카인을 표적화하고 중화시키는 것이 더 나은 선택일 수 있다.또는 업스트림 활성화 매개자(IL-23, IL-1B 또는 IL-6) 또는 이들의 생존인자(IL-7)를 염증성 [21]질환을 치료하기 위한 접근법으로 사용할 수 있다.
알레르기성 비염

ILC2의 빈도는 만성 코뿔소염 환자의 코 용종과 같은 알레르기 증상이 있는 다른 조직과 아스피린 악화 호흡기 [3]질환 환자에서도 증가하는 것으로 밝혀졌다.ILC2의 농도는 질병의 심각성과 확실히 관련이 있다.
ILC2는 상피세포와 호산구에 의해 각각 생성되는 TSLP와 IL-4의 존재로 인해 활성화된다.그런 다음 IL-4, IL-5 및 IL-13을 생성하여 양성 피드백 루프에서 호산구를 더욱 활성화시켜 염증을 촉진합니다.이 루프를 교란시키는 것은 비염의 잠재적 치료법이 될 수 있다.NK세포는 유익한 역할을 하는 것으로 보이며 알레르기성 [76]비염이 있는 세포는 적은 편이다.
염증성 장질환(IBD) 및 장암
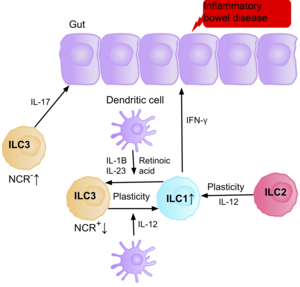
연구에 따르면 NCR-ILC3를 생성하는 IL-17은 크론병 환자의 장에 풍부하게 존재하기 때문에 IBD의 [39]병태생리학에 기여한다.또한 크론병 환자의 장 점막 내 ILC1 수는 존재하는 [39]전체 ILC의 약 10%에서 40%로 증가하였다.현재 ILC의 증가는 질병의 심각성과 관련이 있다.증거는 장에서 ILC3s와 ILC1s 사이의 가소성이 크론병의 중요한 요소이며, 수상세포에 의해 생성된 [39]ILC-12에 노출되면 ILC3가 ILC1s로 분화된다는 것을 시사한다.그러나 장에 존재하는 IL-23, IL-1B 및 레티노인산은 ILC1s의 분화를 ILC3s로 [39]되돌릴 수 있다.증거는 또한 ILC2가 사이토카인과 [39]같은 특정 환경 요인에 반응하여 크론병 환자의 장에 존재하는 IFN-γ를 생성하면서 ILC2가 소염성 표현형을 획득할 수 있는 능력을 시사한다.
IBD 환자는 만성 염증 중에 ILC3가 ILC1 소염성 표현형을 획득하면 만성 염증으로 인해 장암에 걸릴 위험이 높아진다.ILC는 IBD 환자들의 장에 축적되기 때문에, 그들이 종양을 유발하는 역할을 할 수 있다고 믿어진다.이를 뒷받침하는 연구에 따르면 장암의 [77][78][79]종양 미세환경에서 이펙터 사이토카인 IL-23, IL-17, IL-22의 양이 증가하고 있다.
NK세포는 항종양 효과가 있는 IFN-γ를 분비한다.여러 연구에서 장암 [80][81]환자의 장 또는 말초 혈액에 존재하는 NK 세포와 IFN-γ의 빈도가 감소했음을 보여준다.장암 환경에서 그들의 정확한 역할을 다루기 위해서는 더 많은 연구가 필요하다.
간암과 비만
간 ILC1은 IFN-γ 및 TNF-α의 생성으로 인한 만성 B형 간염의 병원 형성에 기여한다.만성 간염에 대한 반응으로 간 담관을 덮고 있는 상피의 교란이 자주 관찰되며, 이러한 도관의 증식은 간암과 [60]관련이 있다.ILC2 세포의 IL-33 유도 생성에 의해 생성되는 IL-13에 의해 증식이 촉진된다는 증거가 있다.ILC2는 간섬유화의 진행을 촉진시켜 [60]간암의 진행을 촉진하는 것으로 나타났다.
특정 식이 영양소의 가용성은 지방 조직에 저장된 에너지를 변화시킴으로써 ILC 면역 항상성에 영향을 미칠 수 있습니다.지방조직은 신진대사의 항상성을 유지하며 현재 완전한 면역적합기관으로 여겨진다.영양실조와 식탐은 식이 영양소의 변화를 통해 ILC 반응을 조절하지 못할 수 있으며, 지방 조직에 [10]저장된 에너지에 직접적인 영향을 미칩니다.비만은 위장균의 변화, 지방조직에서 간으로 유리지방산이 유입되는 증가 및 내장 [10]투과성 증가와 관련이 있다.위장관과 간의 해부학적 근접성은 간문맥을 통한 세균 대사물의 수송이 염증을 유발하고 ILC1을 포함한 선천적 면역세포에 작용하므로 간에서 염증 상태를 활성화하는 데 중요한 역할을 한다.따라서 비만과 관련된 염증은 인슐린 저항성의 발달과 대사 조절 [10]장애로 인해 간 질환의 진행에 영향을 미칠 수 있다.그러므로 지방조직 염증의 주요 조절제로서 ILC1은 간질환이나 대사증후군을 가진 사람들을 치료하기 위한 잠재적 치료 대상이다.
ILC2는 사람과 쥐의 백색 지방 조직에서도 확인되어 비만 발생에 기여하고 있다.지방 조직의 항상성 조절 장애에 따라, ILC2의 반응 감소는 비만의 특징이며, 이는 에너지 항상성에 있어 ILC2의 중요한 역할을 방해하고, 에너지 소비를 감소시키고,[62] 지방을 증가시키기 때문이다.
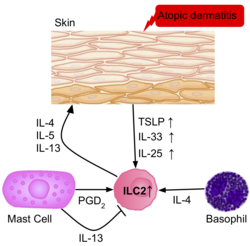
피부염
ILC2의 빈도는 아토피 피부염 환자의 염증 피부에서 건강한 [39]환자보다 높다.환자의 피부에서 나온 ILC2는 IL-25, IL-33, TSLP 및 PGD2 수용체의 상향 조절을 통해 ILC2의 활성화에 대한 역할을 시사했다.호염기구와 마스트 세포도 이러한 피부 병변에 존재하여 IL-4와 PGD2를 생성하며 ILC2를 더욱 활성화시킨다.

또 다른 염증성 피부병인 건선은 T세포와 수지상세포로 주로 채워진 플라크를 형성하면서 표피 비후를 일으킨다.T세포는 제1형 면역반응을 나타내지만 표피의 비후와 염증은 Th17이나 δT세포와 [39]같은 다른 T세포에 의해 IL-22, IL-17A, IL-17F가 생성되어 발생하는 것으로 생각된다.그러나 최근 데이터는 건선 [39]환자의 말초 혈액에서 ILC3의 수가 증가하면서 실제로 이러한 사이토카인이 다량 생성된다는 것을 시사한다.
관절염
ILC는 점막 장벽과 적응성 면역과의 상호작용에서 연구되어 자가면역질환과 관련이 있다.자가항체 존재로 특징지어지는 관절염에서는 Tfh와 B세포 사이의 조절불량 크로스톡이 이들 항체를 생성하는데 관여하고 있다.흥미롭게도, Th17과 Tfh의 염증 반응이 위장관에서 생성되고 마이크로바이오타가 이 반응을 증가시킬 수 있다는 것이 제안되었다.따라서 장내 미생물군에 대한 면역반응 조절에 관여하는 ILC의 발달은 관절염과 관련이 있다.ILC2의 경우 IL-4, IL-9, IL-13을 [82]생성함으로써 염증 반응을 조절하는 데 중요한 역할을 한다.
다발성 경화증
다발성 경화증의 ILC3의 경우, 이러한 세포는 진행성 질환 환자의 뇌에서 3차 림프 응집체와 관련이 있다.또한 LTi-like ILC3의 [82]증가는 뇌액 중의 자가항체와 관련이 있다.
소성
ILC를 서브셋으로 분류하면 프레임워크가 간소화되지만, 위의 분류 시스템에도 불구하고 여러 연구에 따르면 그 개발과 표현형 유지관리는 서브셋 간의 가소성이 매우 높아 훨씬 복잡하다.연구에 따르면 특정 사이토카인이 존재하는 경우 일부 ILC [13][47]서브셋이 다른 서브셋으로 변환되는 능력이 확인되었다.이것은 또한 T세포에서 흔한 특징이고, 이 가소성은 우리의 면역체계가 매우 많은 다른 [13]병원체에 대한 반응을 미세하게 조절하도록 하는데 매우 중요하다고 믿어진다.ILC 가소성은 사이토카인 수용체, 그 전사인자 및 정의된 크로마틴 영역의 전사인자 접근을 요구하지만,[6] 이러한 사이토카인이 어디에서 생성되고 Vivo에서 분화가 발생하는지는 여전히 불분명하다.

만성폐쇄성폐질환(COPD) 환자에게 존재하는 ILC는 ILC 가소성의 원형 사례입니다.인간과 생쥐의 연구는 폐에 상주하는 ILC2가 COPD 중에 ILC1 표현형을 획득하여 IFN-γ 분비를 증가시키고, 따라서 [83]염증을 일으키는 것으로 나타났다.담배 연기를 포함한 다양한 트리거에 의해 ILC-12 및 IL-18이 분비되어 ILC2가 ILC1로 분화됩니다.GATA3는 하향 조절되고 T-bet 발현은 상향 [83]조절됩니다.따라서 환자는 혈액 ILC1이 더 높습니다.ILC2 비율. ILC1의 풍부함은 질병의 [83]심각성과 관련이 있다.
ILC3가 ILC1 유사 세포로 전환되는 능력은 시험관내 [84][85][47]및 생체내로 나타났다.ILC3를 ILC-2 및 IL-15와 함께 배양하면 T-베트 및 IL-12 수용체(IL-12R) β2의 상향조절을 일으켜 ILC3를 ILC1로 전환할 수 있다.또한 ILC-23은 ILC1의 [85]ILC3로의 전환을 촉진할 수 있다는 연구결과가 있다.
사이토카인이나 노치 [86][47]리간드와 같은 특정 환경 자극에 노출되었을 때 ILC1과 ILC3로 변환되는 능력이 확인되는 등 ILC2도 어느 정도 가소성이 있다는 증거가 증가하고 있다.
사이토카인에 의해 유도되는 시그널링은 ILC3와 ILC1 사이의 가소성을 제어하여 T-베트의 발현을 유도한다.크론병 환자의 경우, ILC3를 희생하면서 ILC1의 증가는 아마도 T 조절 세포에서 IL-2가 생성되어 병원성 상태와 염증 사건을 야기할 수 있다.가소성은 가역성이지만 NKP46+ILC3s가 ILC1로 분화할 때 T-bet의 발현변조는 IL-23, IL-2, IL-1b에 의존하며 레티노산에 의해 개선된다.따라서 ILC3에서 ILC1까지의 가소성은 이러한 사이토카인을 생성하는 수지상 세포에 의존합니다.ILC1과 ILC3의 상호 변환은 RORtt와 T-bet의 차이 표현에 의해 조절되지만, 이러한 [87]세포에 의해 야기되는 염증을 이해하기 위해서는 설명되어야 할 다른 질문들이 남아 있다.
ILC2의 경우, 인플루엔자 바이러스, 호흡기 합성 세포 바이러스, 황색포도상구균 등의 감염제의 피폭에 의해 Gata3가 다운 레귤레이션 되어 IL12Rb2, IL-18Ra, T-bet의 발현을 높일 수 있다.ILC2에서 ILC1로의 분화는 메커니즘이 [87]아직 이해되지 않았지만 가역적일 수 있다.
염증, 만성질환 또는 종양 미세환경과 같은 특정 환경에서는 활성화된 NK세포가 CD49a와 일반적인 ILC1 마커인 CXCR6을 발현하기 시작하여 소성 [88][89]특성을 강화할 수 있습니다.
질병 중 ILC 가소성의 정도를 결정하는 것은 병원성에 [47][90]기여할 수 있는 다른 서브셋으로의 변환을 방지하거나 강화하는 데 유용할 수 있다.
선천적 또는 적응적
역사적으로, 선천적인 면역 체계와 적응적인 면역 체계 사이의 차이는 선천적인 시스템의 비특이적인 성격과 [91]기억력의 부족에 초점을 맞췄다.NK세포와 다른 ILC의 기능에 대한 정보가 적응면역반응의 효과인자 및 조정자로서 등장함에 따라, 이 구별은 덜 명확해졌다.일부 연구자들은 이 정의가 적응형 면역체계의 재배열된 수용체보다 선천적인 면역체계의 [74]수용체들의 생식선 코드화에 더 초점을 맞춰야 한다고 제안한다.
「 」를 참조해 주세요.
레퍼런스
- ^ Spits H, Cupedo T (2012). "Innate lymphoid cells: emerging insights in development, lineage relationships, and function". Annual Review of Immunology. 30: 647–75. doi:10.1146/annurev-immunol-020711-075053. PMID 22224763.
- ^ Spits H, Artis D, Colonna M, Diefenbach A, Di Santo JP, Eberl G, et al. (February 2013). "Innate lymphoid cells--a proposal for uniform nomenclature". Nature Reviews. Immunology. 13 (2): 145–9. doi:10.1038/nri3365. PMID 23348417. S2CID 2228459.
- ^ a b c d e f g h i j k l Panda SK, Colonna M (2019). "Innate Lymphoid Cells in Mucosal Immunity". Frontiers in Immunology. 10: 861. doi:10.3389/fimmu.2019.00861. PMC 6515929. PMID 31134050.
- ^ a b Walker JA, Barlow JL, McKenzie AN (February 2013). "Innate lymphoid cells--how did we miss them?". Nature Reviews. Immunology. 13 (2): 75–87. doi:10.1038/nri3349. PMID 23292121. S2CID 14580303.
- ^ a b Klose CS, Kiss EA, Schwierzeck V, Ebert K, Hoyler T, d'Hargues Y, et al. (February 2013). "A T-bet gradient controls the fate and function of CCR6-RORγt+ innate lymphoid cells". Nature. 494 (7436): 261–5. Bibcode:2013Natur.494..261K. doi:10.1038/nature11813. PMID 23334414. S2CID 4390857.
- ^ a b c d e f g h i j k l m n o p q r s t u v w Vivier E, Artis D, Colonna M, Diefenbach A, Di Santo JP, Eberl G, et al. (August 2018). "Innate Lymphoid Cells: 10 Years On". Cell. 174 (5): 1054–1066. doi:10.1016/j.cell.2018.07.017. PMID 30142344.
- ^ Jowett GM, Norman MD, Yu TT, Rosell Arévalo P, Hoogland D, Lust ST, et al. (February 2021). "ILC1 drive intestinal epithelial and matrix remodelling". Nature Materials. 20 (2): 250–259. doi:10.1038/s41563-020-0783-8. PMC 7611574. PMID 32895507. S2CID 221521946.
- ^ Daussy C, Faure F, Mayol K, Viel S, Gasteiger G, Charrier E, et al. (March 2014). "T-bet and Eomes instruct the development of two distinct natural killer cell lineages in the liver and in the bone marrow". The Journal of Experimental Medicine. 211 (3): 563–77. doi:10.1084/jem.20131560. PMC 3949572. PMID 24516120.
- ^ Simonetta F, Pradier A, Roosnek E (2016). "T-bet and Eomesodermin in NK Cell Development, Maturation, and Function". Frontiers in Immunology. 7: 241. doi:10.3389/fimmu.2016.00241. PMC 4913100. PMID 27379101.
- ^ a b c d e f Luci C, Vieira E, Perchet T, Gual P, Golub R (2019). "Natural Killer Cells and Type 1 Innate Lymphoid Cells Are New Actors in Non-alcoholic Fatty Liver Disease". Frontiers in Immunology. 10: 1192. doi:10.3389/fimmu.2019.01192. PMC 6546848. PMID 31191550.
- ^ Weizman OE, Adams NM, Schuster IS, Krishna C, Pritykin Y, Lau C, et al. (November 2017). "ILC1 Confer Early Host Protection at Initial Sites of Viral Infection". Cell. 171 (4): 795–808.e12. doi:10.1016/j.cell.2017.09.052. PMC 5687850. PMID 29056343.
- ^ Cortez VS, Fuchs A, Cella M, Gilfillan S, Colonna M (May 2014). "Cutting edge: Salivary gland NK cells develop independently of Nfil3 in steady-state". Journal of Immunology. 192 (10): 4487–91. doi:10.4049/jimmunol.1303469. PMID 24740507.
- ^ a b c d Colonna M (June 2018). "Innate Lymphoid Cells: Diversity, Plasticity, and Unique Functions in Immunity". Immunity. 48 (6): 1104–1117. doi:10.1016/j.immuni.2018.05.013. PMC 6344351. PMID 29924976.
- ^ Kim BS, Siracusa MC, Saenz SA, Noti M, Monticelli LA, Sonnenberg GF, et al. (January 2013). "TSLP elicits IL-33-independent innate lymphoid cell responses to promote skin inflammation". Science Translational Medicine. 5 (170): 170ra16. doi:10.1126/scitranslmed.3005374. PMC 3637661. PMID 23363980.
- ^ Roediger B, Kyle R, Yip KH, Sumaria N, Guy TV, Kim BS, et al. (June 2013). "Cutaneous immunosurveillance and regulation of inflammation by group 2 innate lymphoid cells". Nature Immunology. 14 (6): 564–73. doi:10.1038/ni.2584. PMC 4282745. PMID 23603794.
- ^ Neill DR, Wong SH, Bellosi A, Flynn RJ, Daly M, Langford TK, et al. (April 2010). "Nuocytes represent a new innate effector leukocyte that mediates type-2 immunity". Nature. 464 (7293): 1367–70. Bibcode:2010Natur.464.1367N. doi:10.1038/nature08900. PMC 2862165. PMID 20200518.
- ^ Mjösberg J, Bernink J, Golebski K, Karrich JJ, Peters CP, Blom B, et al. (October 2012). "The transcription factor GATA3 is essential for the function of human type 2 innate lymphoid cells". Immunity. 37 (4): 649–59. doi:10.1016/j.immuni.2012.08.015. PMID 23063330.
- ^ Juelke K, Romagnani C (February 2016). "Differentiation of human innate lymphoid cells (ILCs)". Current Opinion in Immunology. 38: 75–85. doi:10.1016/j.coi.2015.11.005. PMID 26707651.
- ^ Buonocore S, Ahern PP, Uhlig HH, Ivanov II, Littman DR, Maloy KJ, Powrie F (April 2010). "Innate lymphoid cells drive interleukin-23-dependent innate intestinal pathology". Nature. 464 (7293): 1371–5. Bibcode:2010Natur.464.1371B. doi:10.1038/nature08949. PMC 3796764. PMID 20393462.
- ^ Gaffen SL, Jain R, Garg AV, Cua DJ (September 2014). "The IL-23-IL-17 immune axis: from mechanisms to therapeutic testing". Nature Reviews. Immunology. 14 (9): 585–600. doi:10.1038/nri3707. PMC 4281037. PMID 25145755.
- ^ a b c d e Pantazi E, Powell N (2019). "Group 3 ILCs: Peacekeepers or Troublemakers? What's Your Gut Telling You?!". Frontiers in Immunology. 10: 676. doi:10.3389/fimmu.2019.00676. PMC 6460375. PMID 31024537.
- ^ Cupedo T, Crellin NK, Papazian N, Rombouts EJ, Weijer K, Grogan JL, et al. (January 2009). "Human fetal lymphoid tissue-inducer cells are interleukin 17-producing precursors to RORC+ CD127+ natural killer-like cells". Nature Immunology. 10 (1): 66–74. doi:10.1038/ni.1668. PMID 19029905. S2CID 22864899.
- ^ a b Takatori H, Kanno Y, Watford WT, Tato CM, Weiss G, Ivanov II, et al. (January 2009). "Lymphoid tissue inducer-like cells are an innate source of IL-17 and IL-22". The Journal of Experimental Medicine. 206 (1): 35–41. doi:10.1084/jem.20072713. PMC 2626689. PMID 19114665.
- ^ a b c d e f g Withers DR (May 2011). "Lymphoid tissue inducer cells". Current Biology. 21 (10): R381-2. doi:10.1016/j.cub.2011.03.022. PMID 21601793.
- ^ Mebius RE, Rennert P, Weissman IL (October 1997). "Developing lymph nodes collect CD4+CD3- LTbeta+ cells that can differentiate to APC, NK cells, and follicular cells but not T or B cells". Immunity. 7 (4): 493–504. doi:10.1016/S1074-7613(00)80371-4. PMID 9354470.
- ^ Strober W (November 2010). "The LTi cell, an immunologic chameleon". Immunity. 33 (5): 650–2. doi:10.1016/j.immuni.2010.11.016. PMC 3426921. PMID 21094460.
- ^ a b c d e f g Eberl G, Colonna M, Di Santo JP, McKenzie AN (May 2015). "Innate lymphoid cells. Innate lymphoid cells: a new paradigm in immunology". Science. 348 (6237): aaa6566. doi:10.1126/science.aaa6566. PMC 5658207. PMID 25999512.
- ^ a b Klose CS, Flach M, Möhle L, Rogell L, Hoyler T, Ebert K, et al. (April 2014). "Differentiation of type 1 ILCs from a common progenitor to all helper-like innate lymphoid cell lineages". Cell. 157 (2): 340–356. doi:10.1016/j.cell.2014.03.030. PMID 24725403.
- ^ Xu W, Domingues RG, Fonseca-Pereira D, Ferreira M, Ribeiro H, Lopez-Lastra S, et al. (March 2015). "NFIL3 orchestrates the emergence of common helper innate lymphoid cell precursors". Cell Reports. 10 (12): 2043–54. doi:10.1016/j.celrep.2015.02.057. PMID 25801035.
- ^ a b Bando JK, Liang HE, Locksley RM (February 2015). "Identification and distribution of developing innate lymphoid cells in the fetal mouse intestine". Nature Immunology. 16 (2): 153–60. doi:10.1038/ni.3057. PMC 4297560. PMID 25501629.
- ^ Lee JS, Cella M, McDonald KG, Garlanda C, Kennedy GD, Nukaya M, et al. (November 2011). "AHR drives the development of gut ILC22 cells and postnatal lymphoid tissues via pathways dependent on and independent of Notch". Nature Immunology. 13 (2): 144–51. doi:10.1038/ni.2187. PMC 3468413. PMID 22101730.
- ^ Kotas ME, Locksley RM (June 2018). "Why Innate Lymphoid Cells?". Immunity. 48 (6): 1081–1090. doi:10.1016/j.immuni.2018.06.002. PMC 6145487. PMID 29924974.
- ^ Löser S, Smith KA, Maizels RM (2019). "Innate Lymphoid Cells in Helminth Infections-Obligatory or Accessory?". Frontiers in Immunology. 10: 620. doi:10.3389/fimmu.2019.00620. PMC 6467944. PMID 31024526.
- ^ a b c Palm NW, Rosenstein RK, Medzhitov R (April 2012). "Allergic host defences". Nature. 484 (7395): 465–72. Bibcode:2012Natur.484..465P. doi:10.1038/nature11047. PMC 3596087. PMID 22538607.
- ^ Dahlgren MW, Jones SW, Cautivo KM, Dubinin A, Ortiz-Carpena JF, Farhat S, et al. (March 2019). "Adventitial Stromal Cells Define Group 2 Innate Lymphoid Cell Tissue Niches". Immunity. 50 (3): 707–722.e6. doi:10.1016/j.immuni.2019.02.002. PMC 6553479. PMID 30824323.
- ^ Sui P, Wiesner DL, Xu J, Zhang Y, Lee J, Van Dyken S, et al. (June 2018). "Pulmonary neuroendocrine cells amplify allergic asthma responses". Science. 360 (6393): eaan8546. doi:10.1126/science.aan8546. PMC 6387886. PMID 29599193.
- ^ Bernink JH, Peters CP, Munneke M, te Velde AA, Meijer SL, Weijer K, et al. (March 2013). "Human type 1 innate lymphoid cells accumulate in inflamed mucosal tissues". Nature Immunology. 14 (3): 221–9. doi:10.1038/ni.2534. PMID 23334791. S2CID 8614680.
- ^ Willinger T (2019). "Metabolic Control of Innate Lymphoid Cell Migration". Frontiers in Immunology. 10: 2010. doi:10.3389/fimmu.2019.02010. PMC 6713999. PMID 31507605.
- ^ a b c d e f g h i j k l m n o p q r s t u v w Ebbo M, Crinier A, Vély F, Vivier E (November 2017). "Innate lymphoid cells: major players in inflammatory diseases". Nature Reviews. Immunology. 17 (11): 665–678. doi:10.1038/nri.2017.86. PMID 28804130. S2CID 2651328.
- ^ Zheng Y, Valdez PA, Danilenko DM, Hu Y, Sa SM, Gong Q, et al. (March 2008). "Interleukin-22 mediates early host defense against attaching and effacing bacterial pathogens". Nature Medicine. 14 (3): 282–9. doi:10.1038/nm1720. PMID 18264109. S2CID 15742387.
- ^ Ivanov II, McKenzie BS, Zhou L, Tadokoro CE, Lepelley A, Lafaille JJ, et al. (September 2006). "The orphan nuclear receptor RORgammat directs the differentiation program of proinflammatory IL-17+ T helper cells". Cell. 126 (6): 1121–33. doi:10.1016/j.cell.2006.07.035. PMID 16990136. S2CID 9034013.
- ^ Zhou L, Ivanov II, Spolski R, Min R, Shenderov K, Egawa T, et al. (September 2007). "IL-6 programs T(H)-17 cell differentiation by promoting sequential engagement of the IL-21 and IL-23 pathways". Nature Immunology. 8 (9): 967–74. doi:10.1038/ni1488. PMID 17581537. S2CID 21177884.
- ^ Ibiza S, García-Cassani B, Ribeiro H, Carvalho T, Almeida L, Marques R, et al. (July 2016). "Glial-cell-derived neuroregulators control type 3 innate lymphoid cells and gut defence". Nature. 535 (7612): 440–443. Bibcode:2016Natur.535..440I. doi:10.1038/nature18644. PMC 4962913. PMID 27409807.
- ^ a b Goto Y, Obata T, Kunisawa J, Sato S, Ivanov II, Lamichhane A, et al. (September 2014). "Innate lymphoid cells regulate intestinal epithelial cell glycosylation". Science. 345 (6202): 1254009. doi:10.1126/science.1254009. PMC 4774895. PMID 25214634.
- ^ Macpherson AJ, Yilmaz B, Limenitakis JP, Ganal-Vonarburg SC (April 2018). "IgA Function in Relation to the Intestinal Microbiota". Annual Review of Immunology. 36 (1): 359–381. doi:10.1146/annurev-immunol-042617-053238. PMID 29400985.
- ^ Abt MC, Lewis BB, Caballero S, Xiong H, Carter RA, Sušac B, et al. (July 2015). "Innate Immune Defenses Mediated by Two ILC Subsets Are Critical for Protection against Acute Clostridium difficile Infection". Cell Host & Microbe. 18 (1): 27–37. doi:10.1016/j.chom.2015.06.011. PMC 4537644. PMID 26159718.
- ^ a b c d e Wagner M, Moro K, Koyasu S (May 2017). "Plastic Heterogeneity of Innate Lymphoid Cells in Cancer". Trends in Cancer. 3 (5): 326–335. doi:10.1016/j.trecan.2017.03.008. PMID 28718410.
- ^ a b Wagner M, Koyasu S (May 2019). "Cancer Immunoediting by Innate Lymphoid Cells". Trends in Immunology. 40 (5): 415–430. doi:10.1016/j.it.2019.03.004. PMID 30992189.
- ^ Dadi S, Chhangawala S, Whitlock BM, Franklin RA, Luo CT, Oh SA, et al. (January 2016). "Cancer Immunosurveillance by Tissue-Resident Innate Lymphoid Cells and Innate-like T Cells". Cell. 164 (3): 365–77. doi:10.1016/j.cell.2016.01.002. PMC 4733424. PMID 26806130.
- ^ Cerwenka A, Lanier LL (October 2001). "Natural killer cells, viruses and cancer". Nature Reviews. Immunology. 1 (1): 41–9. doi:10.1038/35095564. PMID 11905813. S2CID 205021117.
- ^ Smyth MJ, Godfrey DI, Trapani JA (April 2001). "A fresh look at tumor immunosurveillance and immunotherapy". Nature Immunology. 2 (4): 293–9. doi:10.1038/86297. PMID 11276199. S2CID 24779449.
- ^ Fuchs A, Vermi W, Lee JS, Lonardi S, Gilfillan S, Newberry RD, et al. (April 2013). "Intraepithelial type 1 innate lymphoid cells are a unique subset of IL-12- and IL-15-responsive IFN-γ-producing cells". Immunity. 38 (4): 769–81. doi:10.1016/j.immuni.2013.02.010. PMC 3634355. PMID 23453631.
- ^ Lechner MG, Liebertz DJ, Epstein AL (August 2010). "Characterization of cytokine-induced myeloid-derived suppressor cells from normal human peripheral blood mononuclear cells". Journal of Immunology. 185 (4): 2273–84. doi:10.4049/jimmunol.1000901. PMC 2923483. PMID 20644162.
- ^ Heeren, A. Marijne 등"PD-L1+ CD14+ 항원 제시 세포와 조절 T 세포의 높은 상호 관련 비율은 자궁경부암 환자의 전이 림프절 미세 환경을 나타냅니다."암 면역학 연구(2014): canimm-0149.
- ^ Zhu J (September 2015). "T helper 2 (Th2) cell differentiation, type 2 innate lymphoid cell (ILC2) development and regulation of interleukin-4 (IL-4) and IL-13 production". Cytokine. 75 (1): 14–24. doi:10.1016/j.cyto.2015.05.010. PMC 4532589. PMID 26044597.
- ^ Ikutani M, Yanagibashi T, Ogasawara M, Tsuneyama K, Yamamoto S, Hattori Y, et al. (January 2012). "Identification of innate IL-5-producing cells and their role in lung eosinophil regulation and antitumor immunity". Journal of Immunology. 188 (2): 703–13. doi:10.4049/jimmunol.1101270. PMID 22174445.
- ^ Wagner M, Ealey KN, Tetsu H, Kiniwa T, Motomura Y, Moro K, Koyasu S (February 2020). "Tumor-Derived Lactic Acid Contributes to the Paucity of Intratumoral ILC2s". Cell Reports. 30 (8): 2743–2757.e5. doi:10.1016/j.celrep.2020.01.103. PMID 32101749.
- ^ Ducimetière L, Vermeer M, Tugues S (2019). "The Interplay Between Innate Lymphoid Cells and the Tumor Microenvironment". Frontiers in Immunology. 10: 2895. doi:10.3389/fimmu.2019.02895. PMC 6923277. PMID 31921156.
- ^ Carrega P, Loiacono F, Di Carlo E, Scaramuccia A, Mora M, Conte R, et al. (September 2015). "NCR(+)ILC3 concentrate in human lung cancer and associate with intratumoral lymphoid structures". Nature Communications. 6 (1): 8280. Bibcode:2015NatCo...6.8280C. doi:10.1038/ncomms9280. PMID 26395069.
- ^ a b c Ochel A, Tiegs G, Neumann K (April 2019). "Type 2 Innate Lymphoid Cells in Liver and Gut: From Current Knowledge to Future Perspectives". International Journal of Molecular Sciences. 20 (8): 1896. doi:10.3390/ijms20081896. PMC 6514972. PMID 30999584.
- ^ a b c Nabekura T, Riggan L, Hildreth AD, O'Sullivan TE, Shibuya A (January 2020). "Type 1 Innate Lymphoid Cells Protect Mice from Acute Liver Injury via Interferon-γ Secretion for Upregulating Bcl-xL Expression in Hepatocytes". Immunity. 52 (1): 96–108.e9. doi:10.1016/j.immuni.2019.11.004. PMC 8108607. PMID 31810881.
- ^ a b Brestoff JR, Kim BS, Saenz SA, Stine RR, Monticelli LA, Sonnenberg GF, et al. (March 2015). "Group 2 innate lymphoid cells promote beiging of white adipose tissue and limit obesity". Nature. 519 (7542): 242–6. Bibcode:2015Natur.519..242B. doi:10.1038/nature14115. PMC 4447235. PMID 25533952.
- ^ Lee BC, Kim MS, Pae M, Yamamoto Y, Eberlé D, Shimada T, et al. (April 2016). "Adipose Natural Killer Cells Regulate Adipose Tissue Macrophages to Promote Insulin Resistance in Obesity". Cell Metabolism. 23 (4): 685–98. doi:10.1016/j.cmet.2016.03.002. PMC 4833527. PMID 27050305.
- ^ Turner JE, Morrison PJ, Wilhelm C, Wilson M, Ahlfors H, Renauld JC, et al. (December 2013). "IL-9-mediated survival of type 2 innate lymphoid cells promotes damage control in helminth-induced lung inflammation". The Journal of Experimental Medicine. 210 (13): 2951–65. doi:10.1084/jem.20130071. PMC 3865473. PMID 24249111.
- ^ Huang Y, Mao K, Chen X, Sun MA, Kawabe T, Li W, et al. (January 2018). "S1P-dependent interorgan trafficking of group 2 innate lymphoid cells supports host defense". Science. 359 (6371): 114–119. Bibcode:2018Sci...359..114H. doi:10.1126/science.aam5809. PMC 6956613. PMID 29302015.
- ^ Van Maele L, Carnoy C, Cayet D, Ivanov S, Porte R, Deruy E, et al. (August 2014). "Activation of Type 3 innate lymphoid cells and interleukin 22 secretion in the lungs during Streptococcus pneumoniae infection". The Journal of Infectious Diseases. 210 (3): 493–503. doi:10.1093/infdis/jiu106. PMID 24577508.
- ^ Panda SK, Colonna M (2019-05-07). "Innate Lymphoid Cells in Mucosal Immunity". Frontiers in Immunology. 10: 861. doi:10.3389/fimmu.2019.00861. PMC 6515929. PMID 31134050.
- ^ Vivier E, Artis D, Colonna M, Diefenbach A, Di Santo JP, Eberl G, et al. (August 2018). "Innate Lymphoid Cells: 10 Years On". Cell. 174 (5): 1054–1066. doi:10.1016/j.cell.2018.07.017. PMID 30142344.
- ^ Domingues RG, Hepworth MR (2020-02-06). "Immunoregulatory Sensory Circuits in Group 3 Innate Lymphoid Cell (ILC3) Function and Tissue Homeostasis". Frontiers in Immunology. 11: 116. doi:10.3389/fimmu.2020.00116. PMC 7015949. PMID 32117267.
- ^ Halim TY, Steer CA, Mathä L, Gold MJ, Martinez-Gonzalez I, McNagny KM, et al. (March 2014). "Group 2 innate lymphoid cells are critical for the initiation of adaptive T helper 2 cell-mediated allergic lung inflammation". Immunity. 40 (3): 425–35. doi:10.1016/j.immuni.2014.01.011. PMC 4210641. PMID 24613091.
- ^ Oboki K, Nakae S, Matsumoto K, Saito H (April 2011). "IL-33 and Airway Inflammation". Allergy, Asthma & Immunology Research. 3 (2): 81–8. doi:10.4168/aair.2011.3.2.81. PMC 3062800. PMID 21461246.
- ^ Kondo H, Ichikawa Y, Imokawa G (March 1998). "Percutaneous sensitization with allergens through barrier-disrupted skin elicits a Th2-dominant cytokine response". European Journal of Immunology. 28 (3): 769–79. doi:10.1002/(SICI)1521-4141(199803)28:03<769::AID-IMMU769>3.0.CO;2-H. PMID 9541570.
- ^ Kim HY, Lee HJ, Chang YJ, Pichavant M, Shore SA, Fitzgerald KA, et al. (January 2014). "Interleukin-17-producing innate lymphoid cells and the NLRP3 inflammasome facilitate obesity-associated airway hyperreactivity". Nature Medicine. 20 (1): 54–61. doi:10.1038/nm.3423. PMC 3912313. PMID 24336249.
- ^ a b Vivier E, Raulet DH, Moretta A, Caligiuri MA, Zitvogel L, Lanier LL, et al. (January 2011). "Innate or adaptive immunity? The example of natural killer cells". Science. 331 (6013): 44–9. Bibcode:2011Sci...331...44V. doi:10.1126/science.1198687. PMC 3089969. PMID 21212348.
- ^ Baxter AG, Smyth MJ (February 2002). "The role of NK cells in autoimmune disease". Autoimmunity. 35 (1): 1–14. doi:10.1080/08916930290005864. PMID 11908701. S2CID 28199633.
- ^ Scordamaglia F, Balsamo M, Scordamaglia A, Moretta A, Mingari MC, Canonica GW, et al. (February 2008). "Perturbations of natural killer cell regulatory functions in respiratory allergic diseases". The Journal of Allergy and Clinical Immunology. 121 (2): 479–85. doi:10.1016/j.jaci.2007.09.047. PMID 18061653.
- ^ Langowski JL, Zhang X, Wu L, Mattson JD, Chen T, Smith K, et al. (July 2006). "IL-23 promotes tumour incidence and growth". Nature. 442 (7101): 461–5. Bibcode:2006Natur.442..461L. doi:10.1038/nature04808. PMID 16688182. S2CID 4431794.
- ^ Wu S, Rhee KJ, Albesiano E, Rabizadeh S, Wu X, Yen HR, et al. (September 2009). "A human colonic commensal promotes colon tumorigenesis via activation of T helper type 17 T cell responses". Nature Medicine. 15 (9): 1016–22. doi:10.1038/nm.2015. PMC 3034219. PMID 19701202.
- ^ Grivennikov SI, Wang K, Mucida D, Stewart CA, Schnabl B, Jauch D, et al. (November 2012). "Adenoma-linked barrier defects and microbial products drive IL-23/IL-17-mediated tumour growth". Nature. 491 (7423): 254–8. Bibcode:2012Natur.491..254G. doi:10.1038/nature11465. PMC 3601659. PMID 23034650.
- ^ Bie Q, Zhang P, Su Z, Zheng D, Ying X, Wu Y, et al. (2014). "Polarization of ILC2s in peripheral blood might contribute to immunosuppressive microenvironment in patients with gastric cancer". Journal of Immunology Research. 2014: 923135. doi:10.1155/2014/923135. PMC 3987940. PMID 24741632.
- ^ Lee J, Park KH, Ryu JH, Bae HJ, Choi A, Lee H, et al. (September 2017). "Natural killer cell activity for IFN-gamma production as a supportive diagnostic marker for gastric cancer". Oncotarget. 8 (41): 70431–70440. doi:10.18632/oncotarget.19712. PMC 5642566. PMID 29050291.
- ^ a b Sonnenberg GF, Hepworth MR (October 2019). "Functional interactions between innate lymphoid cells and adaptive immunity". Nature Reviews. Immunology. 19 (10): 599–613. doi:10.1038/s41577-019-0194-8. PMC 6982279. PMID 31350531.
- ^ a b c Bal SM, Bernink JH, Nagasawa M, Groot J, Shikhagaie MM, Golebski K, et al. (June 2016). "IL-1β, IL-4 and IL-12 control the fate of group 2 innate lymphoid cells in human airway inflammation in the lungs". Nature Immunology. 17 (6): 636–45. doi:10.1038/ni.3444. PMID 27111145. S2CID 883747.
- ^ Cella M, Otero K, Colonna M (June 2010). "Expansion of human NK-22 cells with IL-7, IL-2, and IL-1beta reveals intrinsic functional plasticity". Proceedings of the National Academy of Sciences of the United States of America. 107 (24): 10961–6. Bibcode:2010PNAS..10710961C. doi:10.1073/pnas.1005641107. PMC 2890739. PMID 20534450.
- ^ a b Bernink JH, Krabbendam L, Germar K, de Jong E, Gronke K, Kofoed-Nielsen M, et al. (July 2015). "Interleukin-12 and -23 Control Plasticity of CD127(+) Group 1 and Group 3 Innate Lymphoid Cells in the Intestinal Lamina Propria". Immunity. 43 (1): 146–60. doi:10.1016/j.immuni.2015.06.019. PMID 26187413.
- ^ Zhang K, Xu X, Pasha MA, Siebel CW, Costello A, Haczku A, et al. (March 2017). "Cutting Edge: Notch Signaling Promotes the Plasticity of Group-2 Innate Lymphoid Cells". Journal of Immunology. 198 (5): 1798–1803. doi:10.4049/jimmunol.1601421. PMC 5321819. PMID 28115527.
- ^ a b Meininger I, Carrasco A, Rao A, Soini T, Kokkinou E, Mjösberg J (October 2020). "Tissue-Specific Features of Innate Lymphoid Cells". Trends in Immunology. 41 (10): 902–917. doi:10.1016/j.it.2020.08.009. PMID 32917510.
- ^ Gao Y, Souza-Fonseca-Guimaraes F, Bald T, Ng SS, Young A, Ngiow SF, et al. (September 2017). "Tumor immunoevasion by the conversion of effector NK cells into type 1 innate lymphoid cells". Nature Immunology. 18 (9): 1004–1015. doi:10.1038/ni.3800. PMID 28759001. S2CID 30239.
- ^ Cortez VS, Ulland TK, Cervantes-Barragan L, Bando JK, Robinette ML, Wang Q, et al. (September 2017). "SMAD4 impedes the conversion of NK cells into ILC1-like cells by curtailing non-canonical TGF-β signaling". Nature Immunology. 18 (9): 995–1003. doi:10.1038/ni.3809. PMC 5712491. PMID 28759002.
- ^ Bald T, Wagner M, Gao Y, Koyasu S, Smyth MJ (February 2019). "Hide and seek: Plasticity of innate lymphoid cells in cancer". Seminars in Immunology. 41: 101273. doi:10.1016/j.smim.2019.04.001. PMID 30979591.
- ^ Lanier LL (February 2013). "Shades of grey--the blurring view of innate and adaptive immunity" (PDF). Nature Reviews. Immunology. 13 (2): 73–4. doi:10.1038/nri3389. PMID 23469373. S2CID 27204420.







