충혈 중력
Hyperemesis gravidarum| 충혈 중력 | |
|---|---|
| 전문 | 산부인과 위장병학 |
| 증상 | 체중 감소와 탈수가[1] 발생할 정도로 메스꺼움과 구토 |
| 지속 | 종종 좋아지지만 임신 전체가[2] 지속될 수 있습니다. |
| 원인들 | 불명[3] |
| 위험요소 | 초임신, 다임신, 비만, 육즙 과다, 영양아세포 장애, 섭식장애[3][4] 이력 |
| 진단 방법 | 증상에 따라[3] |
| 차동 진단 | 요로감염, 갑상선[5] 수치가 높습니다 |
| 치료 | 음용액, 싱거운 식단, 정맥주사액[2] |
| 약 | 피리독신, 메토클로프라미드[5] |
| 빈도수. | 임산부의[6] 1%까지 |
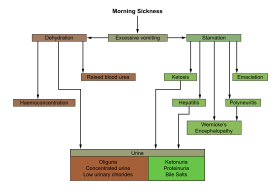
HG는 심한 메스꺼움, 구토, 체중 감소, 그리고 [1]탈수를 특징으로 하는 임신 합병증이다.어지러움도 생길 [2]수 있습니다.입덧보다 [2]더 심한 것으로 생각됩니다.임신 20주 이후에 증상이 호전되는 경우가 많지만 임신 [7][8][9][10][2]기간 내내 지속될 수도 있다.
육즙 과다의 정확한 원인은 알려지지 않았다.[3]위험 요소로는 첫 임신, 다발성 임신, 비만, HG의 이전 또는 가족력, 영양아구성 장애, 그리고 섭식 [3][4]장애의 병력 등이 있습니다.진단은 일반적으로 관찰된 징후와 [3]증상을 바탕으로 이루어집니다.HG는 기술적으로 하루에 3회 이상의 구토 증상으로 정의되어 5% 또는 3kg의 체중 감량이 발생하고 [3]소변에 케톤이 존재한다.요로 감염과 과잉 활동성 [5]갑상선을 포함한 증상들의 다른 잠재적 원인들은 제외되어야 한다.
치료에는 음료수 섭취와 싱거운 [2]식단이 포함된다.권장 사항으로는 전해질 대체 음료, 티아민, 고단백 [3][11]식단이 포함될 수 있습니다.어떤 사람들은 [2]정맥주사가 필요하다.의약품은 피리독신 또는 메토클로프라미드가 [5]바람직하다.프로클로르페라진, 디멘히드린산, 온단세트론(브랜드명 Zofran으로 판매) 또는 코르티코스테로이드가 효과가 [3][5]없을 경우 사용할 수 있다.심각한 [10][3]증상으로 인해 입원이 필요할 수 있습니다.심리치료는 [3]결과를 향상시킬 수 있다.지압의 증거가 [3]불충분하다.
임신 중 구토가 기원전 2,000년경에 설명되었지만, HG에 대한 최초의 명확한 의학 설명은 1852년 Paul Antoine Dubois에 [12]의해 이루어졌다.HG는 임산부의 0.3~2.0%에 영향을 미치는 것으로 추정되지만, 일부 소식통은 수치가 3%[7][10][6]까지 높을 수 있다고 말한다.이전에는 임신 중 흔한 사인으로 알려져 있었지만, 적절한 치료를 받으면 이것이 매우 드물다.[13][14]영향을 받는 사람들은 유산 위험은 낮지만 [4]조산의 위험은 더 높다.일부 임산부들은 HG [11]증상 때문에 낙태를 선택한다.
징후 및 증상
구토가 심할 경우 다음과 [15]같은 결과를 초래할 수 있습니다.
- 임신 전 체중 5% 이상 감소
- 탈수, 케토시스,[16] 변비
- 비타민1 B(티아민) 결핍, 비타민6 B(피리독신) 결핍 또는 비타민12 B(코발라민) 결핍과 같은 영양 장애
- 대사 케토아시도스[15] 또는 갑상선독성증[17] 등의 대사
- 육체적, 정서적 스트레스
- 일상생활의 어려움
증상은 배고픔, 피로감, 태아기 비타민,[18] 그리고 식이요법에 의해 악화될 수 있습니다.HG에 걸린 많은 여성들은 그들의 환경에서의 냄새에 극도로 민감하다; 특정한 냄새는 증상을 악화시킬 수 있다.과도한 침은 또한 sialorhea gravidarum으로 알려져 있으며, 일부 여성들에 의해 경험되는 또 다른 증상이다.
육즙 과다는 임신 초기[16] 3개월에 발생하기 쉽고 입덧보다 상당히 오래 지속된다.대부분의 여성들은 임신 2기 초에 입덧 증상이 거의 완전히 완화되는 것을 경험하지만, HG를 가진 일부 사람들은 아기를 출산할 때까지 그리고 때로는 [19]출산 후에도 심각한 증상을 경험하게 될 것이다.
적은 비율의 사람들은 구토를 거의 하지 않지만, 메스꺼움은 여전히 구토와 함께 과토하는 [20]것과 같은 문제를 야기한다.
원인들
HG의 원인에 대해서는 여러 가지 이론이 있지만, 그 원인은 여전히 논란의 여지가 있다.HG는 여성에 따라 다를 수 있고 [15]유전학을 포함한 요인들의 조합에 의한 것으로 생각된다.HG에 걸린 가족이 있는 여성들은 [21]HG에 걸릴 가능성이 더 높다.
한 인자는 임신의 호르몬 변화, 특히 베타 인간 융모성 성선 자극 호르몬(β-hCG)[22][23] 수치 상승에 대한 부작용이다.이 이론은 또한 β-hCG 수치가 가장 높고 나중에 감소하기 때문에 임신 초기 3개월(종종 임신 약 8-12주)에 왜 과토 중력이 가장 자주 발생하는지도 설명할 수 있다.HG의 또 다른 가정된 원인은 에스트로겐의 모성 수준의 증가이다(장 운동성의 저하와 위 비움으로 인해 메스꺼움/[15]구토가 발생한다).
최근 HG의 또 다른 원인이 발견되었다: "증거에 따르면 GDF15 호르몬의 이상 수치가 HG와 관련이 있다.두 번째 위험 변종 rs1054221의 검증은 HG의 병인학에서 GDF15의 역할에 대한 추가적인 지원을 제공한다.게다가 모성 유전자는 NVP의 [24]중증도에 기여하는데 있어 아버지 DNA보다 더 중요한 역할을 하는 것으로 보입니다."
병태생리학
HG의 병태생리학은 잘 알려져 있지 않지만, 가장 일반적으로 받아들여지는 이론은 β-hCG의 수준이 [5]HG와 관련이 있다는 것을 시사한다.배고픔을 억제하는 호르몬인 렙틴도 [25]한몫을 할 수 있다.
관련된 가능한 병태생리학 프로세스는 다음 [26]표에 요약되어 있습니다.
| 원천 | 원인 | 병태생리학 |
|---|---|---|
| 태반 | β-hCG | |
| ||
| 위장관 | 헬리코박터균 | 유통[28] 중인 스테로이드 수치 증가 |
진단.
육즙 과다는 [15]제외의 진단으로 간주된다.HG는 베르니케 뇌증, 응고증, 말초 신경증 [5]등 산모나 아기의 심각한 문제와 연관될 수 있다.
육즙 과다현상을 겪는 여성들은 음식을 [29][30]먹으려고 노력했음에도 불구하고 종종 탈수가 되고 체중이 감소한다.구토와 메스꺼움은 보통 [15]임신 20주 전에 시작된다.
차동 진단
| 유형 | 감별 진단 |
|---|---|
| 감염 (보통 발열 또는 관련된 신경학적 증상을 동반함) | |
| 위장 장애 (통상 복통을 수반한다) | |
| 대사 |
|
| 약품 |
|
| 임신성 영양아세포질환(뇨β-hCG로 제외) |
조사
일반적인 조사에는 혈액 요소 질소(BUN)와 전해질, 간 기능 검사, 소변 검사,[30] 갑상선 기능 검사가 포함됩니다.혈액학적 조사에는 보통 [30]HG에서 상승하는 헤마토크릿 수치가 포함된다.임신 상태를 파악하고 어금니 또는 부분 어금니 [31]임신을 제외하기 위해 초음파 스캔이 필요할 수 있습니다.
관리
건조하고 싱거운 음식과 경구 보충이 첫 번째 [32]치료법이다.심각한 탈수 및 기타 합병증의 가능성 때문에 HG는 응급으로 취급됩니다.만약 보존적인 식사조치가 실패한다면, 구토제 사용 및 정맥내 수분 보충과 같은 보다 광범위한 치료가 필요할 수 있다.구강 영양이 부족하면 정맥 영양 지원이 [16]필요할 수 있습니다.입원이 필요한 여성의 경우 혈전 색전 스타킹이나 저분자 헤파린을 혈전 [26]형성을 방지하는 수단으로 사용할 수 있다.
정맥주사액
정맥 내 (IV) 수화에는 종종 지속적인 구토가 결핍으로 이어지기 때문에 전해질 보충이 포함됩니다.마찬가지로, 베르니케 [33]뇌증의 위험을 줄이기 위해 잃어버린 티아민(비타민1 B)에 대한 보충이 고려되어야 한다.비타민 A와 비타민 B는 2주 안에 고갈되기 때문에 영양실조가 길어지면 평가와 보충이 필요하다.또한 전해질 수준을 모니터링하고 보완해야 합니다. 특히나 나트륨과 칼륨이 우려됩니다.
IV 수분이 완료된 후, 환자들은 일반적으로 소량의 액체나 싱거운 식사를 자주 하기 시작한다.수분이 보충된 후, 치료는 음식을 정상적으로 섭취할 수 있도록 증상을 관리하는 데 초점을 맞춥니다.그러나 수화 및 탈수 주기가 발생할 수 있으므로 지속적인 관리가 필요합니다.홈 케어는 수분 공급 및 [34]영양 공급을 위해 말초 삽입 중앙 카테터(PICC) 라인의 형태로 제공됩니다.가정 치료는 장기 입원이나 반복 입원보다 비용이 적게 들고 병원 감염 위험을 줄여준다.
약품
피리독신/독실아민, 항히스타민(디펜히드라민 등) 및 페노티아진(프로메타진 [35]등)을 포함한 많은 항토제들이 임신 중에 효과적이고 안전하다.효과와 관련하여, 메스꺼움이나 [35]구토를 완화시키는 데 어느 쪽이 뛰어난지는 알려져 있지 않다.발표된 임상시험의 제한된 증거에 따르면 과혈 중력 치료를 위한 약물 사용을 시사한다.[36]
비타민6 B와 독실아민의 조합인 피리독신/독실아민은 [37]임신의 메스꺼움과 구토에 효과가 있지만,[38] 일부에서는 HG의 효과에 의문을 제기하고 있다.
온단셋론은 유익할 수 있지만 [39]구개열과의 연관성에 대한 우려가 있고 양질의 데이터가 [35]거의 없다.메토클로프라미드도 사용되며 비교적 [37]내성이 좋다.코르티코스테로이드의 사용에 대한 증거는 약하다; 임산부에게 코르티코스테로이드를 사용하는 것이 유아의 구순열과 구개열 위험을 약간 증가시킬 수 있고 태아 부신 [15][40]활동을 억제할 수 있다는 몇 가지 증거가 있다.단, 히드로코르티손과 프레드니솔론은 태반에서 불활성화되며 [15]12주 후 과토성 그라비다럼 치료에 사용될 수 있다.
약용 대마초는 임신과 관련된 [41]과열을 치료하기 위해 사용되어 왔다.
영양 지원
링거 수화와 약물에 반응하지 않는 여성은 영양 지원이 필요할 수 있다.환자는 비경구영양(PICC 라인을 통한 비경구영양) 또는 경구영양(비복관 또는 비강관)을 받을 수 있다.결과를 [36]개선하기 위해 비타민6 B를 사용하는 것을 지지하는 실험의 증거는 제한적이다.체적 요구량을 유지하고 [31]체중 증가를 허용하기 위해 특정 경우에 과잉 영양 공급(과잉 영양)이 필요할 수 있습니다.의사는 또한 비타민1 B와 엽산을 [26]처방할 수 있다.
대체의학
침술은 효과가 없는 것으로 밝혀졌다.[36]생강 제품의 사용은 도움이 될 수 있지만,[36] 효과의 증거는 제한적이고 일관성이 없지만, 위약보다 생강을 지지하는 최근의 세 가지 연구가 있다.
합병증
임산부
만약 HG부적합ㅎ나 치료를 받은, anemia,[15]hyponatremia,[15]베르니케 encephalopathy,[15]신부전, 중앙 다리의 수초 파괴, 응고 장애, 위축, Mallory-Weiss tears,[15]저혈당증은 황달, 영양 실조, 기종격, 횡문근, 조건 반사의 소거., 심부 정맥 혈전증, 폐동맥 색전증, 비장염제, 또는 vasospasms o.f대뇌 arter결과는 있을 수 있습니다.우울증과 외상 후 스트레스[42] 장애는 HG의 흔한 2차 합병증이며 정서적 지지가 [15]유익할 수 있다.
유아
태아에 대한 HG의 영향은 주로 [26]산모의 HG로 인한 전해질 불균형에 기인한다.임신 중 체중이 7kg(15파운드) 미만인 심한 과발생을 가진 여성의 유아는 출생 시 체중이 낮고 임신 연령에 비해 작으며 [16]임신 37주 전에 태어난다.반면 임신 체중 증가가 7kg 이상인 과발작 여성의 유아는 합병증이 없는 임신의 [43]유아와 유사하다.HG가 없는 산모에게서 태어난 영아와 HG가 [15]없는 산모에게서 태어난 영아의 신생아 사망률은 큰 차이가 없다.저치료된 HG를 가진 엄마에게서 태어난 아이들은 신경행동 [44]진단에서 4배 증가했습니다.
역학
구토는 임산부의 약 50%가 영향을 받는 흔한 질환이며, 25%는 [45]메스꺼움을 가지고 있다.그러나 HG 발생률은 0.3-1.5%[5]에 불과하다.임신 전 산후 과혈은 임신 [15]전반기에 병원에 입원하는 두 번째로 흔한 원인이다.헬리코박터균 감염, 갑상선 호르몬 생성 증가, 저연령, 임신 전 저체질량 지수, 다발성 임신, 어금니 임신, 과토성 중력 내력 등의 요인이 [15]HG 발생과 관련이 있다.
역사
탈리도마이드는 유럽에서 HG 치료를 위해 처방되었으며 탈리도마이드가 기형성이고 신생아 [46]포코멜리아의 원인이라는 것이 인정될 때까지 처방되었다.
어원학
과혈중력증은 과도한 것을 뜻하는 그리스어 하이퍼와 구토를 뜻하는 구토와 형용사의 여성 속격 복수형식인 라틴중력에서 유래한 것으로, 여기서 "임신(임신]을 뜻하는 명사로 사용된다.따라서 중력 과몰입은 "임산부의 과도한 구토"를 의미한다.
주목할 만한 경우
작가 샬롯 브론테는 종종 과혈이 있었다고 여겨진다.그녀는 임신 4개월째인 1855년에 사망했는데, 임신 기간 내내 심한 메스꺼움과 구토에 시달려 음식이나 [47]물조차 참을 수 없었다.
케임브리지 공작부인 캐서린은 첫 임신 중 과혈로 병원에 입원했고 이후 [48][49]두 번의 임신 기간 동안 비슷한 상태로 치료를 받았다.
코미디언 에이미 슈머는 [50]과혈로 인해 남은 투어 일정을 취소했다.
레퍼런스
- ^ a b "Management of hyperemesis gravidarum". Drug and Therapeutics Bulletin. 51 (11): 126–129. November 2013. doi:10.1136/dtb.2013.11.0215. PMID 24227770. S2CID 20885167.
- ^ a b c d e f g "Pregnancy". Office on Women's Health. September 27, 2010. Archived from the original on 10 December 2015. Retrieved 5 December 2015.
- ^ a b c d e f g h i j k l Jueckstock JK, Kaestner R, Mylonas I (July 2010). "Managing hyperemesis gravidarum: a multimodal challenge". BMC Medicine. 8: 46. doi:10.1186/1741-7015-8-46. PMC 2913953. PMID 20633258.
- ^ a b c Ferri FF (2012). Ferri's clinical advisor 2013 5 books in 1 (1st ed.). Elsevier Mosby. p. 538. ISBN 9780323083737.
- ^ a b c d e f g h i j Sheehan P (September 2007). "Hyperemesis gravidarum--assessment and management" (PDF). Australian Family Physician. 36 (9): 698–701. PMID 17885701. Archived (PDF) from the original on 2014-06-06.
- ^ a b Goodwin TM (September 2008). "Hyperemesis gravidarum". Obstetrics and Gynecology Clinics of North America. 35 (3): 401–17, viii. doi:10.1016/j.ogc.2008.04.002. PMID 18760227.
- ^ a b Zimmerman CF, Ilstad-Minnihan AB, Bruggeman BS, Bruggeman BJ, Dayton KJ, Joseph N, et al. (2022-01-02). "Thyroid Storm Caused by Hyperemesis Gravidarum". AACE Clinical Case Reports. 8 (3): 124–127. doi:10.1016/j.aace.2021.12.005. PMC 9123575. PMID 35602873.
- ^ Tan JY, Loh KC, Yeo GS, Chee YC (June 2002). "Transient hyperthyroidism of hyperemesis gravidarum". BJOG. 109 (6): 683–688. doi:10.1111/j.1471-0528.2002.01223.x. PMID 12118648. S2CID 34693980.
- ^ Goodwin TM, Montoro M, Mestman JH (September 1992). "Transient hyperthyroidism and hyperemesis gravidarum: clinical aspects". American Journal of Obstetrics and Gynecology. 167 (3): 648–652. doi:10.1016/s0002-9378(11)91565-8. PMID 1382389.
- ^ a b c McParlin C, O'Donnell A, Robson SC, Beyer F, Moloney E, Bryant A, et al. (October 2016). "Treatments for Hyperemesis Gravidarum and Nausea and Vomiting in Pregnancy: A Systematic Review". JAMA. 316 (13): 1392–1401. doi:10.1001/jama.2016.14337. PMID 27701665.
- ^ a b Gabbe SG (2012). Obstetrics : normal and problem pregnancies (6th ed.). Elsevier/Saunders. p. 117. ISBN 9781437719352.
- ^ Davis CJ (1986). Nausea and Vomiting : Mechanisms and Treatment. Springer. p. 152. ISBN 9783642704796.
- ^ Kumar G (2011). Early Pregnancy Issues for the MRCOG and Beyond. Cambridge University Press. p. Chapter 6. ISBN 9781107717992.
- ^ DeLegge MH (2007). Handbook of home nutrition support. Sudbury, Mass.: Jones and Bartlett. p. 320. ISBN 9780763747695.
- ^ a b c d e f g h i j k l m n o p Summers A (July 2012). "Emergency management of hyperemesis gravidarum". Emergency Nurse. 20 (4): 24–28. doi:10.7748/en2012.07.20.4.24.c9206. PMID 22876404.
- ^ a b c d Ahmed KT, Almashhrawi AA, Rahman RN, Hammoud GM, Ibdah JA (November 2013). "Liver diseases in pregnancy: diseases unique to pregnancy". World Journal of Gastroenterology. 19 (43): 7639–7646. doi:10.3748/wjg.v19.i43.7639. PMC 3837262. PMID 24282353.
- ^ Matthews DC, Syed AA (June 2011). "The role of TSH receptor antibodies in the management of Graves' disease". European Journal of Internal Medicine. 22 (3): 213–216. doi:10.1016/j.ejim.2011.02.006. PMID 21570635.
- ^ Carlson KJ, Eisenstat SJ, Ziporyn T (2004). The New Harvard Guide to Women's Health. Harvard University Press. pp. 392–3. ISBN 978-0-674-01343-8.
- ^ "Do I Have Morning Sickness or HG?". H.E.R. Foundation. Archived from the original on 30 November 2012. Retrieved 6 December 2012.
- ^ "Hyperemesis gravidarum: MedlinePlus Medical Encyclopedia". medlineplus.gov. Retrieved 2021-02-25.
- ^ Zhang Y, Cantor RM, MacGibbon K, Romero R, Goodwin TM, Mullin PM, Fejzo MS (March 2011). "Familial aggregation of hyperemesis gravidarum". American Journal of Obstetrics and Gynecology. 204 (3): 230.e1–230.e7. doi:10.1016/j.ajog.2010.09.018. PMC 3030697. PMID 20974461.
- ^ Cole LA (August 2010). "Biological functions of hCG and hCG-related molecules". Reproductive Biology and Endocrinology. 8 (102): 102. doi:10.1186/1477-7827-8-102. PMC 2936313. PMID 20735820.
- ^ Hershman JM (June 2004). "Physiological and pathological aspects of the effect of human chorionic gonadotropin on the thyroid". Best Practice & Research. Clinical Endocrinology & Metabolism. 18 (2): 249–265. doi:10.1016/j.beem.2004.03.010. PMID 15157839.
- ^ Mullin P, MacGibbon K, Morgan Z, Fejzo M (1 January 2020). "82: Additional risk variant in GDF15 and a stronger maternal genetic influence linked to Hyperemesis Gravidarum". American Journal of Obstetrics & Gynecology. 222 (1): S68. doi:10.1016/j.ajog.2019.11.098. ISSN 0002-9378.
- ^ Aka N, Atalay S, Sayharman S, Kiliç D, Köse G, Küçüközkan T (August 2006). "Leptin and leptin receptor levels in pregnant women with hyperemesis gravidarum". The Australian & New Zealand Journal of Obstetrics & Gynaecology. 46 (4): 274–277. doi:10.1111/j.1479-828X.2006.00590.x. PMID 16866785. S2CID 72562308.
- ^ a b c d e Bourne TH, Condous G, eds. (2006). Handbook of early pregnancy care. Informa Healthcare. pp. 149–154. ISBN 9781842143230.
- ^ Verberg MF, Gillott DJ, Al-Fardan N, Grudzinskas JG (September–October 2005). "Hyperemesis gravidarum, a literature review". Human Reproduction Update. 11 (5): 527–539. doi:10.1093/humupd/dmi021. PMID 16006438.
- ^ Bagis T, Gumurdulu Y, Kayaselcuk F, Yilmaz ES, Killicadag E, Tarim E (November 2002). "Endoscopy in hyperemesis gravidarum and Helicobacter pylori infection". International Journal of Gynaecology and Obstetrics. 79 (2): 105–109. doi:10.1016/s0020-7292(02)00230-8. PMID 12427393. S2CID 36603396.
- ^ "Hyperemesis Gravidarum (Severe Nausea and Vomiting During Pregnancy)". Cleveland Clinic. 2012. Archived from the original on 15 December 2012. Retrieved 23 January 2013.
- ^ a b c Medline Plus (2012). "Hyperemesis gravidarum". National Institutes of Health. Archived from the original on 27 January 2013. Retrieved 30 January 2013.
- ^ a b Evans AT, ed. (2007). Manual of obstetrics (7th ed.). Wolters Kluwer / Lippincott Williams & Wilkins. pp. 265–8. ISBN 9780781796965. Archived from the original on 2017-09-11.
- ^ Office on Women's Health (2010). "Pregnancy Complications". U.S. Department of Health and Human Services. Archived from the original on 29 October 2013. Retrieved 27 October 2013.
- ^ British National Formulary (March 2003). "4.6 Drugs used in nausea and vertigo – Vomiting of pregnancy". BNF (45 ed.).
- ^ Tuot D, Gibson S, Caughey AB, Frassetto LA (March 2010). "Intradialytic hyperalimentation as adjuvant support in pregnant hemodialysis patients: case report and review of the literature". International Urology and Nephrology. 42 (1): 233–237. doi:10.1007/s11255-009-9671-5. PMC 2844957. PMID 19911296.
- ^ a b c Jarvis S, Nelson-Piercy C (June 2011). "Management of nausea and vomiting in pregnancy". BMJ. 342: d3606. doi:10.1136/bmj.d3606. PMID 21685438. S2CID 32242306.
- ^ a b c d Matthews A, Haas DM, O'Mathúna DP, Dowswell T (September 2015). "Interventions for nausea and vomiting in early pregnancy". The Cochrane Database of Systematic Reviews. 2015 (9): CD007575. doi:10.1002/14651858.CD007575.pub4. PMC 4004939. PMID 26348534.
- ^ a b Tan PC, Omar SZ (April 2011). "Contemporary approaches to hyperemesis during pregnancy". Current Opinion in Obstetrics & Gynecology. 23 (2): 87–93. doi:10.1097/GCO.0b013e328342d208. PMID 21297474. S2CID 11743580.
- ^ Tamay AG, Kuşçu NK (November 2011). "Hyperemesis gravidarum: current aspect". Journal of Obstetrics and Gynaecology. 31 (8): 708–712. doi:10.3109/01443615.2011.611918. PMID 22085059. S2CID 20818005.
- ^ Koren G (October 2012). "Motherisk update. Is ondansetron safe for use during pregnancy?". Canadian Family Physician. 58 (10): 1092–1093. PMC 3470505. PMID 23064917.
- ^ Poon SL (October 2011). "Towards evidence-based emergency medicine: Best BETs from the Manchester Royal Infirmary. BET 2: Steroid therapy in the treatment of intractable hyperemesis gravidarum". Emergency Medicine Journal. 28 (10): 898–900. doi:10.1136/emermed-2011-200636. PMID 21918097. S2CID 6667779.
- ^ Jaques SC, Kingsbury A, Henshcke P, Chomchai C, Clews S, Falconer J, et al. (June 2014). "Cannabis, the pregnant woman and her child: weeding out the myths". Journal of Perinatology. 34 (6): 417–424. doi:10.1038/jp.2013.180. PMID 24457255. S2CID 28771505.
- ^ Christodoulou-Smith J, Gold JI, Romero R, Goodwin TM, Macgibbon KW, Mullin PM, Fejzo MS (November 2011). "Posttraumatic stress symptoms following pregnancy complicated by hyperemesis gravidarum". The Journal of Maternal-Fetal & Neonatal Medicine. 24 (11): 1307–1311. doi:10.3109/14767058.2011.582904. PMC 3514078. PMID 21635201.
- ^ Dodds L, Fell DB, Joseph KS, Allen VM, Butler B (February 2006). "Outcomes of pregnancies complicated by hyperemesis gravidarum". Obstetrics and Gynecology. 107 (2 Pt 1): 285–292. doi:10.1097/01.AOG.0000195060.22832.cd. PMID 16449113. S2CID 29255084.
- ^ Fejzo MS, Magtira A, Schoenberg FP, Macgibbon K, Mullin PM (June 2015). "Neurodevelopmental delay in children exposed in utero to hyperemesis gravidarum" (PDF). European Journal of Obstetrics, Gynecology, and Reproductive Biology. 189: 79–84. doi:10.1016/j.ejogrb.2015.03.028. PMID 25898368. Archived (PDF) from the original on 2016-03-04.
- ^ Niebyl JR (October 2010). "Clinical practice. Nausea and vomiting in pregnancy". The New England Journal of Medicine. 363 (16): 1544–1550. doi:10.1056/NEJMcp1003896. PMID 20942670. S2CID 205068587.
- ^ Cohen WR, ed. (2000). Cherry and Merkatz's complications of pregnancy (5th ed.). Lippincott Williams & Wilkins. p. 124. ISBN 9780683016734.
- ^ McSweeny L (2010-06-03). "What is acute morning sickness?". The Age. Archived from the original on 2012-12-06. Retrieved 2012-12-04.
- ^ "Prince William, Kate expecting 2nd child". 8 September 2014. Archived from the original on 8 September 2014. Retrieved 8 September 2014.
- ^ Kensington Palace (2017-09-04). "Read the press release in full ↓pic.twitter.com/vDTgGD2aGF". @KensingtonRoyal. Archived from the original on 2017-09-04. Retrieved 2017-09-04.
- ^ Southern K (23 Feb 2019). "Amy Schumer cancels US tour due to complications from hyperemesis in third trimester of pregnancy". Retrieved 24 Feb 2019.