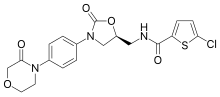
직접 인자 자 억제제
Direct factor Xa inhibitors| 직접 인자 사 억제제 | |
|---|---|
| 마약류 | |
| 클래스 식별자 | |
| 동의어 | 다이렉트 자 억제제, 참신한 구강 항응고제 |
| 사용하다 | 정맥 혈전증 치료 및 예방 |
| 작용기전 | 응고 계단식 응고 계단식 최종 공통 경로에서 피브린 형성을 억제 |
| 케미컬 클래스 | 직접 인자 자 억제제[1] |
| 위키다타에서 | |
직접인자 Xa 억제제(자반)는 항응고제(혈액 희석제)로 정맥의 혈전을 치료하고 예방하는 데 사용되며 심방세동(AF) 환자의 뇌졸중과 색전증을 예방하는 데 쓰인다.[2][3]
의료용
다이렉트 인자 Xa 억제제는 리바록사반, 아픽사반, 에독사반 등이 있으며, 항혈전제 중 하나인 혈액 희석제인 다이렉트 경구 항응고제의 일종이다.[4][5][6]흔히 정맥의 혈전을 치료하고 예방하며, 다른 위험인자를 가진 비발정 심방세동(AF) 환자의 뇌졸중과 색전증을 예방하고, 정기적인 무릎과 고관절 치환 수술 후 혈전을 예방하도록 처방된다.[2][3][7]
직접 요인 Xa 억제제는 와파린의 대안으로 고려될 수 있으며, 특히 와파린과 상호작용하는 여러 가지 다른 약물을 복용하고 있거나, 의료 약속과 실험실 모니터링에 참석하기 어려워지는 경우 더욱 그러하다.[8]와파린 또는 DOAC 또는 Xa 억제제를 사용하는지 여부를 결정하기 전에 고려된 요인에는 판막 심장질환의 유무, 신장 기능 상태, 뇌졸중 위험 및 출혈 위험이 포함된다.[8]
콘트라인커뮤니케이션
직접 Xa 억제제는 출혈이 활발하거나 출혈 위험이 높은 사람에게 억제된다.태아나 갓 태어난 아이에 미치는 영향은 알려져 있지 않기 때문에 임신이나 모유 수유 시 이러한 약물은 처방되지 않는다.[2]
역효과
부작용으로는 출혈이 있다; 가장 흔한 것은 코, 위장술, 그리고 유전체 시스템이다.[2]와파린 사용으로 출혈의 위험성에 비해 직접인자 Xa 억제제는 GI 출혈의 위험성은 높지만 뇌의 주요 출혈이나 출혈의 위험성은 낮다.[2]다른 부작용으로는 위장 장애, 현기증, 빈혈, 간 기능 효소 증가 등이 있다.[2]
과다 복용
전문의는 약물 과다복용 상황에서 정량적 요인인 Xa assay를 요청할 수 있다.[2]주요 출혈 시 직접 Xa 억제제의 항응고 활성을 되돌리기 위한 특정 해독제인 안데사넷 알파는 2018년 FDA 승인을 받았다.[9]그것은 영국에서도 이용할 수 있다.[10]
약물 상호작용
비스테로이드성 항염증제, 항혈소판제, 헤파린 등 다른 혈액 희석제와 동시에 사용하면 출혈 위험이 높아진다.[2]리팜피신, 페니토인과 동시에 사용하면 혈액 희석효과를 줄일 수 있고, 플루코나졸과 함께 증가시킬 수 있다.[2][11]와파린에 비해 그들은 다른 약들과 더 적은 상호작용을 한다.[8]
약리학
작용기전
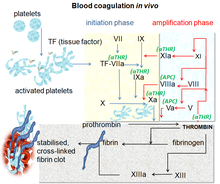
다이렉트 인자 Xa 억제제는 인자 Xa라는 효소를 차단하여 정맥과 심장의 응고 형성의 최종 공통 경로에서 프로트롬빈의 트롬빈으로의 전환을 막는다.[2]
약동학
그들은 행동의 시작과 상쇄가 빠르다.수술 12~48시간 전에 일시 정지했다가 수술 직후 재개하는 경우가 많다는 뜻이다.이와는 대조적으로 와파린과 펜프로쿠몬은 수술 일주일 전까지 일시정지되는 경우가 많으며, 저분자중량의 헤파린은 일반적으로 몇 주 동안 치료 간격을 "교량화"하는 데 사용된다.[12][13]
또한 와파린과 펜프로쿠몬과 대조적으로 직접 인자 Xa 억제제는 프로트롬빈 시간(INR)과 선량 조정을 자주 모니터링할 필요가 없다.[12]
역사

직접인자 Xa 억제제 도입 이전까지 와파린 등 비타민K 길항제는 60년 이상 구강항응고제 중 유일하게 헤파린과 함께 사용 중인 주요 혈액 희석제였다.혈액 희석제를 필요로 하는 병원에 입원한 사람들은 즉시 혈액을 희석한 헤파린 투약에 의해 시작되었고, 그 후 거의 1주일 후에 와파린 투약으로 퇴원했다. 이것은 일하는 데 시간이 걸린다.병원에 더 짧게 입원할 수 있는 능력은 낮은 분자량 헤파린(LMWH)의 출현과 집에서 피하로 자가주사하는 능력에서 비롯되었다.그 후 생명공학 개발은 히루딘을 포함한 최초의 성공적인 합성 항응고제를 위한 길을 열었다.[6]와파린에 대한 감시와 국제표준화비율(INR) 2.0~3.0을 유지하는 것과 함께 치료과잉을 피하는 것이 대안 모색의 동력이 됐다.[3][14]
스펠만 등은 1971년 개갈고리벌레로부터 자연적으로 발생하는 Xa 인자의 억제제를 보고받았다.[15]1987년 투신스키 등은 멕시코 거머리 해멘테리아 오피셜리스의 추출물에서 격리된 안티스타신을 발견했다.[16][17]이후 또 다른 자연발생 억제제인 진드 항응고 펩타이드(TAP)가 진드기 오르니토도로스 무바타의 추출물에서 격리되었다.[18]그 후 실험은 AF에서 뇌졸중 예방을 위한 와파린과 고관절이나 무릎 치환술을 받는 사람들을 포함한 VTE의 치료와 예방을 위한 LMWH에 대해 효과와 안전성을 입증했다.[19]
사회와 문화
경제학
직접 Xa 억제제의 비용은 와파린의 50배 이상에 이를 수 있지만, 이러한 차이는 낮은 모니터링 비용에 의해 상쇄될 수 있다.[2][5]
브랜드명
브랜드로는 바이엘의 리바록사반(브랜드명 자렐토), 브리스톨마이어스 스퀴브(Bristol-Myers Squibb),[3] 다이이치의 에독사반(Lexiana), [20]포톨라제약의 베트릭사반(Bebyxa) 등이 있다.[21]
단종된 자반
한 번도 시장에 진출하지 못한 사반으로는 아스테라스 출신의 다렉사반(YM150),[22][23] 사노피 출신의 오타믹사반([24]Otamixaban), 다케다 출신의 레탁사반(TAK-442), [25]화이저 출신의 에리박사반(PD0348292) 등이 있다.[26]
참조
- ^ "WHOCC - ATC/DDD Index". www.whocc.no. Archived from the original on 4 April 2021. Retrieved 4 April 2021.
- ^ a b c d e f g h i j k Hitchings, Andrew; Lonsdale, Dagan; Burrage, Daniel; Baker, Emma (2019). The Top 100 Drugs: Clinical Pharmacology and Practical Prescribing (2nd ed.). Elsevier. pp. 118–119. ISBN 978-0-7020-7442-4.
- ^ a b c d Mary Lou Turgeon (29 June 2020). Clinical Hematology: Theory & Procedures, Enhanced Edition. Jones & Bartlett Learning. pp. 575–577. ISBN 978-1-284-29449-1.
- ^ "List of Factor Xa inhibitors". Drugs.com. Archived from the original on 4 April 2021. Retrieved 4 April 2021.
- ^ a b BNF (80 ed.). London: BMJ Group and the Pharmaceutical Press. September 2020 – March 2021. pp. 133–139. ISBN 978-0-85711-369-6.
{{cite book}}: CS1 maint: 날짜 형식(링크) - ^ a b American Society of Hematology (2008). "Antithrombotic Therapy - Hematology.org". www.hematology.org. Archived from the original on 8 April 2021. Retrieved 8 April 2021.
- ^ Chen, Ashley; Stecker, Eric; Warden, Bruce A. (7 July 2020). "Direct Oral Anticoagulant Use: A Practical Guide to Common Clinical Challenges". Journal of the American Heart Association. 9 (13): e017559. doi:10.1161/JAHA.120.017559. PMC 7670541. PMID 32538234.
- ^ a b c Kiser, Kathryn (2017). Oral Anticoagulation Therapy: Cases and Clinical Correlation. Springer. p. 11. ISBN 9783319546438.
- ^ Inc., Portola Pharmaceuticals. "U.S. FDA Approves Portola Pharmaceuticals' Andexxa®, First and Only Antidote for the Reversal of Factor Xa Inhibitors". GlobeNewswire News Room. Retrieved 5 April 2021.
- ^ BNF (80 ed.). London: BMJ Group and the Pharmaceutical Press. September 2020 – March 2021. p. 128. ISBN 978-0-85711-369-6.
{{cite book}}: CS1 maint: 날짜 형식(링크) - ^ Vranckx, Pascal; Valgimigli, Marco; Heidbuchel, Hein (7 March 2018). "The Significance of Drug—Drug and Drug—Food Interactions of Oral Anticoagulation". Arrhythmia & Electrophysiology Review. 7 (1): 55–61. doi:10.15420/aer.2017.50.1. ISSN 2050-3369. PMC 5889806. PMID 29636974.
- ^ a b Haberfeld H, ed. (2020). Austria-Codex (in German). Vienna: Österreichischer Apothekerverlag. Xarelto 20 mg Filmtabletten; Eliquis 5 mg Filmtabletten; Lixiana 60 mg Filmtabletten.
- ^ Douketis, J. D.; Healey, J. S.; Brueckmann, M.; Eikelboom, J. W.; Ezekowitz, M. D.; Fraessdorf, M.; Noack, H.; Oldgren, J.; Reilly, P.; Spyropoulos, A. C.; Wallentin, L.; Connolly, S. J. (2015). "Perioperative bridging anticoagulation during dabigatran or warfarin interruption among patients who had an elective surgery or procedure. Substudy of the RE-LY trial". Thrombosis and Haemostasis. 113 (3): 625–32. doi:10.1160/TH14-04-0305. PMID 25472710.
- ^ Franchini, Massimo; Liumbruno, Giancarlo M.; Bonfanti, Carlo; Lippi, Giuseppe (March 2016). "The evolution of anticoagulant therapy". Blood Transfusion. 14 (2): 175–184. doi:10.2450/2015.0096-15. ISSN 1723-2007. PMC 4781787. PMID 26710352.
- ^ Spellman, GG Jr.; Nossel, HL (1971). "Anticoagulant activity of dog hookworm". Am J Physiol. 222 (4): 922–27. doi:10.1152/ajplegacy.1971.220.4.922. PMID 5102508.
- ^ Holt, G. D.; Krivan, H. C.; Gasic, G. J.; Ginsburg, V. (1989). "Antistasin, an inhibitor of coagulation and metastasis, binds to sulfatide (Gal(3-SO4) beta 1-1Cer) and has a sequence homology with other proteins that bind sulfated glycoconjugates". The Journal of Biological Chemistry. 264 (21): 12138–40. doi:10.1016/S0021-9258(18)63831-1. PMID 2745433.
- ^ "P15358 antistasin". Uniprot. Retrieved 11 April 2014.
- ^ Mousa, Shaker A. (2004). Anticoagulants, Antiplatelets, and Thrombolytics. Humana Press. pp. 96–99. ISBN 978-1-59259-658-4.
- ^ Bauer, K. A. (6 December 2013). "Pros and cons of new oral anticoagulants". Hematology. 2013 (1): 464–70. doi:10.1182/asheducation-2013.1.464. PMID 24319220.
- ^ Turpie, AG (Jan 2008). "New oral anticoagulants in atrial fibrillation". European Heart Journal. 29 (2): 155–65. doi:10.1093/eurheartj/ehm575. PMID 18096568.
- ^ Eriksson BI, Quinlan DJ, Weitz JI (2009). "Comparative pharmacodynamics and pharmacokinetics of oral direct thrombin and factor xa inhibitors in development". Clinical Pharmacokinetics. 48 (1): 1–22. doi:10.2165/0003088-200948010-00001. PMID 19071881. S2CID 35948814.
- ^ Grogan, Kevin (September 29, 2011). "Astellas pulls the plug on darexaban". Pharmatimes. Retrieved 11 April 2014.
- ^ "Astellas Pharma Inc. Discontinues Development of Darexaban (YM150),an Oral Direct Factor Xa Inhibitor". Astellas Pharma. 28 September 2011.
- ^ "AstraZeneca, Sanofi Cut Programs". Chemical & Engineering News. American Chemical Society. 91 (23): 17. 10 June 2013.
Sanofi is ending development on two compounds, the anticancer compound iniparib and the anticoagulant otamixaban, both of which flunked Phase III studies.
- ^ Dwyer J, Walsh C (May 2013). "First Time European Approval for Xarelto in ACS". Decision Resources. Archived from the original on 2014-07-19.
- ^ "Eribaxaban". AdisInsight. 14 March 2021.