기관지염
Bronchiolitis| 기관지염 | |
|---|---|
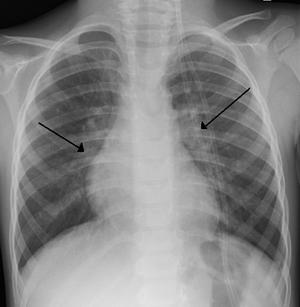 | |
| RSV를 가진 어린이의 X-ray는 기관지염의 전형적인 양쪽 근일점 만수를 보여준다. | |
| 전문 | 응급의료, 소아과 |
| 증상 | 발열, 기침, 콧물, 천명, 호흡곤란[1] |
| 합병증 | 호흡 곤란, 탈수[1] |
| 통상적인 개시 | 2년[2] 미만 |
| 원인들 | 바이러스성 질환(호흡기합성세포바이러스,[2] 인간 라이노바이러스) |
| 진단 방법 | 증상에 따라[1] |
| 차동 진단 | 천식, 폐렴, 심부전, 알레르기 반응, 낭포성 섬유증[1] |
| 치료 | 증상치료(산소, 영양공급 지원, 정맥주사액)[3] |
| 빈도수. | 최대 20%(2세 [2][1]미만) |
| 사망. | 1% (입원자 중)[4] |
기관지염은 폐에 있는 작은 기도가 막히는 것이다.급성 기관지염은 보통 [5]2세 미만의 아이들에게 영향을 미치는 바이러스 감염에 기인한다.증상으로는 발열, 기침, 콧물, 쌕쌕거림, 호흡곤란 [1]등이 있을 수 있습니다.더 심각한 경우는 코의 경련, 끙끙거리거나 [1]호흡과 함께 갈비뼈 사이의 피부가 당겨지는 것과 관련이 있을 수 있습니다.아이가 제대로 먹지 못하면 탈수 증세가 [1]나타날 수 있습니다.
만성 기관지염은 성인의 소기도 질환,[5][6] 특히 만성폐쇄성 폐질환에 사용되는 일반적인 용어이다.
급성 기관지염은 보통 호흡기 세포융합 바이러스(72%)나 인간 라이노 바이러스(26%)[2]에 의한 감염의 결과다.진단은 일반적으로 [1]증상에 기초한다.흉부 엑스레이나 바이러스 검사와 같은 검사는 일상적으로 [2]필요하지 않습니다.
특별한 [3][7]치료법은 없습니다.일반적으로 가정에서 증상 치료로 충분하다.[1]때때로 산소, 영양 공급 또는 정맥 내 수액에 대한 병원 입원이 필요합니다.[1]잠정적인 증거는 분무성 과토닌 [8]식염수를 뒷받침한다.항생제, 항바이러스제, 기관지 확장제 또는 분무 에피네프린의 증거는 명확하지 않거나 뒷받침되지 [9]않습니다.
2세 미만 아동의 약 10%에서 30%가 [1][2]어느 시점에 기관지염에 걸린다.그것은 북반구에서 [1]겨울에 흔히 발생한다.그것은 미국에서 [10][7]1세 미만의 사람들이 입원하는 주요 원인이다.병원에 입원한 사람들의 사망 위험은 약 1%[4]이다.이 질환의 발생은 [11]1940년대에 처음 기술되었다.
징후 및 증상
기관지염은 일반적으로 2세 미만의 어린이에게 나타나며 발열, 비뇨기, 기침, 천식, 빈호흡과 [10]코털림이나 신음 같은 호흡의 증가된 작업으로 구성된 일련의 호흡기 증상으로 특징지어진다.청진기로 가슴의 소리를 들을 때 나타나는 대표적인 소견은 금이 가거나 쌕쌕거리는 것이다.그 아이는 또한 무호흡이나 호흡이 잠시 멈추는 것을 경험할 수 있다.급성 질환 후, 기도가 몇 주 동안 예민한 상태를 유지하는 것은 흔한 일이며, 이는 기침과 쌕쌕거림을 반복하게 만든다.
중증 질환의 징후는 다음과 같습니다.[12]
- 공급 부족(이전 24시간 동안 통상적인 유체 섭취량의 절반 미만)
- 현저한 활동 저하
- 호흡 정지 이력
- 호흡수 > 70/min
- 코의 플레어링 및/또는 투덜거림의 존재
- 심각한 흉벽 불황(후버 징후)
- 푸르스름한 피부
원인들
이 용어는 보통 유아기에 흔한 질병인 급성 바이러스성 기관지염을 가리킨다.이것은 가장 흔하게 호흡기 신세포 바이러스에[13] 의해 발생한다.이 병을 일으키는 다른 요인으로는 인간 메타뉴모바이러스, 인플루엔자, 파라인플루엔자, 코로나바이러스, 아데노바이러스, 라이노바이러스, 마이코플라스마 [14][15]등이 있다.
위험요소
다음과 같은 추가 [7][10][15][16]인자가 있는 경우, 아동은 심각한 호흡기 질환으로 진행될 위험이 높아집니다.
진단.
진단은 일반적으로 임상 검사를 통해 이루어집니다.흉부 엑스레이는 세균성 폐렴을 제외하는 데 유용할 수 있지만 일상적인 [17]경우에는 나타나지 않습니다.흉부 엑스레이는 또한 임박한 호흡부전이 [18]있는 사람들에게 유용할 수 있다.혈액 배양, 완전한 혈액 수 및 전해질 분석과 같은 추가 테스트는 권장되지 않지만, 여러 개의 공병 또는 패혈증 또는 [7][18]폐렴 징후가 있는 어린이에게는 유용할 수 있습니다.
특정 바이러스 원인에 대한 테스트는 수행할 수 있지만 관리에 거의 영향을 미치지 않으므로 일상적으로 [17]권장되지 않습니다.비인두 흡인물에 대한 직접 면역 형광 테스트에 의한 RSV 테스트는 민감도 61%, 특이도 89%[15][18]였다.RSV 양성인 사람을 식별하면 질병 감시, 교차 감염을 방지하기 위해 병동에서 사람들을 그룹화("코호팅")하고, 질병 과정이 아직 최고조에 달했는지 예측하고, 다른 진단 절차의 필요성을 줄이는 데 도움이 될 수 있다(원인이 [7]확인되었다는 확신을 제공함으로써).바이러스의 식별은 항생제 [18]사용을 줄이는데 도움이 될 수 있다.
생후 2개월에서 3개월 사이의 기관지염이 있는 유아들은 6% 미만의 [19]시간 동안 박테리아에 의한 두 번째 감염을 겪습니다.소변 검사를 통해 추가로 평가했을 때, 기관지염이 있는 영아는 동반 UTI가 [20]0.8%였다.예비 연구에 따르면 프로칼시토닌 수치가 높아지면 임상의가 세균 공동 감염의 존재를 판단하는 데 도움이 될 수 있으며, 이는 불필요한 항생제 사용과 [21]비용을 예방할 수 있다.
차동 진단
호흡기 증상, 특히 지속적인 기침과 [10][22]쌕쌕거림을 동반할 수 있는 많은 소아 질환이 있습니다.기관지염은 기침, 빈호흡, [22]쌕쌕거림 등의 증상이 1~3일간 지속된 후 나타나는 특징적인 패턴으로 이들 중 일부와 구별될 수 있다.그러나 일부 유아는 발열 없이 나타날 수 있으며(사례의 30%)[22] 다른 징후 없이 무호흡증이 나타날 수도 있고 증상이 나타나기 전에 체중 증가가 원활하지 않을 수도 있다.이러한 경우 추가적인 실험실 테스트 및 방사선 촬영 영상이 [10][22]유용할 수 있습니다.다음은 기관지염의 [citation needed]징후가 있는 유아에게 고려해야 할 몇 가지 다른 진단입니다.
예방
기관지염의 예방은 호흡기 감염을 일으키는 바이러스의 확산을 줄이기 위한 조치(즉, 손 씻기와 호흡기 [7][10]감염 증상을 보이는 바이러스에 대한 노출을 피하는 것)에 크게 의존한다.장갑, 앞치마 또는 개인 보호 [7]장비 사용에 대한 지침은 혼합되어 있습니다.좋은 위생과 더불어, 향상된 면역 체계는 [citation needed]예방을 위한 훌륭한 도구이다.
면역체계를 향상시키는 한 가지 방법은 특히 [16][23]생후 1개월 동안 아기에게 모유를 먹이는 것이다.호흡기 감염은 모유 수유 영아들 사이에서 유의하게 덜 흔한 것으로 나타났고, 완전히 수유된 RSV 양성 입원 영아는 비수유 영아들 또는 부분적으로 수유한 [10]영아들에 비해 병원 체류가 짧았다.가이드라인에서는 [10]생후 6개월 동안 유아 전용 수유를 권장하고 있습니다.
RSV에 대한 모노클로널 항체인 Palivizumab을 투여하여 매우 조산하거나 기초 심장병 또는 [10]미숙아 만성 폐질환이 있는 1세 미만의 영아에게 기관지염을 예방할 수 있습니다.수동면역요법은 겨울철에 [10]매달 주사를 놓아야 한다.그렇지 않으면 임신 29주 이후에 태어난 건강한 미숙아는 해로움이 이점보다 [10]더 크기 때문에 팔리비주맙을 투여해서는 안 된다.다른 신규 모노클로널 항체의 투여를 통한 수동적 보호 또한 [18]평가 중이다.
RSV에 대한 면역이 개발되고 있지만 현재 임상시험 [18][24]이외에는 사용할 수 있는 것이 없다.
담배 연기 노출은 유아의 낮은 호흡기 질환의 비율과 기관지염의 위험과 [10]심각성을 증가시키는 것으로 나타났다.담배 연기는 집 [10]밖에서 담배를 피울 때도 오랜 시간 동안 환경이나 옷에 남아 있습니다.가이드라인은 부모들에게 기관지염에 [10][22]걸린 아이들에게 담배 연기 노출의 위험에 대해 충분히 교육할 것을 권고하고 있다.
관리
기관지염의 치료는 보통 감염 자체가 아니라 수분 공급과 증상에 초점을 맞춘다. 왜냐하면 감염은 과정을 거치고 합병증은 전형적으로 증상 [25]자체에서 비롯되기 때문이다.적극적으로 치료하지 않으면 13일 만에 절반, 3주 [26]만에 90%가 사라진다.심각한 증상, 특히 영양 부족이나 탈수 증상이 있는 아이들은 입원할 [7]수 있습니다.맥박 산소측정법으로 측정한 산소포화도가 90%~92% 미만인 것도 입원 [7]필요성의 지표로 자주 사용된다.고위험 영유아, 무호흡, 청색증, 영양실조, 진단 불확실성은 [7]입원을 위한 추가적인 징후이다.
대부분의 가이드라인은 해당 아동에게 [7]충분한 수분과 영양 지원을 권장하고 있습니다.권장사항이 혼합된 측정치에는 분무화 하이퍼토닉 식염수, 분무화 에피네프린 및 비강 [1][7][27][28]흡입이 포함됩니다.증거가 뒷받침하지 않는 치료법에는 살부타몰, 스테로이드, 항생제, 항바이러스제, 헬리옥스, 지속적인 기도압(CPAP), 흉부 물리치료, 차가운 안개 또는 증기 흡입 [1][29][30][31][32]등이 있다.
다이어트
수분을 유지하는 [10][18][33]것은 기관지염 관리의 중요한 부분이다.경미한 폐 증상이 있는 유아는 수유에 [10]영향이 없는 경우 관찰만 필요할 수 있습니다.하지만, 구강 섭취는 코 분비물과 [10]호흡의 증가에 영향을 받을 수 있습니다.평소 섭취량의 50% 미만으로 정의되는 영양 부족이나 탈수는 종종 병원 [7]입원을 위한 지표로 언급된다.가이드라인은 평소 경구 [10][22][18]섭취를 유지할 수 없는 기관지염 어린이에게 비복액이나 정맥주사액 사용을 권고하고 있다.저나트륨혈증과 체액의 유지는 일반 식염수, 모유 또는 [10]조제분유와 같은 동위원소성 액체의 사용으로 인한 건강 관리의 위험은 최소화된다.
산소
조직에 불충분한 산소 공급은 심각한 기관지염 동안 주요 관심사 중 하나이며 산소 포화도는 종종 기관지염에 [18]걸린 어린이의 입원 필요성과 지속적인 병원 체류 기간 둘 다와 밀접하게 관련되어 있다.그러나 산소포화도는 [10]호흡곤란을 예측하기 어렵다.맥박산소 측정의 정확도는 76~90% 범위로 제한되며, 건강한 [10][18]영아에게서 짧은 저산소혈증이 흔하기 때문에 산소포화와 호흡곤란 사이에는 약한 상관관계가 있다.또한, 맥박 산소측정법은 잦은 허위 경보와 부모의 스트레스 및 [10]피로와 관련이 있다.임상의는 산소포화도가 [10][22][18]90% 이상일 경우 기관지염에 걸린 어린이에게 추가 산소를 공급하지 않기로 선택할 수 있다.또한 임상의는 이러한 환자에게 [10]연속적인 맥박 산소측정법을 사용하지 않을 수도 있습니다.
기관지염에 걸린 아이를 위해 산소 치료를 선택할 때, 재입원율과 사후 방문은 [10]증가하지만 가정용 산소가 입원율과 체류 기간을 감소시킬 수 있다는 증거가 있다.또한 가습되고 가열된 높은 흐름의 비강 캐뉼러를 사용하는 것은 호흡과 [10][34]삽관의 필요성을 줄이기 위한 안전한 초기 치료법이 될 수 있습니다.그러나 표준 산소 요법이나 지속적인 양의 기도압에 [18][34][35]비해 높은 흐름의 비강 캐뉼라 사용에 관한 증거는 부족하다.이러한 시술은 [22][36][37][needs update]삽관 전에 심각한 경우에도 여전히 사용될 수 있습니다.
혈액 가스 검사는 이 질병으로 입원한 사람들에게 권장되지 않으며 기관지염의 [18][22]일상적인 관리에 유용하지 않습니다.호흡곤란이 심각하거나 호흡부전이 임박한 사람은 모세혈관혈액가스 [22]검사를 고려할 수 있다.
하이퍼토닉 식염수
지침에 따르면 응급실에서 기관지염 어린이를 위해 분무화 과토닌 식염수를 사용하지 말 것을 권고하고 있지만,[10][18] 병원에 입원한 어린이에게는 투여될 수 있다.
분무형 하이퍼토닉 식염수(3%)는 유익성의 증거가 제한적이며, 이전 연구는 일관성과 [8][9][38][39]표준화가 부족하다.2017년 리뷰에서 입원 위험, 입원 기간 및 [8][40]증상의 심각성을 감소시킨다는 잠정적인 증거를 발견했다.대다수의 증거는 24시간 사용 [41]후 경미하거나 중간 정도의 기관지염의 호흡기 증상을 개선하는데 하이퍼토닉 식염수가 안전하고 효과적이라는 것을 시사한다.그러나 응급실이나 치료 기간이 [10]짧은 다른 외래 환경에서 사용하면 입원율을 낮추는 데 효과적이지 않습니다.부작용은 경미했고 [8]자연히 해결되었다.
기관지 확장제
지침은 기관지염 어린이에게 기관지 확장제를 사용하지 말 것을 권고하고 있다. 그 증거는 그러한 [10][22][42][43]사용에 따른 결과의 변화를 뒷받침하지 않는다.또한, 빈맥이나 떨림 같은 어린이의 기관지 확장제 사용에 부정적인 영향을 미칠 뿐만 아니라 재정 [44][45]비용도 증가시킨다.
여러 연구에서 살부타몰과 같은 β-아드레날린 작용제를 사용한 기관지 확장은 증상을 잠시 개선시킬 수 있지만 질병의 전체 과정에 영향을 미치거나 [10]입원 필요성을 감소시키지는 않는 것으로 나타났다.그러나 증상 [7][10][18]개선을 객관적으로 평가하는 것이 어렵기 때문에 기관지 확장제, 특히 이전의 천명 이력이 있는 기관지 확장제 사용법에 대해서는 상반된 권고사항이 있다.기관지염과 관련된 천식은 대개 기관지 확장제가 [45]잘 치료하는 천식과 같은 기관지 경련이 아니라 기도 폐색 및 내강 파편에 의한 작은 기도 지름의 막힘에 의해 발생하므로 기관지 확장제에 의해 효과적으로 완화되지 않을 수 있다.
브롬화 이프라트로피움과 같은 항콜린제 흡입제는 기껏해야 약간의 단기적 효과가 있으므로 [22][46][47]치료에 권장되지 않습니다.
에피네프린
현재 증거의 상태는 분무화된 에피네프린이 중증환자에 [10][22]대한 구조요법 시행을 제외하고는 기관지염에 걸린 어린이에게 나타나지 않는다는 것을 시사한다.
에피네프린은 α 및 β 아드레날린 작용제로 크룹과 같은 다른 상기도 질환을 분무 용액으로 [48]치료하기 위해 사용되어 왔다.2011년 Cochrane 메타 분석에서는 입원 환경에서 에피네프린의 사용에 대한 이점이 발견되지 않았으며,[49][28] 외래 환경에서 입원율을 낮추는데 유용성이 있을 수 있음을 시사했다.그러나 현재 지침은 실질적인 지속적 [10]유익성이 부족하기 때문에 에피네프린의 외래 사용을 지원하지 않는다.
2017년 리뷰에서 코르티코스테로이드를 흡입한 에피네프린은 입원 필요성이나 [50]입원 시간을 변경하지 않았다.다른 연구들은 에피네프린과 코르티코스테로이드의 상승 효과를 시사하지만 임상 시험에서 [10]일관되게 이점을 입증하지는 못했다.가이드라인에서는 [10][7]현재 사용을 권장하지 않습니다.
불명확한 증거
현재 다른 [10][51]약들은 기관지염에 사용하기 위해 연구되었지만, 그들의 사용을 뒷받침하는 증거는 아직 없다.성인들에게 새로운 항바이러스제를 사용한 실험 실험은 유망하지만, 같은 효과가 [18]나타날지는 여전히 불확실하다.
- 계면활성제는 기계적 인공호흡과 ICU 체류에 심각한 중태아에게 좋은 영향을 미쳤지만 연구는 거의 없었다.[52][14]
- 기도 청결을 촉진하기 위해 진동이나 타진 같은 흉부 물리치료는 산소 치료 기간을 약간 줄일 수 있지만 다른 [10][53]이점을 보여주는 증거는 부족하다.척추근육위축이나 심각한 기관연화증 등 기저질환으로 분비물 제거가 어려운 사람은 흉부 물리치료를 [22]고려할 수 있다.
- 네어스의 흡인은 일시적으로 코막힘을 완화시킬 수 있지만, 비인두의 깊은 흡인은 [10][22]유아들의 병원 체류를 연장하는 것으로 나타났다.호흡곤란, 섭식곤란 또는 [22]무호흡증이 있는 유아에게 상기도 흡인이 고려될 수 있다.
- 산소와 불활성 가스 헬륨의 혼합물인 Heliox는 CPAP가 필요한 심각한 급성 RSV 기관지염을 가진 유아에게 유용할 수 있지만 전반적인 증거가 부족하다.[54]
- DNAe는 효과가 없는 것으로 밝혀졌지만 무기폐로 [55]인한 심각한 기관지염에 영향을 미칠 수 있다.
- 기관지염 [14]치료에 대한 자일로메타졸린과 같은 비강정맥 제거제의 효과에 대한 체계적인 검토나 통제된 시험은 없다.
- 대체의학 [56]사용을 뒷받침하기에는 전반적인 증거가 불충분하다.한약, 비타민 D, N-아세틸시스테인, 마그네슘에 대한 잠정적인 증거는 있지만,[56] 이것은 그들의 사용을 권장하기에 충분하지 않다.
효과가 없는 치료법
- 리바비린은 기관지염에 [57]효과가 없는 것으로 보이는 항바이러스제입니다.
- 항생제는 기관지염을 합병하는 세균 감염의 경우 종종 투여되지만 근본적인 바이러스 감염에는 효과가 없고 그 효능도 [57][58][59][60]명확하지 않다.입원한 열성 영유아들 사이에서 심각한 세균 감염을 동반하는 기관지염의 위험은 미미하며 운동과 항생제는 정당화될 [10][20]수 없다.아지트로마이신 아쥬반트 치료는 기관지염이 있는 어린이의 천식과 기침의 지속 시간을 줄일 수 있지만 병원 입원 기간이나 산소 [61]치료 기간에는 영향을 미치지 않는다.
- 코르티코스테로이드는 천식과 크룹과 같은 다른 호흡기 질환에는 유용하지만 기관지염 치료에는 입증된 이점이 없으며 [10][7][57][62][63]권장되지 않습니다.또한, 기관지염에 걸린 어린이의 코르티코스테로이드 치료는 바이러스 유출과 전염성을 [10]연장시킬 수 있다.코르티코스테로이드의 전반적인 안전성은 [64]의심스럽다.
- 몬텔루카스트와 같은 류코트리엔 억제제는 유익하지 않으며 부작용을 [7][65][66][67]증가시킬 수 있다.
- 면역글로불린은 [68]분명하지 않은 이점이다.
역학
기관지염은 주로 가을과 [18]겨울에 2세 미만의 영유아에게 주로 영향을 미친다.미국 영유아의 호흡기 질환 입원 원인 중 1위이며, 1차 진료 [7]방문 13건 중 1명을 차지한다.기관지염은 2세 [14]이하 어린이의 응급실 방문의 3%를 차지한다.기관지염은 전 [18]세계 유아들에게 가장 빈번한 하부 호흡기 감염과 입원이다.
레퍼런스
- ^ a b c d e f g h i j k l m n o Friedman JN, Rieder MJ, Walton JM, Canadian Paediatric Society, Acute Care Committee, Drug Therapy and Hazardous Substances (November 2014). "Bronchiolitis: Recommendations for diagnosis, monitoring and management of children one to 24 months of age". Paediatrics & Child Health. 19 (9): 485–98. doi:10.1093/pch/19.9.485. PMC 4235450. PMID 25414585.
- ^ a b c d e f Schroeder, AR; Mansbach, JM (June 2014). "Recent evidence on the management of bronchiolitis". Current Opinion in Pediatrics. 26 (3): 328–33. doi:10.1097/MOP.0000000000000090. PMC 4552182. PMID 24739493.
- ^ a b Hancock, DG; Charles-Britton, B; Dixon, DL; Forsyth, KD (September 2017). "The heterogeneity of viral bronchiolitis: A lack of universal consensus definitions". Pediatric Pulmonology. 52 (9): 1234–1240. doi:10.1002/ppul.23750. PMID 28672069. S2CID 3454691.
- ^ a b Kendig, Edwin L.; Wilmott, Robert W.; Boat, Thomas F.; Bush, Andrew; Chernick, Victor (2012). Kendig and Chernick's Disorders of the Respiratory Tract in Children. Elsevier Health Sciences. p. 450. ISBN 978-1437719840.
- ^ a b Ryu, JH; Azadeh, N; Samhouri, B; Yi, E (2020). "Recent advances in the understanding of bronchiolitis in adults". F1000Research. 9: 568. doi:10.12688/f1000research.21778.1. PMC 7281671. PMID 32551095.
- ^ Kumar, Vinay; Abbas, Abul K.; Aster, Jon C. (2018). Robbins basic pathology (Tenth ed.). Philadelphia, Pennsylvania. p. 502. ISBN 9780323353175.
- ^ a b c d e f g h i j k l m n o p q r Kirolos, Amir; Manti, Sara; Blacow, Rachel; Tse, Gabriel; Wilson, Thomas; Lister, Martin; Cunningham, Steve; Campbell, Alasdair; Nair, Harish; Reeves, Rachel M.; Fernandes, Ricardo M. (2019). "A Systematic Review of Clinical Practice Guidelines for the Diagnosis and Management of Bronchiolitis". The Journal of Infectious Diseases. 222 (Supplement_7): S672–S679. doi:10.1093/infdis/jiz240. hdl:20.500.11820/7d4708e3-7cdc-49f7-a9b3-a29040f4ff4e. PMID 31541233.
- ^ a b c d Zhang, L; Mendoza-Sassi, RA; Wainwright, C; Klassen, TP (21 December 2017). "Nebulised hypertonic saline solution for acute bronchiolitis in infants". The Cochrane Database of Systematic Reviews. 2017 (12): CD006458. doi:10.1002/14651858.CD006458.pub4. PMC 6485976. PMID 29265171.
- ^ a b Brooks, CG; Harrison, WN; Ralston, SL (18 April 2016). "Association Between Hypertonic Saline and Hospital Length of Stay in Acute Viral Bronchiolitis: A Reanalysis of 2 Meta-analyses". JAMA Pediatrics. 170 (6): 577–84. doi:10.1001/jamapediatrics.2016.0079. PMID 27088767.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao Ralston, Shawn L.; Lieberthal, Allan S.; Meissner, H. Cody; Alverson, Brian K.; Baley, Jill E.; Gadomski, Anne M.; Johnson, David W.; Light, Michael J.; Maraqa, Nizar F.; Mendonca, Eneida A.; Phelan, Kieran J. (1 November 2014). "Clinical Practice Guideline: The Diagnosis, Management, and Prevention of Bronchiolitis". Pediatrics. 134 (5): e1474–e1502. doi:10.1542/peds.2014-2742. ISSN 0031-4005. PMID 25349312.
- ^ Anderson, Larry J.; Graham, Barney S. (2013). Challenges and Opportunities for Respiratory Syncytial Virus Vaccines. Current Topics in Microbiology and Immunology. Vol. 372. Springer Science & Business Media. p. 392. doi:10.1007/978-3-642-38919-1_20. ISBN 9783642389191. PMC 7121045. PMID 24362701.
- ^ BRONCHIOLITIS IN CHILDREN (Sign Guideline 91). Scottish Intercollegiate Guidelines Network. 2006. ISBN 9781905813018. Archived from the original on 1 November 2012. Retrieved 6 December 2012.
- ^ Smyth RL, Openshaw PJ (July 2006). "Bronchiolitis". Lancet. 368 (9532): 312–22. doi:10.1016/S0140-6736(06)69077-6. PMID 16860701. S2CID 208791826.
- ^ a b c d Bourke, Thomas; Shields, Michael (11 April 2011). "Bronchiolitis". BMJ Clinical Evidence. 2011. ISSN 1752-8526. PMC 3275170. PMID 21486501.
- ^ a b c Bordley, W. Clayton; Viswanathan, Meera; King, Valerie J.; Sutton, Sonya F.; Jackman, Anne M.; Sterling, Laura; Lohr, Kathleen N. (1 February 2004). "Diagnosis and Testing in Bronchiolitis: A Systematic Review". Archives of Pediatrics & Adolescent Medicine. 158 (2): 119–126. doi:10.1001/archpedi.158.2.119. ISSN 1072-4710. PMID 14757603.
- ^ a b Carbonell-Estrany X, Figueras-Aloy J (2004). "Identifying risk factors for severe respiratory syncytial virus among infants born after 33 through 35 completed weeks of gestation: different methodologies yield consistent findings". Pediatr Infect Dis J. 23 (11 Suppl): S193–201. doi:10.1097/01.inf.0000144664.31888.53. PMID 15577573. S2CID 39990266.
- ^ a b Zorc, JJ; Hall, CB (February 2010). "Bronchiolitis: recent evidence on diagnosis and management". Pediatrics. 125 (2): 342–9. doi:10.1542/peds.2009-2092. PMID 20100768. S2CID 4932917.
- ^ a b c d e f g h i j k l m n o p q r Caballero, Mauricio T.; Polack, Fernando P.; Stein, Renato T. (1 November 2017). "Viral bronchiolitis in young infants: new perspectives for management and treatment". Jornal de Pediatria. 93: 75–83. doi:10.1016/j.jped.2017.07.003. ISSN 0021-7557. PMID 28859915.
- ^ Ralston, S; Hill, V; Waters, A (October 2011). "Occult serious bacterial infection in infants younger than 60 to 90 days with bronchiolitis: a systematic review". Archives of Pediatrics & Adolescent Medicine. 165 (10): 951–6. doi:10.1001/archpediatrics.2011.155. PMID 21969396.
- ^ a b McDaniel, Corrie E.; Ralston, Shawn; Lucas, Brian; Schroeder, Alan R. (1 March 2019). "Association of Diagnostic Criteria With Urinary Tract Infection Prevalence in Bronchiolitis: A Systematic Review and Meta-analysis". JAMA Pediatrics. 173 (3): 269–277. doi:10.1001/jamapediatrics.2018.5091. ISSN 2168-6211. PMC 6439888. PMID 30688987.
- ^ Laham, James L.; Breheny, Patrick J.; Gardner, Brian M.; Bada, Henrietta (2014). "Procalcitonin to Predict Bacterial Coinfection in Infants With Acute Bronchiolitis". Pediatric Emergency Care. 30 (1): 11–15. doi:10.1097/PEC.0000000000000026. PMID 24365727. S2CID 11141711.
- ^ a b c d e f g h i j k l m n o p "1 Recommendations Bronchiolitis in children: diagnosis and management Guidance NICE". www.nice.org.uk. Retrieved 31 October 2019.
- ^ Belderbos ME, Houben ML, van Bleek GM, et al. (February 2012). "Breastfeeding modulates neonatal innate immune responses: a prospective birth cohort study". Pediatric Allergy and Immunology. 23 (1): 65–74. doi:10.1111/j.1399-3038.2011.01230.x. PMID 22103307. S2CID 7605378.
- ^ CDC (29 October 2019). "Protect Against RSV". Centers for Disease Control and Prevention. Retrieved 2 November 2019.
- ^ Wright, M; Mullett CJ; Piedimonte G; et al. (October 2008). "Pharmacological management of acute bronchiolitis". Therapeutics and Clinical Risk Management. 4 (5): 895–903. doi:10.2147/tcrm.s1556. PMC 2621418. PMID 19209271.
- ^ Thompson, M; Vodicka, TA; Blair, PS; Buckley, DI; Heneghan, C; Hay, AD; TARGET Programme, Team (11 December 2013). "Duration of symptoms of respiratory tract infections in children: systematic review". BMJ (Clinical Research Ed.). 347: f7027. doi:10.1136/bmj.f7027. PMC 3898587. PMID 24335668.
- ^ Liet, Jean-Michel; Ducruet, Thierry; Gupta, Vineet; Cambonie, Gilles (18 September 2015). "Heliox inhalation therapy for bronchiolitis in infants". Cochrane Database of Systematic Reviews. 2015 (9): CD006915. doi:10.1002/14651858.CD006915.pub3. PMC 8504435. PMID 26384333.
- ^ a b Hartling, Lisa; Bialy, Liza M.; Vandermeer, Ben; Tjosvold, Lisa; Johnson, David W.; Plint, Amy C.; Klassen, Terry P.; Patel, Hema; Fernandes, Ricardo M. (15 June 2011). "Epinephrine for bronchiolitis". The Cochrane Database of Systematic Reviews (6): CD003123. doi:10.1002/14651858.CD003123.pub3. ISSN 1469-493X. PMID 21678340.
- ^ Fernandes, Ricardo M; Bialy, Liza M; Vandermeer, Ben; Tjosvold, Lisa; Plint, Amy C; Patel, Hema; Johnson, David W; Klassen, Terry P; Hartling, Lisa (4 June 2013). "Glucocorticoids for acute viral bronchiolitis in infants and young children". Cochrane Database of Systematic Reviews (6): CD004878. doi:10.1002/14651858.CD004878.pub4. PMC 6956441. PMID 23733383.
- ^ Roqué i Figuls, Marta; Giné-Garriga, Maria; Granados Rugeles, Claudia; Perrotta, Carla; Vilaró, Jordi (1 February 2016). "Chest physiotherapy for acute bronchiolitis in paediatric patients between 0 and 24 months old". Cochrane Database of Systematic Reviews. 2: CD004873. doi:10.1002/14651858.CD004873.pub5. PMC 6458017. PMID 26833493.
- ^ Jat, Kana R.; Dsouza, Jeanne M.; Mathew, Joseph L. (4 April 2022). "Continuous positive airway pressure (CPAP) for acute bronchiolitis in children". The Cochrane Database of Systematic Reviews. 4: CD010473. doi:10.1002/14651858.CD010473.pub4. ISSN 1469-493X. PMC 8978604. PMID 35377462.
- ^ Umoren, Rachel; Odey, Friday; Meremikwu, Martin M (19 January 2011). "Steam inhalation or humidified oxygen for acute bronchiolitis in children up to three years of age". Cochrane Database of Systematic Reviews (1): CD006435. doi:10.1002/14651858.CD006435.pub2. PMID 21249676.
- ^ Kua, Kok Pim; Lee, Shaun Wen Huey (2017). "Complementary and alternative medicine for the treatment of bronchiolitis in infants: A systematic review". PLOS ONE. 12 (2): e0172289. Bibcode:2017PLoSO..1272289K. doi:10.1371/journal.pone.0172289. ISSN 1932-6203. PMC 5315308. PMID 28212381.
- ^ a b Lin, Jilei; Zhang, Yin; Xiong, Limei; Liu, Sha; Gong, Caihui; Dai, Jihong (June 2019). "High-flow nasal cannula therapy for children with bronchiolitis: a systematic review and meta-analysis". Archives of Disease in Childhood. 104 (6): 564–576. doi:10.1136/archdischild-2018-315846. ISSN 1468-2044. PMID 30655267. S2CID 58666508.
- ^ Beggs, Sean; Wong, Zee Hame; Kaul, Sheena; Ogden, Kathryn J; Walters, Julia AE (20 January 2014). "High-flow nasal cannula therapy for infants with bronchiolitis". Cochrane Database of Systematic Reviews (1): 1–26. doi:10.1002/14651858.CD009609.pub2. PMID 24442856.
- ^ Combret, Yann; Prieur, Guillaume; LE Roux, Pascal; Médrinal, Clément (June 2017). "Non-invasive ventilation improves respiratory distress in children with acute viral bronchiolitis: a systematic review". Minerva Anestesiologica. 83 (6): 624–637. doi:10.23736/S0375-9393.17.11708-6. ISSN 1827-1596. PMID 28192893.
- ^ Jat, Kana R.; Mathew, Joseph L. (31 January 2019). "Continuous positive airway pressure (CPAP) for acute bronchiolitis in children". The Cochrane Database of Systematic Reviews. 1: CD010473. doi:10.1002/14651858.CD010473.pub3. ISSN 1469-493X. PMC 6354031. PMID 30701528.
- ^ Zhang, L; Mendoza-Sassi, RA; Klassen, TP; Wainwright, C (October 2015). "Nebulized Hypertonic Saline for Acute Bronchiolitis: A Systematic Review". Pediatrics. 136 (4): 687–701. doi:10.1542/peds.2015-1914. PMID 26416925.
- ^ Brooks, Corinne G.; Harrison, Wade N.; Ralston, Shawn L. (1 June 2016). "Association Between Hypertonic Saline and Hospital Length of Stay in Acute Viral Bronchiolitis: A Reanalysis of 2 Meta-analyses". JAMA Pediatrics. 170 (6): 577–584. doi:10.1001/jamapediatrics.2016.0079. ISSN 2168-6211. PMID 27088767.
- ^ Zhang, Linjie; Gunther, Carlos B.; Franco, Ozeia S.; Klassen, Terry P. (August 2018). "Impact of hypertonic saline on hospitalization rate in infants with acute bronchiolitis: A meta-analysis". Pediatric Pulmonology. 53 (8): 1089–1095. doi:10.1002/ppul.24066. ISSN 1099-0496. PMID 29893029. S2CID 48358175.
- ^ Zhang, Linjie; Mendoza-Sassi, Raúl A.; Wainwright, Claire; Klassen, Terry P. (21 December 2017). "Nebulised hypertonic saline solution for acute bronchiolitis in infants". The Cochrane Database of Systematic Reviews. 2017 (12): CD006458. doi:10.1002/14651858.CD006458.pub4. ISSN 1469-493X. PMC 6485976. PMID 29265171.
- ^ Gadomski, Anne M; Scribani, Melissa B (17 June 2014). "Bronchodilators for bronchiolitis". Cochrane Database of Systematic Reviews (6): CD001266. doi:10.1002/14651858.CD001266.pub4. PMC 7055016. PMID 24937099.
- ^ "Bronchiolitis - Clinical Practice Guideline". www.aafp.org. Retrieved 23 October 2019.
- ^ Chavasse, Richard JPG; Seddon, Paul; Bara, Anna; McKean, Michael C. (2002). "Short acting beta2‐agonists for recurrent wheeze in children under two years of age". Cochrane Database of Systematic Reviews. 2010 (2): CD002873. doi:10.1002/14651858.CD002873. ISSN 1465-1858. PMC 8456461. PMID 12137663.
- ^ a b Gadomski, Anne M.; Scribani, Melissa B. (17 June 2014). "Bronchodilators for bronchiolitis". The Cochrane Database of Systematic Reviews (6): CD001266. doi:10.1002/14651858.CD001266.pub4. ISSN 1469-493X. PMC 7055016. PMID 24937099.
- ^ Kellner, J. D.; Ohlsson, A.; Gadomski, A. M.; Wang, E. E. (November 1996). "Efficacy of bronchodilator therapy in bronchiolitis. A meta-analysis". Archives of Pediatrics & Adolescent Medicine. 150 (11): 1166–1172. doi:10.1001/archpedi.1996.02170360056009. ISSN 1072-4710. PMID 8904857. S2CID 25465924.
- ^ Everard, M. L.; Bara, A.; Kurian, M.; Elliott, T. M.; Ducharme, F. (2002). "Anticholinergic drugs for wheeze in children under the age of two years". The Cochrane Database of Systematic Reviews (1): CD001279. doi:10.1002/14651858.CD001279. ISSN 1469-493X. PMID 11869598.
- ^ Bjornson, Candice; Russell, Kelly; Vandermeer, Ben; Klassen, Terry P.; Johnson, David W. (10 October 2013). "Nebulized epinephrine for croup in children". The Cochrane Database of Systematic Reviews (10): CD006619. doi:10.1002/14651858.CD006619.pub3. ISSN 1469-493X. PMID 24114291.
- ^ Hartling, Lisa; Fernandes, Ricardo M.; Bialy, Liza; Milne, Andrea; Johnson, David; Plint, Amy; Klassen, Terry P.; Vandermeer, Ben (6 April 2011). "Steroids and bronchodilators for acute bronchiolitis in the first two years of life: systematic review and meta-analysis". BMJ (Clinical Research Ed.). 342: d1714. doi:10.1136/bmj.d1714. ISSN 1756-1833. PMC 3071611. PMID 21471175.
- ^ Kua, KP; Lee, SWH (2017). "Systematic Review and Meta-Analysis of the Efficacy and Safety of Combined Epinephrine and Corticosteroid Therapy for Acute Bronchiolitis in Infants". Frontiers in Pharmacology. 8: 396. doi:10.3389/fphar.2017.00396. PMC 5479924. PMID 28690542.
- ^ Hartling, L; Fernandes, RM; Bialy, L; Milne, A; Johnson, D; Plint, A; Klassen, TP; Vandermeer, B (6 April 2011). "Steroids and bronchodilators for acute bronchiolitis in the first two years of life: systematic review and meta-analysis". BMJ (Clinical Research Ed.). 342: d1714. doi:10.1136/bmj.d1714. PMC 3071611. PMID 21471175.
- ^ Jat, Kana R.; Chawla, Deepak (24 August 2015). "Surfactant therapy for bronchiolitis in critically ill infants". The Cochrane Database of Systematic Reviews (8): CD009194. doi:10.1002/14651858.CD009194.pub3. ISSN 1469-493X. PMC 7104667. PMID 26299681.
- ^ Lauwers, Eline; Ides, Kris; Van Hoorenbeeck, Kim; Verhulst, Stijn (November 2018). "The effect of intrapulmonary percussive ventilation in pediatric patients: A systematic review". Pediatric Pulmonology. 53 (11): 1463–1474. doi:10.1002/ppul.24135. hdl:10067/1522720151162165141. ISSN 1099-0496. PMID 30019451. S2CID 51680313.
- ^ Liet, Jean-Michel; Ducruet, Thierry; Gupta, Vineet; Cambonie, Gilles (18 September 2015). "Heliox inhalation therapy for bronchiolitis in infants". The Cochrane Database of Systematic Reviews. 2015 (9): CD006915. doi:10.1002/14651858.CD006915.pub3. ISSN 1469-493X. PMC 8504435. PMID 26384333.
- ^ Enriquez, Annabelle; Chu, I.-Wen; Mellis, Craig; Lin, Wan-Yu (14 November 2012). "Nebulised deoxyribonuclease for viral bronchiolitis in children younger than 24 months". The Cochrane Database of Systematic Reviews. 11: CD008395. doi:10.1002/14651858.CD008395.pub2. ISSN 1469-493X. PMC 7388903. PMID 23152257.
- ^ a b Kua, Kok Pim; Lee, Shaun Wen Huey (17 February 2017). "Complementary and alternative medicine for the treatment of bronchiolitis in infants: A systematic review". PLOS ONE. 12 (2): e0172289. Bibcode:2017PLoSO..1272289K. doi:10.1371/journal.pone.0172289. ISSN 1932-6203. PMC 5315308. PMID 28212381.
- ^ a b c Bourke, T; Shields, M (11 April 2011). "Bronchiolitis". Clinical Evidence. 2011. PMC 3275170. PMID 21486501.
- ^ Farley R, Spurling GK, Eriksson L, Del Mar CB (2014). "Antibiotics for bronchiolitis in children under two years of age" (PDF). Cochrane Database of Systematic Reviews. 2014 (10): CD005189. doi:10.1002/14651858.CD005189.pub4. PMID 25300167.
- ^ McCallum, Gabrielle B.; Plumb, Erin J.; Morris, Peter S.; Chang, Anne B. (2017). "Antibiotics for persistent cough or wheeze following acute bronchiolitis in children". The Cochrane Database of Systematic Reviews. 2017 (8): CD009834. doi:10.1002/14651858.CD009834.pub3. ISSN 1469-493X. PMC 6483479. PMID 28828759.
- ^ McCallum, Gabrielle B.; Plumb, Erin J.; Morris, Peter S.; Chang, Anne B. (22 August 2017). "Antibiotics for persistent cough or wheeze following acute bronchiolitis in children". The Cochrane Database of Systematic Reviews. 2017 (8): CD009834. doi:10.1002/14651858.CD009834.pub3. ISSN 1469-493X. PMC 6483479. PMID 28828759.
- ^ Che, Si-Yi; He, Huan; Deng, Yu; Liu, En-Mei (August 2019). "[Clinical effect of azithromycin adjuvant therapy in children with bronchiolitis: a systematic review and Meta analysis]". Zhongguo Dang Dai Er Ke Za Zhi = Chinese Journal of Contemporary Pediatrics. 21 (8): 812–819. doi:10.7499/j.issn.1008-8830.2019.08.014. ISSN 1008-8830. PMC 7389899. PMID 31416508.
- ^ Alarcón-Andrade, Gonzalo; Cifuentes, Lorena (7 May 2018). "Should systemic corticosteroids be used for bronchiolitis?". Medwave. 18 (3): e7207. doi:10.5867/medwave.2018.03.7206. ISSN 0717-6384. PMID 29750779.
- ^ Alarcón-Andrade, Gonzalo; Cifuentes, Lorena (17 April 2018). "Do inhaled corticosteroids have a role for bronchiolitis?". Medwave. 18 (2): e7183. doi:10.5867/medwave.2018.02.7182. ISSN 0717-6384. PMID 29677180.
- ^ Fernandes, Ricardo M.; Wingert, Aireen; Vandermeer, Ben; Featherstone, Robin; Ali, Samina; Plint, Amy C.; Stang, Antonia S.; Rowe, Brian H.; Johnson, David W.; Allain, Dominic; Klassen, Terry P. (1 August 2019). "Safety of corticosteroids in young children with acute respiratory conditions: a systematic review and meta-analysis". BMJ Open. 9 (8): e028511. doi:10.1136/bmjopen-2018-028511. ISSN 2044-6055. PMC 6688746. PMID 31375615.
- ^ Pérez-Gutiérrez, Fernanda; Otárola-Escobar, Isidora; Arenas, Deidyland (16 December 2016). "Are leukotriene inhibitors useful for bronchiolitis?". Medwave. 16 (Suppl5): e6799. doi:10.5867/medwave.2016.6799. ISSN 0717-6384. PMID 28032855.
- ^ Peng, Wan-Sheng; Chen, Xin; Yang, Xiao-Yun; Liu, En-Mei (March 2014). "Systematic review of montelukast's efficacy for preventing post-bronchiolitis wheezing". Pediatric Allergy and Immunology. 25 (2): 143–150. doi:10.1111/pai.12124. ISSN 1399-3038. PMID 24118637. S2CID 27539127.
- ^ Liu, Fang; Ouyang, Jing; Sharma, Atul N; Liu, Songqing; Yang, Bo; Xiong, Wei; Xu, Rufu (16 March 2015). "Leukotriene inhibitors for bronchiolitis in infants and young children". Cochrane Database of Systematic Reviews (3): CD010636. doi:10.1002/14651858.CD010636.pub2. PMID 25773054.
- ^ Sanders, Sharon L; Agwan, Sushil; Hassan, Mohamed; van Driel, Mieke L; Del Mar, Chris B (26 August 2019). "Immunoglobulin treatment for hospitalised infants and young children with respiratory syncytial virus infection". Cochrane Database of Systematic Reviews. 8: CD009417. doi:10.1002/14651858.CD009417.pub2. PMC 6708604. PMID 31446622.
외부 링크
- 기관지염NHS 선택의 환자 정보
- "Bronchiolitis in children – A national clinical guideline" (PDF). Archived from the original (PDF) on 4 March 2016. Retrieved 6 December 2007. (1.74 MB) 스코티시 대학간 가이드라인 네트워크에서
- Ralston, SL; Lieberthal, AS; Meissner, HC; Alverson, BK; Baley, JE; Gadomski, AM; Johnson, DW; Light, MJ; Maraqa, NF; Mendonca, EA; Phelan, KJ; Zorc, JJ; Stanko-Lopp, D; Brown, MA; Nathanson, I; Rosenblum, E; Sayles S, 3rd; Hernandez-Cancio, S (27 October 2014). "Clinical Practice Guideline: The Diagnosis, Management, and Prevention of Bronchiolitis". Pediatrics. 134 (5): e1474–502. doi:10.1542/peds.2014-2742. PMID 25349312.
