백혈병
Leukemia| 백혈병 | |
|---|---|
| 기타이름 | 백혈병 |
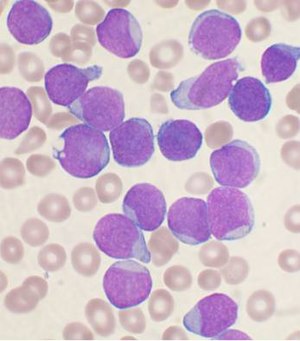 | |
| A 라이트의 염색된 골수는 B세포 급성 림프구성 백혈병을 가진 사람에게서 나온 것입니다. | |
| 발음 | |
| 전문 | 혈액종양학 |
| 증상 | 출혈, 타박상, 피로, 발열, 감염 위험 증가[2] |
| 통상적인 발병 | 모든 연령대,[3] 60대와 [4]70대에서 가장 흔합니다.어린이들에게 가장 흔한 악성 암이지만, 어린이들에게는 완치율 또한 더 높습니다. |
| 원인들 | 유전적 요인[5] 및 환경요인 |
| 위험요소 | 흡연, 가족력, 전리방사선, 일부 화학물질, 이전 화학요법, 다운증후군.[3][5] |
| 진단방법 | 혈액검사, 골수조직검사[2] |
| 치료 | 화학요법, 방사선요법, 표적치료, 골수이식, 지원적[3][6] 치료 |
| 예후 | 5년 생존율 57% (미국)[4] |
| 빈도수. | 230만 (2015년)[7] |
| 데스 | 353,500 (2015)[8] |
백혈병(leukemia, /luəkiːmiːə/looo-KEI-mee-)은 보통 골수에서 시작하여 많은 수의 비정상적인 혈구를 발생시키는 혈액암의 그룹입니다.이 혈구들은 완전히 발달하지 않았고, 블라스 혹은 백혈병 [2]세포라고 불립니다.출혈과 타박상, 뼈 통증, 피로감, 발열, [2]감염 위험 증가 등의 증상이 나타날 수 있습니다.이러한 증상들은 정상적인 [2]혈구의 부족으로 인해 발생합니다.진단은 일반적으로 혈액 검사나 골수 [2]생검으로 이루어집니다.
백혈병의 정확한 원인은 [5]알려지지 않았습니다.유전적 요인과 환경적(비상속) 요인이 복합적으로 [5]작용하는 것으로 판단됩니다.위험 요인으로는 흡연, 전리방사선, 석유화학물질(벤젠 등), 선행 화학요법,[5][3] 다운증후군 등이 있습니다.백혈병 가족력이 있는 사람들은 더 높은 [3]위험에 처해있습니다.백혈병은 크게 급성림프구성백혈병(ALL), 급성골수성백혈병(AML), 만성림프구성백혈병(CLL), 만성골수성백혈병(CML) 등 4가지 유형이 있으며, 비교적 흔하지 않은 [3][10]유형도 많습니다.백혈병과 림프종 모두 혈액, 골수, 림프계에 영향을 미치는 광범위한 종양 그룹에 속하며, 조혈 [11][12]및 림프 조직의 종양으로 알려져 있습니다.
치료는 [3][6]필요에 따라 지원적 치료 및 완화적 치료 외에 화학 요법, 방사선 치료, 표적 치료 및 골수 이식의 일부 조합을 포함할 수 있습니다.어떤 종류의 백혈병은 [3]조심스럽게 기다리면서 관리될 수 있습니다.치료의 성공은 백혈병의 종류와 사람의 나이에 달려있습니다.선진국에서 [10]성과가 향상되었습니다.미국에서 [4]5년 생존율은 65%입니다.제 1세계 국가의 15세 미만 어린이의 경우 [13]백혈병의 종류에 따라 5년 생존율이 60% 이상, 심지어 90% 이상입니다.5년이 지나면 암이 없는 급성 백혈병 어린이는 암이 [13]재발하지 않을 것으로 보입니다.
2015년, 백혈병은 전세계적으로 230만명의 사람들에게 존재했고 353,500명의 [7][8]사망자를 냈습니다.2012년에는 352,000명이 [10]새로 개발되었습니다.소아에서 가장 흔한 종류의 암으로 소아 백혈병 환자의 4분의 3이 급성 림프구형입니다.[3]그러나 전체 백혈병의 90% 이상이 성인에서 진단되며,[3][14] CLL과 AML은 성인에서 가장 흔합니다.그것은 선진국에서 [10]더 흔하게 발생합니다.
분류
| 셀종류 | 예쁨 | 만성적인 |
|---|---|---|
| 림프구성백혈병 (또는 "림포블라스틱") | 급성림프구성백혈병 (ALL) | 만성 림프구성 백혈병 (CLL) |
| 골수성 백혈병 ("비림프구" 또는 "비림프구") | 급성골수성백혈병 (AML 또는 골수아세포) | 만성골수성백혈병 (CML) |
일반구분
임상적, 병리학적으로 백혈병은 다양한 큰 그룹으로 세분화됩니다.첫 번째 구분은 급성과 만성 [15]형태 사이에 있습니다.
- 급성 백혈병은 미성숙한 혈구의 수가 급격히 증가하는 것이 특징입니다.이러한 세포들로부터 발생하는 밀집은 골수가 건강한 혈구를 생산할 수 없게 만들고 이는 낮은 헤모글로빈과 낮은 혈소판을 낳습니다.급성백혈병은 악성 세포가 빠르게 진행되고 축적되기 때문에 즉각적인 치료가 필요한데, 이는 혈류 속으로 흘러 들어가 몸의 다른 장기로 전이됩니다.급성 백혈병은 어린이들에게 가장 흔한 백혈병의 형태입니다.
- 만성 백혈병은 비교적 성숙하지만 여전히 비정상적인 백혈구(또는 더 드물게는 적혈구)의 과도한 축적으로 특징지어집니다.일반적으로 진행하는 데 몇 달 또는 몇 년이 걸리며, 세포는 정상보다 훨씬 높은 속도로 생성되어 많은 비정상적인 백혈구를 생성합니다.급성 백혈병은 즉시 치료되어야 하는 반면, 치료의 최대 효과를 보장하기 위해 치료 전에 만성적인 형태가 때때로 관찰됩니다.만성 백혈병은 대부분 노인에게서 발생하지만 어느 연령대에서나 발생할 수 있습니다.
또한 혈구의 종류에 따라 질병이 세분화됩니다.이것은 백혈병을 림프구성 또는 림프구성 백혈병과 골수성 또는 골수성 [15]백혈병으로 나눕니다.
- 림프구성 또는 림프구성 백혈구에서, 암성 변화는 보통 감염과 싸우는 면역계 세포인 림프구를 형성하는 골수 세포의 한 종류에서 일어납니다.대부분의 림프구성 백혈구는 림프구의 특정한 아형인 B 세포를 포함합니다.
- 골수성 또는 골수성 백혈병에서, 암성 변화는 보통 적혈구, 일부 다른 종류의 백혈구, 혈소판을 형성하는 골수 세포의 한 종류에서 일어납니다.
이 두 분류를 결합하면 총 4개의 주요 범주가 제공됩니다.이러한 각 주요 범주에는 일반적으로 몇 가지 하위 범주가 있습니다.마지막으로, 일부 희귀한 유형은 일반적으로 이 분류 [15][16]체계에서 벗어난 것으로 간주됩니다.
특정종류
- 급성 림프구성 백혈병(ALL)은 어린 아이들에게 가장 흔한 백혈병 유형입니다.성인들, 특히 65세 이상의 사람들에게도 영향을 미칩니다.일반적인 치료는 화학요법과 방사선 치료를 포함합니다.아형으로는 전구체 B 급성 림프구성 백혈병, 전구체 T 급성 림프구성 백혈병, 버킷 백혈병, 급성 이형성 백혈병 등이 있습니다.모든 사망의 대부분은 어린이에게서 발생하지만, 전체 사망의 80%는 [17]성인에게서 발생합니다.
- 만성 림프구성 백혈병 (CLL)은 55세 이상의 성인들에게 가장 자주 영향을 미칩니다.때때로 젊은 성인들에게서도 발생하지만, 어린이들에게는 거의 영향을 주지 않습니다.피해자의 3분의 2가 남성입니다.5년 생존율은 85%.[18]치료가 불가능하지만 효과적인 치료법이 많습니다.하나의 아형은 B세포 림프구성 백혈병으로 더 공격적인 질병입니다.
- 급성골수성백혈병(AML)은 어린이보다 성인에서 훨씬 더 흔하게 발생하며, 여성보다 남성에서 더 흔하게 발생합니다.화학요법으로 치료합니다.5년 생존율은 20%[19]입니다.AML의 아형으로는 급성 골수형성 백혈병, 급성 골수형성 백혈병, 급성 거대핵형성 백혈병 등이 있습니다.
- 만성골수성백혈병(CML)은 주로 성인에서 발생합니다. 매우 적은 수의 어린이들도 이 병에 걸립니다.이마티닙(미국의 글리벡, 유럽의 글리벡) 또는 다른 [20]약물로 치료됩니다.5년 생존율은 90%.[21][22]한가지 아형은 만성 골수성 백혈병입니다.
- 털이 많은 세포 백혈병(HCL)은 때때로 만성 림프구성 백혈병의 부분집합으로 간주되지만, 이 범주에는 적절하게 들어맞지 않습니다.피해자의 약 80%가 성인 남성입니다.소아 환자는 아직 보고된 바가 없습니다.HCL은 치료할 수 없지만 쉽게 치료할 수 있습니다.생존율은 10년 [23]후 96%에서 100%입니다.
- T-세포 림프구성 백혈병(T-PLL)은 성인에게 영향을 미치는 매우 드물고 공격적인 백혈병입니다; 여성보다 다소 더 많은 남성들이 이 [24]질병으로 진단됩니다.전반적인 희귀성에도 불구하고, 그것은 성숙한 T 세포 [25]백혈병의 가장 흔한 유형입니다; 거의 모든 다른 백혈병들은 B 세포를 포함합니다.치료가 어렵고 중앙 생존율은 수개월 단위로 측정됩니다.
- 큰 과립형 림프구성 백혈병은 T 세포 또는 NK 세포를 포함할 수 있습니다; B 세포만을 포함하는 털이 많은 세포성 백혈병처럼, 그것은 희귀하고 나태한 ([26]공격적이지 않은) 백혈병입니다.
- 성인 T세포 백혈병은 HIV와 유사한 바이러스인 인간 T 림프광성 바이러스(HTLV)에 의해 발생합니다.HIV와 마찬가지로 HTLV는 CD4+ T 세포를 감염시키고 그 안에서 복제합니다. 그러나 HIV와 달리 그 세포들을 파괴하지는 않습니다.대신 HTLV는 감염된 T세포를 "불멸"시켜 비정상적으로 증식할 수 있는 능력을 제공합니다.인간 T세포 림프광성 바이러스 I형과 II형(HTLV-I/II)은 [citation needed]세계의 특정 지역에서 풍토병입니다.
- 클로날 호산구증(clonal hyperereosinophilia)은 골수, 혈액 및/또는 기타 조직에서 호산구가 성장하는 것을 특징으로 하는 혈액 질환의 그룹입니다.그들은 암이 생기기 전이거나 암일 수 있습니다.클론 호산구는 호산구의 "클론", 즉 모두 같은 돌연변이 조상 [27]세포에서 자란 유전적으로 동일한 호산구 집단을 포함합니다.이러한 장애는 만성 호산구성 백혈병으로 발전하거나 다양한 형태의 골수성 신생물, 림프성 신생물, 골수섬유증 또는 골수이형성 [28][29][27]증후군과 관련이 있을 수 있습니다.
전백혈병
- 일과성 백혈병이라고도 불리는 일과성 골수증식성 질환은 비암성 거대핵아세포 복제의 비정상적인 증식을 수반합니다.이 질병은 다운증후군이나 다운증후군과 유사한 유전적 변화를 가진 사람에 국한되며, 임신 중이나 출생 직후에 아기에게 발병하여 3개월 이내에 또는 ~10%의 경우 급성 거대핵아세포성 백혈병으로 진행됩니다.일과성 골수성 백혈병은 백혈병 이전의 [30][31][32]질환입니다.
징후 및 증상

어린이들에게 가장 흔한 증상은 쉽게 멍이 들고, 창백한 피부, 열이 나고, 비장이나 간이 [34]비대해지는 것입니다.
골수의 손상은 정상 골수 세포를 더 많은 수의 미성숙 백혈구로 대체함으로써 혈액 응고 과정에서 중요한 혈소판의 부족을 초래합니다.이것은 백혈병에 걸린 사람들이 쉽게 멍들고, 과도한 출혈이 생기거나 핀프릭 [35]출혈이 생길 수 있다는 것을 의미합니다.
병원균과의 싸움에 관련된 백혈구는 억제되거나 기능 장애를 일으킬 수 있습니다.이것은 그 사람의 면역 체계가 단순한 감염을 물리칠 수 없게 하거나 다른 신체 세포를 공격하기 시작하게 할 수 있습니다.백혈병은 면역체계가 정상적으로 작동하는 것을 방해하기 때문에, 일부 사람들은 감염된 편도선, 입 속의 통증, 설사에서 생명을 위협하는 폐렴이나 기회 [36]감염에 이르기까지 빈번한 감염을 경험합니다.
마지막으로 적혈구 결핍은 빈혈로 이어져 호흡곤란과 [37]창백을 유발할 수 있습니다.
일부 사람들은 열, 오한, 야간 땀, 팔다리의 약화, 피로감 및 기타 일반적인 독감과 같은 증상을 경험합니다.일부 사람들은 간과 비장의 비대로 인해 메스꺼움이나 포만감을 경험합니다. 이는 의도치 않은 체중 감소를 초래할 수 있습니다.이 질병에 영향을 받은 폭발물이 모여 간이나 림프절에 부어 통증을 유발하고 [38]메스꺼움을 유발할 수 있습니다.
백혈병 세포가 중추신경계를 침범하면 신경학적 증상(특히 두통)이 나타날 수 있습니다.뇌간압은 편두통, 발작, 혼수상태와 같은 흔치 않은 신경학적 증상을 일으킬 수 있습니다.백혈병과 관련된 모든 증상은 다른 질병에 기인할 수 있습니다.따라서 백혈병은 항상 의학적 검사를 통해 진단됩니다.
'백혈병'이라는 뜻의 백혈병이라는 단어는 치료 전 대부분의 환부에게 나타나는 특징적인 높은 백혈구 수치에서 유래했습니다.백혈구 수가 많은 것은 혈액 샘플을 현미경으로 관찰할 때 명백하며, 여분의 백혈구는 종종 미성숙하거나 기능 장애가 있습니다.과도한 세포 수는 또한 다른 세포의 수치를 방해하여 혈액 [39]수에 더 많은 해로운 불균형을 초래할 수 있습니다.
백혈병 진단을 받은 사람들 중에는 백혈구 수치가 높지 않은 사람들도 있습니다.이 흔하지 않은 상태를 백혈병이라고 합니다.골수는 여전히 정상적인 혈구 생산을 방해하는 암성 백혈구를 포함하고 있지만 혈액 검사에서 보이는 혈류로 들어가는 대신 골수에 남아 있습니다.백혈병이 있는 사람의 경우 혈류의 백혈구 수는 정상이거나 낮을 수 있습니다.백혈병은 백혈병의 4가지 주요 유형 중 어느 하나에서든지 발생할 수 있으며, 특히 털이 많은 세포 [40]백혈병에서 흔히 발생합니다.
원인들
2009년과 2010년의 연구들은 포름알데히드에 대한 노출과 백혈병,[41][42] 특히 골수성 백혈병의 발생 사이에 긍정적인 상관관계를 보여주었습니다.각기 다른 백혈병은 다른 [43]원인을 가지고 있을 가능성이 높습니다.
백혈병은 다른 암과 마찬가지로 DNA의 돌연변이에서 비롯됩니다.특정 돌연변이는 종양 유전자를 활성화하거나 종양 억제 유전자를 비활성화함으로써 백혈병을 유발할 수 있으며, 이로 인해 세포의 사멸, 분화 또는 분열의 조절을 방해할 수 있습니다.이러한 돌연변이는 자발적으로 발생하거나 방사선 또는 발암 [44]물질에 노출되어 발생할 수 있습니다.
성인들 사이에서, 알려진 원인은 자연적이고 인공적인 전리방사선과 석유화학물질, 특히 이전의 악성 [45][46][47]종양에 대한 벤젠과 알킬화 화학요법제입니다.담배의 사용은 [45]성인에서 급성 골수성 백혈병이 발생할 위험이 약간 증가하는 것과 관련이 있습니다.코호트와 환자-대조군 연구들은 일부 석유화학물질과 염색약에 대한 노출을 일부 형태의 백혈병 발병과 연관시켰습니다.식이요법은 매우 제한적이거나 효과가 없습니다. 비록 채소를 더 많이 먹는 것이 작은 보호 [48]효과를 가져다 줄 수도 있습니다.
바이러스는 또한 몇몇 형태의 백혈병과도 관련이 있습니다.예를 들어, 인간 T 림프광성 바이러스(HTLV-1)는 성인 T 세포 [49]백혈병을 유발합니다.
산모-태아 간 전염(임신 중에 엄마가 백혈병에 걸렸기 때문에 아기가 백혈병에 걸리는 것) 사례가 [45]몇 건 보고되었습니다.배란 유도를 위해 임신 촉진제를 사용하는 엄마에게서 태어난 아이는 어린 시절 백혈병에 걸릴 확률이 다른 [50]아이들보다 2배 이상 높습니다.
일반적으로 신생아 황달을 치료하기 위해 광치료를 사용하는 신생아의 백혈병 유형에 대한 최근의 체계적인 검토 및 메타 분석에서, 광치료를 사용하는 것과 골수성 백혈병 사이의 통계적으로 유의한 연관성이 검출되었습니다.하지만, 광 요법이 정말로 암의 원인인지 아니면 단순히 암을 발생시킨 근본적인 요인들의 결과인지는 여전히 의문입니다.
방사능
핵 원자로 사고로 인한 대량의 Sr-90 방출은 동물들의 골암과 백혈병의 위험을 증가시키며 [52]사람들에게는 그렇게 하는 것으로 추정됩니다.
유전적 상태
어떤 사람들은 백혈병에 걸리는 유전적 성향을 가지고 있습니다.이러한 성향은 가족사와 쌍둥이 [45]연구를 통해 증명됩니다.감염된 사람들은 하나의 유전자를 가지고 있을 수도 있고 여러 개의 유전자를 가지고 있을 수도 있습니다.어떤 경우, 가족들은 다른 구성원들과 같은 종류의 백혈병에 걸리는 경향이 있습니다; 다른 가족들에서는, 영향을 받은 사람들이 다른 형태의 백혈병이나 그와 관련된 [45]혈액암에 걸릴 수도 있습니다.
이러한 유전적 문제 외에도 염색체 이상이나 특정한 다른 유전적 상태를 가진 사람들은 [46]백혈병에 걸릴 위험이 더 큽니다.예를 들어, 다운 증후군을 가진 사람들은 급성 백혈병(특히 급성 골수성 백혈병)의 발생 위험이 상당히 증가하고, 판코니 빈혈은 급성 골수성 [45]백혈병 발생의 위험인자입니다.SPRED1 유전자의 돌연변이는 소아 [53]백혈병의 소인과 관련이 있습니다.
만성골수성 백혈병은 필라델피아 전위라고 불리는 유전적 이상과 관련이 있습니다; CML을 가진 사람들의 95%가 필라델피아 변이를 가지고 있지만, 이것은 CML에만 국한된 것은 아니며 다른 [54][55][56][57]종류의 백혈병을 가진 사람들에게서 관찰될 수 있습니다.
비이온화 방사선
비이온화 방사선이 백혈병을 유발하는지 여부는 수십 년간 연구되어 왔습니다.국제암연구기관 실무진은 전력의 [58]생성, 전송, 사용과 관련하여 자연적으로 발생하는 정적 및 극저주파 전자기 에너지에 대한 모든 데이터를 상세하게 검토했습니다.그들은 높은 수준의 ELF 자기장이 소아 [58]백혈병의 일부 사례를 일으킬지도 모른다는 제한된 증거가 있다고 결론을 결론지었습니다.성인의 백혈병이나 다른 형태의 악성 종양과의 관련성에 대한 증거는 [58]입증되지 않았습니다.그러한 수준의 ELF에 노출되는 것은 상대적으로 흔하지 않기 때문에, 세계보건기구는 ELF 노출이 나중에 원인이 되는 것으로 입증된다면, 매년 전세계적으로 단지 100건에서 2400건의 사례를 차지할 것이며, 이는 그 해의 소아 백혈병 총 발생률의 0.2%에서 4.9%(전체 [59]백혈병의 약 0.03%에서 0.9%)를 차지할 것이라고 결론짓습니다.
진단.
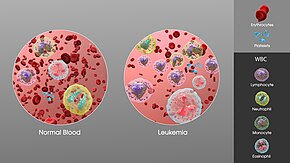
진단은 일반적으로 반복되는 완전 혈액 수와 증상 관찰 후 골수 검사를 기반으로 합니다.때로는 혈액 검사에서 백혈병이 발견되지 않을 수도 있는데, 특히 질병의 초기 단계나 관해 중에 그렇습니다.림프절 생검은 특정 [60]상황에서 특정 유형의 백혈병을 진단하기 위해 수행될 수 있습니다.
진단 후 혈액 화학 검사를 통해 간과 신장의 손상 정도 또는 화학 요법이 사람에게 미치는 영향을 파악할 수 있습니다.백혈병으로 인한 다른 피해에 대한 우려가 있을 때 의사는 X-ray, MRI, 또는 초음파를 사용할 수 있습니다.이것들은 잠재적으로 뼈 (X선), 뇌 (MRI), 또는 신장, 비장, 그리고 간 (초음파)과 같은 신체 부위에 대한 백혈병의 영향을 보여줄 수 있습니다.CT 촬영은 흉부의 림프절을 검사하는 데 사용될 수 있지만,[61] 흔하지는 않습니다.
이러한 방법을 사용하여 백혈병 여부를 진단하고 있음에도 불구하고 많은 사람들이 진단을 받지 못하고 있는 이유는 증상이 모호하고 비특이적이며 다른 질병을 참조할 수 있기 때문입니다.이런 이유로 미국암학회는 백혈병에 걸린 사람들 중 적어도 5분의 1은 아직 [40]진단을 받지 못한 것으로 추정하고 있습니다.
치료
대부분의 백혈병은 일반적으로 다제 약물 화학요법 요법으로 결합된 제약 약물로 치료됩니다.일부는 방사선 치료를 받기도 합니다.골수 이식이 효과적인 경우도 있습니다.
급성림프구성
ALL의 관리는 골수 및 전신(전신) 질환의 관리를 지향합니다.또한, 치료는 백혈병 세포가 다른 부위, 특히 중추신경계(CNS)로 전이되는 것을 방지해야 합니다. 예를 들어 매달 요추천자가 [clarification needed]발생합니다.일반적으로 ALL 치료는 다음과 같은 몇 가지 단계로 나뉩니다.
- 골수 관해를 일으키는 유도 화학 요법.성인의 경우 표준 유도 계획에는 프레드니손, 빈크리스틴 및 안트라사이클린 약물이 포함됩니다. 다른 약물 계획에는 L-아스파라긴아제 또는 사이클로포스파마이드가 포함될 수 있습니다.저위험 ALL을 가진 어린이의 경우, 표준 치료는 보통 치료 첫 달 동안 세 가지 약물(프레드니손, L-아스파라긴아제, 빈크리스틴)로 구성됩니다.
- 남아있는 백혈병 세포를 제거하기 위한 강화 요법 또는 강화 요법.여러 가지 방법으로 합병을 진행할 수 있지만, 일반적으로 몇 달 동안 진행되는 고용량, 다제제 치료법입니다.저-평균-위험 ALL을 가진 사람들은 메토트렉세이트와 6-메르캅토푸린(6-MP)과 같은 항메타볼라이트 약물로 치료를 받습니다.고위험군인 사람들은 이 약들의 더 많은 양과 추가적인 약들을 투여받습니다.
- 고위험군의 뇌와 신경계로 암이 전이되는 것을 막기 위한 CNS 예방요법(예방요법).표준 예방에는 머리 및/또는 척추로 직접 전달되는 약물의 방사선이 포함될 수 있습니다.
- 관해가 달성되면 질병 재발을 방지하기 위한 화학 요법 약물을 사용한 유지 치료.유지 요법은 일반적으로 약물 용량을 줄이는 것을 수반하며 최대 3년까지 지속될 수 있습니다.
- 또는 동종 골수 이식은 고위험군 또는 재발 [62]환자에게 적절할 수 있습니다.
만성 림프구
치료결정
혈액학자들은 개인의 병기와 증상 모두를 바탕으로 CLL 치료를 합니다.CLL을 가진 많은 사람들은 치료의 혜택을 받지 못하는 낮은 등급의 질병을 가지고 있습니다.CLL 관련 합병증이나 더 진행된 질병을 가진 사람들은 종종 치료를 통해 혜택을 받습니다.일반적으로 치료의 적응증은 다음과 같습니다.
치료방법
대부분의 CLL 사례는 현재의 치료법으로 치료할 수 없기 때문에 치료는 질병을 치료하기 보다는 수년간 억제하는 것을 목표로 합니다.주된 화학요법 계획은 클로람부실 또는 사이클로포스파미드, 그리고 프레드니손 또는 프레드니솔론과 같은 코르티코스테로이드와의 병용 화학요법입니다.코르티코스테로이드를 사용하면 면역용혈성 빈혈이나 면역 매개 혈소판감소증과 같은 일부 관련 자가면역질환을 억제하는 추가적인 이점이 있습니다.내성이 있는 경우 플루다라빈,[64] 펜토스타틴 또는 클래드리빈과 같은 뉴클레오사이드 약물을 사용한 단일 제제 치료가 성공적일 수 있습니다.더 젊고 건강한 사람들은 영구적인 [65]치료의 희망으로 동종 또는 자가 골수 이식을 선택할 수 있습니다.
급성골수성
많은 다른 항암제들이 AML의 치료에 효과적입니다. 치료법은 사람의 나이와 AML의 특정한 하위 유형에 따라 다소 다릅니다. 전반적으로 골수와 전신(전신체) 질환을 통제하는 동시에 중추신경계(CNS)에 [66]대한 특정한 치료법을 제공하는 전략입니다.
일반적으로 대부분의 종양학자들은 화학요법의 초기 유도 단계에서 약물의 조합에 의존합니다.그러한 복합 화학요법은 대개 조기 관해의 이점과 질병 저항성의 위험을 낮춥니다.통합 및 유지관리 치료는 질병 재발을 방지하기 위한 것입니다.통합 치료는 종종 유도 화학요법의 반복 또는 추가 약물에 의한 화학요법의 강화를 수반합니다.반면, 유지관리 치료는 유도 [67]단계에서 투여된 약물 용량보다 낮은 용량의 약물을 포함합니다.
만성골수성
CML 치료는 여러 가지 가능한 치료법이 있지만 새로 진단된 사람들의 치료 기준은 이미티닙([68]Gleevec) 요법입니다.대부분의 항암제에 비해 부작용이 상대적으로 적고 가정에서 경구로 복용할 수 있습니다.이 약을 사용하면 90% 이상의 사람들이 [68]최소 5년 동안 질병을 억제할 수 있을 것이므로 CML은 만성적이고 관리 가능한 상태가 됩니다.
보다 발전된, 통제되지 않는 상태에서, 환자가 이마티닙을 견딜 수 없을 때, 또는 환자가 영구적인 치료를 시도하고자 할 때, 동종 골수 이식이 수행될 수 있습니다.이 절차에는 고선량 화학요법과 방사선 치료가 포함되며, 적합한 기증자로부터 골수를 주입하는 과정이 뒤따릅니다.약 30%의 사람들이 이 [68]시술로 인해 사망합니다.
털세포
치료결정
증상이 없는 털세포 백혈병 환자들은 대부분 즉각적인 치료를 받지 않습니다.치료는 일반적으로 혈구 수치가 낮은 경우(예: 감염과 싸우는 호중구 수치가 1.0K/㎥ 미만), 잦은 감염, 설명할 수 없는 멍, 빈혈 또는 일상 [69]생활을 방해할 정도로 심각한 피로와 같은 증상과 징후를 보일 때 필요하다고 간주됩니다.
일반적인 치료방법
치료가 필요한 사람들은 보통 정맥 주사나 피부 밑의 간단한 주사로 매일 1주일의 클래드리빈을 받거나, 정맥 주사로 4주마다 6개월의 펜토스타틴을 투여받습니다.대부분의 경우, 한 번의 치료로 장기간의 [70]관해가 발생합니다.
다른 치료법으로는 리툭시맙 주입이나 인터페론 알파 자가 주사 등이 있습니다.제한적인 경우에는 비장절제술(비장 제거술)의 혜택을 받을 수 있습니다.이러한 치료법은 클래드리빈이나 [71]펜토스타틴보다 성공률이 낮기 때문에 일반적으로 첫 번째 치료법으로 제공되지 않습니다.
T세포림프구성
평균 생존기간이 1년 미만인 희귀 공격성 백혈병인 T세포 림프구성 백혈병을 앓고 있는 대부분의 사람들은 즉각적인 [72]치료가 필요합니다.
T세포 림프구성 백혈병은 치료가 어렵고, 대부분의 이용 가능한 화학 요법 [72]약물에 반응하지 않습니다.퓨린 유사체(펜토스타틴, 플루다라빈, 클래드리빈), 클로람부실 및 다양한 형태의 조합 화학 요법(사이클로포스파미드, 독소루비신, 빈크리스틴, 프레드니손 CHOP, 사이클로포스파미드, 빈크리스틴, 프레드니손 [COP], 빈크리스틴, 독소루비신, 프레드니손 [COP]), 빈크리스틴, 독소루비신, 프레드니손1, 에토포사이드, 사이클로포스파미드, 블레오마이신 VAPEC-B).백혈구를 공격하는 단일클론항체인 '알렘투주맙(캄파스)'이 기존 [72]선택지보다 더 큰 성공을 거두며 치료에 사용됐습니다.
치료에 성공적으로 반응한 일부 사람들은 [72]반응을 공고히 하기 위해 줄기세포 이식 수술을 받기도 합니다.
어린골수성단백과
청소년 골수성 백혈병의 치료에는 비장절제술, 화학요법, 골수이식 [73]등이 포함될 수 있습니다.
예후
치료의 성공은 백혈병의 종류와 사람의 나이에 달려있습니다.선진국에서 [10]성과가 향상되었습니다.미국의 [4]평균 5년 생존율은 65%입니다.15세 이하 어린이의 경우 백혈병의 [13]종류에 따라 5년 생존율이 더 높습니다.5년이 지나면 암이 없는 급성 백혈병 어린이는 암이 [13]재발하지 않을 것으로 보입니다.
급성이냐 만성이냐, 특정한 비정상 백혈구 유형, 빈혈이나 혈소판감소증의 유무와 중증도, 조직의 이상 정도, 전이와 림프절과 골수 침윤의 유무, 치료법의 유무와 보건의료팀의 기술에 따라 결과가 달라집니다.더 많은 경험을 가진 더 [74]큰 센터에서 치료를 받을 때 치료 결과가 더 나을 수 있습니다.
역학

2010년 전 세계적으로 약 281,500명이 백혈병으로 사망했습니다.[75]2000년에 전세계 약 256,000명의 어린이와 성인들이 백혈병의 형태를 가지게 되었고 [76]209,000명이 백혈병으로 사망하였습니다.이는 그해 암으로 인한 사망자 약 700만 명 중 약 3%에 해당하며,[76] 모든 원인으로 인한 사망자 중 약 0.35%에 해당합니다.신체가 비교한 16개의 분리된 부위 중 백혈병은 종양성 질환의 12번째로 흔한 종류이며 암과 관련된 [76]사망의 11번째로 흔한 원인이었습니다.백혈병은 선진국에서 [77]더 흔하게 발생합니다.
미국
미국에서 약 245,000명의 사람들이 관해나 치료를 받은 사람들을 포함하여, 어떤 형태로든 백혈병에 영향을 받습니다.1975년부터 2011년까지의 [78]비율은 어린이들 사이에서 매년 0.7%씩 증가했습니다.2008년 [79]미국에서 약 44,270명의 새로운 백혈병 환자가 진단되었습니다.이는 미국 전체 암(단순 기저세포 및 편평세포 피부암 제외)의 2.9%, 전체 [80]혈액암의 30.4%에 해당합니다.
어떤 형태의 암을 가진 아이들 중에, 약 3분의 1이 백혈병, 가장 흔히 급성 림프구성 [79]백혈병을 가지고 있습니다.백혈병의 한 종류는 유아(12개월 미만)에게 두 번째로 흔한 형태의 암이고 더 나이가 많은 [81]어린이에게 가장 흔한 형태의 암입니다.남자 아이들은 여자 아이들보다 백혈병에 걸릴 확률이 어느 정도 높고, 백인 미국 아이들은 흑인 미국 [81]아이들보다 백혈병에 걸릴 확률이 거의 두 배나 높습니다.성인의 암 진단은 3% 정도에 불과하지만, 암이 성인에게 훨씬 많이 발생하기 때문에 전체 백혈병의 90% 이상이 [79]성인에게 진단됩니다.
미국에서 인종은 위험 요소입니다.히스패닉, 특히 20세 미만의 사람들은 백혈병에 걸릴 위험이 가장 높은 반면 백인, 북미 원주민, 아시아계 미국인, 알래스카 원주민은 아프리카계 미국인보다 [82]위험이 더 높습니다.
여성보다 더 많은 남성들이 백혈병 진단을 받고 이 병으로 사망합니다.여성보다 약 30%정도 더 많은 남성들이 [83]백혈병에 걸립니다.
호주.
호주에서 백혈병은 11번째로 흔한 [84]암입니다.2014-2018년 백혈병 진단을 받은 호주인은 나머지 호주 인구와 비교하여 5년간 생존할 확률이 64%(남성 65%, 여성 64%)였습니다. 1989-1993년 사이 [84]생존율은 21% 증가했습니다.
영국
전체적으로 백혈병은 영국에서 11번째로 흔한 암이며(2011년 약 8,600명이 이 병에 걸린 것으로 진단됨), 암 사망의 9번째로 흔한 원인입니다([85]2012년 약 4,800명이 사망함).
역사

백혈병은 해부학자이자 외과의사인 Alfred-Armand-Louis-Marie Velpau에 의해 1827년에 처음 기술되었습니다.병리학자 루돌프 비르초(Rudolf Virchow)는 1845년에 더 완전한 설명을 했습니다.Virchow의 발견 이후 약 10년 후, 병리학자 Franz Ernst Christian Neumann은 백혈병에 걸린 사망한 사람의 골수가 보통의 빨간색과 반대로 "더러운 녹색-노란색"으로 칠해져 있다는 것을 발견했습니다.이 발견은 노이만이 골수 문제가 [86]백혈병 환자들의 비정상적인 혈액에 책임이 있다는 결론을 내릴 수 있게 해주었습니다.
1900년까지 백혈병은 하나의 질병이 아닌 질병의 가족으로 여겨졌습니다.1947년까지 보스턴의 병리학자 시드니 파버(Sidney Farber)는 과거의 실험으로부터 엽산 모방 물질인 아미노프테린(aminopterin)이 어린이들의 백혈병을 잠재적으로 치료할 수 있다고 믿었습니다.검사를 받은 ALL을 가진 아이들의 대부분은 골수가 호전된 징후를 보였으나 실제로 완치된 아이는 없었습니다.그럼에도 불구하고, 이 결과는 더 많은 [87]실험으로 이어졌습니다.
1962년, 연구자 에밀 J. 프라이리치 주니어와 에밀 프라이 3세는 백혈병 치료를 시도하기 위해 복합 화학요법을 사용했습니다.몇몇 사람들은 [88]시험이 끝난 후에도 살아남아 성공적으로 시험을 치렀습니다.
어원
피 샘플에서 비정상적으로 많은 수의 백혈구를 관찰한 비르초는 독일어로 "Leukämie"라고 불렀는데, 그는 "흰색"을 뜻하는 그리스어 leukos (λευκός)와 "혈액"을 뜻하는 haima (αλμα)의 두 단어에서 형성했습니다.그것은 이전에는 [90]루체미아라고도 불렸습니다.
사회와 문화
수잔 손택에 따르면 백혈병은 20세기 소설에서 종종 낭만화되었는데, 공정하고 무고하고 점잖은 희생자들이 젊거나 잘못된 시기에 죽는 기쁨의 끝이 나고 깨끗한 질병으로 묘사되었습니다.이처럼 결핵이 전염성 [91]질병임이 밝혀지기 전까지 이러한 문화적 위치를 차지하고 있었던 것이 바로 결핵의 문화적 계승자였습니다.1970년 로맨스 소설 러브스토리는 [92]백혈병의 낭만화를 보여주는 예입니다.
미국에서는 연간 [93]약 54억 달러가 치료비로 사용됩니다.
연구방향
백혈병의 원인, 유병률, 진단, 치료 및 예후에 대한 중요한 연구가 수행되고 있습니다.수백 개의 임상 시험이 [94]언제든지 계획되거나 수행되고 있습니다.연구들은 효과적인 치료 수단, 질병을 치료하는 더 나은 방법, 사람들의 삶의 질을 향상시키는 것, 또는 관해 또는 [95]치료 후에 적절한 치료에 초점을 맞출 수 있습니다.
일반적으로 백혈병 연구는 임상 또는 번역 연구와 기초 연구의 두 가지 유형이 있습니다.임상/번역 연구는 사람을 대상으로 신약을 테스트하는 것과 같이 정의되고 일반적으로 즉시 적용 가능한 방식으로 질병을 연구하는 데 초점을 맞추고 있습니다.반면 기초과학 연구는 발암 의심물질이 실험실 내 분리된 세포에 백혈병 변화를 일으킬 수 있는지, 백혈병이 진행되면서 백혈병 세포 내부의 DNA가 어떻게 변하는지 등 질병 과정을 멀리서 연구합니다.기본적인 연구 결과는 일반적으로 [96]질병을 가진 사람들에게 즉각적으로 덜 유용합니다.
유전자 치료를 통한 치료는 현재 진행 중입니다.그러한 접근법 중 하나는 암세포를 공격하기 위해 키메라 항원 수용체 T 세포(CAR-T cells)로 알려진 유전자 변형 T 세포를 사용했습니다.치료 1년 뒤인 2011년에는 진행성 만성림프구성백혈병 환자 3명 중 2명이 무암[97] 판정을 받았고, 2013년에는 급성림프구성백혈병 환자 5명 중 3명이 5개월에서 [98]2년간 관해 판정을 받았다고 합니다.다양한 CAR-T 유형을 갖는 후속 연구는 계속해서 [99]유망합니다.2018년 현재 식품의약품안전청으로부터 두 가지 CAR-T 치료제가 승인되었습니다.CAR-T 치료는 상당한 [100]부작용을 가지며, CAR-T 세포에 의해 표적화된 항원의 손실은 [99]재발의 일반적인 메커니즘입니다.다른 종류의 백혈병을 일으키는 줄기세포도 [101]연구되고 있습니다.
임신
백혈병은 임신과 거의 관련이 없으며, 임신부 [102]1만 명 중 1명에게만 영향을 미칩니다.그것이 어떻게 처리되느냐는 주로 백혈병의 종류에 달려있습니다.임산부에게 나타나는 거의 모든 백혈병은 급성 [103]백혈병입니다.급성 백혈병은 임신 손실과 선천적 결함의 상당한 위험에도 불구하고, 보통 신속하고 공격적인 치료를 필요로 하며, 특히 발달적으로 민감한 임신 [102]3개월 동안 화학 요법을 시행할 경우 더욱 그렇습니다.만성골수성백혈병은 인터페론 [102]알파 호르몬으로 임신 중 언제든지 상대적인 안전성을 가지고 치료할 수 있습니다.임신부에게 드물게 나타나는 만성 림프구성 백혈병의 치료는 [102][103]임신이 끝난 뒤로 미루는 경우가 많습니다.
참고 항목
참고문헌
- ^ a b "Leukemia". Merriam-Webster. 30 May 2023.
- ^ a b c d e f "What You lNeed To Know About™ Leukemia". National Cancer Institute. 23 December 2013. Archived from the original on 6 July 2014. Retrieved 18 June 2014.
- ^ a b c d e f g h i j "A Snapshot of Leukemia". NCI. Archived from the original on 4 July 2014. Retrieved 18 June 2014.
- ^ a b c d "SEER Stat Fact Sheets: Leukemia". National Cancer Institute. 2011. Archived from the original on 16 July 2016.
- ^ a b c d e Hutter JJ (June 2010). "Childhood leukemia". Pediatrics in Review. 31 (6): 234–241. doi:10.1542/pir.31-6-234. PMID 20516235.
- ^ a b Cordo' V, van der Zwet JC, Canté-Barrett K, Pieters R, Meijerink JP (January 2021). "T-cell Acute Lymphoblastic Leukemia: A Roadmap to Targeted Therapies". Blood Cancer Discovery. 2 (1): 19–31. doi:10.1158/2643-3230.BCD-20-0093. PMC 8447273. PMID 34661151.
- ^ a b Vos, Theo; et al. (October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ^ a b Wang, Haidong; et al. (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ^ "Leukemia". NCI. 1 January 1980. Archived from the original on 27 May 2014. Retrieved 13 June 2014.
Cancer that starts in blood-forming tissue, such as the bone marrow, and causes large numbers of abnormal blood cells
- ^ a b c d e World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 5.13. ISBN 978-9283204299.
- ^ Vardiman JW, Thiele J, Arber DA, Brunning RD, Borowitz MJ, Porwit A, et al. (July 2009). "The 2008 revision of the World Health Organization (WHO) classification of myeloid neoplasms and acute leukemia: rationale and important changes". Blood. 114 (5): 937–951. doi:10.1182/blood-2009-03-209262. PMID 19357394. S2CID 3101472.
- ^ Baba AI, Câtoi C, eds. (2007). Comparative oncology. Bucharest: The Publishing House of the Romanian Academy. p. Chapter 17. ISBN 978-973-27-1457-7. Archived from the original on 10 September 2017.
- ^ a b c d American Cancer Society (2 March 2014). "Survival rates for childhood leukemia". Archived from the original on 14 July 2014.
- ^ "Chronic Lymphocytic Leukemia (CLL) - Hematology and Oncology". MSD Manual Professional Edition. Retrieved 1 February 2020.
- ^ a b c "Questions and Answers About Leukemia" (PDF). Centers for Disease Control and Prevention. Archived (PDF) from the original on 30 July 2021. Retrieved 8 August 2021.
- ^ "Leukemia - Symptoms and causes". Mayo Clinic. Retrieved 8 August 2021.
- ^ "Key Statistics for Acute Lymphocytic Leukemia (ALL)". American Cancer Society. 8 January 2019. Retrieved 9 December 2019.
- ^ "Finding Cancer Statistics » Cancer Stat Fact Sheets »Chronic Lymphocytic Leukemia". National Cancer Institute. Archived from the original on 16 April 2008.
- ^ "Survival: Acute Myeloid Leukaemia". Cancer Research UK. 10 July 2019. Retrieved 2 December 2019.
- ^ "Novartis Oncology". Archived from the original on 5 November 2013.
- ^ Moyer P (12 June 2006). "Patients with Chronic Myelogenous Leukemia Continue to Do Well on Imatinib at 5-Year Follow-Up". Medscape Medical News. Archived from the original on 15 May 2013.
- ^ "Updated Results of Tyrosine Kinase Inhibitors in CML". ASCO 2006 Conference Summaries. Archived from the original on 29 December 2007.
- ^ Else M, Ruchlemer R, Osuji N, Del Giudice I, Matutes E, Woodman A, et al. (December 2005). "Long remissions in hairy cell leukemia with purine analogs: a report of 219 patients with a median follow-up of 12.5 years". Cancer. 104 (11): 2442–2448. doi:10.1002/cncr.21447. PMID 16245328. S2CID 43282431.
- ^ Matutes E (January 1998). "T-cell Prolymphocytic Leukemia". Cancer Control. 5 (1): 19–24. doi:10.1177/107327489800500102. PMID 10761013. Archived from the original on 11 February 2009.
- ^ Valbuena JR, Herling M, Admirand JH, Padula A, Jones D, Medeiros LJ (March 2005). "T-cell prolymphocytic leukemia involving extramedullary sites". American Journal of Clinical Pathology. 123 (3): 456–464. doi:10.1309/93P4-2RNG-5XBG-3KBE. PMID 15716243. Archived from the original on 15 May 2013.
- ^ Jaffe ES, Harris NL, Stein H, Vardiman JW, et al. (World Health Organization, International Agency for Research on Cancer) (2001). Pathology and genetics of tumours of haematopoietic and lymphoid tissues. World Health Organization Classification of Tumors. Vol. 3. Lyon: IARC Press. ISBN 978-92-832-2411-2.
- ^ a b Reiter A, Gotlib J (February 2017). "Myeloid neoplasms with eosinophilia". Blood. 129 (6): 704–714. doi:10.1182/blood-2016-10-695973. PMID 28028030.
- ^ Gotlib J (November 2015). "World Health Organization-defined eosinophilic disorders: 2015 update on diagnosis, risk stratification, and management". American Journal of Hematology. 90 (11): 1077–1089. doi:10.1002/ajh.24196. PMID 26486351. S2CID 42668440.
- ^ Arber DA, Orazi A, Hasserjian R, Thiele J, Borowitz MJ, Le Beau MM, et al. (May 2016). "The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia". Blood. 127 (20): 2391–2405. doi:10.1182/blood-2016-03-643544. PMID 27069254. S2CID 18338178.
- ^ Bhatnagar N, Nizery L, Tunstall O, Vyas P, Roberts I (October 2016). "Transient Abnormal Myelopoiesis and AML in Down Syndrome: an Update". Current Hematologic Malignancy Reports. 11 (5): 333–341. doi:10.1007/s11899-016-0338-x. PMC 5031718. PMID 27510823.
- ^ Crispino JD, Horwitz MS (April 2017). "GATA factor mutations in hematologic disease". Blood. 129 (15): 2103–2110. doi:10.1182/blood-2016-09-687889. PMC 5391620. PMID 28179280.
- ^ Seewald L, Taub JW, Maloney KW, McCabe ER (September 2012). "Acute leukemias in children with Down syndrome". Molecular Genetics and Metabolism. 107 (1–2): 25–30. doi:10.1016/j.ymgme.2012.07.011. PMID 22867885.
- ^ 참조 목록은 Wikimedia Commons의 이미지 설명 페이지에 있습니다.
- ^ Clarke RT, Van den Bruel A, Bankhead C, Mitchell CD, Phillips B, Thompson MJ (October 2016). "Clinical presentation of childhood leukaemia: a systematic review and meta-analysis". Archives of Disease in Childhood. 101 (10): 894–901. doi:10.1136/archdischild-2016-311251. PMID 27647842.
- ^ Jyothi KT, Subrahmanyam PS, Sravanthi AC (July 2017). "Application of Differential Equations in Medical Science". Research Journal of Science and Technology. 9 (3): 425–426. doi:10.5958/2349-2988.2017.00074.2.
- ^ "Types of Leukemia: Common, Rare and More Varieties". Cancer Treatment Centers of America. 5 October 2018. Retrieved 8 October 2021.
- ^ "Iron deficiency anemia - Symptoms and causes". Mayo Clinic. Retrieved 5 March 2022.
- ^ "Leukemia". Columbia Electronic Encyclopedia, 6th Edition. Retrieved 4 November 2011.
- ^ "Leukemia: Symptoms, Signs, Causes, Types & Treatment". Cleveland Clinic. Retrieved 13 October 2022.
- ^ a b American Cancer Society (2010). "How is Leukemia Diagnosed?". Detailed Guide: Leukemia – Adult Chronic. American Cancer Society. Archived from the original on 5 April 2010. Retrieved 4 May 2010.
- ^ Zhang, Luoping; Steinmaus, Craig; Eastmond, Eastmond; Xin, Xin; Smith, Smith (March–June 2009). "Formaldehyde exposure and leukemia: A new meta-analysis and potential mechanisms" (PDF). Mutation Research/Reviews in Mutation Research. 681 (2–3): 150–168. doi:10.1016/j.mrrev.2008.07.002. PMID 18674636. Archived from the original (PDF) on 27 March 2014. Retrieved 22 May 2013.
- ^ Zhang, Luoping; Freeman, Laura E. Beane; Nakamura, Jun; Hecht, Stephen S.; Vandenberg, John J.; Smith, Martyn T.; Sonawane, Babasaheb R. (2010). "Formaldehyde and Leukemia: Epidemiology, Potential Mechanisms, and Implications for Risk Assessment". Environmental and Molecular Mutagenesis. 51 (3): 181–191. doi:10.1002/em.20534. PMC 2839060. PMID 19790261.
- ^ Novak EM, Rego EM, eds. (2012). Physiopathogenesis of Hematological Cancer. Bentham Science Publishers. ISBN 978-1-60805-259-2.
- ^ Radivoyevitch T, Sachs RK, Gale RP, Molenaar RJ, Brenner DJ, Hill BT, et al. (February 2016). "Defining AML and MDS second cancer risk dynamics after diagnoses of first cancers treated or not with radiation". Leukemia. 30 (2): 285–294. doi:10.1038/leu.2015.258. PMID 26460209. S2CID 22100511.
- ^ a b c d e f Wiernik PH (2001). Adult leukemias. New York: B. C. Decker. pp. 3–15. ISBN 978-1-55009-111-3.
- ^ a b Robinette MS, Cotter S, Van de Water D (2001). Quick Look Series in Veterinary Medicine: Hematology. Teton NewMedia. p. 105. ISBN 978-1-893441-36-1.
- ^ Stass SA, Schumacher HR, Rock WR (2000). Handbook of hematologic pathology. New York, N.Y: Marcel Dekker. pp. 193–194. ISBN 978-0-8247-0170-3.
- ^ Ross JA, Kasum CM, Davies SM, Jacobs DR, Folsom AR, Potter JD (August 2002). "Diet and risk of leukemia in the Iowa Women's Health Study". Cancer Epidemiology, Biomarkers & Prevention. 11 (8): 777–781. PMID 12163333. Archived from the original on 10 September 2017.
- ^ Leonard B (1998). Leukemia: A Research Report. DIANE Publishing. p. 7. ISBN 978-0-7881-7189-5.
- ^ Rudant J, Amigou A, Orsi L, Althaus T, Leverger G, Baruchel A, et al. (February 2013). "Fertility treatments, congenital malformations, fetal loss, and childhood acute leukemia: the ESCALE study (SFCE)". Pediatric Blood & Cancer. 60 (2): 301–308. doi:10.1002/pbc.24192. PMID 22610722. S2CID 26010916.
- ^ 압델라티프, 모하메드 등"신생아 광치료와 미래 암과의 연관성: 최신 체계적 검토 및 메타분석"유럽 소아과 학회지 (2022): 1-13
- ^ "Backgrounder on Radiation Protection and the "Tooth Fairy" Issue". U.S. Nuclear Regulatory Commission. December 2004. Archived from the original on 20 July 2017.
- ^ Pasmant E, Ballerini P, Lapillonne H, Perot C, Vidaud D, Leverger G, Landman-Parker J (July 2009). "SPRED1 disorder and predisposition to leukemia in children". Blood. 114 (5): 1131. doi:10.1182/blood-2009-04-218503. PMID 19643996.
- ^ Salesse S, Verfaillie CM (December 2002). "BCR/ABL: from molecular mechanisms of leukemia induction to treatment of chronic myelogenous leukemia". Oncogene. 21 (56): 8547–8559. doi:10.1038/sj.onc.1206082. PMID 12476301.
- ^ "NCI Dictionary of Cancer Terms". National Cancer Institute. 2 February 2011. Archived from the original on 16 February 2017. Retrieved 15 February 2017.
- ^ "Do We Know What Causes Chronic Myeloid Leukemia?". www.cancer.org. Archived from the original on 16 February 2017. Retrieved 15 February 2017.
- ^ "What is chronic myeloid leukaemia? (CML) – Understanding – Macmillan Cancer Support". www.macmillan.org.uk. Archived from the original on 16 February 2017. Retrieved 15 February 2017.
- ^ a b c Non-Ionizing Radiation, Part 1: Static and Extremely Low-Frequency (ELF) Electric and Magnetic Fields (IARC Monographs on the Evaluation of the Carcinogenic Risks). Geneva: World Health Organisation. 2002. pp. 332–333, 338. ISBN 978-92-832-1280-5. Archived from the original on 6 December 2008.
- ^ "WHO Electromagnetic fields and public health". Archived from the original on 16 February 2009. Retrieved 18 February 2009.
- ^ "Diagnosing Chronic Lymphocytic Leukemia in Adults". NYU Langone Health. Archived from the original on 26 March 2021. Retrieved 26 March 2021.
- ^ "Chronic Lymphocytic Leukemia (CLL): Tests After Diagnosis". University of Rochester Medical Center. Archived from the original on 26 March 2021. Retrieved 26 March 2021.
- ^ Hoffbrand AV, Moss PA, Pettit JE (2006). Essential haematology (5th ed.). Malden, Mass.: Blackwell Pub. ISBN 978-1-4051-3649-5.
- ^ National Cancer Institute (1 January 1980). "Chronic Lymphocytic Leukemia (PDQ) Treatment: Stage Information". Archived from the original on 17 October 2007. Retrieved 4 September 2007.
- ^ Eichhorst BF, Busch R, Hopfinger G, Pasold R, Hensel M, Steinbrecher C, et al. (February 2006). "Fludarabine plus cyclophosphamide versus fludarabine alone in first-line therapy of younger patients with chronic lymphocytic leukemia". Blood. 107 (3): 885–891. doi:10.1182/blood-2005-06-2395. PMID 16219797.
- ^ Gribben JG (January 2009). "Stem cell transplantation in chronic lymphocytic leukemia". Biology of Blood and Marrow Transplantation. 15 (1 Suppl): 53–58. doi:10.1016/j.bbmt.2008.10.022. PMC 2668540. PMID 19147079.
- ^ Baig MQ (22 March 2017). Practical Radiotherapy & Chemotherapy Planning. JP Medical Ltd. ISBN 978-93-86150-01-1.
- ^ American Cancer Society (22 March 2012). "Typical treatment of acute myeloid leukemia (except promyelocytic M3)". Detailed Guide: Leukemia – Acute Myeloid (AML). American Cancer Society. Archived from the original on 12 November 2012. Retrieved 31 October 2012.
- ^ a b c Fausel C (October 2007). "Targeted chronic myeloid leukemia therapy: seeking a cure" (PDF). Journal of Managed Care Pharmacy. 13 (8 Suppl A): 8–12. doi:10.18553/jmcp.2007.13.s8-a.8. PMC 10437886. PMID 17970609. Archived from the original (PDF) on 28 May 2008. Retrieved 18 May 2008.
- ^ "Hairy Cell Leukemia". The Lecturio Medical Concept Library. Retrieved 24 July 2021.
- ^ Robak T, Jamroziak K, Gora-Tybor J, Blonski JZ, Kasznicki M, Dwilewicz-Trojaczek J, et al. (May 2007). "Cladribine in a weekly versus daily schedule for untreated active hairy cell leukemia: final report from the Polish Adult Leukemia Group (PALG) of a prospective, randomized, multicenter trial". Blood. 109 (9): 3672–3675. doi:10.1182/blood-2006-08-042929. PMID 17209059.
- ^ Saven A, Burian C, Adusumalli J, Koziol JA (April 1999). "Filgrastim for cladribine-induced neutropenic fever in patients with hairy cell leukemia". Blood. 93 (8): 2471–2477. doi:10.1182/blood.V93.8.2471. PMID 10194424.
- ^ a b c d Dearden CE, Matutes E, Cazin B, Tjønnfjord GE, Parreira A, Nomdedeu B, et al. (September 2001). "High remission rate in T-cell prolymphocytic leukemia with CAMPATH-1H". Blood. 98 (6): 1721–1726. doi:10.1182/blood.V98.6.1721. PMID 11535503. S2CID 26664911.
- ^ "JMMLfoundation.org". JMMLfoundation.org. Archived from the original on 25 January 2009. Retrieved 29 August 2010.
- ^ Stock W (2010). "Adolescents and young adults with acute lymphoblastic leukemia". Hematology. American Society of Hematology. Education Program. 2010: 21–29. doi:10.1182/asheducation-2010.1.21. PMID 21239766. S2CID 9796380.
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. (December 2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–2128. doi:10.1016/S0140-6736(12)61728-0. hdl:10536/DRO/DU:30050819. PMID 23245604. S2CID 1541253.
- ^ a b c Mathers CD, Boschi-Pinto C, Lopez AD, Murray CJ (2001). "Cancer incidence, mortality and survival by site for 14 regions of the world" (PDF). Global Programme on Evidence for Health Policy Discussion Paper No. 13. World Health Organization.
- ^ World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 5.13. ISBN 978-9283204299.
- ^ Amitay EL, Keinan-Boker L (June 2015). "Breastfeeding and Childhood Leukemia Incidence: A Meta-analysis and Systematic Review". JAMA Pediatrics. 169 (6): e151025. doi:10.1001/jamapediatrics.2015.1025. PMID 26030516.
- ^ a b c "Leukemia Facts & Statistics". The Leukemia & Lymphoma Society. Archived from the original on 16 April 2009. Retrieved 2 July 2009.
- ^ Horner MJ, Ries LA, Krapcho M, Neyman N, et al. (eds.). "SEER Cancer Statistics Review, 1975–2006". Surveillance Epidemiology and End Results (SEER). Bethesda, MD: National Cancer Institute. Archived from the original on 26 September 2009. Retrieved 3 November 2009.
Table 1.4: Age-Adjusted SEER Incidence and U.S. Death Rates and 5-Year Relative Survival Rates By Primary Cancer Site, Sex and Time Period
- ^ a b Gurney JG, Smith MA, Ross JA (1999). "Leukemia" (PDF). Cancer Incidence and Survival among Children and Adolescents, United States SEER program 1975–1995. Cancer Statistics Branch, National Cancer Institute. Archived from the original (PDF) on 24 December 2010.
- ^ "Childhood Blood Cancers". The Leukemia & Lymphoma Society. Archived from the original on 5 September 2012.
- ^ "Facts 2012" (PDF). The Leukemia & Lymphoma Society. Archived from the original on 14 October 2012.
- ^ a b canceraustralia.gov.au. 2023 https://www.canceraustralia.gov.au/cancer-types/leukaemia/statistics. Retrieved 3 April 2023.
{{cite web}}:누락 또는 비어 있음title=(도움말) - ^ "Leukaemia (all subtypes combined) statistics". Cancer Research UK. Archived from the original on 7 October 2014. Retrieved 27 October 2014.
- ^ Thomas, Xavier (6 August 2013). "First contributors in the history of leukemia". World Journal of Hematology. 2 (3): 62–70. doi:10.5315/wjh.v2.i3.62.
- ^ Ribatti D (May 2012). "Sidney Farber and the treatment of childhood acute lymphoblastic leukemia with a chemotherapeutic agent". Pediatric Hematology and Oncology. 29 (4): 299–302. doi:10.3109/08880018.2012.678969. PMID 22568792. S2CID 31176962.
- ^ Patlak M (March 2002). "Targeting leukemia: from bench to bedside". FASEB Journal. 16 (3): 273. doi:10.1096/fj.02-0029bkt. PMID 11874976. S2CID 221751708.
- ^ "Leukemia: MedlinePlus Medical Encyclopedia". MedlinePlus. 8 May 2019. Retrieved 16 May 2019.
- ^ "leukemia". Online Etymology Dictionary. Retrieved 14 February 2023.
- ^ Sontag S (1978). Illness as Metaphor. New York: Farrar, Straus and Giroux. pp. 18. ISBN 978-0-374-17443-9.
- ^ Bey B (2017). Cancer as Metaphor: The Metaphorical Implications of Romanticized Illness in Young Adult Fiction (English Honors thesis). Trinity University. p. 5-6.
- ^ "A Snapshot of Leukemia". NCI. Archived from the original on 4 July 2014. Retrieved 18 June 2014.
- ^ "Search of: leukemia — List Results — ClinicalTrials.gov". Archived from the original on 15 September 2010.
- ^ "Learn About Clinical Studies - Reasons for Conducting Clinical Studies". Clinicaltrials.gov. Retrieved 3 March 2023.
- ^ "Understanding Clinical Trials for Blood Cancers" (PDF). Leukemia and Lymphoma Society. Archived from the original (PDF) on 5 January 2011. Retrieved 19 May 2010.
- ^ Jaslow R (11 August 2011). "New Leukemia Therapy Destroys Cancer by Turning Blood Cells into "Assassins"". CBSnews.com HealthPop section. Archived from the original on 31 March 2014. Retrieved 11 August 2011.
- ^ Coghlan A (26 March 2013). "Gene therapy cures leukaemia in eight days". The New Scientist. Archived from the original on 15 May 2015. Retrieved 15 April 2013.
- ^ a b Zhao J, Song Y, Liu D (February 2019). "Clinical trials of dual-target CAR T cells, donor-derived CAR T cells, and universal CAR T cells for acute lymphoid leukemia". Journal of Hematology & Oncology. 12 (1): 17. doi:10.1186/s13045-019-0705-x. PMC 6376657. PMID 30764841.
- ^ Zheng PP, Kros JM, Li J (June 2018). "Approved CAR T cell therapies: ice bucket challenges on glaring safety risks and long-term impacts". Drug Discovery Today. 23 (6): 1175–1182. doi:10.1016/j.drudis.2018.02.012. hdl:1765/105338. PMID 29501911.
- ^ "How we're beating leukaemia". Leukaemia & Lymphoma Research. Archived from the original on 27 September 2013. Retrieved 24 September 2013.
- ^ a b c d Shapira T, Pereg D, Lishner M (September 2008). "How I treat acute and chronic leukemia in pregnancy". Blood Reviews. 22 (5): 247–259. doi:10.1016/j.blre.2008.03.006. PMID 18472198.
- ^ a b Koren G, Lishner M (2010). "Pregnancy and commonly used drugs in hematology practice". Hematology. American Society of Hematology. Education Program. 2010: 160–165. doi:10.1182/asheducation-2010.1.160. PMID 21239787. S2CID 21832575.