괴사성 근막염
Necrotizing fasciitis| 괴사성 근막염 | |
|---|---|
| 기타 이름 | 육식균, 육식균 증후군,[1] 괴사 연조직 감염증(NSTI),[2] 근막염 네크로티칸스 |
 | |
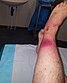
| 괴사성 근막염을 앓고 있는 사람.왼쪽 다리는 광범위한 붉은 색과 조직 사멸을 보여준다. | |
| 발음 | |
| 전문 | 전염병 |
| 증상 | 심한[3] 통증, 열, 환부의 보라색 피부 |
| 평상시 시작 | 갑자기, 빠르게[3] 퍼진다. |
| 원인들 | 여러 종류의 박테리아,[4] 가끔 균류[5] |
| 위험요소 | 당뇨병이나 암, 비만, 알코올 중독, 정맥주사, 말초동맥질환[2][3] 등의 면역기능 저하 |
| 진단법 | 증상에 따라 의료 영상[4] 촬영 |
| 차등진단 | 섬유염, 화이모스염, 가스괴렌[6] |
| 예방 | 상처 관리, 손[3] 씻기 |
| 치료 | 감염된 조직, 정맥내[2][3] 항생제 제거 수술 |
| 예후 | 사망률[2] 최대 30% |
| 빈도 | 연간[4] 10만 명당 0.7개 |
육식성 질환으로도 알려진 괴사성 근막염(NF)은 인체의 연조직 일부가 사망하는 세균 감염이다.[3]급발진하여 급속히 퍼지는 중증 질환이다.[3]증상은 보통 환부의 붉은 피부나 자주색 피부, 심한 통증, 발열, 구토 등이 있다.[3]가장 일반적으로 영향을 받는 부위는 팔다리와 심낭이다.[2]
전형적으로, 감염은 상처나 화상 같은 피부의 파열을 통해 체내로 들어온다.[3]위험요인으로는 당뇨병이나 암으로 인한 면역기능 저하, 비만, 알코올 중독, 정맥내 약물 사용, 말초동맥질환 등이 있다.[2][3]그것은 일반적으로 사람들 사이에 퍼지지 않는다.[3]이 병은 감염되는 유기체에 따라 네 가지 유형으로 분류된다.[4]55-80%의 경우 둘 이상의 박테리아를 포함한다.[4]메티실린 내성 포도상구균(MRSA)은 3분의 1까지 감염된다.[4]의료 영상 촬영은 종종 진단을 확인하는 데 도움이 된다.[4]
괴사성 근막염은 적절한 상처 관리 및 손씻기를 통해 예방할 수 있다.[3]주로 감염된 조직을 제거하는 수술과 정맥 항생제로 치료한다.[2][3]종종, 페니실린 G, 클린다마이신, 반코마이신, 젠타미닌과 같은 항생제의 조합이 사용된다.[2]수술 지연은 사망 위험이 훨씬 더 높은 것과 관련이 있다.[4]고품질의 치료에도 불구하고 사망 위험이 25%에서 35%[2]에 이른다.
괴사성 근막염은 미국에서는 연간 10만 명당 약 0.4명, 서유럽에서는 약 10만 명당 1명꼴로 발생한다.[4]남녀 모두 똑같이 영향을 받는다.[2]노년층에서 더 흔해지고 어린이들 사이에서는 드물다.[4]적어도 히포크라테스 시대부터 서술되어 왔다.[2]난치성 근막염이라는 용어는 1952년에 처음 사용되었다.[4][7]
징후 및 증상
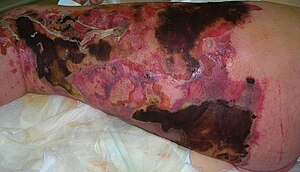
증상으로는 발열, 붓기, 과도한 통증 호소 등이 있을 수 있다.초기 피부 변화는 셀룰러염이나 종기와 비슷해 초기 진단이 어렵다.피부 및 연조직의 경화, 피부 변화 영역을 넘어 붓는 것은 흔히 초기 괴사화 변화가 있는 사람들에게서 나타난다.[2]홍조와 부기는 보통 주변의 정상 조직과 섞인다.그 위에 있는 피부는 반짝이고 긴장된 것처럼 보일 수 있다.[8]bullae의 더( 하지만 현재에 후기 단계들에서 744%의 경우) 있necrotizing 변화를 암시한다 다른 증세:형성, 그것들은 가스의 조직 피부에 necrosis[2](피부 빨간 색에서 검은 색에서 자주 색에 이르기 혈관의 혈전증 때문에 눈을 돌리고)[8]존재하기 전에 선물은 피부에 출혈, 가거나 감각을 줄였다 o.얼음 t피부[2](밑 신경의 괴사로 인해)[8]항생제 치료에도 불구하고 쇼크로의 빠른 진행은 괴사성 근막염의 또 다른 징후다.사타구니에 영향을 미치는 괴사성 변화는 포니에르 괴저로 알려져 있다.[2]
그러나 면역항암제(암, 코르티코스테로이드 사용, 방사선치료, 화학요법, HIV/AIDS 또는 이전 장기나 골수이식)가 있는 사람은 전형적인 증상을 보이지 않을 수 있다.면역항암제 환자도 괴사 감염으로 사망할 위험이 2배 이상 높기 때문에 이 집단에서 더 높은 의혹이 유지돼야 한다.[2]
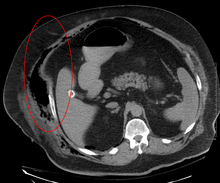
비브리오 패혈증으로 인한 괴사성 근막염 타입 III.
원인
위험요소
면역억제, 당뇨병, 알코올중독/약물 남용/흡연, 악성종양, 만성 전신질환 등 하나 이상의 임상상황이 있는 사람에게 70% 이상이 기록된다.불분명한 이유로, 그것은 명백하게 정상적인 일반적인 상태를 가진 사람들에게서 종종 발생한다.[9]
괴사성 근막염은 신체 어느 부위에서도 발생할 수 있지만, 사지, 복막, 성기 등에서 더 흔히 볼 수 있다.그런 경우는 가슴과 복부에서 몇 번밖에 발생하지 않는다.외상은 정맥주사, 인슐린 주사, 동물과 곤충에 물린 상처, 피부 위의 카테터 삽입, 또는 피부를 체내 장기와 연결하는 누공이 감염의 일반적인 원인이다.종기, 궤양과 같은 피부 감염은 또한 괴사성 근막염을 복잡하게 만들 수 있다.혈액을 통한 감염의 확산은 인두염에 걸린 사람들에게 제안되었다.복막과 생식기(포니에르 갱년기) 감염의 경우 외상, 수술, 요로감염, 돌, 바톨린샘 종기 등이 일반적인 원인이다.[2]
상처로부터 괴사성 근막염에 걸릴 위험은 좋은 상처 관리 및 손씻기를 통해 줄일 수 있다.[3]
박테리아
연조직 괴사균의 종류는 연조직에 감염되는 박테리아의 종류에 따라 4등급으로 나눌 수 있다.이 분류 체계는 줄리아노와 그의 동료들에 의해 1977년에 처음 설명되었다.[4][2]
I형 감염:이는 가장 흔한 유형의 감염으로 70~80%를 차지한다.주로 복부나 사타구니 부위에서 세균의 종류가 섞여서 발생한다.[4]이러한 유형의 감염은 보통 그람 양성 코치, (Staphylococcus aureus, Streptoccus pyogenes, enterocci), 그람 음성 막대, (Eschericia coly, Phyomonas aeruginosa), 그리고 아나로브스 (Bactroides, Clostridium)의 다양한 종에 의해 발생한다.[4]영향을 받은 사람들의 인구는 일반적으로 당뇨, 비만, 면역결핍과 같은 의학적 동반결핍증을 가진 나이든 사람들이다.[4]대개 트라우마는 그런 감염의 원인이 아니다.종기 감염 또는 박테리아 번역을 통한 내장 천공의 이전 이력이 도출될 수 있다.Clostridial 감염은 I형 감염의 10%를 차지한다.관련된 클로스트리디움 종은 일반적으로 가스 괴렌(myonecrosis라고도 함)을 일으키는 클로스트리디움 관류증, 클로스트리디움 패혈증, 클로스트리디움 소르델리 등이다.클로스트리디움 퍼프링겐은 알파톡신과 세타톡신이라는 두 가지 치명적인 독소를 생산한다.알파톡신은 혈관을 막고 중요한 장기들의 산소 공급을 빼앗는 과도한 혈소판 집적을 유발한다.이것은 박테리아의 증식을 위한 산성, 산소 결핍 환경을 조성한다.알파톡신이 연조직에 흡수되면 백혈구가 혈관에서 연조직으로 이동하는 것을 억제해 체세포 기능을 손상시킬 수 있다.이 두 독소가 함께 작용하면 혈관 내 적혈구 파괴, 혈관 건전성 손상, 심장 기능 억제 등을 유발할 수 있다.[citation needed]
클로스트리디움 소르델리는 또한 두 가지 주요 독소를 생산할 수 있다: 알려진 모든 맹독성 균주는 필수 독소인 치명적인 독소를 생산한다. 그리고 많은 독소는 또한 출혈성 독소를 생산한다.TcsL과 TcsH는 둘 다 거대 클로스트리알 세포독소(LCC) 계열이다.[10]핵심 클로스트리디움 패혈증균인자는 클로스트리디움 퍼플링겐스 알파톡신과는 무관하지만 알파톡신이라는 모공성형 독소다.이러한 쇄골종들에 의해 야기되는 균사체 감염은 헤로인 사용자들에게 주사하는 데 흔히 발생한다.정맥주사 감염자는 일반적으로 상처 부위에 심한 통증이 있는데, 상처 부위는 일반적으로 혈청이 섞인 악취나는 혈액을 배출한다.쇼크는 초기 부상이나 감염 후 빠르게 진행될 수 있으며, 일단 쇼크 상태가 정착되면 사망 확률이 50%를 넘는다.유사한 급속한 질병 진행과 연관된 또 다른 박테리아는 A군 연쇄상구균 감염이다(대부분 스트렙토코쿠스 피오제).한편 다른 세균 감염은 2일 이상 경과해야 증상이 나타난다.[2]
II형 감염:이 감염은 주로 사지를 포함한 경우의 20~30%를 차지한다.[4][11]이것은 주로 Streptoccus pyogenes 박테리아를 단독으로 또는 포도상구균 감염과 결합하여 포함한다.두 종류의 박테리아는 빠르게 진행될 수 있고 독성 쇼크 증후군으로 나타날 수 있다.스트렙토코쿠스 종은 슈퍼항원 역할을 하는 M단백질을 생성하여 박테리아 항원에 효과가 없는 대규모 전신 면역반응을 자극하여 충격을 촉진한다.제2형 감염은 부상 이력이 있는 젊고 건강한 성인들에게 더 흔하게 영향을 미친다.[2]
제3종 감염: 소금물에서 발견되는 박테리아인 비브리오 패혈증균은 피부 결절을 통해 발생하는 이 감염의 희귀한 원인이다.질병 진행은 타입 II와 유사하지만 간혹 눈에 보이는 피부 변화가 거의 없는 경우도 있다.[2]
IV 유형 감염:일부 저자들은 4형 감염을 자연에서 곰팡이균이라고 묘사했다.[4]
진단
이 병은 종종 단순한 표피성 피부 감염처럼 일찍 보이기 때문에 조기 진단이 어렵다.[4]여러 실험실과 영상 촬영 방식이 괴사성 근막염 의혹을 제기할 수 있지만 누구도 이를 배제할 수 없다.[13]진단 금본위제는 높은 의혹의 배경에서 이뤄지는 외과적 탐구다.의심스러울 때는 대상 조직에 작은 절개를 할 수 있으며 손가락이 근위면을 따라 조직을 쉽게 분리할 경우 진단을 확인하고 광범위한 괴사조직 제거술을 시행해야 한다.[2]
메디컬 이미징
영상촬영은 괴사성 근막염 진단에 제한적인 역할을 한다.영상촬영 수행의 시간 지연이 주요 관심사다.일반 방사선 촬영에서는 피하 폐기종(피하조직의 가스)이 나타날 수 있는데, 이는 괴사성 변화를 강하게 암시하지만, 클로스트리알 감염 이외의 박테리아에 의한 괴사성 피부 감염은 대개 피하 폐기종을 나타내지 않기 때문에 모든 경우를 검출하기에 충분히 민감하지 않다.진단이 여전히 의심스러울 경우, 컴퓨터단층촬영(CT) 스캔과 자기공명영상(MRI) 촬영은 일반 방사선 촬영보다 민감한 촬영양식이다.그러나 CT스캔과 MRI 모두 괴사하는 변화를 완전히 배제할 정도로 민감하지는 않다.[2]CT 스캔은 근막의 두꺼움, 부종, 피하 기체, 종기 형성을 보여줄 수 있다.[2]MRI에서는 깊은 근막염에 관여하거나 조영제 주입으로 두꺼워지거나 강화되는 유체 채집이 발생할 경우 괴사성 근막염을 강하게 의심해야 한다.한편 초음파검사에서 피상적인 종기형성이 나타날 수 있지만 괴사성 근막염을 진단할 만큼 민감하지는 않다.[2]CT 스캔은 80%의 환자를 검출할 수 있는 반면 MRI는 약간 더 많이 검출될 수 있다.[14]
채점제
백혈구 수치가 15,000세포/mm3 이상이고 혈청 나트륨 수치가 135mmol/l 미만인 경우 괴사 연조직 감염을 감지하는 민감도가 90%에 이른다.[citation needed]또한 값이 다르게 나타났다면 괴사시키는 변화를 배제할 확률이 99%이다.괴사성 근막염에 걸릴 가능성을 판단하기 위해 다양한 채점 시스템이 개발되고 있지만 웡과 동료들이 2004년 개발한 채점 시스템이 가장 많이 사용된다.이는 괴사성 근막염(LRINEC) 점수를 위한 실험실 위험 지표로, 심한 셀룰로티염이나 종기의 징후가 있는 사람들이 존재하는 위험을 감수함으로써 성층화하는 데 사용될 수 있다.C반응 단백질, 총 백혈구 수, 헤모글로빈, 나트륨, 크레아티닌, 혈당 등 6가지 실험실 값을 사용한다.[2]6점 이상이면 괴사성 근막염을 심각하게 고려해야 한다는 의미다.[15]점수 기준은 다음과 같다.
- CRP (mg/L) ≥150: 4점
- WBC 카운트(×103/mm3)
- <15: 0점
- 15-25: 1점
- >25: 2점
- 헤모글로빈(g/dl)
- >13.5: 0점
- 11-13.5: 1점
- <11:2점
- 나트륨(mmol/l) <135: 2점
- 크레아티닌(우몰/l) >141: 2점
- 포도당(mmol/l) >10: 1점[15][16]
그러나 채점 체계는 검증되지 않았다.다른 염증 조건이 존재한다면 그 값은 거짓으로 양성이 될 것이다.따라서 이 점수 체계에서 도출된 값은 주의해서 해석해야 한다.[2]원래 연구에서 괴사성 근막염 환자의 약 10%는 여전히 LRINC 점수 <6>를 가지고 있었다.[15]한 검증 연구는 LRINEC 점수 ≥6을 가진 환자가 사망과 절단 둘 다의 비율이 더 높다는 것을 보여주었다.[17]
예방
괴사성 근막염은 좋은 상처 관리 및 손씻기를 통해 부분적으로 예방할 수 있다.[3]
치료
외과적 괴사조직 제거(환부 조직을 잘라내는 것)는 괴사성 근막염 치료의 주축이다.조기 치료는 종종 추정되므로, 항생제는 이 상태가 의심되는 즉시 시작되어야 한다.(상처진 면봉이 아닌) 조직 배양액을 적절한 항생제 커버리지를 결정하기 위해 복용하며, 결과에 따라 항생제가 변경될 수 있다.혈압 조절과 수화 외에 활력징후가 불안정하고 소변 출력이 낮은 사람에 대한 지원이 시작되어야 한다.[2]
수술
일반적으로 괴사조직 감염(NSTI)을 진단하는 즉시 공격적인 상처 사조직 제거술을 조기에 시행해야 한다.외과 절개술은 흔히 경화(경화조직) 영역을 넘어 경화(경화조직)의 원인이 되는 손상된 혈관을 제거하기 위해 확장된다.그러나 셀룰라이트의 부드러운 조직은 상처의 나중에 피부를 덮을 수 있도록 괴사조직 제거로부터 보호된다.괴사 조직을 추가로 제거하기 위해 두 개 이상의 수술을 사용할 수 있다.NSTI에 의해 사지가 영향을 받는 경우에, 절단술은 선택의 외과적 치료일 수 있다.상처부위절개술 후 적절한 드레싱을 가해 뼈, 힘줄, 연골 등이 마르지 않도록 예방하고 상처치유를 촉진해야 한다.[2]
경막부위 괴사성 감염(Fournier's gangrene)의 경우, 이 부위를 더러워지게 하고 상처 치유 과정에 영향을 주는 배설물 때문에 이 부위의 상처 괴사조직 제거 및 상처 관리가 어려울 수 있다.따라서 대변 관리 시스템으로 정기적으로 옷을 갈아입는 것은 심막 부위의 상처를 청결하게 유지하는 데 도움이 될 수 있다.때때로, 대장 절제술은 심막 부위의 상처를 깨끗하게 유지하기 위해 배설물들을 돌리기 위해 필요할 수 있다.[2]
항생제
경험적 항생제는 보통 NSTI의 진단이 이루어지는 즉시 시작되며, 이후 문화유도 항생제 치료로 바뀐다.NSTI의 경우 경험성 항생제는 그램 양성(MRSA 포함), 그램 음성, 혐기성 박테리아를 포괄하는 광폭 항생제다.[18]
연구는 뜸질(플루오로퀴놀론)과 아목시실린-클라불란산염(페니실린)을 비교하고 적절한 치료 기간을 평가해 왔으나(7~21일) 치료 효과, 이상적인 치료 기간, 또는 질 낮은 증거로 인한 부작용에 대한 명확한 결론을 내리지 못했다.[18]
치료법 추가
- 고압 산소:반면 인간과 동물의 연구는 조직에서 높은 산소 분압, fibroblast 성장을 촉진하여, 백혈구의 죽이고 능력 증가함에 따라, 세균 독소 방출을 억제하는,과 항균 efficacy,[2]증가 부종을 줄이기를 도와 준다는 것 없어 고품질의 실험과 고압 산소 요법의 사용을 지원하는 것으로 나타났다.pNSTI가 있는 [18]환자
- 정맥내 면역글로불린(IVIG): NSTIs의 치료에서 IVIG와 위약간의 뚜렷한 차이는 나타나지 않았으며, 한 연구에서는 IVIG의 사용으로 급성 신장손상, 알레르기 반응, 무균수막염 증후군, 용혈성 빈혈, 트롬비, 투과성제 등 심각한 부작용을 보였다.[18]
- AB103: 한 연구는 AB103이라 불리는 면역 반응에 영향을 미치는 새로운 유형의 치료의 효과를 평가했다.이 연구는 이 치료법의 사용으로 사망률의 차이는 없지만, 낮은 품질의 증거 때문에 결정적인 결론을 도출하는 것은 어렵다.[18]
- 보조 치료:종종 정맥 내 수화, 상처 관리, 혈전증을 예방하기 위한 항응고제, 통증 조절 등을 포함하는 보조 요법이 적절한 경우 환자에게 항상 제공되어야 한다.[citation needed]
역학
괴사성 근막염은 미국에서 매년 10만 명당 약 0.4명에 영향을 미친다.[4]미국에서는 매년 약 1,000건의 괴사성 근막염이 발생하지만 그 비율은 증가하고 있다.이는 이러한 상태에 대한 인식이 높아져 보고가 증가하거나 세균의 독성이 증가하거나 항생제에 대한 박테리아 내성이 증가하기 때문일 수 있다.[2]세계의 어떤 지역에서는 10만 명당 1명꼴로 흔하다.[4]
괴사성 근막염의 비율은 비만이나 당뇨가 있는 사람, 면역항암제나 알코올 중독자, 말초동맥질환자 등에서 더 높다.하지만, 이 병은 기저 질환이 없는 젊고 건강한 성인들에게도 발생할 수 있다.NSAID는 트롬박산과 프로스타글란딘 E2를 생산하는 데 중요한 사이클록시제나제1과 사이클록시제2 효소를 억제하기 때문에 체내 면역반응의 수정으로 인해 괴사화 감염률을 증가시킬 수 있다.프로스타글란딘은 발열, 염증, 통증의 원인이 되어 왔다.프로스타글란딘 E2 생산 억제는 염증반응과 백혈구 유착을 감소시켜 세균침입에 대한 면역반응을 감소시켜 소프트티슈 감염을 일으킨다.[2]
역사
기원전 5세기에 히포크라테스는 연조직 감염을 괴사시키는 것을 "사인은 사소한 사고일 뿐인데 온 몸에 에르시펠라를 가지고 있을 것"이라고 묘사했다.뼈, 살, 사인(코드, 힘줄, 신경)이 몸에서 떨어져 나가 사망자가 많았다."연성 질환 감염의 괴사화에 대한 첫 영어 서술은 18세기 영국의 외과의사 레오나드 길레스피와 영국의 의사 길버트 블레인, 토마스 트로터가 했다.At that time, necrotizing soft-tissue infections were known variously as "phagedaenic ulcer" (ulceration that spreads and destroys surrounding tissue), "gangrenous phagedena", "gangrenous ulcer", "malignant ulcer", "putrid ulcer", "fulminating gangrene", "necrotizing erysipelas", "gangrenous erysipelas", "crepitant cellulitis", "gangrenous cellulitis", "멜로니 섬유염", "네크로팅 시너지 셀룰러염", "헬로틱 스트렙토칼 갱년", "진행성 박테리아 시너지 갱년", "종기 네크로팅", "갈로핑 갱년", "병원성 갱년기".[19]후에, "병원성 갱년기"가 더 흔하게 쓰이게 되었다.1871년 남부 연합군 외과의 조셉 존스는 사망률이 46%인 2,642건의 병원 괴저균을 보고하였다.1883년 장 알프레드 포니에 박사는 현재 포니에 괴저로 불리는 심막과 음낭의 괴사하는 감염을 묘사했다."근막염"이라는 용어는 1952년 윌슨에 의해 처음 만들어졌다.페시아의 감염뿐만 아니라 다른 소프트티슈 감염도 포함하는 그것의 정의는 더 넓어졌다.[2]의학계의 비호에도 불구하고 괴저성 근막염의 발병을 가리키는 선정적인 뉴스 매체에서 '갈로핑 갱년기'라는 용어가 자주 사용되고 있다.[20]
사회와 문화
주목할 만한 사례
- 1994년 캐나다 퀘벡의 전 총리였던 뤼시앵 부샤르(Lucien Bouchard)가 연방정부 야당인 블록 퀘벡 퀘벡 당수 시절 감염돼 다리 한쪽을 잃었다.[21]
- 1994년 영국 서부의 글로스터셔에서 일련의 사건들이 발생했다.5명의 확진자와 1명의 감염 가능성 중 2명이 사망했다.그 사건들은 연관성이 있다고 여겨졌다.처음 두 사람은 수술 중에 스트렙토코쿠스 피오제스 박테리아를 얻었고, 나머지 네 명은 공동체가 얻은 것이었다.[22]이 사건들은 신문의 많은 보도를 낳았고, "Flesh Eating Bug Att My Face"[23]와 같은 충격적인 헤드라인을 장식했다.
- 샌디에이고 파드리스와 애리조나 다이아몬드백스의 전 에이전트이자 부분 소유주인 켄드릭이 이 병에 걸렸다.그는 일주일 남짓 동안 7번의 수술을 받았고 후에 완전히 회복되었다.[24]
- 특히 모욕 코미디로 유명한 미국의 스탠드업 코미디언, 배우, 작가인 2004년 돈 릭클스는 왼쪽 다리에 이 병에 걸렸다.그는 6번의 수술을 받았고 후에 회복되었다.그 병세는 만년에 그를 의자에서 희극을 공연하는 것에 국한시켰다.[25]
- 2001년 노벨 물리학상 수상자인 2004년 에릭 앨린 코넬은 이 병으로 왼쪽 팔과 어깨를 잃었다.[26]
- 2005년 실험입자물리학자인 알렉산드루 마린(Alexandru Marin) MIT, 보스턴대, 하버드대 교수, CERN, JINR 연구원이 이 병으로 사망했다.[27]
- 2006년 영국의 작가 겸 풍자 작가인 앨런 코렌은 더 타임즈 크리스마스 칼럼에서 칼럼니스트로 오랫동안 자리를 비운 것은 프랑스에서 휴가를 보내는 동안 이 병에 걸린 때문이라고 발표했다.[28]
- 2009년 영국의 언론인이자 역사가인 R. W. Johnson은 수영 중 발을 다쳐서 3월에 이 병에 걸렸다.그의 다리는 무릎 위에서 절단되었다.[29]
- 2011년 스매시 메탈 밴드 슬레이어의 기타리스트 제프 해너먼이 이 병에 걸렸다.그는 2년 뒤인 2013년 5월 2일 간기능저하로 사망했고, 그의 감염이 사망원인일 것으로 추정됐다.그러나 2013년 5월 9일 알코올 관련 간경변으로 공식 사인이 발표되었다.한네만과 그의 가족들은 그가 죽기 직전까지 이 병의 정도를 알고 있었던 것이 분명했다.[30]
- 2011년 캐나다 공상과학소설 작가 피터 와츠가 이 병에 걸렸다.왓츠는 자신의 블로그에서 "죽을 때까지 몇 시간 거리에 있었다고 한다"고 보고했다.만약 공상과학소설 작가에 적합한 질병이 있다면, 육식병은 바로 그것이어야 한다.이건... 시간 경과에 따라 스타 트렉 우주병처럼 빠르게 내 다리에 퍼진다."[31]
- 2014년 스웨덴 가수이자 밴드 '구원의 고통'의 작곡가인 다니엘 길덴뢰는 2014년 초 등에 괴사성 근막염 진단을 받고 병원에서 수개월을 보냈다.회복 후, 그는 입원 기간 동안의 경험을 담은 컨셉 앨범인 [32]In the Passing Light of Day를 썼다.[33]
- 2015년 에스토니아 정치인 에드거 사비사르는 오른쪽 다리를 절단했다.그는 태국 여행 중에 이 병에 걸렸다.[34]
- 미국프로미식축구(NFL) 워싱턴축구팀의 2018 미식축구 쿼터백 알렉스 스미스가 경기 도중 부상을 당해 이 병에 걸렸다.[35]그는 하퇴부에 개방성 복합골절상을 입어 감염됐다.[36]스미스는 간신히 절단 수술을 피했고, 결국 2020년 10월에 프로 축구로 돌아왔다.[37]스미스의 부상과 회복은 ESPN 다큐멘터리 'E60 Presents: Project 11'[38]의 주제다.
참고 항목
참조
- ^ Rakel, David; Rakel, Robert E. (2015). Textbook of Family Medicine. Elsevier Health Sciences. p. 193. ISBN 9780323313087. Archived from the original on 2017-09-08.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah Hakkarainen, Timo W.; Kopari, Nicole M.; Pham, Tam N.; Evans, Heather L. (2014). "Necrotizing soft tissue infections: Review and current concepts in treatment, systems of care, and outcomes". Current Problems in Surgery. 51 (8): 344–62. doi:10.1067/j.cpsurg.2014.06.001. PMC 4199388. PMID 25069713.
- ^ a b c d e f g h i j k l m n o "Necrotizing Fasciitis: A Rare Disease, Especially for the Healthy". CDC. June 15, 2016. Archived from the original on 9 August 2016. Retrieved 13 August 2016.
- ^ a b c d e f g h i j k l m n o p q r s t Paz Maya, S; Dualde Beltrán, D; Lemercier, P; Leiva-Salinas, C (May 2014). "Necrotizing fasciitis: an urgent diagnosis". Skeletal Radiology. 43 (5): 577–89. doi:10.1007/s00256-013-1813-2. PMID 24469151. S2CID 9705500.
- ^ Ralston, Stuart H.; Penman, Ian D.; Strachan, Mark W. J.; Hobson, Richard (2018). Davidson's Principles and Practice of Medicine E-Book. Elsevier Health Sciences. p. 227. ISBN 9780702070266.
- ^ Ferri, Fred F. (2013). Ferri's Clinical Advisor 2014 E-Book: 5 Books in 1 . Elsevier Health Sciences. p. 767. ISBN 978-0323084314.
- ^ Wilson, B (1952). "Necrotizing fasciitis". The American Surgeon. 18 (4): 416–31. PMID 14915014.
- ^ a b c Trent, Jennifer T.; Kirsner, Robert S. (2002). "Necrotizing fasciitis". Wounds. 14 (8): 284–92.
- ^ Pricop M, Urechescu H, Sîrbu A, Urtilă E (Mar 2011). "Fasceita necrozantă cervico-toracică: caz clinic și recenzie a literaturii de specialitate" [Necrotizing cervical fasciitis: clinical case and review of literature]. Revista de chirurgie oro-maxilo-facială și implantologie [Journal of oro-maxillo-facial surgery and implantology] (in Romanian). 2 (1): 1–6. ISSN 2069-3850. Archived from the original on 2016-03-22. Retrieved 2016-04-07.
- ^ Carter, Glen P. (2011). "TcsL Is an Essential Virulence Factor in Clostridium sordellii ATCC 9714". Infection and Immunity. 79 (3): 1025–1032. doi:10.1128/IAI.00968-10. PMC 3067498. PMID 21199912.
- ^ Sarani, Babak; Strong, Michelle; Pascual, Jose; Schwab, C. William (2009). "Necrotizing Fasciitis: Current Concepts and Review of the Literature". Journal of the American College of Surgeons. 208 (2): 279–88. doi:10.1016/j.jamcollsurg.2008.10.032. PMID 19228540.
- ^ "UOTW#58 – Ultrasound of the Week". Ultrasound of the Week. 7 September 2015. Archived from the original on 18 July 2016. Retrieved 27 May 2017.
- ^ April, MD; Long, B (13 August 2018). "What Is the Accuracy of Physical Examination, Imaging, and the LRINEC Score for the Diagnosis of Necrotizing Soft Tissue Infection?". Annals of Emergency Medicine. 73 (1): 22–24. doi:10.1016/j.annemergmed.2018.06.029. PMID 30115465.
- ^ Puvanendran, R; Huey, JC; Pasupathy, S (October 2009). "Necrotizing fasciitis". Canadian Family Physician. 55 (10): 981–7. PMC 2762295. PMID 19826154.
- ^ a b c Wong, Chin-Ho; Khin, Lay-Wai; Heng, Kien-Seng; Tan, Kok-Chai; Low, Cheng-Ooi (2004). "The LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis) score: A tool for distinguishing necrotizing fasciitis from other soft tissue infections". Critical Care Medicine. 32 (7): 1535–41. doi:10.1097/01.CCM.0000129486.35458.7D. PMID 15241098. S2CID 15126133.
- ^ "LRINEC scoring system for necrotising fasciitis". EMT Emergency Medicine Tutorials. Archived from the original on 2011-09-14.
- ^ Su, Yi-Chun; Chen, Hung-Wen; Hong, Yu-Cheng; Chen, Chih-Tsung; Hsiao, Cheng-Ting; Chen, I-Chuan (2008). "Laboratory risk indicator for necrotizing fasciitis score and the outcomes". ANZ Journal of Surgery. 78 (11): 968–72. doi:10.1111/j.1445-2197.2008.04713.x. PMID 18959694. S2CID 10467377.
- ^ a b c d e Hua, C; Bosc, R; Sbidian, E; De Prost, N; Hughes, C; Jabre, P; Chosidow, O; Le Cleach, L (31 May 2018). "Interventions for necrotizing soft tissue infections in adults". The Cochrane Database of Systematic Reviews. 2018 (5): CD011680. doi:10.1002/14651858.CD011680.pub2. PMC 6494525. PMID 29851032.
- ^ Ballesteros JR, Garcia-Tarriño R, Ríos M, Domingo A, Rodríguez-Roiz JM, Llusa-Pérez M, García-Ramiro S, Soriano-Viladomiu A. (2016). "Necrotizing soft tissue infections: A review". International Journal of Advanced Joint Reconstruction. 3 (1): 9.
- ^ Loudon I. (1994). "Necrotising fasciitis, hospital gangrene, and phagedena". The Lancet. 344 (8934): 1416–9. doi:10.1016/S0140-6736(94)90574-6. PMID 7968080. S2CID 38589136.
- ^ Seachrist, Lisa (October 7, 1995). "The Once and Future Scourge: Could common anti-inflammatory drugs allow bacteria to take a deadly turn?" (PDF). Science News. 148 (15): 234–5. doi:10.2307/4018245. JSTOR 4018245. Archived from the original (PDF) on December 2, 2007.
- ^ Cartwright, K; Logan, M; McNulty, C; Harrison, S; George, R; Efstratiou, A; McEvoy, M; Begg, N (1995). "A cluster of cases of streptococcal necrotizing fasciitis in Gloucestershire". Epidemiology and Infection. 115 (3): 387–97. doi:10.1017/s0950268800058544. PMC 2271581. PMID 8557070.
- ^ Dixon, Bernhard (11 March 1996). "Microbe of the Month: What became of the flesh-eating bug?". Independent. Archived from the original on 14 December 2013. Retrieved 28 May 2013.
- ^ "모라드의 삶은 희귀병으로 바뀌었다 2009-09-08년 웨이백 기계에 보관됐다"
- ^ "Don Rickles was politically incorrect before it was incorrect. And at 90, he's still going". The Washington Post. 2016-05-25. Retrieved 2019-12-05.
- ^ 코넬, 웨이백 머신에서 2013-01-17 기자들과 괴사성 근막염으로 인한 회복에 대해 논의
- ^ "암기암 – 알렉산드루 A. Marin(1945–2005) Wayback Machine", ATLAS eNews, 2005년 12월 (2007년 11월 5일 액세스)에 2007-05-06년 기록 보관.
- ^ Alan Coren (20 December 2006). "Before I was so rudely interrupted". The Times. Archived from the original on 29 June 2011.
- ^ R. W. Johnson "Diary," London Review of Books 2009-08-03 Wayback Machine, 2009년 8월 6일, p41
- ^ "Slayer Guitarist Jeff Hanneman: Official Cause Of Death Revealed – May 9, 2013". Blabbermouth.net. Roadrunner Records. 2013-05-09. Archived from the original on 7 June 2013. Retrieved 10 May 2013.
- ^ "The Plastinated Man". rifters.com. Archived from the original on 20 June 2015. Retrieved 19 June 2015.
- ^ "Pain of Salvation To Release 'In The Passing Light Of Day' Album In January". Blabbermouth.net. InsideOut Music. 2016-11-10. Archived from the original on 2017-01-12. Retrieved 10 Jan 2017.
- ^ "Pain of Salvation Frontman Daniel Gildenlöw On Recovering From Flesh-Eating Infection". bravewords.com. InsideOut Music. Archived from the original on 2017-01-11. Retrieved 10 Jan 2017.
- ^ 에스토니아에서 에드가 사비사르스의 다리 절단 소식에 관한 소식.웨이백 머신에 보관된 2016-03-26
- ^ "Alex Smith's comeback: Inside the fight to save the QB's leg and life". espn.com. May 2020.
- ^ "A timeline of Alex Smith's remarkable comeback — from life-threatening injury to the playoffs". washingtonpost.com.
- ^ "Alex Smith plays in first NFL game since gruesome leg injury in November 2018". usatoday.com.
- ^ "E60 Documents NFL QB Alex Smith's Courageous Recovery From Gruesome Leg Injury". espnpressroom.com. 28 April 2020.
외부 링크
| 위키미디어 커먼스는 괴사성 근막염과 관련된 미디어를 보유하고 있다. |