방사선수술
Radiosurgery| 방사선수술 | |
|---|---|
 방사선 수술 시스템이 위치하는 것을 보여주는 수술 중 사진.사진 속의 환자는 직장암으로 치료를 받고 있습니다. | |
| 전문 | 종양학/신경외과 |
| 메드라인 플러스 | 007577 |
| e메디신 | 1423298 |
방사선 수술은 방사선을 이용한 수술,[1] 즉 칼날로 절제하는 수술이 아닌 이온화 방사선을 이용하여 정확하게 선별된 조직 부위를 파괴하는 수술입니다.방사선 치료(방사선 치료라고도 함)의 다른 형태와 마찬가지로 일반적으로 암을 치료하는 데 사용됩니다.방사선 수술은 원래 스웨덴의 신경 외과 의사 라스 렉셀(Lars Lecksell)에 의해 "두개 내 관심 영역을 입체적으로 지향하는 방사선의 단일 고선량 분율"로 정의되었습니다.[2]
정위방사선수술(stereotactic radio surgery, SRS)에서 '정위방사선수술(stereotactic)'이란 환자의 진단영상에서 보이는 가상의 표적과 환자의 실제 표적 위치의 정확한 상관관계를 가능하게 하는 3차원 좌표계를 말합니다.입체 방사선 수술은 중추신경계(CNS) 외부에서 사용되는 경우 입체 방사선 치료(SBRT) 또는 입체 방사선 치료(SABR)라고도 할 수 있습니다.[3]
역사
정위방사선수술은 1949년 스웨덴의 신경외과 의사 Lars Lecksell에 의해 기존의 수술에 적응할 수 없었던 뇌의 작은 목표물을 치료하기 위해 처음 개발되었습니다.그가 처음 구상한 입체조는 탐침과 전극을 사용했습니다.[4]방사선으로 전극을 대체하려는 첫 번째 시도는 50년대 초반에 X선으로 이루어졌습니다.[5]이 장비의 원리는 여러 방향에서 방사선의 좁은 빔으로 두개내 목표물을 타격하는 것이었습니다.빔 경로는 대상 볼륨에 수렴하여 치명적인 누적 방사선량을 전달하는 동시에 인접한 건강한 조직으로 선량을 제한합니다.10년 후, 물리학자 Kurt Liden과 Börje Larsson의 공헌에 상당한 정도로 상당한 발전이 이루어졌습니다.[6]이 시기에 정위 양성자 빔이 X선을 대체했습니다.[7]무거운 입자 빔은 수술용 나이프의 훌륭한 대체품으로 제시되었지만 싱크로사이클로트론은 너무 서툴렀습니다.렉셀은 외과의사 자신이 직접 다룰 수 있는 실용적이고, 작고, 정밀하고, 간단한 도구를 개발하기 시작했습니다.1968년에 감마 나이프는 카롤린스카 연구소에 설치되었고 감마선 조사를 위한 중심 채널이 있는 헬멧의 일종에 여러 코발트-60 방사성 소스로 구성되었습니다.[8]이 프로토타입은 기존 치료에 반응하지 않는 통증, 움직임 장애 또는 행동 장애를 치료하기 위한 기능성 신경 외과 수술을 위한 슬릿(slit)과 같은 방사선 병변을 생성하기 위해 설계되었습니다.이 첫 번째 장치의 성공은 179개의 코발트-60 소스를 포함하는 두 번째 장치의 건설로 이어졌습니다.이 두 번째 감마 나이프 장치는 뇌종양과 두 개내동맥기형(AVM)을 치료하기 위해 구형 병변을 생성하도록 설계되었습니다.[9]1980년대에 201개의 코발트-60 공급원을 갖춘 추가 장치가 설치되었습니다.[10]
이러한 개발과 병행하여 선형 입자 가속기 또는 리낙을 위한 유사한 접근법이 설계되었습니다.최초의 4 MeV 임상 선형 가속기의 설치는 1952년 6월 런던 해머스미스 병원의 MRC(Medical Research Council) 방사선 치료 연구 부서에서 시작되었습니다.[11]이 시스템은 1953년 2월에 물리학과 다른 시험을 위해 넘겨졌고 그 해 9월 7일에 환자들을 치료하기 시작했습니다.한편, 스탠포드 마이크로파 연구소에서의 연구는 1956년 캘리포니아 스탠포드 대학 병원에 설치된 6 MeV 가속기의 개발로 이어졌습니다.[12]Linac 장치는 빠르게 기존의 분류 방사선 치료에 선호되는 장치가 되었지만, 전용 Linac 방사선 수술이 현실화되기 전인 1980년대까지 지속되었습니다.1982년 스페인의 신경외과 의사 J. Barcia-Salorio는 AVM과 뇌전증의 치료를 위해 코발트가 생성되고 그 후 리낙 기반 광자 방사선 수술의 역할을 평가하기 시작했습니다.[13]1984년 베티와 데레친스키는 라이낙 기반의 방사선 수술 시스템을 설명했습니다.[14]Winston과 Lutz는 개선된 입체 위치 측정 장치와 다양한 부품의 정확도를 측정하는 방법을 통합함으로써 Linac 기반의 방사선 수술 프로토타입 기술을 더욱 발전시켰습니다.[15]변형된 라이낙을 사용하여 1986년 2월 미국의 첫 환자는 보스턴 브리검 여성 병원에서 치료를 받았습니다.[citation needed]
21세기
의료 영상 및 컴퓨팅의 기술적 개선은 정위 방사선 수술의 임상적 채택을 증가시켰고 21세기에 그 범위를 넓혔습니다.[16][17]"stereotactic"이라는 단어에 함축되어 있는 로컬라이제이션 정확도와 정밀도는 방사선 수술 개입에 있어 가장 중요한 요소로 남아 있으며, 원래 스테레오티제 수술을 위해 개발된 N-localizer[18] 및 Sturm-Pastyr localizer와[19] 같은 이미지 안내 기술을 통해 크게 향상되었습니다.
21세기에 이르러 방사선 수술의 원래 개념은 최대 5개의 분획으로 구성된 치료법을 포함하는 것으로 확장되었고, 정위 방사선 수술은 일반적으로 머리 또는 척추에서 정의된 목표물을 무력화하거나 근절하기 위해 외부에서 생성된 이온화 방사선을 사용하는 별개의 신경 외과 분야로 재정의되었습니다.수술적인 절개 없이도 [20]말입니다입체 방사선 수술과 분류 방사선 치료의 개념 간 유사성과 상관없이 치료를 달성하기 위한 메커니즘은 미묘하게 다르지만, 두 치료 양식 모두 특정 지표에 대해 동일한 결과를 갖는 것으로 보고됩니다.[21]정위 방사선 수술은 인접한 정상 조직을 보존하면서 목표 조직을 파괴하기 위해 작은 부위에 정확하고 높은 선량을 전달하는 것에 더 큰 중점을 둡니다.기존 방사선 치료에서도 동일한 원칙을 따르지만, 더 큰 영역에 퍼져 있는 선량률이 더 낮으면 사용될 가능성이 높습니다(예: VMAT 치료).분류 방사선 치료는 총 누적 방사선량에 대한 표적과 주변 정상 조직의 방사선 민감도에 더 크게 의존합니다.[20]역사적으로, 분류 방사선 치료 분야는 방사선 생물학의 원리인 수리, 재분류, 재배포 및 재산소화를 발견한 후 입체 방사선 수술의 원래 개념에서 발전했습니다.[22]오늘날, 분류 방사선 치료에 내성이 있을 수 있는 종양은 방사선 수술에 잘 반응할 수 있고, 안전한 방사선 수술을 위해 중요한 기관에 너무 크거나 너무 가까운 종양은 분류 방사선 치료에 적합한 후보가 될 수 있기 때문에 두 가지 치료 기술은 상호 보완적입니다.[21]
오늘날 감마 나이프와 라이낙 방사선 수술 프로그램은 전 세계적으로 상업적으로 이용할 수 있습니다.Gamma Knife는 방사선 수술 전용이지만, 많은 Linac은 기존의 분류 방사선 치료를 위해 제작되었으며, 전용 방사선 수술 도구가 되기 위해서는 추가적인 기술과 전문 지식이 필요합니다.이와 같은 다양한 접근법들 간에 효과의 뚜렷한 차이는 없습니다.[23][24]주요 제조업체인 Varian과 Elekta는 방사선 수술 기능이 있는 기존 치료용 기계뿐만 아니라 전용 방사선 수술 리낙스를 제공합니다.빔 성형 기술, 치료 계획 및 이미지 안내 도구를 통해 기존의 라이낙스를 보완하도록 설계된 시스템.[25]전용 방사선 수술의 예로는 로봇 팔에 장착된 소형 라이낙이 있는데, 이는 환자 주변을 이동하며 다수의 고정된 위치에서 종양을 조사하여 감마 나이프 개념을 모방합니다.
작용기전

방사선 수술의 기본 원리는 고에너지 방사선 빔을 이용하여 조직을 선택적으로 이온화하는 것입니다.이온화는 세포에 손상을 주는 이온과 자유 라디칼의 생성입니다.세포 안의 물 또는 생물학적 물질로부터 형성될 수 있는 이러한 이온과 라디칼은 DNA, 단백질, 지질에 회복할 수 없는 손상을 일으킬 수 있고, 결과적으로 세포의 죽음을 초래합니다.따라서, 생물학적 불활성화는 정확한 파괴 효과와 함께 치료될 조직의 부피에서 수행됩니다.방사선량은 일반적으로 회색으로 측정됩니다(1회색(Gy)은 질량 1kg당 1줄의 에너지 흡수입니다).시버트(siever)는 조사되는 여러 장기와 방사선의 종류를 모두 고려하려는 단위로, 축적된 에너지의 양과 생물학적 효과를 모두 설명하는 단위입니다.[citation needed]
임상적용
CNS 외부에서 사용하는 경우 입체 방사선 치료(SBRT) 또는 입체 방사선 치료(SABR)라고 할 수 있습니다.[3]
뇌와척추
방사선 수술은 의료용 선형 가속기, 감마 나이프 장치 및 사이버 나이프 장치를 포함한 매우 정교하고 정밀하며 복잡한 기구를 운영하고 유지 관리하기 위해 신경 외과 의사, 방사선 종양학자 및 의료 물리학자로 구성된 다학제 팀에 의해 수행됩니다.컴퓨터단층촬영, 자기공명영상, 혈관조영술을 통해 획득한 의료영상의 정보를 이용하여 뇌와 척추 내의 표적에 대한 매우 정밀한 조사를 계획합니다.[citation needed]
방사선 수술은 주로 종양, 혈관 병변 및 기능 장애 치료에 사용됩니다.중요한 임상적 판단을 이 기술과 함께 사용해야 하며 병변 유형, 병리학, 크기, 위치 및 나이, 환자의 일반적인 건강 등을 고려해야 합니다.방사선 수술의 일반적인 금기 사항은 대상 병변의 크기가 지나치게 크거나, 실제적인 치료를 하기에는 병변이 너무 많다는 것입니다.외래환자로 1~5일 이내에 진료가 가능합니다.이에 비해 개두술(기존 신경외과, 두개골을 열어야 함)의 평균 입원 기간은 약 15일입니다.치료 후 몇 달이 지나야 방사선 수술 결과가 나타날 수 있습니다.방사선 수술은 종양을 제거하는 것이 아니라 생물학적으로 활성화되지 않기 때문에 병변의 성장이 부족하면 보통 치료 성공으로 간주됩니다.방사선 수술의 일반적인 징후로는 음향 신경종, 생식기종, 뇌수막종, 전이, 삼차신경통, 동정맥기형, 두개골 기저종양 등 다양한 종류의 뇌종양이 있습니다.
척추 전이의 정위 방사선 수술은 최대 90%의 경우 통증 조절에 효율적이며 95%의 경우 영상 평가에서 종양의 안정성을 보장하며, 한 개 또는 두 개의 분절을 포함하는 척추 전이에 더 효율적입니다.한편, 기존의 외부 빔 방사선 치료는 다중 척추 침범에 더 적합합니다.[26]
기타 신체기관
다른 병변으로의 정위 방사선 치료의 확대가 증가하고 있으며, 간암, 폐암, 췌장암 등이 있습니다.[citation needed]
리스크
뉴욕 타임즈는 2010년 12월에 방사선 과다복용이 방사선 수술의 선형 가속기 방법으로 발생했다고 보도했습니다. 이는 상당 부분 입체 방사선 수술을 위해 개조된 장비의 불충분한 안전장치 때문입니다.[27]미국에서는 식품의약국(FDA)이 이러한 장치들을 규제하는 반면, 감마 나이프는 원자력 규제 위원회에 의해 규제됩니다.
이는 면역 요법이 입체 방사선 치료 후 방사선 괴사 치료에 유용할 수 있다는 증거입니다.[28]
방사선원의 종류
적절한 종류의 방사선과 장치의 선택은 병변 유형, 크기 및 중요 구조와 관련된 위치 등 많은 요인에 따라 달라집니다.데이터에 따르면 다양한 기법 모두에서 유사한 임상 결과가 가능합니다.사용된 장치보다 더 중요한 것은 치료에 대한 적응증, 전달된 총 용량, 분류 일정 및 치료 계획의 적합성에 관한 문제입니다.[citation needed]
감마 나이프

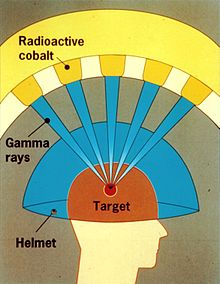
감마 나이프(일명 렉셀 감마 나이프)는 방사선을 소량으로 집중시키는 방식으로 고강도 감마 방사선 치료를 시행하여 뇌종양을 치료하는 데 사용됩니다.이 장치는 1967년 스웨덴 스톡홀름의 카롤린스카 연구소에서 라르스 렉셀(Lars Leksell), 루마니아 태생의 신경 외과 의사 라디슬라우 슈타이너(Ladislau Steiner), 스웨덴 웁살라 대학교의 전파 생물학자 뵈르예 라르손(Börje Larsson)에 의해 발명되었습니다.
Gamma Knife에는 보통 201개의 코발트-60 소스가 들어 있으며, 각각 약 30큐리(1.1TBq)이며, 심하게 차폐된 어셈블리에서 반구형 배열로 배치됩니다.이 장치는 환자의 뇌에 있는 목표 지점을 통해 감마선을 조준합니다.환자는 수술적으로 두개골에 고정된 특수 헬멧을 착용하여 뇌종양이 감마선의 목표 지점에서 정지된 상태로 유지됩니다.따라서 한 번의 치료 세션에서 종양을 통해 방사선의 흡수량이 보내지며, 주위 뇌 조직은 상대적으로 절약됩니다.
감마 나이프 치료법은 모든 방사선 수술과 마찬가지로 암세포를 죽이고 종양을 축소시키기 위해 방사선량을 사용하며 건강한 뇌 조직을 손상시키지 않도록 정확하게 전달됩니다.감마 나이프 방사선 수술은 감마 방사선의 많은 광선을 하나 이상의 종양에 정확하게 집중시킬 수 있습니다.각각의 빔은 상대적으로 낮은 세기이므로 방사선은 뇌 조직에 개입하는 데 거의 영향을 미치지 않고 종양 자체에만 집중됩니다.
감마 나이프 방사선 수술은 크기가 최대 4cm(1.6인치)에 이르는 양성 또는 악성 뇌종양, 동맥기형(AVM)과 같은 혈관기형, 통증 및 기타 기능적 문제를 가진 환자에게 효과가 있음이 입증되었습니다.[29][30][31][32]삼차신경통의 치료를 위해 이 시술은 환자에게 반복적으로 사용될 수 있습니다.
감마 나이프 방사선 수술 후 급성 합병증은 드물며,[33] 합병증은 치료 중인 상태와 관련이 있습니다.[34][35]
선형 가속기 기반 치료법
선형 가속기(linac)는 가속된 전자가 높은 z 타겟(일반적으로 텅스텐)에 부딪히는 충격으로부터 X선을 생성합니다.이 과정은 "엑스레이 치료" 또는 "광자 치료"라고도 불립니다.방출 헤드 또는 "간트리"는 환자 주위를 전체 또는 부분 원으로 기계적으로 회전합니다.환자가 누워 있는 테이블인 "쿠치"도 작은 선형 또는 각도 단계로 이동할 수 있습니다.갠트리와 소파의 움직임을 결합하면 조사될 조직의 부피를 컴퓨터로 계획할 수 있습니다.6 MeV의 높은 에너지를 가진 장치는 표적의 깊이 때문에 뇌의 치료에 일반적으로 사용됩니다.방출 헤드에서 나오는 에너지 빔의 직경은 콜리메이터를 사용하여 병변의 크기로 조정할 수 있습니다.이들은 직경이 다른 교환 가능한 오리피스일 수 있으며, 일반적으로 5 mm 단계에서 5 ~ 40 mm로 다양하거나, 다엽 콜리메이터일 수 있으며, 이는 방사선 빔이 융제될 질량에 적합하도록 모양을 만들기 위해 치료 중에 동적으로 이동할 수 있는 다수의 금속 리플릿으로 구성됩니다.2017년[update] 기준으로 라이낙스는 0.15 ~ 0.3 mm와 같이 매우 좁은 빔 기하학적 구조를 달성할 수 있었습니다.따라서 삼차신경통과 같이 지금까지 개복 수술이나 내시경 수술로 이루어졌던 여러 종류의 수술에 사용될 수 있습니다.장기간의 추적 데이터에 따르면 고주파 절제술만큼 효과적이지만 통증의 재발을 막는 데는 수술보다 떨어지는 것으로 나타났습니다.[citation needed]
최초의 그러한 시스템은 John R에 의해 개발되었습니다. 스탠퍼드대 신경외과 방사선종양학과 교수인 아들러와 숑버그 리서치의 러셀과 피터 숑버그는 사이버나이프라는 브랜드로 상품화했습니다.
양성자 빔 치료
양성자는 방사선 수술에서 양성자 빔 치료(PBT) 또는 양성자 치료라고 불리는 과정에서 사용될 수도 있습니다.양성자는 의료용 싱크로트론이나 사이클로트론에 의해 양성자 공여 물질로부터 추출되고, 원형의 진공 도관이나 공동을 통해 연속적으로 가속되어 인체를 통과하는 데 필요한 에너지인 보통 약 200 MeV에 도달할 때까지 강력한 자석을 사용하여 경로를 형성합니다.그런 다음 환자의 신체에서 치료할 부위, 즉 조사 대상을 향해 방출됩니다.특정 에너지의 양성자만을 전달하는 일부 기계에서는 빔 소스와 환자 사이에 플라스틱으로 만든 맞춤형 마스크가 개재되어 적절한 침투 정도를 제공하도록 빔 에너지를 조절합니다.방출된 양성자의 브래그 피크 현상은 대부분의 양성자 에너지가 제한된 거리 내에 축적되므로 이 범위를 넘는 조직(그리고 어느 정도는 이 범위 내의 조직)이 방사선의 영향으로부터 절약되기 때문에 다른 형태의 방사선에 비해 양성자 치료 이점을 제공합니다.대잠전에 사용되는 폭발성 무기에 비유하여 "깊이전하효과"라고 불려온 양성자의 이러한 성질은 매우 불규칙적으로 형성된 표적을 중심으로 등각선량 분포가 생성될 수 있게 하고,그리고 광학기압이나 뇌간과 같은 방사선에 민감한 구조물에 의해 둘러싸이거나 후방으로 정지된 표적에 대한 높은 선량."강도 변조(intensity modulated)" 기법의 개발로 선형 가속기 방사선 수술을 사용하여 유사한 적합성을 달성할 수 있었습니다.[citation needed]
2013년[update] 기준으로 양성자 빔 치료가 "희귀한 소아암"을 제외하고는 대부분의 경우에서 다른 유형의 치료보다 낫다는 증거가 없습니다.매우 고가의 PBT 설치가 증가함에 따라 비판론자들은 "의료 군비 경쟁"과 "미친 약과 지속 불가능한 공공 정책"에 대해 언급했습니다.[36]
참고문헌
- ^ Elsevier, Dorland's Illustrated Medical Dictionary, Elsevier.
- ^ Leksell L (December 1951). "The stereotaxic method and radiosurgery of the brain". Acta Chirurgica Scandinavica. 102 (4): 316–319. PMID 14914373.
- ^ a b "Stereotactic radiotherapy Cancer treatment Cancer Research UK". www.cancerresearchuk.org.
- ^ Leksell L (1949). "A stereotaxic apparatus for intracerebral surgery". Acta Chirurgica Scandinavica. 99: 229.
- ^ Leksell L (December 1951). "The stereotaxic method and radiosurgery of the brain". Acta Chirurgica Scandinavica. 102 (4): 316–319. PMID 14914373.
- ^ Larsson B, Leksell L, Rexed B, Sourander P, Mair W, Andersson B (November 1958). "The high-energy proton beam as a neurosurgical tool". Nature. 182 (4644): 1222–1223. Bibcode:1958Natur.182.1222L. doi:10.1038/1821222a0. PMID 13590280. S2CID 4163683.
- ^ Leksell L, Larsson B, Andersson B, Rexed B, Sourander P, Mair W (October 1960). "Lesions in the depth of the brain produced by a beam of high energy protons". Acta Radiologica. 54 (4): 251–264. doi:10.3109/00016926009172547. PMID 13760648.
- ^ Leksell L (September 1983). "Stereotactic radiosurgery". Journal of Neurology, Neurosurgery, and Psychiatry. 46 (9): 797–803. doi:10.1136/jnnp.46.9.797. PMC 1027560. PMID 6352865.
- ^ Wu A, Lindner G, Maitz AH, Kalend AM, Lunsford LD, Flickinger JC, Bloomer WD (April 1990). "Physics of gamma knife approach on convergent beams in stereotactic radiosurgery". International Journal of Radiation Oncology, Biology, Physics. 18 (4): 941–949. doi:10.1016/0360-3016(90)90421-f. PMID 2182583.
- ^ Walton L, Bomford CK, Ramsden D (September 1987). "The Sheffield stereotactic radiosurgery unit: physical characteristics and principles of operation". The British Journal of Radiology. 60 (717): 897–906. doi:10.1259/0007-1285-60-717-897. PMID 3311273.
- ^ Fry DW, R-Shersby-Harvie RB (November 1948). "A traveling-wave linear accelerator for 4-MeV. electrons". Nature. 162 (4126): 859–861. Bibcode:1948Natur.162..859F. doi:10.1038/162859a0. PMID 18103121. S2CID 4075004.
- ^ Bernier J, Hall EJ, Giaccia A (September 2004). "Radiation oncology: a century of achievements". Nature Reviews. Cancer. 4 (9): 737–747. doi:10.1038/nrc1451. PMID 15343280. S2CID 12382751.
- ^ Barcia-Salorio JL, Herandez G, Broseta J, Gonzalez-Darder J, Ciudad J (1982). "Radiosurgical treatment of carotid-cavernous fistula". Applied Neurophysiology. 45 (4–5): 520–522. doi:10.1159/000101675. PMID 7036892.
- ^ Betti OO (1984). "Hyperselective Encephalic Irradiation with Linear Accelerator". Advances in Stereotactic and Functional Neurosurgery 6. pp. 385–390. doi:10.1007/978-3-7091-8726-5_60. ISBN 978-3-211-81773-5.
{{cite book}}:journal=무시됨(도움말) - ^ Winston KR, Lutz W (March 1988). "Linear accelerator as a neurosurgical tool for stereotactic radiosurgery". Neurosurgery. 22 (3): 454–464. doi:10.1227/00006123-198803000-00002. PMID 3129667.
- ^ De Salles A (2008). "Radiosurgery from the brain to the spine: 20 years experience". Reconstructive Neurosurgery. pp. 163–168. doi:10.1007/978-3-211-78205-7_28. ISBN 978-3-211-78204-0. PMID 18642653.
{{cite book}}:journal=무시됨(도움말) - ^ Timmerman R, McGarry R, Yiannoutsos C, Papiez L, Tudor K, DeLuca J, et al. (October 2006). "Excessive toxicity when treating central tumors in a phase II study of stereotactic body radiation therapy for medically inoperable early-stage lung cancer". Journal of Clinical Oncology. 24 (30): 4833–4839. doi:10.1200/JCO.2006.07.5937. PMID 17050868.
- ^ Galloway Jr RL (2015). "Introduction and Historical Perspectives on Image-Guided Surgery". In Golby AJ (ed.). Image-Guided Neurosurgery. Amsterdam: Elsevier. pp. 2–4. doi:10.1016/B978-0-12-800870-6.00001-7. ISBN 978-0-12-800870-6.
- ^ Sturm V, Pastyr O, Schlegel W, Scharfenberg H, Zabel HJ, Netzeband G, et al. (1983). "Stereotactic computer tomography with a modified Riechert-Mundinger device as the basis for integrated stereotactic neuroradiological investigations". Acta Neurochirurgica. 68 (1–2): 11–17. doi:10.1007/BF01406197. PMID 6344559. S2CID 38864553.
- ^ a b Barnett GH, Linskey ME, Adler JR, Cozzens JW, Friedman WA, Heilbrun MP, et al. (January 2007). "Stereotactic radiosurgery--an organized neurosurgery-sanctioned definition". Journal of Neurosurgery. 106 (1): 1–5. doi:10.3171/jns.2007.106.1.1. PMID 17240553. S2CID 1007105.
- ^ a b Combs SE, Welzel T, Schulz-Ertner D, Huber PE, Debus J (January 2010). "Differences in clinical results after LINAC-based single-dose radiosurgery versus fractionated stereotactic radiotherapy for patients with vestibular schwannomas". International Journal of Radiation Oncology, Biology, Physics. 76 (1): 193–200. doi:10.1016/j.ijrobp.2009.01.064. PMID 19604653.
- ^ Bernier J, Hall EJ, Giaccia A (September 2004). "Radiation oncology: a century of achievements". Nature Reviews. Cancer. 4 (9): 737–747. doi:10.1038/nrc1451. PMID 15343280. S2CID 12382751.
- ^ Mathis S, Eisner W (6 October 2010). Gamma Knife versus adapted linear accelerators: A comparison of two radiosurgical applications (Report). HTA-Projektbericht 47. eISSN 1993-0496. ISSN 1993-0488.
- ^ McDermott MW (2010). Radiosurgery. Karger Medical and Scientific Publishers. p. 196. ISBN 9783805593656.
- ^ Schoelles KM, Uhl S, Launders J, Inamdar R, Bruening W, Sullivan N, Tipton KN (2011). "Currently Marketed Devices for SBRT". Stereotactic Body Radiation Therapy. Agency for Healthcare Research and Quality (US). PMID 21735562.
- ^ Joaquim AF, Ghizoni E, Tedeschi H, Pereira EB, Giacomini LA (June 2013). "Stereotactic radiosurgery for spinal metastases: a literature review". Einstein (Sao Paulo). 11 (2): 247–255. doi:10.1590/S1679-45082013000200020. PMC 4872903. PMID 23843070.
- ^ "A Pinpoint Beam Strays Invisibly, Harming Instead of Healing". The New York Times. 2010-12-28.
- ^ Kaidar-Person O, Zagar TM, Deal A, Moschos SJ, Ewend MG, Sasaki-Adams D, et al. (July 2017). "The incidence of radiation necrosis following stereotactic radiotherapy for melanoma brain metastases: the potential impact of immunotherapy". Anti-Cancer Drugs. 28 (6): 669–675. doi:10.1097/CAD.0000000000000497. PMID 28368903. S2CID 3560210.
- ^ Régis J, Bartolomei F, Hayashi M, Chauvel P (2002). "What role for radiosurgery in mesial temporal lobe epilepsy". Zentralblatt Fur Neurochirurgie. 63 (3): 101–105. doi:10.1055/s-2002-35824. PMID 12457334.
- ^ Kwon Y, Whang CJ (1995). "Stereotactic Gamma Knife radiosurgery for the treatment of dystonia". Stereotactic and Functional Neurosurgery. 64 (Suppl 1): 222–227. doi:10.1159/000098782. PMID 8584831.
- ^ Donnet A, Valade D, Régis J (February 2005). "Gamma knife treatment for refractory cluster headache: prospective open trial". Journal of Neurology, Neurosurgery, and Psychiatry. 76 (2): 218–221. doi:10.1136/jnnp.2004.041202. PMC 1739520. PMID 15654036.
- ^ Herman JM, Petit JH, Amin P, Kwok Y, Dutta PR, Chin LS (May 2004). "Repeat gamma knife radiosurgery for refractory or recurrent trigeminal neuralgia: treatment outcomes and quality-of-life assessment". International Journal of Radiation Oncology, Biology, Physics. 59 (1): 112–116. doi:10.1016/j.ijrobp.2003.10.041. PMID 15093906.
- ^ Chin LS, Lazio BE, Biggins T, Amin P (May 2000). "Acute complications following gamma knife radiosurgery are rare". Surgical Neurology. 53 (5): 498–502, discussion 502. doi:10.1016/S0090-3019(00)00219-6. PMID 10874151.
- ^ Stafford SL, Pollock BE, Foote RL, Link MJ, Gorman DA, Schomberg PJ, Leavitt JA (November 2001). "Meningioma radiosurgery: tumor control, outcomes, and complications among 190 consecutive patients". Neurosurgery. 49 (5): 1029–37, discussion 1037–8. doi:10.1097/00006123-200111000-00001. PMID 11846894. S2CID 13646182.
- ^ Cho DY, Tsao M, Lee WY, Chang CS (May 2006). "Socioeconomic costs of open surgery and gamma knife radiosurgery for benign cranial base tumors". Neurosurgery. 58 (5): 866–73, discussion 866–73. doi:10.1227/01.NEU.0000209892.42585.9B. PMID 16639320. S2CID 38660074.
- ^ Roxanne Nelson (30 January 2013). "Uncertainty About Proton-Beam Radiotherapy Lingers". Medscape. Retrieved 22 March 2017.


