정맥내 주입
Intraosseous infusion| 정맥내 주입 | |
|---|---|
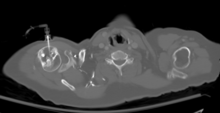
 경골 IO 삽입 부위는 이 사진에 라벨이 붙어 있는 내측 콘다일 바로 아래에 있다. | |
| e메디컬 | 80431 |
정맥내 주입(IO)은 뼈의 골수에 직접 약물, 액체 또는 혈액제제를 주입하는 과정이다.[1] 이것은 전신 정맥계에 접을 수 없는 진입점을 제공한다.[2] 정맥내 주입 기법은 정맥내 접근이 불가능하거나 불가능할 때 유체와 약을 제공하기 위해 사용된다. 정맥내 주입은 투여된 약물과 액체가 혈관 시스템으로 직접 들어갈 수 있도록 한다.[3] 유체 및 약물 투여의 입출력 경로는 응급 상황에서 혈관 내 경로 중 하나를 적시에 설정할 수 없을 때 선호되는 혈관 내 경로의 대안이다. 정맥내 주입은 사람들이 정맥내 접근을 방해하고 생명을 구하는 액체와 약물을 즉시 공급해야 할 때 사용된다.[3]
배경
체액을 투여하기 위해 IV 루트를 사용한 것은 1830년대부터이며, 1922년에는 세실 K. 음주자 등은 뼈, 특히 흉골은 비상용 투여 경로로도 사용될 수 있다고 보았다.[4] 입출력 관리에 관한 지식의 확장을 계속하기 위해 1940년 흉골을 이용하여 성공적인 수혈이 이루어졌고, 그 후 1941년 토칸틴스와 오닐이 토끼의 긴 뼈의 골수강(골수강)을 이용하여 혈관접근에 성공하는 것을 시연하였다.[4] 토칸틴과 오닐의 토끼 실험 성공 때문에 주로 접근을 위해 흉골이나 마누비움의 몸을 이용한 인간 임상시험이 성립되었다.[5] 이어 Emanuel Papper 등은 입출력 관리를 대표해 계속 옹호, 연구, 진일보했다.[6] 일단 파퍼가 골수 공간을 IV 유체와 약물을 투여하는 데 비교할 수 있는 성공으로 사용할 수 있다는 것을 보여주었을 때, 출혈성 쇼크를 통한 병사들의 죽음을 막기 위해 제2차 세계 대전 동안 정맥내 주입이 대중화되었다.[7] 제2차 세계 대전 동안 현장에서 인기가 있었지만, IO의 사용은 1980년대까지 비상사태의 표준으로 여겨지지 않았고, 오직 어린이들에게만 그러했다.[7] 기술의 발달로 입출력이 용이해지고 주변 접속보다 혈류 감염과 같은 합병증의 위험이 낮아짐에 따라, 성인의 입출력 접근의 대안은 해를 거듭할수록 증가해 왔다.[7] IV를 통한 액세스가 적시에 설정될 수 없는 경우, 이제 Advanced Cardiac and Padio Advanced Life Support 치료 프로토콜에서 IO를 권장한다.[4]
적응증
사람이 쇼크, 심장마비, 심각한 탈수증,[8] 심각한 위장 출혈과 같은 어떤 종류의 큰 외상을 경험하는 경우와 같이 응급상황에서 혈관내 접근은 표시된다.[9] IO 액세스는 응급 상황에서 필요한 약물과 액체를 신속하게 주입할 수 있는 가장 빠른 방법을 제공할 수 있다.[8] 치명적인 외상을 경험하고 혈압이 적당하지 않은 사람에게 IO 루트는 주변 IV 루트의 성공률을 두 배로 높인다.[citation needed]
입출력 경로 사용을 요구할 수 있는 응급 임상 시나리오 외에도 주변 정맥에 대한 접근이 불가능하거나 지연될 때만 입출력 접근이 표시된다. IV 액세스가 불가능하거나 지연될 경우, 방사선과 스캔에 필요한 경우 조영제를 투여하고 실험실 테스트 및 분석을 위한 혈액을 채취하는 것이 IO 경로를 활용하기 위한 다른 적응증이다.[10] 말초 정맥에 대한 접근의 감소 또는 지연을 초래할 수 있고 따라서 약물 및 액체를 주입하기 위해 입출력 경로를 사용해야 하는 상황에는 화상, 유체 축적(에데마), 과거 IV 약물 사용, 비만 및 매우 낮은 혈압과 같은 상황이 포함된다.[8]
콘트라인커뮤니케이션
- 적절하고 적시에 주변 정맥에 접근하는 것은 입출력 접근에 대한 주요 금지 사항이다.
- 기기 삽입부위 골절
- 기기 삽입 부위 주변 조직의 화상 손상
- 기기 삽입 부위의 셀룰러염 또는 기타 피부 감염 유형
- 골형성 불완전성(Brittle Bone Disorder)이라고도 한다.
- 골다공증[10]
- 골수염
- 골상증
- 골포니아
- 최근 정형외과
- 동일한 뼈에 장치를 삽입하려는 최근 시도 실패
절차
기존 혈관 접근 방법이 어렵거나 원치 않는 약물 투여 지연 관리를 유발할 경우 성인 또는 소아 모집단에 IO 주입을 사용할 수 있다. IO 사이트는 24시간 동안 사용할 수 있으며 정맥 액세스가 확보되는 즉시 제거해야 한다. 입출력 사이트를 24시간 이상 장시간 사용하면 골수염(뼈의 감염)과 관련이 있다.[3]
바늘은 뼈의 단단한 피질을 통해 부드러운 골수 내부로 삽입되어 혈관 계통에 즉시 접근할 수 있다. 입출력 바늘은 주입 부위와 90도 각도에 위치하며 수동 견인, 충격 구동력 또는 동력구동력을 통해 전진한다. 입출력 장치마다 지정된 삽입 위치가 다르다. 가장 많이 삽입되는 부위는 피부 바로 아래에 있고 쉽게 위치하기 때문에 상, 근위 경골의 안테로-중간이다. 다른 삽입 부위는 대퇴골의 앞면, 상완 장골, 근위부, 근위부 경골, 원위부 경골 및 흉골(manubrium)을 포함한다.[1] 여전히 병원 이전 영역에서 약물 전달을 위해 혈관 내 접근이 선호되고 있지만, 성인의 입출력 접근은 더 흔해졌다. 2010년 현재, 미국 심장 협회는 IV 또는 IO 액세스를 얻을 수 없는 최후의 수단을 제외하고는 소생 약물에 기관 내 튜브(ET )를 사용할 것을 더 이상 권고하지 않는다.[1] 의약품의 ET 흡수가 저조하고, 최적의 ET 약물 복용량을 알 수 없다. IO 행정은 전 세계적으로 민군 응급의료서비스(EMS) 시스템에서 보편화되고 있다.[11]
정맥내 접근은 IV 접근과 거의 동일한 흡수율을 가지며, 유체 소생술을 허용한다. 예를 들어, 중탄산나트륨은 IV 접근이 불가능할 때 심정지 중에 IO를 투여할 수 있다.[1] 분당 최대 125밀리리터의 IO 주입으로 높은 유량을 달성할 수 있다. 이 높은 유속은 뼈에 직접 주입을 하기 위해 압력 봉지를 사용하여 달성된다. 대량 IO 주입은 고통스러운 것으로 알려져 있다. 1% 리도카인은 의식 있는 사람들의 대량의 IO 주입과 관련된 고통을 완화하기 위해 사용된다.[3]
합병증
다른 의료 절차와 마찬가지로, 정맥내 주입은 약간의 잠재적인 합병증을 가지고 있다. Tyler 외 연구진의 리뷰에서, 포함된 연구에 걸친 분석 결과, IO 주입과 관련된 전체 합병증 비율이 1%(0.9%)[12] 미만인 것으로 나타났다.
합병증에는 다음이 포함된다.
- 구멍 뚫린 기기로 인한 골절
- 여분의 원인이 될 수 있는 카테터 잘못 배치
- 골격에서 끊어진 구멍 뚫린 장치 바늘로 인한 뼈 및 조직 손상
- 구획증후군[12]
- 골수염
- 소아과 인구의[13] 후두판 손상
이러한 잠재적 합병증의 상당수는 좋은 기술을 사용하고 입출력 주입 기간을 실현 가능한 즉시 IV로 전환하여 단축시키는 것과 같은 간단한 방법으로 예방할 수 있다.[14] 골절 합병증은 현대적인 기법을 사용함으로써 감소될 수 있고 주입을 위한 골수내 접근 방법에 더 정기적인 훈련을 필요로 한다. 여분의 증가는 구획 증후군의 더 심각한 합병증으로 이어질 수 있다. 구획 증후군 발생 위험은 의료진이 주입 부위에서 부기의 징후가 있는지 정기적으로 확인함으로써 줄일 수 있다. 붓기는 카테터의 위치가 잘못되었다는 것을 나타낼 수 있다. 48시간 동안 같은 뼈에 구멍을 내는 것을 피하는 것은 또한 이 합병증이 발생할 위험을 줄일 수 있다. 골수염의 위험은 매우 낮지만(<1%) 멸균, 위생적 관행과 현대적 장치를 사용하여 구멍을 뚫으면 더욱 줄일 수 있다. 경피판의 손상은 의료진이 펑크 부위를 결정하는 데 사용할 적절한 랜드마크를 교육함으로써 피할 수 있다.[13]
장치들
혈관 내 장치는 유체와 약물 투여를 위해 혈관 시스템에 빠르고 안전하게 접근할 수 있다. 의료인은 적절한 교육과 훈련을 거쳐 FDA로부터 24시간 사용을 승인받은 복수의 기기 중 하나를 이용해 입출력 경로를 통해 혈관 접근을 얻을 수 있다.[7] 몇 가지 FDA 승인 IO 장치가 있으며, 작동 메커니즘에 따라 분류된다.
- 파워 드라이버: EZ-IO By Arrow Teleflex.
- 스프링 장착: 골격 주입건(BIG) 및 Pyng Medical Corporation FAST 1
- 수동/수동: 입출력 관리 초기부터 속이 빈 강철이 바늘을 수동으로 삽입해 왔으며, 탈착식 트로카를 사용해 바늘 삽입을 돕는다. 촘촘한 성인 뼈는 사용을 제한하지만 일단 훈련이 끝나면 안전 프로필과 사용 편의성 때문에 어린이들에게 수동기기가 보편적으로 사용된다.[7] 가장 널리 사용되는 세 가지는 다음과 같다.[16]
- 추기경 건강 자미시디/일리노이 바늘
- Cook Critical Care 나사산 Sur-Fast Needle
- Cook Critical Care Dieckman 수정 바늘
각 장치는 IV 관리 경로와 유사한 삽입 시간을 통해 동작 메커니즘에도 불구하고 신속한 혈관 접근을 달성할 수 있다.[16]
특수 모집단
소아과
정맥내(IV), 근내(IM) 및 근내(IO) 투여 경로를 비교한 결과 정맥내(IO) 경로가 근내(IM) 투여보다 선호되는 방법이며 소아 마취제 전달 시 정맥내(IV) 투여와 비교해도 손색이 없다고 결론 내렸다.[17]
정맥내 주입(IO)은 다른 정맥 접근인 중앙 정맥 카테터 제거 또는 정맥 절단이 사용되기 어렵거나 사용할 수 없을 때 마취 중 소아 모집단에 사용된다. 개인이 중병에 걸려 '신속하고 효율적이며 안전한 약물 전달'이 필요한 경우 IO를 사용한다.[citation needed] 의식 있는 개인에게 내과 바늘을 삽입할 때, 이것은 매우 고통스러울 수 있다. 어린이의 경우 비상 상황이 아닌 경우에는 이 절차 이전에 마취하는 것이 권장되지 않는다. 대신 아이를 산만하게 하고 안고 있는 것이 좋다. "즉시 표시/생명 위협 비상, 심장/호흡 정지, 급성 쇼크, 저체온증, 비만, 부종, 열상 부상 등"[citation needed]과 같은 경우에 정맥내 주입이 사용된다.
어린이의 경우 IO의 선호 부위는 원위 경골, 근위 경골, 원위 대퇴골이다. 경골의 원위부는 접근이 쉽고 가장 믿을 수 있기 때문에 선호하는 부위다. 절차에 따라 IO에 다양한 바늘이 사용된다. 예를 들어 "표준강 피하, 나비, 척추, 트레핀, 흉골, 표준 골수침 등이 사용된다"고 한다. 축이 짧은 바늘이 선호되고 안전하다. 생후 6~8개월까지의 유아에게는 18 게이지 바늘을, 생후 8개월 이상의 유아에게는 15 게이지 바늘이나 16 게이지 바늘을 사용한다.[18] Glaeser 외 연구진은 입출력 대 주변 정맥 및 중앙 정맥내 액세스를 받은 개인이 훨씬 빠르고 성공적인 입출력 액세스를 얻을 수 있었다고 결론지었다. Fiorito 외 연구진에 의한 또 다른 연구는 심각한 질환을 앓고 있는 소아 환자의 이송 중 입출력 사용의 안전성을 관찰했다. 그 결과를 바탕으로 78%의 성공적인 입출력 바늘 배치와 12%의 사례에서만 발생한 합병증을 바탕으로 입출력 사용이 안전하다고 결론지었다.[19]
소아과에서 IO 주입 사용에 대한 모순은 성인과 마찬가지로 골형성 불완전성, 골절증 등의 뼈 질환과 골절 등이 있다. 다른 것에는 접근 현장의 셀룰러염, 화상, 감염 등이 포함된다.[20]
참조
- ^ a b c d Luck, Raemma P.; Haines, Christopher; Mull, Colette C. (2010). "Intraosseous access". The Journal of Emergency Medicine. 39 (4): 468–475. doi:10.1016/j.jemermed.2009.04.054. ISSN 0736-4679. PMID 19545966.
- ^ Tobias JD, Ross AK (2010). "Intraosseous infusions: a review for the anesthesiologist with a focus on pediatric use". Anesthesia & Analgesia. 110 (2): 391–401. doi:10.1213/ane.0b013e3181c03c7f. PMID 19897801. S2CID 22669421.
- ^ a b c d Day, Michael W. (2011). "Intraosseous Devises for Intravascular Access in Adult Trauma Patients". Critical Care Nurse. 31 (2): 76–89. doi:10.4037/ccn2011615. PMID 21459867 – via EBSCO Host.
- ^ a b c LaRocco, Brian G.; Wang, Henry E. (2003). "Intraosseous Infusion". Prehospital Emergency Care. 7 (2): 280–285. doi:10.1080/10903120390936950. ISSN 1090-3127.
- ^ Foex, B. A (2000). "Discovery of the intraosseous route for fluid administration". Emergency Medicine Journal. 17 (2): 136–137. doi:10.1136/emj.17.2.136. PMC 1725359. PMID 10718241.
- ^ Paxton, James H (2012). "Intraosseous vascular access: A review". Trauma. 14 (3): 195–232. doi:10.1177/1460408611430175. ISSN 1460-4086.
- ^ a b c d e The Consortium on Intraosseous Vascular Access in Healthcare Practice (2010). "Recommendations for the Use of Intraosseous Vascular Access for Emergent and Nonemergent Situations in Various Health Care Settings: A Consensus Paper". Critical Care Nurse. 30 (6): e1–e7. doi:10.4037/ccn2010632. ISSN 0279-5442.
- ^ a b c d Petitpas, F.; Guenezan, J.; Vendeuvre, T.; Scepi, M.; Oriot, D.; Mimoz, O. (2016). "Use of intra-osseous access in adults: a systematic review". Critical Care (London, England). 20: 102. doi:10.1186/s13054-016-1277-6. ISSN 1466-609X. PMC 4831096. PMID 27075364.
- ^ D'Amore, Katrina; Swaminathan, Anand (2020). "Massive Gastrointestinal Hemorrhage". Emergency Medicine Clinics of North America. 38 (4): 871–889. doi:10.1016/j.emc.2020.06.008. ISSN 1558-0539. PMID 32981623.
- ^ a b Dornhofer, Peter; Kellar, Jesse Z. (2021), "Intraosseous Vascular Access", StatPearls, Treasure Island (FL): StatPearls Publishing, PMID 32119260, retrieved 2021-07-27
- ^ Paxton, James H.; Knuth, Thomas E.; Klausner, Howard A. (2009). "Proximal Humerus Intraosseous Infusion: A Preferred Emergency Venous Access". Journal of Trauma-Injury Infection & Critical Care. 67 (3): 606–611. doi:10.1097/ta.0b013e3181b16f42. PMID 19741408.
- ^ a b Tyler, Joseph Antony; Perkins, Zane; De'Ath, Henry Dudley (2021). "Intraosseous access in the resuscitation of trauma patients: a literature review". European Journal of Trauma and Emergency Surgery. 47 (1): 47–55. doi:10.1007/s00068-020-01327-y. ISSN 1863-9941. PMID 32078703.
- ^ a b Neuhaus, Diego (2014). "Intraosseous infusion in elective and emergency pediatric anesthesia: when should we use it?". Current Opinion in Anesthesiology. 27 (3): 282–287. doi:10.1097/ACO.0000000000000069. ISSN 1473-6500. PMID 24651308.
- ^ Katz, D. S.; Wojtowycz, A. R. (1994). "Tibial fracture: a complication of intraosseous infusion". The American Journal of Emergency Medicine. 12 (2): 258–259. doi:10.1016/0735-6757(94)90261-5. ISSN 0735-6757. PMID 8161406.
- ^ Weiser, Giora; Hoffmann, Yoav; Galbraith, Roger; Shavit, Itai (2012). "Current advances in intraosseous infusion – A systematic review". Resuscitation. 83 (1): 20–26. doi:10.1016/j.resuscitation.2011.07.020. ISSN 0300-9572.
- ^ a b c d e f Blumberg, Stephen M.; Gorn, Michael; Crain, Ellen F. (2008). "Intraosseous Infusion: A Review of Methods and Novel Devices". Pediatric Emergency Care. 24 (1): 50–56. doi:10.1097/pec.0b013e31815f727b. ISSN 0749-5161.
- ^ Moore GP, Pace SA, Busby W (1989). "Comparison of intraosseous, intramuscular, and intravenous administration of succinylcholine". Pediatric Emergency Care. 5 (4): 209–210. doi:10.1097/00006565-198912000-00001. PMID 2602189. S2CID 24125346.
- ^ Peck, Karen Rowe; Altieri, Michael (1989). "Intraosseous Infusions". Orthopaedic Nursing. 8 (3): 46???48. doi:10.1097/00006416-198905000-00013. ISSN 0744-6020.
- ^ Buck, Marcia L; Wiggins, Barbara S; Sesler, Jefferson M (2007). "Intraosseous Drug Administration in Children and Adults During Cardiopulmonary Resuscitation". Annals of Pharmacotherapy. 41 (10): 1679–1686. doi:10.1345/aph.1K168. ISSN 1060-0280.
- ^ Engle, William A. (2006). "Intraosseous Access for Administration of Medications in Neonates". Clinics in Perinatology. 33 (1): 161–168. doi:10.1016/j.clp.2005.11.006.