가방 밸브 마스크
Bag valve mask| 가방 밸브 마스크 | |
|---|---|
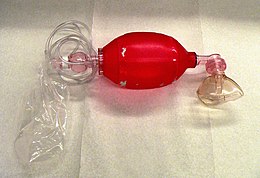 일회용 BVM Resuscitator | |
| 약어 | BVM |
| 동의어 | 암부백, 수동 소생기, 자가 팽창백 |
| Inventor | 홀거 헤세, 헤닝 루벤 |
| 발명일자 | 1953 |
| 제조사 | 암부 |
가방 밸브 마스크(BVM)는 때로는 소유명 암부백으로 알려져 있거나 일반적으로 수동 소생기 또는 "자체 팽창 백"으로 알려져 있으며, 호흡이 원활하지 않거나 호흡이 적당하지 않은 환자에게 양압 환기를 제공하기 위해 일반적으로 사용되는 휴대용 장치다.이 기기는 병원 밖 환경(구급차 직원 등)에서 훈련된 전문가에게 필요한 소생 키트의 일부분이며, 충돌 카트, 응급실 또는 기타 중환자실 환경에서 발견되는 표준 장비의 일부로 병원에서 자주 사용된다.미국에서 BVM 사용 빈도와 중요성을 강조하면서, 미국심장학회(AHA) 심폐소생술 및 응급심장 관리를 위한 지침은 "모든 의료 제공자가 백 마스크 기기 사용에 익숙해야 한다"[1]고 권고한다.수동 소생기는 기계식 인공호흡기에 의존하는 환자의 오작동 가능성을 검사해야 하거나 인공호흡기에 의존하는 환자를 병원 내에서 이송할 때 병원 내에서 또한 사용된다.두 가지 주요 유형의 수동 소생기가 존재한다. 산소(O2)를 추가할 수 있지만 장치가 작동하는 데 필요하지 않지만 한 가지 버전은 공기로 자가 충만된다.다른 주요 유형의 수동 소생기(흐름 팽창기)는 마취 유도 및 회복 중 환기를 위해 수술실의 비응급 용도에 많이 사용된다.[citation needed]
환기를 위한 수동 소생기의 사용은 흔히 환자를[2] "가방"이라고 하며 환자의 호흡이 불충분하거나(호흡 실패) 완전히 중단되었을 때(호흡 정지) 의료 응급상황에서 정기적으로 필요하다.수동 소생기의 사용은 공기 또는 산소를 압력 하에서 팽창시키기 위해 폐로 공급하며, 따라서 수동으로 양의 압력 인공호흡을 제공하는 수단을 구성한다.직접 또는 포켓 마스크와 같은 부속품을 통해 구강 대 구강 인공호흡을 선호하여 전문 구조대원들이 사용한다.
역사
가방 밸브 마스크 개념은 1956년 독일의 엔지니어 홀거 헤세와 그의 파트너인 덴마크의 혐기성애자 헤닝 루벤이 흡입 펌프에 대한 초기 작업을 거쳐 개발했다.[3]헤세의 회사는 이후 암부 A/S로 개칭되었는데, 1956년부터 이 장치를 제조하여 판매하고 있다.'암부백'은 암부A/S사의 자가 팽창 백 소생기로, 지금도 자가 팽창 백 소생기를 제조·판매하고 있다.[citation needed]
오늘날에는 자가 팽창 백 소생기의 제조업체가 여럿 있다.기존의 암부백처럼 내구성이 뛰어나 철저한 세척 후 재사용할 수 있도록 제작된 것도 있다.다른 것들은 비싸지 않고 단일 환자 사용을 위한 것이다.[citation needed]
처음에 한 사이즈로 생산되었던 BVM은 현재 유아, 어린이 또는 성인과 함께 사용할 수 있는 크기로 제공된다.[citation needed]
표준 구성 요소
마스크
BVM은 셔터 밸브를 통해 안면 마스크에 부착되는 유연한 공기실("백, 대략 1피트 길이")으로 구성된다.안면 마스크를 제대로 바르고 '가방'을 짜면 장치는 공기를 환자의 폐로 밀어넣고, 백을 놓으면 반대쪽 끝에서 스스로 팽창하여 주위 공기나 조절된 실린더에서 공급되는 저압 산소 흐름을 끌어내는 동시에 환자의 폐가 주변 환경으로 수축하도록 한다.편도 밸브를 통과한 론([citation needed]가방이 아님)
가방 및 밸브
백과 밸브 조합은 마스크 대신 대체 기도 부속물에 부착할 수도 있다.예를 들어 기관 내 튜브나 후두 마스크 기도에 부착할 수 있다.소형 열 및 습도 교환기 또는 가습/박테리아 필터를 사용할 수 있다.
백 밸브 마스크는 산소 탱크에 부착하지 않고 환자에게 "실 공기"(21% 산소)를 공급하기 위해 사용할 수 있다.그러나 수동 소생 장치도 별도의 봉지 저장소에 연결할 수 있어 압축 산소 공급원에서 나오는 순수한 산소로 채워질 수 있어 환자에게 전달되는 산소량을 [4]거의 100%까지 늘릴 수 있다.
가방 밸브 마스크는 유아, 어린이, 성인에 맞게 크기가 다르다.안면 마스크 크기는 가방 크기와 무관할 수 있다. 예를 들어, 얼굴 크기가 여러 개인 경우 단일 소아용 백을 다른 마스크와 함께 사용하거나, 얼굴이 작은 환자의 경우 소아용 마스크를 성인용 백과 함께 사용할 수 있다.
대부분의 기기는 일회용이기 때문에 일회용이며 다른 기기는 세척 및 재사용하도록 설계되어 있다.
운영방법
수동 소생기는 팽창식 봉지 부분 내부의 가스를 구조자에 의해 압축되었을 때 편도 밸브를 통해 환자에게 강제 공급하게 한다. 그런 다음 가스는 마스크를 통해 환자의 기관지, 기관지 및 폐로 이상적으로 전달된다.백 밸브 마스크는 효과가 있으려면 500~600밀리리터의 공기를 정상 성인 환자의 폐에 전달해야 하지만, 보조 산소가 공급된다면 400ml가 여전히 적당할 수 있다.[2]성인의 경우 5~6초에 한 번, 유아나 아동의 경우 3초에 한 번씩 백을 쥐어짜면 적절한 호흡수(성인의 경우 분당 10–12 호흡수, 소아나 영아의 경우 분당 20 호흡수)가 된다.[5]
전문 구조자는 BVM의 마스크 부분이 환자의 얼굴 주위로 제대로 밀봉되었는지(즉, 적절한 "마스크 씰"을 보장하는지) 확인하고, 그렇지 않으면 폐에 압력을 가하는 데 필요한 압력이 환경에 방출되도록 한다.한 명의 구조자가 한 손으로 얼굴 마스크 봉인을 유지하려고 할 때 다른 손으로 봉지를 쥐어짜려고 할 때 이것은 어렵다.따라서 공통의 의례는 두 명의 구조자를 사용한다: 한 명의 구조자는 두 손으로 마스크를 환자의 얼굴에 대고 전적으로 누출 방지 마스크 봉인을 유지하는 데 초점을 맞추고, 다른 구조자는 가방을 쥐어 호흡(또는 조수량)과 타이밍에 초점을 맞춘다.[6]
기관 내 튜브(ET)는 고급 시술자가 삽입할 수 있으며 수동 소생기의 마스크 부분을 대체할 수 있다.이는 ET 튜브가 기관(또는 풍관) 내에서 팽창 가능한 커프로 밀봉되므로, 어떤 역류도 폐로 들어갈 가능성이 낮으며, 따라서 강제적인 팽창 압력이 폐 속으로만 들어가고 부주의하게 위쪽으로 가지 않을 수 있기 때문에 소생자와 환자 사이의 보다 안전한 공기 통로를 제공한다("고 참조),아래). 또한 ET 튜브는 심폐소생술 압축 중에도 항상 개방적이고 안전한 기도를 유지한다.[citation needed] 단, 압축 중에 얼굴 마스크 씰을 유지하기 어려울 수 있는 경우 수동 소생기를 마스크와 함께 사용하는 경우와 달리.
전투 시 사용되는 가방 밸브 마스크
기도폐쇄는 전쟁터 트라우마에서 사망의 주요 원인이다.[7]전투에서의 기도 관리는 민간인과 매우 다르다.전투에서는 최대 실외 외상이 기도폐쇄의 주요 원인이다.부상은 몸부림치는 환자, 왜곡된 해부학, 혈액에 의해 자주 복잡하며,[8] 이러한 부상은 동반되는 혈관 부상에 의한 유의미한 관련 출혈을 가지고 있는 경우가 많다.[9]
군 구급대원들은 "어두움, 적대적 화재, 자원 제한, 장기간의 대피 시간, 독특한 사상자 수송 문제, 의료에 영향을 미치는 지휘 및 전술적 결정, 적대적 환경, 제공자 경험 수준" 등 극단적인 도전에 직면해 있다.[10]그들은 종종 등에 메고 있는 장비만을 사용하여 다수의 사상자를 치료해야 한다.따라서 공간이 일차적으로 중요하며 Pocket BVM과 같은 컴팩트 백 밸브 마스크가 만들어져서 비상 키트의 귀중한 공간을 절약할 수 있게 되었다.
합병증
정상적인 호흡에서는 흉벽 근육과 횡경막이 팽창할 때 약간의 진공 상태에서 폐가 팽창한다; 이것은 폐를 "당기는" 폐가 열리면서 공기가 폐로 들어가 완만한 진공 상태에서 팽창하게 한다.그러나 다른 양압 환기 방법과 마찬가지로 수동 소생기를 사용할 때 폐는 가압 공기 또는 산소로 강제 팽창된다.이것은 본질적으로 다양한 합병증의 위험을 초래하는데, 그 중 많은 것은 수동 소생기가 페이스 마스크나 ET 튜브와 함께 사용되고 있는지에 달려 있다.합병증은 (1) 위를 부풀리는 공기(위 절연술이라고 한다), (2) 과수축으로 인한 폐손상(볼루트라우마라고 한다), (3) 과압으로 인한 폐손상(바로트라우마라고 한다)을 유발할 수 있는 과잉 팽창이나 과압과 관련이 있다.
위 팽창/폐 흡인
안면 마스크를 수동 소생기와 함께 사용할 경우, 강제 전달되는 공기나 산소가 폐를 팽창시키는 것이 목적이다.하지만 공기가 환자에 들어가기도 소생시키는 것 너무 힘들고 또는 너무 많은(위로 우회하기 과잉 공기를 일으키고)(공기 흐름을 야기하는 교수는 폐만 흡수하기 빠르다) 찌그러지는 팽창시킬 수 있는 식도를 통해 배에 액세스 할 수 있습니다."[11]위액 인플레이션 위 계속됨과 후속vomiting 열망으로 이어질 수 있다.그리고 Ents이 폐로 들어가는bag-valve-mask ventilation,[12]의 한 연구가 이 효과 제안하는 것으로 주요한 위험으로 꼽혀 왔다 가장 잘 숙련되고 사용자에게도 피할 때,self-inflatable 가방 심지어 우리들의 연구에서 마취과 의사를 경험한``너무 짧은 inspirato과 환기를 할 수 있다고 말하는 어렵다.ry지imes 또는 너무 많은 조수량, 그리고 어떤 경우에는 위 인플레이션을 초래했다."[11]연구는 계속해서 "스톰아치 인플레이션은 재귀, [가스틸산] 흡인, 그리고 어쩌면 죽음을 초래할 수 있는 복잡한 문제"라고 말한다.위 인플레이션이 높은 산성의 위산을 토하게 되면, 후속 호흡의 전달로 인해 이러한 가성산이 폐로 내려가 멘델슨 증후군, 흡인성 폐렴, 급성 호흡곤란 증후군, 그리고 "에서 볼 수 있는 것과 유사한 심폐 손상"을 포함한 생명을 위협하거나 치명적인 폐 손상을 일으킬 수 있다.염소 가스 노출의 피해자"[11]구토와 역류증을 유발하는 위 인플레이션의 위험과는 별개로, 구토가 발생하지 않더라도 위 절제술은 임상적으로 문제가 있음을 나타내는 보고가 최소 2건 이상 발견되었다.소생에 실패한 경우(사망으로 이어짐)의 경우 3개월 된 소년의 위 절제술은 폐에 "유효한 환기를 막았다"[13]는 충분한 압력을 가했다.보고된 또 다른 합병증은 수동 소생기에서 위가 과도하게 부풀어 올라 위가 파열된 경우였다.[14]한 연구는 환자에게 전달되는 공기의 75%까지 장기간의 소생 동안 폐가 아닌 위로 우발적으로 전달될 수 있다는 것을 밝혀내면서 의도치 않은 위 팽창의 원인 요인과 위험 정도를 조사하였다.[12][15][15]
폐 손상 및 공기 색전증
기관내관(ET)을 놓았을 때 중요한 장점 중 하나는 수동 소생기의 출력에서 폐로 직접 밀폐 통로가 제공되어 위산 흡인기로 인한 부주의한 위 팽창이나 폐 손상의 가능성을 없앤다는 것이다.그러나 이로 인해 폐는 우발적인 강제 과인플레이션(볼루트라우마 또는 바로트라우마라고 함)에 의해 야기되는 별도의 폐 손상 패턴으로 인한 위험이 증가한다.스폰지처럼 생긴 폐조직은 섬세하고, 과도한 발육은 성인 호흡곤란 증후군으로 이어질 수 있는데, 이는 ICU에서 장기간의 기계식 인공호흡기 지원이 필요하고 생존이 어려운 상태(예: 50%)와 관련이 있으며, 하루에 최대 3만 달러의 관리비가 크게 증가하는 질환이다.[16]크고 느린 호흡의 '관심' 전달에 의해 발생할 수 있는 폐 볼루트라우마는 '가방밸브 장치로 환기를 하는 동안 갑작스런 장력 기흉이 발병한 환자'[17]라는 설명으로 적어도 한 건의 보고서가 발표되면서 '썩었다'거나 폐(기흉이라고 한다)가 붕괴될 수 있다.또한 "심장에 대량의 공기가 포함되어 있다" "아orta와 폐동맥이 공기로 채워져 있다"라는 조건인 "공기 색전증"이 "거의 균일하게 치명적이다"라고 불릴 정도로 폐가 실수로 과도하게 팽창된 수동 소생기 사용에 대한 보고가 적어도 한 건 있다.그러나 이 같은 유형의 합병증은 이전에 미숙아에게만 보고된 적이 있다는 저자들의 지적에 따라 95세 여성에 대한 사건이었다.[18]
수동 소생기 합병증으로 인한 공중 보건 위험
(1) 수동 소생기의 합병증으로 인해 대중이 특히 위험에 노출될 수 있는 두 가지 요인은 (1) 사용 유병률(피폭 확률을 높임)과 (2) 공급자가 통제되지 않고 부주의하며 강제적인 과인플레이션으로부터 환자를 보호할 수 없는 명백한 무능이다.
수동 소생기 사용의 일반화
수동 소생기는 일반적으로 일시적 인공호흡 지원, 특히 일상적인 수술 중 마취 유도/회수 시 사용되는 유량 팽창 버전에 사용된다.이에 따라 대부분의 시민들은 전신마취와 관련된 시술을 받기 때문에 생전에 한 번 이상 '가방'을 맞을 가능성이 높다.또한, 많은 신생아들이 정상 호흡을 촉진하기 위해 유아 크기의 수동 소생기로 환기를 하여, 태어나면서 처음 접하는 치료용 의료기기 중 수동 소생기를 만든다.앞서 언급한 바와 같이 수동소생기는 중환자 인공호흡기에 권장되는 1차 장비로 병원 전체는 물론 병원 밖 진료장소에서도 소방관, 구급대원, 외래진료소요원에 의해 사용되고 있다.
전문 제공자가 정해진 안전 지침 내에서 수동 소생기를 사용할 수 없음
수동 소생기는 조수량 조절 기능이 내장되어 있지 않다. 즉, 호흡할 때마다 폐에 압력을 가하는 데 사용되는 공기의 양은 전적으로 작동자가 가방을 얼마나 쥐어짜느냐에 달려 있다.수동 소생기의 사용과 관련된 위험에 대응하여, 권장되는 최대 조수량(또는 호흡 크기)과 환자에게 안전한 환기율을 명시하는 미국 심장협회와[1] 유럽 소생협회의[19] 구체적인 지침이 발표되었다.전혀 없었지만 연구는 합병증 사망하거나 억제되지 않는 수동 인공 호흡기 사용 때문에 빈도를 판단했어 알고 있는 수많은 동료 평가 연구는, 확립되는 안전 지침에도 불구하고, 수동 resuscitators과 공급자 over-inflation의 발생 및 공급자 훈련과 전혀 무관한"풍토병"[20]계속해서 발견했다.또는기량 수준또 다른 임상 연구에서는 "수동 소생기가 전달하는 조력량은 큰 변화를 보인다"고 밝혀, "수동 소생기는 정확한 인공호흡에 적합한 장치가 아니다"[21]는 결론을 내렸다.수동 소생기(앰뷸런스 구급대원)의 긴급 사용이 빈번한 또 다른 고숙련 집단을 별도로 평가한 결과, "외부 심폐소생술 시 EMS 담당자가 지속적으로 과호흡을 하는 것으로 나타났다"는 연구 집단의 결론에 따라 "인식되지 않고 부주의한 과호흡"이라는 결과가 나왔다.심장마비로 인한 현재 암울한 생존율에 기여할 수 있을 것이다."[20]2012년에 발표된 동료 검토 연구에서는 신생아 신생아에서 통제되지 않는 과잉 팽창의 발생 가능성을 평가하여 "모든 파라미터에 대해 전달된 값과 현재 가이드라인 값 사이의 큰 불일치가 관찰되었다" 그리고 "직업이나 취급 기법에 관계 없이 ... 88.4%가 과도한 압력을 전달했고, 그 발생 가능성을 평가했다.eas … 73.8%가 '권장 부피 범위'를 초과해 '모든 전문 집단으로부터 인식되지 않고 부주의한 과호흡이 과도한 압박과 부피를 전달했다'는 결론을 내린 연구 집단의 대다수가 '권장 부피'를 초과했다'[22]고 결론지었다.소아과 호흡기 문제의 해결책이 성인에서 소아과 크기의 수동 호흡기를 사용하는 것과 관련이 있는지 또는 보다 진보된 버전의 수동 호흡기 사용과 관련이 있는지 여부를 평가하기 위해 최근 추가 조사가 실시되었다. 반면, 소아과 자가 호흡 백은 가장 일관된 가이드라인으로 제공되었다.'환기'는 "3가지 장치를 모두 갖춘 시뮬레이션 심장마비에서 환기가 심한 환자의 폐"라는 지침 준수로 이어지지 않았다.[23]
과도한 비율 대 과도한 폐 인플레이션으로 인한 가이드라인 불이행
"호흡"은 (1) 분당 너무 많은 호흡, (2) 너무 크고 환자의 자연 폐활량을 초과하는 호흡 또는 (3) 두 가지를 조합하여 얻을 수 있다.수동 소생기를 사용하면 기기 내에 내장된 안전 조정을 통해 속도나 팽창 볼륨을 물리적으로 제어할 수 없으며, 위에서 강조했듯이, 연구 결과에 따르면 제공자가 다음과 같이 환기율(분당 10 호흡)과 체적(5-7 mL/kg 체중)에 대해 지정된 안전 지침을 자주 초과한다.미국 [19]심장 협회와[1] 유럽 소생 위원회많은 연구들은 현행 지침을 초과하는 비율의 환기가 심폐소생술 중 혈류를 방해할 수 있다는 결론을 내렸지만, 이러한 발견과 관련된 임상 전 실험은 현재 지침을 초과하는 흡기 볼륨 전달을 포함했다. 예를 들어, 그들은 h의 영향을 평가했다.과도한 속도와 과도한 볼륨을 동시에 통한 환기.[20][24]2012년에 발표된 보다 최근의 연구는 (1) 지침 준수 흡기 볼륨과 함께 분리되는 과도한 비율, (2) 과도한 흡기 볼륨과 함께 가이드라인 준수 비율, (3) 과도한 비율과 볼륨 모두에 대한 가이드라인 비준수의 별도 효과를 평가함으로써 이 주제에 대한 지식을 확장했다.[25]본 연구에서는 흡기량이 가이드라인 준수 수준 내에서 전달될 때 현행 가이드라인(예: 분당 호흡 33회)의 3배가 넘는 과도한 비율이 CPR을 방해하지 않을 수 있다는 것을 발견했으며, 가이드라인 한도 내에서 호흡 크기를 유지하는 능력은 과도한 비율의 임상 위험을 개별적으로 완화시킬 수 있음을 시사했다.[25]또한 가이드라인 과다 조수량이 전달되었을 때, 낮은 환기율에서는 과도하지만 조수량과 조수량이 동시에 과도할 때 지속되는 혈류 변화가 관찰되었으며, 이는 가이드라인 과다 조수량이 환기 r과 함께 부작용의 주요 메커니즘임을 시사하였다.이러한 효과의 배수로 작용하는 것을 먹었다.[25]는 과도한 비율과 볼륨 혈액 흐름 방해 CPR,[20][24]동안 복잡하요인이 될 것 부적절한 시간과 밀접하며 고율은 숨을 사이에 큰 숨의 전체 만료할 수 있도록 부작용을 생산하는 것으로 알려진 이전 연구들과 함께 폐에 이르는 일관되게 완전히 내쉬다에. 허용되지 않았etween환기(호흡의 "스택"이라고도 함).[25]수동 환기 안전성의 최근 발전은 청각 또는 시각 메트로놈 톤을 방출하거나 호흡 빈도에 대해 적절한 가이드라인 지정 속도 간격에서 점멸하는 시간 보조 장치의 사용이 증가하고 있는 것일 수 있다. 한 연구에서는 이러한 장치가 환기 속도에 대한 거의 100% 가이드라인 준수를 초래할 수 있다는 것을 발견했다.[26]이러한 발전은 가이드라인 과다 수동 소생기 사용과 관련된 "요율 문제"에 대한 해결책을 제공하는 것으로 보이지만, 가이드라인 내에서 요율이 전달되더라도 여전히 과다 인플레로 인한 합병증이 발생할 수 있기 때문에 수동 소생기를 환자 위험으로 계속 만들 수 있는 "량 문제"를 해결하지 못할 수 있다.
전자 전력 소스 또는 압축 산소의 원천, 훈련을 할 수 있는 더 높은 필요로 하Currently,[언제?]는 미리 정해진 제공할 수 있는 유일한 장치 신뢰할 안전 지침 내에서 인플레이션권 physician-prescribed다에 의존되며, 일반적으로 수천달러가 일회용 m이상의 것에 수백명 비용ranual난동을 부리다
추가 구성 요소 및 기능
필터
백의 오염을 방지하기 위해 마스크와 백 사이(밸브 전후)에 필터를 두는 경우가 있다.
양의 끝-팽창 압력
일부 장치에는 보다 나은 양의 기도압 유지관리를 위해 PEEP 밸브 커넥터가 있다.
약물전달
공기 흐름으로 흡입 약물이 주입될 수 있도록 덮인 포트를 밸브 어셈블리에 통합할 수 있으며, 이는 심한 천식으로 인한 호흡기 정지 환자를 치료하는 데 특히 효과적일 수 있다.
기도압좌현
별도의 덮개 포트가 밸브 어셈블리에 포함되어 압력 감시 장치가 부착될 수 있으므로 구조대원이 강제 폐 팽창 시 발생하는 양의 압력을 지속적으로 모니터링할 수 있다.
감압밸브
감압 밸브(흔히 "팝업 밸브"로 알려져 있음)는 일반적으로 소아용 버전과 일부 성인용 버전에 포함되며, 그 목적은 실수로 폐가 과도하게 압박되는 것을 방지하기 위함이다.의료상 필요에 따라 팝업 밸브의 정상적인 차단 이상의 압력에서 팽창이 요구되는 경우, 바이패스 클립은 보통 이 밸브 어셈블리에 통합된다.
장치 저장소 기능
일부 가방은 보관용으로 접히도록 설계되어 있다.붕괴된 것을 보관하도록 설계되지 않은 가방은 압축된 상태로 장기간 보관하면 탄력이 떨어져 효과가 떨어질 수 있다.접을 수 있는 디자인은 종방향으로 채점을 해 일반 백 압축 방향과 반대인 채점 '피봇 포인트'에 백이 접히도록 했다.
수동 소생기 대안
병원에서는 보다 복잡하고 자동화된 인공호흡기를 사용하여 장기간의 기계적 인공호흡기를 제공한다.그러나 수동 소생기를 자주 사용하는 것은 기계식 인공호흡기의 문제 해결이 필요할 때, 인공호흡기 회로를 교체해야 할 경우, 또는 전력이나 압축공기 또는 산소 공급원의 손실이 있을 때 일시적으로 수동 인공호흡기를 제공하는 것이다.전기를 필요로 하지 않는 이점이 있는 기본적인 유형의 기계식 인공호흡기 장치는 유량 제한 산소동력 인공호흡기(FROPVD)이다.이것들은 산소가 마스크를 통해 환자의 폐를 강제로 팽창시키기 위해 밀어낸다는 점에서 수동 소생기와 유사하지만, 환자의 폐를 강제로 팽창시키는 데 사용되는 압력이 봉지를 수동으로 짜는 사람으로부터 나오는 수동 소생기와는 달리, FROPVD와 함께 폐를 강제로 팽창시키는 데 필요한 압력은 사전에서 직접 나온다.가압 산소 실린더이 장치들은 압축 산소 탱크가 고갈되면 작동을 멈출 것이다.[citation needed]
수동 소생기의 유형
- 자체 팽창 백:이러한 유형의 수동 소생기는 병원 내 및 병원 외 환경에서 가장 자주 사용되는 표준 설계다.자가 팽창 수동 소생기의 백 포션에 사용되는 물질은 "기억"을 가지고 있는데, 수동으로 압축한 후에는 호흡 사이에 자동으로 스스로 팽창한다(다음 호흡을 위해 공기를 빨아들이는 것).이러한 장치는 단독으로 사용할 수 있거나(즉, 실내 공기를 공급할 수 있음) 산소 공급원과 연결하여 거의 100% 산소를 공급할 수 있다.이러한 특징의 결과, 이러한 유형의 수동 소생기는 병원 내 사용 및 병원 외 설정(예: 구급차)에 적합하다.
- 유량 팽창 백:또한 "마취 백"이라고도 불리는 이것들은 스스로 다시 팽창하지 않는 백 포티온을 가진 수동 소생기의 특별한 형태다.이를 위해서는 가압된 팽창 가스의 외부 유원이 필요하며, 가압된 팽창 가스는 공급자가 가압된 상태에서 가압된 팽창 가스를 수동으로 압착하거나 환자가 스스로 호흡할 경우 환자가 가방을 통해 직접 흡입할 수 있다.이러한 유형의 수동 소생기는 마취 유도 및 회복 중에 광범위하게 사용되며 마취 콘솔에 부착되는 경우가 많아 마취 가스를 사용하여 환기를 할 수 있다.그것들은 주로 전신마취를 시행하는 마취과 의사들에 의해 활용되지만, 마취과 의사나 호흡기 치료사가 관여할 수 있는 일부 병원 내 응급상황에서도 활용된다.그것들은 일반적으로 병원 환경 밖에서 사용되지 않는다.최근 인도 연구에 따르면, 이러한 흐름 인플레이션 가방은 자연적으로 호흡하는 어린이들에게 CPAP를 제공하는 데 사용될 수 있다.연구에 따르면 이 CPAP 모드는 제한된 자원 설정에서[27] 비용 효율적이다.
참고 항목
- 인공호흡이라고도 하는 인공호흡 – 생명을 지탱하는 보조 호흡
- 기계적 인공호흡 – 자연호흡을 기계적으로 보조하거나 교체하는 방법
- 호흡기 치료사 – 중환자 치료 및 심폐소생술 교육을 받은 전문 의료진
참조
- ^ a b c Neumar RW, Otto CW, Link MS, Kronick SL, Shuster M, Callaway CW, Kudenchuk PJ, Ornato JP, McNally B, Silvers SM, Passman RS, White RD, Hess EP, Tang W, Davis D, Sinz E, Morrison LJ. Part 8: Adult Advanced Cardiac Life Support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care.순환 2010; 122:S729–S767.
- ^ a b 대니얼 림머와 마이클 F.오키프, 2005년응급 치료 10번지에드워드 T.디킨슨, 에드피어슨, 프렌티스 홀.뉴저지 주, 어퍼 새들 리버.140페이지.
- ^ "Ambu's history". Ambu Ltd. Archived from the original on 2011-04-27.
- ^ Stoy, Walt (2004). Mosby's EMT-Basic Textbook (PDF). Mosby/JEMS. ISBN 978-0-323-03438-8.
- ^ 응급 관리, 142-3페이지
- ^ 응급 치료, 141페이지
- ^ Bell, David G.; McCann, Edward T.; Ferraro, David M. (2017-09-01). "Airway Management in Combat Trauma". Current Pulmonology Reports. 6 (3): 206–213. doi:10.1007/s13665-017-0186-8. ISSN 2199-2428.
- ^ daveairways (2013-07-03). "Airway management in a combat zone". Dave on Airways. Retrieved 2018-12-16.
- ^ Mabry, Robert L.; Frankfurt, Alan (2011). "Advanced airway management in combat casualties by medics at the point of injury: a sub-group analysis of the reach study". Journal of Special Operations Medicine. 11 (2): 16–19. ISSN 1553-9768. PMID 21706457.
- ^ "Current and future combat airway options available to the Advanced Medical Assistant (AMA)". jmvh.org. Retrieved 2018-12-16.
- ^ a b c Wenzel V, Keller C, Idris AH, Dörges V, Lindner KH, Brimbacombe JR.기초생활수급 시 조석량이 감소하는 효과: 양호한 환기, 위험 감소?1999년 소생: 43:25–29.
- ^ a b Dörges V, Sauer C, Ocker H, Wenzel V, Schmucker P. 심폐소생술 중 작은 조석량: 성인용 및 소아용 자가 팽창 백과 세 가지 인공호흡기 장치의 비교.1999년 소생: 43:31–37.
- ^ 버그 MD, 이드리스 AH, 버그 RA.소아심폐소생술 중 위 절제술로 인한 심한 인공호흡기 절충.1998년 소생: 36:71–73.
- ^ Smally AJ, Ross MJ, Huot CP.백밸브-마스크 환기에 따른 위파열J Amer Med 2002: 22:27–29.
- ^ a b Wenzel V, Idris AH, Banner MJ, Kubilis PS, Williams JL Jr.양압 환기를 받는 비삽관 환자의 폐와 위 사이의 가스 분포에 미치는 조수의 영향.Critical Care Medicine 1998: 26:364–368.
- ^ Dasta JF, McLaughlin TP, Mody SH, Tak Piech C.중환자실 투숙 일당 비용:기계적 인공호흡의 기여.Critical Care Medicine 2005: 33:1266–1271.
- ^ Silbergleit R, Lee DC, Blank-Ried C, McNamara RM.갑자기 심한 바로트라우마 자가 팽창 백 장치.1996년 외상 저널: 40:320–322.
- ^ 케인 G, 휴인즈 B, 그래니스 FW 주니어.양성 압력 환기 후 성인의 대규모 공기 색전증.흉부 1988: 93:874–876.
- ^ a b 디킨 CD, 놀런 JP, 스웨이즈 J, 선데 K, 코스터 RW, 스미스 GB, 퍼킨스 GD.2010년 소생을 위한 유럽 소생 위원회 지침.제4절.성인용 고급 생명 유지 장치.소생 2010:81:1305–1352.
- ^ a b c d 연구단은 "인식되지 않고 우발적인 과호흡 TP, 시거슨 G, 피랄로 RG, 얀노풀로스 D, 맥나이트 S, 폰 브라이센 C, 스파크스 CW, 콘래드 CJ, 프로보 TA, 연구진은 "인식되지 않고 우발적인 과호흡 KG"라고 결론 내렸다.심폐소생술 중 과호흡에 의한 저혈압.2004년 발행부수: 109:1960–1965.
- ^ 리 HM, 조 KH, 최YH, 윤 SY, 최YH. 수동 소생기에 의한 정확한 조력량을 전달할 수 있는가.Emergency Medicine Journal 2008: 10:632–634.
- ^ 바사니 MA, 필호 FM, 데 카르발호 코포 MR, 마르바 STM.신생아 자가 팽창 백 소생기를 사용한 환기 중 피크 흡기 압력, 조력량 및 환기 빈도 평가호흡기 관리 2012: 57:525–530.
- ^ Sherren PB, Lewinson A, Jovaisa T, Wijayatilake DS. 시뮬레이션 성인 심폐소생술 중 가이드라인 정합성이 보장된 인공호흡을 제공하기 위한 Mapleson C 시스템과 성인 및 소아 자가 팽창 백 비교.마취 2011:66(7):563–567.
- ^ a b Aufderheide TP, Lurie KG.과호흡에 의한 사망: 심폐소생술 중 흔하고 생명을 위협하는 문제.Critical Care Medicine 2004; 32(9 Suppl):S345–S351.
- ^ a b c d 가즈무리 RJ, 아유브 IM, 라다크리슈난 J, 모틀 J, 우파디아야 MP. 임상적으로 그럴듯한 과호흡은 심폐소생술 중 혈류역학적으로 악영향을 끼치지 않고 종말사망 PCO2를 현저하게 감소시킨다.소생 2012; 83(2):259–264.
- ^ Kern KB, Stickney RE, Gallison L, Smith RE.메트로놈은 무작위 시험에서 마네킹에 대한 심폐소생술 중 압축과 환기율을 개선한다.소생 2010:81(2):206-210.
- ^ Anitha GF, Velmurugan L, Sangareddi S, Nedunchelian K, Selvaraj V (1 August 2016). "Effectiveness of flow inflating device in providing Continuous Positive Airway Pressure for critically ill children in limited-resource settings: A prospective observational study". Indian Journal of Critical Care Medicine. 20 (8): 441–447. doi:10.4103/0972-5229.188171. PMC 4994122. PMID 27630454. Archived from the original on 3 June 2018. Retrieved 25 June 2020.
외부 링크
| 위키미디어 커먼스는 백 밸브 마스크와 관련된 미디어를 보유하고 있다. |