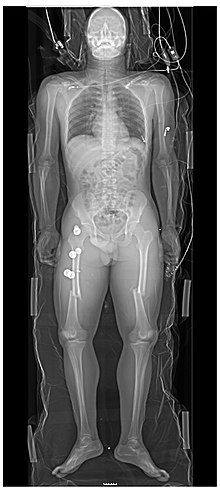
투영 방사선 촬영
Projectional radiography| 투영 방사선 촬영 | |
|---|---|
 AP 및 측면 엘보 X선 | |
| ICD-10-PCS | B?0 |
| ICD-9-CM | 87 |
| OPS-301 코드 | 3-10...3-13 |
기존의 방사선 촬영으로도 알려진 투영 방사선 촬영은 X선 방사선에 의해 2차원 영상을 생성하는 방사선 촬영과 의료 영상 촬영의 한 형태다.[1] 영상 획득은 일반적으로 방사선사가 수행하며, 영상을 방사선사가 검사하는 경우가 많다. 절차와 결과물 영상 모두 단순히 "X선"이라고 불린다. 일반 방사선 촬영 또는 roentgenography는 일반적으로 (3D 영상을 생성할 수 있는 컴퓨터 단층 촬영과 같은 보다 진보된 기술을 사용하지 않고) 투영 방사선 촬영을 말한다. 일반 방사선 촬영은 기술적으로 투영법이기도 한 형광 투시술과 대조적으로 단일 정적 영상을 생성하는 방사선 촬영이나 방사선 촬영도 참조할 수 있다.
장비
X선 발생기
투영 방사선 촬영은 일반적으로 X선 생성기에 의해 생성된 X선을 사용하며 X선 튜브에서 X선을 생성한다.
격자무늬
검출기에 도달하는 산란 X선의 양을 줄이기 위해 환자와 검출기 사이에 검출기 방지 그리드를 배치할 수 있다. 이렇게 하면 이미지의 대비 분해능이 향상되지만 환자의 방사선 피폭도 증가한다.
검출기
검출기는 크게 두 가지 범주로 나눌 수 있다. 영상 검출기(사진판 및 X선 필름(사진 필름 등), 현재는 영상 판이나 평면 판넬 검출기와 같은 다양한 디지털화 장치로 대부분 대체된다)와 선량 측정 장치(이온화 챔버, 가이거 카운터, 국부 라디아를 측정하는 데 사용되는 선량계 등).예를 들어 방사선 방호 장비 및 절차가 지속적으로 유효한지 검증하기 위한 tion 노출, 선량 및/또는 선량률).
차폐
납은 방사선 촬영 요원이 산란 X선에 대한 차폐에 사용하는 주요 물질이다.
이미지 속성
투영 방사선 촬영은 X선 방사선의 특성(빔의 양과 질)과 진단 영상을 만들기 위해 인체 조직과 상호작용하는 방법에 대한 지식에 의존한다. X선은 전리방사선의 일종으로 원자로부터 잠재적으로 전자를 제거할 수 있는 충분한 에너지를 가지고 있어 전하를 주고 이온을 만든다.
X선 감쇠
노출이 이루어지면 X선 방사선이 1차 빔으로 알려진 튜브를 빠져나간다. 일차 빔이 신체를 통과할 때, 방사선 중 일부는 감쇠라고 알려진 과정에 흡수된다. 밀도가 높은 해부학적 구조는 밀도가 낮은 해부학적 구조보다 감쇠율이 높기 때문에 뼈가 연조직보다 더 많은 X선을 흡수하게 된다. 감쇠 후 1차 빔에 남아 있는 것을 나머지 빔이라고 한다. 나머지 빔은 영상 수용체를 노출하는 역할을 한다. 방사선을 가장 많이 받는 영상 수용체(잔류 빔의 포트온이 가장 적게 감쇄됨)의 영역은 더 많이 노출되므로 더 어둡게 처리된다. 반대로 방사선량이 가장 적은 영상 수용체(잔류 빔의 좌현이 가장 많이 감쇠됨)의 영역은 덜 노출되고 더 가벼운 것으로 처리된다. 매우 밀도가 높은 뼈가 라디오 그래프에서 '흰색'으로 처리되고, 공기가 대부분 함유돼 있고 밀도가 가장 낮은 폐가 '검은색'으로 나타나는 이유다.
밀도.
방사선 밀도는 이미지의 전반적인 어둡게 만드는 척도다. 밀도는 영화를 때리는 빛과 영화를 통해 전달되는 빛의 비율을 설명하는 로그 단위다. 방사선 밀도가 높을수록 필름의 불투명한 영역을 나타내고, 밀도가 낮을수록 필름의 투명한 영역을 나타낸다.
그러나 디지털 이미징에서는 밀도를 밝기라고 할 수 있다. 디지털 이미징에서 방사선 촬영의 밝기는 컴퓨터 소프트웨어와 이미지를 보고 있는 모니터에 의해 결정된다.
대비
대비는 영상의 인접 부분 간의 방사선 밀도 차이로 정의된다. 최종 방사선 촬영에서 검은색과 흰색 사이의 범위. 고대비, 즉 단기 대비는 방사선 촬영기에 회색이 거의 없고 흑백 사이에 회색의 음영이 적다는 것을 의미한다. 저대조도, 즉 장대조도는 방사선에 회색이 많이 있고 흑백사이에 회색의 음영이 많다는 것을 의미한다.
방사선 대비와 밀접한 관련이 있는 것은 노출 위도 개념이다. 노출 위도는 기록 매체(이미지 수용체)가 진단적으로 유용한 밀도로 반응하는 노출 범위, 즉 방사선사가 노출 인자를 설정할 때 갖는 "유연성" 또는 "이동성"이다. 짧은 스케일의 대비가 있는 이미지는 노출 위도가 좁을 것이다. 긴 스케일의 대비가 있는 이미지는 넓은 노출 위도를 가질 것이다. 즉, 진단방사선사는 진단 품질 이미지를 생성하기 위해 더 넓은 범위의 기술적 요소를 이용할 수 있을 것이다.
대비는 X선 빔의 킬로볼트(kV; 에너지/품질/투과성)와 방사선 촬영 중인 신체 부위의 조직 구성에 의해 결정된다. 디지털 이미징에서 LUT(Lookup Table)를 선택하는 것도 대비에 영향을 미친다.
일반적으로 말해서, 뼈 해부학이 임상적으로 관심 있는 신체 부위(극단성, 뼈 흉부 등)에는 높은 대조가 필요하다. 연조직이 관심 있는 경우(복부 또는 가슴 등) 이러한 부위의 모든 연조직 톤을 정확하게 보여주기 위해 낮은 대비가 바람직하다.
기하확대

검출기가 물체보다 X선 선원에서 멀리 떨어져 있기 때문에 기하학적 확대가 발생한다. 이와 관련하여, 소스 검출기 거리 또는 SDD는[3] 발전기와 검출기 사이의 거리를 측정하는 것이다. 대체 이름은 검출기/이미지[4] 수신기/필름(X선 필름 사용 시 사용되는 래터) 거리(SID,[4] FID 또는 FRD)에 대한 소스[4]/초점이다.
추정 방사선확대계수(ERMF)는 소스-물체 거리(SOD)에 대한 소스-디텍터 거리(SDD)의 비율이다.[5] 객체의 크기는 다음과 같이 주어진다.
e = o o o o o o o o E R F project
여기서 Size는projection 물체가 검출기에 형성되는 투영의 크기를 말한다. 요추와 흉부 방사선 촬영에서는 ERMF가 1.05에서 1.40 사이일 것으로 예상된다.[6] 투영 방사선 촬영에서 볼 수 있는 물체의 실제 크기의 불확실성 때문에 그 크기는 척추의 치수 등 신체 내 다른 구조물과 비교되거나 임상 경험에 의해 경험적으로 비교되는 경우가 많다.[7]
소스-디텍터 거리(SDD)는 SOD + ODD = SDD 등식으로 소스-객체 거리(SOD)[8] 및 객체-디텍터 거리(ODD)와 대략 관련이 있다.
기하학적 미가공성
기하학적 비확장성은 X선 발생기가 초점 크기로 측정할 수 있는 한 지점에서 X선을 생성하지 않고 면적에서 생성하기 때문에 발생한다. 기하학적 미확장성은 추정 방사선 확대계수(ERMF)뿐만 아니라 초점 크기에 비례하여 증가한다.
기하 왜곡
장기는 X선이 어느 방향에서 나오느냐에 따라 검출기와 상대적 거리가 달라진다. 예를 들어 흉부 방사선 촬영은 가급적 뒤에서 오는 X선("후방전방" 또는 "PA" 방사선 촬영)으로 한다. 그러나 환자가 서 있을 수 없는 경우, 위에서 나오는 X선("테로포스테리어" 또는 "AP")으로 반듯이 누운 자세("침대" 방사선 촬영이라고 함)로 방사선 촬영이 필요한 경우가 많으며, 그러면 기하학적 확대는 심장의 실제보다 더 크게 나타나기 때문에 예를 들면 심장이 실제보다 더 크게 나타나게 된다.검출기에서 y.[9]
흩어지다
항스캐터 그리드를 사용하는 것 외에도 OD를 증가시키는 것만으로 수용체에 도달하는 산란 방사선의 양을 줄임으로써 영상 대비를 개선할 수 있다. 그러나 SDD도 비례적으로 증가하지 않을 경우 기하학적 비탄성 증가에 대비하여 가중치를 부여해야 한다.[10]
대상 조직별 영상 변화
투영 방사선 촬영은 이미징되는 신체 부위에 따라 다른 양과 강도의 X선을 사용한다.
- 뼈와 같은 단단한 조직에는 비교적 높은 에너지 광자원이 필요하며, 일반적으로 텅스텐 양극은 3상이나 고주파 기계에 높은 전압(50-150 kVp)과 함께 사용하여 브렘스스트라룽이나 제동 방사선을 발생시킨다. 뼈 조직과 금속은 주변 조직보다 밀도가 높기 때문에 X선 광자를 더 많이 흡수함으로써 필름이 그만큼 노출되는 것을 막는다.[11] 밀도가 높은 조직이 X선을 흡수하거나 멈추는 곳이면 어디에서든 결과 X선 필름은 노출되지 않고 반투명한 청색으로 나타나는 반면, 필름의 검은 부분은 지방, 피부, 내장 등 저밀도 조직을 나타내며 X선을 멈출 수 없다. 이것은 주로 뼈 골절, 이물(흡입된 동전 등)을 볼 때 사용되며, 성장 연구(다리 길이, 무골수증, 척추측만증 등)뿐만 아니라 골관절염, 감염(오스테오실염), 암(오스테오사육종) 등의 뼈 병리학 발견에 사용된다.
- 연조직은 단단한 조직과 같은 기계로 보이나, "서까래" 또는 덜 관통하는 X선 빔을 사용한다. 일반적으로 영상화된 조직으로는 흉부 X선 내의 폐와 심장 그림자, 복부 X선에서의 장의 공기 패턴, 목의 연조직, 방사선 이물체(특히 금속)를 확인하기 위한 MRI 전 두개골 X선에 의한 궤도가 있으며, 물론 뼈 손상 X선에 있는 연조직 그림자도 방사선에 의해 관찰된다.숨겨진 외상의 징후(예: 골절된 팔꿈치에 있는 유명한 "지방 패드" 표지)를 위한 올로기스트.
투영 방사선 전문 용어
참고: 단순화된 단어 'view'는 종종 방사선 투영을 설명하는 데 사용된다.
일반 방사선 촬영은 일반적으로 투영 방사선 촬영(컴퓨터 단층 촬영과 같은 보다 진보된 기법을 사용하지 않음)을 말한다. 일반 방사선 촬영은 투시 진단과 대조적으로 단일 정적 영상을 생성하는 방사선 조영제나 방사선 촬영도 참조할 수 있다.
- AP - Antero-Posterior
- PA - Postero-Anterfore
- DP - 등식-식물
- 측면 - 중앙 광선이 정중 시상면에 수직인 상태에서 취한 투영
- 경사 - 중앙 광선을 사용하여 신체 평면에 대해 각도로 투영. 직각과 신체의 부분으로 설명되며, X선 빔은 오른쪽 또는 왼쪽, 뒤쪽 또는 앞쪽이다. 예를 들어 경추의 45도 우측 전방 사선.
- 굴곡 - 굴곡 상태에서 접합부가 방사선 처리됨
- 연장 - 연장 중에 접합부가 방사선 처리됨
- 응력 보기 - 일반적으로 외부 힘이 조인트의 주요 이동 방향과 다른 방향으로 가해지는 조인트를 취한다. 안정성 시험.
- 체중을 견디는 - 일반적으로 피사체가 일어서는 경우
- HBL, HRL, HCR 또는 CTL - 수평 빔 횡방향, 수평 빔 횡방향, 수평 중심선 또는 교차 테이블 횡방향. 일반적으로 환자가 움직일 수 없을 때 측면 돌출부를 얻기 위해 사용된다.
- 엎드린 자세 - 환자가 전면에 눕는 자세
- 누운 자세 - 환자가 등에 누운 상태
- 욕설 - 누워 있는 환자 하행 신체 표면으로 추가 설명: 등부(뒷면 아래), 복부(프론트사이드 아래) 또는 측면(왼쪽 또는 오른쪽 아래)
- OM - 후두-정신, 멘티(친)에서 후두(특히 외부 후두 돌기)까지 확장되는 가상 위치선
- 두개골 또는 두팔라드 - 머리를 향한 튜브 각도
- 카우달 - 발을 향한 튜브 각도
대상 기관 또는 구조별
젖가슴
유방의 투영 방사선 촬영은 유방 촬영이라고 불린다. 이것은 주로 여성들에게 유방암 검진을 위해 사용되어 왔으나 남성 유방을 볼 때도 사용되어 왔으며, 생검이나 발광절제술 전에 의심스러운 조직을 국소화하는 데 방사선과 의사나 외과의사와 함께 사용된다. 유방을 확대하기 위해 고안된 가슴성형술은 유방조영술의 시력을 떨어뜨리고, 더 많은 시력이 필요한 만큼 영상촬영에 더 많은 시간이 필요하다. 임플란트에 사용되는 소재가 유방조직에 비해 밀도가 매우 높고, 필름에 흰색(맑음)으로 보이기 때문이다. 유방조영술에 사용되는 방사선은 단단한 조직에 사용되는 방사선보다 부드러운 경향이 있다(광자 에너지가 낮다). 종종 몰리브덴 양극이 있는 튜브는 약 30,000 볼트(30 kV)와 함께 사용되며, 약 15-30 keV의 X선 에너지 범위를 제공한다. 이러한 광자의 다수는 대상 물질의 원자 구조(Mo-K 방사선)에 의해 결정되는 특정 에너지의 "특이성 방사선"이다.
가슴
흉부 방사선 촬영은 흉벽의 뼈와 폐, 심장, 대혈관을 포함한 흉강 내에 포함된 구조를 포함하여 흉벽과 관련된 많은 상태를 진단하는 데 사용된다. 흉부 방사선 촬영으로 흔히 확인되는 질환으로는 폐렴, 기흉, 간막폐질환, 심부전, 골절, 열탈탈장이 있다. 전형적으로, 발기 후-전방(PA) 투영이 선호되는 투영이다. 흉부방사선촬영기는 노동자가 먼지에 노출되는 광업 등 산업에서 직업 관련 폐질환을 선별하는 데도 사용된다.[12]
흉부 일부 질환의 경우 방사선 촬영은 검진에는 좋지만 진단에는 미흡하다. 흉부방사선 촬영에 근거한 상태가 의심될 경우 흉부의 추가 영상촬영을 통해 상태를 명확히 진단하거나 초기 흉부방사선 촬영에 의해 제시된 진단에 유리한 증거를 제공할 수 있다. 골절된 늑골의 변위가 의심되어 폐와 다른 조직 구조에 손상을 줄 가능성이 없는 한, 흉부의 X-ray는 환자 관리를 바꾸지 않으므로 필요하지 않다.
복부

어린이의 경우 복부 방사선 촬영은 장폐색 의심, 위장 천공, 소화관 이물 의심, 복부 질량 의심, 삽관(미분 진단의 일부로서 지연)의 급성 설정에 표시된다.[13] 하지만, CT 스캔은 어린이들의 흉부 내 부상을 진단하는 가장 좋은 대안이다.[13] 성인의 급성 복통인 경우 복부 x-ray는 일반적으로 민감도와 정확도가 낮다. 컴퓨터 단층 촬영은 전반적으로 더 나은 수술 전략 계획을 제공하며 불필요한 복강경 수술은 줄일 수 있다. 따라서 복부 x-ray는 급성 복통이 있는 응급실에 있는 성인에게 권장되지 않는다.[14]
표준 복부 X선 프로토콜은 대개 반듯이 누운 자세의 단일 무테로포스터 투영이다.[15] 신장, 요소 및 방광 투영(KUB)은 비뇨기 계통의 수준을 포괄하는 무테로포스테리어 복부 투영법이지만 반드시 횡격막을 포함하지는 않는다.
축골격
머리
- 뇌혈관조영술은 뇌 내부와 주변 혈관을 시각화할 수 있다. 머리의 방사선 촬영 전에 조영제를 주입한다.
- 치아 방사선 촬영은 투과율이 높은 소량의 방사선량을 이용해 치아를 비교적 촘촘하게 볼 수 있다. 치과의사는 엑스레이 장비를 사용하여 고통스러운 치아와 잇몸을 검사할 수 있다. 사용되는 기계는 일반적으로 가장 오래되고 간단한 종류인 단상 맥동 DC이다. 치과 기술자나 치과의사는 이러한 기계를 작동시킬 수 있다. 방사선사는 법에 의해 출석할 필요가 없다. 치과 방사선 촬영에 사용되는 투영 방사선 촬영에서 파생되는 기술은 정형외과다. X선 발생기와 X선 검출기를 동시에 움직여 영상 획득 시 관심 평면만 일관되게 노출되도록 초점 평면 단층촬영을 이용한 상·하부의 파노라마 영상촬영 기법이다.
트라우마의 경우 투영 방사선 촬영 대신 두개골의 CT 촬영을 하는 것이 표준 영국 프로토콜이다.[15] 두개골을 포함한 골격 조사는 예를 들어 다발성 골수종에서 확인할 수 있다.[15]
기타 축골격
- 척추(즉, 척추기둥)이다. 척추의 투영 방사선 촬영은 약 1.5 mSv의 유효 선량을 제공하며, 이는 6개월의 백그라운드 방사선 등가 시간과 유사하다.
- 경추: 영국 AP와 Lateral의 표준 예상. 외상만 있는 페그 투영법. 특수 요청 시 Oblique 및 Flexion 및 Extension.[15] 미국에서는 측면, 45도 각 2개, AP 축(Cephalad), C1-C2용 AP "열린 입" 및 필요한 경우 C7-T1을 더 잘 시각화하기 위한 세르비코토흉 측면(Swimmer's)의 5, 6개의 투영이 일반적이다. 특수 돌출부에는 경추의 굴곡 및 확장이 있는 횡방향, C1-C2용 축(Fuchs 또는 Judd 방법), 관절 기둥용 AP 축(Caudad)이 포함된다.
- 흉부 척추 - 영국의 AP 및 Lateral.[15] 미국에서 AP와 Lateral은 기본적인 투영이다. 수평에서 20도 떨어진 직각은 zygapophysial 조인트를 더 잘 시각화하기 위해 주문할 수 있다.
- 요추 - 영국의 AP 및 Lateral +/- L5/S1 보기이며, 직각 및 굴곡 및 확장 요청은 드물다.[15] 미국의 경우, L5-S1 간 공간을 더 잘 시각화하기 위해 AP, Oblique 2개, Lateral L5-S1 지점 및 L5-S1 지점을 기본 투영에 포함한다. 특수 투영법은 AP 좌우 벤딩과 굴곡 및 확장이 있는 후순이다.
- 골반 - 영국에서만 AP,[15] SIJ 예상(가능) 특수 요청 시.
- 천골 및 Coccyx: 미국의 경우, 두 뼈를 검사해야 할 경우 천골과 코크시크스에 대해 각각 두 뼈의 단일 측면뿐만 아니라 두 뼈에 대해 각각 두골과 카우다드 AP 축 돌출부를 구한다.
- 갈비: 미국에서 일반적인 갈비뼈 돌출부는 관심 영역의 위치에 기초한다. 이것들은 표준 CXR보다 짧은 파장/높은 주파수/높은 방사선 수준으로 얻는다.
- 전방 관심 영역 - PA 흉부 X선, 늑골의 PA 투영 및 영상 수용체에 가장 가까운 비이력 측면을 가진 45도 전방 사선.
- 관심 후방 영역 - PA 흉부 X선, 늑골의 AP 투영 및 관심 측면이 영상 수용체에 가장 가까운 45도 후방 사선.
- 흉골. 영국의 표준 돌출부는 PA 흉부와 측면 흉골이다.[15] 미국에서, 두 개의 기본 돌출부는 15-20도 Right Anterior Abride 와 Lateral이다.
- Sternoclavicular 조인트 - 미국에서는 보통 단일 PA와 오른쪽 및 왼쪽 15도 오른쪽 전방 Oblique로 주문된다.
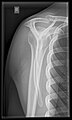
어깨.
여기에는 다음이 포함된다.
- AP-그라스히 후사후 40° 후사선
몸은 어깨 쪽으로 30~45도 정도 회전해야 이미지를 찍을 수 있고, 서 있거나 앉아 있는 환자는 팔을 매달게 한다. 이 방법은 소켓에 대한 조인트 갭과 수직 정렬을 나타낸다.[17]
- 경축 투영법
팔은 80~100도 정도 유괴해야 한다. 이 방법은 다음을 나타낸다.[17]
- 소켓을 기준으로 한 상완골 헤드의 수평 정렬과 아크로미온을 기준으로 한 측면 쇄골.
- 전방 및 후방 소켓 테두리 또는 투베르쿨럼 마이너스 병변.
- 궁극적으로는 아크로미탈투석의 비공개가 된다.
- 코라코-휴먼 간격
- Y-투영
어깨의 측면 윤곽은 스캐풀라의 세로 축이 광선의 경로에 평행하게 지속되도록 필름 앞에 위치해야 한다. 이 방법은 다음을 나타낸다.[17]
- 기계 헤드와 소켓의 수평 중앙 집중화.
- Coraco-acromial 아치 및 suppaspinatus 출구 운하의 외측 여백.
- 아크로미온의 모양
이 투영은 오류에 대한 내성이 낮으므로 적절한 실행이 필요하다.[17] Y-투영법은 1933년에 출판된 바이엔블라스의 카비타스-엔-페이스 프로젝션으로 거슬러 올라갈 수 있다.[18]
영국에서는 어깨의 표준 돌출부가 AP와 측면 스캐풀라 또는 축 투영이다.[15]
사지
극지의 투영 방사선 촬영은 약 0.001 mSv의 유효 선량을 제한하며, 이는 3시간의 백그라운드 방사선 등가 시간과 유사하다.[16]
영국의 표준 투영 프로토콜은 다음과 같다.[15]
- 쇄골 - AP 및 AP Cranial
- 유머러스 - AP 및 측면
- 엘보우 - AP 및 측면 요청에 따라 방사형 헤드 투영 가능
- 반지름 및 Ulna - AP 및 측면
- 손목 - DP 및 측면
- 손 - DP 및 경사
- 손가락 - DP 및 측면
- 엄지손가락 - AP 및 측면
- 대퇴골 - AP 및 측면
- 무릎 - AP 및 측면 요청 시 콘도 내부 투영
- Patella - Skyline 투영
- 경골 및 피굴라 - AP 및 측면
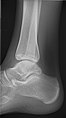
- 발목 - AP/모수 및 측면
- 캘커네움 - 축 및 횡방향
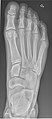
- 발/발가락 - 등소판타,[19] 사선 및 측면
의심스러운 특정 조건에는 특정 예측이 필요하다. 예를 들어 구루병의 골격 징후는 근위부 상완골, 원위반경반경부, 원위대퇴골 및 근위부와 원위부 경골 둘 다와 같이 급성장한 부위에서 주로 나타난다. 따라서 구루병에 대한 골격 조사는 무릎, 손목, 발목의 무테로포스테리어 방사선 촬영으로 수행할 수 있다.[20]
일반 질병은 모방한다.
질병 모방은 시각적 인공물, 정상적인 해부학적 구조 또는 질병이나 이상을 시뮬레이션할 수 있는 무해한 변형이다. 투사 방사선 촬영에서 일반적인 질병 모방은 보석, 옷, 피부 주름 등을 포함한다.[21]
피부 접힘(흰 화살) 옆에 있는 고관절 골절(검은 화살)
참고 항목
참조
- ^ Shelledy, David C.; Peters, Jay I. (2014-11-26). Respiratory Care: Patient Assessment and Care Plan Development. Jones & Bartlett Publishers. p. 430. ISBN 978-1-4496-7206-5.
- ^ Bruce Blakeley, Konstantinos Spartiotis (2006). "Digital radiography for the inspection of small defects". Insight. 48 (2).
- ^ 359페이지 인:
- ^ a b c "source-to-image-receptor distance". Farlex medical dictionary, in turn citing Mosby's Medical Dictionary, 9th edition. Retrieved 2018-01-28.
- ^ DICOM (2016-11-21). "DICOM PS3.3 - Information Object Definitions - Table C.8-30. XA Positioner Module Attributes". Retrieved 2017-01-23.
- ^ M Sandborg, D R Dance, and G Alm Carlsson. "Implementation of unsharpness and noise into the model of the imaging system: Applications to chest and lumbar spine screen-film radiography" (PDF). Faculty of Health Sciences, Linköping University.
{{cite web}}: CS1 maint: 복수 이름: 저자 목록 (링크) 보고서 90. 1999. 1월 ISRN: 류-RAD-R-090 - ^ 788페이지 인:
- ^ "source-object distance". thefreedictionary.com.
- ^ 278페이지 인 : CS1 maint : 복수이름 : 작성자 목록(링크)
- ^ Ritenour, Mary Alice Statkiewicz Sherer, Paula J. Visconti, E. Russell (2010). Radiation protection in medical radiography (6th ed.). Maryland Heights, MO: Mosby Elsevier. p. 255. ISBN 978-0-323-06611-2.
- ^ 킬로볼트 X선 빔 선량측정 분야의 발전, http://iopscience.iop.org/0031-9155/59/6/R183/article
- ^ 디지털 흉부 이미지를 사용하여 광부 및 기타 작업자의 건강 모니터링 국립산업안전보건연구소.
- ^ a b "Radiology - Acute indications". Royal Children's Hospital, Melbourne. Retrieved 2017-07-23.
- ^ Boermeester, Marie A; Gans, Sarah L.; Stoker, J; Boermeester, Marie A (2012). "Plain abdominal radiography in acute abdominal pain; past, present, and future". International Journal of General Medicine. 5: 525–33. doi:10.2147/IJGM.S17410. ISSN 1178-7074. PMC 3396109. PMID 22807640.
- ^ a b c d e f g h i j k l m "Radiographic Standard Operating Protocols" (PDF). HEFT Radiology Directorate. Heart of England NHS Foundation Trust. 2015. Retrieved 27 January 2016.
- ^ a b "Radiation Dose in X-Ray and CT Exams". radiologyinfo.org by the Radiological Society of North America. Retrieved 2017-08-10. (CC-BY-2.0)
- ^ a b c d Hedtmann, A.; Heers, G. (2007). "Bildgebende Verfahren bei Rotatorenmanschettendefekten der Schulter" [Imaging techniques for rotator cuff of the shoulder]. Der Orthopäde (in German). 36 (9): 796–809. doi:10.1007/s00132-007-1138-8. PMID 17713757.
- ^ Wijnbladh, H (1933). "Zur Röntgendiagnose von Schulterluxationen" [For X-ray diagnosis of shoulder dislocations]. Chirurg (in German). 5: 702.
- ^ Henry R Guly. "Foot Injuries". Royal College of Emergency Medicine. Retrieved 2017-07-28. 출판: 2013년 12월 23일 검토 일자: 2017년 12월 23일
- ^ Cheema, Jugesh I.; Grissom, Leslie E.; Harcke, H. Theodore (2003). "Radiographic Characteristics of Lower-Extremity Bowing in Children". RadioGraphics. 23 (4): 871–880. doi:10.1148/rg.234025149. ISSN 0271-5333. PMID 12853662.
- ^ 46페이지 인 : CS1 maint : 복수이름 : 작성자 목록(링크)
외부 링크
- 온라인 방사선 촬영 포지셔닝 설명서
- 나이스 가이드라인
- 휴먼 스켈레톤
- 방사선 촬영 위키 신생 방사선 촬영 특정 위키