라사열
Lassa fever| 라사열 | |
|---|---|
| 기타 이름 | 라사 출혈열 |
 | |
| 라사열 지역 교육 자료 | |
| 전문 | 전염병 |
| 증상 | 발열, 두통, 출혈[1] |
| 합병증 | 부분적 또는 전체적, 일시적 또는 영구적 난청[1] |
| 통상적인 개시 | 노출 후[1] 1 ~ 3주 |
| 원인들 | 라사바이러스[1] |
| 위험요소 | 서아프리카[1] 설치류 노출 |
| 진단 방법 | 실험실[1] 테스트 |
| 차동 진단 | 에볼라, 말라리아, 장티푸스[1] |
| 치료 | 서포트[1] |
| 예후 | 치료[1] 시 사망위험 1% 이하 |
| 빈도수. | 연간[2] 400,000건 |
| 사망. | 연간[2] 5,000명 사망 |
Lassa 출혈열로도 알려진 Lassa fever는 [1]Lassa 바이러스에 의해 발생하는 바이러스성 출혈열의 한 종류이다.바이러스에 감염된 사람들 중 대부분은 증상이 [1]나타나지 않는다.증상이 발생하면 일반적으로 발열, 약함, 두통, 구토,[1] 근육통이 포함됩니다.구강이나 [1]위장관에서 출혈이 있는 경우는 거의 없습니다.한번 감염되면 사망할 위험은 약 1%이며 증상이 [1]시작된 후 2주 이내에 자주 발생한다.생존자 중 약 4분의 1이 난청을 앓고 있으며, 이 [1][3][4]경우 절반 정도가 3개월 이내에 개선된다.
이 질병은 보통 감염된 다종양 [1]생쥐의 소변이나 대변과의 접촉을 통해 사람들에게 전염된다.그 후 [1]사람 간의 직접적인 접촉을 통해 확산될 수 있다.증상에 근거한 진단은 어렵습니다.[1]확인은 바이러스의 RNA, 바이러스 항체 또는 세포 배양 [1]내 바이러스 자체를 검출하는 실험실 테스트에 의해 이루어집니다.에볼라, 말라리아, 장티푸스,[1] 황열병 등도 비슷한 증상을 보인다.Lassa 바이러스는 Arenaviridae 계열의 [1]바이러스이다.
백신은 [5]없다.예방을 위해서는 감염된 사람을 격리하고 [1]쥐와의 접촉을 줄여야 한다.질병의 확산을 통제하기 위한 다른 노력으로는 해충을 사냥하기 위해 고양이를 기르고 밀폐된 [1]용기에 음식을 보관하는 것이 있다.치료는 탈수현상을 [1]해결하고 증상을 개선하는 것을 목적으로 한다.항바이러스제 리바비린이 [1]권장되고 있지만, 그 사용을 뒷받침하는 증거는 약하다.[6][7]
그 질병에 대한 설명은 1950년대부터 [1]시작되었다.이 바이러스는 1969년 나이지리아 [1][8]보르노 주에 있는 라사의 한 사례에서 처음 발견되었다.라사열은 나이지리아, 라이베리아, 시에라리온, 기니, 가나 [1][2]등 서아프리카에서 비교적 흔하다.연간 [2][9]약 30만 건에서 50만 건의 사례가 발생하며 이로 인해 5천 명이 사망한다.
징후 및 증상
증상의 시작은 일반적으로 노출 후 7일에서 21일이다.[10]감염자의 80%는 증상이 거의 [10][11]또는 전혀 나타나지 않는다.이러한 가벼운 증상에는 발열, 피로, 약함, [10]두통이 포함될 수 있습니다.사람의 20%에서 잇몸 출혈, 호흡 장애, 구토, 가슴 통증 또는 위험할 정도로 저혈압과 같은 더 심각한 증상이 [10]나타날 수 있습니다.장기적인 합병증에는 청력 [10]상실이 포함될 수 있다.임신한 사람의 경우 95%의 출산 [10]여성에게서 유산이 발생할 수 있다.라사열은 에볼라 바이러스 [1]질병과 같은 다른 바이러스성 출혈열과 임상적으로 구별하기가 어려울 수 있다.인두염, 흉골 뒤쪽 통증, 소변에 과다한 단백질이 있는 경우 [12][3]및 발열은 보다 특이성이 높은 라사열을 나타낼 수 있습니다.
사망이 발생한 경우,[10] 일반적으로 발병 후 14일 이내에 사망이 발생합니다.모든 라사 바이러스 감염의 약 1%가 [10]사망에 이르게 된다.라사열로 입원이 필요한 사람의 약 15~20%가 [10]사망한다.사망 위험은 [10]임신한 사람에게 더 크다."울렌 베이비 증후군"은 신생아, 유아 및 유아의 경우 멍부종, 복부팽창 및 [13]출혈을 동반할 수 있다.
원인
바이러스학
Lassa 바이러스는 음성의 단일 가닥 [14]RNA 바이러스의 한 종류인 Arenaviridae의 일원입니다.구체적으로는, 구세계의 아레나 바이러스이며, 포락형, 외가닥형, 쌍분할형 RNA입니다.이 바이러스는 크고 작은 게놈 섹션을 가지고 있으며, 현재까지 확인된 4개의 계통: Josiah (Sierra Leon), GA391 (Nigeria), LP (Nigeria), 그리고 AV [15]변종.
퍼지다
라사 바이러스는 보통 다른 동물, 특히 나탈 멀티맘메이트 쥐나 아프리카 쥐로부터 사람에게 전파되며, 나탈 멀티맘메이트 [16]쥐라고도 불린다.이 쥐는 아마도 적도 아프리카에서 가장 흔한 쥐로, 인간의 가정에서 흔히 볼 수 있고 일부 지역에서는 [16][17]별미로 먹는다.
여러 마리의 쥐는 많은 새끼를 빨리 낳을 수 있고, 인간 거주지에 정착하는 경향이 있으며, 설치류와 인간의 접촉 위험을 증가시키며, [18]아프리카 대륙의 서부, 중부, 동부 전역에서 발견된다.
일단 쥐가 보균자가 되면, 쥐는 평생 동안 대변과 소변을 통해 바이러스를 배출할 것이고,[18] 이로 인해 충분한 노출 기회를 얻게 될 것이다.이 바이러스는 아마도 [17]가축의 곡물 저장고에 접근하는 동물의 배설물이나 소변과 접촉함으로써 전염될 것이다.모유에 존재하는 것으로 증명된 연구는 없지만, 높은 수준의 바이러스혈증은 그것이 [13]가능할 수도 있다는 것을 암시한다.
감염에 걸릴 위험이 높은 개인은 Mastomys가 발견되고 위생이 보급되지 않은 시골 지역에 사는 사람들이다.감염은 일반적으로 호흡기 또는 위장관을 통해 동물의 배설물에 직접 또는 간접적으로 노출됨으로써 발생한다.감염 물질(에어로솔)의 작은 입자를 흡입하는 것이 가장 중요한 노출 수단으로 여겨진다.감염물질에 직접 노출된 피부나 점막을 통해 감염될 수 있다.사람 간 전염이 확립되어 의료 종사자에게 질병 위험을 제시합니다.이 바이러스는 감염 후 3~9주 동안 소변에 존재하며 감염 [16][19][20]후 최대 3개월 동안 정액으로 전염될 수 있다.
진단.
가능한 경우 다양한 실험실 조사를 수행하여 질병을 진단하고 그 경과와 합병증을 평가합니다.실험실 테스트를 사용할 수 없는 경우 진단의 신뢰성이 저하될 수 있습니다.한 가지 요소로 구성된 것은 말라리아나 장티푸스와 같은 아프리카에 존재하는 열성 질환의 수이며, 이는 특히 라사열의 [14]비특이적 증상에 대해 유사한 증상을 보일 수 있다.복통이 있는 경우, 라사가 흔한 국가에서, 라사열은 종종 항바이러스 [21]리바비린 치료를 지연시키는 맹장염과 장간염으로 오진된다.라사가 가장 흔한 서아프리카에서는 검사를 [22]할 장비가 마땅치 않아 진단이 어렵다.
FDA는 아직 라사에 대해 널리 검증된 실험실 검사를 승인하지 않았지만, LASV [14]바이러스의 존재에 대한 결정적인 증거를 제공할 수 있는 검사들이 있다.이러한 테스트에는 세포 배양, PCR, ELISA 항원 검사, 플라그 중화 검사 및 면역 형광 에세이가 포함됩니다.그러나 면역 형광 에세이는 라사 [14]감염에 대한 덜 확실한 증거를 제공한다.항원 및 면역글로불린 M 항체에 대한 ELISA 테스트는 감염의 존재에 대해 88%의 민감도와 90%의 특이성을 제공합니다.라사 열에서 다른 실험실 소견은 림프구 감소증(낮은 백혈구 수), 혈소판 감소증(낮은 혈소판), 그리고 높아진 아스파르트산 트랜스아미나아제 수치를 포함한다.라사열 바이러스는 [23]뇌척수액에서도 발견된다.
예방
Mastomys 설치류 개체수의 통제는 비현실적이기 때문에, 대책은 설치류를 집과 식량 공급에 접근하지 못하게 하고, 효과적인 개인 위생을 장려하고, 곡물과 다른 식료품을 설치류 방지 용기에 보관하고, 깨끗한 [24]가정을 유지하기 위해 집에서 멀리 떨어진 쓰레기를 처리하는 데 초점을 맞추고 있습니다.감염된 사람과 접촉하는 동안에는 혈액 및 [25]체액과 접촉하지 않도록 장갑, 마스크, 실험실 코트 및 고글을 착용하십시오.많은 나라에서 이러한 문제들은 공중 보건 부서에 의해 감시된다.저개발국에서는 이러한 유형의 조직이 [26]발병을 효과적으로 제어하는 데 필요한 수단을 갖추지 못할 수 있습니다.
백신
2019년 [27]현재 인간을 위한 백신은 없다.미국 육군 감염병 연구소의 연구원들은 [28]2002년에 유망한 백신 후보를 가지고 있었다.그들은 라사 바이러스 당단백질을 발현하는 재조합 소포성 구내염 바이러스 벡터를 기반으로 라사 바이러스에 대한 복제 능력을 가진 백신을 개발했다.근육내 주사를 한 번 맞은 후, 시험 영장류는 임상 증세를 [29]보이지 않으면서 치명적인 난관을 극복했다.
치료
치료는 탈수현상을 [1]해결하고 증상을 개선하는 것을 목적으로 한다.라사열 감염이 의심되는 모든 사람은 격리 시설과 그들의 체액 및 배설물을 적절히 처리해야 한다.
약품
항바이러스제 리바비린이 [1]권장되고 있지만, 그 사용을 뒷받침하는 증거는 약하다.[6]일부 증거는 그것이 [6]특정 경우에 결과를 악화시킬 수 있다는 것을 발견했다.수액 보충, 수혈, 저혈압 약물이 필요할 수 있습니다.정맥주사형 인터페론 요법도 사용되었다.
임신
라사열은 임신 3개월 후기에 감염되면 산모가 [30]생존할 수 있도록 분만을 유도하는 것이 필요하다.이것은 바이러스가 태반과 다른 고혈관 조직에 친화력을 가지고 있기 때문이다.태아는 어떤 행동을 취하든 생존 확률이 10분의 1에 불과하기 때문에 항상 [31]엄마의 생명을 구하는 데 초점을 맞춘다.출산 후, 여성들은 라사 열병에 걸린 다른 사람들과 같은 치료를 받아야 한다.
예후
라사열로 입원한 사람들의 약 15-20%가 이 질병으로 사망할 것이다.전체 사망률은 1%로 추정되지만 전염병 동안 사망률은 50%까지 상승할 수 있다.임신 3개월 동안 임산부에게 발생할 때 사망률은 80% 이상이다. 태아 사망도 거의 모든 경우에 발생한다.낙태는 [32]산모의 사망 위험을 감소시킨다.일부 생존자들은 이 [33]질병의 지속적인 영향을 경험하며 부분적 또는 완전한 [1]난청을 포함할 수 있다.
리바비린 치료 덕분에 사망률이 낮아졌다.[34][35]
역학
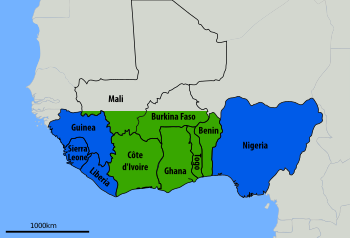
연간 [2][9]약 30만 건에서 50만 건의 사례가 발생하며 이로 인해 5천 명이 사망한다.한 추정치에 따르면 이 수치는 연간 [18]3백만 건이나 된다.
Lassa 열의 추정치는 사용 가능한 진단의 부재, 제한된 공중 보건 감시 인프라 및 고강도 [14]표본 추출에 가까운 높은 발병률의 클러스터화로 인해 복잡하다.
그 감염은 남성보다 여성에 1.2배 더 많이 영향을 미친다.주로 감염된 연령대는 21~30세이다.[38]
지리
라사의 고위험 지역은 서아프리카의 서쪽과 동쪽 극단에 가깝다.2018년 현재, 라사 벨트는 기니, 나이지리아, 시에라리온,[13] 라이베리아를 포함한다.2003년 현재 시에라리온과 라이베리아의 10-16%가 [16]이 바이러스에 감염됐다고 인정했다.그 질병으로 입원한 사람들의 치사율은 약 15-20%이다.연구는 감염 증상이 있는 사람과 가까운 곳에 사는 사람들의 감염 위험이 작년 한 해 동안 두 배 증가했음을 보여주었다.
특히 기니(Kindia, Faranah, Nzékoré 지역), 라이베리아(주로 로파, 봉, 님바 카운티), 나이지리아(36개 주 중 약 10개 주) 및 시에라리온(일반적으로 케네마일 지역)을 제외하고는 알려진 생물학적 또는 환경적 휴식으로는 고위험 지역을 잘 정의할 수 없다.그것은 중앙 아프리카 공화국, 말리, 세네갈 그리고 다른 인근 국가들에서 덜 흔하고 가나나 콩고 민주 공화국에서는 덜 흔하다.베냉은 2014년, 토고는 2016년 [19]첫 확진 환자가 발생했다.
2013년 현재, 라사의 서아프리카 외부 확산은 매우 제한적이었다.유럽에서는 감염된 [18]개인에 의한 수입으로 인해 20~30건의 사례가 보고되었다.서아프리카 이외의 지역에서 발견된 이러한 사례들은 [18]증상과 관련된 위험을 알지 못해 진단과 치료가 지연되기 때문에 사망 위험이 높은 것으로 밝혀졌다.병원 환경에서의 인간 대 인간 전염의 부족으로 인해 아프리카 이외의 대규모 전염병에서는 수입 사례가 나타나지 않았다.2003년 의료 종사자가 뚜렷한 [18]증상을 보이기 전에 감염된 경우는 예외였다.
나이지리아
2018년 발생
라사 열병은 2018년 나이지리아에서 발생했으며 나이지리아 18개 주로 확산됐다. 이는 기록된 [39][40][41]라사 열병 중 가장 큰 규모였다.2018년 2월 25일, 1081명의 의심환자와 90명의 사망자가 보고되었으며, 이 중 317명, 72명의 사망자가 라사로 확인되어 [42]2018년에는 총 431명의 사망자가 보고되었다.
2019년 발생
2019년 나이지리아에서 발생한 총 사망자는 810명으로 167명이 사망해 [43][44]지금까지 가장 많은 사망률(23.3%)을 기록했다.
2020년 발생
전염병은 1월 둘째 주부터 시작되었다.10주째가 되자 전체 환자 수는 855명으로 증가했고 사망자는 144명으로 증가했으며 사망률은 16.8%[44]에 달했다.
2021년 발발
2021년 12월 8일 나이지리아 질병통제센터(NCDC)는 라사열로 [45]인한 2명의 사망을 통보받았다.
2022년 발생
2022년 1월 3일부터 30일까지 211명의 실험실에서 라사열 환자가 발생했으며,[46] 사망자 40명(사망률 19%)이 나이지리아 36개 주 및 연방수도구역 중 14개 주에서 누적 보고됐다.1월부터 3월까지 총 132명의 사망자가 보고되었으며, 사망률은 19.1%로 2021년 같은 기간의 CFR(21.0%)[47]보다 낮다.
라이베리아
라사열은 라이베리아의 풍토병이다.2017년 1월 1일부터 2018년 1월 23일까지 6개 카운티에서 91명의 의심 환자가 보고되었다.봉, 그랜드바사, 그랜드크루, 로파, 마르기비, 님바.이들 환자 중 33명은 15명의 사망자를 포함해 검사실에서 확인되었다(확정 환자의 사망률 = 45.4%)[48]
2020년 2월, 6개 카운티 9개 보건구에서 총 24명의 확진 환자가 보고되었으며, 9명의 관련 사망자가 발생했다.대보사군과 봉군은 확인된 환자 [49]중 20명을 차지한다.
역사
그 병은 [18]1969년 나이지리아에서 확인되었다.그것은 발견된 [18]라사 마을의 이름을 따서 붙여졌다.
이 병의 저명한 전문가인 아니루 콘테는 이 [50]병으로 사망했다.
조사.
라사 바이러스는 WHO에 의해 미래 유행병의 원인으로 확인된 여러 바이러스 중 하나이다.따라서 그들은 새로운 진단 테스트, 백신, [51][52]그리고 약을 개발하기 위한 긴급한 연구와 개발을 위해 그것을 목록에 올린다.
2007년 SIGA Technologies는 라사열과 [53]함께 기니피그에 있는 약물을 연구했다.동물실험에서 [54]여러 가지 접근법이 긍정적인 결과를 나타내면서 백신에 대한 연구가 계속되고 있다.
레퍼런스
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af "Lassa fever". WHO. March 2016. Archived from the original on 1 November 2016. Retrieved 2 November 2016.
- ^ a b c d e Ogbu O, Ajuluchukwu E, Uneke CJ (2007). "Lassa fever in West African sub-region: an overview". Journal of Vector Borne Diseases. 44 (1): 1–11. PMID 17378212.
Lassa fever is endemic in West Africa.
- ^ a b "Lassa fever". www.who.int. Retrieved 29 April 2022.
- ^ "Lassa Fever CDC". www.cdc.gov. 4 March 2019. Retrieved 29 April 2022.
- ^ Yun, N. E.; Walker, D. H. (2012). "Pathogenesis of Lassa Fever". Viruses. 4 (12): 2031–2048. doi:10.3390/v4102031. PMC 3497040. PMID 23202452.
- ^ a b c Eberhardt, KA; Mischlinger, J; Jordan, S; Groger, M; Günther, S; Ramharter, M (October 2019). "Ribavirin for the treatment of Lassa fever: A systematic review and meta-analysis". International Journal of Infectious Diseases. 87: 15–20. doi:10.1016/j.ijid.2019.07.015. PMID 31357056.
- ^ Salam, Alex; Cheng, Vincent; Edwards, Tansy; Olliaro, Piero; Sterne, Jonathan; Horby, Peter (July 2021). "Time to reconsider the role of ribavirin in Lassa fever". PLOS Neglected Tropical Diseases. 15 (7). doi:10.1371/journal.pntd.0009522.
- ^ Frame JD, Baldwin JM, Gocke DJ, Troup JM (1 July 1970). "Lassa fever, a new virus disease of man from West Africa. I. Clinical description and pathological findings". Am. J. Trop. Med. Hyg. 19 (4): 670–6. doi:10.4269/ajtmh.1970.19.670. PMID 4246571.
- ^ a b Houlihan, Catherine; Behrens, Ron (12 July 2017). "Lassa fever". BMJ. 358: j2986. doi:10.1136/bmj.j2986. PMID 28701331. S2CID 206916006.
- ^ a b c d e f g h i j "Signs and Symptoms Lassa Fever CDC". www.cdc.gov. 6 March 2019. Retrieved 18 June 2019.
- ^ Greenky D, Knust B, Dziuban EJ (May 2018). "What Pediatricians Should Know About Lassa Virus". JAMA Pediatrics. 172 (5): 407–408. doi:10.1001/jamapediatrics.2017.5223. PMC 5970952. PMID 29507948.
- ^ McCormick JB, King IJ, Webb PA, Johnson KM, O'Sullivan R, Smith ES, Trippel S, Tong TC (March 1987). "A Case-Control Study of the Clinical Diagnosis and Course of Lassa Fever". The Journal of Infectious Diseases. 155 (3): 445–455. doi:10.1093/infdis/155.3.445. PMID 3805772.
- ^ a b c David Greenky; Barbara Knust; Eric J. Dziuban (2018). "What Pediatricians Should Know About Lassa Virus". JAMA Pediatrics. 172 (5): 407–408. doi:10.1001/jamapediatrics.2017.5223. PMC 5970952. PMID 29507948.
- ^ a b c d e Peterson, A. Townsend; Moses, Lina M.; Bausch, Daniel G. (8 August 2014). "Mapping Transmission Risk of Lassa Fever in West Africa: The Importance of Quality Control, Sampling Bias, and Error Weighting". PLOS ONE. 9 (8): e100711. Bibcode:2014PLoSO...9j0711P. doi:10.1371/journal.pone.0100711. ISSN 1932-6203. PMC 4126660. PMID 25105746.
- ^ Goeijenbier, Marco; Wagenaar, Jiri; Goris, Marga; Martina, Byron; Henttonen, Heikki; Vaheri, Antti; Reusken, Chantal; Hartskeerl, Rudy; Osterhaus, Albert (1 February 2013). "Rodent-borne hemorrhagic fevers: under-recognized, widely spread and preventable – epidemiology, diagnostics and treatment". Critical Reviews in Microbiology. 39 (1): 26–42. doi:10.3109/1040841X.2012.686481. ISSN 1040-841X. PMID 22670688. S2CID 31217913.[영구 데드링크]
- ^ a b c d Richmond, J. K.; Baglole, D. J. (2003). "Lassa fever: Epidemiology, clinical features, and social consequences". BMJ. 327 (7426): 1271–1275. doi:10.1136/bmj.327.7426.1271. PMC 286250. PMID 14644972.
- ^ a b Werner, Dietrich, ed. (2004). Biological Resources and Migration. Springer. p. 363. ISBN 978-3-540-21470-0.
- ^ a b c d e f g h Goeijenbier, Marco; Wagenaar, Jiri; Goris, Marga; Martina, Byron; Henttonen, Heikki; Vaheri, Antti; Reusken, Chantal; Hartskeerl, Rudy; Osterhaus, Albert; Van Gorp, Eric (7 June 2012). "Rodent-borne hemorrhagic fevers: under-recognized, widely spread and preventable – epidemiology, diagnostics and treatment". Critical Reviews in Microbiology. 39 (1): 26–42. doi:10.3109/1040841X.2012.686481. PMID 22670688. S2CID 31217913.[영구 데드링크]
- ^ a b Public Health England (5 September 2014). "Lassa fever: origins, reservoirs, transmission and guidelines". Archived from the original on 2 February 2016. Retrieved 1 April 2016.
- ^ "Lassa fever". Media Centre Fact Sheet No 179. World Health Organization. Archived from the original on 5 June 2015. Retrieved 26 May 2015.
- ^ Dongo, A. E.; Kesieme, E. B.; Iyamu, C. E.; Okokhere, P. O.; Akhuemokhan, O. C.; Akpede, G. O. (2013). "Lassa fever presenting as acute abdomen: a case series". Virology Journal. 10: 124. doi:10.1186/1743-422X-10-123. PMC 3639802. PMID 23597024.
- ^ Asogun, D. A.; Adomeh, D. I.; Ehimuan, J.; Odia, I.; Hass, M.; Gabriel, M.; Olschläger, S.; Becker-Ziaja, B.; Folarin, O.; Phelan, E.; Ehiane, P. E.; Ifeh, V. E.; Uyigue, E. A.; Oladapo, Y. T.; Muoebonam, E. B.; Osunde, O.; Dongo, A.; Okokhere, P. O.; Okogbenin, S. A.; Momoh, M.; Alikah, S. O.; Akhuemokhan, O. C.; Imomeh, P.; Odike, M. A.; Gire, S.; Andersen, K.; Sabeti, P. C.; Happi, C. T.; Akpede, G. O.; Günther, S. (2012). Bausch, Daniel G (ed.). "Molecular Diagnostics for Lassa Fever at Irrua Specialist Teaching Hospital, Nigeria: Lessons Learnt from Two Years of Laboratory Operation". PLOS Neglected Tropical Diseases. 6 (9): e1839. doi:10.1371/journal.pntd.0001839. PMC 3459880. PMID 23029594.
- ^ Günther, S.; Weisner, B.; Roth, A.; Grewing, T.; Asper, M.; Drosten, C.; Emmerich, P.; Petersen, J.; Wilczek, M.; Schmitz, H. (2001). "Lassa Fever Encephalopathy: Lassa Virus in Cerebrospinal Fluid but Not in Serum". The Journal of Infectious Diseases. 184 (3): 345–349. doi:10.1086/322033. PMID 11443561.
- ^ Ogbu O, Ajuluchukwu E, Uneke CJ (March 2007). "Lassa fever in West African sub-region: an overview". J Vector Borne Dis. 44 (1): 1–11. PMID 17378212.
- ^ Weber DJ, Rutala WA, Fischer WA, Kanamori H, Sickbert-Bennett EE (May 2016). "Emerging infectious diseases: Focus on infection control issues for novel coronaviruses (Severe Acute Respiratory Syndrome-CoV and Middle East Respiratory Syndrome-CoV), hemorrhagic fever viruses (Lassa and Ebola), and highly pathogenic avian influenza viruses, A(H5N1) and A(H7N9)". Am J Infect Control. 44 (5 Suppl): e91–e100. doi:10.1016/j.ajic.2015.11.018. PMC 7132650. PMID 27131142.
- ^ "Driving and Public Health", Public Health, Oxford University Press, 23 November 2021, retrieved 23 April 2022
- ^ "Lassa". Viral Hemorrhagic Fever Consortium. Retrieved 18 June 2019.
- ^ Preston, Richard (2002). The demon in the freezer: a true story. New York: Random House. ISBN 978-0-375-50856-1.
- ^ Geisbert TW, Jones S, Fritz EA, et al. (2005). "Development of a New Vaccine for the Prevention of Lassa Fever". PLOS Med. 2 (6): e183. doi:10.1371/journal.pmed.0020183. PMC 1160587. PMID 15971954.
- ^ Price ME, Fisher-Hoch SP, Craven RB, McCormick JB (September 1988). "A prospective study of maternal and fetal outcome in acute Lassa fever infection during pregnancy". BMJ. 297 (6648): 584–7. doi:10.1136/bmj.297.6648.584. PMC 1834487. PMID 3139220.
- ^ Samuel, Daso. "Lassa fever... What you need to know" (PDF). Archived (PDF) from the original on 25 June 2017. Retrieved 1 February 2017.
- ^ 질병통제예방센터 '라사열, 징후 및 증상' 2017년 7월 9일 웨이백 머신에 보관
- ^ Emond, R. T.; Bannister, B.; Lloyd, G.; Southee, T. J.; Bowen, E. T. (1982). "A case of Lassa fever: Clinical and virological findings". British Medical Journal (Clinical Research Ed.). 285 (6347): 1001–1002. doi:10.1136/bmj.285.6347.1001. PMC 1500383. PMID 6812716.
- ^ "Lassa fever". World Health Organization. Retrieved 11 September 2017.
- ^ McCormick, J. B.; King, I. J.; Webb, P. A.; Scribner, C. L.; Craven, R. B.; Johnson, K. M.; Elliott, L. H.; Belmont-Williams, R. (2 January 1986). "Lassa fever. Effective therapy with ribavirin". The New England Journal of Medicine. 314 (1): 20–26. doi:10.1056/NEJM198601023140104. ISSN 0028-4793. PMID 3940312.
- ^ "Outbreak Distribution Map of Lassa Fever". www.cdc.gov. CDC. 4 March 2019. Retrieved 27 April 2019.
- ^ "Lassa Fever". Africa CDC. Retrieved 23 April 2022.
- ^ Owoseye, Ayodamola (11 March 2020). "Lassa Fever: Nigeria's death toll reaches 144". Retrieved 13 March 2020.
- ^ Maxmen, Amy (15 March 2018). "Deadly Lassa-fever outbreak tests Nigeria's revamped health agency". Nature. 555 (7697): 421–422. Bibcode:2018Natur.555..421M. doi:10.1038/d41586-018-03171-y. PMID 29565399.
- ^ "On the frontlines of the fight against Lassa fever in Nigeria". World Health Organization. March 2018. Archived from the original on 18 March 2018.
- ^ Beaubien, Jason (19 March 2018). "Nigeria Faces Mystifying Spike in Deadly Lassa Fever". NPR.
- ^ "Lassa Fever – Nigeria". World Health Organization. 1 March 2018. Archived from the original on 1 March 2018.
- ^ Edward-Ekpu, Uwagbale. "Nigeria is already dealing with a deadlier viral outbreak than the coronavirus epidemic". Quartz Africa. Retrieved 13 March 2020.
- ^ a b "Lassa fever situation report" (PDF). Nigeria Centre for Disease Control. March 2020.
- ^ "Nigeria Centre for Disease Control". ncdc.gov.ng. Retrieved 23 April 2022.
- ^ "Lassa Fever - Nigeria". www.who.int. Retrieved 23 April 2022.
- ^ "NCDC Lassa fever Situation Report Epi Week 13: 28 March - 3 April, 2022 - Nigeria". ReliefWeb. Retrieved 23 April 2022.
- ^ "WHO Lassa Fever – Liberia". WHO. Archived from the original on 22 February 2018. Retrieved 13 March 2020.
- ^ "Liberia reports increase in Lassa fever". Outbreak News Today. 4 February 2020. Retrieved 13 March 2020.
- ^ Mellor, N. (1 May 2004). "Aniru Conteh". BMJ. 328 (7447): 1078.1. doi:10.1136/bmj.328.7447.1078. PMC 403863.
- ^ Kieny, Marie-Paule. "After Ebola, a Blueprint Emerges to Jump-Start R&D". Scientific American Blog Network. Archived from the original on 20 December 2016. Retrieved 13 December 2016.
- ^ "LIST OF PATHOGENS". World Health Organization. Archived from the original on 20 December 2016. Retrieved 13 December 2016.
- ^ "SIGA Technologies says passes first hurdle with lassa fever..." Reuters. 15 May 2007. Retrieved 1 May 2019.
- ^ "WHO Target Product Profiles for Lassa virus Vaccine" (PDF). World Health Organization. April 2017. Retrieved 11 September 2017.
추가 정보
- Echioya, Deborah U.; Hass, Meike; Olshlager, Stephan; Becker-Ziaja, Beate; Chukwu, Christian O. Onyebuchi; Coker, Jide; Nasidi, Abdulsalam; Ogugua, Osi-Ogdu; Gunther, Stephan; Omilabu, Sunday A. (2010). "Lassa Fever, Nigeria, 2005-2008". Emerging Infectious Diseases. 6. 16 (6): 1040–41. doi:10.3201/eid1606.100080. PMC 3086228. PMID 20507773.
- Branco, Luis M.; Grove, Jessica N.; Boisen, Matt L.; Shaffer, Jeffrey G.; Goba, Augustine; Fullah, Mohammed; Momoh, Mambu; Grant, Donald S.; Garry, Robert F. (4 October 2011). "Emerging Trends in Lassa Fever: Redefining the Role of Immunoglobulin M and Inflammation in Diagnosing Acute Infection". Virology Journal. 8: 478. doi:10.1186/1743-422x-8-478. PMC 3223505. PMID 22023795.