건선성 관절염
Psoriatic arthritis| 건선성 관절염 | |
|---|---|
| 기타 이름 | 관절염 건선, 관절성 건선, 건선성 관절염 |
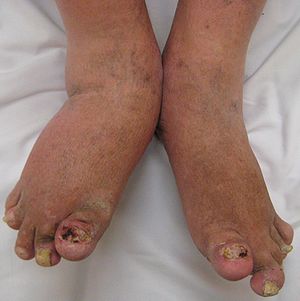 | |
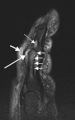
| 발과 발목에 심한 건선성 관절염이 있습니다.손톱의 변경 사항을 확인합니다. | |
| 전문 | 류마티스학 |
건선관절염은 자가면역성 [1][2]건선의 영향을 받는 사람에게 발생하는 장기 염증성 관절염이다.건선 관절염의 전형적인 특징은 손가락과 발가락 전체가 붓고 소시지 같은 [3]외관이 특징입니다.이는 손톱의 작은 움푹 패인 부분(구멍), 손톱의 두꺼움, 손톱이 손톱 [3]베드에서 분리되는 것과 같은 손톱의 변화와 관련된 경우가 많습니다.건선과 일치하는 피부 변화(예: 붉은색, 비늘, 가려움증)는 건선 관절염이 발생하기 전에 자주 발생하지만, 영향을 받는 사람의 15%[3]에서 건선 관절염이 발진보다 먼저 발생할 수 있다.그것은 혈청성 척추관절증의 한 종류로 분류된다.
유전학은 건선성 [3]관절염의 발달에 강하게 관여하는 것으로 생각된다.비만과 특정한 형태의 건선은 [3]위험을 증가시키는 것으로 생각된다.
건선 관절염은 건선 환자의 30%까지 영향을 미치며 어린이와 [3]성인 모두에게 발병한다.건선성 관절염을 가진 사람의 약 40-50%가 HLA-B27 유전자형을 [3]가지고 있다.이 질환은 아시아 또는 아프리카 혈통의 사람들에게 덜 흔하며 남성과 여성에게 [3]똑같이 영향을 미친다.
징후 및 증상
하나 이상의 관절에 통증, 붓기 또는 뻣뻣함은 건선성 [4]관절염에서 흔히 나타난다.건선성 관절염은 염증성이며, 해당 관절은 일반적으로 [4]만지면 붉거나 따뜻하다.비대칭성 고관절염은 질병의 첫 6개월 동안 2-4개의 관절에 영향을 미치는 염증으로 정의되며, 환자의 70%에 존재한다.그러나 15%의 경우 관절염이 대칭이다.건선에 관여하는 손의 관절은 근위골간(PIP), 원위골간(DIP), 중족골간(MCP), 손목이다.원위골간관절(DIP)의 관여는 특징적인 특징이며 사례의 15%에 존재한다.
건선성 관절염은 손과 손목의 관절에 영향을 미치는 것 외에도 손가락, 손톱, 피부에 영향을 미칠 수 있다.손가락이나 발가락에 소시지 같은 부종이 생길 [4]수 있는데, 이는 닥틸염으로 알려져 있다.건선은 또한 손톱 [4]바닥에 구멍을 뚫거나 떼어내거나, 온혈증, 손톱 밑의 각화증,[5] 그리고 수평으로 올라오는 것과 같은 변화를 일으킬 수 있다.건선은 전형적으로 두피, 선천성 구개, 배꼽과 같은 신장 표면에서 가장 흔히 볼 수 있는 비늘 모양의 피부 병변을 나타낸다.
건선성 관절염의 경우, 천골 부위(등 아래쪽,[4] 꼬리뼈 위)에서 통증이 발생할 수 있으며, 이는 환자의 40%에 해당하는 천골염 또는 척추염의 결과입니다.통증은 발과 발목, 특히 아킬레스건(뼈에 삽입되는 아킬레스건의 염증)이나 [4]발바닥의 족저근막염에 발생할 수 있다.
위의 통증과 염증과 함께, 충분한 휴식을 취해도 사라지지 않는 극심한 피로가 있습니다.탈진은 며칠에서 몇 주 동안 완화되지 않고 지속될 수 있다.건선성 관절염은 가벼운 상태를 유지하거나 더 파괴적인 관절 질환으로 진행될 수 있다.활동적인 질병, 즉 플레어는 일반적으로 완화 기간과 번갈아 나타난다.심각한 형태일 경우, 건선성 관절염은 X-ray에서 "연필 컵"[3]처럼 보이는 관절염[6] 뮤틸란으로 진행될 수 있습니다.
염증이 오래 지속되면 관절 손상으로 이어질 수 있으므로 조기 진단과 치료를 통해 관절 손상을 늦추거나 예방하는 것이 좋습니다.[7]
원인들
정확한 원인은 아직 알려지지 않았지만, 호주에서 실리카 먼지 노출이 확인되었고 HLA-B27을 [8][9]포함한 건선과 건선성 관절염에 대한 게놈 전체의 연관성 연구에서 많은 유전적 연관성이 확인되었다.
진단.
건선성 관절염을 진단할 수 있는 확실한 테스트는 없다.건선성 관절염의 증상은 류마티스 관절염을 포함한 다른 질병과 매우 유사할 수 있다.류머티즘 전문의(자기면역질환 전문의)는 건선성 관절염을 정확하게 진단하기 위해 신체검사, 건강이력, 혈액검사 및 X선을 사용할 수 있습니다.
건선성 관절염 진단에 기여하는 요인은 다음과 같습니다.
- 환자의 건선 또는 건선 또는 건선 관절염 가족력.
- 류마티스 관절염과 관련된 혈액인자 류마티스 인자에 대한 음성 검사 결과.
- 손끝에 가장 가까운 관절(손가락 끝과 가장 가까운 관절)의 관절염 증상.이것은 류마티스 관절염의 전형적인 것이 아니다.
- 건선 및 건선성 관절염과 관련된 손톱 또는 발톱의 제거 또는 패임(열혈)
- 퇴행성 관절의 변화를 보여주는 방사선학적 영상.
다른 형태의 관절염보다 건선성 관절염의 전형적인 다른 증상으로는 충치염(아킬레스건(발뒤꿈치 뒤쪽) 또는 족저근막(발바닥)의 염증)과 닥틸염(손가락이나 [10]발가락의 부종증)이 있다.
차동 진단
류마티스 관절염, 골관절염, 반응성 관절염, 통풍 관절염, 전신 홍반성 낭창 및 염증성 대장 질환 관련 [3]관절염을 포함한 여러 질환이 건선 관절염의 임상적 징후를 모방할 수 있다.건선성 관절염과 달리 류마티스 관절염은 근위 관절(예: 중족골 관절)에 영향을 미치는 경향이 있으며 건선성 관절염보다 더 많은 수의 관절을 포함하며 대칭적으로 [3]영향을 미친다.척수관절의 관여는 류마티스 [3]관절염보다 건선성 관절염을 더 암시한다.골관절염은 비대칭 패턴으로 여러 [3]원위부 관절에 영향을 미치는 경향과 같은 건선성 관절염과 특정한 임상적 특징을 공유한다.건선성 관절염과 달리 골관절염은 일반적으로 천골관절에 [3]염증이 생기지 않는다.건선성 관절염은 때때로 한쪽 관절에만 영향을 미치기도 하고, 이것이 일어날 [3]때 통풍이나 가성 관절염으로 혼동되기도 한다.
분류
건선성 [3]관절염에는 크게 다섯 가지 유형이 있습니다.
- 올리고관절:이 유형은 환자의 약 70%에 영향을 미치며 일반적으로 경증입니다.이 유형은 신체의 양쪽에 있는 동일한 관절에 발생하지 않으며 일반적으로 3개 이하의 관절만 포함합니다.
- 다관절:이 유형은 사례의 약 25%를 차지하며, 몸의 양쪽에 있는 5개 이상의 관절에 동시에 영향을 미칩니다.이 유형은 류마티스 관절염과 가장 유사하며 모든 사례의 약 50%에서 장애를 일으킨다.
- 관절염 뮤틸란(M07.1): 5% 미만의 환자에게 영향을 미치며 심각하고 변형적이며 파괴적인 관절염입니다.이 상태는 수개월 또는 수년에 걸쳐 진행되어 심각한 관절 손상을 일으킬 수 있습니다.관절염 뮤틸란은 만성 흡수성 관절염이라고도 불리며 류마티스 관절염에서도 나타난다.
- 척추관절염(M07.2):이 유형은 목이나 척추의 천골 관절이 뻣뻣한 것이 특징이지만 대칭성 관절염과 유사한 방식으로 손발에도 영향을 미칠 수 있습니다.
- 원위측 골간 우위(M07.0):이런 유형의 건선성 관절염은 환자의 약 5%에서 발견되며, 손가락과 발가락 끝과 가장 가까운 관절에 염증이 생기고 뻣뻣해지는 것이 특징이다.손톱의 변화는 종종 나타난다.
치료법
건선성 관절염의 근본적인 과정은 염증이다. 따라서 치료는 염증을 줄이고 조절하는 것을 목표로 한다.가벼운 건선성 관절염의 경우 NSAID만으로 치료할 수 있지만, 돌이킬 수 없는 관절 [citation needed]파괴를 방지하기 위해 질병을 수정하는 항류마티스제나 생물학적 반응 수식제를 조기에 사용하는 경향이 있다.
비스테로이드성 항염증제
일반적으로 건선성 관절염에 처음 처방되는 약물은 이부프로펜과 나프록센과 같은 NSAID이며 디클로페낙, 인도메타신, 에토돌락과 같은 더 강력한 NSAID가 그 뒤를 잇는다.NSAIDs는 위와 장을 자극할 수 있고, 장기간 복용하면 위장 [11][12]출혈을 일으킬 수 있다.셀레콕시브 또는 에토리콕시브와 같은 콕시브(COx-2 억제제)는 기존의 NSAID에 비해 통계적으로 유의한 위장관 궤양 및 출혈 합병증의 상대적 위험 감소와 관련이 있지만, 심근경색(MI)이나 심장마비, [13][14]뇌졸중과 같은 심혈관 사건의 증가율을 동반한다.COX-2 억제제와 다른 비선택적 NSAIDS는 신장에 손상을 포함한 잠재적 부작용을 가지고 있다.
질병 수정 항허혈제
이것들은 악화되지 않고 지속적인 증상 증례에 사용된다.이 종류의 약은 단순히 통증과 염증을 줄이는 것이 아니라 건선성 관절염에서 발생하는 관절 손상의 양을 제한하는데 도움을 준다.대부분의 DMARD는 동작이 느리고 완전히 유효하게 되기까지 몇 주 또는 몇 달이 걸릴 수 있습니다.메트렉세이트나 레플루노마이드와 같은 약물이 일반적으로 처방된다. 건선성 관절염을 치료하는데 사용되는 다른 DMARS는 시클로스포린, 아자티오프린, 술파살라진을 [15]포함한다.최근의 코크란 리뷰에 따르면, 저용량 경구용 메토트렉세이트가 [16]위약보다 약간 더 효과적이었다.면역억제제는 또한 건선 피부 증상을 줄일 수 있지만 간과 신장 문제를 야기하고 심각한 [citation needed]감염의 위험을 증가시킬 수 있다.
생물학적 반응 수식어
재조합 DNA 기술을 사용하여 생물학적 반응 수식제 또는 생물이라고 불리는 새로운 종류의 치료제가 개발되었습니다.생물학적 약물은 실험실에서 배양된 살아있는 세포에서 유래한다.전체 면역 체계에 영향을 미치는 전통적인 DMARD와 달리, 생물은 면역 시스템의 특정 부분을 목표로 합니다.그것들은 주사 또는 정맥주입을 통해 투여된다.
건선관절염에 처방되는 생물은 인플릭스맵, 에타넬셉트, 골리맵, 세르톨리주맵, 아달리맵을 포함한 TNF-α 억제제 및 IL-12/IL-23 억제제 우스테키누맵 [3][17]및 IL-17a 억제제 세쿠마브이다.최근에는 Jak 억제제인 토파시티닙(Xeljanz)이 활성 건선성 [18]관절염에 사용하도록 승인되었다.
생물은 경미하고 심각한 [19]감염의 위험을 증가시킬 수 있다.더 드물게, 그들은 신경계 장애, 혈액 장애 또는 특정 종류의 [citation needed]암과 관련이 있을 수 있다.
포스포디에스테라아제-4억제제
건선성 관절염 관리를 위한 최고의 치료 옵션은 아필라스트이며, 2014년 FDA에 의해 사용이 승인된 소분자 포스포디에스테라아제-4 억제제이다.고리형 아데노신 1인산을 분해하는 효소인 PDE4를 억제함으로써 cAMP 수치가 상승하여 TNF-α, 인터류킨 17, 인터류킨 23을 포함한 각종 염증 인자의 다운 레귤레이션과 항염증 인자 인터류킨 10의 업 레귤레이션이 이루어진다.
알약 형태로 제공되며 입으로 복용합니다.부작용으로는 두통, 요통, 메스꺼움, 설사, 피로, 비인후염 및 상기도 감염, 우울증과 체중 감소 등이 있다.
2014년에 특허를 취득하여 Celgene에 의해 제조되었습니다.현재 시중에 판매되고 있는 범용 제품은 없습니다.
기타 처리
검토 결과 저레벨 레이저 치료의 유익성에 대한 잠정적인 증거가 발견되었으며,[20] RA와 관련된 통증과 경직 완화를 위해 고려할 수 있다는 결론을 내렸다.
레티노이드 에트리네이트는 관절염과 피부 병변 모두에 효과적입니다.심각한 피부 병변에는 메톡시 솔라렌과 장파 자외선(PUVA)을 이용한 광화학요법이 사용된다.의사들은 한쪽 관절이 심하게 손상된 경우 코르티코스테로이드를 사용한 관절주사를 사용할 수 있다.건선성 관절염의 경우 관절 손상이 심한 정형외과 수술을 시행하여 관절 파괴를 교정할 수 있으며, 일반적으로 관절 대체물을 사용할 수 있다.수술은 통증 완화, 관절 손상 교정, 관절의 유용성 및 힘 강화에 효과적입니다.
역학
건선관절염이 처음 발병하는 사람의 70%는 피부에 건선 증세를 보이고, 15%는 피부 건선과 관절염이 동시에 발병하며, 15%는 건선관절염에 [21]이어 피부 건선이 발병한다.
건선성 관절염은 가벼운 것부터 매우 [22]심각한 것까지 모든 수준의 건선성 피부병을 가진 사람들에게서 발병할 수 있다.
건선관절염은 [3]건선의 첫 증상으로부터 약 10년 후에 나타나는 경향이 있다.대부분의 사람들에게, 이것은 30세에서 55세 사이이지만, 이 질병은 어린이들에게도 영향을 미칠 수 있다.피부 건선 증상이 나타나기 전에 건선 관절염 증상이 나타나는 것은 [23]성인보다 어린이에게서 더 흔하다.
건선성 관절염 환자의 80% 이상이 손톱이 박히거나 손톱이 바닥에서 분리되거나, 손톱 자체가 갈라지거나,[23] 또는 극단적으로 손실되는 것이 특징인 건선성 손톱 병변을 겪게 될 것이다.
충치염은 환자의 30~50%에서 관찰되며, 족저근막과 아킬레스건이 가장 흔하지만 슬개골, 장골능, 상완골, 상완골삽입부[24] 주변에 통증이 있을 수 있습니다
남녀 모두 이 질환의 [3]영향을 똑같이 받는다.건선과 마찬가지로 건선 관절염도 아프리카인이나 아시아인보다 백인에게 [3]더 흔하다.
레퍼런스
- ^ Freedberg, Irwin M.; Fitzpatrick, Thomas B. (2003). Fitzpatrick's dermatology in general medicine (6th ed.). New York: McGraw-Hill. pp. 427–436. ISBN 978-0-07-138076-8.
- ^ James, William; Berger, Timothy; Elston, Dirk (2005). Andrews' Diseases of the Skin: Clinical Dermatology (10th ed.). Saunders. p. 194. ISBN 978-0-7216-2921-6.
- ^ a b c d e f g h i j k l m n o p q r s t Ritchlin, CT; Colbert, RA; Gladman, DD (March 2017). "Psoriatic Arthritis". New England Journal of Medicine (Review). 376 (10): 957–70. doi:10.1056/NEJMra1505557. PMID 28273019. S2CID 43867408.
- ^ a b c d e f Amherd-Hoekstra A, Näher H, Lorenz HM, Enk AH (May 2010). "Psoriatic arthritis: a review". Journal of the German Society of Dermatology. 8 (5): 332–9. doi:10.1111/j.1610-0387.2009.07334.x. PMID 20015187. S2CID 25484225.
- ^ "Psoriatic Arthritis". Arthritis Action. Archived from the original on 27 January 2016. Retrieved 12 August 2015.
- ^ Davidson, Stanley, Davidson 의학의 원리 및 실천, Churchill Livingstone/Elsevier, 페이지 1096, 2010.ISBN 9780702030857.2016-11-12에 접속.
- ^ Farragher TM, Lunt M, Plant D, Bunn DK, Barton A, Symmons DP (May 2010). "Benefit of early treatment in inflammatory polyarthritis patients with anti-cyclic citrullinated peptide antibodies versus those without antibodies". Ann. Rheum. Dis. 62 (5): 664–75. doi:10.1002/acr.20207. PMC 2962800. PMID 20461787.
- ^ Liu Y, Helms C, Liao W, et al. (March 2008). Leal SM (ed.). "A genome-wide association study of psoriasis and psoriatic arthritis identifies new disease loci". PLOS Genet. 4 (3): e1000041. doi:10.1371/journal.pgen.1000041. PMC 2274885. PMID 18369459.

- ^ Rahman P, Elder JT (March 2005). "Genetic epidemiology of psoriasis and psoriatic arthritis". Ann. Rheum. Dis. 64 (Suppl 2): ii37–9, discussion ii40–1. doi:10.1136/ard.2004.030775. PMC 1766868. PMID 15708933.
- ^ "Psoriatic Arthritis". The Johns Hopkins University School of Medicine and the Johns Hopkins Arthritis Center. Retrieved 2011-05-04.
{{cite journal}}:Cite 저널 요구 사항journal=(도움말) - ^ Warner TD, Giuliano F, Vojnovic I, Bukasa A, Mitchell JA, Vane JR (1999). "Nonsteroid drug selectivities for cyclo-oxygenase-1 rather than cyclo-oxygenase-2 are associated with human gastrointestinal toxicity: a full in vitro analysis". Proc Natl Acad Sci U S A. 96 (13): 7563–8. Bibcode:1999PNAS...96.7563W. doi:10.1073/pnas.96.13.7563. PMC 22126. PMID 10377455.
- ^ Scholer DW, Ku EC, Boettcher I, Schweizer A (April 1986). "Pharmacology of diclofenac sodium". Am. J. Med. 80 (4B): 34–8. doi:10.1016/0002-9343(86)90077-X. PMID 3085490.
- ^ Antman EM, Bennett JS, Daugherty A, Furberg C, Roberts H, Taubert KA (Mar 2007). "Use of nonsteroidal antiinflammatory drugs: an update for clinicians: a scientific statement from the American Heart Association". Circulation. 115 (12): 1634–42. doi:10.1161/CIRCULATIONAHA.106.181424. PMID 17325246.
- ^ Kearney PM, Baigent C, Godwin J, Halls H, Emberson JR, Patrono C (Jun 2006). "Do selective cyclo-oxygenase-2 inhibitors and traditional non-steroidal anti-inflammatory drugs increase the risk of atherothrombosis? Meta-analysis of randomised trials". BMJ. 332 (7553): 1302–8. doi:10.1136/bmj.332.7553.1302. PMC 1473048. PMID 16740558.
- ^ Jones, Graeme; Crotty, Maria; Brooks, Peter (2000-07-24). "Interventions for treating psoriatic arthritis". Cochrane Database of Systematic Reviews. 2000 (3): CD000212. doi:10.1002/14651858.cd000212. hdl:2328/39181. ISSN 1465-1858. PMC 7043365.
- ^ Wilsdon, Tom D; Whittle, Samuel L; Thynne, Tilenka RJ; Mangoni, Arduino A (2019-01-18). "Methotrexate for psoriatic arthritis". Cochrane Database of Systematic Reviews. 1: CD012722. doi:10.1002/14651858.cd012722.pub2. ISSN 1465-1858. PMC 6353064. PMID 30656673.
- ^ "Secukinumab Has Superior Persistence in Psoriatic Arthritis". AJMC. Retrieved 2021-04-06.
- ^ 류마티스학(옥스포드).2019년 1월 1일 : 58 (1) : e2 . doi : 10 . 1093 / rheumatology / key 333
- ^ Isaacs D (2013). "Infectious risks associated with biologics". Hot Topics in Infection and Immunity in Children IX. Adv. Exp. Med. Biol. Advances in Experimental Medicine and Biology. Vol. 764. pp. 151–8. doi:10.1007/978-1-4614-4726-9_12. ISBN 978-1-4614-4725-2. PMID 23654064.
- ^ Brosseau, L; Robinson, V; Wells, G; Debie, R; Gam, A; Harman, K; Morin, M; Shea, B; Tugwell, P (19 October 2005). "Low level laser therapy (Classes I, II and III) for treating rheumatoid arthritis". The Cochrane Database of Systematic Reviews. 2010 (4): CD002049. doi:10.1002/14651858.CD002049.pub2. PMC 8406947. PMID 16235295.
- ^ "Psoriatic Arthritis". The Johns Hopkins University School of Medicine and the Johns Hopkins Arthritis Center. Retrieved 2011-05-04.
{{cite journal}}:Cite 저널 요구 사항journal=(도움말) - ^ Who's At Risk, Be Joint Smart (전국 건선재단과 관절염재단의 연합체)2016-11-12에 접속.
- ^ a b "Psoriatic Arthritis". WebMD LLC. Retrieved 2011-05-04.
{{cite journal}}:Cite 저널 요구 사항journal=(도움말) - ^ Ritchlin, Christopher T.; Colbert, Robert A.; Gladman, Dafna D. (2017-03-08). "Psoriatic Arthritis". New England Journal of Medicine. 376 (10): 957–970. doi:10.1056/nejmra1505557. PMID 28273019. S2CID 43867408.
외부 링크
- 건선성 관절염(Patient.info)
- 건선 및 건선 관절염 관리를 위한 관리 지침 - 국가 지침 정보 센터
- 미국 국립관절염 및 근골격계 및 피부질환연구소