정관 절제술
Vasectomy| 정관 절제술 | |
|---|---|
 | |
| 배경 | |
| 유형 | 살균 |
| 최초 사용 | 1899년(1785년부터 [1]실험) |
| 고장률(1년차) | |
| 최적의 사용 | 0.10%[2] |
| 일반적인 용도 | 0.15%[2] "Vas-Clip" 약 1% |
| 사용. | |
| 지속시간 효과 | 영구적인 |
| 가역성 | 가능 |
| 사용자 알림 | 정자 확인을 위해 두 개의 연속 음성 정액 검체가 필요합니다. |
| 클리닉 리뷰 | 모든. |
| 장점과 단점 | |
| STI 보호 | 아니요. |
| 혜택들 | 전신마취는 필요 없습니다.여성의 튜브 결찰보다 비용이 저렴하고 침습이 적습니다. |
| 리스크 | 고환의 일시적인 국소 염증, 장기 생식기 통증. |
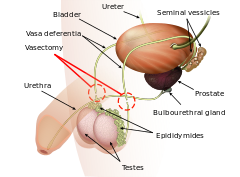
정관절제술은 남성 멸균 또는 영구 피임을 위한 선택적인 수술이다.시술 중에는 수컷 정자를 절단하여 묶거나 봉합함으로써 요도에 정자가 들어가지 않도록 하고 성관계를 통해 암컷의 수정이 방지된다.혈관절제술은 보통 진료실이나 진료소에서 수행되거나 동물에게 수행될 경우 수의원에서 수행됩니다.절차가 복잡하지 않고, 절개 부위가 작고, 필요한 장비 루틴이 있기 때문에 일반적으로 입원이 필요하지 않습니다.
의사가 정관절제 시술을 완료할 수 있는 몇 가지 방법이 있으며, 이 모든 시술은 적어도 각 정관의 한쪽 면(즉, "봉합")을 포함한다.불안감을 줄이고 환자의 편안함을 증가시키기 위해, 바늘을 싫어하는 사람들은 마취의 "필요 없는" 적용을 고려할 수 있다. 반면, '스칼프 없음' 또는 '오픈엔드' 기술은 회복 시간을 단축하고 건강한 [3]회복의 가능성을 증가시킨다.
수술이 간단하기 때문에 정관절제술은 보통 30분도 걸리지 않는다.병원에서 짧게 회복된 후(보통 1시간 이내), 환자는 집으로 보내져 휴식을 취한다.시술이 최소 침습이기 때문에, 많은 정관 절제 환자들은 그들이 일주일 안에 그들의 전형적인 성행동을 재개할 수 있고, 거의 또는 전혀 불편함 없이 그렇게 할 수 있다는 것을 발견한다.
그 절차는 영구적인 피임 방법으로 간주되고 쉽게 번복되지 않기 때문에, 환자들은 보통 상담을 받고 정관 절제술의 장기적인 결과가 그들에게 정서적으로나 신체적으로 어떤 영향을 미칠 수 있는지를 고려하도록 조언받는다.이 절차는 자녀가 없는 젊은 싱글족들에게는 권장되지 않는다. 왜냐하면 그들의 생물학적 부모로서의 기회가 영구적으로, 때로는 완전히 줄어들기 때문이다.
의료 용도
정관 절제술은 남성의 불임 예방을 위해 행해진다.대부분의 경우 수술 후 성공 여부를 확인한 후 불임 상태가 됩니다.정관절제술은 비용이 많이 들고 종종 남성의 정자 수나 정자 운동성을 절제 전 수준으로 회복시키지 못하기 때문에 이 절차는 영구적인 것으로 간주된다.정관절제술을 받은 사람들은 누군가를 성공적으로 임신시킬 가능성이 거의 없지만, 정관절제술은 성병 [citation needed]감염률에 영향을 미치지 않는다.
정관 절제 후, 고환은 음낭에 남아 레이디지 세포가 계속해서 테스토스테론과 혈류로 계속 분비되는 다른 남성 호르몬을 생산합니다.일부 연구는 정관 절제 후 [4][5]성욕이 다소 감소할 수 있다는 것을 발견했다.
정관절제술이 완료되면 정자는 음경을 통해 몸 밖으로 나갈 수 없다.정자는 여전히 고환에서 생성되지만 분해되어 몸에 흡수된다.많은 유체 함량은 부고환의 막에 의해 흡수되고, 많은 고체 함량은 반응하는 대식세포에 의해 분해되어 혈류를 통해 재흡수된다.정자는 고환을 떠나기 전에 약 한 달 동안 고환에서 숙성된다.정관 절제 후, 더 많은 액체를 흡수하고 저장하기 위해 막의 크기가 커져야 합니다; 이 면역 시스템의 트리거링은 더 많은 대식세포가 분해되고 더 많은 고형분을 재흡수하도록 합니다.정관 절제 후 1년 이내에 정관 절제 수술의 60~70%가 항파마 항체를 [6]형성한다.어떤 경우에는, 관상피 양성 증식인 결절성 혈관염도 [7][8]발생할 수 있다.정자의 축적은 혈관 배변과 부고환의 압력을 증가시킨다.정자가 음낭에 들어가면 정자 육아종이 형성되어 인체가 이물질로 취급할 정자를 포함하고 흡수할 수 있다.[9]
유효성
| 빈도수. | 위험. | 원천 |
|---|---|---|
| 1400분의 1 | 원치 않는 임신(정관절제술 실패) | [10] |
| 11명 중 1 | 비교 대상: 알약 사용 시 원치 않는 임신 | [2] |
| 6분의 1 | 비교 대상: 콘돔을 사용한 원치 않는 임신 | [2] |
| 40분의 1 | 수술 후 감염 | [11] |
| 7명 중 1 | 정관 절제 후 7개월에 통증 | [12] |
| 110분의 1 | 삶의 질에 영향을 미치는 7개월간의 고통 | [12] |
정관 절제술은 남성들이 이용할 수 있는 가장 효과적인 영구 피임법이다.[13]거의 모든 면에서 정관 절제술은 튜브 결찰술과 비교될 수 있다.정관절제술은 비용 효율이 높고 침습성이 낮으며 쉽게 되돌릴 수 있는 새로운 기술을 가지고 있으며 수술 후 합병증의 위험도 훨씬 낮습니다.조기 실패율, 즉 정관 절제 후 수개월 내 임신은 일반적으로 시술 후 너무 이른 시기에 보호되지 않은 성관계로 인해 발생하며, 일부 정자는 정관을 계속 통과한다.정관절제술을 하는 대부분의 의사와 의사들은 성공적인 정관절제술을 검증하기 위해 시술 후 정액 샘플을 하나(때로는 두 개) 추천한다; 그러나 많은 사람들은 불편함, 당혹감, 건망증 또는 [14]불임의 확실성을 이유로 검증 테스트를 위해 돌아오지 않는다.2008년 1월 FDA는 환자가 직접 [15]정자 절제 후 확인 검사를 수행할 수 있는 PeniCheck Vasomatism이라고 불리는 가정 검사를 승인했습니다. 그러나 일반적으로 정자 절제 후 정자 분석의 준수도는 낮은 상태로 남아 있습니다.
늦은 부전, 즉 혈관관절개의 자발적 재분석에 따른 임신도 [16]기록되었다.이는 정관의 상피(다른 인체 부위의 상피와 유사)가 손상 및/[17]또는 절단된 경우 새로운 관을 재생 및 생성할 수 있기 때문에 발생합니다.심지어 5센티미터나 되는 정자를 제거하더라도, 정자는 여전히 함께 자라서 다시 부착될 수 있습니다. 이렇게 함으로써 정자는 다시 정자를 통과시키고 정자를 통해 흐르게 하여 사람의 [17]생식력을 회복시킬 수 있습니다.
영국 왕립산부인과학회는 2000년 혈관절제술에서 약 1건의 늦은 기능상실률이 일반적으로 합의된 것으로 나타나며 기능상실률이 200~300건 [18]중 1건인 튜브 결찰보다 더 낫다고 밝혔습니다.조기 및 후기 부전을 모두 포함한 2005년 리뷰에서는 43,642개의 정관절제술(0.4%)에서 총 183건의 재관절제술이 이루어졌으며, 92,184건의 정관절제술(0.07%)[10] 후에 60건의 임신이 이루어졌다고 설명했다.
합병증
단기적으로 가능한 합병증에는 감염, 멍, 음낭으로의 출혈 등이 있으며 이로 인해 혈액을 채취할 수 [19]있는 혈종이라고 한다.2012년 한 연구에서는 2.5%의 혈관 절제 [11]후 감염률이 나타났다.필요한 작은 절개부위의 실밥은 자극이 생기기 쉽지만 거즈나 작은 반창고로 덮으면 이를 최소화할 수 있습니다.주요 장기 합병증은 음낭, 골반 또는 복부 하부에 영향을 줄 수 있는 만성 통증 상태 또는 증후군이며, 총칭하여 정관절제 후 통증 증후군으로 알려져 있다.정관 절제술은 순환 면역 복합체의 증가를 가져오지만, 이러한 증가는 일시적인 것이다.동물과 인간의 연구에 기초한 데이터는 이러한 변화가 아테롬성 동맥경화증의 발생률을 증가시키지 않는다는 것을 보여준다.고환암의 위험은 [20]정관절제술의 영향을 받지 않는다.
2014년 AUA는 정관 절제술이 전립선암의 위험 인자가 아니며 의사가 정관 절제 [21]환자의 수술 전 상담에서 전립선암에 대해 정기적으로 논의할 필요가 없음을 재확인했다.정관절제술이 전립선암과 관련이 있는지에 대한 논쟁이 계속되고 있다.2017년 메타 분석에서는 통계적으로 유의한 [22]위험 증가는 발견되지 않았다.덴마크 남성 210만 명을 대상으로 한 2019년 연구에서는 정관 절제술이 전립선암 발병률을 15% [23]증가시킨 것으로 나타났다.2020년 메타 분석 결과 정관 절제술은 발병률을 9%[24] 증가시켰다.최근의 다른 연구들은 전립선암 발병 위험이 15% 증가한다는 것에 동의하지만, 정관절제술을 받은 사람들은 [25][26]정관절제술을 받지 않은 사람들보다 전립선암으로 사망할 가능성이 더 높지 않다는 것을 발견했다.
혈관 절제 후 통증
정관절제 후 통증 증후군은 정관절제 [27]후 즉시 또는 몇 년 후에 발생할 수 있는 만성적이고 때로는 쇠약하게 만드는 질환이다.미국 비뇨기과 협회의 정관절제 가이드라인 2012([28]2015 개정)에 따르면 정관절제 후 통증에 대한 가장 강력한 연구는 정관절제 직전과 7개월 후에 사람들을 조사했다.정관수술 전 음낭통이 없었다고 응답한 사람 중 7%는 7개월 후 음낭통을 앓았고, 1.6%는 "중간하고 진통제가 필요하다"는 통증이 있었으며, 0.9%는 "매우 심각하고 눈에 띄게 삶의 질에 영향을 준다"는 통증이 있었다.[12]정관수술 후 통증은 지속적인 난초통이나 부고환통(상피디디미티스)일 수도 있고 성관계, 사정, 신체적 노력 [9]등 특정 시간에만 발생하는 통증일 수도 있다.
심리적 영향
약 90%가 정관절제술에 [29]만족하는 것으로 리뷰에 보고된 반면, 7-10%의 사람들은 자신의 [30]결정을 후회한다.관계를 맺고 있는 사람들에게, 후회는 관계를 맺고 있는 두 사람이 그 [31]절차에 동의했을 때 덜 흔했다.
한 연구는 20대가 나중에 정관수술을 받을 확률이 12.5배 더 높다는 것을 보여주면서 정관수술을 받은 젊은 사람들은 그들의 정관수술을 후회하고 되돌리려고 할 가능성이 상당히 높다.젊은 [32]환자들에게는 정관 절제 전 상담이 권장된다.
치매
정관절제술과 드물게 전두엽성 치매의 종류인 원발성 진행성 실어증 사이의 연관성이 [31]보고되었다.그러나 인과관계가 [33]있는지는 의문이다.추정 메커니즘은 뇌와 [34]정자 사이의 교차 반응으로, 신경 표면 항원의 공유 존재를 포함한다.또한 세포골격 타우 단백질은 정자의 [34]맨셋에서 CNS의 외부에만 존재하는 것으로 밝혀졌다.
절차.
정관 절제술의 전통적인 절개 접근법은 국소 마취제로 음낭을 마비시키는 것을 포함합니다(어떤 사람들의 생리학이 혈관 배관에 대한 접근을 더 어렵게 만들 수 있지만, 이 경우 전신 마취가 권장될 수 있습니다). 그 후에 메스는 음낭의 양쪽에 하나씩, 두 개의 작은 절개를 만들기 위해 사용됩니다.외과 의사가 각 혈관 배관을 표면으로 가져와 절제할 수 있도록 합니다.Vasa Repentia는 절단되고(때로는 단면이 완전히 제거될 수 있음), 분리되며, 그 후 적어도 한 쪽은 결속(suring), 소작(electrocauterization) 또는 [35]클램핑으로 씰링됩니다.이 방법에는 치유와 효과를 향상시키고 정관절제 후 통증 증후군이나 부고환과 같은 장기적인 통증을 완화시키는 데 도움이 되는 몇 가지 변형이 있지만, 서로에 대한 데이터를 뒷받침하는 [36]것은 제한적이다.
- 근막 삽입:정관절제 부전의 알려진 원인은 정관절제 부전이다.[37]봉합에 의해 조직 장벽이 혈관 절단단 사이에 배치되는 근막 개재("FI")는 이러한 유형의 실패를 예방하는 데 도움이 될 수 있으며, 고환 끝을 [38]근막의 경계 내에 두고 정관절제술의 전반적인 성공률을 높일 수 있습니다.근막은 다른 모든 신체 근육 조직뿐만 아니라 정관을 둘러싸고 있는 섬유질 보호 피복입니다.이 방법은 관강 내 소작술(재해석을 방지하기 위해 혈관 한쪽 또는 양쪽을 전기적으로 "소각"하여 닫는 것)과 결합하면 정관절제술 시술의 성공률을 높이는 것으로 나타났다.
- 바늘 마취 없음:국소마취를 위한 주사바늘에 대한 두려움은 [39]잘 알려져 있다.2005년, 정관 절제술을 위해 국소 마취 방법이 도입되었는데, 이는 의사가 기존의 바늘 적용과는 달리 특수 분사 도구를 사용하여 고통 없이 적용할 수 있게 해준다.마비제는 사실상 통증이 없는 수술을 할 수 있도록 음낭 조직으로 강제/투입되고 음낭 조직 깊숙이 주입됩니다.리도카인은 1분 [citation needed]이내에 마취를 할 수 있습니다.초기 조사는 정관 절제 환자들 사이에서 [39]매우 높은 만족률을 보여준다.일단 무침 마취의 효과가 시작되면, 정관절제술은 일상적인 방식으로 수행됩니다.그러나 바늘과 주사기가 한 명의 환자에게만 사용되는 기존 국소 마취와 달리, 적용자는 단일 사용이 아니며 적절하게 세척할 수 없으므로 감염 관리에 대한 우려가 있습니다.
- 칼이 없는 정관 절제술: "열쇠 구멍" 정관 [35]절제술로도 알려져 있는, 날카로운 지혈이 음낭에 구멍을 내기 위해 사용되는 정관 절제술입니다.이 방법은 작은 "절개"나 천자상 때문에 일반적으로 출혈과 혈종이 제한되기 때문에 널리 사용되고 있다.또한 작은 상처는 메스로 절개할 때보다 감염 확률이 낮아 회복 시간이 더 빠릅니다.칼집이 없는 방법으로 생긴 수술 상처는 일반적으로 꿰맬 필요가 없습니다.NSV는 가장 일반적으로 수행되는 최소 침습적 정관 절제술의 한 종류이며, 두 가지 모두 정관 [40]배관의 접근을 이끄는 정관 절제술을 묘사한다.
- 개방형 정관 절제술:이 절차에서는 정자의 정자가 음낭으로 계속 흐를 수 있도록 혈관 배관의 고환 끝이 봉인되지 않습니다.이 방법은 고환의 [9]배압 증가로 인한 고환 통증을 피할 수 있다.연구에 따르면 이 방법은 정관절제 후 통증 [41][42]증후군과 같은 장기적인 합병증을 줄일 수 있다.
- 혈관 세척:수술 시 정자를 죽이는 무균수 또는 에플라빈을 혈관 원위부에 주입하면 거의 즉시 무균 상태가 됩니다.그러나 euflavine의 사용은 그 자체로 물 세척에 비해 무조류 혈증에 걸리는 시간(또는 사정 횟수)을 줄이는 경향이 있다.정관절제술 시술의 이 추가 단계(그리고 이와 유사하게 근막 삽입)는 긍정적인 결과를 보여주었지만, 그다지 눈에 띄게 사용되지 않으며, 소수의 외과의사들이 정관절제술 [36]시술의 일부로 그것을 제공한다.
기타 기술
다음 정관 절제 방법은 나중에 되돌릴 가능성이 더 높았지만 알려진 높은 기능 상실률(즉, 재관절제)로 인해 덜 사용되었다고 한다.이전의 클립 디바이스인 VasClip은 허용할 수 없을 정도로 높은 [43][44][45][unreliable medical source?]고장률로 인해 더 이상 시판되지 않습니다.
VasClip 메서드는 가역적이라고 생각되지만 비용이 높아 성공률이 낮아졌습니다.또, 이 방법에서는 정관을 절단하거나 묶지 않기 때문에, 엄밀히 말하면 정관절제술 이외의 것으로 분류할 수 있다.Vas-Clip 장치를 제거하면 되기 때문에 Vas-Clip 반전(및 그 성공)은 더 높을 것으로 추측되었다.이 방법은 제한된 사용을 달성했으며 사용 [45]가능한 반전 데이터는 거의 없습니다.
혈관 폐색 기술
- 주입 플러그:주입된 플러그에는 두 가지 유형이 있으며 혈관 배관을 차단하는 데 사용할 수 있습니다.의료용 폴리우레탄(MPU) 또는 의료용 실리콘 고무(MSR)는 액상 폴리머로 시작하여 액체가 고화될 때까지(보통 몇 [46]분 안에) 고정됩니다.
- Vas 내 장치:혈관 배변은 혈관 내 장치(IVD)에 의해 차단될 수도 있습니다.하복부에 작은 칼집을 내고 그 후 부드러운 실리콘 또는 우레탄 플러그를 각 혈관관에 삽입하여 정자를 차단(폐색)한다.이 방법을 사용하면 혈관을 그대로 유지할 수 있습니다.체외수정은 기존의 정관절제술과 유사하게 국소마취를 한 외래 환경에서 이루어집니다.IVD 환원은 동일한 조건에서 수행될 수 있기 때문에 전신 마취와 더 긴 수술 [47]시간이 필요할 수 있는 혈관 절제술보다 비용이 훨씬 적게 든다.
두 가지 혈관 폐색 기법 모두 동일한 기본 환자 설정이 필요합니다. 국소 마취, 혈관 접근을 위한 음낭 천공, 플러그 또는 주입 플러그 폐색입니다.앞서 언급한 혈관 폐색 기술의 성공 여부는 명확하지 않으며 데이터도 여전히 제한적입니다.그러나 연구에 따르면 불임 상태에 도달하는 시간은 이 기사의 첫머리에서 언급된 보다 더 중요한 기술보다 더 긴 것으로 나타났다.체외수정을 받는 환자의 만족도는 수술경험 자체에 [48]대한 만족도가 높다.
회복
성관계는 보통 약 일주일 후에 재개될 수 있다; 하지만, 정자 수가 0 이상이면 임신은 여전히 가능하다.또 다른 피임 방법은 정자수치가 정관절제술 2개월 후 또는 10-20회의 사정 [49]후에 수행될 때까지 의존해야 한다.
정관절제술 후, 무혈증이 확인될 때까지 피임 예방조치를 계속해야 한다.일반적으로 무정맥을 확인하기 위해서는 3개월과 4개월에 두 번의 정액 분석이 필요하다.영국안드로학회는 16주 후 무정맥을 확인하는 정액 분석 한 번으로 [50]충분하다고 권고했다.
정자절제 후 고환은 정자세포를 계속 생산할 것이다.정관 절제 전과 마찬가지로 사용하지 않은 정자는 신체에 [51]재흡수된다.
정관 절제 후 임신
정관절제 후 인공수정을 통한 번식을 가능하게 하기 위해 일부에서는 정자의 동결보존을 선택하기도 한다.셰필드 대학의 남성학 수석 강사인 앨런 페이시 박사는 정자를 저장할 수 있었다는 것을 알았으면 좋겠다고 말했지만 효과가 없었다고 말한다.페이시는 "문제는 당신이 남자에게 현재의 파트너와 함께 있을 필요가 없는 미래를 예측하라고 요구하는 것입니다.그리고 그녀가 [52]당신 옆에 앉아 있을 때는 그것이 매우 어려울 수 있습니다."라고 말한다.
저온 보존 비용(스팜 뱅킹) 또한 일반적으로 $12,000에서 $25,[53]000까지 소요되는 체외 수정(IVF) 비용에 비해 대체 혈관 절제 시술보다 훨씬 적을 수 있습니다.
정자는 고환이나 부고환에서 흡인할 수 있으며, 인공수정에 성공하기 위한 충분한 양은 없지만 세포내 정자주사로 난자를 수정시킬 수 있는 충분한 양이 있다.이것은 항파마 항체의 문제를 피하고 더 빠른 임신을 초래할 수 있다.IVF는 일부 의료 시스템에서 반전보다 주기당 비용이 덜 들 수 있지만, 단일 IVF 주기는 수태에 충분하지 않은 경우가 많다.단점은 여성에 대한 시술의 필요성과 산모와 [54]아이 모두에게 체외수정의 표준적인 잠재적 부작용이다.
정관절제술 반전
비록 혈관 절제술을 고려하는 사람들은 그것들을 되돌릴 수 있다고 생각해서는 안 되고,[55][56] 대부분의 사람들과 그들의 파트너들은 수술에 만족하지만, 생활 환경과 전망은 바뀔 수 있고, 혈관 절제술을 이용하여[57][58] 혈관 절제술을 되돌리는 외과적 절차가 있다.혈관절제술은 다양한 비율의 사례에서 임신을 달성하는 데 효과적이며, 미국의 총 주머니에서 나오는 비용은 종종 10,000달러 [59]이상이다.정관절제술 역전수술 후 임신 성공률은 10년 이내에 시행하면 약 55%이고, [60]10년 후에 시행하면 약 25%로 떨어진다.반전 후, 정자 수와 운동성은 대개 정자 절제 전 수준보다 훨씬 낮다.정관 절제술을 받은 사람들이 더 많은 비정상적인 정자를 생산할 수 있다는 증거가 있는데, 이것은 기계적으로 성공했다고 해서 [61][62]항상 생식력이 회복되는 것은 아니라는 것을 설명해 줄 것이다.정관절제술을 받은 사람들의 정자 세포에서 이배수 및 이배수 비율이 높을수록 선천성 [61]기형률이 높아질 수 있다.
사람들이 정관절제술을 원하는 이유로는 관계가 깨지거나 이혼한 후 새로운 파트너가 있는 가족을 원하는 것, 원래 파트너가 죽고 그 후에 다시 아이를 낳고 싶어 하는 것, 예기치 않은 아이의 죽음, 또는 종종 상황에 의해 촉발된 오랜 커플이 마음을 바꾸기를 원하는 것 등이 있다.재정 개선이나 취학 연령에 가까워지거나 [52]집을 떠나는 기존 자녀와 같은 문제들환자들은 종종 관계파괴나 사망의 가능성이나 그것이 정관절제술 당시 그들의 상황에 어떤 영향을 미칠지 전혀 예상하지 못했다고 말한다.정관절제 후 통증 [63]증후군을 완화하기 위해 소수의 정관절제술 역전도 시행된다.
유병률
국제적으로는 정관 절제율이 크게 다르다.[64]여성 살균은 전 세계적으로 가장 널리 사용되는 방법으로 2억2천3백만 명의 여성이 그것에 의존하고 있지만, 오직 2천8백만 명의 여성만이 파트너의 [65]정관 절제술에 의존하고 있습니다.세계에서 가장 저개발된 69개 국가에서 남성의 평균 0.1% 미만이 혈관절제술을 사용한다.54개 아프리카 국가 중 측정 가능한 정관 절제술 사용은 10개국에 불과하며 스와질란드, 보츠와나, 남아프리카공화국만이 [64]0.1%의 발병률을 초과한다.
| 나라 | 정관 절제술[64] 사용 | 메모들 |
|---|---|---|
| 캐나다 | 22% | "모든 여성의 정관절제술에 의존" |
| 영국 | 17% - 21% | 지정된 범위만 |
| 뉴질랜드 | 17% - 21% | 지정된 범위만 |
| 대한민국. | 17% - 21% | 지정된 범위만 |
| 호주. | ~10% | |
| 벨기에 | ~10% | |
| 덴마크 | ~10% | |
| 스페인 | ~10% | |
| 스위스 | ~10% | |
| 네팔 | 7.8% | |
| 브라질 | 5.1% | |
| 콜롬비아 | 3.4% | |
| 스와질란드 | 0.3% | |
| 보츠와나 | 0.4% | |
| 남아프리카 공화국 | 0.7% |
북미와 유럽에서 정관 절제술 사용은 10% 정도이며, 일부 국가는 20%에 [64]달합니다.높은 효능에도 불구하고 미국에서는 정관 절제술이 대체 여성 튜브 [66]결찰률의 절반 이하로 사용되고 있다.연구에 따르면 미국에서 정관 절제술은 여성 [66]불임률이 가장 높은 집단인 흑인과 라틴계 인구 중 가장 낮은 것으로 나타났다.
반면에 뉴질랜드는 튜브 결찰보다 정관 절제술의 수치가 더 높다.모든 남성의 18%와 결혼한 남성의 25%가 정관수술을 받은 적이 있다.가장 높은 수준의 정관절제술을 받은 연령 코호트는 40-49세였으며, 남성 57%가 정관절제술을 [67]받았다.캐나다, 영국, 부탄, 네덜란드는 모두 비슷한 수준의 [68]흡수를 가지고 있다.
역사
최초로 기록된 정관절제술은 [69]1823년에 개에게 시행되었다.그 후 얼마 지나지 않아 런던의 R. Harrison은 살균 목적이 아니라 전립선 [70][additional citation(s) needed]위축을 일으키기 위해 최초의 인간 정관 절제술을 시행했다.하지만 곧, 그것은 우생학에 도움이 될 것으로 믿어졌다.미국에서 정관 절제술에 대한 첫 번째 사례는 1897년 시카고의 외과의사인 A. J. Ochsner가 "상습 범죄자들의 외과적 치료"라는 제목의 논문에서 보고되었다.그는 [71][additional citation(s) needed]정관 절제술이 발생한다고 널리 믿어지는 인종 퇴화의 물결을 막는 간단하고 효과적인 수단이라고 믿었다.1902년, 해리 C.인디애나 리폼러토리 외과의사인 샤프는 42명의 수감자들에게서 범죄 행위를 줄이고 미래의 [72]범죄자들이 태어나는 것을 막기 위해 불임수술을 했다고 보고했다.
모든 정관절제술이 살균을 목적으로 이루어진 것은 아니다.오스트리아의 의사인 Eugen Steinach (1861–1944)는 나이든 사람들의 일방적인 정관 절제술이 일반적인 활력과 성적인 능력을 회복시키고, 커진 보철물을 수축시키고, 혈관 절제된 [73]고환의 호르몬 분비를 증가시킴으로써 다양한 질병을 치료할 수 있다고 믿었다.1920년대에 매우 유명해진 이 수술은 지그문트 프로이트와 W.B.[74] 예이츠를 포함한 많은 부유한 사람들에 의해 시행되었다.이러한 수술들은 엄격한 통제 실험이 부족했기 때문에, 어떠한 회춘 효과도 플라시보 효과에 기인했을 가능성이 높았고, 합성 주사 호르몬이 나중에 개발되면서,[73][75] 이 수술은 유행하지 않게 되었다.
정관절제술은 제2차 세계대전 [76]동안 합의된 산아제한 방법으로 간주되기 시작했다.최초의 전국적인 규모의 정관 절제 프로그램은 1954년 [77]인도에서 시작되었다.
개에게 시술은 거의 수행되지 않으며, 거세는 여전히 개에게 선호되는 생식 조절 옵션이다.그것은 정기적으로 [78]황소에게 행해진다.
사회와 문화
가용성과 적법성
정관 절제 비용은 피임 또는 인구 조절의 방법으로 다른 국가에서 지급되고 있으며, 일부는 이를 국민 건강 보험의 일부로 제공한다.이 절차는 2001년까지 프랑스에서 일반적으로 불법으로 간주되었는데, 나폴레옹 법전의 "자해" 금지 조항 때문이었다.2001년 피임법과 영아 살인에 관한 법이 제정되기 전까지 구체적으로 정관 절제술을 언급한 프랑스 법은 없었다.[79]
미국 의료보험법(2010년 법제화)은 혈관절제술에 [80]적용되지 않지만, 8개 주(州)는 비용을 충당하기 위해 주(州)-건강보험 계획을 요구하고 있다.여기에는 다음이 포함됩니다.일리노이, 메릴랜드, 뉴저지, 뉴멕시코, 뉴욕, 오리건, 버몬트 및 워싱턴.[81]
2014년 이란 의회는 [82]이 절차를 금지하는 법안에 찬성표를 던졌다.
관광업
의료관광은 비용을 아끼고 요양과 휴가를 겸한 시술이 저렴한 저개발 지역으로 이동하지만 비용이 저렴해 정관절제술에 많이 활용되지 않는다.많은 병원들은 정관 절제술을 이용할 수 있는 것으로 보고 있다.의료관광은 일부 정부에 의해 의료의 질과 수술 후 관리 [83]문제에 대해 면밀히 조사되어 왔다.
앤드류 린의 총격 사건
1990년 아일랜드 가족계획협회 회장과 아일랜드 최초의 정관수술 전문가 [84]앤드루 린이 전 의뢰인의 총에 맞았지만 살아남았다.이 사건은 폴 [85]웹스터의 단편 영화 '정관 절제술 의사'의 주제이다.
「 」를 참조해 주세요.
레퍼런스
- ^ Popenoe P (1934). "The progress of eugenic sterilization". Journal of Heredity. 25 (1): 19.
- ^ a b c d Trussell, 제임스(2011년)."효능Contraceptive".해처, 로버트 A.,Trussell, 제임스, 넬슨, 아니타 L.;케이츠, 윌러드 주니어, Kowal, 데보라, Policar, 마이클 S.(eds.).피임 약 기술(20일 교육 개정.).뉴욕:Ardent 매체이다.를 대신하여 서명함. 779–863.아이 에스비엔 978-1-59708-004-0.ISSN 0091-9721.온라인 컴퓨터 도서관 센터 781956734.표 26–1 = 표 3–2 비율의 여성들을 경험하고 의도하지 않은 임신 중의 첫 해의 전형적인 사용과 첫 해의 완벽한 사용의 피임, 그리고 비율은 계속적인 사용을 금년이 처음이다. 미국
- ^ "What Happens When I Get a Vasectomy?". WebMD. Retrieved 7 October 2021.
- ^ Nielsen CM, Genster HG (1980). "Male sterilization with vasectomy. The effect of the operation on sex life". Ugeskrift for Lægerer. 142 (10): 641–643. PMID 7368333.
- ^ Dias, P. L. R. (1983). "The long-term effects of vasectomy on sexual behaviour". Acta Psychiatrica Scandinavica. 67 (5): 333–338. doi:10.1111/j.1600-0447.1983.tb00350.x. PMID 6869041. S2CID 28701922.
- ^ Hattikudur, S.; Shanta, S. RAO; Shahani, S.K.; Shastri, P.R.; Thakker, P.V.; Bordekar, A.D. (2009). "Immunological and Clinical Consequences of Vasectomy*". Andrologia. 14 (1): 15–22. doi:10.1111/j.1439-0272.1982.tb03089.x. PMID 7039414. S2CID 10468133.
- ^ Deshpande RB, Deshpande J, Mali BN, Kinare SG (1985). "Vasitis nodosa (a report of 7 cases)". J Postgrad Med. 31 (2): 105–8. PMID 4057111.
- ^ Hirschowitz, L; Rode, J; Guillebaud, J; Bounds, W; Moss, E (1988). "Vasitis nodosa and associated clinical findings". Journal of Clinical Pathology. 41 (4): 419–423. doi:10.1136/jcp.41.4.419. PMC 1141468. PMID 3366928.
- ^ a b c Christiansen C, Sandlow J (2003). "Testicular Pain Following Vasectomy: A Review of Post vasectomy Pain Syndrome". Journal of Andrology. 24 (3): 293–8. doi:10.1002/j.1939-4640.2003.tb02675.x. PMID 12721203.
- ^ a b Griffin, T; Tooher, R; Nowakowski, K; Lloyd, M; Maddern, G (2005). "How Little is Enough? The Evidence for Post-Vasectomy Testing". The Journal of Urology. 174 (1): 29–36. doi:10.1097/01.ju.0000161595.82642.fc. PMID 15947571.
- ^ a b Nevill et al (2013) 정관 절제 후 수술 부위 감염 감시.감염 예방 저널.2013년 1월Vol 14 (1) [1]
- ^ a b c Leslie TA; Illing RO; Cranston DW; et al. (2007). "The incidence of chronic scrotal pain after vasectomy: a prospective audit". BJU Int. 100 (6): 1330–3. doi:10.1111/j.1464-410X.2007.07128.x. PMID 17850378. S2CID 23328539.
- ^ "Is it possible to have my entire vas deferens removed? - Vasectomy Questions & Answers Vasectomy.com". www.vasectomy.com.
- ^ Christensen, R. E.; Maples, D. C. (2005). "Postvasectomy Semen Analysis: Are Men Following Up?". The Journal of the American Board of Family Medicine. 18 (1): 44–47. doi:10.3122/jabfm.18.1.44. PMID 15709063.
- ^ Klotz, Kenneth L.; Coppola, Michael A.; Labrecque, Michel; Brugh Vm, Victor M.; Ramsey, Kim; Kim, Kyung-ah; Conaway, Mark R.; Howards, Stuart S.; Flickinger, Charles J.; Herr, John C. (2008). "Clinical and Consumer Trial Performance of a Sensitive Immunodiagnostic Home Test That Qualitatively Detects Low Concentrations of Sperm Following Vasectomy". The Journal of Urology. 180 (6): 2569–2576. doi:10.1016/j.juro.2008.08.045. PMC 2657845. PMID 18930494.
- ^ Philp, T; Guillebaud, J; Budd, D (1984). "Late failure of vasectomy after two documented analyses showing azoospermic semen". BMJ. 289 (6437): 77–79. doi:10.1136/bmj.289.6437.77. PMC 1441962. PMID 6428685.
- ^ a b Rolnick, H. C. (1924). "Regeneration of the Vas Deferens". Archives of Surgery. 9: 188. doi:10.1001/archsurg.1924.01120070191008.
- ^ Royal College of Obstetricians and Gynaecologists. "Sterilisation for women and men: what you need to know". Archived from the original on 4 January 2011. Retrieved 31 January 2011.
- ^ Yang, Fang; Li, Junjun; Dong, Liang; Tan, Kun; Huang, Xiaopeng; Zhang, Peihai; Liu, Xiaozhang; Chang, Degui; Yu, Xujun (2021). "Review of Vasectomy Complications and Safety Concerns". The World Journal of Men's Health. 39 (3): 406–418. doi:10.5534/wjmh.200073. ISSN 2287-4208. PMC 8255399. PMID 32777870.
- ^ Schwingl, Pamela J; Guess, Harry A (2000). "Safety and effectiveness of vasectomy". Fertility and Sterility. 73 (5): 923–936. CiteSeerX 10.1.1.494.1247. doi:10.1016/S0015-0282(00)00482-9. PMID 10785217.
- ^ "AUA Responds to Study Linking Vasectomy with Prostate Cancer". American Urological Association. Archived from the original on 31 March 2016. Retrieved 19 March 2016.
- ^ Bhindi, Bimal; Wallis, Christopher J. D.; Nayan, Madhur; Farrell, Ann M.; Trost, Landon W.; Hamilton, Robert J.; Kulkarni, Girish S.; Finelli, Antonio; Fleshner, Neil E.; Boorjian, Stephen A.; Karnes, R. Jeffrey (17 July 2017). "The Association Between Vasectomy and Prostate Cancer: A Systematic Review and Meta-analysis". JAMA Internal Medicine. 177 (9): 1273–1286. doi:10.1001/jamainternmed.2017.2791. PMC 5710573. PMID 28715534.
- ^ Husby, Anders; Wohlfahrt, Jan; Melbye, Mads (1 January 2020). "Vasectomy and Prostate Cancer Risk: A 38-Year Nationwide Cohort Study". Journal of the National Cancer Institute. 112 (1): 71–77. doi:10.1093/jnci/djz099. ISSN 1460-2105. PMID 31119294.
- ^ Cheng, Sheng; Yang, Bo; Xu, Liwei; Zheng, Qiming; Ding, Guoqing; Li, Gonghui (9 August 2020). "Vasectomy and prostate cancer risk: a meta-analysis of prospective studies". Carcinogenesis. 42 (1): 31–37. doi:10.1093/carcin/bgaa086. ISSN 1460-2180. PMID 32772072.
- ^ Seikkula, Heikki; Kaipia, Antti; Hirvonen, Elli; Rantanen, Matti; Pitkäniemi, Janne; Malila, Nea; Boström, Peter J. (February 2020). "Vasectomy and the risk of prostate cancer in a Finnish nationwide population-based cohort". Cancer Epidemiology. 64: 101631. doi:10.1016/j.canep.2019.101631. ISSN 1877-783X. PMID 31760357. S2CID 208276171.
- ^ Xu, Yawei; Li, Lei; Yang, Wuping; Zhang, Kenan; Ma, Kaifang; Xie, Haibiao; Zhou, Jingcheng; Cai, Lin; Gong, Yanqing; Zhang, Zheng; Gong, Kan (29 April 2021). "Association between vasectomy and risk of prostate cancer: a meta-analysis". Prostate Cancer and Prostatic Diseases. 24 (4): 962–975. doi:10.1038/s41391-021-00368-7. ISSN 1476-5608. PMID 33927357. S2CID 233458537.
- ^ Nangia, Ajay K.; Myles, Jonathan L.; Thomas Aj, Anthony J. (2000). "Vasectomy Reversal for the Post-Vasectomy Pain Syndrome: : A Clinical and Histological Evaluation". The Journal of Urology. 164 (6): 1939–1942. doi:10.1016/S0022-5347(05)66923-6. PMID 11061886.
- ^ "Vasectomy Guideline - American Urological Association". www.auanet.org.
- ^ THONNEAU, P.; D'ISLE, BÉATRICE (1990). "Does vasectomy have long-term effects on somatic and psychological health status?". International Journal of Andrology. 13 (6): 419–432. doi:10.1111/j.1365-2605.1990.tb01050.x. PMID 2096110.
- ^ Labrecque, Michel; Paunescu, Cristina; Plesu, Ioana; Stacey, Dawn; Légaré, France (2010). "Evaluation of the effect of a patient decision aid about vasectomy on the decision-making process: a randomized trial". Contraception. 82 (6): 556–562. doi:10.1016/j.contraception.2010.05.003. PMID 21074020.
- ^ a b Köhler TS, Fazili AA, Brannigan RE (August 2009). "Putative health risks associated with vasectomy". Urol. Clin. North Am. 36 (3): 337–45. doi:10.1016/j.ucl.2009.05.004. PMID 19643236.
- ^ POTTS, J.M.; PASQUALOTTO, F.F.; NELSON, D.; THOMAS, A.J.; AGARWAL, A. (June 1999). "Patient Characteristics Associated with Vasectomy Reversal" (PDF). The Journal of Urology. 161 (6): 1835–1839. doi:10.1016/S0022-5347(05)68819-2. PMID 10332448.
- ^ Köhler, TS.; Choy, JT.; Fazili, AA.; Koenig, JF.; Brannigan, RE. (November 2012). "A critical analysis of the reported association between vasectomy and frontotemporal dementia". Asian J Androl. 14 (6): 903–4. doi:10.1038/aja.2012.94. PMC 3720109. PMID 23064682.
- ^ a b Rogalski E, Weintraub S, Mesulam MM (2013). "Are there susceptibility factors for primary progressive aphasia?". Brain Lang. 127 (2): 135–8. doi:10.1016/j.bandl.2013.02.004. PMC 3740011. PMID 23489582.
- ^ a b Cook, LA; Pun, A; Gallo, MF; Lopez, LM; Van Vliet, HA (30 March 2014). "Scalpel versus no-scalpel incision for vasectomy". The Cochrane Database of Systematic Reviews (3): CD004112. doi:10.1002/14651858.CD004112.pub4. PMC 6464377. PMID 24683021.
- ^ a b Cook, Lynley A.; Van Vliet, Huib AAM; Lopez, Laureen M; Pun, Asha; Gallo, Maria F (2014). Cook, Lynley A. (ed.). "Vasectomy occlusion techniques for male sterilization". Cochrane Database of Systematic Reviews (2): CD003991. doi:10.1002/14651858.CD003991.pub4. PMC 7173716. PMID 24683020.
- ^ webmaster@vasectomy-information.com (14 September 2007). "Recanalization of the vas deferens". Vasectomy-information.com. Archived from the original on 4 January 2012. Retrieved 28 December 2011.
- ^ Sokal, David; Irsula, Belinda; Hays, Melissa; Chen-Mok, Mario; Barone, Mark A; Investigator Study, Group (2004). "Vasectomy by ligation and excision, with or without fascial interposition: a randomized controlled trial ISRCTN77781689". BMC Medicine. 2 (1): 6. doi:10.1186/1741-7015-2-6. PMC 406425. PMID 15056388.

- ^ a b Weiss, RS; Li, PS (2005). "No-needle jet anesthetic technique for no-scalpel vasectomy". The Journal of Urology. 173 (5): 1677–80. doi:10.1097/01.ju.0000154698.03817.d4. PMID 15821547. S2CID 13097425.
- ^ Panel Members: Ira D. Sharlip, M.D., Panel Co-Chair Clinical Professor Department of Urology University of California, San Francisco, CA San Francisco, CA Arnold M. Belker, M.D., Panel Co-Chair Emeritus Clinical Professor Department of Urology University of Louisville School of Medicine Louisville, Kentucky Stanton Honig, M.D. Professor of Surgery/Urology University of Connecticut Farmington CT The Urology Center New Haven, CT Michel Labrecque, M.D., Ph.D. Professor Department of Family and Emergency Medicine Université Laval Quebec City, Canada Joel L. Marmar, M.D. Professor of Urology Cooper Medical School of Rowan University Camden, NJ Lawrence S. Ross, M.D. Clarence C. Saelhof Professor Emeritus Department of Urology University of Illinois at Chicago Chicago, IL Jay I. Sandlow, M.D. Professor of Urology Medical College of Wisconsin Milwaukee, WI David C. Sokal, MD Senior Scientist Clinical Sciences Department FHI 360 Durham, NC (January 2015). "American Urology Association Vasectomy guideline 2012 (amended 2015)" (PDF). American Urology Association. American Urological Association Education and Research. Archived from the original (PDF) on 29 January 2017. Retrieved 1 February 2017.
{{cite web}}: CS1 maint: 여러 이름: 작성자 목록(링크) - ^ Moss, WM (December 1992). "A comparison of open-end versus closed-end vasectomies: a report on 6220 cases". Contraception. 46 (6): 521–5. doi:10.1016/0010-7824(92)90116-B. PMID 1493712.
- ^ Shapiro, EI; Silber, SJ (November 1979). "Open-ended vasectomy, sperm granuloma, and postvasectomy orchialgia". Fertility and Sterility. 32 (5): 546–50. doi:10.1016/S0015-0282(16)44357-8. PMID 499585.
- ^ Levine, LA; Abern, MR; Lux, MM (2006). "Persistent motile sperm after ligation band vasectomy". The Journal of Urology. 176 (5): 2146–8. doi:10.1016/j.juro.2006.07.028. PMID 17070280.
- ^ "Male Contraception Update for the public - August 2008, 3(8)". Imccoalition.org. Archived from the original on 27 March 2012. Retrieved 28 December 2011.
- ^ a b www.vasweb.com https://web.archive.org/web/20111019201121/http://www.vasweb.com/vasclip.htm. Archived from the original on 19 October 2011.
{{cite web}}:누락 또는 비어 있음title=(도움말) - ^ "Injected plugs". MaleContraceptives.org. 27 July 2011. Retrieved 28 December 2011.
- ^ "Intra Vas Device (IVD)". MaleContraceptives.org. Retrieved 28 December 2011.
- ^ Cook, LA; Van Vliet, HA; Lopez, LM; Pun, A; Gallo, MF (30 March 2014). "Vasectomy occlusion techniques for male sterilization". The Cochrane Database of Systematic Reviews (3): CD003991. doi:10.1002/14651858.CD003991.pub4. PMC 7173716. PMID 24683020.
- ^ Healthwise Staff (13 May 2010). "Vasectomy Procedure, Effects, Risks, Effectiveness, and More". webmd.com. Retrieved 29 March 2012.
- ^ "Post Vasectomy Semen Analysis". Cambridge IVF. Cambridge IVF. Archived from the original on 26 February 2021. Retrieved 23 October 2015.
- ^ "Vasectomy". University of Miami Health System, Miller School of Medicine. University of Miami Health System, Miller School of Medicine. Retrieved 28 December 2019.
- ^ a b 머피, 클레어BBC 뉴스, 2009년 3월 18일 "이혼은 정관절제술 역전을 부채질한다"2012년 9월 19일 취득.
- ^ Klein, Amy (20 June 2019). "I.V.F. is Expensive. Here's How to Bring Down the Cost". The New York Times. Retrieved 8 July 2021.
- ^ Shridharani, Anand; Sandlow, Jay I (2010). "Vasectomy reversal versus IVF with sperm retrieval: which is better?". Current Opinion in Urology. 20 (6): 503–509. doi:10.1097/MOU.0b013e32833f1b35. PMID 20852426. S2CID 42105503.
- ^ Landry E, Ward V (1997). "Perspectives from Couples on the Vasectomy Decision: A Six-Country Study" (PDF). Reproductive Health Matters. (special issue): 58–67.
- ^ Jamieson, D (2002). "A comparison of women's regret after vasectomy versus tubal sterilization". Obstetrics & Gynecology. 99 (6): 1073–1079. doi:10.1016/S0029-7844(02)01981-6. PMID 12052602. S2CID 6586905.
- ^ "About Vasectomy Reversal". Professor Earl Owen's homepage. Archived from the original on 6 December 2007. Retrieved 29 November 2007.
- ^ Owen ER (1977). "Microsurgical vasovasostomy: a reliable vasectomy reversal". Urology. 167 (2 Pt 2): 1205. doi:10.1016/S0022-5347(02)80388-3. PMID 11905902.
- ^ 정관절제술 반전 http://www.epigee.org/guide/vasectomy_reversal.html
- ^ Laurance에서 인용된 Jeremy(2009)는 "정맥 절제술 반전:2009년 3월 30일자 인디펜던트지 "First Cut Is not Final" (최종 컷은 아닙니다) https://www.independent.co.uk/life-style/health-and-families/health-news/vasectomy-reversal-first-cut-isnt-final-1657039.html
- ^ a b Sukcharoen, Nares; Ngeamvijawat, J; Sithipravej, T; Promviengchai, S (2003). "High sex chromosome aneuploidy and diploidy rate of epididymal spermatozoa in obstructive azoospermic men". Journal of Assisted Reproduction and Genetics. 20 (5): 196–203. doi:10.1023/A:1023674110940. PMC 3455301. PMID 12812463.
- ^ Abdelmassih, V.; Balmaceda, JP; Tesarik, J; Abdelmassih, R; Nagy, ZP (2002). "Relationship between time period after vasectomy and the reproductive capacity of sperm obtained by epididymal aspiration". Human Reproduction. 17 (3): 736–740. doi:10.1093/humrep/17.3.736. PMID 11870128.
- ^ Horovitz, D. (February 2012). "Vasectomy reversal provides long-term pain relief for men with the post-vasectomy pain syndrome". Journal of Urology. 187 (2): 613–7. doi:10.1016/j.juro.2011.10.023. PMID 22177173.
- ^ a b c d Jacobstein, Roy (December 2015). "The kindest cut: global need to increase vasectomy availability". The Lancet. Global Health. 3 (12): e733–734. doi:10.1016/S2214-109X(15)00168-0. ISSN 2214-109X. PMID 26545447.
- ^ "Contraceptive Use 2011". UN Department of Economic and Social Affairs, Population Division, 2012.
- ^ a b Shih G, Turok DK, Parker WJ (April 2011). "Vasectomy: the other (better) form of sterilization". Contraception. 83 (4): 310–5. doi:10.1016/j.contraception.2010.08.019. PMID 21397087.[영구 데드링크]
- ^ Sneyd, Mary Jane; Cox, Brian; Paul, Charlotte; Skegg, David C.G. (2001). "High prevalence of vasectomy in New Zealand". Contraception. 64 (3): 155–159. doi:10.1016/S0010-7824(01)00242-6. PMID 11704094.
- ^ Pile, John M.; Barone, Mark A. (2009). "Demographics of Vasectomy—USA and International". Urologic Clinics of North America. 36 (3): 295–305. doi:10.1016/j.ucl.2009.05.006. PMID 19643232.
- ^ Leavesley, JH (1980). "Brief history of vasectomy". Family Planning Information Service. 1 (5): 2–3. PMID 12336890.
- ^ Leavesley, J. H. (5 December 1980). "Brief history of vasectomy". Family Planning Information Service. 1 (5): 2–3. ISSN 0155-2449. PMID 12336890.
- ^ A.J., Ochsner (1969). "Surgical Treatment of Habitual Criminals". Buck V Bell Documents.
- ^ Reilly, Phillip (1991). The Surgical Solution: A History of Involuntary Sterilization in the United States. Johns Hopkins University Press. pp. 30–33.
- ^ a b Schultheiss, Dirk; Engel, Rainer M. (1 November 2003). "G. Frank Lydston (1858–1923) revisited: androgen therapy by testicular implantation in the early twentieth century". World Journal of Urology. 21 (5): 356–363. doi:10.1007/s00345-003-0370-z. ISSN 0724-4983. PMID 14586546. S2CID 12706657.
- ^ Ellmann, Richard (9 May 1985). "Yeats's Second Puberty". The New York Review of Books. Retrieved 23 August 2017.
- ^ McLaren, Angus (9 March 2012). Reproduction by Design: Sex, Robots, Trees, and Test-Tube Babies in Interwar Britain. University of Chicago Press. ISBN 9780226560694.
- ^ Leaveslay, J. H. (5 December 1980). "Brief history of vasectomy". Family Planning Information Service. 1 (5): 2–3. PMID 12336890.
- ^ Sharma, Sanjay (April–June 2014). "A Study of Male Sterilization with No Scalpel Vasectomy" (PDF). JK Science. 16 (2): 67. Retrieved 23 October 2015.
- ^ Dean A. Hendrickson; A. N. Baird (5 June 2013). Turner and McIlwraith's Techniques in Large Animal Surgery. John Wiley & Sons. p. 541. ISBN 978-1-118-68404-7.
- ^ Latham, Melanie (2002). Regulating Reproduction: A Century of Conflict in Britain and France. Manchester University Press. ISBN 978-0-7190-5699-4.
- ^ "Where Can I Buy a Vasectomy & How Much Will It Cost?". Planned Parenthood. Retrieved 30 June 2022.
- ^ "My husband would like to get a vasectomy but when I checked with our insurer, they told me that the plan would cover my sterilization without cost sharing but we would have to pay part of the costs for his procedure. What is the reason for that?". Kaiser Family Foundation. 15 July 2020. Retrieved 30 June 2022.
- ^ Moghtader, Michelle (11 August 2014). "Iranian parliament bans vasectomies in bid to boost birth rate". Reuters. Retrieved 15 July 2018.
- ^ Lunt, Neil; Carrera, Percivil (2010). "Medical tourism: Assessing the evidence on treatment abroad". Maturitas. 66 (1): 27–32. doi:10.1016/j.maturitas.2010.01.017. PMID 20185254.
- ^ "'I could look down the barrel of the gun. I could see the worm of the gun.' - RTÉ Radio 1 Highlights".
- ^ Jarlath Regan (26 May 2019). "Dr. Andrew Rynne". An Irishman Abroad (Podcast) (297 ed.). SoundCloud. Archived from the original on 27 May 2019. Retrieved 27 May 2019.





