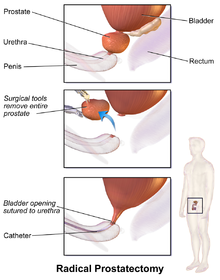
전립선 절제술
Prostatectomy| 전립선 절제술 | |
|---|---|
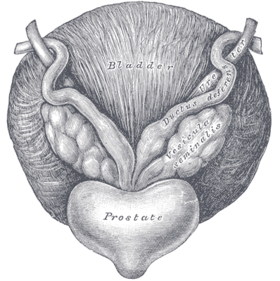 전립선 해부학 | |
| ICD-9-CM | 60.2–60.6 |
| 메슈 | D011468 |
Prostatectomy (from the Greek προστάτης prostátēs, "prostate" and ἐκτομή ektomē, "excision") as a medical term refers to the surgical removal of all or part of the prostate gland. 이 수술은 전립선암과 골반의 다른 암뿐만 아니라 비뇨기 보유를 유발하는 양성 조건에서도 시행된다.
전립선염에는 크게 두 가지 유형이 있다. 간단한 전립선 절제술(일명 소계 전립선 절제술)은 전립선의 일부만 제거하는 것을 포함한다. 외과의사들은 보통 양성 조건에서만 간단한 전립선 수술을 한다.[1] 전립선 절제술,[2] 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전립선 전
수술을 할 수 있는 방법은 여러 가지가 있는데, 개방 수술(하복부를 통한 큰 절개를 통한), 로봇의 도움을 받아 복강경 수술(최소침습 수술의 일종), 요도 또는 복막을 통한 수술이다.
전립선 절제술을 설명하는 데 사용할 수 있는 다른 용어는 다음과 같다.
- 신경보충: 음경 유출을 촉진하는 혈관과 신경은 몸 속에 남겨져 전립선과 함께 꺼내지 않는다.
- 제한된 골반 림프절 절개: 전립선을 감싸고 가까운 림프절을 빼낸다(일반적으로 전립선을 둘러싸고 있는 림프절은 앞쪽 장골정맥으로 정의되는 부위, 둔부신경은 후방으로, 내측 장골동맥의 기원은 근방으로, 쿠퍼의 인대는 원점으로, 방광내부로, 골반측벽으로 정의된다).[3]
- 확장 골반 림프절 절개(PLND): 전립선에서 더 멀리 떨어진 림프절도 빼낸다(일반적으로 뒤쪽 경계를 골반 바닥으로 하여 제한된 PLND로 정의된 부위).[3]
의학적 용법
양성
양성 환경에서 전립선을 제거하기 위한 징후로는 급성 요로 유지, 재발 요로 감염, 통제 불능 혈뇨, 방광 배출구 장애에 따른 방광결석, 의료적 또는 최소 침습적 치료법에 굴절되는 방광구 장애로 인한 유의미한 증상, 만성 신장 질환 등이 있다.만성 방광 배출구 장애에 [4]보조적임
악성
악성암으로 인해 전립선 절제술이 시행된다. 전립선암의 경우, 최상의 치료법은 종종 질병이 제시하는 위험 수준에 달려 있다. '매우 낮은 위험'과 '낮은 위험'으로 분류되는 대부분의 전립선암에 대해, 급진적인 전립선 절제술은 몇 가지 치료 방법 중 하나이다. 다른 방법에는 방사선, 주의력 있는 대기, 그리고 적극적인 감시가 포함된다. 중간 및 고위험 전립선암의 경우 다른 치료 방법 외에 급진적인 전립선 절제술이 권장되는 경우가 많다. 전립선 절제술은 암이 전립선을 통해 림프절이나 신체의 다른 부분으로 전이된 경우 알려진 전이술의 설정에서 권장되지 않는다.[5] 고위험성 암에 대한 최선의 치료 방법에 대한 결정을 내리기 전에, 암이 전립선 밖으로 퍼지지 않았는지 확인하기 위해 CT, MRI 또는 뼈 스캔을 사용한 영상 연구를 수행한다.
콘트라인커뮤니케이션
이것들은 다른 수술에 대한 억제와 같을 것이다.
기술 및 접근 방식
전립선 절제술을 할 수 있는 몇 가지 방법이 있다.
개방하다
열린 전립선 절제술에서 전립선은 아랫배나 복막을 통해 하나의 큰 절개를 통해 접근한다. 추가 서술 용어는 이 절개를 통해 전립선에 해부학적으로 접근하는 방법을 설명한다(역류 대 수프라푸브 대 근막). 레트로푸브 전립선 절제술은 하복부와 치골 뒤쪽을 통해 전립선에 접근하는 과정을 묘사한다. 전립선 절제술은 전립선에 접근하기 위해 하복부와 방광을 통해 절개하는 과정을 묘사한다. 복부 아래쪽의 직장과 음낭 사이를 절개하여 심막전립선 절제술을 한다.
최소 침습성
로봇 보조 기구는 여러 개의 작은 복부 절개를 통해 삽입되며 외과의사가 제어한다. 어떤 사람들은 '컴퓨터 지원'이라는 용어 대신에 '로보틱'이라는 용어를 짧게 사용한다. 그러나 컴퓨터 보조 장치로 수행하는 절차는 로봇이 아닌 외과의사가 수행한다. 이 컴퓨터 보조 장치는 외과의사에게 더 많은 기민함과 더 나은 시력을 주지만 기존의 복강경 수술에 비해 촉각 피드백은 없다. 컴퓨터 보조 복강경(CALP)에 대해 특별히 훈련되고 경험이 많은 외과의사가 시술할 경우 절개부위절개, 통증 감소, 출혈 감소, 감염 위험 감소, 회복 시간 단축, 입원 기간 단축 등 개방 전립선 절제술과 유사한 장점이 있을 수 있다.[6][7] 장기적인 기능적 우위성과 종양학적 우위성이 아직 확립되지 않은 상태에서 이 절차의 비용은 더 높다.[8][9][10]
위험 및 합병증
전립선 절제술을 포함한 수술 직후에 발생하는 합병증에는 출혈 위험, 절개 부위 또는 전신에 감염 위험, 다리나 폐에 혈전이 발생할 위험, 심장마비나 뇌졸중의 위험, 사망 위험 등이 있다.
라텍스에 알레르기가 있는 사람의 요로에 라텍스 카테터를 삽입하면 심한 자극이 발생한다. 그것은 특히 상처가 트이고 노출이 2주 동안 지속되어 전립선 절제술의 경우에 심각하다. 극심한 고통은 그러한 상황을 나타낼 수 있다.[11]
남성은 성욕 장애, 음경 형태학, 오르가즘 기능 등 급격한 전립선 절제술 후 성반응의 변화를 경험할 수 있다.[12][13] 의학 저널에 필요한에서 비뇨기과의 2005년 기사 급진적인 전립선 절제술:사망<>뒤 몇 합병증, 0.3%, 발기 부전>50%, 사정 기능 장애 100%, 오르가슴 기능 장애 50%, 요실금<>5–30%, 폐 색전증<1%, 직장 상해<1%, 요도 협착<>5%, 수혈 20%의 발생이 있었다..[14]
발기부전
전립선을 수술적으로 제거하면 발기부전이 발생할 가능성이 높아진다. 과격한 전립선 절제술은 외부 빔 방사선치료보다 성기능의 감소와 관련이 있다. 신경을 아끼는 수술은 환자들이 발기부전을 겪을 위험을 줄여준다. 그러나, 어떤 외과의사뿐만 아니라 신경을 아끼는 외과의사의 경험과 기술은 환자의 양성 발기 기능 가능성을 결정하는 중요한 결정 요인이다.[15][better source needed]
전립선 절제술에 이어 시술의 특성상 정액을 사정없이 배출할 수 없게 돼 향후 다산의 욕구가 생길 경우 보조 생식기술이 영구적으로 필요하게 된다.[16] 정상적인 사정 보존은 TUR 전립선 절제술, 개방 또는 레이저의 선종핵화, 전립선의 레이저 기화 후에 가능하다. 그러나 역행적 처방은 흔히 있는 문제다. 사정 보존은 몇 가지 새로운 기법의 목적이다.[17] 일단 전립선과 음낭을 제거하면 부분 발기가 이루어지더라도 그 장기를 그대로 두고 사정하기 쉬운 강박적 해소가 거의 없는 매우 다른 경험이다.
요실금
전립선 절제술 환자는 수술 직후 소변량이 새고, 장기적으로는 콘돔 카테터나 기저귀 패드 등 요실금 장치가 필요한 경우가 많다. 요실금 발생률을 크게 분석한 결과 수술 후 12개월이 지나면 패드가 필요 없는 환자가 75%인 반면 9~16%는 필요했다. 장기 요실금 위험 증가와 관련된 요인으로는 노령, BMI 상승, 합병증 증가, 외과 전문의의 경험과 기술뿐 아니라 외과 전문의의 외과적 배설도 있다.[18]
전립선 절제술에 대한 요실금 2차 요실금의 수술 관리 옵션에는 심막 슬링 삽입과 인공 요실금 괄약근 삽입이 포함된다.[19] 남성의 장기적 결과에 대한 데이터는 제한되어 있지만, 경증후 절제술 요실금에는 근막 슬링이 제공된다.[20][21] 소급 연구에서 전립선 절제술에 따른 요실금 내 경막 슬링 배치 성공률은 22개월의 중간 추적 결과 86%를 달성했다.[22] 인공 요실금 괄약근은 남성의 중간에서 심각한 요실금을 위해 제공되며 장기간 좋은 효능과 안전성을 보여 왔다.[21][20][23][24] 수술 후 요실금에 인공 요로 괄약근의 사용은 유럽 비뇨기과 국제 요실금 협의회의 권고에 의해 뒷받침된다.[20][21]
불룩제의 전치주사는 프로프롬 후 요실금 관리에 거의 역할을 하지 않으며 이러한 요원들이 어떤 개선책을 제시할 수 있다는 약한 증거가 있다.[20][21] 골반 바닥 근력 훈련은 전립선 절제술에 따른 요실금 회복 속도를 높일 수 있다.[21]
수술 후 성기능 장애에 대한 치료법
환자들이 수술 전에 겪었던 발기적 경험으로 되돌아간다고 주장하는 외과의사는 거의 없을 것이다. 외과의사들이 흔히 인용하는 발기 회복 속도는 회복 요법에 실데나필을 첨가함으로써 적격이다.[25]
수술 후 성기능 장애의 문제에 대한 해결책은 다음과 같다.[26]
역학
전립선암 치료로 급진전립선절제술의 사용은 1980년부터 1990년까지 크게 증가했다.[27] 2000년 현재, 국소 전립선암으로 급진전립선 절제술을 받는 남성의 평균 연령은 62세였다.[27]
매우 일반적인 절차지만, 수술을 수행하는 외과의사의 경험 수준은 결과, 합병증 비율 및 부작용을 결정하는 데 중요하다. 외과의사가 전립선 수술을 더 많이 할수록 결과는 더 좋다. 이것은 개방적인[28] 절차로 행해진 전립선염과 최소 침습적 기법을 사용하여 행해진 전립선염의 경우에 적용된다.[29]
역사
MD인 윌리엄 벨필드는 일반적으로 1885년, 1886년 또는 1887년 시카고의 쿡 카운티 병원에서 초자연적인 경로로 최초의 의도적인 전립선 절제술을 시행한 것으로 알려져 있다.[30][31] 휴 H. 영 MD는 윌리엄 스튜어트 할스테드 MD와 협력하여 1904년 존스 홉킨스 브래디 비뇨기과 연구소에서 개방적이고 급진적이며 근막전립선박증을 개발했는데, 이는 일반적으로 실현 가능해진 첫 번째 절차 버전이다.[32] 아일랜드 의사 테렌스 밀린, MD (1903–1980)는 1945년에 급진적인 레트로푸브 전립선 절제술을 개발했다.[33] 미국의 비뇨기과 의사인 패트릭 C. 월시, MD (1938년—현재)는 출혈을 최소화하면서 현대적인 신경 절약, 레트로푸브 전립선 절제술을 개발했다.[34] 최초의 복강경 전립선 절제술은 1991년 윌리엄 슈에슬러, MD, 텍사스 동료들에 의해 시행되었다.[35]
비용.
미국 70개 병원의 2014년 전립선 절제술 비보험 환자들을 대상으로 한 조사에서 평균 34,720달러의 시설비와 평균 외과 의사 및 마취과 의사 진료비가 8,280달러인 것으로 나타났다.[36]
참고 항목
참조
- ^ Khera, Mohit (October 23, 2013). "Simple Prostatectomy". Medscape. Retrieved November 8, 2014.
- ^ McAninch, Jack W. (2008). Smith and Tanagho's General Urology. New York: McGraw Hill Medical. p. 368. ISBN 978-0-07-162497-8.
- ^ a b Wider, Jeff A. (2014). Pocket Guide to Urology. pp. 141–142. ISBN 978-0-9672845-6-9.
- ^ Khera, Mohit (October 23, 2013). "Simple Prostatectomy". Medscape. Retrieved November 13, 2014.
- ^ "NCCN Guidelines version 1.2015 – Prostate Cancer" (PDF). NCCN Guidelines. National Comprehensive Cancer Network. October 24, 2014. Retrieved November 13, 2014.
- ^ 건강증진을 위한 센터; 2005년 8월 29일; 로봇 보조 전립선 수술은 가능한 이점, 높은 비용을 가지고 있다[1]
- ^ O’Neil, Brock; Koyama, Tatsuki; Alvarez, JoAnn; Conwill, Ralph M.; Albertsen, Peter C.; Cooperberg, Matthew R.; Goodman, Michael; Greenfield, Sheldon; Hamilton, Ann S.; Hoffman, Karen E.; Hoffman, Richard M. (2016). "The Comparative Harms of Open and Robotic Prostatectomy in Population Based Samples". Journal of Urology. 195 (2): 321–329. doi:10.1016/j.juro.2015.08.092. ISSN 0022-5347. PMC 4916911. PMID 26343985.
- ^ 급진적 레트로푸브, 페리네알, 로봇 전립선 절제술의 비용 분석: Scott V. 버지스, 파티 아투그, 에릭 P. 캐슬, 로드니 데이비스, 라주 토마스; 2006년 내시경학 저널 20:10, 827–830 [2]
- ^ Bolenz, C.; Gupta, A.; Hotze, T.; Ho, R.; Cadeddu, J.; Roehrborn, C.; Lotan, Y. (2010). "Cost comparison of robotic, laparoscopic, and open radical prostatectomy for prostate cancer". European Urology. 57 (3): 453–458. doi:10.1016/j.eururo.2009.11.008. PMID 19931979.
- ^ Barocas, D. A.; Salem, S.; Kordan, Y.; Herrell, S. D.; Chang, S. S.; Clark, P. E.; Davis, R.; Baumgartner, R.; Phillips, S.; Cookson, M. S.; Smith Jr, J. A. (2010). "Robotic Assisted Laparoscopic Prostatectomy Versus Radical Retropubic Prostatectomy for Clinically Localized Prostate Cancer: Comparison of Short-Term Biochemical Recurrence-Free Survival". The Journal of Urology. 183 (3): 990–996. doi:10.1016/j.juro.2009.11.017. PMID 20083261.
- ^ "Radical Prostatectomy".
- ^ Levin, R. J. (2018). "Prostate-induced orgasms: A concise review illustrated with a highly relevant case study". Clinical Anatomy. 31 (1): 81–85. doi:10.1002/ca.23006. PMID 29265651.
- ^ Wehrwein, Peter; Harvard Prostate Knowledge (15 October 2013). "Achieving orgasm after radical prostatectomy". Harvard Health Publishing.
- ^ 전립선 절제술 후 성기능 장애; Andrew R McCullough; 비뇨기과 리뷰; 2005년 7:(서플 2, S3–S10)
- ^ 존 P. 멀홀, M.D., Saving Your Sex Life: 전립선암을 앓고 있는 남성을 위한 가이드, 시카고, 힐튼 출판사, 2008, 페이지 56, 58, 표 1: 급격한 전립선 절제 후 발기 기능 회복을 예측하는 요인, 페이지 65.
- ^ Tran, Stéphanie; Boissier, Romain; Perrin, Jeanne; Karsenty, Gilles; Lechevallier, Eric (2015). "Review of the Different Treatments and Management for Prostate Cancer and Fertility". Urology. 86 (5): 936–941. doi:10.1016/j.urology.2015.07.010. PMID 26368508.
- ^ Alloussi, Saladin Helmut; Lang, Christoph; Eichel, Robert; Alloussi, Schahnaz (2013-08-19). "Ejaculation-Preserving Transurethral Resection of Prostate and Bladder Neck: Short- and Long-Term Results of a New Innovative Resection Technique". Journal of Endourology. 28 (1): 84–89. doi:10.1089/end.2013.0093. ISSN 0892-7790. PMID 23952037.
- ^ Ficarra, Vincenzo; Novara, Giacomo; Rosen, Raymond C.; Artibani, Walter; Carroll, Peter R.; Costello, Anthony; Menon, Mani; Montorsi, Francesco; Patel, Vipul R. (September 2012). "Systematic review and meta-analysis of studies reporting urinary continence recovery after robot-assisted radical prostatectomy". European Urology. 62 (3): 405–417. doi:10.1016/j.eururo.2012.05.045. ISSN 1873-7560. PMID 22749852.
- ^ Kretschmer, Alexander; Nitti, Victor (October 2017). "Surgical Treatment of Male Postprostatectomy Incontinence: Current Concepts". European Urology Focus. 3 (4–5): 364–376. doi:10.1016/j.euf.2017.11.007. PMID 29174616.
- ^ a b c d Averbeck, Marcio A.; Woodhouse, Christopher; Comiter, Craig; Bruschini, Homero; Hanus, Thomas; Herschorn, Sender; Goldman, Howard B. (23 October 2018). "Surgical treatment of post-prostatectomy stress urinary incontinence in adult men: Report from the 6th International Consultation on Incontinence". Neurourology and Urodynamics. 38 (1): 398–406. doi:10.1002/nau.23845. PMID 30350875. S2CID 53039893.
- ^ a b c d e Burkhard, F.C.; Bosch, J.L.H.R.; Cruz, F.; Lemack, G.E.; Nambiar, A.K.; Thiruchelvam, N.; Tubaro, A. (2018). EAU Guidelines on Urinary Incontinence in Adults (PDF). Arnhem, The Netherlands: European Association of Urology. ISBN 978-94-92671-01-1. Retrieved 21 January 2020.
- ^ Siracusano, Salvatore; Visalli, Francesco; Favro, Michele; Tallarigo, Carlo; Kugler, Mauro; Kugler, Alexander; Diminutto, Alberto; Talamini, Renato; Artibani, Walter (13 September 2017). "Argus-T Sling in 182 Male Patients: Short-Term Results of a Multicenter Study". Urology. 110: 177–183. doi:10.1016/j.urology.2017.07.058. PMID 28917606. Retrieved 21 January 2020.
- ^ Haab, Francois; Trockman, Brett A.; Zimmern, Philippe E.; Leach, Gary E. (1 August 1997). "Quality of life and continence assessment of the artificial urinary sphincter in men with minimum 3.5 years of followup". Journal of Urology. 158 (2): 435–439. doi:10.1016/S0022-5347(01)64496-3. PMID 9224318. Retrieved 21 January 2020.
- ^ Llorens, Christophe; Pottek, Tobias (25 October 2017). "Urinary artificial sphincter ZSI 375 for treatment of stress urinary incontinence in men: 5 and 7 years follow-up report". Urologia Journal. 84 (4): 263–266. doi:10.5301/uj.5000243. PMID 28525665.
- ^ 존 P. 멀홀, M.D. Save Your Sex Life: 전립선암을 앓고 있는 남성을 위한 가이드, 시카고, 힐튼 출판사, 2008, 페이지 69.
- ^ 존 P. 멀홀, 성생활 구하기: 전립선암, 시카고, 힐튼 출판사, 2008년
- ^ a b Moul, J. W. (August 2002). "Epidemiology of radical prostatectomy for localized prostate cancer in the era of prostate-specific antigen: an overview of the Department of Defense Center for Prostate Disease Research national database". Surgery. 132 (2): 213–9. doi:10.1067/msy.2002.125315. PMID 12219014.
- ^ Vickers, A., Bianco, F., Cronin, A., Eastham, J., Klein, E., Kattan, M., Scardino, P. (April 2010). "The learning curve for surgical margins after open radical prostatectomy: implications for margin status as an oncological end point". Journal of Urology. 183 (4): 1360–5. doi:10.1016/j.juro.2009.12.015. PMC 2861336. PMID 20171687.
{{cite journal}}: CS1 maint : 복수이름 : 작성자 목록(링크) - ^ Vickers, A. J., Savage C. J, Hruza, M., Tuerk, I., Koenig, P., Martínez-Piñeiro, L., Janetschek, G., Guillonneau, B. (May 2009). "The surgical learning curve for laparoscopic radical prostatectomy: a retrospective cohort study". Lancet Oncol. 10 (5): 475–80. doi:10.1016/S1470-2045(09)70079-8. PMC 2777762. PMID 19342300.
{{cite journal}}: CS1 maint : 복수이름 : 작성자 목록(링크) - ^ Thorndike, P (1903). "Present status of the surgery of prostate gland". Boston Med Surg J. 149 (7): 167–171. doi:10.1056/nejm190308131490701.
- ^ Zorgniotti, AW (2012). "Suprapubic prostatectomy: An Anglo-American success story". In Hinman, Jr, F; Boyarsky, S (eds.). Benign Prostatic Hypertrophy. Spring. pp. 45–58. ISBN 978-1-4612-5478-2.
- ^ Young, HH (1905). "VIII. Conservative perineal prostatectomy: The results of two years' experience and report of seventy-five cases" (PDF). Ann Surg. 41 (4): 549–557. doi:10.1097/00000658-190504000-00006. PMC 1426005. PMID 17861622. Archived from the original (PDF) on 2016-05-30. Retrieved 2018-01-21.
- ^ Millin, T (1945). "Retropubic prostatectomy: A new extravesical technique report; report of 20 cases". Lancet. 2 (6380): 693–696. doi:10.1016/S0140-6736(45)91030-0. PMID 21007347.
- ^ Walsh, PC (2007). "The discovery of the cavernous nerves and development of nerve sparing radical retropubic prostatectomy". J Urol. 177 (5): 1632–1635. doi:10.1016/j.juro.2007.01.012. PMID 17437775.
- ^ Schuessler, WW; Schulam, PG; Clayman, RV; Kavoussi, LR (1997). "Laparoscopic radical prostatectomy: Initial short-term experience". Urology. 50 (6): 854–857. doi:10.1016/s0090-4295(97)00543-8. PMID 9426713.
- ^ Pate, S. C., Uhlman, M. A., Rosenthal, J. A., Cram, P., Erickson, B. A. (March 2014). "Variations in the open market costs for prostate cancer surgery: a survey of US hospitals". Urology. 83 (3): 626–30. doi:10.1016/j.urology.2013.09.066. PMID 24439795.
{{cite journal}}: CS1 maint : 복수이름 : 작성자 목록(링크)
외부 링크
- 전립선 절제술의 기본적 설명
- 전립선 절제술 – 뉴욕타임스의 슬라이드쇼