질 분비물
Vaginal discharge| 질 분비물 | |
|---|---|
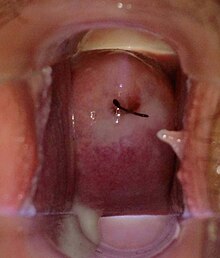 | |
| 질벽, 자궁경부에 정상적인 유백색 질 분비물이 있는 질과 자궁경부가 정상적으로 관찰되며 질 뒤쪽 포닉스에 모여 있습니다(경부 개방 시 보이는 IUD 끈). | |
| 전문 | 산부인과 |
질 배출은 질을 윤활하고 보호하는 액체, 세포, 박테리아의 혼합물입니다.[1][2] 이 혼합물은 질과 자궁경부의 세포에 의해 지속적으로 생성되며 질 개구를 통해 몸 밖으로 빠져나갑니다. 배출의 구성, 양, 질은 개인에 따라 다르며 생리 주기와 성 및 생식 발달 단계에 따라 달라질 수 있습니다.[3] 정상적인 질 분비물은 얇고 수분이 많은 농도를 갖거나 두껍고 끈적거리는 농도를 가질 수 있으며, 색이 선명하거나 흰색일 수 있습니다.[1][2] 정상적인 질 배출은 부피가 클 수 있지만 일반적으로 강한 냄새가 나지 않으며 일반적으로 가려움증이나 통증과 관련이 없습니다.[3] 대부분의 방전은 생리적인 것으로 간주되거나 신체의 정상적인 기능을 나타내는 반면, 방전의 일부 변화는 감염 또는 기타 병리학적 과정을 반영할 수 있습니다.[4][5] 질 분비물의 변화를 일으킬 수 있는 감염증으로는 질 효모 감염증, 세균성 질염증, 성 매개 감염증 등이 있습니다.[6][2] 비정상적인 질 배출의 특징은 원인에 따라 다르지만 공통적인 특징으로는 색의 변화, 고약한 냄새, 성교 중 가려움, 화끈거림, 골반통, 통증 등의 동반 증상이 있습니다.[7]
정상 방전


정상적인 질 배출은 자궁경부 점액, 질액, 배출되는 질 및 자궁경부 세포, 세균 등으로 구성되어 있습니다.[1]
질 배출액의 대부분은 자궁경부의 분비샘에서 생성되는 점액입니다.[1][4] 나머지는 질벽에서 나오는 트랜스듀드와 샘에서 나오는 분비물로 이루어져 있습니다(스켄과 바르톨린).[4] 고체 성분 또는 요소는 질 벽 및 자궁 경부에서 박리된 상피 세포와 질에 서식하는 일부 박테리아입니다.[1] 질에 사는 이 박테리아는 일반적으로 질병을 일으키지 않습니다. 사실, 그들은 다른 박테리아의 성장을 억제하는 젖산과 과산화수소와 같은 물질을 생산함으로써 다른 감염성 및 침습성 박테리아로부터 개인을 보호할 수 있습니다.[6] 질 내 박테리아(질 식물상)의 정상적인 구성은 다양할 수 있지만 가장 일반적으로 유산균이 지배합니다.[1] 평균적으로 질 배출 밀리리터당 대략 108~10개의9 박테리아가 있습니다.[1][4]
정상적인 질 분비물은 투명하거나 흰색 또는 비백색입니다.[1] 일관성은 우유에서 덩어리까지 다양하며 냄새는 일반적으로 경미하거나 존재하지 않습니다.[1] 대부분의 배출물은 질의 가장 깊은 부분(후방 포닉스)[3]에 웅덩이를 형성하고 하루 동안 중력의 힘으로 몸 밖으로 빠져나갑니다.[1][4] 일반적인 생식 연령의 여성은 매일 1.5그램(반에서 한 티스푼)의 질 분비물을 배출합니다.[1]
성교 및 성교 시에는 질을 둘러싸고 있는 혈관의 융기로 인해 질 내의 액량이 증가합니다. 이러한 혈관의 융기는 질벽에서 트랜스듀드의 부피를 증가시킵니다.[4] 트랜스듀데이트는 pH가 중성이므로 생성량이 증가하면 일시적으로 질 pH가 더 중성으로 이동할 수 있습니다.[4] 세멘은 기본 pH로 최대 8시간 동안 질의 산도를 중화시킬 수 있습니다.[4]
개인이 성·생식 발달의 여러 단계를 거치면서 질 분비물의 구성과 양이 변합니다.[4]
신생아
신생아의 경우 출생 후 처음 며칠 동안 질 분비물이 나오는 경우가 있습니다. 자궁에 있는 동안 에스트로겐에 노출되기 때문입니다. 신생아의 질 분비물은 흰색이거나 점액질의 질감으로 투명할 수도 있고, 자궁내막의 정상적인 일시적인 배출로 인해 피가 날 수도 있습니다.[8]
소아과
사춘기 이전의 여아의 질은 더 얇고 세균총이 다릅니다.[1][4] 사춘기 이전 소녀의 질 배출은 중성에서 알칼리성 pH 범위가 6에서 8 사이로 최소화됩니다.[9] 사춘기 이전 소녀의 박테리아 개체군 구성은 다양한 혐기성 미생물, 장구균, 대장균 및 유산균 외에도 포도상구균 종에 의해 지배됩니다.[9]
사춘기
사춘기가 되면 난소에서 에스트로겐이라는 호르몬이 생성되기 시작합니다.[3] 수막이 시작되기 전에도(수막 전 최대 12개월, 일반적으로 유방 싹이 발달함과 동시에)[4] 질 분비물의 양이 증가하고 조성이 변화합니다.[9] 에스트로겐은 질 조직을 성숙시키고 질의 상피 세포에 의해 글리코겐 생성을 증가시킵니다.[1] 질관에 있는 이러한 고수준의 글리코겐은 다른 박테리아 종보다 유산균의 성장을 지원합니다.[1][3] 유산균이 글리코겐을 먹이로 사용하면 젖산으로 전환됩니다.[1][3][4] 따라서 질관 내 유산균의 우세는 더욱 산성화된 환경을 만듭니다. 실제로 사춘기 이후 질과 질 배출의 pH는 3.5에서 4.7 사이입니다.[1]
월경주기
생리 주기에 따라 질 배출의 양과 일관성이 변합니다.[10] 생리 직후에는 질 배출이 적고, 그 일관성이 두껍고 끈적거립니다.[11] 배란이 다가오면 에스트로겐 수치가 높아지면 질 배출이 동반 증가합니다.[11] 배란 시 배출되는 양은 생리 직후 배출되는 양의 30배에 달합니다.[11] 이 기간 동안 방전도 색상과 일관성이 변하여 탄력적인 일관성으로 선명해집니다.[11] 배란 후에는 신체의 프로게스테론 수치가 증가하여 질 분비량이 감소합니다.[11] 방전의 일관성은 다시 한 번 두껍고 끈적이며 색상이 불투명해집니다.[11] 배란이 끝날 때부터 생리가 끝날 때까지 배출이 계속 감소하다가 생리가 끝나면 다시 상승하기 시작합니다.[11]
임신
임신 중에는 체내 에스트로겐과 프로게스테론의 증가로 인해 질 분비량이 증가합니다.[12][2]배출물은 보통 흰색 또는 약간 회색이며, 퀴퀴한 냄새가 날 수 있습니다.[12][2] 정상적인 임신 배출에는 혈액이 포함되지 않거나 가려움증이 발생하지 않습니다.[12] 임신 시 질 분비물의 pH는 젖산의 생성 증가로 정상보다 산성화되는 경향이 있습니다.[12] 이 산성 환경은 많은 감염으로부터 보호하는 데 도움이 되지만 반대로 여성을 질 효모 감염에 더 취약하게 만들기도 합니다.[12][2]
산후
처음 며칠간은 혈액과 임신 중 자궁에 늘어선 표재성 점액막으로 구성되어 배출이 붉고 무거울 수 있습니다. 이 방전은 일반적으로 줄어들기 시작하며 물이 더 많이 고여 핑크빛 갈색에서 황백색으로 색이 변해야 합니다.[13]
갱년기
폐경과 함께 오는 에스트로겐 수치가 떨어지면서 질은 사춘기 이전과 비슷한 상태로 돌아옵니다.[8] 특히 질 조직이 얇아지고 탄력이 떨어지며 질로 가는 혈류가 감소하고 표면 상피세포에 글리코겐이 적게 포함됩니다.[8] 글리코겐의 수준이 감소함에 따라 질 식물군은 더 적은 유산균을 함유하도록 이동하고 이후 pH는 6.0-7.5 범위로 증가합니다.[8] 갱년기에는 전반적인 질 분비량이 감소합니다. 이는 정상이지만, 침투성 성관계 시 건조함과 통증 증상으로 이어질 수 있습니다.[14] 이러한 증상은 종종 질 보습제/루브린제 또는 질 호르몬 크림으로 치료할 수 있습니다.[15]
이상 방전
비정상적인 배출은 질 식물상 또는 pH의 불균형과 감염을 포함한 여러 가지 상태에서 발생할 수 있습니다. 간혹 비정상적인 질 분비물이 원인을 알 수 없는 경우도 있습니다. 질 배출이나 질 내 악취에 대한 우려가 있는 병원에 내원하는 여성을 대상으로 한 연구에서는 34%가 세균성 질염을, 23%가 질 칸디다증(효모 감염)을 가지고 있는 것으로 나타났습니다.[7] 32%의 환자가 클라미디아, 임질, 트리코모나스 또는 생식기 헤르페스를 포함한 성 매개 감염을 일으킨 것으로 나타났습니다.[7] 수산화칼륨 검사나 질 pH 분석을 사용할 수 있지만, 비정상적인 질 배출의 원인을 진단하는 것은 어려울 수 있습니다. 외음부에 화상, 자극, 가려움증 등과 함께 이상 배출이 발생하면 질염이라고 합니다.[8]
비정상적인 질 배출이나 질 배출의 변화가 눈에 띄면 관리를 받는 것이 중요합니다. 질 배출의 병리학적 원인과 관련된 증상으로는 외부 생식기의 가려움증, 외부 생식기의 자극 또는 염증, 녹색 또는 거품과 같은 배출, 월경과 관련되지 않은 피 배출, 다른 냄새, 배출과 관련된 새로운 또는 악화된 통증, 성 또는 배뇨와 관련된 통증 등이 있습니다.[16] 자가 치료는 권장되지 않으며 증상을 악화시킬 수 있습니다.[17]
질염이 진단되면 질, 질 분비물, 자궁경부 등을 평가하기 위해 검침검사를 시행합니다. 의사는 환자가 등을 대고 누운 상태에서 질 안에 사구체를 삽입하여 이물, 질 사마귀, 염증, 발진/브루시 등을 검사합니다. 그런 다음 면봉을 사용하여 질 배출 샘플을 수집하고 pH 및 현미경 검사를 수행합니다.[18] 청소년과 성인의 병리적 질 분비물의 가장 흔한 원인은 아래에 설명되어 있습니다.[citation needed]
세균성 질염
세균성 질염(BV)은 질 식물상의 변화로 인해 발생하는 감염으로, 질 속에 사는 유기체의 공동체를 말합니다.[19] 가임기 여성에서 발생하는 병리적 질 배출의 가장 흔한 원인으로 40~50%를 차지합니다.[20] BV에서 질은 유산균이라는 박테리아의 감소와 다수의 혐기성 박테리아의 상대적 증가를 경험하며 가장 우세한 것은 가드네렐라 질염입니다.[21] 이러한 불균형으로 인해 BV 환자가 경험하는 특징적인 질 배출이 발생합니다.[19] BV에서 배출되는 것은 특징적으로 강한 비린내가 있는데, 이는 혐기성 세균이 상대적으로 증가하여 발생하는 것입니다.[1] 방전은 일반적으로 얇고 회색이거나 때로는 녹색입니다.[19][21] 때로는 소변과 함께 타는 것도 동반됩니다. 가려움증은 드물어요.[22] 질 세균총의 교란이 BV로 이어지는 정확한 이유는 완전히 알려져 있지 않습니다.[23] 그러나 BV와 관련된 요인으로는 항생제 사용, 비보호 성, 두드림, 자궁 내 장치(IUD) 사용 등이 있습니다.[24] BV에서 성의 역할은 알려져 있지 않으며 BV는 STI로 간주되지 않습니다.[19] BV 진단은 의료인이 배출물의 외관, 배출물 pH > 4.5, 단서 세포의 존재, 현미경으로 검체 검사에서 채취한 배출물을 볼 때, 배출물을 슬라이드에 놓고 수산화칼륨과 결합할 때 특징적인 비린내를 기준으로 합니다("wiff test").[19][21] 진단의 금본위제는 유산균이 상대적으로 부족한 그램 염색과 그램 음성 간상체, 그램 가변 간상체, 구균의 다균 배열입니다. BV는 메트로니다졸과 [25]같은 경구 또는 질내 항생제 또는 유산균으로 치료할 수 있습니다.[26]
질 효모 감염증
질 효모 감염 또는 질 칸디다증은 질에서 칸디다 알비칸, 즉 효모의 과증식으로 인한 것입니다.[27] 이것은 비교적 흔한 감염으로, 여성의 75% 이상이 인생의 어느 시점에서 적어도 한 번의 효모 감염을 경험했습니다.[28] 효모 감염의 위험 인자에는 최근 항생제 사용, 당뇨병, 면역 억제, 에스트로겐 수치 증가, 자궁 내 장치, 횡경막 또는 스펀지를 포함한 특정 피임 장치의 사용이 포함됩니다.[27][29] 그것은 성 매개 감염이 아닙니다. 칸디다 질 감염은 흔합니다; 여성의 약 75%가 평생 동안 적어도 한 번의 효모 감염을 경험할 것으로 추정됩니다.[29] 질 분비물은 효모 감염에서 항상 존재하는 것은 아니지만, 발생할 때 일반적으로 냄새가 나지 않고 두껍고 하얗고 뭉칩니다.[27] 질 가려움증은 칸디다 외음부염의 가장 흔한 증상입니다.[27] 여성은 또한 화끈거림, 통증, 자극, 배뇨 중 통증 또는 성교 중 통증을 경험할 수 있습니다.[29] 칸디다 vulvoginitis의 진단은 균사(효모)를 나타내는 현미경으로 검체 검사 중 채취한 검체 또는 배양액을 관찰하여 이루어집니다.[30] 위에서 설명한 증상은 다른 질 감염에서도 나타날 수 있으므로 진단을 확인하기 위해서는 현미경 진단이나 배양이 필요합니다.[29] 치료는 질 내 또는 경구 항진균제로 합니다.[29]
트리코모나스 질염
트리코모나스 질염은 성을 통해 획득되는 감염으로 질 배출과 관련이 있습니다.[27] 음경을 통해 질로, 질에서 음경으로, 또는 질에서 질로 전염될 수 있습니다.[31] 트리코모나스의 분비물은 일반적으로 황록색입니다.[27] 가끔 거품이 나고 불쾌한 냄새가 날 수 있습니다.[32] 다른 증상으로는 질이 타거나 가려움증, 배뇨 시 통증, 성관계 시 통증 등이 있을 수 있습니다.[31] 트리코모나스는 슬라이드 위에서 움직이는 트리코모나드를 보여주는 현미경 아래의 방전 샘플을 보고 진단됩니다.[27] 그러나 트리코모나스가 있는 여성의 경우 일반적으로 60-80%에서만 유기체가 검출됩니다.[27] 퇴원 배양 또는 PCR 분석을 포함한 다른 테스트는 유기체를 검출할 가능성이 더 높습니다.[27] 치료는 경구 항생제, 가장 일반적으로 메트로니다졸 또는 티니다졸을 1회 투여하는 것입니다.[27]
클라미디아와 임질
클라미디아와 임질도 질 배출을 유발할 수 있지만 이러한 감염은 증상을 일으키지 않는 경우가 더 많습니다.[32] 클라미디아의 질 분비물은 일반적으로 고름으로 가득 차 있지만, 약 80%의 경우 클라미디아가 분비물을 일으키지 않는다는 점에 유의해야 합니다.[32] 임질도 고름이 가득 찬 질 배출을 유발할 수 있지만 임질도 마찬가지로 50%까지 증상이 없습니다.[32] 질 분비물이 골반통을 동반한다면 이는 세균이 생식기관을 타고 올라간 상태인 골반염증성질환(PID)을 암시합니다.[32]
기타원인
이물질은 악취와 함께 만성적인 질 배출을 유발할 수 있습니다.[33] 청소년과 성인에서 흔히 볼 수 있는 이물질은 탐폰, 화장지, 성적 각성에 사용되는 물건입니다.[33]
사춘기 이전
사춘기 이전 여성들이 산부인과에 가는 가장 흔한 이유는 질 배출과 질 냄새에 대한 우려입니다.[34] 사춘기 이전 여아의 비정상적인 질 분비물의 원인은 성인과 다르며, 보통 거친 비누나 꽉 끼는 옷으로 인한 자극과 같은 생활 습관 요인과 관련이 있습니다.[34] (에스트로겐 부족으로 인한) 사춘기 이전 소녀들의 질은 얇은 벽을 가지고 있고 다른 미생물군을 가지고 있습니다; 게다가, 사춘기 이전 소녀들의 외음부는 치골이 없습니다. 이러한 특징은 질을 세균 감염에 더 취약하게 만듭니다.[34] 사춘기 이전의 여아에서 질 배출을 더 일반적으로 담당하는 박테리아는 다른 연령대의 박테리아와 구별되며 Bacteroides, Peptostreptococcus, Candida (효모)를 포함합니다. 이것들은 구강 또는 대변 박테리아에 의해 질이 집락화되는 것에서 유래할 수 있습니다.[35] 사춘기 이전 소녀들의 질 배출의 또 다른 원인은 장난감이나 화장지와 같은 이물질의 존재입니다.[33] 이물의 경우, 토출이 피가 나거나 갈색인 경우가 많습니다.[33]
참고 항목
참고문헌
- ^ a b c d e f g h i j k l m n o p Beckmann, R.B. (2014). Obstetrics and Gynecology (7th ed.). Baltimore, MD: Lippincott Williams & Wilkins. p. 260. ISBN 9781451144314.
- ^ a b c d e f "Vaginal discharge color guide: Causes and when to see a doctor". www.medicalnewstoday.com. 2020-01-10. Retrieved 2022-04-25.
- ^ a b c d e f Hacker, Neville F. (2016). Hacker & Moore's Essentials of Obstetrics and Gynecology (6th ed.). Philadelphia, PA: Elsevier. p. 276. ISBN 9781455775583.
- ^ a b c d e f g h i j k l Lentz, Gretchen M. (2012). Comprehensive Gynecology (6th ed.). Philadelphia, PA: Elsevier. pp. 532–533. ISBN 9780323069861.
- ^ LeBlond, Richard F. (2015). "Chapter 11". DeGowin's Diagnostic Examination (10th ed.). McGraw-Hill Education. ISBN 9780071814478.
- ^ a b Rice, Alexandra (2016). "Vaginal Discharge". Obstetrics, Gynaecology & Reproductive Medicine. 26 (11): 317–323. doi:10.1016/j.ogrm.2016.08.002.
- ^ a b c Wathne, Bjarne; Holst, Elisabeth; Hovelius, Birgitta; Mårdh, Per-Anders (1994-01-01). "Vaginal discharge - comparison of clinical, laboratory and microbiological findings". Acta Obstetricia et Gynecologica Scandinavica. 73 (10): 802–808. doi:10.3109/00016349409072509. ISSN 0001-6349. PMID 7817733. S2CID 26037589.
- ^ a b c d e Hoffman, Barbara; Schorge, John; Schaffer, Joseph; Halvorson, Lisa; Bradshaw, Karen; Cunningham, F. (2012-04-12). Williams Gynecology, Second Edition. McGraw Hill Professional. ISBN 9780071716727.
- ^ a b c Adams, Hillard, Paula. Practical pediatric and adolescent gynecology. OCLC 841907353.
{{cite book}}: CS1 maint: 다중 이름: 작성자 목록(링크) - ^ "Age 25 - Entire Cycle Beautiful Cervix Project". beautifulcervix.com. 2008-12-06. Retrieved 2016-12-16.
- ^ a b c d e f g Reed, Beverly G.; Carr, Bruce R. (2000-01-01). "The Normal Menstrual Cycle and the Control of Ovulation". In De Groot, Leslie J.; Chrousos, George; Dungan, Kathleen; Feingold, Kenneth R.; Grossman, Ashley; Hershman, Jerome M.; Koch, Christian; Korbonits, Márta; McLachlan, Robert (eds.). Endotext. South Dartmouth (MA): MDText.com, Inc. PMID 25905282.
- ^ a b c d e Leonard., Lowdermilk, Deitra; E., Perry, Shannon (2006-01-01). Maternity nursing. Mosby Elsevier. OCLC 62759362.
{{cite book}}: CS1 maint: 다중 이름: 작성자 목록(링크) - ^ "Postpartum care: After a vaginal delivery". Mayo Clinic. Retrieved 2021-09-20.
- ^ Barber, Hugh R. K. (1988-01-01). Perimenopausal and geriatric gynecology. Macmillan. OCLC 17227383.
- ^ I., Sokol, Andrew; R., Sokol, Eric (2007-01-01). General gynecology: the requisites in obstetrics and gynecology. Mosby. OCLC 324995697.
{{cite book}}: CS1 maint: 다중 이름: 작성자 목록(링크) - ^ "UpToDate". www.uptodate.com. Retrieved 2021-09-20.
- ^ "UpToDate". www.uptodate.com. Retrieved 2021-09-13.
- ^ "UpToDate". www.uptodate.com. Retrieved 2021-09-13.
- ^ a b c d e Alan H. DeCherney; et al. (2012). Current diagnosis & treatment: obstetrics & gynecology (11th ed.). Stamford, Conn.: Appleton & Lange. ISBN 978-0071638562.
- ^ "CDC - Bacterial Vaginosis Statistics". www.cdc.gov. Retrieved 2016-12-16.
- ^ a b c Keane F, Ison CA, Noble H, Estcourt C (December 2006). "Bacterial vaginosis". Sex Transm Infect. 82 (Suppl 4): iv16–8. doi:10.1136/sti.2006.023119. PMC 2563898. PMID 17151045.
- ^ "What are the symptoms of bacterial vaginosis?". www.nichd.nih.gov. 5 May 2021.
- ^ "STD Facts - Bacterial Vaginosis". www.cdc.gov. 2019-01-11.
- ^ "What causes bacterial vaginosis (BV)?". www.nichd.nih.gov. 5 May 2021.
- ^ "UpToDate". www.uptodate.com. Retrieved 2021-09-13.
- ^ Oduyebo, Oyinlola O.; Anorlu, Rose I.; Ogunsola, Folasade T. (2009). "The effects of antimicrobial treatment on bacterial vaginosis in non-pregnant women Cochrane". Cochrane Database of Systematic Reviews (3): CD006055. doi:10.1002/14651858.CD006055.pub2. PMID 19588379.
- ^ a b c d e f g h i j Usatine R, Smith MA, Mayeaux EJ, Chumley H (2013-04-23). Color Atlas of Family Medicine (2nd ed.). New York: McGraw Hill. ISBN 978-0071769648.
- ^ "Genital / vulvovaginal candidiasis (VVC) Fungal Diseases CDC". www.cdc.gov. Retrieved 2016-12-16.
- ^ a b c d e Barry L. Hainer; Maria V. Gibson (April 2011). "Vaginitis: Diagnosis and Treatment". American Family Physician. 83 (7): 807–815.
- ^ "Vulvovaginal Candidiasis - 2015 STD Treatment Guidelines". www.cdc.gov. 2019-01-11.
- ^ a b "STD Facts - Trichomoniasis". www.cdc.gov. Retrieved 2016-12-04.
- ^ a b c d e Spence, Des; Melville, Catriona (2007-12-01). "Vaginal discharge". BMJ: British Medical Journal. 335 (7630): 1147–1151. doi:10.1136/bmj.39378.633287.80. ISSN 0959-8138. PMC 2099568. PMID 18048541.
- ^ a b c d E., Tintinalli, Judith; Stephan., Stapczynski, J. (2011-01-01). Tintinalli's emergency medicine : a comprehensive study guide. McGraw-Hill. OCLC 646388436.
{{cite book}}: CS1 maint: 다중 이름: 작성자 목록(링크) - ^ a b c Herriot., Emans, S. Jean; R., Laufer, Marc (2011-01-01). Emans, Laufer, Goldstein's pediatric & adolescent gynecology. Wolters Kluwer Health/Lippincott Williams & Wilkins Health. OCLC 751738201.
{{cite book}}: CS1 maint: 다중 이름: 작성자 목록(링크) - ^ Rome ES (2012). "Vulvovaginitis and Other Common Vulvar Disorders in Children". Pediatric and Adolescent Gynecology. Endocrine Development. Vol. 22. pp. 72–83. doi:10.1159/000326634. ISBN 978-3-8055-9336-6. PMID 22846522.
{{cite book}}:journal=무시됨(도움말)
외부 링크
 위키미디어 커먼즈 질 퇴원 관련 매체
위키미디어 커먼즈 질 퇴원 관련 매체


