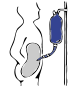
복막 투석
Peritoneal dialysis| 복막 투석 | |
|---|---|
 복막투석도 | |
| 전문 | 신장학 |
| ICD-9-CM | 54.98 |
| 메쉬 | D010530 |
복막투석(PD)은 사람의 복부에 있는 복막을 액체와 용존물질이 [1][2]혈액과 교환되는 막으로 사용하는 투석이다.그것은 과도한 액체를 제거하고, 전해질 문제를 바로잡고,[3] 신부전이 있는 사람들의 독소를 제거하기 위해 사용된다.복막투석은 처음 몇 [4]년 동안 혈액투석보다 더 좋은 결과를 보인다.다른 이점으로는 심각한 심장질환을 [4]앓고 있는 사람들에게 더 나은 유연성과 더 나은 내성이 있다.
합병증에는 복부 내 감염, 탈장, 고혈당, 복부 출혈, 카테터 [3]막힘 등이 포함될 수 있습니다.중요한 복부 수술이나 염증성 [3]장질환이 있는 사람은 사용이 불가능합니다.어느 정도 기술력이 있어야 제대로 할 [4]수 있다.
복막투석에서는 하복부의 영구관을 통해 특정 용액을 도입하여 [3]제거한다.이는 지속적인 보행복막투석(CAPD)으로 알려진 낮 동안 일정한 간격으로 발생하거나 자동복막투석([3]APD)으로 알려진 기계의 도움을 받아 밤에 발생할 수 있습니다.용액은 전형적으로 염화나트륨, 중탄산염, 그리고 [3]포도당과 같은 삼투압제로 만들어진다.
복막 투석에 사용되는 용액은 세계보건기구의 필수 [5][6]의약품 목록에 있습니다.2009년 현재 아프리카 53개국 [7]중 12개국에서 복막투석을 이용할 수 있다.
의료 용도
복막투석은 만성신장질환의 말기 유지요법이 필요한 신장대체요법이다.이것은 가장 일반적인 혈액 투석의 대안이다.
합병증
복막투석관련복막염
복막염의 일반적인 원인은 접촉 오염이다. 예를 들어 위생화되지 않은 손으로 카테터를 삽입하면 복부에 세균이 유입될 수 있다. 다른 원인으로는 카테터 합병증, 장내 세균 이식, 전신 [8]감염 등이 있다.PD-복막염 감염의 가장 일반적인 유형(80%)은 박테리아에서 [8]비롯된다.감염률은 지역에 따라 그리고 센터 내에서 매우 다양하며,[9] 추정 환자당 연간 0.06 - 1.66회 사이이다.최근 기술의 발달로 [10]복막염 발생률이 감소했다.
비록 항생제를 직접 복막에 주입하는 것이 정맥 내 투여 경로보다 약간의 이점을 제공하는 것처럼 보이지만, PD 관련 복막염에 대한 최선의 치료에 대해 명확히 하기 위한 충분한 증거가 없다; 정기적인 복막 세척이나 사용 등 자주 사용되는 다른 치료법에 대한 명확한 이점은 없다.우로키나아제[11]예방적 코 무피로신의 사용은 복막염과 [12]관련하여 효과가 불분명하다.세 가지 유형의 연결 및 유체 교환 시스템(표준, 트윈백 및 Y 세트; 후자 두 개의 가방과 카테터와의 연결만 포함), Y 세트는 비우고 플러싱한 다음 동일한 연결을 통해 복막을 채우는 것과 관련된 가방 사이의 단일 Y자형 연결을 사용합니다.) 트윈백과 Y 세트 시스템은 다음과 같습니다.복막염을 [13]예방하는 데 있어 기존 시스템보다 우수한 것으로 나타났습니다.
투석에 사용되는 액체는 포도당을 1차 삼투압제로 사용하지만, 이는 복막염, 신장 및 복막 기능의 저하 및 기타 부정적인 건강 [citation needed]결과를 초래할 수 있습니다.젖산염의 산도, 고농도 및 존재와 용액 내 포도당의 분해 생성물(특히 후자)이 이러한 건강[ambiguous] 문제의 원인이 될 수 있습니다.중성이고 젖산염 대신 중탄산을 사용하며 포도당 분해 생성물이 거의 없는 용액은 아직 [14]연구되지 않았지만 더 많은 건강상의 이점을 제공할 수 있습니다.
볼륨 시프트
제거된 투석액의 양과 환자의 체중을 [by whom?]모니터링합니다.500ml 이상의 액체가 유지되거나 3회 연속 시술에서 1L의 액체가 손실되는 경우 일반적으로 환자의[citation needed] 의사에게 알립니다.과도한 체액 손실은 저혈당 쇼크나 저혈압을 야기할 수 있고, 과도한 체액 유지는 고혈압과 부종을 야기할 수 있다.또한 제거된 유체의 색상도 모니터링됩니다. 일반적으로 초기 4사이클 동안 분홍색으로 변색되고 이후에는 투명하거나 옅은 노란색으로 변합니다.분홍색 또는 혈중 유출물이 있는 것은 복부 내 출혈을 나타내며 대변은 장에 구멍이 뚫려 있고 액체가 흐린 것은 감염을 나타냅니다.투석액이 너무 산성이거나 너무 차갑거나 너무 빨리 유입되는 경우 환자는 통증이나 불편함을 겪을 수 있으며, 흐린 분비물과 함께 확산되는 통증은 감염을 나타낼 수 있습니다.직장이나 회음부의 심한 통증은 카테터를 잘못 배치한 결과일 수 있습니다.드웰은 또한 호흡 장애를 일으키는 횡격막의 압력을 증가시킬 수 있으며, 변비는 [15]카테터를 통해 액체가 흐르는 것을 방해할 수 있습니다.
만성 합병증
PD의 장기적인 사용은 복막의 [10]섬유화와 관련이 있다.환자의 약 2.5%에서 발생하는 것으로 추정되는 잠재적으로 치명적인 합병증은 복막 [16]내의 두꺼운 섬유소 층의 성장에 의해 장이 막히는 캡슐화 복막 경화증이다.
다른.
다른 합병증으로는 낮은 요통과 탈장, 또는 [17]복부 내부의 높은 압력으로 인한 누액 등이 있다.고중성지방혈증과 비만도 하루에 [18]5001200칼로리를 섭취할 수 있는 체액 내 포도당의 양이 많기 때문에 우려된다.
방법
복막 투석의 베스트 프랙티스는 복막 투석을 실시하기 전에 카테터를 관리하는 방법 및 존재하는 이해의 격차를 해결하기 위한 교육과 함께 프로세스와 지원 시스템에 대한 개인의 이해를 평가해야 한다고 명시하고 있습니다.환자는 적절한 투석을 보장하기 위해 지속적인 모니터링을 받아야 하며 정기적으로 합병증에 대한 평가를 받아야 한다.마지막으로, 감염 관리의 중요성과 그들의 [19]협력으로 확립된 적절한 의료요법의 중요성을 교육해야 한다.
- 투석 과정
수술 준비로 복부를 세척하고 한쪽 끝은 복부에, 다른 한쪽 끝은 [20]피부에서 튀어나온 상태에서 카테터를 수술로 삽입한다.각 주입 전에 카테터를 세척하고 테스트한 복부로 흘러나와야 합니다. 이후 10분에서 15분 [15]동안 2~3리터의 투석액이 복부에 주입됩니다.총 체적은 드웰이라고 하며[21] 유체 자체는 투석액이라고 합니다.잔류량은 최대 3리터까지 가능하며 [15]주입 직전에 약물을 액체에 추가할 수도 있습니다.체류는 복부에 남아있고 노폐물은 밑의 혈관에서 복막을 가로질러 확산된다.시술에 따라 일정 시간(보통 4~6시간[15])이 지나면 오일을 제거하고 새 오일로 교체합니다.이는 환자가 자는 동안(자동복막투석, APD) 또는 하루 4~6회(연속복막투석, CAPD)[21][22]의 체액을 항상 복부에 유지함으로써 낮 동안 자동으로 발생할 수 있다.
일반적으로 사용되는 유체에는 염화나트륨, 젖산염 또는 중탄산염과 고삼투압성을 보장하기 위해 높은 비율의 포도당이 포함되어 있습니다.발생하는 투석의 양은 드웰의 용량, 교환의 규칙성 및 유체의 농도에 따라 달라집니다.APD는 1박에 3~10 드웰을 순환하는 반면, CAPD는 1박에 2-3리터씩 4 드웰을 포함하며, 각 드웰은 4-8시간 동안 복부에 남아 있습니다.내장은 막의 전체 표면적의 약 4/5를 차지하지만, 두정막은 PD에게 가장 중요하다.두 가지 보완 모델은 막 전체에 걸친 투석을 설명합니다. 세 개의 포어 모델(모공의 크기에 따라 단백질, 전해질 또는 물의 분자를 체에 걸러내는 막에서 분자가 교환되는 모델)과 분산 모델( 모세혈관의 역할과 수를 증가시키는 용액의 능력을 강조함)PD에 관여하는 활성 모세혈관).고농도의 포도당은 복막 모세혈관에서 복막강으로 삼투압(삼투압 UF)에 의한 체액의 여과 작용을 일으킨다.포도당은 투석액에서 혈액으로 빠르게 확산된다.드웰 4~6시간 후에는 포도당 삼투압 구배가 너무 낮아져 더 이상의 삼투압 UF를 허용할 수 없다.따라서 투석액은 이제 복막 내 콜로이드 삼투압을 약 18~20mmHg 초과하는 혈장 콜로이드 삼투압에 의해 복막강에서 모세혈관으로 재흡수된다(Starling 메커니즘 [23]참조).림프 흡수는 또한 복막강에서 혈장으로의 유체 재흡수에 어느 정도 기여할 것이다.복막의 투수성(UF계수)이 높은 환자는 드웰이 끝날 때까지 복막으로부터의 액체의 재흡수율이 증가할 수 있다.복막과 혈장 사이에서 작은 용질과 액체를 교환하는 능력은 높음(빠름), 낮음(느림) 또는 중간으로 분류될 수 있다.높은 운반체는 물질을 잘 확산시키는 경향이 있는 반면(혈액과 투석액 사이에 작은 분자를 쉽게 교환하고, APD와 같은 빈번하고 짧은 체류로 다소 개선된 결과를 얻을 수 있음), 낮은 운반체는 높은 UF를 가진다(복막강에서 포도당의 재흡수가 느리기 때문에, 어느 정도 b를 초래함).장기, 고용량 체류에 따른 에터 결과). 그러나 실제로는 두 가지 유형의 운송수단을 일반적으로 APD 또는 CAPD [24]중 하나를 사용하여 관리할 수 있다.
비록 몇가지 다른 모양과 카테터 사용할 수 있는 크기, 다른 삽입 사이트, 커프스의 카테터와 부동화에 많다 증거가 없지만 정보의 질은 아직 확고한 결론에 허용하기에 충분하지 않다는 환자 사망률이나 감염의 수, 어떤 장점을 보여 주는 것이다.[25]
복막질량수송특성의 판정에 의해 복막투석 여부를 평가하기 위해 복막평형시험을 실시해도 된다.
즉석 투석
복막 투석은 수술 카테터와 투석액으로 제조된 투석액을 사용하여 전투 수술이나 재해 구호와 같은 조건에서 즉석적으로 개선될 수 있으며, 다른 [26]선택사항이 없는 사람들에게 일시적인 신장 치환을 제공할 수 있다.
역학
2017년 현재, 혈액 투석은 국가의 96%에서 발견된 가장 널리 이용 가능한 신장 대체 수단인 반면, 복막 투석(PD)은 [10]국가의 75%에서만 이용 가능하다.2016년에는 복막투석(PD)을 받는 사람의 비율이 11%로 추정되었으며 국가별,[27] 지역별로 큰 차이를 보였다.홍콩과 멕시코에서는 세계 평균보다 PD가 일반적이며, 멕시코는 PD를 통해 투석을 하는 반면, 일본과 독일은 [28]세계 평균보다 낮은 비율을 보이고 있다.복막 투석 첫 번째 모델, 신장 치환 치료를 필요로 하는 환자를 우선 PD에 배치하고 PD를 사용하는 것에 대한 금전적 인센티브는 여러 국가에서 [27]PD의 흡수 증가와 관련이 있다.
동아시아와 동남아시아
홍콩은 2014년 71.9%로 전 세계에서 PD 사용률이 가장 높았고, 중국 본토에서는 2014년 20%, 태국에서는 2012년 23%,[27] 베트남에서는 2011년 10~20%였다.홍콩은 1985년부터 PD제일모델을, 태국은 2008년부터 PD제일모델을 시작해 PD제일모델을 10%[27]미만에서 끌어올렸다.
아메리카 대륙
PD 사용 유병률은 2013년 동안 미국에서 9.7%, 2013년 [27]동안 캐나다에서 16.3%였습니다.미국에서 PD 비율이 낮은 것은 대기업 소유의 혈액 투석 센터의 가용성이 높기 때문입니다.투석을 위한 번들 지급과 같은 의료 보험료 상환의 변경으로 인해 최근 미국에서 PD의 섭취가 증가하고 있으며,[27] 이는 투석을 위한 비용이 적게 드는 양태인 PD의 사용을 장려한다.
전체적으로 [27]2011년 중남미에서의 PD 사용률은 24.6%입니다.중남미 내에서는 1994년부터 2010년 사이에 혈액투석이 PD에 비해 사용 증가율이 높았다.2010년에는 멕시코 55.9%, 엘살바도르 67.6%가 PD를 가장 많이 사용했습니다.2000년부터 2010년 사이에 콜롬비아의 PD 비율은 54%에서 31.3%[29]로 떨어졌다.
역사
복막 투석은 1920년대에 처음 시행되었지만, 1960년대까지 [30]장기 사용이 의료에 들어오지 않았다.스케줄은
- 1923 - Georg Ganter는 첫 복막 투석을 시행한다.
- 1968 - 헨리 텐크호프(Henry Tenckhoff)는 모든 치료 [31]치료를 위해 복부에 있는 카테터를 교체할 필요가 없도록 텐크호프 카테터를 만들었다.
혈액 투석과의 비교
혈액투석에 비해 PD는 환자의 이동성이 높고 지속적인 성질로 증상의 변동이 적고 인산염 화합물 제거가 용이하지만 다량의 알부민은 제거되므로 영양상태의 [10]지속적인 모니터링이 필요하다.PD의 비용은 세계 대부분의 지역에서 HD의 비용보다 일반적으로 낮습니다. 이러한 비용 이점은 [32]선진국에서 가장 뚜렷하게 나타납니다.CAPD와 APD 사이의 위험과 유익성을 적절히 비교할 수 있는 충분한 연구가 없다. 세 가지 소규모 임상시험의 코크란 리뷰는 말기 신장질환 환자에 대한 임상적으로 중요한 결과(즉, 질병률 또는 사망률)에서 차이가 발견되지 않았으며, 신장의 기능성을 보존하는 데 아무런 이점도 없었다.그 결과는 APD가 젊은 환자들과 취업하거나 [33]교육을 추구하는 사람들에게 심리적인 이점을 줄 수 있다는 것을 시사했다.
PD는 체액에 빠르고 유의한 변화를 일으키지 않기 때문에 심장 불안정 환자 및 카테터를 통한 혈당 조절 능력으로 인한 인슐린 의존성 당뇨병 환자에게도 사용될 수 있다.
사회와 문화
경제학
투석 치료비는 국가의 [7]부와 관련이 있다.미국에서는 복막 투석 비용이 1인당 연간 [4]약 5만3천400달러이다.
레퍼런스
- ^ Perl, Jeffrey; Bargman, Joanne M. (2016-11-01). "Peritoneal dialysis: from bench to bedside and bedside to bench". American Journal of Physiology. Renal Physiology. 311 (5): F999–F1004. doi:10.1152/ajprenal.00012.2016. ISSN 1931-857X.
- ^ Billings DM (2008-11-01). Lippincott's Content Review for NCLEX-RN. Lippincott Williams & Wilkins. p. 575. ISBN 9781582555157. Archived from the original on 2017-01-13.
- ^ a b c d e f World Health Organization (2009). Stuart MC, Kouimtzi M, Hill SR (eds.). WHO Model Formulary 2008. World Health Organization. p. 453. hdl:10665/44053. ISBN 9789241547659.
- ^ a b c d Lim K, Palsson R, Siedlecki A (October 2016). "Dialysis Initiation During the Hospital Stay". Hospital Medicine Clinics. 5 (4): 467–477. doi:10.1016/j.ehmc.2016.05.008.
- ^ World Health Organization (2019). World Health Organization model list of essential medicines: 21st list 2019. Geneva: World Health Organization. hdl:10665/325771. WHO/MVP/EMP/IAU/2019.06. License: CC BY-NC-SA 3.0 IGO.
- ^ World Health Organization (2021). World Health Organization model list of essential medicines: 22nd list (2021). Geneva: World Health Organization. hdl:10665/345533. WHO/MHP/HPS/EML/2021.02.
- ^ a b Ronco C, Crepaldi C, Cruz DN, eds. (2009). Peritoneal Dialysis: From Basic Concepts to Clinical Excellence. Karger Medical and Scientific Publishers. p. 244. ISBN 9783805592024. Archived from the original on 2017-01-13.
- ^ a b Himmelfarb J, Ikizler TA (6 November 2018). "32 - Peritoneal Dialysis-Related Infections". Chronic kidney disease, dialysis, and transplantation : companion to Brenner & Rector's the kidney. ISBN 978-0-323-53172-6. OCLC 1076544294.
- ^ Cho Y, Johnson DW (August 2014). "Peritoneal dialysis-related peritonitis: towards improving evidence, practices, and outcomes". American Journal of Kidney Diseases. 64 (2): 278–289. doi:10.1053/j.ajkd.2014.02.025. PMID 24751170.
- ^ a b c d Himmelfarb J, Vanholder R, Mehrotra R, Tonelli M (October 2020). "The current and future landscape of dialysis". Nature Reviews. Nephrology. 16 (10): 573–585. doi:10.1038/s41581-020-0315-4. PMC 7391926. PMID 32733095.
- ^ Ballinger AE, Palmer SC, Wiggins KJ, Craig JC, Johnson DW, Cross NB, Strippoli GF (April 2014). "Treatment for peritoneal dialysis-associated peritonitis". The Cochrane Database of Systematic Reviews (4): CD005284. doi:10.1002/14651858.CD005284.pub3. PMID 24771351.
- ^ Campbell D, Mudge DW, Craig JC, Johnson DW, Tong A, Strippoli GF (April 2017). "Antimicrobial agents for preventing peritonitis in peritoneal dialysis patients". The Cochrane Database of Systematic Reviews. 4 (6): CD004679. doi:10.1002/14651858.CD004679.pub3. PMC 6478113. PMID 28390069.
- ^ Daly C, Cody JD, Khan I, Rabindranath KS, Vale L, Wallace SA (August 2014). "Double bag or Y-set versus standard transfer systems for continuous ambulatory peritoneal dialysis in end-stage kidney disease". The Cochrane Database of Systematic Reviews (8): CD003078. doi:10.1002/14651858.CD003078.pub2. PMC 6457793. PMID 25117423.
- ^ Perl J, Nessim SJ, Bargman JM (April 2011). "The biocompatibility of neutral pH, low-GDP peritoneal dialysis solutions: benefit at bench, bedside, or both?". Kidney International. 79 (8): 814–824. doi:10.1038/ki.2010.515. PMID 21248712.
- ^ a b c d Munden J (2007). Best practices : evidence-based nursing procedures (2nd ed.). Philadelphia: Lippincott Williams & Wilkins. ISBN 978-1-58255-532-4.
- ^ Kawanishi H, Moriishi M (June 2007). "Encapsulating peritoneal sclerosis: prevention and treatment". Peritoneal Dialysis International. 27 (Suppl 2): S289–S292. doi:10.1177/089686080702702s49. PMID 17556321. S2CID 1050358.
- ^ Himmelfarb J, Ikizler TA (6 November 2018). "33 - Noninfectious Complications of Peritoneal Dialysis". Chronic kidney disease, dialysis, and transplantation : companion to Brenner & Rector's the kidney. ISBN 978-0-323-53172-6. OCLC 1076544294.
- ^ Ehrman JK, Gordon P, Visich PS, Keteyian SJ (2008). Clinical Exercise Physiology. Human Kinetics. pp. 268–269. ISBN 978-0-7360-6565-8. Archived from the original on 2013-06-18.
- ^ Wood M, et al. (CANNT Nursing Standards Working Group) (2008-08-01). "Nephrology Nursing Standards and Practice Recommendations" (PDF). Canadian Association of Nephrology Nurses and Technologists. Archived from the original (PDF) on 2010-03-31. Retrieved 2010-09-08.
- ^ Harissis HV, Katsios CS, Koliousi EL, Ikonomou MG, Siamopoulos KC, Fatouros M, Kappas AM (July 2006). "A new simplified one port laparoscopic technique of peritoneal dialysis catheter placement with intra-abdominal fixation". American Journal of Surgery. 192 (1): 125–129. doi:10.1016/j.amjsurg.2006.01.033. PMID 16769289.
- ^ a b Crowley LV (2009). An Introduction to Human Disease: Pathology and Pathophysiology Correlations. Jones & Bartlett Publishers. pp. 507–509. ISBN 978-0-7637-6591-0. Archived from the original on 2013-06-18.
- ^ McPhee SJ, Tierney LM, Papadakis MA (2007). Current medical diagnosis and treatment. McGraw-Hill. pp. 934–935. ISBN 978-0-07-147247-0.
- ^ Rippe B, Venturoli D, Simonsen O, de Arteaga J (2004). "Fluid and electrolyte transport across the peritoneal membrane during CAPD according to the three-pore model". Peritoneal Dialysis International. 24 (1): 10–27. doi:10.1177/089686080402400102. PMID 15104333. S2CID 25034246.
- ^ Daugirdas JT, Blake PG, Ing TS (2006). "Physiology of Peritoneal Dialysis". Handbook of dialysis. Lippincott Williams & Wilkins. p. 323. ISBN 9780781752534. Archived from the original on 2013-06-18.
- ^ Htay H, Johnson DW, Craig JC, Schena FP, Strippoli GF, Tong A, Cho Y (May 2019). "Catheter type, placement and insertion techniques for preventing catheter-related infections in chronic peritoneal dialysis patients". The Cochrane Database of Systematic Reviews. 5: CD004680. doi:10.1002/14651858.CD004680.pub3. PMC 6543877. PMID 31149735.
- ^ Pina JS, Moghadam S, Cushner HM, Beilman GJ, McAlister VC (May 2010). "In-theater peritoneal dialysis for combat-related renal failure". The Journal of Trauma. 68 (5): 1253–1256. doi:10.1097/TA.0b013e3181d99089. PMID 20453775. S2CID 24251777.
- ^ a b c d e f g Li PK, Chow KM, Van de Luijtgaarden MW, Johnson DW, Jager KJ, Mehrotra R, et al. (February 2017). "Changes in the worldwide epidemiology of peritoneal dialysis". Nature Reviews. Nephrology. 13 (2): 90–103. doi:10.1038/nrneph.2016.181. PMID 28029154. S2CID 25054210.
- ^ Grassmann A, Gioberge S, Moeller S, Brown G (December 2005). "ESRD patients in 2004: global overview of patient numbers, treatment modalities and associated trends". Nephrology, Dialysis, Transplantation. 20 (12): 2587–2593. doi:10.1093/ndt/gfi159. PMID 16204281.
- ^ Rosa-Diez G, Gonzalez-Bedat M, Pecoits-Filho R, Marinovich S, Fernandez S, Lugon J, et al. (August 2014). "Renal replacement therapy in Latin American end-stage renal disease". Clinical Kidney Journal. 7 (4): 431–436. doi:10.1093/ckj/sfu039. PMC 4208784. PMID 25349696.
- ^ Nolph KD (2013-03-09). "History of peritoneal dialysis". Peritoneal dialysis. Springer Science & Business Media. p. 1.0 and 2.0. ISBN 9789401725606. Archived from the original on 2017-01-13.
- ^ Mehrotra R, Devuyst O, Davies SJ, Johnson DW (November 2016). "The Current State of Peritoneal Dialysis". Journal of the American Society of Nephrology. 27 (11): 3238–3252. doi:10.1681/ASN.2016010112. PMC 5084899. PMID 27339663.
- ^ Karopadi AN, Mason G, Rettore E, Ronco C (October 2013). Zoccali C (ed.). "Cost of peritoneal dialysis and haemodialysis across the world". Nephrology, Dialysis, Transplantation. 28 (10): 2553–2569. doi:10.1093/ndt/gft214. PMID 23737482.
- ^ Rabindranath KS, Adams J, Ali TZ, MacLeod AM, Vale L, Cody J, et al. (April 2007). Rabindranath KS (ed.). "Continuous ambulatory peritoneal dialysis versus automated peritoneal dialysis for end-stage renal disease". The Cochrane Database of Systematic Reviews. 2 (2): CD006515. doi:10.1002/14651858.CD006515. PMC 6669246. PMID 17443624. Archived from the original on 2009-10-08.