치아 적출
Dental extraction| 치아 적출 | |
|---|---|
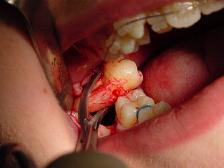 충격 어금니의 외과적 적출 | |
| 전문 | 구강악안면외과, 치주외과[1] |
| ICD-9-CM | 23.0-23.1 |
| MeSH | D014081 |
치아 적출( tooth出, exodontia, exodontics, 또는 비공식적으로 치아 당김)은 치조골에 있는 치아 치조(소켓)에서 치아를 제거하는 것을 말합니다. 발치는 매우 다양한 이유로 수행되지만, 가장 일반적으로 충치, 치주 질환 또는 치아 외상을 통해 회복할 수 없게 된 치아, 특히 치통과 관련된 치아를 제거하기 위해 수행됩니다. 간혹 충격을 받은 사랑니(입안에 정상적으로 자라지 못하는 사랑니)는 잇몸의 반복적인 감염(심폐염)을 유발하며, 다른 보존적 치료(청소, 항생제, 수술)가 실패했을 때 제거될 수 있습니다. 치아 교정술에서는 치아가 붐비는 경우 건강한 치아를 뽑아(종종 쌍첨자) 공간을 만들어 나머지 치아를 곧게 펴게 할 수 있습니다.
절차.
추출은 제거할 치아의 종류 및 기타 요인에 따라 비수술적(단순)과 수술적(단순)으로 분류할 수 있습니다.

평가 및 특별조사
치아의 통증 이력, 환자의 병력, 이전 어려운 발치의 병력 등을 알기 위해 종합적인 병력 청취를 시행해야 합니다.[2] 치아를 임상적으로 평가해야 합니다. 즉, 치과의사가 육안으로 확인해야 합니다.[2] 적출 전 방사선 사진이 항상 필요한 것은 아니지만 진단을 확인하고 적절한 치료 계획을 확인하기 위해 종종 촬영됩니다.[2] 방사선 사진은 또한 추출 계획에 도움이 되는 뿌리의 모양과 크기를 시각화하는 데 도움이 됩니다.[2] 이 모든 정보는 치과 의사가 어려움을 예측하고 적절하게 준비하는 데 도움이 될 것입니다.[2]
환자 동의 획득
치아 발치에 대한 환자의 허가를 받기 위해서는 치과의사는 다른 치료 옵션, 치아 발치 시술에 관련된 내용, 시술의 잠재적 위험 및 시술의 이점에 대해 설명해야 합니다.[2] 동의를 얻는 과정은 임상 노트에 기록되어야 합니다.[2]

국소마취제 제공
치아를 발치하기 전에 치과의사는 발치를 시작하기 전에 치아와 주변 조직이 무감각한지 확인하기 위해 국소 마취제를 전달합니다.[2] 다음과 같은 치아 저림을 달성하는 몇 가지 기술이 있습니다.
- 침윤 – 국소 마취제가 포함된 주사액이 치아 뿌리 끝 부근의 잇몸으로 전달되어 추출됩니다. 이를 통해 국소 마취제가 뼈를 통해 침투하여 결국 추출할 치아의 신경 다발에 도달할 수 있습니다.[2]
- 신경 차단 – 국소 마취제가 포함된 주사는 신경의 초기 가지로 전달됩니다. 예를 들어, 아래 치조 신경 블록은 모든 아랫니를 마취하는 데 사용될 수 있습니다.[2]
영국에서 가장 일반적으로 사용되는 두 가지 국소 마취제는 리도카인과 아티카인입니다.[3] 주사 전에 리도카인이나 벤조카인과 같은 국소 마취 젤이나 크림을 잇몸에 발라 주사 부위를 수 밀리미터 깊이까지 저을 수 있습니다.[2] 이는 주사 중 느끼는 불편함을 줄여 환자의 불안감을 줄이는 데 도움이 될 것입니다.[2]

치아제거
발치하는 동안 여러 기구를 사용하여 치아 제거를 돕고 완화하는 동시에 조직에 최소한의 충격을 주어 더 빠른 치유를 가능하게 합니다. 발치 집게는 일반적으로 치아를 제거하는 데 사용됩니다. 제거가 필요한 치아의 종류, 입(왼쪽 또는 오른쪽)의 어느 쪽에 있는지, 윗니 또는 아랫니인지에 따라 다양한 모양의 집게를 사용할 수 있습니다. 집게의 부리는 치아의 긴 축을 따라 뿌리를 향해 압력이 가해지기 전에 치아의 뿌리를 단단히 잡아야 합니다.
집게의 다양한 움직임을 사용하여 치아를 제거할 수 있습니다. 일반적으로 아래쪽 압력을 유지하면서 치아를 볼 쪽(부근)으로 이동시키고 반대 방향(구개 또는 언어)으로 이동시켜 소켓에서 치아를 느슨하게 합니다.[2] 앞니와 같은 원추형 뿌리가 있는 단일 치아의 경우 회전 운동도 사용됩니다.[2] 아래 어금니를 추출하기 위해 '8의 도형' 운동을 사용할 수 있습니다.[2]

사용된 계측기는 아래에 요약되어 있습니다.
| 이름. | 기구의 종류 | 사용하다 | 사용면적 | 고유 기능 |
|---|---|---|---|---|
| 룩세이터 | 룩세이터 | 치아 주위에 PDL 찢기 | 아무 곳이나. | 날카로운 날 |
| 쿠플란드 | 엘레베이터 | 소켓과 리프트를 확장합니다. | 아무 곳이나. | 가장 좁은 것부터 넓은 것까지 번호 1-3번 |
| 워릭 제임스 | 엘레베이터 | 소켓을 확장하고 이를 들어 올립니다. | 아무 곳이나. | 우좌우 직선 |
| 크라이어스 | 엘레베이터 | 소켓을 확장하고 이를 들어 올립니다. | 아무 곳이나. | 끝이 날카로운 오른쪽과 왼쪽 |
| 상직선 | 포스프 | 치아제거 | 상부 개에서 개까지 | 일자핸들 |
| 상전치 | 포스프 | 치아제거 | 상부 내부 및 전치부 | |
| 상어금니 | 포스프 | 치아제거 | Upper 1st/2nd/3rd molars | 협측 털갈이를 할 수 있는 뾰족한 끝 |
| 상부 총검 | 포스프 | 치아제거 | 상3대 어금니 | 세 번째 어금니에 닿기 위한 곡선 핸들과 팁 |
| 상근 | 포스프 | 치아제거 | 상부 유지/파절된 뿌리 | 좁은 팁 |
| 코우혼 | 포스프 | 치아제거 | 하대 어금니 | 분해된 어금니의 털갈이에 관여할 수 있는 얇은 팁 |
| 하전치 | 포스프 | 치아제거 | 하부 내부 및 전치부 | 90도 굽힘 핸들 |
| 아래 어금니 | 포스프 | 치아제거 | Lower 1st/2nd/3rd molars | 2개의 부리 끝으로 장식을 결합할 수 있습니다. |
| 하부근 | 포스프 | 치아제거 | 하부 유지/파손된 뿌리 | 뿌리를 박기 위한 좁은 팁 |
치아를 제거할 때 시술자 위치 측면에서 환자는 상부를 추출할 때 더 반듯이 눕혀지고 하부를 추출할 때 더 똑바로 놓입니다. 이는 시술 과정에서 시술자가 직접 시야를 확보할 수 있도록 하기 위함입니다. 오른손잡이 시술자는 윗니 또는 왼쪽 아래의 치아를 제거할 때 환자의 앞쪽과 오른쪽에 섭니다. 그러나 오른쪽 아래 치아를 추출할 때 환자 뒤와 오른쪽에 서 있습니다.[4]
치아 엘리베이터는 치아 제거를 돕기 위해 사용할 수 있습니다. 모양이 다른 다양한 종류가 있습니다. 그들의 작업 끝은 소켓의 치아와 뼈 사이의 공간으로 들어가도록 설계되었습니다.[2] 그런 다음 회전 운동을 통해 소켓에서 치아를 제거합니다.[2] 비슷하게 생겼지만 더 날카로운 도구로 사용할 수 있는 또 다른 도구는 룩세이터(luxator)입니다. 이 도구는 치아와 뼈 소켓(치주 인대) 사이의 인대를 자르기 위해 부드럽고 주의 깊게 사용할 수 있습니다.[2]
지혈 달성
소켓 위에 있는 멸균 거즈 조각을 물어뜯으면 상처에 단단한 압력이 가해집니다. 일반적으로 이것은 출혈을 멈추기에 충분하며 소켓 바닥에서 혈전 형성을 촉진합니다.[5]
또한 환자는 처음 24시간 이내에 뜨거운 음식을 먹고 마시는 것을 금지해야 합니다. 음용 시 빨대를 사용하는 것도 음압으로 인해 소켓에서 새로 형성된 응고물을 제거할 수 있기 때문에 금지됩니다.
출혈의 원인은 연조직(치과 및 점막) 또는 경조직(뼈 소켓)에서 발생할 수 있습니다.[5] 연조직의 출혈은 상처 봉합(봉틀) 및/또는 트라넥삼산, 황산제2철 및 질산은과 같은 화학 작용제를 사용하여 제어할 수 있습니다.[5] 골 출혈은 지혈 거즈와 골 왁스를 사용하여 체포할 수 있습니다.[5] 지혈을 달성하는 다른 수단에는 전기 주의가 포함됩니다.[5]
이유들


의료/치과
- 심각한 치아 부식 또는 감염(치근 종기와 같은 급성 또는 만성 치조 농양 – 치아 뿌리 끝에 형성되는 감염 물질 [pus][6]의 집합체). 전 세계적인 치아 우식증 유병률의 감소에도 불구하고, (제3 어금니가 아닌) 치아의 추출은 여전히 가장 일반적인 이유이며, 추출의 최대 2/3를 차지합니다.[7]
- 치아의 지지 조직과 뼈 구조에 영향을 미칠 수 있는 심각한 잇몸 질환.
- 심낭염, 회복 불가능한 우식증 또는 낭종과 관련된 증상이 있는 사랑니의 치료.[8]
- 무증상의 예방적 제거는 사랑니에 영향을 미쳤습니다. 역사적으로, 많은 무증상의 충격을 받은 제 3 어금니가 제거되었지만, 미국과 영국 보건 당국은 이제 제 3 어금니 제거의 적응증에 대한 지침을 제공합니다.[8] 예를 들어, 미국 공중 보건 협회는 불필요한 적출로 인한 많은 수의 부상 때문에 제 3 어금니(지혜로운 치아)의 예방적 제거에 반대하는 정책을 채택했습니다.[9]
- 다른 치아들이 들어오는 것을 막고 있는 여분의 치아.
- 보조적이거나 기형적인 치아.
- 치아 골절.
- 턱뼈 골절선의 치아
- 치내적으로 복원할 수 없는 치아.[10][11]
- 의치; 의치의 착용감이나 외관에 해로운 치아.[12]
- 종양을 치료 및/또는 관리하기 위한 두경부 방사선 치료는 방사선 치료 전 또는 후에 치아 추출이 필요할 수 있습니다.
- 다른 치료법에 비해 저렴한 비용입니다.[13]: 98
- 신체적 고문의 한 형태로서 의학적으로 불필요한 적출.[14]
- 무는 전력이 있는 제도화된 정신과 환자의 앞니를 제거하는 것은 한때 일반적인 관행이었습니다.[15]
치아교정
- 교정치료(브레이스) 준비 중 일반적으로 치아 교정 치료를 제공하기 전에 복잡한 치아가 이동할 수 있는 공간을 만들기 위해 추출이 필요합니다. 어금니 전치는 이를 위해 가장 일반적으로 추출되는 치아입니다.
미학
- 화장품 : 외관이 좋지 않은 치아를 제거하기 위해, 복원하기에 부적합합니다.
종류들

추출은 종종 "단순" 또는 "수술"로 분류됩니다.
간단한 적출술은 입에서 볼 수 있는 치아에 대해 수행되며, 일반적으로 국소 마취 하에 환자와 함께 수행되며, 치아의 눈에 보이는 부분을 상승시키고/하거나 파악하기 위해 도구를 사용하는 것만 필요합니다. 일반적으로, 엘리베이터를 이용하여 치아를 들어올리고, 치과용 집게를 이용하여 특정 치아 움직임(예: 치아를 앞뒤로 흔드는 것)을 수행하여 치아 소켓을 확장합니다. 치주 인대가 끊어지고 지지하는 치조골이 적절하게 넓어지면 치아를 제거할 수 있습니다. 일반적으로 집게로 치아를 제거하면 제어된 힘으로 느리고 안정적인 압력이 가해집니다.

외과적 적출은 예를 들어 잇몸 아래가 부러졌거나 충격을 받은 사랑니와 같이 완전히 분출되지 않았기 때문에 간단한 적출을 통해 쉽게 접근하거나 제거할 수 없는 치아를 제거하는 것을 포함합니다.[2] 수술 적출은 거의 항상 절개가 필요합니다. 외과적 적출술에서 치과의사는 치아와 뼈를 덮고 있는 연조직을 상승시킬 수 있으며 드릴 또는 덜 일반적으로 파골이라고 불리는 기구로 위에 있는 턱뼈 및/또는 주위 턱뼈의 일부를 제거할 수도 있습니다. 종종 치아를 제거하기 위해 치아를 여러 조각으로 나눌 수 있습니다.
발치 후 일반적인 위험에는 통증, 붓기, 출혈, 타박상, 감염, 트리스무스(정상처럼 크게 열 수 없음) 및 건조 소켓이 포함됩니다. 특히 사랑니의 외과적 적출과 관련된 추가적인 위험이 있습니다: 하 치조 신경 +/- 언어 신경의 영구적 또는 일시적 손상, 영구적 또는 일시적 저림, 입술, 턱 +/- 혀의 감각 변화.[16][17]
수술절차
- 절개는 점막과 골막을 통해 뼈까지 전체 두께로 만들어집니다. 일반적으로 피판은 해당 치아 뒤쪽의 한 치아에서 치간유두를 포함한 앞쪽의 한 치아까지 확장됩니다.
- 전방 완화 절개가 고름 아래로 뻗어 있습니다. 이 플랩 디자인은 "양면"이라고 불립니다. "3면" 플랩에는 후방에 추가적인 완화 절개가 포함되어 있습니다.
- 플랩은 골막 주위 엘리베이터를 사용하여 올려 관심 영역을 노출시킵니다.
- 플랩은 레이크 리트랙터와 같은 기구로 방해되지 않도록 고정됩니다.
- 치아 주위에 작은 골창자를 뚫어 악기의 적용 지점을 달성할 수 있는 공간을 만듭니다. 이 과정에서 충분한 양의 식염수를 사용하여 뼈를 식히는 것이 중요합니다.
- 해당 치아는 럭셔터, 엘리베이터 및 추출 집게의 조합을 사용하여 제거할 수 있습니다.
- 날카로운 뼈는 부드럽게 펴지고 상처는 식염수로 관개됩니다.
- 플랩은 제자리에 배치되고 봉합됩니다.[2]
적출전대가
항응고제/항혈소판 사용
항응고제는 응고 캐스케이드를 방해하는 약물입니다. 항혈소판제는 혈소판 응집을 방해하는 약물입니다. 이러한 약물은 혈전색전증의 위험을 줄이기 위해 특정 의료 조건/상황에서 처방됩니다. 이와 함께 출혈 위험이 높아집니다. 역사적으로 항응고제 와파린(쿠마린이라고 불리는 약물 그룹에 속하는)과 아스피린 또는 클로피도그렐과 같은 항혈소판제가 이러한 상황에서 흔히 처방되었습니다. 그러나 이러한 약물이 여전히 사용되고 있지만, 새로운 항혈소판제(예: 티카그렐러) 및 항응고제(예: 리바록사반, 아픽사반 및 다비가트란) 약물이 더 일반적으로 사용되고 있습니다. 치과 진료(치과 적출 포함)를 고려할 때 처방받은 약물과 환자 개개인의 상황에 따라 다른 안내/예방 조치를 따라야 합니다. 스코틀랜드 치과 임상 효과 프로그램(SDCEP)은 이 주제에 대해 훌륭한 지침을 제공합니다.[18]
항생제 처방
특정 추출 후 합병증의 위험을 줄이기 위해 항생제를 사용하기 전에 개별 환자 상황을 평가해야 합니다. 충격을 받은 사랑니 추출 전후에 항생제를 사용하면 감염 위험이 66% 감소하고 건조 소켓 발생률이 1/3 감소한다는 증거가 있습니다. 사랑니 제거에 영향을 받아 항생제 치료를 받는 19명 당 1명의 감염을 예방합니다.[19] 항생제 사용은 발치 후 7일 후 발열, 부종, 트리스무스 증상에 직접적인 영향을 미치지 않는 것으로 보입니다. 2021년 코크란 리뷰에서는 23개의 무작위 대조군 이중맹검 실험을 검토하였으며, 이들 연구와 관련된 편향된 위험성을 고려한 후, 세 번째 어금니 추출 후 감염 위험을 줄이기 위해 실제로 항생제의 일상적인 사용을 뒷받침하는 전반적인 증거가 중간 정도라는 결론을 내렸습니다. 무분별한 항생제 사용이 환자에게 미칠 수 있는 부작용에 대해서는 여전히 합리적인 우려가 남아 있습니다. 예방적 항생제를 실제로 사용하지 말 것을 권고하는 항생제 내성 발생에 대한 우려도 있습니다.[19]
신경 손상 위험 평가
삼차신경(두개신경 V)의 한 갈래인 하조신경(IAN)은 하악(하악)을 관통하는 신경으로 하악, 입술, 턱에 감각을 공급합니다. 따라서 아래 치아, 특히 아래 사랑니는 이 신경에 가까이 있을 수 있습니다. 하악 치조 신경의 손상은 하악의 사랑니 제거(및 기타 수술 절차)의 위험이 있습니다.[20] 일시적이거나 영구적인 저림이나 수술이 진행되는 쪽의 입술 +/- 턱에 감각이 변경될 위험이 있음을 의미합니다. 따라서 이 위험성을 평가하고 환자에게 알리기 위해서는 아래 사랑니와 관련된 하악 치조 신경의 위치를 추출하기 전에 방사선학적으로 평가해야 합니다.[20]
루트와 운하의 근접성은 방사선학적으로 평가할 수 있으며 신경 손상의 높은 위험을 나타낼 수 있는 몇 가지 요인이 있습니다.[21]
- 도관을[21] 가로지르는 치근의 검게 변합니다.
- 운하의[21] 편차
- 뿌리가[21] 좁아지는 현상
- 운하의[21] 라미나두라 손실
- 정단부: 치근부와 관련된 방사선 투과성으로, 치근부 감염에[21] 의한 것이 아님
하악골의 수술 과정에서 설신경이 손상(일시적 또는 영구적)될 수도 있으며, 특히 하악골 사랑니 제거술이 그렇습니다. 이것은 일시적이거나 영구적인 감각/변화된 맛이 혀 측면(수술 측면에 해당하는 측면)에 나타나는 것입니다.[22]
발치 후 치유

즉시관리
치아를 제거한 직후 출혈이나 배액이 매우 흔하게 발생합니다. 환자가 거즈 면봉을 물어 압력을 가하면 소켓에 혈전(혈액 응고)이 형성됩니다(지혈 반응). 일반적인 지혈 조치로는 거즈를 이용한 국소 압력 인가, 산화 셀룰로오스(겔폼) 및 피브린 실란트 사용 등이 있습니다. 치과 의사는 일반적으로 흡수성 거즈, 지혈 포장재(산화 셀룰로오스, 콜라겐 스폰지) 및 봉합 키트를 사용할 수 있습니다.[23] 때로는 출혈을 완전히 정지시키기 위해 30분의 지속적인 압력이 필요합니다.
합병증
하악골을 움직여서 일정한 압력을 유지하는 대신 소켓에 가해지는 압력을 제거하는 토킹은 출혈이 멈추지 않는 매우 일반적인 이유입니다. 이것은 팔에 피가 난 상처를 가진 사람에게 압력을 가하라는 지시를 받고 대신 몇 분마다 간헐적으로 상처를 잡고 있는 것과 같습니다.
응고 장애(예: 혈우병)는 사람이 살면서 다른 수술 절차를 받지 않은 경우 처음으로 발견되기도 하지만, 이것은 드문 일입니다. 때때로 혈전이 제거되어 더 많은 출혈과 새로운 혈전 형성을 유발하거나 건조한 소켓으로 이어질 수 있습니다(합병증 참조). 일부 구강 외과 의사들은 이것이 건식 소켓의 가능성을 줄일 것이라는 믿음으로 정기적으로 소켓의 벽을 긁지만, 이 방법이 효과가 있다는 증거는 없습니다.[citation needed]
발치 후 가장 심각한 치유 합병증은 뼈의 골화학 괴사를 유발할 수 있는 비스포스포네이트 사용의 부작용으로 인한 치유가 느리거나 중단된다는 것입니다.
치유과정
치유가 진행됨에 따라 추가 출혈 가능성이 감소하며, 24시간 이후에는 발생할 가능성이 낮습니다. 혈전은 소켓 가장자리의 치은 점막에서 증식하는 상피 세포에 의해 덮여 있으며, 결함을 완전히 덮는 데 약 10일이 걸립니다.[24] 혈전에는 염증 반응이 일어나면서 호중구와 대식세포가 관여합니다. 다음으로 증식 및 합성 단계가 발생하는데, 이는 치조골의 인접한 골수에서 골생성 세포가 증식하는 것을 특징으로 합니다. 치아를 적출한 날로부터 약 10일 후부터 뼈 형성이 시작됩니다. 10-12주 후에는 X선 영상에서 소켓의 윤곽이 더 이상 보이지 않습니다. 치조가 무미건조한 상태에 적응함에 따라 뼈의 재형성은 치조 과정이 서서히 회복됨에 따라 장기적으로 발생합니다. 상악 뒷니의 경우 전정부 바닥이 리모델링됨에 따라 상악동의 공압 정도도 증가할 수 있습니다.[citation needed][clarification needed]
적출 후 관리
수술 후 지시사항
치아 발치 후 수술 지침을 제공하여 소켓의 치유를 장려하고 수술 후 합병증이 발생하는 것을 방지할 수 있습니다. 아래에 기재된 조언은 구두로 하는 것이 일반적이며, 서면에 의한 지시로 보충할 수 있습니다. 두 가지 전달 방법을 모두 조합하면 추출 후 환자가 경험하는 통증의 심각성이 줄어들고 언어적 수술 후 지시만으로도 환자 만족도가 높아지는 것으로 나타났습니다.[25]
일반적인 조언

치아 발치 후 치유를 장려하기 위해 다음을 권장할 수 있습니다.
- 혀, 손가락 또는 칫솔로 치아 소켓을 탐색하지 마십시오. 그렇지 않으면 응고 형성을 방해할 수 있습니다.
- 혈전이 제거되지 않도록 24시간 동안 입을 헹구는 것을 피하세요.[2] 24시간이 지난 후에는 특히 식후에 따뜻한 짠 구강 세정제를 사용하여 상처를 깨끗하게 유지합니다.[26] 이 방법의 효과에 대한 증거는 제한적이지만 환자는 치료 과정에서 끝이 구부러진 플라스틱 주사기를 사용하여 소켓을 청소하도록 권장할 수 있습니다.[27]
- 24시간[28] 이상 술을 피하세요.
- 혈전 형성을[29] 방해할 수 있으므로 혈압 상승을 유발할 수 있는 격렬한 활동을 피하면서 남은 시간 동안 휴식을 취하세요.
- 며칠간 부드러운 음식으로[26] 구성된 식단을 채택합니다.
통증관리
NSAIDS(비스테로이드성 항염증제), APAP(아세트아미노펜), 오피오이드 제형을 포함한 세 번째 어금니 추출 후 통증 관리를 위한 많은 약물 치료법이 있습니다. 각각의 통증 완화 효능이 있지만 부작용도 있습니다. 두 명의 의사에 따르면 이부프로펜-APAP 조합은 통증 완화 및 염증 감소에 가장 큰 효과와 함께 가장 적은 부작용을 가지고 있다고 합니다. 이러한 약제 중 하나를 단독으로 또는 조합하여 복용하는 것은 특정 질환이 있는 사람에게는 금지될 수 있습니다. 예를 들어, 와파린(혈액 희석제)과 함께 이부프로펜 또는 NSAID를 복용하는 것은 적절하지 않을 수 있습니다. 또한 이부프로펜이나 APAP을 장기간 사용하면 위장 및 심혈관 위험이 있습니다.[30] 수술 후 통증 관리에 있어 이부프로펜이 파라세타몰보다 우수하다는 고품질 증거가 있습니다.[31]
소켓보존
소켓 보존(Socket preservation) 또는 치조능선 보존([32]ARP)은 치조골의 치조(치조소켓)을 보존하기 위해 치아를 적출한 후 뼈 손실을 줄이기 위한 시술입니다. 추출 시, 뼈 성장 강화 요소를 포함하는 혈소판 풍부 피브린([33]PRF) 멤브레인이 상처에 배치되거나, 추출된 치아의 소켓에 이식재 또는 스캐폴드가 배치됩니다.[34][35]
발치 후 출혈
발치 후 출혈은 치아 발치 후 8~12시간에 발생하는 출혈입니다.[36] 발치 후 최대 30분간 출혈이 발생하는 것이 정상입니다. 적출 부위에서 소량의 혈액을 배출하거나 최대 8시간 동안 타액이 피 묻은 것을 볼 수 있는 경우도 드물지 않습니다.[37]
발치 후 출혈이 발생할 경우, 영국 지침은 직립 자세로 앉은 상태에서 최소 20분 동안 축축한 거즈 조각을 깨물 것을 권장합니다.[28] 응고 형성을 방해하고 결과적으로 반발 출혈을 유발하는 것을 방지하기 위해서는 거즈가 축축하지만 젖지 않도록 하는 것이 중요합니다. 소켓에서 계속 출혈이 발생할 경우 다시 20분 동안 젖은 거즈 조각으로 공정을 반복하는 것이 좋습니다. 두 가지 시도 모두 출혈을 방지하지 못할 경우 전문가의 조언을 받는 것이 좋습니다.
요인들
다양한 요인들이 발치 후 출혈의 원인이 됩니다.[38][39][40]
지역 요인
시스템적 요인
출혈의 종류
1. 원발성 장기 출혈
이 유형의 출혈은 진정한 지혈이 이루어지지 않았기 때문에 추출 중/추출 직후에 발생합니다. 일반적으로 압박 팩이나 지혈제를 상처에 바르는 것과 같은 전통적인 기술로 제어됩니다.
2. 반동 출혈
이런 출혈은 치아 발치 후 2~3시간 후에 혈관 수축이 중단되어 시작됩니다. 체계적인 개입이 필요할 수 있습니다.
3. 이차출혈
이런 종류의 출혈은 대개 발치 후 7~10일 후에 시작되며, 감염으로 혈전이 파괴되거나 국소 혈관이 궤양되어 발생할 가능성이 높습니다.
개입
적출 후 출혈 치료를 위한 다양한 중재의 효과를 비교한 임상시험의 명확한 증거는 없습니다.[41] 신뢰할 수 있는 증거가 부족하기 때문에 임상의는 환자 관련 요인에 따라 이 상태를 치료하는 가장 적절한 수단을 결정하기 위해 임상 경험을 사용해야 합니다.[41]
합병증
- 감염: 치과의사는 환자가 감염 위험이 있다고 판단되는 경우 수술 전 및/또는 수술 후 항생제 처방을 선택할 수 있습니다.[42]
- 장기 출혈: 치과의사는 출혈을 해결하기 위해 다양한 수단을 마음대로 사용하지만, 적출 후 타액에 섞여 있는 소량의 혈액은 적출 후 72시간까지 정상입니다. 하지만 보통 수술 후 8시간 이내에 출혈이 거의 완전히 멈추며 상처에서 침이 섞인 극소량의 피만 나옵니다. 거즈 압축기는 몇 시간 동안 출혈을 상당히 줄여줍니다.[43]

- 부종: 종종 치아를 추출하기 위해 수행된 수술의 양에 따라 결정됩니다(예: 치아를 둘러싸고 있는 단단하고 부드러운 조직에 대한 외과적 모욕). 일반적으로 수술용 플랩을 상승시켜야 할 때(즉, 뼈를 덮고 있는 골막이 손상됨) 경미하거나 중간 정도의 부종이 발생합니다. 예를 들어, 아래쪽 뼈에서 깨끗하게 올라가기보다는 골막이 찢어지는 잘 깎이지 않은 연조직 플랩은 종종 이러한 붓기를 증가시킵니다. 마찬가지로 드릴을 사용하여 뼈를 제거해야 할 때 더 많은 붓기가 발생하기 쉽습니다.
- 멍: 치아 발치 후 합병증으로 멍이 들 수 있습니다.[44] 멍은 노인이나 아스피린이나 스테로이드 치료를 받는 사람들에게 더 흔합니다. 멍이 완전히 사라지려면 몇 주가 걸릴 수도 있습니다.
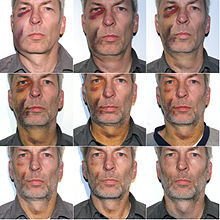
시간 경과에 따른 부종 및 타박상 회복 - 부비동 노출은 감염을 유발할 [45]수 있으며 구강-대정부 간 의사소통을 유발할 수 있습니다. 이것은 상부 어금니를 추출할 때(그리고 일부 환자의 경우에는 상부 어금니를 추출할 때) 발생할 수 있습니다. 상악동은 상악 어금니와 앞 어금니의 뿌리 바로 위에 위치합니다. 부비동의 뼈 바닥이 있어 치아 소켓과 부비동 자체를 구분합니다. 이 뼈는 두꺼운 것부터 얇은 것까지, 치아에서 치아까지, 환자마다 범위가 다양합니다. 어떤 경우에는 그것이 없고 근본은 실제로 부비동에 있습니다. 다른 때에는 이 뼈가 치아와 함께 제거되거나 외과적 적출 중에 천공될 수 있습니다. 의사는 일반적으로 치아와 부비동의 관계를 보여주는 방사선 사진의 평가를 기반으로 환자에게 이 위험을 언급합니다. 부비강에는 구멍이 뚫리거나 뚫리지 않을 수도 있는 스나이더 막이라고 불리는 막이 늘어서 있습니다. 이 막이 추출 후에 노출되지만 손상되지 않은 상태로 유지되면 "부비동 노출"이 발생합니다. 그러나 막에 구멍이 뚫린 경우는 '부성 커뮤니케이션'입니다. 이 두 가지 조건은 다르게 취급됩니다. 부비동 소통의 경우, 치과의사는 노출의 크기와 환자가 치유될 가능성에 따라 스스로 치료하도록 결정하거나 외과적으로 1차 폐쇄를 받아야 할 수도 있습니다. 두 경우 모두 전형적으로 추출 부위에 "겔폼"이라고 불리는 흡수성 물질을 배치하여 응고를 촉진하고 육아 조직이 축적되는 뼈대 역할을 합니다. 환자는 일반적으로 부비동 세균총, 분해제를 포함하는 항생제 처방을 받고 치유 기간 동안 따라야 할 주의 깊은 지침을 제공받습니다.[46]
- 신경 손상: 이것은 주로 세 번째 어금니 추출의 문제이지만, 신경이 수술 부위에 가까울 경우 치아를 추출할 때 발생할 수 있습니다. 두 개의 신경은 일반적으로 관심사이며, 이중으로 발견됩니다(왼쪽과 오른쪽 하나). 1. 하악 구멍에서 하악으로 들어가고 정신 구멍에서 턱 옆의 하악으로 빠져나가는 하악 치조 신경.[47] 이 신경은 치아 아치의 오른쪽이나 왼쪽 절반에 있는 아랫니에 감각을 공급하고 턱과 입술의 오른쪽이나 왼쪽 절반에 촉각을 공급합니다. 2. 삼차신경의 하악가지에서 갈라져 턱뼈 바로 안쪽으로 진행하는 설신경(우측 1개, 좌측 1개)은 혀로 들어가 혀 치은(즉, 혀의 앞쪽 2/3)의 오른쪽과 왼쪽 절반에 촉각과 미각을 공급합니다. 치과용 아치 안쪽 표면에 있는 잇몸). 이러한 부상은 치아(일반적으로 아래 치조)를 들어올리는 동안 발생할 수 있지만 가장 일반적으로 수술 드릴로 부주의하게 손상을 입어서 발생합니다. 그러한 부상은 드물고 일반적으로 일시적이지만 부상의 유형(즉, 세든 분류: 뉴로락시아, 축삭돌기, 및 뉴로트메시스)에 따라 장기화되거나 심지어 영구적일 수 있습니다.[48]
- 치아 또는 치아의 일부를 상악동으로 변위(상부 치아만 해당). 이러한 경우에는 거의 항상 치아 또는 치아 조각을 회수해야 합니다. 어떤 경우에는, 부비강을 식염수(중부 세척)로 관개할 수 있고 치아 조각은 부비강으로 들어간 개구 부위로 다시 가져와 회수할 수 있습니다. 다른 때에는 개과 동물의 부비동을 창으로 만들어야 합니다. 이 과정을 콜드웰 뤽("Caldwell-Luc")이라고 합니다.[49]

- 안구건조증(Aveola stealitis)은 하악(하악) 사랑니 제거 후 며칠이 지나면 가장 흔하게 발생하는 고통스러운 현상입니다. 일반적으로 치유 치아 발치 부위 내 혈전이 파괴될 때 발생합니다. 치조골염은 하악골의 이 부위에 대한 혈액 공급이 상대적으로 원활하지 않기 때문에 빈 치아 소켓 내에 고통스러운 염증이 발생하는 현상일 가능성이 [50]더 높습니다(이것은 턱의 다른 부위에서 일반적으로 건조 소켓을 경험하지 못하는 이유를 설명합니다). 치아 추출 후 보호되지 않고 구강 환경에 노출된 염증이 있는 치조골은 음식과 찌꺼기로 가득 찰 수 있습니다. 건식 소켓은 일반적으로 하악 어금니, 가장 일반적으로 세 번째 어금니를 추출한 후 2-5일 후에 급격하고 급격한 통증 증가를 일으킵니다.[51] 이것은 종종 환자에게 매우 불쾌합니다. 건조 소켓의 유일한 증상은 머리와 목을 위아래로 복사하는 통증입니다. 건성소켓은 감염이 아니며, 전적으로 뼈 안에서 발생하기 때문에 부종과 직접적인 관련이 없습니다 – 빈 치아 소켓의 뼈 안에 염증이 생기는 현상입니다. 건식 소켓은 감염이 아니기 때문에 항생제 사용은 발병률에 영향을 미치지 않습니다. 추출 전 또는 후에 클로르헥시딘으로 헹구거나 추출된 치아의 소켓에 클로르헥시딘 겔을 넣는 것이 건조 소켓을 예방하는 데 도움이 된다는 일부 증거가 있지만 클로르헥시딘의 잠재적인 부작용을 고려해야 합니다.[51][52] 치조골염의 위험인자는 발치 후 흡연에 따라 극적으로 증가할 수 있습니다.
- 뼛조각: 특히 어금니 발치와 관련된 경우 이전에 치아를 지탱하던 뼈가 변형되고 경우에 따라 잇몸을 통해 분출되어 혀를 자극하고 불편함을 유발할 수 있는 돌출된 날카로운 가장자리가 나타나는 경우가 드물지 않습니다. 이는 발치로 남은 뼈나 치아의 부러진 파편도 잇몸을 통해 돌출될 수 있는 유사한 현상과 구별됩니다. 후자의 경우, 파편들은 보통 스스로 빠져나갑니다. 전자의 경우, 돌출부가 치과의사에 의해 잘려나가거나, 결국 노출된 뼈가 스스로 침식될 수 있습니다.
- 상악결절: 어금니 적출 시 특히 발생할 수 있습니다. 단일 기립 어금니, 잘못된 순서로 추출, 부적절한 폐포 지지, 병리학적 보석화 또는 상악동 확장을 포함하여 다양한 요인이 발생할 수 있습니다.[53]
- 트리스무스: 락조(lockjaw)라고도 하는 트리스무스(Trismus)는 구강의 개방을 제한하여 구강의 기능에 영향을 미칩니다. 두 가지 약물이 추출 후 트리스무스에 미치는 영향을 테스트하기 위해 이중 블라인드 임상 연구가 수행되었습니다. IV에 의해 코르티코스테로이드를 투여받은 환자는 IV에 의해 NSAID를 투여받거나 약물을 투여받지 않은 환자에 비해 통계적으로 유의하게 낮은 수준의 트리스무스를 보였습니다.[54]
- 치아 상실 : 발치된 치아가 집게에서 미끄러지면 삼키거나 흡입할 수 있습니다. 환자가 삼키는 것을 알 수 있거나 기침을 할 수 있으며, 이는 치아 흡입을 시사합니다. 치아를 찾을 수 없는 경우 병원에서 흉부 X선 촬영을 의뢰해야 합니다. 삼켰다면 보통 아무런 해를 끼치지 않고 소화관을 통과하기 때문에 아무런 조치도 필요하지 않습니다. 하지만 흡입했다면 폐렴이나 폐농양 등 심각한 합병증을 일으키기 전에 기도나 폐에서 회복하는 긴급한 수술이 필요합니다.[12]
- 인접한 치아의 사치: 발치 과정에서 힘을 가하는 것은 발치가 필요한 치아로 엄격히 제한되어야 합니다. 대부분의 외과적 추출 시술의 경우, 추출 시술을 더 진행하기 전에 적절한 뼈 제거를 보장하기 위해 힘이 치아 자체에서 치아를 둘러싸고 있는 뼈와 같은 부위로 전환되어야 합니다. 어느 쪽이든, 단순하고 복잡한 수술 과정에서 다양한 기구에 의해 가해지는 힘은 가해지는 힘의 충격 방향 및 위치에 따라 치아 앞 또는 뒤에 존재하는 치아를 느슨하게 할 수 있으며, 이는 힘이 추출이 필요한 실제 치아에서 우회하는 경우에만 발생합니다. 이러한 유해한 힘은 인접한 치아의 고정을 뼈 소켓 내에서 약화시킬 수 있으며, 따라서 인접한 치아가 약화될 수 있습니다.
- 잘못된 치아 추출: 오진, 변경된 치아 형태, 잘못된 임상 검사, 잘못된 환자 기록, 다른 치아가 이전에 추출된 치아의 복제물로 간주되도록 할 수 있는 발견되지 않은/언급되지 않은 이전 치아 추출은 잘못된 치아 추출의 몇 가지 원인입니다.
- 골괴사: 턱의 골괴사는 발치 부위에서 뼈가 천천히 파괴되는 것입니다. 191건과 573건의 대조군을 대상으로 한 사례 대조군 연구는 골다공증 치료를 위해 일반적으로 처방되는 비스포스포네이트 약물의 사전 사용과 턱의 골괴사 사이의 관계를 이해하는 데 사용되었습니다. 참가자들은 모두 40세 이상으로 대부분 여성이었고, 6개월 이상 비스포스포네이트를 복용하고 있었습니다. 턱의 골괴사 유무는 치과의사가 이전에 참여한 증례를 진단하고 환자의 진료기록을 대조하여 보고하였습니다. 비스포스포네이트를 2년 이상 복용한 여성은 비스포네이트를 복용하지 않은 여성에 비해 턱의 골괴사를 겪을 확률이 10배나 높은 것으로 나타났습니다. 따라서 골괴사를 예방하기 위해서는 발치 전에 사용하는 모든 약물을 치과에 보고하는 것이 매우 중요합니다.[55]
외상 적출술
외상 추출은 뼈와 주변 조직에 대한 외상을 최소화한 치아를 추출하는 새로운 기술입니다. 출혈, 괴사, 턱 골절 등 합병증에 취약성이 높은 환자에게 특히 유용합니다. 또한 후속 임플란트 배치를 위해 뼈를 보존할 수 있습니다.[56] 기술은 최소한의 집게 사용으로 소켓 벽에 손상을 입히고 대신 럭셔, 엘리베이터 및 신드스모토미에 의존합니다.[citation needed][57]
빠진 치아에 대한 교체 옵션
치아 발치 후에는 틈이 남습니다. 이 공백을 메울 수 있는 옵션은 일반적으로 Bind로 기록되며 치과의사와 환자가 여러 요소를 기반으로 선택합니다.
| 치료옵션 | 이점 | 단점들 |
|---|---|---|
| 다리 | 인접 치아에 고정 | 통상적인 교량의 경우, 갭의 한쪽 또는 양쪽에 일반적으로 드릴링이 필요합니다(평균 수명은 약 10년). 보수적인 다리(평균 수명 약 5년)를 준비하면 인접한 치아에 최소한의 손상을 줄 수 있습니다. 모든 상황에 적합하지 않은 값비싼 복잡한 치료, 예를 들어 입 뒤쪽의 큰 틈, 치조골은 여전히 재흡수되며 결국 다리 아래에 틈이 나타날 수 있습니다. |
| 임플란트 | 턱뼈에 고정됩니다. 치조골을 유지합니다. 그렇지 않으면 재흡수됩니다. 보통 수명이 길어요. | 비싸고 복잡하여 전문가가 필요합니다. 뼈 이식과 같은 다른 시술이 포함될 수 있습니다. 담배 흡연자에게서는 상대적으로 대조적입니다. |
| 의치 | 종종 브리지와 임플란트에 비해 간단하고 빠르고 상대적으로 저렴한 치료법입니다. 일반적으로 다른 치아의 드릴링이 필요하지 않습니다. 여러 개의 치아를 틀니로 교체하는 것이 여러 개의 다리나 임플란트를 놓는 것보다 훨씬 쉽습니다. | 틀니는 입 안에 고정되어 있지 않습니다. 시간이 지남에 따라 구강 위생 상태가 양호하지 않으면 치주 질환이 악화되고, 연조직이 손상될 수 있습니다. 의치가 없는 경우에 비해 치조골의 흡수가 약간 빨라질 가능성이 있습니다. 과민감 개그 반사, 건막증 등이 있는 사람의 내성 저하 가능성 |
| 아무것도 없음(즉, 빠진 치아를 교체하지 않음) | 종종 다른 치료에 대한 비용이나 다른 치료에 대한 동기 부족으로 인한 선택입니다. 모든 치아가 편안하게 식사할 필요는 없으며 정상적인 기능을 위해 앞니와 앞니만 보존하면 된다는 점을 중심으로 한 단축형 치과 아치 계획의 일부입니다. 치아 적출의 원인이 사랑니나 공간의 제한으로 인한 치아 교정 때문인 경우 일반적으로 선택됩니다. | 치아가 상실되면 치조골은 시간이 지남에 따라 천천히 다시 흡수됩니다. 잠재적인 심미적 관심사. 시간이 지남에 따라 인접한 치아가 틈새로 표류하고 회전할 가능성이 있습니다. |
역사
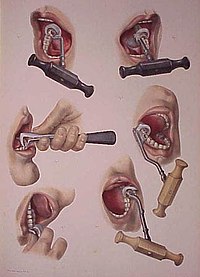
역사적으로 치아 발치는 다양한 질병을 치료하는 데 사용되었습니다. 항생제가 발견되기 전 만성 치아 감염은 종종 다양한 건강 문제와 연관되어 있었고, 따라서 병든 치아를 제거하는 것은 다양한 의학적 조건에서 일반적인 치료법이었습니다. 치아 발치에 사용되는 기구는 몇 세기 전으로 거슬러 올라갑니다. 14세기에 Guy de Chauliac은 18세기 후반까지 사용되었던 치과용 펠리컨을 발명했습니다.[58] 펠리컨은 치과용[59] 열쇠로 대체되었고, 이 열쇠는 19세기에 현대의 집게로 대체되었습니다.[60] 치아 발치는 환자와 치아에 따라 난이도가 매우 다를 수 있기 때문에 특정 상황을 해결하기 위한 매우 다양한 도구가 존재합니다. 드물게 치아 발치는 강제 자백을 받는 등 고문의 방법으로 사용되었습니다.[61]
참고 항목
참고문헌
- ^ "Tooth extraction: MedlinePlus Medical Encyclopedia". MedlinePlus. Retrieved 3 February 2024.
tooth extraction is a procedure to remove a tooth from the gum socket. It is usually done by a general dentist, an oral surgeon, or a periodontist.
- ^ a b c d e f g h i j k l m n o p q r s t u Pedlar J, Frame JW (2001). Oral and maxillofacial surgery : an objective-based textbook. Edinburgh: Churchill Livingstone. ISBN 978-0-443-06017-5. OCLC 45708690.
- ^ Bartlett G, Mansoor J (February 2016). "Articaine buccal infiltration vs lidocaine inferior dental block - a review of the literature". British Dental Journal. 220 (3): 117–120. doi:10.1038/sj.bdj.2016.93. PMID 26868800. S2CID 3343775.
- ^ Wray D (2003). Textbook of General and Oral Surgery. Edinburgh: Churchill Livingston. pp. 208–211. ISBN 0443070830.
- ^ a b c d e McCormick NJ, Moore UJ, Meechan JG (May 2014). "Haemostasis. Part 1: The management of post-extraction haemorrhage". Dental Update. 41 (4): 290–2, 294–6. doi:10.12968/denu.2014.41.4.290. PMID 24930250.
- ^ Karagianis A (22 March 2016). Head and Neck Imaging Variants. McGraw Hill Professional. ISBN 9780071808682.
- ^ Zadik Y, Sandler V, Bechor R, Salehrabi R (November 2008). "Analysis of factors related to extraction of endodontically treated teeth". Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontics. 106 (5): e31–e35. doi:10.1016/j.tripleo.2008.06.017. PMID 18718782.
- ^ a b Guidance on the Extraction of Wisdom Teeth. National Institute of Clinical Excellence. 27 March 2000. ISBN 9781473131484. Archived from the original on 7 April 2019. Retrieved 15 July 2019.
- ^ "Opposition to Prophylactic Removal of Third Molars (Wisdom Teeth)". Policy Statement Database. American Public Health Association. 12 May 2016. Archived from the original on 2 December 2018. Retrieved 12 May 2016.
- ^ Gadhia, Alisha; Pepper, Tom (2024). "Oral Surgery, Extraction of Teeth". StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 36943972.
A dental extraction would be indicated for a tooth with pulpal, or apical pathology that cannot be resolved with endodontic treatment or that would not be restorable following the endodontic treatment.
- ^ "Other Endodontic Treatment Options". American Association of Endodontists. 25 June 2022. Retrieved 3 February 2024.
Do everything possible to save your teeth before considering extraction – it should always be a last resort! If an endodontic procedure can't save your tooth and it must be extracted, you should consider a dental implant that will enable you to bite and chew properly,...
- ^ a b Hollins C (2008). Levison's Textbook for Dental Nurses. Wiley. ISBN 978-1-4051-7557-9.
- ^ Hupp JR, Ellis E, Tucker MR (2008). Contemporary oral and maxillofacial surgery (5th ed.). St. Louis, Mo.: Mosby Elsevier. ISBN 9780323049030.
- ^ Speers RD, Brands WG, Nuzzolese E, Smith D, Swiss PB, van Woensel M, Welie JV (December 2008). "Preventing dentists' involvement in torture: the developmental history of a new international declaration". Journal of the American Dental Association. 139 (12): 1667–1673. doi:10.14219/jada.archive.2008.0109. PMID 19047673. S2CID 22188815.
- ^ C. Thomas Gualtieri (2002). Brain injury and mental retardation: psychopharmacology and neuropsychiatry. Lippincott Williams & Wilkins. ISBN 9780781734738.
- ^ Sarikov R, Juodzbalys G (29 December 2014). "Inferior alveolar nerve injury after mandibular third molar extraction: a literature review". Journal of Oral & Maxillofacial Research. 5 (4): e1. doi:10.5037/jomr.2014.5401. PMC 4306319. PMID 25635208.
- ^ Malden NJ, Maidment YG (August 2002). "Lingual nerve injury subsequent to wisdom teeth removal--a 5-year retrospective audit from a high street dental practice". British Dental Journal. 193 (4): 203–205. doi:10.1038/sj.bdj.4801523. PMID 12222906.
- ^ "Management of Dental Patients Taking Anticoagulants or Antiplatelet Drugs" (PDF). Scottish Dental Clinical Effectiveness Programme. Archived (PDF) from the original on 28 March 2017. Retrieved 22 November 2016.
- ^ a b Lodi G, Azzi L, Varoni EM, Pentenero M, Del Fabbro M, Carrassi A, et al. (February 2021). "Antibiotics to prevent complications following tooth extractions". The Cochrane Database of Systematic Reviews. 2021 (2): CD003811. doi:10.1002/14651858.CD003811.pub3. PMC 8094158. PMID 33624847.
- ^ a b Juodzbalys G, Daugela P (July 2013). "Mandibular third molar impaction: review of literature and a proposal of a classification". Journal of Oral & Maxillofacial Research. 4 (2): e1. doi:10.5037/jomr.2013.4201. PMC 3886113. PMID 24422029.
- ^ a b c d e f Renton T (June 2013). "Update on coronectomy. A safer way to remove high risk mandibular third molars". Dental Update. 40 (5): 362–368. doi:10.12968/denu.2013.40.5.362. PMID 23909229.
- ^ Renton T (October 2013). "Oral surgery: part 4. Minimising and managing nerve injuries and other complications". British Dental Journal. 215 (8): 393–399. doi:10.1038/sj.bdj.2013.993. PMID 24157759.
- ^ "Management of Dental Patients taking Anticoagulant or Anti Platelet Drug" (PDF). Archived (PDF) from the original on 28 March 2017. Retrieved 22 November 2016.
- ^ Antonio N, ed. (2007). Oral histology: development, structure, and function (7th ed.). St. Louis, Mo.: Mosby. ISBN 9780323045575.
- ^ Gheisari R, Resalati F, Mahmoudi S, Golkari A, Mosaddad SA (August 2018). "Do Different Modes of Delivering Postoperative Instructions to Patients Help Reduce the Side Effects of Tooth Extraction? A Randomized Clinical Trial". Journal of Oral and Maxillofacial Surgery. 76 (8): 1652.e1–1652.e7. doi:10.1016/j.joms.2018.04.019. PMID 29758175. S2CID 46888257.
- ^ a b Atchison KA, Black EE, Leathers R, Belin TR, Abrego M, Gironda MW, et al. (April 2005). "A qualitative report of patient problems and postoperative instructions". Journal of Oral and Maxillofacial Surgery. 63 (4): 449–456. doi:10.1016/j.joms.2004.07.019. PMC 3920652. PMID 15789315.
- ^ Cho, H; Lynham, Aj; Hsu, E (December 2017). "Postoperative interventions to reduce inflammatory complications after third molar surgery: review of the current evidence". Australian Dental Journal. 62 (4): 412–419. doi:10.1111/adj.12526. PMID 28498604.
- ^ a b Emergency Dental Care Dental Clinical Guidance. Dundee: Dundee: Scottish Dental Clinical Effectiveness Programme. 2007. pp. 10, 12. ISBN 978-1-905829-04-0.
- ^ "Management of Acute Dental Problems" (PDF). Scottish Dental Clinical Effectiveness Programme. 2013. Archived (PDF) from the original on 4 February 2022. Retrieved 25 January 2022.
- ^ Moore PA, Hersh EV (August 2013). "Combining ibuprofen and acetaminophen for acute pain management after third-molar extractions: translating clinical research to dental practice". Journal of the American Dental Association. 144 (8): 898–908. doi:10.14219/jada.archive.2013.0207. PMID 23904576.
- ^ Bailey E, Worthington HV, van Wijk A, Yates JM, Coulthard P, Afzal Z (December 2013). "Ibuprofen and/or paracetamol (acetaminophen) for pain relief after surgical removal of lower wisdom teeth". The Cochrane Database of Systematic Reviews (12): CD004624. doi:10.1002/14651858.CD004624.pub2. PMID 24338830. Archived from the original on 12 June 2018. Retrieved 10 June 2018.
- ^ Peck MT, Marnewick J, Stephen L (2011). "Alveolar ridge preservation using leukocyte and platelet-rich fibrin: a report of a case". Case Reports in Dentistry. 2011: 345048. doi:10.1155/2011/345048. PMC 3335652. PMID 22567435.
- ^ Khiste SV, Naik Tari R (2013). "Platelet-Rich Fibrin as a Biofuel for Tissue Regeneration". ISRN Biomaterials. 2013: 1–6. doi:10.5402/2013/627367. ISSN 2314-4025.
- ^ Irinakis T (December 2006). "Rationale for socket preservation after extraction of a single-rooted tooth when planning for future implant placement" (PDF). Journal. 72 (10): 917–922. PMID 17187706. Archived (PDF) from the original on 1 July 2015. Retrieved 18 June 2014.
- ^ Fickl S, Zuhr O, Wachtel H, Stappert CF, Stein JM, Hürzeler MB (October 2008). "Dimensional changes of the alveolar ridge contour after different socket preservation techniques". Journal of Clinical Periodontology. 35 (10): 906–913. doi:10.1111/j.1600-051X.2008.01305.x. PMID 18713258. S2CID 4954931.
- ^ Kumbargere Nagraj S, Prashanti E, Aggarwal H, Lingappa A, Muthu MS, Kiran Kumar Krishanappa S, Hassan H (March 2018). "Interventions for treating post-extraction bleeding". The Cochrane Database of Systematic Reviews. 3 (5): CD011930. doi:10.1002/14651858.CD011930.pub3. PMC 6494262. PMID 29502332.
- ^ Kumbargere Nagraj S, Prashanti E, Aggarwal H, Lingappa A, Muthu MS, Kiran Kumar Krishanappa S, Hassan H (March 2018). "Interventions for treating post-extraction bleeding". The Cochrane Database of Systematic Reviews. 3 (5): CD011930. doi:10.1002/14651858.cd011930.pub3. PMC 6494262. PMID 29502332.
- ^ Ramos E, Santamaría J, Santamaría G, Barbier L, Arteagoitia I (October 2016). "Do systemic antibiotics prevent dry socket and infection after third molar extraction? A systematic review and meta-analysis". Oral Surgery, Oral Medicine, Oral Pathology and Oral Radiology. 122 (4): 403–425. doi:10.1016/j.oooo.2016.04.016. PMID 27499028.
- ^ McCormick NJ, Moore UJ, Meechan JG (May 2014). "Haemostasis. Part 1: The management of post-extraction haemorrhage". Dental Update. 41 (4): 290–2, 294–6. doi:10.12968/denu.2014.41.4.290. PMID 24930250. S2CID 4237610.
- ^ Mitchell L, McCaul L, Mitchell DA (2009). Oxford handbook of clinical dentistry (5th ed.). Oxford: Oxford University Press. ISBN 978-0199553303. OCLC 316027998.
- ^ a b Kumbargere Nagraj S, Prashanti E, Aggarwal H, Lingappa A, Muthu MS, Kiran Kumar Krishanappa S, Hassan H (March 2018). "Interventions for treating post-extraction bleeding". The Cochrane Database of Systematic Reviews. John Wiley & Sons, Ltd. 3 (5): CD011930. doi:10.1002/14651858.cd011930.pub3. PMC 6494262. PMID 29502332.
- ^ Yue Yi EK, Siew Ying AL, Mohan M, Menon RK (2021). "Prevalence of Postoperative Infection after Tooth Extraction: A Retrospective Study". International Journal of Dentistry. 2021: 6664311. doi:10.1155/2021/6664311. PMC 8208874. PMID 34211554.
- ^ Kumbargere Nagraj S, Prashanti E, Aggarwal H, Lingappa A, Muthu MS, Kiran Kumar Krishanappa S, Hassan H (March 2018). "Interventions for treating post-extraction bleeding". The Cochrane Database of Systematic Reviews. 3 (5): CD011930. doi:10.1002/14651858.CD011930.pub3. PMC 6494262. PMID 29502332.
- ^ Susarla SM, Blaeser BF, Magalnick D (May 2003). "Third molar surgery and associated complications". Oral and Maxillofacial Surgery Clinics of North America. 15 (2): 177–186. doi:10.1016/S1042-3699(02)00102-4. PMID 18088673.
- ^ MD, Philip Scolaro (4 May 2021). "How to Tell if Your Tooth Extraction is Causing Your Sinus Problem". Ear Nose and Throat Doctors. Retrieved 14 December 2023.
- ^ Pierse JE, Dym H, Clarkson E (January 2012). "Diagnosis and management of common postextraction complications". Dental Clinics of North America. 56 (1): 75–93, viii. doi:10.1016/j.cden.2011.09.008. PMID 22117943.
- ^ Sarikov R, Juodzbalys G (2014). "Inferior alveolar nerve injury after mandibular third molar extraction: a literature review". Journal of Oral & Maxillofacial Research. 5 (4): e1. doi:10.5037/jomr.2014.5401. PMC 4306319. PMID 25635208.
- ^ Coulthard P, Kushnerev E, Yates JM, Walsh T, Patel N, Bailey E, Renton TF (April 2014). "Interventions for iatrogenic inferior alveolar and lingual nerve injury". The Cochrane Database of Systematic Reviews (4): CD005293. doi:10.1002/14651858.CD005293.pub2. PMC 10794896. PMID 24740534.
- ^ Seigneur M, Cloitre A, Malard O, Lesclous P (26 August 2020). "Teeth roots displacement in the maxillary sinus: characteristics and management". Journal of Oral Medicine and Oral Surgery. 26 (3): 9. doi:10.1051/mbcb/2020029. S2CID 226403412. Archived from the original on 26 February 2022. Retrieved 25 February 2022.
- ^ Kolokythas A, Olech E, Miloro M (2010). "Alveolar osteitis: a comprehensive review of concepts and controversies". International Journal of Dentistry. 2010: 249073. doi:10.1155/2010/249073. PMC 2905714. PMID 20652078.
- ^ a b Daly, Blánaid Jm; Sharif, Mohammad O.; Jones, Kate; Worthington, Helen V.; Beattie, Anna (26 September 2022). "Local interventions for the management of alveolar osteitis (dry socket)". The Cochrane Database of Systematic Reviews. 2022 (9): CD006968. doi:10.1002/14651858.CD006968.pub3. ISSN 1469-493X. PMC 9511819. PMID 36156769.
- ^ Dodson T (March 2013). "Prevention and treatment of dry socket". Evidence-Based Dentistry. 14 (1): 13–14. doi:10.1038/sj.ebd.6400913. PMID 23579300.
- ^ Polat HB, Ay S, Kara MI (October 2007). "Maxillary tuberosity fracture associated with first molar extraction: a case report". European Journal of Dentistry. 1 (4): 256–259. doi:10.1055/s-0039-1698349. PMC 2609909. PMID 19212477.
- ^ Ilhan O, Agacayak KS, Gulsun B, Koparal M, Gunes N (January 2014). "A comparison of the effects of methylprednisolone and tenoxicam on pain, edema, and trismus after impacted lower third molar extraction". Medical Science Monitor. 20: 147–152. doi:10.12659/MSM.890239. PMC 3915002. PMID 24473372.
- ^ Barasch A, Cunha-Cruz J, Curro FA, Hujoel P, Sung AH, Vena D, et al. (April 2011). "Risk factors for osteonecrosis of the jaws: a case-control study from the CONDOR dental PBRN". Journal of Dental Research. 90 (4): 439–444. doi:10.1177/0022034510397196. PMC 3144129. PMID 21317246.
- ^ Tavarez RR, Dos Reis WL, Rocha AT, Firoozmand LM, Bandéca MC, Tonetto MR, Malheiros AS (December 2013). "Atraumatic extraction and immediate implant installation: The importance of maintaining the contour gingival tissues". Journal of International Oral Health. 5 (6): 113–118. PMC 3895728. PMID 24453455.
- ^ 신데스모토미 2021-01-19 Wayback Machine에서 아카이브됨; 의학 사전.freedictionary.com ; 2020-08-27 접속
- ^ "Dental pelican for tooth pulling, Europe, 1701–1800". sciencemuseum.org.uk. Brought to Life. Archived from the original on 4 October 2013. Retrieved 18 February 2014.
- ^ Ribitzky G. "Toothkey". Archived from the original on 23 June 2018. Retrieved 23 June 2018.
- ^ Ribitzky G. "Forceps". Archived from the original on 23 June 2018. Retrieved 23 June 2018.
- ^ Claude RP, Weston BH (2006). Human rights in the world community : issues and action (3rd ed.). Philadelphia: University of Pennsylvania Press. p. 91. ISBN 9780812219487.
추가읽기
- "Tooth Extraction". American Dental Association. 6 September 2013. Archived from the original on 16 March 2020. Retrieved 30 August 2019.
{{cite web}}: CS1 maint : bot : 원본 URL 상태 알 수 없음 (링크)



