각막 이식
Corneal transplantation| 각막 이식 | |
|---|---|
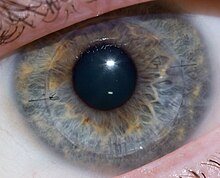
 수술 후 약 1주일 후에 각막이식을 한다.여러 번 반사된 빛은 각막에 주름이 있음을 나타내며, 이 주름은 나중에 해결되었다. | |
| 기타 이름 | 각막 이식 |
| ICD-9-CM | 11.6 |
| 메쉬 | D016039 |
| Medline Plus | 003008 |
각막 이식술로도 알려진 각막 이식은 손상되거나 병에 걸린 각막이 기증된 각막 조직(이식술)으로 대체되는 수술이다.전체 각막이 교체되면 관통성 각막성형술로 알려지고 각막의 일부만 교체되면 층상 각막성형술로 알려져 있다.각막 성형술은 단순히 각막 수술을 의미한다.이식편은 기증받은 조직의 생존 가능성이나 수령자의 건강에 영향을 미칠 수 있는 질병이나 다른 요인이 알려지지 않은 최근에 사망한 개인으로부터 채취된다.
각막은 홍채, 동공, 그리고 앞방을 덮고 있는 투명한 눈의 앞부분이다.외과적 처치는 안과 의사, 눈을 전문으로 하는 내과 의사들에 의해 이루어지며, 많은 경우 외래에서 이루어진다.10세에 [1][2]사망한 후 눈을 기증한 재니스 밥슨의 사례에서 보듯이 기증자는 어느 연령대라도 될 수 있다.각막 이식은 약물과 각막 보존 수술, 가교로 각막을 치유할 수 없을 때 행해진다.
이 외과적 시술은 보통 각막 [3][4]실명을 치료하며 2021년 [5][6][7]현재 성공률은 최소 41%이다.
의료 용도
다음과 같은 징후가 있습니다.
- 옵티컬(광학식) :불투명하거나 일그러진 호스트 조직을 투명한 기증자 조직으로 대체하여 시력을 향상시킵니다.이 범주에서 가장 일반적인 징후는 의사악성 황소각막증이며, 각결핵, 각막변성, 각질글로부스 및 디스트로피, 각막염과 외상으로 인한 흉터 등이 그 뒤를 잇는다.
- 구조/복원:간질 박막 및 데스메탈이 있는 환자의 각막 해부학과 무결성을 보존하거나 각막 천공 후와 같은 눈의 해부도를 재구성한다.
- 치료:항생제나 항바이러스제 치료에 반응하지 않는 염증성 각막 조직을 제거하는 것.
- 외관:각막에 희끗희끗하거나 불투명한 색조를 보이는 각막 흉터 환자의 외모를 개선합니다.
리스크
위험은 다른 안구 내 시술과 유사하지만 추가로 이식 거부(수명), 층상 이식 또는 치환, 1차 이식 부전이 포함됩니다.시클로스포린A, 타크로리무스, 마이코페놀레이트모페틸, 시로리무스, 나플루노미드방지제 등의 면역억제제 사용은 증가하고 있으나 어떤 면역억제제가 [8]더 나은지를 확인하는 증거는 불충분하다.낮은 품질에서 중간 정도의 품질 증거를 포함한 코크란 검토에서, 부작용은 전신 마이코페놀레이트 모페틸에 공통적이지만 국소 치료제인 시클로스포린 A와 타크로리무스에 대해서는 덜 일반적이라는 것이 밝혀졌다.
감염의 위험도 있습니다.각막은 혈관이 없기 때문에 피부에 베인 상처보다 훨씬 더 느리게 치유된다.상처가 아물고 있는 동안 다양한 미생물에 감염될 수 있습니다.이러한 위험은 항생제 예방(감염이 없는 경우에도 항생제 안약 사용)에 의해 최소화됩니다.
약 10%의 경우에 발생하는 [9]각막 제거의 위험이 있습니다.이식 부전은 각막이 이식된 후, 심지어 수년 또는 수십 년 후에 언제든지 발생할 수 있습니다.원인은 다양할 수 있지만, 일반적으로 새로운 부상이나 질병으로 인해 발생합니다.치료는 개별 사례에 따라 의료 또는 외과적 치료가 될 수 있습니다.실패의 초기 기술적 원인은 강막을 통한 지나치게 꽉 조이는 스티치 치즈 와이어일 수 있습니다.
각막 이식을 통한 전염병은 극히 [10]드물다.모든 각막 이식편은 항체나 핵산 검사를 통해 HIV나 간염 등의 바이러스 유무를 검사받으며, 각막 이식 [11]수술을 통해 HIV가 전염되는 사례는 보고된 적이 없다.신뢰할 수 있는 HIV 테스트가 개발되기 전에, 많은 나라들은 게이 남성들에 의한 각막 기증을 금지했습니다.예를 들어 1994년 5월 20일 미국은 모든 HIV 검사에서 음성 반응이 나오더라도 과거 5년간 다른 남성과 성관계를 가진 모든 남성의 각막 기증을 금지했다(현재도 [12]계속 시행되고 있다).
절차.
수술 당일에 환자는 병원이나 외래 수술 센터에 도착하여 시술을 시행합니다.환자는 수술팀에 의해 간단한 신체검사를 받고 수술실로 이송됩니다.수술실에서는 수술대에 누워 전신마취를 하거나 국소마취와 진정제를 투여한다.
수술팀은 마취로 눈을 수술할 준비를 하고 눈 주위에 얼굴을 가린다.눈꺼풀을 열어두기 위해 눈꺼풀을 설치하고, 안구에는 약간의 윤활제를 발라 건조함을 방지한다.소아에서는 금속 고리가 공막에 봉합되어 시술 중에 공막을 지탱합니다.
수술 전 검사
대부분의 경우 수술 몇 주 또는 몇 달 전에 안과 의사를 만나 검사를 받게 됩니다.검사 중에는 안과에서 눈을 검사하여 상태를 진단합니다.그런 다음 의사는 이용 가능한 다양한 치료 옵션을 포함하여 환자와 상태에 대해 논의합니다.의사는 또한 다양한 선택지의 위험과 이점에 대해 논의할 것이다.환자가 수술을 진행하기로 선택한 경우 의사는 환자에게 사전 동의서에 서명하도록 합니다.의사는 또한 혈액 검사, X-ray 또는 심전도 검사와 같은 신체 검사를 수행하고 실험실 검사를 지시할 수 있습니다.
수술 날짜와 시간도 정해지며, 환자에게 수술 장소를 알려줄 것입니다.미국 내에서 각막의 공급은 수술과 연구 목적의 수요를 충족시키기에 충분하다.따라서, 다른 이식 조직과는 달리, 지연과 부족은 보통 [13]문제가 되지 않는다.
관통성 각막 형성술
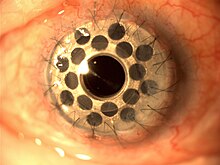
의사는 각막의 원형 디스크를 제거하는 트레핀(원형 절단 장치)을 사용하여 기증자 각막을 절단한다.다음으로 두 번째 트레핀을 사용하여 환자의 각막의 비슷한 크기의 부분을 제거한다.그런 다음 기증자 조직을 봉합하여 제자리에 꿰맨다.
항생제 안약을 놓고, 눈을 패치하고, 마취 효과가 사라지는 동안 환자를 회복 구역으로 데려갑니다.환자는 일반적으로 이 후 집으로 돌아가 수술 후 첫 번째 예약을 위해 다음날 의사를 방문합니다.
층상각화술
층상 각막 성형술은 건강한 층을 유지하면서 각막의 병든 층을 선택적으로 대체하는 여러 기술을 포함합니다.가장 큰 장점은 눈의 구조 건전성이 향상된다는 것이다.단점으로는 500μm 두께에 불과한 구조물의 일부를 대체하는 이러한 절차의 기술적으로 까다로운 특성 및 전체 두께 각질 성형술에 비해 기증자/수신자 인터페이스의 광학 성능이 저하된 점이 있습니다.
심전층각화술
이 절차에서는 중앙 각막의 앞층을 제거하고 기증자 조직으로 대체한다.내피 세포와 데스메츠 막은 제자리에 남아 있다.이 기술은 전각막 환각증, 흉터, 각막과 같은 외부 질환의 경우에 사용된다.
내피각성형술
내피 각질 성형술은 환자의 내피를 후부 스트로마/데스메트/내피(DSEK) 또는 디스메트/내피(DMEK)[14]의 이식 디스크로 대체합니다.
이 비교적 새로운 시술은 각막의 가장 안쪽 층(내피)의 장애 치료에 혁명을 가져왔다.전두께 각막 이식과 달리 봉합은 1개 또는 0개입니다.환자는 전두께 이식 시 최대 1년이 아닌 며칠에서 몇 주 만에 기능 시력을 회복할 수 있습니다.하지만 호주의 한 연구는 그것의 이점에도 불구하고, DSEK에서 투명성을 유지하는 내피세포의 손실이 전두께 각막 이식에 비해 훨씬 더 높다는 것을 보여주었다.그 이유는 수술 중 더 큰 조직 조작 때문일 수 있다고 연구는 [15]결론지었다.
수술 중에 환자의 각막 내피를 제거하고 기증자 조직으로 대체한다.DSEK의 경우 기증자는 내피뿐만 아니라 얇은 층의 스트로마도 포함하며 일반적으로 두께는 100~150μm이다.DMEK는 내피만 이식한다.수술 직후에는 기증자 조직이 눈(전방) 내부에 배치된 기포와 함께 제자리에 고정됩니다.조직은 단기간에 스스로 접착하고 공기는 주변 조직에 흡착된다.
합병증에는 위치 조정이 필요한 기증자 조직의 이동("재포화")이 포함됩니다.이는 DSEK보다 DMEK에서 더 일반적입니다.기증자 조직이 접히면 시력이 저하되어 수리가 필요할 수 있습니다.기증자 조직을 거부하려면 이 절차를 반복해야 할 수 있습니다.시간이 지남에 따라 내피 세포 밀도가 점진적으로 감소하면 선명도가 저하될 수 있으므로 이 절차를 반복해야 합니다.
내피 이식 환자는 종종 20/30에서 20/40 범위 내에서 최상의 교정 시력을 달성하지만 일부는 20/20에 도달합니다.이식편/숙주 인터페이스의 광학적 불규칙성으로 인해 시력이 20/20 이하로 제한될 수 있습니다.
합성 각막
보스턴 각질동토증
보스턴 각막은 2008년 전 세계에서 900개 이상의 시술이 수행되어 현재까지 가장 널리 사용되는 인공 각막이다.보스턴 KPro는 Claes Dohlman의 [16][further explanation needed]주도로 매사추세츠 Eye and Ear Medicary에서 개발되었습니다.
알파코
여러 번의 이식 부전이 있거나 각막 성형술의 위험이 높은 경우, 인공 각막은 기증자 각막을 성공적으로 대체할 수 있다.이러한 장치는 주변 스커트와 투명한 중앙 영역을 포함한다.이 두 부분은 폴리-2-히드록시에틸 메타크릴레이트(pHEMA)로 만들어진 상호투과성 폴리머 네트워크에 의해 분자 수준에서 연결됩니다.알파코르는 직경 7.0mm, 두께 0.5mm 크기의 미국 식품의약국(FDA)이 승인한 합성각막이다.합성 각막의 주요 장점은 생체 적합성이라는 점과 부품과 장치 사이의 네트워크가 해당 인터페이스에서 발생할 수 있는 합병증을 방지한다는 것입니다.하나의 대규모 연구에서 유지 확률은 2년 추적 [17]관찰 시 62%로 추정되었다.
골-오돈토-케라토프로스테시스
가장 장애가 있는 환자를 돕기 위해 사용되는 매우 드물고 복잡한 다단계 수술 절차에서, 사람의 치아 라미나는 [clarification needed]이식된 조각에 인공 수정체가 설치된 채 눈에 이식된다.
예후
이 섹션은 어떠한 출처도 인용하지 않습니다.(2022년 6월 (이를 에 대해 설명합니다) |
시각 회복과 각막 이식을 통한 눈의 건강 유지에 대한 예후는 일반적으로 매우 좋다.기능 상실의 위험이나 조심스러운 예후는 여러 요인이 있습니다.이식의 종류, 절차가 필요한 질병 상태, 받는 눈의 다른 부분의 건강, 그리고 기증자 조직의 건강까지 모두 어느 정도 예후가 좋을 수 있다.
대부분의 각막 이식은 수년 동안 또는 평생 동안 시각 기능이 크게 향상됩니다.거부반응이나 이식실패의 경우 수술을 반복할 수 있습니다.
대체 수단
콘택트 렌즈
다른 종류의 콘택트 렌즈는 각막 장애에서 각막 이식을 지연시키거나 제거하기 위해 사용될 수 있다.
광요법적 인두절제술
이 섹션은 어떠한 출처도 인용하지 않습니다.(2022년 6월 (이를 에 대해 설명합니다) |
각막 표면에만 영향을 미치는 질병은 광요법적 인두절제술(PTK)이라고 불리는 수술로 치료할 수 있다.엑시머 레이저와 변조제의 정밀도로 눈을 코팅함으로써 표면의 요철을 제거할 수 있다.그러나 각막 이식이 권장되는 대부분의 경우 PTK는 효과가 없습니다.
근막내 각막링 세그먼트
콘택트렌즈를 사용하여 시력을 교정할 수 없는 각막 장애에서는 근시 및 난시를 완화하기 위해 각막을 평평하게 하기 위해 근시 각막 링 세그먼트를 사용할 수 있다.이 시술에서는 안과 의사가 눈의 각막을 절개하고 동공 [18]양쪽에 있는 각막 기질층 사이에 초승달 또는 반원 모양의 고리 세그먼트를 2개 삽입한다.원색내 각막 고리는 2004년 식품의약국에 의해 안경이나 콘택트렌즈로 시력을 적절히 교정할 수 없는 각막환자를 위해 승인되었다.인도적 장치 [19][20]면제에 따라 승인되었습니다. 즉, 제조업체가 효과를 입증할 필요가 없습니다.
각막 콜라겐 가교
각막 콜라겐 가교로 각막 이식이 지연되거나 제거될 수 있습니다.[21]
역학
각막 이식은 가장 흔한 이식 절차 [22]중 하나이다.매년 전 세계적으로 약 10만 건의 시술이 시행되고 있지만, 일부 추정에 따르면 1000만 명의 사람들이 각막 [23]이식의 혜택을 받을 수 있는 다양한 장애에 의해 영향을 받는다고 한다.
호주에서는 매년 [22]약 2,000건의 이식 수술이 행해진다.NHS 혈액이식에 따르면,[24] 영국에서는 매년 2,300건 이상의 각막 이식 수술이 시행되고 있다.2006년 3월 31일까지 1년간 영국에서 [25]2,503명이 각막 이식을 받았다.
역사
최초의 각막 이식은 1905년 에두아르트 지름(현재의 체코, Olomouc 안과 클리닉)에 의해 이루어졌고, 성공적으로 수행된 첫 번째 유형의 이식 수술 중 하나가 되었다.이 작전의 또 다른 선구자는 라몬 카스트로비에호였다.러시아의 안과 의사 블라디미르 필라토프의 각막 이식 시도는 1912년 첫 시도에서 시작되어 계속되었고 점차 개선되어 1931년 5월 6일 사망한 [26]사람의 각막 조직을 사용하여 환자를 이식하는 데 성공했다.그는 1936년에 자신의 기술을 자세히 [27]공개하면서 또 다른 이식 수술을 광범위하게 보고했다.1936년 카스트로비에호는 케라토콘의 진행증례에 첫 이식을 하여 환자의 [28][29]시력을 크게 향상시켰다.
웨일스 국립 의과대학의 임상 교사인 튜더 토마스는 각막 이식 기증자 시스템을 고안했고 1955년 [30]이스트그린 대신 안과 은행이 설립되었습니다.
수술 현미경의 발달로 외과의들은 수술 분야를 더 확대해서 볼 수 있게 되었고 재료 과학의 발달로 그들은 사람의 머리카락보다 더 미세한 봉합을 사용할 수 있게 되었다.
각막 이식의 성공에 중요한 것은 안저축의 설립이었다.이들은 기증된 각막을 외과의사에 배포하고 연구에 눈을 제공하기 위해 전 세계에 위치한 조직이다.몇몇 안구 은행들은 또한 다른 해부학적 선물들을 배포한다.
조사.
고속 레이저
외과적 절개를 보다 정확하게 하기 위해 블레이드는 고속 레이저로 대체되고 있다.이러한 개선된 절개는 각막이 더 빨리 치유되고 봉합사가 더 빨리 제거되도록 한다.각막은 일반적인 칼날 수술보다 더 강하게 치유된다.이것은 시각 회복과 치유를 극적으로 향상시킬 뿐만 아니라 시각 결과의 개선 가능성도 가능하게 합니다.
2004년 이후 네덜란드 로테르담에 있는 Ammitrans Eyebank는 DSEK, DSAK, FS-DSEK 및 DMEK와 같은 고급 각막 성형 시술을 위해 기증자 각막 사전 절개를 제공하고 있습니다.2007년, 세계 유수의 각막 조직 은행 중 하나인 시애틀에 본사를 둔 SightLife는 펨토초 레이저를 사용하여 기증된 각막 조직을 준비하는 과정을 도입했다.이 과정은 맞춤형 각막 조직으로 알려져 있다.
DSEK/DSEK/DMEK
내피각화술(EK)은 Melles 등에 의해 1998년에 도입되었다.오늘날 [31]EK에는 두 가지 형태가 있습니다.
- 질병이 있는 Desceet의 막이 제거되고 건강한 기증자 후이식으로 대체되는 Desceet의 박리(자동) 내피 각막 형성술(DSEK/DSEK).이식 조직은 외과 의사의 손으로 준비하거나 이미 수술 준비를 마친 상태로 주문할 수 있습니다.Occular Systems는 2005년에 [32]수술을 위해 준비된 이식편을 제공한 최초의 조직이었다.DSEK/DAK는 자체 봉합 또는 몇 개의 봉합으로 봉합할 수 있는 작은 절개만을 사용합니다.작은 절개는 관통성 각막 성형술과 같은 전통적인 각막 이식 방법보다 몇 가지 이점을 제공합니다.시술이 덜 침습적이기 때문에 DSAK은 전두께 이식보다 훨씬 더 강하고 부상을 덜 입게 한다.EndoSaver(특허 보류 중)와 같은 새로운 의료 기기는 [33]각막에 내피 조직을 삽입하는 과정을 쉽게 하도록 설계되었습니다.또한 DSAK은 시각 회복 속도가 더 빠릅니다.시력은 보통 1년에서 2년이 아닌 1개월에서 6개월 안에 회복된다.
- 데스메트막내피각성형술(DMEK)은 분리된 데스메트의 막이 이식되는 가장 최근의 EK 기술이다.DMEK 시술은 시각 재활을 통해 각막의 병든 부분을 첫 3개월 내에 환자의 90%에서 20/40 이상, 환자의 60%에서 20/25 이상으로 대체하는 것과 같다.거부반응률은 낮고(1%) 시력 회복은 다른 형태의 각막 이식보다 빠르다.영국(2013)에서 DMEK는 로열 슈루즈베리 병원,[34] 칼더데일 및 허더즈필드 NHS [35]트러스트, 워싱 병원(웨스턴 서섹스 병원 NHS [36]재단 트러스트)의 국립 보건 서비스 아래 환자들에게 제공된다.
각막이 있는 모든 환자들이 내피각화술의 후보자는 아니다.이러한 절차는 각막 내피 부전을 수정하지만 각막 흉터, 얇아짐 또는 표면 불규칙성을 교정할 수는 없습니다.DMEK 이식편의 장기 생존에 대한 데이터는 현재 제한적이지만 초기 징후는 매우 긍정적이다.Fuchs의 내피디스트로피와 의사악성 [37]황소각화증으로 인한 각막부전증 환자에서 DMEK와 DSAEK의 안전성과 효과를 비교하기 위한 체계적인 검토가 이루어질 것이다.
줄기세포
줄기세포를 이용해 각막이나 각막의 일부를 만들어 눈에 이식하는 생체공학 기술이 있다.각막 줄기세포는 건강한 각막에서 제거된다.그것들은 수집되어 실험실 절차를 통해 환자의 눈에 꿰맬 수 있는 5개에서 10개의 세포층으로 만들어진다.줄기세포는 손상된 각막 조직이 제거된 부위에 배치된다.이것은 정기적인 각막 이식을 통해 시력을 얻을 수 없는 사람들에게 좋은 대안이다.2007년 5월 신시내티 의대에 의해 발표된 새로운 개발은 각막과 그 세포를 재생하기 위해 골수 줄기세포를 사용할 것이다.이 기술은 쥐 실험에서 성공적이었던 것으로 입증되었으며, 특히 이식 같은 다른 방법이 가능하지 않을 때 각막의 유전적인 퇴행성 조건을 가진 사람들에게 유용할 것이다.이 줄기세포는 분화 및 복제 능력을 유지하여 질병이 재발하는 것을 장기간에 걸쳐 더 잘 막을 수 있기 때문에 이식보다 효과가 좋습니다.
생합성각막
2010년 8월 25일 캐나다와 스웨덴의 조사자들은 세계 최초로 생합성 각막 치료를 받은 10명의 결과를 보고했다.각막을 이식받은 지 2년 후, 10명의 환자 중 6명은 시력이 좋아졌다.세포와 신경 재생을 경험한 10명 중 9명은 각막 세포와 신경이 임플란트로 성장했다는 것을 의미한다.이 물질을 만들기 위해, 연구원들은 특별히 프로그램된 효모 세포에 콜라겐의 자연적인 생성을 조절하는 인간 유전자를 넣었다.그런 다음 그들은 그 결과물을 각막 모양으로 성형했다.이 연구는 이러한 생체 공학 각막의 가능성을 보여주지만, 이 연구의 결과는 인간 기증자 각막으로 달성한 것과 거의 같지 않았다.이것은 훌륭한 기술이 될 수 있지만, 아직 시제품 단계에 있으며 임상적으로 사용할 준비가 되어 있지 않습니다.그 결과는 Science Translational Medicine [38]저널에 실렸다.
사회와 문화
비용.
Lewin Group for Eye Bank Association of America의 2013년 비용 편익 분석에 따르면 각막 [39]이식에 드는 비용은 평균 16,500달러로 추정되었습니다.
레퍼런스
- ^ "Janis Babson". organdonorhalloffame. December 1961. Archived from the original on 2 March 2013. Retrieved 6 January 2022.
- ^ "The influence of Janis Babson can be felt by many physicians". KevinMD.com. 15 February 2014. Archived from the original on 7 March 2014. Retrieved 6 January 2022.
- ^ Maghsoudlou, Panayiotis; Sood, Gitanjli; Akhondi, Hossein (31 July 2021), "Cornea Transplantation", StatPearls, Treasure Island (FL): StatPearls Publishing, PMID 30969512, retrieved 6 January 2022
- ^ Wong, Kah Hie; Kam, Ka Wai; Chen, Li Jia; Young, Alvin L. (18 July 2017). "Corneal blindness and current major treatment concern-graft scarcity". International Journal of Ophthalmology. 10 (7): 1154–1162. doi:10.18240/ijo.2017.07.21. ISSN 2222-3959. PMC 5514281. PMID 28730122.
- ^ Holland, Gráinne; Pandit, Abhay; Sánchez-Abella, Laura; Haiek, Andrea; Loinaz, Iraida; Dupin, Damien; Gonzalez, Maria; Larra, Eva; Bidaguren, Aritz; Lagali, Neil; Moloney, Elizabeth B. (12 November 2021). "Artificial Cornea: Past, Current, and Future Directions". Frontiers in Medicine. 8: 2145. doi:10.3389/fmed.2021.770780. ISSN 2296-858X. PMC 8632951. PMID 34869489.
- ^ Armitage, W. John; Goodchild, Christine; Griffin, Matthew D.; Gunn, David J.; Hjortdal, Jesper; Lohan, Paul; Murphy, Conor C.; Pleyer, Uwe; Ritter, Thomas; Tole, Derek M.; Vabres, Bertrand (19 November 2019). "High-risk Corneal Transplantation: Recent Developments and Future Possibilities". Transplantation. 103 (12): 2468–2478. doi:10.1097/TP.0000000000002938. ISSN 0041-1337. PMC 6867666. PMID 31765363.
- ^ Reinprayoon, Usanee; Srihatrai, Parinya; Satitpitakul, Vannarut; Puangsricharern, Vilavun; Wungcharoen, Thitima; Kasetsuwan, Ngamjit (18 October 2021). "Survival Outcome and Prognostic Factors of Corneal Transplantation: A 15-Year Retrospective Cohort Study at King Chulalongkorn Memorial Hospital". Clinical Ophthalmology (Auckland, N.Z.). 15: 4189–4199. doi:10.2147/OPTH.S336986. ISSN 1177-5467. PMC 8536876. PMID 34703206.
- ^ Abudou, Minawaer; Wu, Taixiang; Evans, Jennifer R; Chen, Xueyi (27 August 2015). "Immunosuppressants for the prophylaxis of corneal graft rejection after penetrating keratoplasty". Cochrane Database of Systematic Reviews (8): CD007603. doi:10.1002/14651858.cd007603.pub2. ISSN 1465-1858. PMID 26313245.
- ^ 각막 이식 위험 – 테스트 및 절차 – Mayo 클리닉
- ^ Simonds, RJ (1993). "HIV transmission by organ and tissue transplantation". AIDS. 7: S35-38. doi:10.1097/00002030-199311002-00008. PMID 8161444. S2CID 28488664.
- ^ "EBAA Medical Standards". International Journal of Eye Banking. 5 (3). 2017.
- ^ Puente, M. A.; Patnaik, J. L.; Lynch, A. M.; Snyder, B. M.; Caplan, C. M.; Pham, B.; Neves Da Silva, H. V.; Chen, C.; Taravella, M. J.; Palestine, A. G. (2020). "Association of Federal Regulations in the United States and Canada with Potential Corneal Donation by Men Who Have Sex with Men". JAMA Ophthalmology. 138 (11): 1143–1149. doi:10.1001/jamaophthalmol.2020.3630. PMC 7516798. PMID 32970105.
- ^ "Eye Banking FAQs". Eye Bank Association of America. Retrieved 29 December 2011.
- ^ Ang, Marcus; Wilkins, Mark R.; Mehta, Jodhbir S.; Tan, Donald (1 January 2016). "Descemet membrane endothelial keratoplasty". British Journal of Ophthalmology. 100 (1): 15–21. doi:10.1136/bjophthalmol-2015-306837. ISSN 0007-1161. PMID 25990654.
- ^ Price MO, Gorovoy M, Benetz BA, Price FW, Menegay HJ, Debanne SM, Lass JH (2010). "Descemet's stripping automated endothelial keratoplasty outcomes compared with penetrating keratoplasty from the Cornea Donor Study". Ophthalmology. 117 (3): 438–44. doi:10.1016/j.ophtha.2009.07.036. PMC 2959124. PMID 20031230.
- ^ "The Boston Keratoprosthesis". Cataract & Refractive Surgery Today. September 2009. Archived from the original on 23 July 2011. Retrieved 30 September 2009.
- ^ Hicks CR, Crawford GJ, Dart JK, Grabner G, Holland EJ, Stulting RD, Tan DT, Bulsara M (October 2006). "AlphaCor: Clinical outcomes". Cornea. 25 (9): 1034–42. doi:10.1097/01.ico.0000229982.23334.6b. PMID 17133049. S2CID 20035059.
- ^ Rabinowitz YS (2013). "INTACS for keratoconus and ectasia after LASIK". Int Ophthalmol Clin. 53 (1): 27–39. doi:10.1097/IIO.0b013e3182774453. PMC 3653443. PMID 23221883.
- ^ Zadnik K, Lindsley K (2014). "Intrastromal corneal ring segments for treating keratoconus (Protocol)". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD011150.
- ^ Food and Drug Administration (26 July 2004). "INTACS Prescription Inserts for Keratoconus - H040002". Food and Drug Administration.
- ^ Sykakis, E; Karim, R; Evans, JR; Bunce, C; Amissah-Arthur, KN; Patwary, S; McDonnell, PJ; Hamada, S (24 March 2015). "Corneal collagen cross-linking for treating keratoconus" (PDF). The Cochrane Database of Systematic Reviews. 3 (3): CD010621. doi:10.1002/14651858.CD010621.pub2. PMID 25803325.
- ^ a b "Corneal transplantation and donation". Better Health Channel. Victoria, Australia: Department of Health and Human Services. Retrieved 27 January 2019.
- ^ "Archived copy" (PDF). Archived from the original (PDF) on 20 August 2006. Retrieved 19 June 2006.
{{cite web}}: CS1 maint: 제목으로 아카이브된 복사(링크) - ^ "Archived copy" (PDF). Archived from the original (PDF) on 25 October 2005. Retrieved 19 June 2006.
{{cite web}}: CS1 maint: 제목으로 아카이브된 복사(링크) - ^ "Archived copy". Archived from the original on 22 December 2008. Retrieved 19 June 2006.
{{cite web}}: CS1 maint: 제목으로 아카이브된 복사(링크) - ^ 블라디미르 필라토프, 사람들.루
- ^ "눈매무새"1936년 4월 13일 시각
- ^ Castroviejo R (1948). "Keratoplasty for the Treatment of Keratoconus". Trans Am Ophthalmol Soc. 46: 127–53. PMC 1312756. PMID 16693468.
- ^ 카스트로비에호, R:1937년 12월, 65:5 국제수술요약서.
- ^ 2016년 3월 3일 Wayback Machine Cardiff University에서 Pioners & Personalities 아카이브
- ^ Price, Marianne O.; Feng, Matthew T.; Price, Francis W. (May 2021). "Endothelial Keratoplasty Update 2020". Cornea. 40 (5): 541–547. doi:10.1097/ICO.0000000000002565. PMID 33252380.
- ^ "Ocular Systems Company Website". Archived from the original on 29 September 2013. Retrieved 19 March 2010.
- ^ 에반스, 매트Triad Business Journal, 2009년 2월 6일
- ^ "Shrewsbury and Telford Hospital NHS Trust Website". Archived from the original on 25 July 2011. Retrieved 8 June 2011.
- ^ "Calderdale and Huddersfield NHS Trust 웹사이트"
- ^ 워싱 헤럴드 뉴스 2014년 11월 21일
- ^ Stuart AJ, Virgili G, Shortt AJ (2016). "Descemet's membrane endothelial keratoplasty versus Descemet's stripping automated endothelial keratoplasty for corneal endothelial failure". Cochrane Database Syst Rev (3): CD012097. doi:10.1002/14651858.CD012097.
- ^ 샐린 보일스.WebMD, 2010년8월 25일
- ^ "Cost-Benefit Analysis of Corneal Transplant" (PDF). Restoresight.org. Retrieved 30 November 2016.