림프관
Lymphatic vessel| 림프관 | |
|---|---|
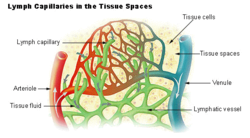 조직 공간에 있는 림프 모세혈관이요 | |
 흉관과 오른쪽 림프관이요 | |
| 세부 사항 | |
| 시스템. | 림프계 |
| 식별자 | |
| 라틴어 | 혈관 림프관 |
| 메쉬 | D042601 |
| TA98 | A12.0.00.038 |
| TA2 | 3915 |
| TH | H3.09.02.05001 |
| FMA | 30315 |
| 해부학 용어 | |
림프관(또는 림프관 또는 림프관)은 림프를 운반하는 혈관처럼 구성된 얇은 혈관(튜브)입니다.림프계의 일부로서 림프관은 심혈관계를 보완한다.림프관은 내피세포에 의해 배열되어 있으며, 평활근의 얇은 층과 림프관을 주변 조직에 결합시키는 외상막을 가지고 있다.림프관은 림프 모세혈관으로부터의 림프 추진에 전념하며, 림프관은 주로 조직으로부터의 간질액 흡수와 관련이 있다.림프 모세혈관은 혈관계의 모세혈관보다 약간 더 크다.림프를 림프절까지 운반하는 림프관은 구심성 림프관이라고 불리며, 림프절에서 운반하는 림프관은 다른 림프절로 이동하거나 정맥으로 되돌아오거나 더 큰 림프관으로 이동할 수 있다.림프관은 쇄골하 정맥 중 하나로 림프를 배출하여 일반 순환으로 되돌린다.
림프를 조직에서 림프절 쪽으로 가져오는 혈관은 구심성 혈관으로 분류할 수 있다.이 구심성 혈관들은 그런 다음 회음부 [1]정맥동으로 배수된다.림프기관에서 림프를 오른쪽 림프관 또는 흉곽관으로 가져오는 림프관으로, 인체에서 가장 큰 림프관입니다.이 혈관들은 각각 오른쪽 쇄골하정맥과 왼쪽 쇄골하정맥으로 빠져나간다.림프구와 대식세포가 면역지원 기능을 수행할 수 있도록 하기 위해 림프를 빼내는 구심성 혈관보다 림프를 들여오는 구심성 혈관이 훨씬 더 많다.림프관은 판막을 포함하고 있다.
구조.
림프관의 일반적인 구조는 혈관의 구조에 기초하고 있다.내피라고 불리는 상피의 한 종류로 구성된 편평한 단일 상피 세포(단순 편평상피)의 내막이 있고, 그 세포는 내피 세포라고 불린다.이 층은 유체를 기계적으로 운반하는 기능을 하며 유체가 놓여 있는 지하 막이 불연속적이기 때문에 쉽게 [2]누출됩니다.다음 층은 내피 주위에 원형으로 배열된 평활근으로, 내피를 짧게(수축)하거나 느슨하게 함으로써 내강 지름(구경)을 변화시킨다.가장 바깥쪽 층은 섬유 조직으로 구성된 외막층이다.여기서 설명하는 일반적인 구조는 더 큰 림프관에서만 볼 수 있으며, 더 작은 림프관은 더 적은 층을 가지고 있습니다.가장 작은 혈관(림프 또는 림프 모세혈관)은 근육층과 외부 외막 모두 결여되어 있습니다.그들이 앞으로 나아가면서 다른 모세혈관과 결합하면서, 그들은 더 커지고 먼저 외막, 그리고 평활근을 갖게 된다.
림프 전도 시스템은 크게 두 가지 유형의 채널, 즉 초기 림프관, ISF로부터의 림프 채취를 전문으로 하는 전림프관 또는 림프관, 그리고 림프를 앞으로 추진하는 더 큰 림프관으로 구성됩니다.
심혈관계와 달리 림프계는 폐쇄되지 않고 중앙 펌프도 없다.림프 이동은 연동(평활근의 수축과 이완으로 인한 림프 촉진), 판막 및 인접한 골격근의 수축과 동맥 [3]맥동에 의한 압박으로 인한 저압에도 불구하고 발생한다.
림프관
림프순환은 간질압이 충분히 [4]높을 때 액체가 통과할 수 있도록 하는 버튼 모양의 접합부가 있는 내피세포에 의해 형성된 고도로 투과성이 높은 표면 림프혈관으로 시작한다.이러한 버튼 모양의 접합부는 혈소판 내피 세포 접착 분자-1, 또는 PECAM-1과 같은 단백질 필라멘트로 구성됩니다.여기서 밸브 시스템은 흡수된 림프가 ISF로 다시 누출되는 것을 방지합니다.이 밸브 시스템은 내피세포를 분리하여 순환을 [5]위해 모세혈관으로 림프가 흐를 수 있도록 함으로써 증가하는 간질성 유체압에 반응하는 림프 내피세포에 부착된 콜라겐 섬유를 포함한다.혈관 [4]내강을 따라 림프가 역류하는 것을 막는 반달판막의 또 다른 시스템이 있다.림프 모세혈관은 그들 사이에 많은 상호 연결(아나스토마오스)을 가지고 있으며 매우 미세한 [6]네트워크를 형성합니다.
움직임을 통한 혈관벽의 리드미컬한 수축은 또한 가장 작은 림프관인 모세혈관으로 액체를 흡입하는 데 도움을 줄 수 있다.조직액이 쌓이면 조직이 부어오르게 되는데 이것을 부종이라고 한다.신체 시스템을 통과하는 원형 경로가 계속됨에 따라, 액체는 우측 림프관(우측 상체로부터의 림프관)과 흉관(신체의 나머지 부분)에 정점을 이루는 점진적으로 더 큰 림프관으로 운반됩니다. 두 관은 모두 오른쪽 및 왼쪽 쇄골하 정맥의 순환 시스템으로 배출됩니다.이 시스템은 림프절의 백혈구와 협력하여 암세포, 곰팡이, 바이러스 또는 박테리아에 의해 신체가 감염되는 것을 방지합니다.이것은 이차 순환계라고 알려져 있다.
림프관
림프 모세혈관은 더 큰 집합 림프관으로 빠져나간다.림프 전달을 돕는 평활근벽과 림프 [3]역류를 막는 밸브를 조합하여 림프를 운반하는 수축성 림프관입니다.채취 림프관은 그 길이를 따라 점점 더 많은 림프 모세혈관에서 림프를 축적함에 따라 더 커지고 림프절 안으로 들어가면서 최종적으로 구심성 림프관이 된다.림프는 림프절 조직을 통해 침투하여 유출된 림프관을 통해 빠져나간다.유출 림프관은 (오른쪽 또는 흉부) 림프관 중 하나로 직접 배출되거나 구심성 [6]림프관으로 다른 림프절로 비워질 수 있다.양쪽 림프관은 쇄골하정맥으로 흘러들어 림프를 혈류로 되돌린다
림프관은 반달 판막으로 분리된 세그먼트인 림프관으로 알려진 기능 단위로 구성됩니다.이러한 세그먼트는 림프의 길이와 [7]반지름의 비율에 따라 둘러싸인 평활근의 수축에 의해 림프의 흐름을 추진하거나 저항한다.
기능.
림프관은 혈장 및 혈관계에서 누출된 세포를 포함한 다른 물질의 저장고 역할을 하며 림프액을 조직으로부터 순환계로 다시 운반합니다.림프관이 기능하지 않으면 림프액이 효과적으로 배출되지 않고 림프부종이 발생한다.
구심선
구심성 림프관은 림프절 주변부 전부에 들어가 캡슐 물질에 고밀도 플렉서스를 형성한 후 피질부 림프 부비강으로 개방한다.그것은 여과되지 않은 림프를 림프절 안으로 운반한다.이렇게 하면 내피 라이닝을 제외한 모든 외피가 손실됩니다. 내피 라이닝은 림프 경로를 따라 유사한 세포 층이 연속됩니다.
구심성 림프관은 림프절에서만 발견된다.흉선과 비장에서도 볼 수 있는 임파관과는 대조적이다.
배수관
임파선은 림프절의 수질 부분의 림프 부비강에서 시작하여 림프절을 정맥 또는 더 큰 림프절로 남깁니다.림프절 밖으로 여과된 림프를 운반합니다.
흉선 및 비장과 연관된 림프관도 발견됩니다.이는 림프절에서만 발견되는 구심성 림프관과 대조적이다.
임상적 의의
림프부종은 림프관에 의한 유체 배수가 불충분하여 조직이 붓는 것을 말합니다.그것은 림프관이 없거나 발달이 부족하거나 기능 장애가 있는 결과일 수 있다.유전성(또는 일차성) 림프부종의 경우, 림프관이 없거나, 발달이 부족하거나, 유전적 원인에 의해 기능하지 못한다.후천성 림프부종(또는 이차성 림프부종)에서 림프관은 부상 또는 [8][9]감염에 의해 손상된다.림프관종증은 림프관에서 생기는 여러 낭종이나 병변과 관련된 질병이다.
「 」를 참조해 주세요.
기타 이미지
레퍼런스
- ^ "19.2B: Distribution of Lymphatic Vessels". Medicine LibreTexts. 22 July 2018. Retrieved 28 November 2021.
- ^ Pepper MS, Skobe M (October 2003). "Lymphatic endothelium: morphological, molecular and functional properties". The Journal of Cell Biology. 163 (2): 209–13. doi:10.1083/jcb.200308082. PMC 2173536. PMID 14581448.
- ^ a b Shayan R, Achen MG, Stacker SA (September 2006). "Lymphatic vessels in cancer metastasis: bridging the gaps". Carcinogenesis. 27 (9): 1729–38. doi:10.1093/carcin/bgl031. PMID 16597644.
- ^ a b Baluk P, Fuxe J, Hashizume H, Romano T, Lashnits E, Butz S, et al. (October 2007). "Functionally specialized junctions between endothelial cells of lymphatic vessels". The Journal of Experimental Medicine. 204 (10): 2349–62. doi:10.1084/jem.20062596. PMC 2118470. PMID 17846148.
- ^ Weitman E, Cuzzone D, Mehrara BJ (September 2013). "Tissue engineering and regeneration of lymphatic structures". Future Oncology. 9 (9): 1365–74. doi:10.2217/fon.13.110. PMC 4095806. PMID 23980683.
- ^ a b Rosse C, Gaddum-Rosse P (1997). "The Cardiovascular System (Chapter 8)". Hollinshead's Textbook of Anatomy (Fifth ed.). Philadelphia: Lippincott-Raven. pp. 72–73. ISBN 0-397-51256-2.
- ^ Venugopal AM, Stewart RH, Rajagopalan S, Laine GA, Quick CM (2004). "Optimal Lymphatic Vessel Structure". The 26th Annual International Conference of the IEEE Engineering in Medicine and Biology Society. 26th Annual International Conference of the IEEE. Vol. 2. Engineering in Medicine and Biology Society. pp. 3700–3703. doi:10.1109/IEMBS.2004.1404039. ISBN 0-7803-8439-3.
- ^ Alitalo K (November 2011). "The lymphatic vasculature in disease". Nature Medicine. 17 (11): 1371–80. doi:10.1038/nm.2545. PMID 22064427. S2CID 5899689.
- ^ Krebs R, Jeltsch M (2013). "The lymphangiogenic growth factors VEGF-C and VEGF-D. Part 2: The role of VEGF-C and VEGF-D in lymphatic system diseases". Lymphologie in Forschung und Praxis. 17 (2): 96–104.
추가 정보
- Nosek TM. "Role of Lymphatic Vessels". Essentials of Human Physiology. Archived from the original on 2016-03-24.
외부 링크






