유방 자가진단
Breast self-examination| 유방 자가진단 | |
|---|---|
 여자가 가슴을 진찰하다 | |
| 메쉬 | D016504 |
| Medline Plus | 001993 |
유방 자가검사(BSE)는 유방암 조기 발견을 위해 사용되는 검사법이다.이 방법은 여성 본인이 각 유방을 보고 혹, 뒤틀림 또는 붓기를 느끼는 것을 포함한다.
광우병은 한 때 보다 치료 가능한 단계에서 암을 발견하는 수단으로 많이 홍보되었지만, 대규모 무작위 대조 연구에 따르면 사망 예방에 효과적이지 않고 불필요한 생체 검진, 수술, 불안 등을 통해 실제로 해를 입혔다.세계보건기구와 다른 단체들은 광우병에 대해 반대할 것을 권고한다.다른 조직들은 중립적인 입장을 취하며 BSE에 찬성하거나 반대하는 것을 권장하지 않습니다.
유방 인식은 유방 자가 검사의 비공식적인 대안이다.
제한 사항
Cochrane Collaboration의 메타분석에 따르면 러시아와 상하이의 두 대형 실험에서는 유방 자가검사에 의한 스크리닝의 유익한 효과가 발견되지 않았다. "그러나 양성 병변이 확인되고 생체 검사의 수가 증가했다는 점에서 위해성이 증가했다는 것을 시사한다."이들은 현재 유방 자가검진이나 신체검사는 권장할 [1]수 없다고 결론지었다.
유방 자가검진은 여성에 대한 생체검사의 횟수를 증가시키지만 유방암으로 인한 사망률을 감소시키지는 못한다.26만 명 이상의 중국 여성 공장 근로자들이 참여한 대규모 임상 시험에서 절반은 공장에서 간호사에게 매달 유방 자가 검사를 하도록 주의 깊게 가르쳤고 나머지 절반은 그렇지 않았다.자가검사에서 양성(정상 또는 무해한 덩어리)이나 조기 유방암이 발견됐지만 같은 수의 여성이 [2]유방암으로 사망했다.
유방 자가검사는 생명을 구하는 것으로 입증되지 않았기 때문에 보건당국에 의해 더 이상 일반적인 [3][4]용도로 권장되지 않는다.유방암에 걸릴 위험이 특히 높은 여성에게 적합할 수 있다.일부 자선단체는 불필요한 사후 관리 절차로 인해 피해를 입을 가능성이 가장 높은 저위험 여성에게도 광우병을 보편적 선별 접근법으로 홍보한다.작가 게일 A.솔릭은 그녀의 책 '핑크 리본 블루스'에서 이러한 [5]자선단체들이 유방암에 대한 두려움에 따른 기부로 동기를 부여받고 있다고 말한다.증거에 기초한 의학을 추진하는 단체들 사이에서, 유방 건강에 대한 의식과 자신의 신체에 대한 친숙함은 자기 검사 대신 전형적으로 촉진된다.
유방암 자가검진은 종양이 꾸준히 성장하여 암이 발생한다는 가정에 기초하고 있습니다.유방암 전문가이자 외과의사인 수잔 러브에 따르면, "유방암은 그렇게 작용하지 않는다. 그것은 교활하다.매일 자기 자신을 살피다가 갑자기 [6]호두를 발견하게 될 것이다.
고위험 BRCA 돌연변이를 가진 여성들 중 약 10%는 유방 자가검사가 그들의 불안감을 증가시킨다고 말했다.광우병을 시행한 사람들 중 절반은 광우병이 그들에게 [7]통제감을 준다고 느꼈다.
유방 자가 검진을 배우는 것은 여성의 우울증, 걱정, 유방암에 [4]대한 불안감을 증가시킨다.유방암에 대한 더 큰 불안은 광우병 수행의 더 높은 가능성과 관련이 있다.여성은 또한 유방 촬영 검사에서 잘못된 양성 오류를 경험했을 때 광우병을 수행할 가능성이 더 높다.[8]
방법들
유방 자가 검사에는 다양한 방법과 패턴이 사용됩니다.대부분의 방법들은 여성이 거울 앞에 서서 상체가 보이는 것을 암시한다.그녀는 거울을 보고 젖가슴이나 그 근처에 움푹 패이거나 붓거나 빨갛게 된 징후가 있는지 확인합니다.이것은 보통 손을 엉덩이에 올려놓고 다시 팔을 머리 위로 잡고 있는 등 여러 위치에서 반복됩니다.
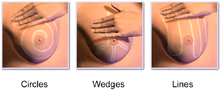
그리고 나서, 여성은 덩어리나 통증을 느끼기 위해 손가락 패드로 그녀의 가슴을 촉진합니다.일반적인 패턴이 몇 가지 있습니다.이 패턴은 완전한 커버리지를 실현하도록 설계되어 있습니다.세로줄 무늬는 가슴 위에서 손가락을 위아래로 움직인다.파이 웨지 패턴은 젖꼭지에서 시작하여 바깥쪽으로 이동합니다.원형 패턴은 손가락을 동심원 모양으로 젖꼭지에서 바깥쪽으로 움직이게 합니다.일부 지침은 가슴을 정신적으로 4개의 사분면으로 나누고 각 사분면을 개별적으로 점검할 것을 제안한다.촉진 과정은 겨드랑이를 향해 뻗은 각 유방의 "악골 꼬리"를 포함한 유방 전체를 덮습니다.이것은 보통 거울 앞에 서 있을 때 한 번 하고 누워 있을 때 다시 한다.
마지막으로, 모유 수유를 하지 않는 여성들은 분비물이 없는지 확인하기 위해 각각의 젖꼭지를 부드럽게 쥐어짜요.
다양한 니모닉 장치가 교육 장치로 사용됩니다.하나는 BSE의 7개의 P라고 불리며, 첫 번째 첫 번째 첫 번째 이니셜이 동일한7개의 스텝이 있습니다.유방 조직에 변화가 발견될 경우 수행할 작업 계획, 주변, 촉진, 압박, 패턴, 연습 및 작업 계획.
폐경 전 여성의 경우 정상적인 호르몬 변동은 유방에 변화를 일으킬 수 있기 때문에 대부분의 방법은 여성의 월경 주기와 같은 단계에서 자가 검진을 시행하는 것을 제안한다.이때 가슴이 가장 붓고 부드러워질 확률이 낮기 때문에 가장 일반적으로 권장되는 시기는 월경이 끝난 직후이다.폐경 후나 불규칙한 주기가 있는 여성은 생리 주기에 관계없이 한 달에 한 번 자가 검진을 받을 수 있습니다.
올바르게 수행된 유방 자가 검진을 가르치는 데는 보통 7분에서 10분이 [9]걸린다.
추천 사항
세계보건기구(WHO), 캐나다 예방 건강관리 태스크포스(TF) 및 기타 많은 과학 단체들은 유방 자가 [10]검진 사용을 금지할 것을 권고하고 있다.또한, 호주 왕립 종합 의사 대학(Royal Australian College of General Practicians)은 여성들에게 유방 자가 검진을 하는 방법을 가르치는 것은 더 [11]이상 권장되지 않는다고 말한다.그러나 미국에서는 미국산부인과학회(American College of 산부인과)처럼 유방 자가검진 관련 단체 간 공감대가 형성되지 않고 있으며 미국 의사협회(American Cancery, National Cancer Institute, US Preventive Services Task Force, Nati)는 매달 유방 자가검진을 권고하고 있다.포괄적 암 네트워크는 유방 자가 [12]검진을 권장하지도, 반대하지도 않는다.
역사
활동가들은 1930년대부터 의심 덩어리 치료를 미루지 말라는 권고가 사망률에 [13]영향을 미치지 않았기 때문에 유방 자가 검진을 장려하기 시작했다.
1950년대와 1960년대에 미국 암 협회와 국립 암 연구소가 공동 후원한 유방 자가 검진을 보여주는 영화가 수백만 명의 미국 [14]여성들에게 상영되었다.
1970년대에, 연구원들은 여성들이 [13]그것이 생명을 구했다는 것을 암시하는 어떠한 증거도 없었음에도 불구하고 이것을 하도록 지시받고 있다고 보고하기 시작했다.
「 」를 참조해 주세요.
레퍼런스
- ^ Kösters JP, Gøtzsche PC (2003). Kösters, Jan Peter (ed.). "Regular self-examination or clinical examination for early detection of breast cancer". Cochrane Database Syst Rev. 2010 (2): CD003373. doi:10.1002/14651858.CD003373. PMC 7387360. PMID 12804462.
- ^ Thomas DB, Gao DL, Ray RM, et al. (2002). "Randomized trial of breast self-examination in Shanghai: final results". J. Natl. Cancer Inst. 94 (19): 1445–57. doi:10.1093/jnci/94.19.1445. PMID 12359854.
- ^ Harris R, Kinsinger LS (2002). "Routinely teaching breast self-examination is dead. What does this mean?". J. Natl. Cancer Inst. 94 (19): 1420–1. doi:10.1093/jnci/94.19.1420. PMID 12359843.
- ^ a b Baxter N; Canadian Task Force on Preventive Health Care (June 2001). "Preventive health care, 2001 update: should women be routinely taught breast self-examination to screen for breast cancer?". CMAJ. 164 (13): 1837–46. PMC 81191. PMID 11450279.
- ^ Gayle A. Sulik (2010). Pink Ribbon Blues: How Breast Cancer Culture Undermines Women's Health. USA: Oxford University Press. ISBN 978-0-19-974045-1. OCLC 535493589.
- ^ Olson, James Stuart (2002). Bathsheba's Breast: Women, Cancer and History. Baltimore: The Johns Hopkins University Press. p. 198. ISBN 978-0-8018-6936-5. OCLC 186453370.
- ^ Spiegel TN, Hill KA, Warner E (July 2009). "The attitudes of women with BRCA1 and BRCA2 mutations toward clinical breast examinations and breast self-examinations". J Womens Health (Larchmt). 18 (7): 1019–24. doi:10.1089/jwh.2008.1076. PMID 20377375.
- ^ Absetz P, Aro AR, Sutton SR (June 2003). "Experience with breast cancer, pre-screening perceived susceptibility and the psychological impact of screening". Psychooncology. 12 (4): 305–18. doi:10.1002/pon.644. PMID 12748969. S2CID 33009923.
- ^ Sofer T, Antonovsky HF (September 1984). "Workload involved in routine breast examination and instruction in breast self-examination in the primary care clinic". Fam Pract. 1 (3): 178–81. doi:10.1093/fampra/1.3.178. PMID 6530081.
- ^ Nelson HD, Tyne K, Naik A 등유방암 검진: 미국 예방 서비스 태스크 포스를 위한 체계적인 증거 검토 업데이트.Rockville (MD) : 의료연구품질국 (미국); 2009년 11월 (Evidence Synthes, No. 74.) 1. 소개
- ^ "Guidelines for preventive activities in general practice, 8th edition, 9.3 Breast cancer". Royal Australian College of General Practitioners. Retrieved 2016-05-21.
- ^ Allen, Tiffany L.; Groningen, Brittany J. Van; Barksdale, Debra J.; McCarthy, Regina (2010). "The Breast Self-Examination Controversy: What Providers and Patients Should Know". The Journal for Nurse Practitioners. 6 (6): 444–451. doi:10.1016/j.nurpra.2009.11.005.
- ^ a b Aronowitz, Robert A. (2007). Unnatural history: breast cancer and American society. Cambridge, UK: Cambridge University Press. pp. 222–223. ISBN 978-0-521-82249-7.
- ^ Lerner, Barron H. (2001). The breast cancer wars: hope, fear, and the pursuit of a cure in twentieth-century America. Oxford [Oxfordshire]: Oxford University Press. p. 55. ISBN 978-0-19-516106-9.