폐기종
Emphysema| 폐기종 | |
|---|---|
 | |
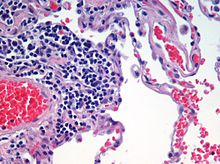
| 진행성 중심소엽 폐기종 좌측 전체 소엽관여를 보여줍니다 | |
| 전문 | 펄모놀로지 |
| 증상 | 호흡 곤란, 만성[1] 기침 |
| 통상적인 개시 | 35세[1] 이상 |
| 지속 | 장기[1] |
| 원인들 | 흡연,[2] 대기오염, 유전학 |
| 진단 방법 | 스피로메트리[3] |
| 차동 진단 | 천식, 울혈성 심부전, 기관지확장증, 결핵, 폐색성 기관지염, 확산성 판브론치올리티스[4] |
| 예방 | 금연, 실내외 공기질 개선, 담배 규제[5] 조치 |
| 치료 | 폐 재활, 장기 산소 치료, 폐 부피[5] 감소 |
| 약 | 흡입된 기관지 확장제 및 코르티코스테로이드[5] |
폐기종 또는 폐 폐기종은 크기가 다양할 수 있고 매우 클 수 있는 폐에 공기가 차 있는 공간이 특징인 하부 호흡기 [6]질환이다.그 공간은 폐포 벽의 파괴에 의해 발생하며 그들은 해면 같은 폐실질을 대체한다.이렇게 하면 가스 교환에 사용할 수 있는 총 폐포 표면이 감소하여 [7]혈액의 산소 공급이 감소합니다.폐기종은 담배 [2]흡연과 다른 위험 요소들과 함께 발병하는 데 시간이 걸리기 때문에 보통 중년 이상 인구에 영향을 미친다.알파-1 항트립신 결핍은 유전적인 위험인자로 [8]앞서 나타나는 상태를 초래할 수 있다.
상당한 공기 흐름 제한과 관련될 때 폐기종은 만성폐쇄성폐질환(COPD)의 주요 아형입니다. 만성폐쇄성폐질환은 장기 호흡장애와 공기 [9][10]흐름 불량으로 특징지어지는 진행성 폐질환입니다.만성폐쇄성폐질환이 없다면 CT 폐 스캔에서 폐기종이 발견된 것은 여전히 [11]흡연자들에게 더 높은 사망위험을 안겨준다.2016년 미국에서는 폐기종으로 인한 사망자가 6,977명으로 인구 [12]10만명당 2.2명이었다.전세계적으로 전체 [13]사망자의 5%를 차지한다.담배와 대마 흡연의 영향에 대한 연구는 누적 독성 효과가 폐기종과 자발적 기흉 [14]발병의 위험 인자가 될 수 있다는 것을 보여주었다.
폐기종에는 네 가지 유형이 있으며, 그 중 세 가지는 폐 소엽의 구조와 관련이 있다. 즉, 중심엽 또는 중심엽, 범엽 또는 범엽, 부엽 또는 원위엽 폐기종이며 섬유화(scarring)[15]와 관련이 없다.네 번째 유형은 불규칙적으로 바늘을 포함하고 [15]섬유화와 관련된 근흉부 폐기종 또는 불규칙 폐기종으로 알려져 있다.영상촬영에서 다른 유형을 볼 수 있지만 임상적으로 [16]잘 정의되지 않습니다.또한 수소 폐기종, 국소 폐기종, 리탈린 폐를 포함한 많은 관련 질환이 있습니다.처음 두 가지 유형의 폐기종(중심엽종과 범엽종)만이 심각한 공기 흐름 장애와 관련이 있으며, 중심엽 폐기종은 범엽종보다 약 20배 더 흔합니다.중심엽 폐기종은 [15]흡연과 관련된 유일한 유형이다.
골다공증은 종종 폐기종의 동반병이다.악화를 치료하기 위해 전신 코르티코스테로이드를 사용하는 것은 골다공증의 중요한 위험 요소이며,[17] 그 반복 사용이 권장된다.
징후 및 증상
폐기종은 하부 [6]호흡기의 호흡기 질환이다.그것은 일반적으로 흡연에 의해 발생하지만, 상당수의 사람들이 담배를 피우지 않거나 담배를 [13]피우지 않는다.폐기종의 존재는 담배를 [18]피우는 사람들에게서 더 강해지는 폐암 발병의 분명한 위험 요소이다.
폐기종의 초기 증상은 사람에 따라 다를 수 있다.증상에는 기침, 쌕쌕거림, 빠른 호흡 속도, 노력 시 호흡 곤란, 그리고 가슴이 답답한 느낌이 포함될 수 있습니다.감기나 독감에 자주 [19]감염될 수 있다.다른 증상으로는 불안, 우울증, 피로, 수면 문제, 체중 감량이 있을 수 있다.이러한 증상들은 또한 다른 폐 질환이나 다른 건강상의 문제들과 관련이 있을 수 있기 때문에 폐기종은 [20]종종 진단을 받는다.폐기종에 의한 호흡 곤란은 시간이 지남에 따라 증가하여 만성 폐쇄성 폐질환으로 발전할 수 있습니다.
흡연자의 폐기종의 징후는 폐의 기관지 폐포 세정(BAL)에서 채취한 폐포 대식세포의 수가 더 많다는 것이다.흡연자가 [21]비흡연자보다 4배에서 6배 정도 더 많이 흡연할 수 있다.
종류들
폐기종에는 크게 네 가지 유형이 있으며, 그 중 세 가지는 폐 소엽의 구조와 관련이 있다. 즉, 중심엽 또는 중심엽, 범엽 또는 범엽 또는 범엽, 부엽 또는 원위엽, 그리고 섬유화(스크래닝)[15]와 관련이 없다.섬유증은 이러한 아형의 일반적인 특징이 아니지만 폐기종 말기에서의 복구 전략은 폐섬유증으로 [13]이어질 수 있습니다.네 번째 아형은 근흉부 폐기종 또는 불규칙 폐기종으로 알려져 있으며, 불규칙적으로 바늘을 포함하며 [15]섬유화와 관련이 있다.
처음 두 가지 유형의 폐기종(중심엽종과 범엽종)만이 심각한 공기 흐름 장애와 관련이 있으며, 중심엽 폐기종은 [15]범엽종보다 약 20배 더 흔합니다.하위 유형은 이미징에서 볼 수 있지만 임상적으로 [16]잘 정의되지 않습니다.또한 수소 폐기종, 국소 폐기종, 리탈린 폐를 포함한 많은 관련 질환이 있습니다.
중심엽
중심성 폐기종이라고도 불리는 중심성 폐기종은 폐의 폐엽(중심성 소엽)의 중심, 말단 기관지 주변 및 첫 번째 호흡 기관지 부근에 영향을 미치며 눈에 보이는 폐동맥의 끝 부근으로 영상화할 수 있다.중심엽 폐기종은 보통 흡연과 만성 [15]기관지염과 관련된 가장 흔한 유형이다.이 질환은 중심엽 부분에서 진행되어 주변(주위)의 폐실질이 [22]보존된다.보통 폐의 상엽이 [15]영향을 받는다.
판글로불라
범엽 폐기종이라고도 불리는 범엽 폐기종은 소엽의 모든 폐포에 영향을 미치며 폐 전체 또는 주로 하엽과 [16][23]관련될 수 있습니다.이러한 유형의 폐기종은 알파-1 항트립신 결핍증(A1AD 또는 AATD)과 리탈린 [23]폐와 관련이 있으며 [16]흡연과는 관련이 없습니다.
합병증
생명을 위협하는 중심엽과 범엽성 폐기종의 합병증에는 호흡기 부전, 폐렴, 호흡기 감염, 기흉, 간질성 폐기종, 폐심장병,[24] 호흡기 산증이 포함된다.
파라셉탈
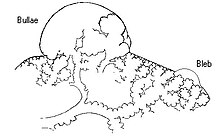
원위부 폐기종이라고도 불리는 부갑상선 폐기종은 흉막 표면 옆의 폐기종 변화 또는 [16][25]균열과 관련이 있다.부갑상선 폐기종에서 형성되는 bleb 또는 bullae로 알려진 낭포 공간은 일반적으로 흉막 아래의 한 층에서만 발생합니다.이것은 일반적으로 [25]층으로 발생하는 섬유증에서 볼 수 있는 작은 낭포 공간의 벌집모양과 구별된다.이런 종류의 폐기종은 통기 [26]장애와는 관련이 없습니다.
황소
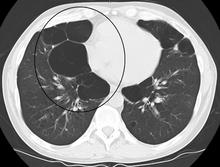
흉막하 수포가 유의한 경우 폐기종을 수포성 폐기종이라고 합니다.황소는 넓어지고 합쳐져서 거대한 황소를 형성할 수 있다.이것들은 반흉부의 3분의 1을 차지하고 폐실질을 압박하며 변위를 일으킬 만큼 충분히 클 수 있다.폐기종은 현재 거대 황소 폐기종이라고 불리며, 압축실질종 [27]때문에 흔히 소실폐증후군으로 불린다.Bleb 또는 bulla는 때때로 파열되어 [15]기흉을 일으킬 수 있다.
흉부외과
불규칙 폐기종이라고도 하는 부위의 흉부 폐기종은 넓은 공간으로 섬유화(흔들림) 영역 옆에 나타난다.그 흉터는 대부분 규폐증, 육아종 감염, 결핵 또는 폐경색으로 인해 발생한다.폐섬유화의 [28]허니콤과 구별하는 것은 어려울 수 있다.
HIV 관련
고전적인 폐질환은 HIV/AIDS의 합병증이며 폐기종은 질병의 원천이다.HIV는 폐기종 발병의 위험인자로 꼽히며, COPD는 흡연 여부에 관계없이 발생한다.[29]HIV에 감염된 사람들 중 약 20%가 눈에 띄는 변화를 증가시켰다.이것은 HIV와 관련된 근본적인 메커니즘이 폐기종 발생에 기여하는 요소임을 시사했다.HIV 관련 폐기종은 흡연과 관련된 폐기종보다 훨씬 짧은 시간에 발생한다; 또한 이전의 증상은 알파-1 항트립신 결핍에 의해 야기된 폐기종에서도 나타난다.이 두 가지 조건 모두 주로 하부 폐에 손상을 보여 [30]두 메커니즘 간의 유사성을 시사합니다.
폐기종은 만성폐쇄성 폐질환의 유일한 유전자형인 알파-1 항트립신 결핍증을 가진 일부 사람들에게서 발병할 수 있다.이것은 보통 HIV와 관련된 폐기종이 다른 [31]유형보다 훨씬 일찍 발생한다.
리탈린 폐
일반적으로 리탈린으로 판매되고 주의력 결핍 과잉행동 장애의 치료에 자극제로 널리 사용되는 메틸페니다이트의 정맥 내 사용은 리탈린 폐로 알려진 폐기종 변화를 초래할 수 있다.이 링크의 기반이 되는 메커니즘은 명확하게 이해되지 않습니다.리탈린 정제는 필러로서 탈크를 포함하고 있으며, 주입을 위해 분쇄 및 용해되어야 한다.탈크 노출은 치조 파괴를 초래하는 육아종증을 유발한다는 주장이 제기되었다.그러나 다른 정맥주사 약품에도 탈크가 포함되어 있으며 폐기종과 관련된 변화는 없다.고해상도 CT 스캔 결과 폐기종이 [32]범엽성입니다.
CPFE
폐섬유화 폐기종(CPFE)은 하엽간질섬유화와 함께 상엽 폐기종을 보이는 드문 증후군이다.이것은 CT스캔으로 [33]진단됩니다.이 증후군은 [34]폐고혈압의 발달에 현저한 영향을 준다.
선천성 쇄골
선천성 쇄골 폐기종([35]CLE)은 선천성 쇄골 과팽창 및 유아성 쇄골 폐기종으로 알려져 있으며 신생아의 폐에 공기가 많이 들어가는 것과 관련된 신생아 질환이다.생후 6개월 무렵에 진단되며, 여자 아이보다 남자 아이에게서 더 자주 발생합니다.CLE은 하엽보다 상엽에 더 많이 영향을 미치고, [36]좌폐는 우폐보다 더 자주 영향을 받는다.CLE은 기관지의 부분 폐색에 의한 하나 이상의 폐엽의 초팽창으로 정의됩니다.이것은 근처 장기에 압력의 증상을 일으킨다.그것은 특허 동맥관, 심방중격결손, 심실중격결손, [37]Fallot의 4중격결손과 같은 여러 심장 이상과 관련이 있다.CLE은 기관지의 비정상적인 발달이나 주변 조직에 의한 기도의 압박에 의해 발생할 수 있지만,[36] 절반의 경우 원인이 확인되지 않는다.폐 CT 스캔은 폐엽의 해부학적 구조와 인접 엽의 상태를 평가하는 데 유용합니다.조영 증강 CT는 혈관 이상 및 종격 [37]종괴를 평가하는 데 유용합니다.
초점
국소 폐기종은 폐포보다 큰 폐의 국소적인 폐기종 부위이며, 종종 석탄 노동자의 진폐증과 [38]관련이 있습니다.이것은 또한 국소적인 폐 [39]폐기종으로 알려져 있다.Blebs와 bullae는 또한 국소 폐기종으로 포함될 수 있다.이들은 크기와 벽 두께로 폐낭종으로 알려진 다른 형태의 밀폐공기공간과 구별할 수 있다.블리브 또는 불라는 벽 두께가 1mm 미만이며 더 작습니다.[40]
직업상의
다양한 가스와 입자의 흡입으로 인한 폐기종의 발생과 관련된 많은 직업들이 있다.라돈 가스와 입자를 방출하는 미국의 우라늄 광산에서 폐기종 사망의 원인이 되고 있는 것으로 나타났습니다.연구의 수치에는 담배를 피운 광부도 포함되어 있습니다.우라늄 채굴과 제분 작업은 환경오염을 [41]일으키는 것으로 밝혀졌다.
석탄 노동자의 진폐증을 유발할 수 있는 탄광 분진의 흡입은 폐기종 발생의 독립적인 위험 요소이다.국소 폐기종은 석탄 점막과 관련되어 있으며, 이것은 진행성 중심엽 폐기종으로 확장됩니다.범엽성 폐기종의 변종이 발생하는 [42]경우는 드물다.
규폐증은 실리카 입자의 흡입에 의해 발생하며, 큰 실리카 결절의 형성은 황소 [43]유무에 관계없이 흉부 폐기종과 관련이 있다.
오존유발 폐기종
오존은 호흡기에 영향을 미칠 수 있는 또 다른 오염물질이다.오존에 장기간 노출되면 폐기종이 [44]발생할 수 있다.
골다공증
골다공증은 폐기종의 주요 합병증이다.두 조건 모두 낮은 체질량 [45]지수와 관련이 있습니다.폐기종 치료와 골다공증 사이에는 연관성이 있다. 악화를 치료하기 위해 전신 코르티코스테로이드를 사용하는 것은 골다공증의 중요한 위험 요소이며, 이러한 반복 사용은 [17]권장되지 않는다.
기타 조건
보상성 폐기종은 폐의 다른 부분을 수술로 제거하거나 [46]폐의 다른 부분의 크기를 줄인 것에 대한 반응으로 폐의 일부가 과도하게 팽창하는 것이다.
폐간질성 폐기종(PIE)은 폐포의 정상 공기 공간 바깥에 있는 공기의 집합으로, 혈관 주변 피복, 폐포간격, 내장 흉막의 결합 조직 안에서 기흉으로 발견됩니다.
폐활량 감소
폐활량 감소는 폐기종이 진행된 사람들에게 제공될 수 있다.다른 치료가 실패하고 폐기종이 상엽에 있는 경우 수술 옵션이 [47]가능할 수 있습니다.폐활량을 [48]줄이기 위해 최소 침습성 기관지경 시술이 점점 더 많이 사용되고 있다.
외과 수술
심각한 폐기종이 있고 심각한 초팽창이 있는 경우 다른 치료법에 반응하지 않는 것으로 판명된 폐활량 감소 수술(LVRS)이 [49][50]선택사항이 될 수 있다.LVRS는 폐기종에 의해 가장 손상된 엽에서 조직을 제거하는 것을 포함하며, 이는 다른 엽을 확장시키고 향상된 기능을 제공합니다.폐기종이 주로 상엽과 관련된 경우 이 절차는 특히 효과적인 것으로 보인다. 그러나, 이 절차는 확산성 폐기종을 [51][47]가진 사람들의 부작용과 조기 사망의 위험을 증가시킨다.
기관지경
폐활량을 줄이기 위해 최소 침습성 기관지경 시술이 수행될 수 있습니다.여기에는 밸브, 코일 또는 열 절제 [52][53]사용도 포함됩니다.기관지내 밸브는 진행성 폐기종으로 인한 심각한 초팽창이 있는 밸브에 사용할 수 있는 단방향 밸브이며, 적절한 표적 로브이며 이 절차에는 부수적인 환기가 필요하지 않습니다.하나 이상의 판막은 폐 기능, 운동 능력, [54]삶의 질을 향상시키는 잔존 부피의 감소를 보장하는 부분적인 폐 붕괴를 유발한다.
밸브 [55]사용을 방해하는 측부 환기가 있는 경우에는 밸브 대신 니티놀 코일을 배치하는 것이 좋습니다.니티놀은 생체 적합성 형상 기억 합금이다.
이 두 가지 기법 모두 지속적인 공기 누출 및 심혈관 합병증을 포함한 부작용과 관련이 있습니다.기관지경 열증기 절제술은 프로파일이 개선되었습니다.가열된 수증기는 영구적인 섬유화 및 체적 감소를 초래하는 영향을 받는 로브 영역을 목표로 하기 위해 사용됩니다.이 절차는 개별 로브 세그먼트를 대상으로 할 수 있으며, 측부 인공호흡에 관계없이 수행될 수 있으며 폐기종의 [56]자연스러운 진행으로 반복될 수 있습니다.
기타 수술
폐 이식 – 말기 질환에서 단일 폐 또는 양쪽 폐(양측)의 대체가 고려될 수 있습니다.남아 있는 단일 토종 폐에 합병증이 발생할 수 있기 때문에 쌍방향 이식은 선호되는 선택이다. 합병증에는 초인플레이션, 폐렴,[57] 폐암 발병 등이 포함될 수 있다.경우에 따라서는 [47]사망위험이 증가할 수 있으므로 국립폐기종치료시험(NETT)의 권고에 따라 신중하게 선택해야 합니다.BODE 지수를 사용하는 연령 및 운동 허용치 저하를 포함한 여러 요인을 [57]고려해야 한다.이식은 심각한 합병증이 [48]없는 경우에만 고려된다.CT 스캔 또는 인공호흡/관류 스캔은 외과적 개입 사례를 평가하고 수술 후 반응을 평가하는 [58]수술 고려 사항에 유용할 수 있습니다.거대 불라가 반흉곽의 [48]3분의 1 이상을 차지하고 있을 때 팽창절제술이 시행될 수 있다.
역사
폐기종과 만성 기관지염이라는 용어는 1959년 CIBA 초청 심포지엄과 1962년 미국흉부학회 [59]진단표준회의에서 공식적으로 정의되었다.폐기종이라는 단어는 고대 그리스어 μμμα '팽창,[60] 팽창'에서 유래했으며, 그 자체도 μμμμα '바람을 불어넣다,[61] 부풀리다'에서 유래했으며, 이는 '바람, 돌풍'[63][64]을 뜻하는 μμμμα '바람을 불어넣다'와 '바람, 돌풍'을 뜻하는 [62]δα로 구성되어 있다.
청진기를 발명한 내과의사 르네 레넥은 부검 [59]중에 가슴을 열었을 때 무너지지 않은 폐를 묘사하기 위해 그의 책 "가슴의 질병과 중재 청진" (1837년)에서 폐기종이라는 용어를 사용했습니다.그는 그것들이 공기로 가득 차 있었고 기도가 [59]점액으로 가득 차 있었기 때문에 평소처럼 무너지지 않았다고 언급했다.폐기종에 대한 초기 설명은 1679년에 T에 의해 다음과 같다.1769년 Giovanni Morgagni에 의해 "볼륨 폐" 상태의 보네트가 "특히 공기에서 나온"[59][65] 폐였다.1721년에 폐기종의 첫 그림이 루이쉬에 [65]의해 그려졌다.이것들은 1789년 매튜 베일리의 삽화와 그 상태의 파괴적인 성격에 대한 묘사를 따랐다.
레퍼런스
- ^ a b c "Chronic obstructive pulmonary disease". nice.org.uk. National Institute for Health and Care Excellence. Retrieved 5 July 2021.
- ^ a b Laniado-Laborín, Rafael (January 2009). "Smoking and Chronic Obstructive Pulmonary Disease (COPD). Parallel Epidemics of the 21st Century". International Journal of Environmental Research and Public Health. MDPI. 6 (1: Smoking and Tobacco Control): 209–224. doi:10.3390/ijerph6010209. ISSN 1660-4601. PMC 2672326. PMID 19440278. S2CID 19615031. Archived from the original on 16 August 2018. Retrieved 18 August 2021.
- ^ Gold Report 2021, 페이지 20-23, 2장: 진단 및 초기 평가. 오류::
- ^ Gold Report 2021, 33-35, 2장: 진단 및 초기 평가. 오류::
- ^ a b c Gold Report 2021, 페이지 40~46, 3장: 예방 및 유지관리 치료를 뒷받침하는 근거. 오류::
- ^ a b "ICD-11 - ICD-11 for Mortality and Morbidity Statistics". icd.who.int. Retrieved 9 August 2021.
- ^ Saladin, K (2011). Human anatomy (3rd ed.). McGraw-Hill. p. 650. ISBN 9780071222075.
- ^ Murphy, Andrew; Danaher, Luke. "Pulmonary emphysema". radiopaedia.org. Retrieved 16 August 2019.
- ^ Algusti, Alvar G.; et al. (2017). "Definition and Overview". Global Strategy for the Diagnosis, Management and Prevention of COPD. Global Initiative for Chronic Obstructive Lung Disease (GOLD). pp. 6–17.
- ^ Roversi, Sara; Corbetta, Lorenzo; Clini, Enrico (5 May 2017). "GOLD 2017 recommendations for COPD patients: toward a more personalized approach" (PDF). COPD Research and Practice. 3. doi:10.1186/s40749-017-0024-y.
- ^ Diedtra Henderson (2014-12-16). "Emphysema on CT Without COPD Predicts Higher Mortality Risk". Medscape.
- ^ "FastStats - Chronic Lower Respiratory Disease". www.cdc.gov. 23 May 2019. Retrieved 30 May 2019.
- ^ a b c Martini, K.; Frauenfelder, T. (November 2020). "Advances in imaging for lung emphysema". Annals of Translational Medicine. 8 (21): 1467. doi:10.21037/atm.2020.04.44. PMC 7723580. PMID 33313212.
- ^ Underner, M; Urban, T; Perriot, J; et al. (December 2018). "[Spontaneous pneumothorax and lung emphysema in cannabis users]". Revue de pneumologie clinique. 74 (6): 400–415. doi:10.1016/j.pneumo.2018.06.003. PMID 30420278.
- ^ a b c d e f g h i Kumar 2018, 페이지 498–501.
- ^ a b c d e Smith, B (January 2014). "Pulmonary emphysema subtypes on computed tomography: the MESA COPD study". Am J Med. 127 (1): 94.e7–23. doi:10.1016/j.amjmed.2013.09.020. PMC 3882898. PMID 24384106.
- ^ a b "COPD and comorbidities" (PDF). p. 133. Retrieved 24 September 2019.
- ^ Global Strategy for Prevention, Diagnosis and Management of COPD: 2021 Report (PDF). 25 November 2020. p. 123. Retrieved 3 October 2021.
- ^ "Emphysema". Retrieved 3 October 2021.
- ^ "Pulmonary Emphysema". www.hopkinsmedicine.org. Retrieved 3 October 2021.
- ^ Naeem, Ahmed; Rai, Sachchida N.; Pierre, Louisdon (2021). "Histology, Alveolar Macrophages". StatPearls. StatPearls Publishing. PMID 30020685. Retrieved 22 October 2021.
- ^ Takahashi, M; Fukuoka, J (2008). "Imaging of pulmonary emphysema: a pictorial review". International Journal of Chronic Obstructive Pulmonary Disease. 3 (2): 193–204. doi:10.2147/COPD.S2639. PMC 2629965. PMID 18686729.
- ^ a b Weerakkody, Yuranga. "Panlobular emphysema". Radiopaedia. doi:10.53347/rid-21965. Retrieved 22 May 2019.
- ^ Pahal, Parul; Avula, Akshay; Sharma, Sandeep (2021). "Emphysema". StatPearls. StatPearls Publishing. PMID 29489292. Retrieved 26 August 2021.
- ^ a b "Chest". Radiology assistant. Retrieved 20 June 2019.
- ^ Mosenifar, Zab (April 2019). "Chronic Obstructive Pulmonary Disease (COPD)". emedicine.medscape. Retrieved 25 July 2019.
- ^ Sharma, N.; Justaniah, A. M. (August 2009). "Vanishing lung syndrome (giant bullous emphysema):CT findings in 7 patients and a literature review". J Thoracic Imaging. 24 (3): 227–230. doi:10.1097/RTI.0b013e31819b9f2a. PMID 19704328. S2CID 882767.
- ^ Weerakkody, Yuranga. "Paracicatricial emphysema Radiology Reference Article Radiopaedia.org". Radiopaedia. Retrieved 28 July 2021.
- ^ Kumar, A; Mahajan, A; Salazar, EA; Pruitt, K; Guzman, CA; Clauss, MA; Almodovar, S; Dhillon, NK (30 June 2021). "Impact of human immunodeficiency virus on pulmonary vascular disease". Global Cardiology Science & Practice. 2021 (2): e202112. doi:10.21542/gcsp.2021.12. PMC 8272407. PMID 34285903.
- ^ Stephenson SE, Wilson CL, Crothers K, Attia EF, Wongtrakool C, Petrache I, Schnapp LM (April 2018). "Impact of HIV infection on α1-antitrypsin in the lung". Am J Physiol Lung Cell Mol Physiol. 314 (4): L583–L592. doi:10.1152/ajplung.00214.2017. PMC 5966776. PMID 29351445.
- ^ "Alpha-1 antitrypsin deficiency: MedlinePlus Genetics". medlineplus.gov. Retrieved 26 August 2021.
- ^ Sharma, R. "Ritalin lung". radiopaedia.org. Retrieved 9 July 2019.
- ^ Wand, O; Kramer, MR (January 2018). "The Syndrome of Combined Pulmonary Fibrosis and Emphysema - CPFE". Harefuah. 157 (1): 28–33. PMID 29374870.
- ^ Seeger, W (December 2013). "Pulmonary hypertension in chronic lung diseases". J Am Coll Cardiol. 62 (25 Suppl): 109–116. doi:10.1016/j.jacc.2013.10.036. PMID 24355635.
- ^ "UpToDate: Congenital lobar emphysema". Retrieved 10 July 2016.
- ^ a b Guidry, Christopher; McGahren, Eugene D. (June 2012). "Pediatric Chest I". Surgical Clinics of North America. 92 (3): 615–643. doi:10.1016/j.suc.2012.03.013. PMID 22595712.
- ^ a b Demir, Omer (May 2019). "Congenital lobar emphysema: diagnosis and treatment options". International Journal of Chronic Obstructive Pulmonary Disease. 14: 921–928. doi:10.2147/COPD.S170581. PMC 6507121. PMID 31118601.
- ^ Weinberger, S; Cockrill, B; Mandel, J (2019). Principles of pulmonary medicine (Seventh ed.). p. 147. ISBN 9780323523714.
- ^ Weerakkody, Yuranga. "Localised pulmonary emphysema Radiology Reference Article Radiopaedia.org". Radiopaedia. Retrieved 2 August 2021.
- ^ Gaillard, Frank. "Pulmonary bullae Radiology Reference Article Radiopaedia.org". Radiopaedia. Retrieved 16 June 2019.
- ^ "Worker Health Study Summaries - Uranium Miners NIOSH CDC". www.cdc.gov. 15 June 2020. Retrieved 29 July 2021.
- ^ "Pathology Basis of Occupational Lung Disease, Pneumoconiosis NIOSH CDC". www.cdc.gov. 5 August 2020. Retrieved 31 July 2021.
- ^ "Pathology Basis of Occupational Lung Disease, Silicosis NIOSH CDC". www.cdc.gov. 5 August 2020. Retrieved 31 July 2021.
- ^ Mumby S, Chung KF, Adcock IM (2019). "Transcriptional Effects of Ozone and Impact on Airway Inflammation". Front Immunol. 10: 1610. doi:10.3389/fimmu.2019.01610. PMC 6635463. PMID 31354743.
- ^ Martinez, CH; Han, MK (July 2012). "Contribution of the environment and comorbidities to chronic obstructive pulmonary disease phenotypes". The Medical Clinics of North America. 96 (4): 713–27. doi:10.1016/j.mcna.2012.02.007. PMC 4629222. PMID 22793940.
- ^ Han, Xinwei; Wang, Chen (2018). Airway Stenting in Interventional Radiology. Springer. p. 27. ISBN 9789811316197.
- ^ a b c Marchetti N, Criner GJ (August 2015). "Surgical Approaches to Treating Emphysema: Lung Volume Reduction Surgery, Bullectomy, and Lung Transplantation". Semin Respir Crit Care Med. 36 (4): 592–608. doi:10.1055/s-0035-1556064. PMID 26238644.
- ^ a b c Duffy S, Marchetti N, Criner GJ (September 2020). "Surgical Therapies for Chronic Obstructive Pulmonary Disease". Clin Chest Med. 41 (3): 559–566. doi:10.1016/j.ccm.2020.06.011. PMID 32800206. S2CID 221145423.
- ^ Gold Report 2021, 페이지 96, 4장: 안정적인 COPD 관리. 오류::
- ^ van Geffen, WH; Slebos, DJ; Herth, FJ; et al. (April 2019). "Surgical and endoscopic interventions that reduce lung volume for emphysema: a systemic review and meta-analysis". The Lancet. Respiratory Medicine. 7 (4): 313–324. doi:10.1016/S2213-2600(18)30431-4. PMID 30744937. S2CID 73428098.
- ^ van Agteren JE, Carson KV, Tiong LU, Smith BJ (October 2016). "Lung volume reduction surgery for diffuse emphysema". The Cochrane Database of Systematic Reviews. 2016 (10): CD001001. doi:10.1002/14651858.CD001001.pub3. PMC 6461146. PMID 27739074.
- ^ Gold Report 2021, 페이지 60-65, 3장: 예방 및 유지관리 치료를 뒷받침하는 근거. 오류::
- ^ "1 Recommendations Endobronchial valve insertion to reduce lung volume in emphysema Guidance NICE". www.nice.org.uk. Retrieved 7 July 2021.
- ^ Klooster K, Slebos DJ (May 2021). "Endobronchial Valves for the Treatment of Advanced Emphysema". Chest. 159 (5): 1833–1842. doi:10.1016/j.chest.2020.12.007. PMC 8129734. PMID 33345947.
- ^ Welling JB, Slebos DJ (August 2018). "Lung volume reduction with endobronchial coils for patients with emphysema". J Thorac Dis. 10 (Suppl 23): S2797–S2805. doi:10.21037/jtd.2017.12.95. PMC 6129816. PMID 30210833.
- ^ Valipour, Arschang (1 January 2017). "Bronchoscopic Thermal Vapour Ablation: Hot Stuff to Treat Emphysema Patients!". Archivos de Bronconeumología (English Edition). 53 (1): 1–2. doi:10.1016/j.arbr.2016.11.009. PMID 27916315. Retrieved 3 July 2021.
- ^ a b Inci I (November 2020). "Lung transplantation for emphysema". Ann Transl Med. 8 (21): 1473. doi:10.21037/atm-20-805. PMC 7723607. PMID 33313218.
- ^ Mortensen, Jann; Berg, Ronan M.G. (1 January 2019). "Lung Scintigraphy in COPD". Seminars in Nuclear Medicine. 49 (1): 16–21. doi:10.1053/j.semnuclmed.2018.10.010. PMID 30545511. S2CID 56486118. Retrieved 4 July 2021.
- ^ a b c d Petty TL (2006). "The history of COPD". International Journal of Chronic Obstructive Pulmonary Disease. 1 (1): 3–14. doi:10.2147/copd.2006.1.1.3. PMC 2706597. PMID 18046898.
- ^ "Greek Word Study Tool - ἐμφύσημα". www.perseus.tufts.edu. Retrieved 2021-08-25.
- ^ "Greek Word Study Tool". www.perseus.tufts.edu. Retrieved 2021-08-25.
- ^ "Greek Word Study Tool". www.perseus.tufts.edu. Retrieved 2021-08-25.
- ^ & Klein 1971, 245페이지
- ^ "Emphysema". Dictionary.com. Archived from the original on 24 November 2013. Retrieved 21 November 2013.
- ^ a b Wright & Churg 2008, 페이지 693–705.
참고 문헌
- Klein, Ernest (1971). A Comprehensive Etymological Dictionary of the English Language. Elsevier Publishing Company. ISBN 978-0-444-40930-0.
- Kumar, Vinay (2018). Robbins Basic Pathology. Elsevier. ISBN 9780323353175.
- Wright JL, Churg A (2008). "Pathologic Features of Chronic Obstructive Pulmonary Disease: Diagnostic Criteria and Differential Diagnosis" (PDF). In Fishman A, Elias J, Fishman J, Grippi M, Senior R, Pack A (eds.). Fishman's Pulmonary Diseases and Disorders (4th ed.). McGraw-Hill. ISBN 978-0-07-164109-8.