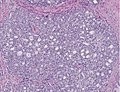
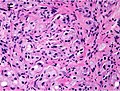
이삭 등급제
Gleason grading system| 이삭 등급제 | |
|---|---|
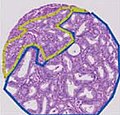
 글리슨 등급 — 낮은 등급은 작고 촘촘하게 포장된 분비선과 관련이 있다. 세포는 퍼져나가고 등급이 올라갈수록 선체의 구조를 잃는다. 글레이슨 점수는 본문에서 설명한 바와 같이 등급에서 계산한다. |
Gleason 등급제는 전립선암에 걸린 남성의 예후를 전립선 조직검사에서 추출한 샘플을 사용하여 평가하는 데 사용된다. 다른 파라미터와 함께 예후를 예측하고 가이드 치료를 돕는 전립선암 단계화 전략에 통합된다. 글리슨 점수는 전립선암의 미시적인 외관에 근거하여 주어진다.[1] 글리슨 점수가 높은 암은 더 공격적이고 예후가 더 나쁘다. 병리학적 점수는 2에서 10까지 다양하며, 숫자가 높을수록 위험은 커지고 사망률은 높아진다. 이 시스템은 ACP1 표현과 같은 특정 바이오마커들이 미래 질병 코스에 대해 더 높은 예측 가치를 산출할 수 있다는 것이 인식되는 상황에서도 널리 수용되고 임상적 의사결정에 사용된다.[2]
전립선암의 조직병리학적 진단은 글리슨 채점 가능성과 방법론에 영향을 미친다.[3] 예를 들어 전립선의 시그넷링 자궁선암이나 자궁경부암에서는 권장하지 않으며, 점수는 거품샘암에서 볼 수 있는 거품성 세포질종을 할인해야 한다.[3]
총점은 현미경 아래 세포가 어떻게 보이는지를 기준으로 계산되며, 전반부는 우세한 또는 가장 일반적인 세포 형태학(점수 1-5), 후반부는 가장 높은 등급의 비지배적 세포 패턴(점수 1-5)을 기준으로 계산된다. 그리고 나서 이 두 숫자를 합쳐 암의 총 점수를 산출한다.
시료 및 가공
가장 흔히 비뇨기과 의사나 방사선사가 직장(혹은 복막)을 통해 전립선 조직의 원통형 샘플(비심술)을 제거하고, 조직학 실험실의 생체의학자들이 H&E 얼룩을 위한 현미경 슬라이드와 병리학자의 진단을 위한 면역항진화학 슬라이드를 준비한다. 만약 전립선이 수술로 제거된다면, 병리학자는 최종 검사를 위해 전립선을 절단할 것이다.[citation needed]
역사학 패턴



병리학자는 조직 검사 표본에서 특정한 "글레이슨" 패턴을 현미경으로 검사한다. 이러한 Gleason 패턴은 다음과 같은 특징과 연관된다.[citation needed]
- 패턴 1 - 암 전립선은 일반 전립선 조직과 매우 유사하다. 그 분비샘은 작고, 모양도 좋고, 빽빽하게 들어차 있다. 이것은 잘 구분된 암에 해당한다.
- 패턴 2 - 조직에는 여전히 잘 형성된 분비샘이 있지만, 크기가 더 크고 그 사이에 더 많은 조직이 있어 스트로마가 증가했음을 암시한다. 이것은 또한 적당히 분화된 암에 해당한다.
- 패턴 3 - 조직에는 여전히 인식할 수 있는 분비선이 있지만 세포는 더 어둡다. 이 세포들 중 일부는 높은 배율에서 분비선을 떠나 주변 조직을 침범하거나 침투 패턴을 보이기 시작한다. 이것은 적당히 분화된 암에 해당한다.
- 패턴 4 - 조직에는 인식할 수 있는 분비선이 거의 없다. 많은 세포들이 신소성 덩어리로 주변 조직을 침범하고 있다. 이는 분화가 잘 안 된 암에 해당한다.
- 패턴 5 - 조직에는 인식 가능한 분비선이 없거나 몇 개만 없다. 주위 조직 전체에 종종 단지 세포 한 장이 있을 뿐이다. 이것은 과민성 암에 해당한다.
현재 글리슨 계통의 형태에서는 글리슨 패턴 1과 2의 전립선암이 거의 보이지 않는다. Gleason 패턴 3이 단연코 가장 흔하다.[citation needed]
1등급, 2등급, 3등급
조직 검체를 분석한 후, 병리학자는 종양 검체의 관찰된 패턴에 등급을 부여한다.[citation needed]
- 1차 등급 - 종양의 지배적 패턴에 할당됨(본 전체 패턴의 50% 이상이어야 함).
- 이차 등급 - 다음으로 빈번한 패턴에 할당된다(관찰된 전체 암 패턴의 50% 미만이어야 하지만 최소 5% 이상).
- 3차 등급 - 점점 더 병리학자가 "3차" 구성요소의 세부사항을 제공한다. 이것은 제3의 (일반적으로 더 공격적인) 패턴의 작은 구성요소가 있는 곳이다.
점수 및 예후
그런 다음 병리학자는 1등급과 2등급의 패턴 수를 합산하여 최종 글리슨 점수를 얻는다. 두 가지 패턴만 보이면 첫 번째 점수는 종양 1등급, 두 번째 점수는 앞 절에서 설명한 2등급이다. 세 가지 패턴이 보이면 첫 번째 점수는 1등급, 두 번째 점수는 가장 높은 점수를 받은 패턴이 된다. 예를 들어 1차 종양 등급이 2이고 2차 종양 등급이 3인데 일부 세포가 4등급으로 확인되면 글리슨 점수는 2+4=6이 된다. 이는 2005년 이전 글리슨 제도에서 두 번째 숫자가 2등급(즉, 두 번째로 공통적인 셀 라인 패턴의 등급)이었던 것과는 약간 달라진 것이다.[4]
글리슨 점수는 2부터 10까지이며, 2는 가장 잘 구분된 종양을 나타내고 10개는 가장 덜 구분된 종양을 나타낸다. 글리슨 점수는 종종 낮은 등급(잘 구분됨), 중간 등급, 중간 등급 또는 낮은 등급 또는 높은 등급 등 유사한 생물학적 행동을 보이는 그룹으로 분류되어 왔다.[5]
More recently, an investigation of the Johns Hopkins Radical Prostatectomy Database (1982-2011) led to the proposed reporting of Gleason grades and prognostic grade groups as: Gleason score ≤ 6 (prognostic grade group I); Gleason score 3+4=7 (prognostic grade group II) indicating the majority is pattern 3; Gleason score 4+3=7 (prognostic grade group III) 패턴 4가 지배적인 경우,[6] Gleason 점수 4+4=8 (예측 등급 그룹 IV); Gleason 점수 9-10 (예측 등급 그룹 V)[7] 글리슨 점수 ≤ 6의 전립선암은 대개 예후가 좋다.
정지 메커니즘
Gleason 건축 패턴과 Gleason 등급은 서로 바꿀 수 있는 용어다.[citation needed]
Gleason 등급은 순수 세포학적 변화보다는 조직 건축 패턴에 기초한다. 이 조직 패턴은 1에서 5까지 5등급으로 분류된다. 숫자가 낮을수록 차별화가 더 심하다는 것을 나타내며 패턴 5가 가장 덜 차별화된다.[4][7] 분화는 이 경우 종양인 조직이 토종 조직과 닮은 정도를 말한다. 더 큰 유사성(하위 등급)은 일반적으로 더 나은 예후와 관련이 있다.)[citation needed]
그러나 글리슨 점수는 단순히 종양 내에서 가장 높은 등급(최소 차별화된) 패턴이 아니다. 오히려 가장 빈번하게 나타나는 두 가지 패턴의 조합이다. 이는 전립샘암에 여러 가지 패턴이 있고 가장 널리 퍼져 있는 두 가지 패턴의 점수를 더해서 예후가 더 정확하게 결정된다는 것을 인식한다. 이 시스템을 이용하여 가장 보편적인 패턴과 두 번째로 보편적인 패턴의 등급(전체의 5% 이상일 경우)을 합산하여 전체 글리슨 점수를 산출한다.[4][7]
예를 들어, 가장 보편적인 패턴/등급이 2이고, 두 번째로 보편적인 등급이 1이라면 글리슨 점수는 2+1=3이다. 신엽이 하나의 패턴만 가지고 있다면, 그 패턴의 등급은 두 배로 올라 점수를 얻는다. 예를 들어, 종양이 완전히 1등급인 경우 글리슨 점수는 1+1=2가 된다. 가장 차별화된 종양은 가장 낮은 점수인 글리슨 2(1+1)인 반면, 가장 구별되지 않은 신엽(원래 전립선 조직과 유사하지 않음)은 글리슨 10(5+5)이 가장 높은 점수를 받을 것이다. 글리슨 점수는 2에서 10까지이며, 정의상 0이나 1의 점수는 없다.[4][7]
정상 전립선과 신소성선 사이의 세포학적 차이는 전형적인 두 개의 세포 층에 대한 변화에서 뚜렷하게 나타난다. 전립선선암에서는 기저(하단, 대개의 경우 입체형) 세포층이 소실되며, 상층(대개 주상층부터 유사층까지)만 남게 된다.[citation needed]
점수 설명
이 시스템을 사용하면 가장 잘 구분된 종양은 글리슨 점수/등급이 2이고, 가장 덜 구분된 종양은 10점이다. 정의에 의한 범위는 2-10이며, 건축 타입은 1-5이며, 위에서 설명한 바와 같이 항상 함께 추가되거나 두 배로 추가된다. 글리슨 점수를 자주 함께, 비슷한 행동에 의거한 만큼 적당히 서툴게 차별화될well-differentiated로,intermediately-differentiated로 5-6등급,학년 72-4등급(역시 3+4=7이 대다수는 패턴 3시, 4+3=7는 패턴에서 4지배하고 덜과 한수원 8-10differentiation.,[6]로 "high-grad을 나타내어 집니다.e"[4][7]
글리슨 1
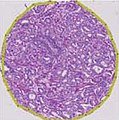
글리슨 패턴 1은 가장 잘 구분된 종양 패턴이다. 이것은 인접한 건강한 전립선 조직으로 침범하지 않는, 한 개/별개, 촘촘히/밀접하게 포장된, 백투백선 패턴의 잘 정의된 결절이다. 글레이슨 패턴 3 종양에 비해 분비선은 타원형으로 둥글고 비례적으로 크며 크기와 모양이 서로 대략 같다.[4][7]
글리슨 2
Gleason 2는 상당히 잘 동그라미가 쳐진 단일 분비선의 결절이다. 그러나, 선들은 배열에서 느슨하고 패턴 1처럼 균일하지 않다. 주변 건강한 전립선 조직으로의 신소성 분비선의 최소 침투를 볼 수 있다. 글레이슨 1과 마찬가지로 글레이슨 3 패턴의 글레이슨보다 분비선이 크고, 모양이 둥글고 타원형이다. 따라서 Gleason 1과 Gleason 2의 주요 차이점은 보이는 분비선의 포장 밀도인데, Gleason 2에서는 침공이 가능하지만, 정의상 Gleason 1에서는 그렇지 않다.[4][7]
글리슨 3
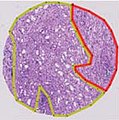
글리슨 3은 확실히 침투하는 신엽으로, 인접한 건강한 전립선 조직으로 확장된다. 분비선은 크기와 모양이 번갈아 가며, 종종 긴/사각형이다. 글리슨 1, 2등급에 비해 보통 작거나 미세한 글랜딩이다. 그러나 어떤 것들은 중간에서 큰 크기일 수도 있다. Gleason 3의 작은 분비샘은 패턴 4의 작고 잘 정의되지 않은 분비샘에 비해 구별되는 분비선 단위다. 정신적으로 글리슨 3의 각 선단위에 원을 그릴 수 있다.[4][7]
글리슨 4
글리슨 패턴 4샘은 더 이상 패턴 1-3에서 볼 수 있는 것과 같은 단일/분리된 분비샘이 아니다. 일반적으로 모든 것이 분비선 내에 개방된 루멘(공간)을 가지고 있거나 크리브리폼일 수 있는 Gleason 1-3 대 희귀 루멘 형성으로, 구별하기 어려운, 함께 융합된 것처럼 보인다. 퓨전샘은 더 이상 스트로마-(이 경우 일반적으로 개별 분비선을 분리하는 연결 조직)에 의해 완전히 분리되지 않는 체인, 둥지 또는 분비선 그룹이다. 융해된 분비샘은 가끔 스트로마를 포함하고 있어 분비샘의 "부분적인" 분리의 외관을 제공한다. 이러한 부분적인 분리 때문에, 퓨전된 분비샘은 때때로 가장자리에 가리비 모양의 모양을 가진다.[4][7]
글리슨 5
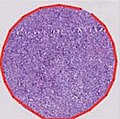
신엽은 전립선 분화가 전혀 일반 전립선 조직과 전혀 유사하지 않다. 시트(상자처럼 거의 평면적으로 보이는 세포군), 고체 코드(다른 조직/세포 패턴을 통해 흐르는 패션과 같은 로프의 세포군), 또는 개별 세포로 구성되어 있다. 정상적인 전립선 외관과 더 닮은 다른 유형에서 볼 수 있는 발광 공간이 있는 둥근 분비선을 보면 안 된다.[4][7]
예후
글리슨 점수 2-4는 일반적으로 과도기 영역(요도 주변)에 위치한 작은 종양에서 발견된다. 이것들은 일반적으로 양성 전립선 비대증 수술에서 우연히 발견된다(참고: 전립선암의 전구적 병변이 아니다).[4]
치료 가능한/치료가 가능한 암의 대부분은 글리슨 점수 5-7로, 비정상적인 디지털 직장 검사나 전립선 특이 항원 평가 후 조직검사에서 검출된다. 암은 일반적으로 말초부에 위치하며, 디지털 직장 검사를 수행하는 이유를 설명한다.[citation needed]
글리슨 점수가 8-10점인 종양은 치료될 가능성이 낮은 선진 신엽종인 경향이 있다. 비록 일부 증거가 전립선암이 시간이 지남에 따라 더 공격적이 될 것이라는 것을 암시하지만, 글리슨 점수는 전형적으로 몇 년 동안 안정되어 있다.[4]
Gleason 점수는 예후를 제공하기 위해 TNM 또는 Whitmore-Jewett 전립선암 스테이징 시스템의 일부가 된다.
역사
글리슨 채점 시스템은 미니애폴리스 재향군인 병원의 병리학자 도널드 글리슨(Donald Gleason)이 1960년대 이 시설의 동료들과 함께 개발한 이름에서 따온 것이다.[8][9]
2005년 국제비뇨기과병리학회는 글리슨 시스템을 변경하여 기준을 수정하고 특정 패턴의 귀속도를 변경하였다.[4] 이 '수정된 글리슨 점수'는 원래보다 성능이 높은 것으로 나타났으며, 현재 비뇨기과 병리학에서 표준으로 상정되고 있다. 이런 형태에서 그것은 중요한 도구로 남아 있다.[10]
그러나, 원래의 글리슨 등급제의 문제적인 측면은 여전히 2005년 개정판을 특징으로 한다. Gleason 3+3 = 6. Gleason 점수가 10점 만점에 6점이라고 하는 환자들은 보다 공격적인 중간암을 가지고 있으며 더 큰 불안을 경험한다고 해석할 수 있다.[11] 더 중요한 것은, 일부 분류 체계는 Gleason 3+4 = 7과 Gleason 4+3 = 7을 명확히 구분하지 못하며, 후자의 예후가 더 좋지 않다는 점이다.
따라서, 2014년에 2005년 제도를 개정하기 위해 국제 다학제 회의가 소집되었다. 전립선 MRI 평가와 함께 사용되는 PI-RADS와 유사한 5점 Gleason 등급 그룹이 예후적으로 구별되는 층화를 나타내기 위해 제안되었다. 1등급은 가장 위험성이 낮은 암을 나타내는 반면 5등급은 가장 공격적인 질환을 나타낸다. 이 시스템은 전립선 절제술 시료 2만 개와 조직검사 시료 1만 6천 개에 대해 테스트 및 검증되었다. 회의 참석자 대다수는 2005년 글리슨 등급제에 대한 저울의 우월성에 대해 의견을 같이 했으며, 이는 암이 1등급으로 지정된 환자에 대한 과잉 치료를 피할 수 있는 가능성을 지적했다. 세계보건기구의 2016년판 병리학과 유전학: 비뇨기 계통과 남성 생식기의 종양은 2005년 글리슨 계통과 함께 사용할 수 있는 2014년 계통을 받아들였다.[12]
참고 항목
참조
- ^ "Male Genital Pathology". Retrieved 2009-05-13.
- ^ Ruela-de-Sousa RR, Hoekstra E, Hoogland AM, Souza Queiroz KC, Peppelenbosch MP, Stubbs AP, Pelizzaro-Rocha K, van Leenders GJ, Jenster G, Aoyama H, Ferreira CV, Fuhler GM (April 2016). "Low-Molecular-Weight Protein Tyrosine Phosphatase Predicts Prostate Cancer Outcome by Increasing the Metastatic Potential". Eur Urol. 69 (4): 710–719. doi:10.1016/j.eururo.2015.06.040. PMID 26159288.
- ^ a b Li J, Wang Z (February 2016). "The pathology of unusual subtypes of prostate cancer". Chin. J. Cancer Res. 28 (1): 130–43. doi:10.3978/j.issn.1000-9604.2016.01.06. PMC 4779761. PMID 27041935.
- ^ a b c d e f g h i j k l m Epstein JI, Allsbrook WC Jr. Amin MB, Egevad LL; ISUP 등급 위원회. 2005 국제비뇨기과병리학회(ISUP) 전립샘암 채점에 관한 컨센서스 컨센서스 컨센서스 컨센서스 컨퍼런스. Am J Surg Pathol 2005;29(9):1228-42.
- ^ 쿠마르 5세, 아바스 AK, 파우스토 N.로빈스, 코트란 병리학 병리학 기초. 일곱 번째 개정판: Exvier Sunders; 2005.
- ^ a b Humphrey, Peter A. (2004-02-13). "Gleason grading and prognostic factors in carcinoma of the prostate". Modern Pathology. 17 (3): 292–306. doi:10.1038/modpathol.3800054. ISSN 0893-3952. PMID 14976540.
- ^ a b c d e f g h i j 삐에로라지오 PM, 월시 PC, 파트인 AW, 엡스타인 JI. 예측 Gleason 등급 그룹화: 수정된 Gleason 점수 시스템에 기반한 데이터. BJU 인터내셔널. 2013;111(5):753-760.
- ^ "Manage Account - Modern Medicine". Archived from the original on 2006-11-23. Retrieved 2007-04-07.
- ^ Gleason, D. F. (1977). "The Veteran's Administration Cooperative Urologic Research Group: histologic grading and clinical staging of prostatic carcinoma". In Tannenbaum, M. (ed.). Urologic Pathology: The Prostate. Philadelphia: Lea and Febiger. pp. 171–198. ISBN 0-8121-0546-X.
- ^ Brimo, Fadi; Montironi, Rodolfo; Egevad, Lars; Erbersdobler, Andreas; Lin, Daniel W.; Nelson, Joel B.; Rubin, Mark A.; van der Kwast, Theo; Amin, Mahul; Epstein, Jonathan I. (May 2013). "Contemporary Grading for Prostate Cancer: Implications for Patient Care". European Urology. 63 (5): 892–901. doi:10.1016/j.eururo.2012.10.015. PMID 23092544.
- ^ McCullough, Marie (December 13, 2015). "More with early-stage prostate cancers choosing to wait and see before surgery". The Philadelphia Inquirer. (관련, philly.com: 8에서 검사 방법, 전립선암 대기 불안)
- ^ Sperling, MD, D. "Revisions of the Gleason grading system make it more accurate". Sperling Prostate Center. Retrieved 31 March 2016.
외부 링크
- Thorson, Phataraporn; Humphrey, Peter A. (2000). "Minimal Adenocarcinoma in Prostate Needle Biopsy Tissue". American Journal of Clinical Pathology. 114 (6): 896–909. doi:10.1309/KVPX-C1EM-142L-1M6W. PMID 11338479. 병리학 슬라이드와 설명. [무료]
- WHO, 제네바 의학 교육 연구 재단, 전립선암, 글리슨 점수 51점