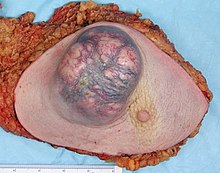
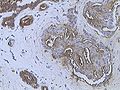
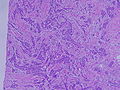
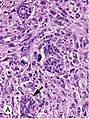
특별한 유형이 없는 침습성 암종
Invasive carcinoma of no special type| 특별한 유형이 없는 침습성 암종 | |
|---|---|
| 기타 이름 | 침습성 덕트암 |
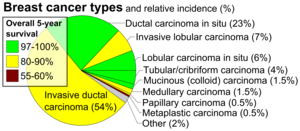 | |
| 유방암의 조직병리학적 유형으로 상대적 발병과 예후가 있으며 왼쪽 하단에 "침습관암"이 있다. | |
| 전문 | 종양학, 피부과, 유방외과 |
침습관암 또는 관성NOS라고도 하며 이전에 침습관암으로 알려진 특별한 유형이 없는 침습성 암(NST)은 "특정 차별화 특징"[1]이 없는 유방암 그룹이다.이러한 기능이 있는 것은, 다른 [1]타입에 속합니다.
다형성암, 골세포상 기질 거대세포를 가진 암, 맥락암 특징을 가진 암, [1]흑색 특징을 가진 암이다.이는 제외의 진단으로, 진단이 이루어지기 위해서는 다른 모든 특정 유형을 [1]배제해야 한다는 것을 의미합니다.
분류
특별한 유형이 없는 침습성 암은 침습성 유방암의 가장 흔한 형태이다.2004년 [2]미국의 통계에 따르면, 그것은 진단 시 유방암 발병률의 55%를 차지한다.유방 촬영에서는 일반적으로 가장자리에서 방사선을 방출하는 미세한 스파이크가 있는 덩어리로 시각화됩니다.신체검사에서 이 혹은 보통 섬유종과 같은 양성 유방 병변보다 훨씬 단단하거나 단단하게 느껴집니다.현미경 검사에서는 암세포가 주변 정상조직을 침범하여 대체한다.IDC는 몇 가지 조직학적 서브타입으로 나뉩니다.
징후 및 증상
많은 경우, 유관암은 증상이 없으며 유방 촬영 시 이상 결과로 발견됩니다.증상이 나타나면 생리 주기에 따라 변동하지 않는 무통성 확대 덩어리가 [3]느껴질 수 있다.: 274–275 피부의 꼬집힘도 볼 수 있습니다.염증성 암종과 같은 특정 아형은 가슴이 붓고 커지고 부드러워질 수 있습니다.모든 종류의 암은 전이성 확산이 있을 경우 림프절 확대를 유발하고 다른 장기에 [4]영향을 미칠 수 있다.: 746–747
원인들
그 암은 [1]관상암이라고 불리는 암 전암으로 인해 제자리에 형성될 수 있다.
진단.
종양 크기
직경 1cm 미만의 종양은 조직적으로 확산되지 않습니다.종양은 [5]크기에 따라 진행됩니다.
| 직경 | 종양 크기 단계 번호 |
|---|---|
| 0 ~ 5 mm | T1a |
| 5~10mm | T1b |
| 10 ~ 20 mm | T1c |
| 20~50mm | T2 |
| 50mm 이상 | T3 |
| 종양은 피부 또는 흉벽과 관련이 있습니다 | T4 |
림프절의 관여
림프절에 암세포가 없다는 것은 암이 계통적으로 전이되지 않았다는 좋은 징조이다.림프절에 암이 있는 것은 암이 전이되었을 수 있음을 나타냅니다.연구에서 일부 여성들은 림프절에 암이 있었고, 화학요법으로 치료받지 않았으며, 여전히 전신 확산이 없었다.따라서 림프절의 개입은 [5]확산의 긍정적인 예측 변수가 아니다.
| 림프절 상태 | 림프절 관련 등급 |
|---|---|
| 관련 노드 없음 | N0 |
| 관련된 노드 | N1 |
| 서로 고정된 관련 노드 | N2 |
임상 스테이징
종양 크기 스테이징과 노드 개입 스테이징은 단일 임상 스테이징 번호로 결합될 수 있습니다.
| 종양 크기 단계 | 노드 관여 스테이징 | 임상 단계 |
|---|---|---|
| T1 | N0 | I |
| T1 | N1 | IIA |
| T2 | N0 | IIA |
| T2 | N1 | IIB |
| T3 | N0 | IIB |
| T1-T2 | N2 | IIIA |
| T3 | N1 | IIIA |
| T3 | N2 | IIIA |
| T4 | N0-N2 | IIIB |
조직병리학적 기준
암세포는 수유관의 기저막 아래에서 볼 수 있다.그렇지 않으면 특정 조직학적 특성이 없으므로 기본적으로 [6]제외 진단이 된다.
채점
현미경 아래 암세포의 출현은 전신 확산의 또 다른 예측 변수이다.암세포가 정상 덕트 세포와 다르게 보일수록 전신 확산 위험이 커진다.암세포와 정상세포를 구별하는 세 가지 특징이 있다.
- 관상 구조 형성 경향
- 핵의 크기, 형태 및 오염 강도
- 유사분열 속도 - 세포 분열 속도
암세포의 조직학적 외관은 이 세 가지 매개변수로 1부터 3까지의 척도로 평가될 수 있다.이 성적의 합계는 3에서 9 사이의 숫자이다.점수는 Bloom Richardson Grade(BR)라고 하며 [성적 합]/9로 표시됩니다.예를 들어, 세 가지 파라미터 모두에서 2등급을 받은 셀은 BR 점수가 6/9가 됩니다.
점수가 5점 이하일 경우 낮은 것으로 간주되며, 6~7점은 중급으로 간주됩니다.8에서 9는 [5]High로 간주됩니다.
혈관 침입
작은 혈관에 암세포가 존재하는 것을 혈관침입이라고 한다.혈관 침윤의 존재는 전신 [5]확산의 가능성을 높인다.
DNA분석
DNA 분석은 암세포에 있는 DNA의 양과 암이 얼마나 빨리 자라고 있는지를 보여준다.
정상적인 양의 DNA를 가진 세포는 이배체라고 불린다.DNA가 너무 많거나 적은 세포는 유배체라고 불린다.무배체 세포는 이배체 세포보다 확산될 가능성이 더 높다.
DNA 검사는 합성 단계(S Phase)의 세포 수를 측정하여 성장 속도를 나타낸다.S상이 10%를 넘으면 확산 가능성이 높아집니다.
DNA 테스트의 결과는 크기, 조직학, 림프절 [5]개입에 비해 확산의 예측 변수로서 신뢰도가 낮은 것으로 간주됩니다.
예후
NIH 컨센서스 컨센서스 콘퍼런스에 따르면 DCIS가 치료되지 않도록 허용되면 DCIS의 등급에 따라 자연경로나 자연사가 달라진다.치료하지 않는 한, 낮은 등급의 DCIS 병변의 약 60%는 40년 경과 관찰 [7]시 침습이 될 것이다.절제술이 불충분하고 방사선 치료를 받지 않은 높은 수준의 DCIS 병변은 7년 이내에 침습성 유방암이 될 위험이 50%에 이른다.스크리닝에서 검출된 저급 DCIS의 약 절반은 과잉진단을 나타내지만 고급 DCIS의 과잉진단은 드물다.중급 DCIS의 자연사는 예측하기 어렵다.유방 촬영 검사에서 검출된 악성 석회화 클러스터의 약 3분의 1은 이미 침습적인 초점을 가지고 있다.
IDC의 예후는 부분적으로 조직학적 하위 유형에 따라 달라집니다.뮤신, 유두암, 치형암, 관상암은 생존기간이 길고 재발률이 낮다.IDC의 가장 일반적인 형태인 "IDC Not Other Specified"의 예측은 중간입니다.마지막으로, 유방암의 일부 희귀한 형태(예: 육종, 염증성 암종)는 예후가 좋지 않다.조직학적 하위 유형에 관계없이 IDC의 예후는 종양 크기, 림프절 암의 존재, 조직학적 등급, 소혈관 암의 존재(혈관 침윤), 호르몬 수용체의 발현 및 HER2/neu와 같은 종양유전자의 발현에도 좌우된다.
이러한 매개변수는 체계적인 확산의 통계적 확률을 제공하는 모델에 입력할 수 있다.전신 확산 가능성은 방사선과 화학요법이 가치가 있는지 여부를 결정하는 데 중요한 요소이다.개별 파라미터는 암이 특정 화학요법제에 얼마나 잘 반응하는지를 예측할 수 있기 때문에 중요하다.
전체적으로 [8]침습관암의 5년 생존율은 2003년에 약 85%였다.
치료
특별한 유형이 없는 침습성 암(NST)의 치료는 종양의 크기(가장 긴 방향으로 측정된 종양의 크기)에 따라 달라집니다.
- <4cm 질량 : 주요 종양 덩어리를 제거하고 겨드랑이 림프절을 채취하는 수술.종양의 단계는 이 첫 수술 후에 확인된다.보조요법(즉 수술 후 치료)은 화학요법, 방사선요법, 호르몬요법(예: 타목시펜) 및/또는 표적요법(예: 트라스트주맙)의 조합을 포함할 수 있다.초기 종양의 제거를 완료하거나 재발을 제거하기 위해 때때로 더 많은 수술이 필요하다.
- 4cm 이상의 질량: 겨드랑이의 림프절 샘플 채취와 함께 변형된(근위 유방절제술의 덜 공격적인 형태) 근위 유방절제술.
개별 환자에게 제공되는 치료 옵션은 암의 형태, 단계 및 위치에 따라 결정되며, 또한 환자의 나이, 이전 질병 병력 및 전반적인 건강 상태에 따라 결정됩니다.모든 환자들이 같은 방식으로 치료되는 것은 아니다.
「 」를 참조해 주세요.
레퍼런스
- ^ a b c d e Sinn HP, Kreipe H (May 2013). "A Brief Overview of the WHO Classification of Breast Tumors, 4th Edition, Focusing on Issues and Updates from the 3rd Edition". Breast Care. 8 (2): 149–154. doi:10.1159/000350774. PMC 3683948. PMID 24415964.
- ^ 퍼센티지 값은 2004년 미국 통계에서 얻은 값입니다.Subtype 특정한 발병률 표 6에서(침습성)과 Eheman CR, 쇼 KM, 라이슨 AB, 밀러 JW, Ajani unit, 화이트 MC(2009년 6월)에서 표 3(제자리에) 취해 진다."에 바뀌는 발생 현장과 침습성과 소엽ductal 유방 carcinomas:.미국, 1999-2004".암 역학, 생체 지표 &, 예방. 18(6):1763–1769. doi:10.1158/1055-9965.EPI-08-1082.PMID 19454615..이는 유방암 관련 사실 및 그림 2003-2004에서 보고된 바와 같이 총 유방암 발생률(211,300 침습적 사례 및 상황별 55,700건)로 구분된다: CS1 유지: 제목으로 보관된 사본(링크)
- ^ Colledge NR, Walker BR, Ralston SH, Britton R, eds. (2010). Davidson's principles and practice of medicine (21st ed.). Edinburgh: Churchill Livingstone/Elsevier. ISBN 978-0-7020-3084-0.
- ^ Robbins basic pathology. Saunders/Elsevier. 2007. ISBN 978-0-8089-2366-4.
- ^ a b c d e Link J. The Breast Cancer Survival Manual (4th ed.).
- ^ Abdelmessieh P. "Breast Cancer Histology". Medscape. Retrieved 2019-10-04. 갱신일 :2018년 5월 24일
- ^ Evans A (2004). "Ductal carcinoma in situ (DCIS): are we overdetecting it?". Breast Cancer Research. 6 (Suppl 1): P23. doi:10.1186/bcr842. PMC 3300383.
- ^ 메모: 기사에서는 제목에도 불구하고 침습성 관암에 대해 언급하고 있습니다. Arpino G, Bardou VJ, Clark GM, Elledge RM (2004). "Infiltrating lobular carcinoma of the breast: tumor characteristics and clinical outcome". Breast Cancer Research. 6 (3): R149–R156. doi:10.1186/bcr767. PMC 400666. PMID 15084238.