아노프탈리아
Anophthalmia| 아노프탈리아 | |
|---|---|
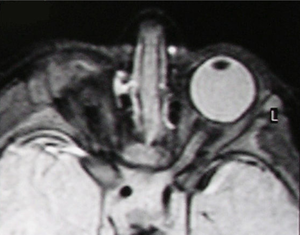 | |
| 우측무사증(MR이미지) | |
| 발음 |
|
| 전문 | 의학유전학 |
무반사증(그리스어: ἀνόφααλς, "눈이 없는")은 한쪽 또는 양쪽 눈이 없는 것을 가리키는 의학 용어다. 지구(인간의 눈)와 안구조직이 모두 궤도에서 빠져 있다.[1] 눈의 부재는 작은 뼈의 궤도, 수축된 점막 소켓, 짧은 눈꺼풀, 감소된 추간결절 및 악성 두드러기를 유발할 것이다.[2] 유전적 돌연변이, 염색체 이상, 태교 환경 등은 모두 무탈증을 일으킬 수 있다. 무호흡증은 극히 드문 질환으로 대부분 유전적 이상에 뿌리를 두고 있다. 그것은 또한 다른 신드롬과도 연관될 수 있다.
원인들
SOX2
무호흡증의 가장 흔한 유전적 원인은 돌연변이 SOX2 유전자다. 삭스2 아노프탈리아 증후군은 다른 유전자의 활동을 DNA의 특정 부위에 결합시켜 조절하는 삭스2 단백질을 생산하지 못하게 하는 삭스2 유전자의 돌연변이에 의해 발생한다. 이 삭스2 단백질이 없으면 눈의 발달에 중요한 유전자의 활동이 흐트러진다. 삭스2 무신상증후군은 자가 지배적인 유산이지만, 삭스2 무신상을 앓는 환자 대다수가 가족 역사상 처음으로 이 돌연변이를 일으킨 것이다. 어떤 경우, 한 부모는 난자나 정자 세포에만 돌연변이 유전자를 가지고 있고, 그 유전자를 통해 자손이 물려받게 된다. 이것을 세균성 모자이즘이라고 한다.[3] 삭스2 유전자에는 적어도 33개의 돌연변이가 있으며 이는 무탈증을 유발하는 것으로 알려져 있다. 이러한 유전자 돌연변이의 일부는 Sox2 단백질이 형성되지 못하게 하는 반면, 다른 돌연변이는 이 단백질의 비기능 버전을 산출하게 된다.
RBP4
RBP4는 최근 자가우월성 무신욕증 형태와 연관되어 있다)과 연관되어 있다.[4] 이러한 형태의 무신욕증은 다양한 침투와 임신에 뿌리를 둔 독특한 모성 상속 효과가 있다. 구체적으로, 이 병은 산모와 태아가 모두 임신 중 태아를 비타민 A 결핍증(비타민성 무탈증에 대한 알려진 환경적 위험 인자)에 이르게 하는 RBP4 돌연변이를 지니고 있을 때만 발생한다. 눈이 발달한 첫 몇 달 동안 비타민A 결핍이 발생하면 무탈증으로 이어질 수 있다. 이러한 형태의 무염증은 임신 첫 몇 달 동안 레티닐 에스테르의 비타민 A 보충제에 가장 먼저 개입될 수 있는 것이다. 이 전략은 RBP 독립 경로를 이용한다. 임상 연구가 진행 중이다. 자세한 내용은 RBP4를 참조하십시오.
기타 영향력 있는 유전자
SOX2와 RBP4만이 무탈증을 일으킬 수 있는 유전자는 아니다. 다른 중요한 유전자들로는 OTX2, CHX10, RAX가 있다. 이 각각의 유전자들은 망막 발현에서 중요하다. 이들 유전자의 돌연변이는 망막 분화의 실패를 초래할 수 있다.[5] OTX2는 주로 유전된다. 돌연변이 효과는 심각도에 따라 다르며, 마이크탈태를 포함할 수 있다. BMP4는 근시와 마이크탈증을 유발할 뿐만 아니라 무염증과도 연관되어 있다. 그것은 지배적으로 계승되고 있다. BMP4는 소닉 고슴도치(SH) 경로와 상호작용을 하며 무탈증을 일으킬 수 있다.[6]
환경 영향
많은 환경 조건들이 또한 무탈증을 유발하는 것으로 알려져 있다. 환경적 원인에 대한 가장 강력한 지지는 아이들이 임신성 감염에 걸린 연구였다. 이러한 감염은 전형적으로 바이러스성이다. 무염증을 일으킬 수 있는 몇몇 알려진 병원균은 톡소플라즈마, 풍진, 그리고 인플루엔자 바이러스의 특정 변종들이다.[7] 무탈증으로 이어진 다른 알려진 환경 조건으로는 모성 비타민 A 결핍, 임신 중 X선에 노출, 용제 남용, 탈리도마이드 노출 등이 있다.[5]
14번 염색체
14번 염색체의 중간 삭제는 때때로 무탈증의 원인인 것으로 알려져 왔다. 또한 이 염색체 부위의 삭제는 혀가 작고 아치형 미각, 발달 및 성장지체, 마이크로페니스를 가진 원치 않는 고환, 갑상선 기능저하증 등과도 관련이 있다. 삭제된 지역은 지역 Q22.1-q22.3이다. 이것은 14번 염색체의 22번 영역이 눈의 발달에 영향을 미친다는 것을 확인시켜준다.[8]
분류
이 조건에는 세 가지 분류가 있다.
- 1차적 무신상증은 눈을 형성하는 뇌의 부분의 부전으로 인해 눈 조직이 완전히 없는 것이다.
- 2차 무탈증은 눈이 발달하기 시작하고 어떤 이유로든 멈추며, 유아는 유심히 살펴봐야만 볼 수 있는 잔여 안구 조직이나 극히 작은 눈만을 갖게 된다.
- 퇴행성 무염증은 눈이 형성되기 시작했고, 어떤 이유에서인지 퇴화되었다. 이런 일이 일어나는 한 가지 이유는 눈에 혈액이 공급되지 않기 때문일 수 있다.
산전 진단
초음파
초음파는 임신 중 무탈증을 진단하는 데 사용될 수 있다. 초음파의 분해능 때문에 2차 3중까지 진단이 어렵다. 이런 식으로 가장 빨리 무신상을 발견하는 시간은 대략 20주 정도 된다.[9]
암니오센테시스
양수증으로 혼전 진단이 가능하지만 정확한 음성 결과가 나오지 않을 수도 있다. 양수증은 염색체 이상이 있을 때만 무탈증을 진단할 수 있다. 염색체 이상 증상은 소수의 무신상 환자일 뿐이다.[9]
산후진단
MRI/CT
MRI와 CT는 뇌와 궤도를 스캔하는 데 사용될 수 있다. 방사선학자들은 이것을 지구의 내부 구조, 시신경 및 초안경 근육, 그리고 뇌 해부학을 평가하는 데 사용한다.
시험
의사들, 특히 안과 의사들은 아이를 검사하고 정확한 진단을 내릴 수 있다. 어떤 사람들은 그 원인이 유전자 변이와 관련이 있는지 알아보기 위해 분자 유전학 테스트를 할 것이다.
유전자 검사에는 염색체 미세배열 분석, 단일 유전자 검사 또는 다중 유전자 패널 검사가 포함될 수 있다. 단일 유전체 검사 또는 다중 유전체 패널의 사용이 분자 진단을 확인하지 못할 경우 엑소메 염기서열, 게놈 염기서열 및 미토콘드리아 염기서열을 포함한 유전체 검사를 고려할 수 있다.
연관성
아노프탈리아와 관련된 몇 가지 조건이 있다. 여기에는 다음이 포함된다.[10]
- 삼위일체 13
- 렌츠 증후군
- 골든하르-골린 증후군
- 와르덴부르크 증후군
이러한 연상조건과는 별개로 한쪽 눈에만 있는 무염증은 다른 쪽 눈의 합병증과 연관되는 경향이 있다. 이러한 위험에는 녹내장이나 망막이 분리될 가능성이 더 높다.
치료
보철 눈
현재 새로운 안목을 개발하여 시력을 되찾을 수 있는 치료 방법이 없다. 그러나 화장품의 선택사항들이 있기 때문에 눈의 부재는 그다지 눈에 띄지 않는다. 전형적으로, 아이는 눈에 컨포머를 장착하기 위해 보철 전문의에게 가야 할 것이다. 컨포머는 투명한 플라스틱으로 만들어지고 소켓에 장착되어 소켓의 성장과 확장을 촉진한다. 아이의 얼굴이 자라고 발달함에 따라 컨포머를 바꿔야 할 것이다. 존재하는 소켓을 확장하기 위해 무염증에도 확장기가 필요할 수 있다. 컨포머는 인생의 처음 2년 동안 몇 주마다 바뀐다. 그 후, 칠해진 보철 안구를 아이의 소켓에 장착할 수 있다.[11] 보철 안구는 순한 아기 비누와 물로 세척할 수 있다. 비비는 알코올은 의수를 손상시킬 수 있으므로 피해야 한다. 어린이는 정기적으로 검사를 받아 핏과 사이즈가 맞는지 확인할 필요가 있다.[12]
2016년에 출판된 코크란 리뷰는 의족을 만드는 데 사용되는 재료의 종류가 수술 성공에 영향을 미칠까라는 질문을 했다. [13] 인공 눈은 다공성 물질과 비다공성 물질 중 두 가지 물질로 만들어질 수 있다. "만약 그 물질이 다공성이라면, 인공 눈은 새로운 혈관이 물질로 자랄 수 있기 때문에 신체에 통합될 수 있다. 만약 물질이 비구체적이라면, 인공 눈은 신체의 나머지 조직과 분리되어 있는 상태로 남아 있다." 세 가지 연구를 평가한 후, 검토는 어떤 자료가 더 나은지 결론을 내릴 충분한 증거가 없다고 결론지었다.
성형외과
궤도를 확장하기 위해 적절한 조치를 취하지 않으면 많은 물리적 기형이 나타날 수 있다. 만약 이러한 기형이 나타난다면, 그 수술은 적어도 생후 2년이 될 때까지 이루어지지 않는 것이 중요하다. 윗눈꺼풀 안검절제술, 아랫눈꺼풀 조임술 등 눈 수술을 받는 사람이 많다. 이러한 수술들은 가능한 최고의 외모를 만들기 위해 눈꺼풀과 같은 주변 구조의 기능을 회복시킬 수 있다. 이것은 퇴행성 무호흡증을 가진 사람들에게 더 흔하다.[14]
역학
무호흡증은 출생아 10만명 중 3명꼴로 나타나는 것으로 알려졌다.[5] 많은 무식증 사례들은 마이크탈증과 함께 발생한다. 영국의 최근 연구에 따르면 무우탈증과 마이크탈증은 출생시 1만 명당 평균 1명꼴로 나타났다.[1] 미국에서 매년 780명의 아이들이 태어나고/년에 780명의 무신상증/미생물이 발생한다.[15] 이러한 선천성 기형에 대한 가장 광범위한 역학 조사는 Dharmasena 등이 수행했으며,[16] 영국 국립병원 에피소드 통계를 사용하여 1999년부터 2011년까지 궤도/후천성 기형의 연간 발병률을 계산했다. 본 연구에 따르면 1999년 유아 100,000명당 2.4명(95% CI 1.3~4.0명)에서 2011년 0.4명(0~1.3명)까지 선천성 무호흡증 발병률이 다양했다. 이미 무탈증에 걸린 아이를 둔 부모는 무탈증에 걸린 아이를 또 낳을 확률이 8분의 1이다.[17] 모든 무식증 환자 중 약 2/3가 유전적 기초가 되는 것으로 결정된다. 무호흡증은 선천성 실명의 주요 원인 중 하나이며, 어린이 실명의 3-11%를 차지한다.[18] 무우탈증과 마이크탈증은 함께 성형외과와 안구 보형물 실험실에서 재건수술 사례의 1.7-1.8%를 차지한다.[19]
참조
- ^ a b "Questions about Anophthalmia". Anophthalmia.org. Archived from the original on 2012-07-28. Retrieved 2012-07-17.
- ^ Wiese, K. Günter; Vogel, Martin; Guthoff, Rudolf; Gundlach, Karsten K.H. (1999). "Treatment of congenital anophthalmos with self-inflating polymer expanders: A new method". Journal of Cranio-Maxillofacial Surgery. 27 (2): 72–6. doi:10.1016/S1010-5182(99)80016-X. PMID 10342141.
- ^ "SOX2 - SRY (sex determining region Y)-box 2 - Genetics Home Reference". Ghr.nlm.nih.gov. 2012-07-09. Retrieved 2012-07-17.
- ^ Chou CM, Nelson C, Tarle SA, Pribila JT, Bardakjian T, Woods S, Schneider A, Glaser T (2015). "Biochemical Basis for Dominant Inheritance, Variable Penetrance, and Maternal Effects in RBP4 Congenital Disease". Cell. 161 (3): 634–646. doi:10.1016/j.cell.2015.03.006. PMC 4409664. PMID 25910211.
- ^ a b c Verma, Amit S; Fitzpatrick, David R (2007). "Anophthalmia and microphthalmia". Orphanet Journal of Rare Diseases. 2: 47. doi:10.1186/1750-1172-2-47. PMC 2246098. PMID 18039390.
- ^ "Summary of Results from Anophthalmia-Microphthalmia Genetics Study". Macs.org.uk. Archived from the original on 2012-07-28. Retrieved 2012-07-17.
- ^ "What is Anophthalmia". Macs.org.uk. Archived from the original on 2012-07-28. Retrieved 2012-07-17.
- ^ Elliott, J; Maltby, E L; Reynolds, B (1993). "A case of deletion 14(q22.1-->q22.3) associated with anophthalmia and pituitary abnormalities". Journal of Medical Genetics. 30 (3): 251–2. doi:10.1136/jmg.30.3.251. PMC 1016311. PMID 7682620.
- ^ a b http://www.cafamily.org.uk/medical-information/conditions/a/anophthalmia/[전체 인용 필요][영구적 데드링크]
- ^ "Anophthalmia Radiology Reference Article". Radiopaedia.org. Retrieved 2012-07-17.
- ^ "Anophthalmia and Microphthalmia, Facts About [NEI Health Information]". Nei.nih.gov. Archived from the original on 2012-07-18. Retrieved 2012-07-17.
- ^ "ican - the International Children's Anophthalmia Network. Information and support for Anophthalmia, Microphthalmia and Coloboma". Anophthalmia.org. Archived from the original on 2012-07-12. Retrieved 2012-07-17.
- ^ Schellini, Silvana; El Dib, Regina; Silva, Leandro RE; Farat, Joyce G; Zhang, Yuqing; Jorge, Eliane C (2016-11-07). Cochrane Eyes and Vision Group (ed.). "Integrated versus non-integrated orbital implants for treating anophthalmic sockets". Cochrane Database of Systematic Reviews. 11: CD010293. doi:10.1002/14651858.CD010293.pub2. PMC 6465188. PMID 27820878.
- ^ "Prosthetic Eye - Fake Eye -Socket Surgery". Tabanmd.com. Retrieved 2012-07-17.
- ^ "CDC - Birth Defects, Data and Statistics - NCBDDD". Cdc.gov. 2011-09-19. Retrieved 2012-07-17.
- ^ Dharmasena, Aruna; Keenan, Tiarnan; Goldacre, Raph; Hall, Nick; Goldacre, Michael J (2017). "Trends over time in the incidence of congenital anophthalmia, microphthalmia and orbital malformation in England: Database study". British Journal of Ophthalmology. 101 (6): 735–739. doi:10.1136/bjophthalmol-2016-308952. PMID 27601422. S2CID 27880982.
- ^ "anophthalmia". Viscotland.org.uk. Archived from the original on 2012-04-26. Retrieved 2012-07-17.
- ^ "MCYSHN: Anophthalmia and Microphthalmia Health Condition Fact Sheet". Health.state.mn.us. 2010-11-16. Archived from the original on 2012-08-07. Retrieved 2012-07-17.
- ^ Kataev, MG; Filatova, IA; Verigo, EN; Kiriukhina, SL (2000). "Potentialities of conservative and surgical treatment of patients with congenital microphthalmia and anophthalmia". Vestnik Oftalmologii. 116 (6): 9–13. PMID 11196218.
외부 링크
- MAPS 아노프탈리즘 및 마이크탈리즘 자녀를 둔 부모를 위한 부모 지원 그룹
- http://www.anophthalmia.org/ ICAN - 국제 어린이 무우탈리아 및 마이크탈리아 네트워크
마이크탈미아]
- MACS - Mikethalmia, Anophalmia 및 Colloboma 지원 유럽 최대 규모의 Michalmia, Anophalmia 및 Colloboma 지원
- www.baam.org.uk BAAM 쌍방향 무호흡증과 Me
- NEI(National Eye Institute)의 무호흡증 및 Michalmia Resources Guide.
- 진리뷰/NCBI/NIH/UW 항목(무사망증/Michalmissalmia 개요)
- NCBI/무호흡증/미생결핵의 분자 진단
- MACS 미시 및 무신경 아동 사회 - 영국 및 전 세계 가정에 지원 및 정보 제공


