니파바이러스감염증
Nipah virus infection| 니파바이러스감염증 | |
|---|---|
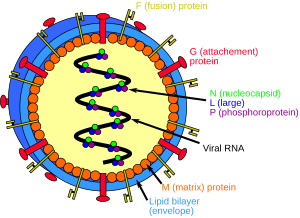 | |
| 헤니파 바이러스의 구조 | |
| 전문 | 전염병 |
| 증상 | 없음, 발열, 기침, 두통, 설사, 혼란[1] |
| 합병증 | 뇌의 염증[2], 발작 |
| 통상적인 개시 | 노출[1] 후 5~14일 후 |
| 원인들 | 니파바이러스(직접접촉으로 [3]확산) |
| 진단 방법 | 증상에 따라 검체검사[4] 확인 |
| 예방 | 박쥐, 병든 돼지, 사람에 대한 노출을 피한다. |
| 치료 | 지원 케어만[2] |
| 빈도수. | 701명까지(1998~2018년 [5][6]5월) |
| 사망. | 사망위험[5][7] 최대 50~75% |
니파 바이러스 감염은 니파 [2]바이러스에 의한 바이러스 감염이다.감염으로 인한 증상은 없음에서 발열, 기침, 두통, 호흡곤란, [1][2]혼란에 이르기까지 다양하다.이는 하루 [1]이틀에 걸쳐 혼수상태로 악화될 수 있으며 감염자의 50~75%가 사망한다.합병증에는 뇌의 염증과 [2]회복 후의 발작이 포함될 수 있다.
니파 바이러스([2]NiV)는 헤니파바이러스속에 속하는 RNA 바이러스의 일종이다.그 바이러스는 보통 몇몇 과일 [2]박쥐들 사이에서 순환한다.그것은 사람 사이와 다른 동물에서 [2]사람으로 전염될 수 있다.확산에는 일반적으로 감염된 [3]소스와의 직접 접촉이 필요합니다.진단은 증상에 근거해 이루어지며 검사실 [4]검사로 확인된다.
관리는 [2]보조 치료로[update] 제한된다.[2] 2021년 현재 백신이나 특정 치료법이 없다.예방책으로는 박쥐와 병든 돼지에 대한 노출을 피하고 생대추 [8]야자수액을 마시지 않는 것이 포함된다.2018년 5월 현재, 약 700명의 인간 니파 바이러스 환자가 발생한 것으로 추정되고 있으며, 감염자의 50~75%[5][7][6]가 사망했다.2018년 5월 인도 케랄라주에서 [9][10][11]이 질병의 발생으로 17명이 사망했다.
이 질병은 말레이시아에서 발생한 발병 당시인 1998년 말라야 대학 의과대학 연구팀에 의해 처음 확인되었다.말레이시아에서 이 질병으로 진단된 환자의 대부분은 말라야 대학 의료 센터에서 치료를 받았다.그 바이러스는 [2][12]1999년에 분리되었고 확인되었다.이 병의 이름은 말레이시아의 한 마을 선가이 [12]니파에서 따왔다.돼지 또한 감염될 수 있으며, 1999년 말레이시아 당국에 의해 수백만 마리가 질병의 확산을 막기 위해 살처분되었는데,[2][12] 이 조치는 성공적인 것으로 판명되었다.
징후 및 증상
노출 [12]후 5~14일 후에 증상이 나타나기 시작합니다.초기 증상은 발열, 두통, 졸음이며, 뒤이어 방향감각 상실과 정신적 혼란이 뒤따른다.호흡기 질환은 초기 [12]단계에도 나타날 수 있다.혼수 증상은 24시간에서 48시간 사이에 나타날 수 있다.뇌의 염증인 뇌염은 니파 바이러스 감염의 잠재적으로 치명적인 합병증이다.호흡곤란을 겪는 니파 환자는 호흡기 질환이 없는 환자보다 [13]45세 이상 노인보다 바이러스를 전염시킬 가능성이 높다.[14]그 질병은 전염병 발생의 맥락에서 증상을 보이는 사람들에게서 의심된다.
전송
니파 바이러스의 인간 발병의 첫 번째 사례는 감염된 박쥐나 돼지의 오염된 분비물이나 조직에 노출되어 항상 동물성이었다[15].Nipah 바이러스의 후속 인간 대 인간 전염은 NiV 감염자와의 긴밀한 접촉 또는 NiV 감염 체액(예: 혈액, 소변, 코 분비물)에 노출됨으로써 발생한다.
대부분의 전문가들은 니파 바이러스를 공기 [16]중으로 분류하지 않지만, 근접 접촉 환경에서 NiV에 감염된 호흡기 방울에 대한 단거리 노출에서 전염될 수 있고 전염될 수 있다는 공감대가 있다.
오염된 포마이트를 통한 니파 바이러스의 간접 전염은 NiV에 감염된 사람 또는 [17]동물과 직접 접촉하지 않은 많은 경우에 책임이 있을 수 있습니다.
리스크
병원 직원들과 바이러스에 감염된 사람들의 간병인들에게는 노출 위험이 높다.말레이시아와 싱가포르에서는 니파 바이러스가 감염된 돼지와 밀접하게 접촉한 사람들을 감염시켰다.방글라데시와 인도에서 이 병은 생야자수액 섭취, 박쥐가 부분적으로 섭취하는 과일 섭취, [18][19]박쥐가 사는 우물물 사용 등과 관련이 있다.
니파 바이러스가[20] 어떻게 퍼지는지
검사실 진단
질병의 급성 및 회복기 단계에서 RNA는 목 면봉, 뇌척수액, 소변 및 혈액 [12]분석에서 역전사효소 중합효소 연쇄반응(RT-PCR)을 사용하여 검출될 수 있다.
회복 후 IgG 및 IgM 항체 검출은 이전의 Nipah 바이러스 감염을 확인할 수 있다.부검 중 채취한 조직의 면역 조직 화학 작용도 그 [12]병을 확인시켜준다.
예방
위생관행을 통한 예방이 최선의 보호이다.동물 전염을 통한 감염 가능성은 아픈 돼지와 질병이 유행하는 박쥐에 대한 노출을 피함으로써 감소될 수 있다.박쥐들은 다른 모든 포유류 목보다 [21]상당히 높은 수의 동물성 바이러스를 가지고 있고,[22] 그들이 가지고 있는 많은 바이러스의 영향을 받지 않는 것으로 알려져 있는데, 이는 박쥐들이 비행에 대한 스트레스를 다루기 위한 특별한 면역 체계를 발달시키고 있기 때문인 것으로 보인다.박쥐에 의한 감염은 박쥐 [23]배설물에 오염된 생야자수액을 마시고, 박쥐가 부분적으로 섭취한 과일을 먹고,[19] 박쥐가 감염된 우물의 물을 사용함으로써 발생할 수 있다.박쥐들은 열린 용기에 모아진 토디를 마시고, 가끔 그 안에 소변을 보는 것으로 알려져 있는데,[23] 이것은 그것을 바이러스로 오염시킨다; 폐쇄된 용기들로 바꾸면 이 경로를 통한 전염을 방해한다.감염은 감시와 경각심을 통해 줄일 수 있습니다.이 질병과 박쥐의 생식 주기의 연관성은 잘 연구되지 않았다.
표준 감염 관리 방법은 인간 대 인간 병원 감염으로부터 보호할 수 있습니다.
Hendra G 단백질을 사용하는 서브유닛 백신은 Hendra 바이러스와 니파 바이러스 모두에 대해 교차 보호 항체를 생성하는 것으로 밝혀졌습니다; 비록 인체에서의 사용 가능성은 [24]연구되지 않았지만, 이것은 Hendra 바이러스로부터 보호하기 위해 원숭이들에게 사용되어 왔습니다.
치료
2020년 현재[update] 니파 바이러스 [25]감염에 대한 구체적인 치료법은 없다.치료의 주체는 보조적 [26][25]치료이다.사람 간 [26]감염이 확산되지 않도록 표준 감염 관리 관행과 적절한 장벽 간호 기술이 권장된다.니파 바이러스 감염 의심 사례는 모두 [27]격리해야 한다.잠정적인 증거는 리바비린의 사용을 뒷받침하지만,[26] 아직 그 병에 걸린 사람들에게는 연구되지 않았다.특정 항체는 잠재적 이점을 [26]가진 동물 모델에서도 연구되었다.아시클로비르, 파비피라비르,[25] 렘데시비르는[28] 니파 바이러스에 대한 잠재적 항바이러스제로 평가되었다.
M102.4는 Christopher C에 의해 개발된 비특허 모노클로널 항체이다.메릴랜드에 있는 University of the Uniformed Services University of the Health Sciences의 면역학 및 미생물학 교수인 Broder.그것은 동물 모형에서 매우 효과가 있음이 입증되었다. 2018년에 케랄라에 50회 분량이 보내졌으나, 사람에게 사용되었는지는 확실하지 않다.
AChAdOx1은 현재 [29][30][31]동물을 대상으로 시험 중인 벡터 기반 예방접종이다.
예후
니파 바이러스 감염은 40-70%의 [32]경우 치명적이지만, 일부 발병은 100%의 [33]사망률을 보였다.
속편
초기 감염에서 살아남은 사람들은 종종 기억 상실, 인식 장애, 발작, 경련, 그리고 성격 변화를 포함한 장기간의 신경학적 후유증으로 고생한다.
게다가 니파 바이러스는 생존자에게도 지속 및 휴면 상태에 있으며 최초 감염 [34]후 수개월 또는 수 년 후에 다시 활성화될 수 있는 것으로 알려져 있다.잠복한 니파 바이러스의 재활성화에 의한 사망이 [35]보고되었다.
발생.
니파 바이러스는 말레이시아, 싱가포르, 방글라데시, 인도에서 발병한 것으로 보고되었다.니파 바이러스 감염으로 인한 사망률이 가장 높은 곳은 겨울에 [36]발병하는 방글라데시입니다.[citation needed]니파 바이러스는 1998년 말레이시아 반도에서 돼지와 양돈농가에서 처음 발견되었다.1999년 중반까지 말레이시아에서는 105명의 사망자를 포함해 265명 이상의 뇌염 환자가 보고되었으며 싱가포르에서는 [37]11명의 사망자와 함께 뇌염 또는 호흡기 질환 환자가 보고되었다.2001년 방글라데시[38][39] 메헤르푸르 구와 인도 [38]실리구리에서 니파 바이러스가 보고되었다.2003년, 2004년, 2005년 나오가온 구, 마니크간지 구, 라자바리 구, 파리드푸르 구, 탕가일 [39]구에서 다시 발병했다.방글라데시에서는 그 후 몇 [40][7]년 동안 추가 발병이 있었다.
- 1998년 9월~1999년 5월: 말레이시아 Perak, Negeri Sembilan 및 Selangor 주.발병 [41]기간 동안 3개 주에서 총 265건의 급성 뇌염과 105명의 사망자가 보고되었다.말레이시아 보건당국은 당초 일본뇌염(JE)이 니파 [42]바이러스 확산을 막기 위한 효과적인 조치의 전개를 방해한 감염원인이라고 생각했다.
- 2001년: 1월 31일~2월 23일 인도 실리구리: 66건, 사망률 [43]74%.환자의 75%가 병원 직원이거나 병원에 있는 다른 환자 중 한 명을 방문한 적이 있어 사람 대 사람 간 전염을 알 수 있었다.
- 2001년: 방글라데시 메헤르푸르구 4~5월: 13명 사망, 9명 사망([44]사망률 69%).
- 2003년 1월 방글라데시 나오가온 구: 12건, 8명 사망(67% 사망).[44]
- 2004년: 1월부터 2월까지 방글라데시 마니칸지와 라자바리 지구: 42건, 14명 사망(사망률 33%).
- 2004년 2월 19일~4월 16일 방글라데시 파리드푸르구: 36명, 27명 사망(사망률 75%)사례의 92%는 니파 바이러스에 감염된 적어도 한 명과 밀접하게 접촉하는 것을 포함했다.환자를 병원으로 이송한 인력거 운전사를 포함한 두 사건은 아픈 환자에게 단 한 번의 짧은 노출과 관련이 있었다.또한, 최소 6건의 사례가 급성 호흡곤란 증후군을 포함했는데, 이는 지금까지 인간의 니파 바이러스 질환에 대해 보고된 바 없는 것이었다.
- 2005년 1월 방글라데시 탕가일구: 12건, 11명 사망(92% 사망).이 바이러스는 과일 박쥐 배설물이나 타액에 [45]오염된 대추야자 주스를 마셨기 때문에 감염된 것으로 보인다.
- 2007년 : 인도 나디아구 2월~5월 : 최대 50건의 의심환자와 3~5명의 사망자가 발생.2007년 3~4월 니파바이러스 뇌염이 8건 발생해 5명이 사망한 방글라데시 쿠시아지구와 인접해 있다.이는 지난 1월과 2월 사이 타쿠르가온에서 발생한 사건으로 7명이 사망하고 3명이 사망했다.[46]세 건의 발병 모두 사람 대 사람 간 전염의 증거를 보여주었다.
- 2008년: 2-3월 방글라데시 마니크간지와 라자바리 지역: 9건, [47]8명의 사망자가 발생.
- 2010년 1월 방글라데시 파리드푸르 방가 소구 : 8건 7명 사망.지난 3월, 니파 확진 환자를 치료하던 파리드푸르 의과대학 병원 의사 한 명이 사망했다.[48]
- 2011년 2월:방글라데시 랄모니르핫 하티반다에서 니파 바이러스가 발생했다.니파 바이러스 감염으로 인한 21명의 학생 사망은 2011년 2월 4일에 기록되었다.IEDCR은 감염이 [49]이 바이러스 때문이라고 확인했다.지역 학교들은 바이러스의 확산을 막기 위해 일주일간 휴교했다.사람들은 또한 익히지 않은 과일과 과일 제품의 소비를 피하도록 요청받았다.감염된 과일 박쥐의 소변이나 침에 오염된 그러한 음식들이 [50]이 발병의 가장 유력한 원인이다.
- 2018년 5월: 인도 케랄라 주 캘리컷 인근 페람브라에서 21명의[51] 사망자가 바이러스 때문인 것으로 확인되었다.리바비린과 같은 항바이러스제를 사용한 치료가 시작되었다.[52][53]
- 2019년 6월:23세의 학생이 [54]니파 바이러스 감염으로 케랄라의 코치에 입원했다.케랄라 K.K. 보건부 장관 샤일라자는 최근 이 환자와 접촉한 86명의 사람들이 관찰되고 있다고 말했다.여기에는 환자를 치료한 두 명의 간호사가 포함되었고, 열과 인후염이 있었다.중앙정부와[55] 주정부가 [54]이 상황을 감시하고 바이러스 확산을 통제하기 위한 예방 조치를 취했다.케랄라 보건부는 338명을 관찰했으며 이 중 17명은 격리시켰다.54일 동안 개인 병원에서 치료를 받은 후 23세의 학생은 퇴원했다.7월 23일 케랄라 정부는 에르나쿨람 지역을 [56]니파 없는 지역으로 선포했다.
- 2021년: 9월: 채타망갈람 마을 출신인 12세 소년은 9월 [57]1일 케랄라의 코지코데에 있는 병원에 입원했다.그는 입원 [58][59][60]4일 만에 바이러스로 사망했다.피해자와 접촉한 의료 종사자 2명은 [61]월요일까지 이미 니파 감염 증세를 보이고 있었다.
조사.
2019년 [62]현재 치료제로 리바비린, m102.4 모노클로널 항체, 파비피라비르가 연구되고 있다.
약
리바비린은 소수의 사람들에게서 연구되었다.2011년 현재[update],[63] 치료 후 일부 사람들이 정상 생활로 돌아왔지만, 그것이 유용한지는 불분명하다.시험관 내 연구와 동물 연구에서 리바비린의 NiV과 헨드라에 대한 효능에, 반면에 동물 모델에 일부 연구는 리바비린 치료 뿐만 아니라 NiV 또는 헨드라 바이러스 infe이 사후에 것을 막지 못 했는데도 지연을 보여 준 몇몇 연구 세포 lines,[64][65]에 복제의 효과적인 억제와 상반된 결과를 보여 준다.ction.[66][67]
2013년에는 항말라리아제 클로로킨이 니파 바이러스의 성숙에 필요한 중요한 기능을 차단하는 것으로 나타났으나 임상적 이점은 [5]관찰되지 않았다.
예방접종
수동 면역은henipavirus 니파 G단백질의 ephrin-B2과 ephrin-B3 receptor-binding 도메인post-exposure 예방은 족제비 모델로 삼았다 표적으로 삼는 인간 단일 클론 항체, m102.4을 사용하여.[5][12]m102.4 사람들에 호주에서 인정 많은 사용 기초 위에, 그리고 임상 전 개발 2013년에 사용되어 왔다.를 클릭합니다.[5]
대중문화
2011년 영화 '전염'에 등장한 가상의 MEV-1 바이러스는 니파 바이러스와 홍역 [68]바이러스의 조합에 바탕을 두고 있다.
2018년 인도 [69][70]케랄라에서 발생한 니파 바이러스의 발생을 바탕으로 2019년 말레이시아 영화 바이러스가 개봉되었다.
The Good Karma Hospital의 Series 4 Episode 1에서 Nipah와 함께 환자가 입원한다.
「 」를 참조해 주세요.
레퍼런스
- ^ a b c d "Signs and Symptoms Nipah Virus (NiV)". CDC. Retrieved 24 May 2018.
- ^ a b c d e f g h i j k l "Nipah Virus (NiV) Infection". World Health Organization (WHO). Archived from the original on 26 September 2020. Retrieved 14 October 2020.
- ^ a b "Transmission Nipah Virus (NiV)". CDC. 20 March 2014. Retrieved 24 May 2018.
- ^ a b "Diagnosis Nipah Virus (NiV)". CDC. 20 March 2014. Retrieved 24 May 2018.
- ^ a b c d e f Broder CC, Xu K, Nikolov DB, Zhu Z, Dimitrov DS, Middleton D, et al. (October 2013). "A treatment for and vaccine against the deadly Hendra and Nipah viruses". Antiviral Research. 100 (1): 8–13. doi:10.1016/j.antiviral.2013.06.012. PMC 4418552. PMID 23838047.
- ^ a b "Morbidity and mortality due to Nipah or Nipah-like virus encephalitis in WHO South-East Asia Region, 2001-2018" (PDF). SEAR. Archived from the original (PDF) on 13 June 2018. Retrieved 2 June 2018.
112 cases since Oct 2013
- ^ a b c "Nipah virus outbreaks in the WHO South-East Asia Region". South-East Asia Regional Office. WHO. Archived from the original on 23 May 2018. Retrieved 23 May 2018.
- ^ "Prevention Nipah Virus (NiV)". CDC. 20 March 2014. Retrieved 24 May 2018.
- ^ Manveena Suri (22 May 2018). "10 confirmed dead from Nipah virus outbreak in India". CNN. Retrieved 25 May 2018.
- ^ "Nipah virus outbreak: Death toll rises to 14 in Kerala, two more cases identified". Hindustan Times. 27 May 2018. Retrieved 28 May 2018.
- ^ "After the outbreak". Frontline. Retrieved 10 July 2018.
- ^ a b c d e f g h "Nipah Virus (NiV) CDC". www.cdc.gov. CDC. Archived from the original on 16 December 2017. Retrieved 21 May 2018.
- ^ Luby SP, Hossain MJ, Gurley ES, Ahmed BN, Banu S, Khan SU, et al. (August 2009). "Recurrent zoonotic transmission of Nipah virus into humans, Bangladesh, 2001-2007". Emerging Infectious Diseases. 15 (8): 1229–35. doi:10.3201/eid1508.081237. PMC 2815955. PMID 19751584.
- ^ Nikolay B, Salje H, Hossain MJ, Khan AK, Sazzad HM, Rahman M, et al. (May 2019). "Transmission of Nipah Virus - 14 Years of Investigations in Bangladesh". The New England Journal of Medicine. 380 (19): 1804–1814. doi:10.1056/NEJMoa1805376. PMC 6547369. PMID 31067370.
- ^ "Nipah virus".
- ^ "Nipah virus airborne". Australian Veterinary Journal. 77 (9): 558. 1999. doi:10.1111/j.1751-0813.1999.tb13182.x.
- ^ "Transmission Nipah Virus (NiV) CDC". Centers for Disease Control and Prevention. 6 October 2020. Retrieved 12 December 2021.
- ^ Luby SP, Gurley ES, Hossain MJ (2012). Transmission of Human Infection with Nipah Virus. National Academies Press (US). Archived from the original on 22 May 2018. Retrieved 21 May 2018.
- ^ a b Balan, Sarita (21 May 2018). "6 Nipah virus deaths in Kerala: Bat-infested house well of first victims sealed". The News Minute. Archived from the original on 22 May 2018. Retrieved 21 May 2018.
- ^ "Nipah Virus Infection symptoms, causes, treatment, medicine, prevention, diagnosis". myUpchar. Retrieved 27 January 2020.
- ^ Olival, Kevin J.; Hosseini, Parviez R.; Zambrana-Torrelio, Carlos; Ross, Noam; Bogich, Tiffany L.; Daszak, Peter (2017). "Host and viral traits predict zoonotic spillover from mammals". Nature. 546 (7660): 646–650. Bibcode:2017Natur.546..646O. doi:10.1038/nature22975. ISSN 0028-0836. PMC 5570460. PMID 28636590.
- ^ Huang, Pien (9 February 2020). "Bats Carry Many Viruses. So Why Don't They Get Sick?". National Public Radio (npr).
- ^ a b Islam MS, Sazzad HM, Satter SM, Sultana S, Hossain MJ, Hasan M, et al. (April 2016). "Nipah Virus Transmission from Bats to Humans Associated with Drinking Traditional Liquor Made from Date Palm Sap, Bangladesh, 2011-2014". Emerging Infectious Diseases. 22 (4): 664–70. doi:10.3201/eid2204.151747. PMC 4806957. PMID 26981928.
- ^ Bossart KN, Rockx B, Feldmann F, Brining D, Scott D, LaCasse R, et al. (August 2012). "A Hendra virus G glycoprotein subunit vaccine protects African green monkeys from Nipah virus challenge". Science Translational Medicine. 4 (146): 146ra107. doi:10.1126/scitranslmed.3004241. PMC 3516289. PMID 22875827.
- ^ a b c Sharma, V; Kaushik, S; Kumar, R; Yadav, JP; Kaushik, S (January 2019). "Emerging trends of Nipah virus: A review". Reviews in Medical Virology. 29 (1): e2010. doi:10.1002/rmv.2010. PMC 7169151. PMID 30251294.
- ^ a b c d "Nipah Virus (NiV) - Treatment". Centers for Disease Control and Prevention (CDC). 20 March 2014.
- ^ "Nipah yet to be confirmed, 86 under observation: Shailaja". OnManorama. Retrieved 4 June 2019.
- ^ Lo, Michael K.; Feldmann, Friederike; Gary, Joy M.; Jordan, Robert; Bannister, Roy; Cronin, Jacqueline; Patel, Nishi R.; Klena, John D.; Nichol, Stuart T.; Cihlar, Tomas; Zaki, Sherif R. (29 May 2019). "Remdesivir (GS-5734) protects African green monkeys from Nipah virus challenge". Science Translational Medicine. 11 (494): eaau9242. doi:10.1126/scitranslmed.aau9242. ISSN 1946-6234. PMC 6732787. PMID 31142680.
- ^ Preetu Nair (26 May 2018). "'Unapproved' drug from Australia to fight Nipah virus? Kochi News - Times of India". The Times of India. Retrieved 14 September 2021.
- ^ Doremalen, Neeltje van; Avanzato, Victoria A.; Feldmann, Friederike; Schulz, Jonathan E.; Haddock, Elaine; Okumura, Atsushi; Lovaglio, Jamie; Hanley, Patrick W.; Cordova, Kathleen; Saturday, Greg; Lambe, Teresa (20 July 2021). "ChAdOx1 NiV vaccination protects against lethal Nipah Bangladesh virus infection in African green monkeys". bioRxiv: 2021.07.20.452991. doi:10.1101/2021.07.20.452991. S2CID 236179976.
- ^ NPRFeed (12 September 2021). "Why The World Should Be More Than A Bit Worried About India's Nipah Virus Outbreak". Wisconsin Public Radio. Retrieved 14 September 2021.
- ^ "What is Nipah Virus? Nipah Virus (NiV) CDC". Centers for Disease Control and Prevention. 6 October 2021. Retrieved 11 December 2021.
The symptoms of NiV infection range from mild to severe, with death occurring in 40%–70% of those infected in documented outbreaks between 1998 and 2018.
- ^ Shoemaker, Trevor; Choi, Mary Joung (24 June 2019). "Henipaviruses - Chapter 4 - 2020 Yellow Book Travelers' Health CDC". Centers for Disease Control and Prevention. Retrieved 12 December 2021.
- ^ "Signs and Symptoms Nipah Virus (NiV) CDC". Centers for Disease Control and Prevention. 6 October 2020. Retrieved 11 December 2021.
- ^ "Nipah virus: epidemiology, outbreaks and guidance". Public Health England. 30 May 2018. Retrieved 12 December 2021.
- ^ Chadha MS, Comer JA, Lowe L, Rota PA, Rollin PE, Bellini WJ, et al. (February 2006). "Nipah virus-associated encephalitis outbreak, Siliguri, India". Emerging Infectious Diseases. 12 (2): 235–40. doi:10.3201/eid1202.051247. PMC 3373078. PMID 16494748.
- ^ Eaton BT, Broder CC, Middleton D, Wang LF (January 2006). "Hendra and Nipah viruses: different and dangerous". Nature Reviews. Microbiology. 4 (1): 23–35. doi:10.1038/nrmicro1323. PMC 7097447. PMID 16357858. S2CID 24764543.
- ^ a b Chadha MS, Comer JA, Lowe L, Rota PA, Rollin PE, Bellini WJ, et al. (February 2006). "Nipah virus-associated encephalitis outbreak, Siliguri, India". Emerging Infectious Diseases. 12 (2): 235–40. doi:10.3201/eid1202.051247. PMC 3373078. PMID 16494748.
- ^ a b Hsu VP, Hossain MJ, Parashar UD, Ali MM, Ksiazek TG, Kuzmin I, et al. (December 2004). "Nipah virus encephalitis reemergence, Bangladesh". Emerging Infectious Diseases. 10 (12): 2082–7. doi:10.3201/eid1012.040701. PMC 3323384. PMID 15663842.
- ^ "Basic preventive measures can reduce Nipah virus attack". The Daily Star (Bangladesh). 8 March 2008.
- ^ Looi, Lai-Meng; Chua, Kaw-Bing (2007). "Lessons from the Nipah virus outbreak in Malaysia" (PDF). The Malaysian Journal of Pathology. Department of Pathology, University of Malaya and National Public Health Laboratory of the Ministry of Health, Malaysia. 29 (2): 63–7. PMID 19108397. Archived (PDF) from the original on 30 August 2019.
- ^ Looi, Lai-Meng; Chua, Kaw-Bing (2007). "Lessons from the Nipah virus outbreak in Malaysia" (PDF). The Malaysian Journal of Pathology. Department of Pathology, University of Malaya and National Public Health Laboratory of the Ministry of Health, Malaysia. 29 (2): 63–7. PMID 19108397. Archived (PDF) from the original on 30 August 2019.
- ^ Chadha MS, Comer JA, Lowe L (2006). "Nipah virus-associated encephalitis outbreak, Siliguri, India". Emerging Infectious Diseases. 12 (2): 235–40. doi:10.3201/eid1202.051247. PMC 3373078. PMID 16494748.
- ^ a b Hsu VP, Hossain MJ, Parashar UD (2004). "Nipah virus encephalitis reemergence, Bangladesh". Emerging Infectious Diseases. 10 (12): 2082–7. doi:10.3201/eid1012.040701. PMC 3323384. PMID 15663842.
- ^ ICDDR,B (December 2005). "Nipah virus outbreak from date palm juice" (PDF). Centre for Population Research - Health and Science Bulletin. 3 (4): 1–5. ISSN 1729-343X.
- ^ "Person-to-person transmission of Nipah infection in Bangladesh" (PDF). Health and Science Bulletin. 5 (4): 1–6. December 2007. ISSN 1729-343X. Archived from the original on 3 February 2009.
- ^ ICDDR,B (2008). "Outbreaks of Nipah virus in Rajbari and Manikgonj". Health and Science Bulletin. 6 (1): 12–3. Archived from the original on 3 February 2009.
- ^ ICDDR,B (2010). "Nipah outbreak in Faridpur District, Bangladesh, 2010". Health and Science Bulletin. 8 (2): 6–11. Archived from the original on 28 September 2011.
- ^ "Arguments in Bahodderhat murder case begin". The Daily Star. 18 March 2008. Retrieved 21 May 2014.
- ^ prothom-alo.com 2011년 2월 4일
- ^ "Nipah virus outbreak: Death toll rises in Kerala, two more cases confirmed". indianexpress.com. 27 May 2018. Retrieved 29 May 2018.
- ^ "Kozhikode on high alert as three deaths attributed to Nipah virus". The Indian Express. 20 May 2018. Retrieved 20 May 2018.
- ^ "Deadly Nipah virus claims victims in India". BBC News. 21 May 2018. Retrieved 11 December 2018.
- ^ a b "Kerala Govt Confirms Nipah Virus, 86 Under Observation". New Delhi. 4 June 2019. Archived from the original on 14 July 2019. Retrieved 15 July 2019.
- ^ Sharma, Neetu Chandra (4 June 2019). "Centre gears up to contain re-emergence of Nipah virus in Kerala". Mint. Retrieved 7 June 2019.
- ^ "Ernakulam district declared Nipah virus free, says Kerala health minister". India Today. Press Trust of India. 23 July 2019.
- ^ "Nipah in Kozhikode: Health Minister Veena George says next one week crucial". OnManorama. Retrieved 5 September 2021.
- ^ "Nipah returns to Kerala, 12-year-old dead in Kozhikode". The Indian Express. 5 September 2021. Retrieved 5 September 2021.
- ^ "Nipah Back to Haunt Kerala as 12-Yr-Old Succumbs to Virus. Symptoms, Treatment & All You Must Know". News18. 5 September 2021. Retrieved 5 September 2021.
- ^ Unnithan, P. S. Gopikrishnan (5 September 2021). "12-year-old boy dies of Nipah virus in Kerala's Kozhikode". India Today. Retrieved 5 September 2021.
- ^ "Authorities race to contain deadly Nipah virus outbreak in India". www.cbsnews.com. Retrieved 8 September 2021.
- ^ Banerjee, S; Gupta, N; Kodan, P; Mittal, A; Ray, Y; Nischal, N; Soneja, M; Biswas, A; Wig, N (February 2019). "Nipah virus disease: A rare and intractable disease". Intractable & Rare Diseases Research. 8 (1): 1–8. doi:10.5582/irdr.2018.01130. PMC 6409114. PMID 30881850.
- ^ Vigant F, Lee B (June 2011). "Hendra and nipah infection: pathology, models and potential therapies". Infectious Disorders Drug Targets. 11 (3): 315–36. doi:10.2174/187152611795768097. PMC 3253017. PMID 21488828.
- ^ Wright PJ, Crameri G, Eaton BT (March 2005). "RNA synthesis during infection by Hendra virus: an examination by quantitative real-time PCR of RNA accumulation, the effect of ribavirin and the attenuation of transcription". Archives of Virology. 150 (3): 521–32. doi:10.1007/s00705-004-0417-5. PMID 15526144. S2CID 23885676.
- ^ Aljofan M, Saubern S, Meyer AG, Marsh G, Meers J, Mungall BA (June 2009). "Characteristics of Nipah virus and Hendra virus replication in different cell lines and their suitability for antiviral screening". Virus Research. 142 (1–2): 92–9. doi:10.1016/j.virusres.2009.01.014. PMC 2744099. PMID 19428741.
- ^ Georges-Courbot MC, Contamin H, Faure C, Loth P, Baize S, Leyssen P, et al. (May 2006). "Poly(I)-poly(C12U) but not ribavirin prevents death in a hamster model of Nipah virus infection". Antimicrobial Agents and Chemotherapy. 50 (5): 1768–72. doi:10.1128/AAC.50.5.1768-1772.2006. PMC 1472238. PMID 16641448.
- ^ Freiberg AN, Worthy MN, Lee B, Holbrook MR (March 2010). "Combined chloroquine and ribavirin treatment does not prevent death in a hamster model of Nipah and Hendra virus infection". The Journal of General Virology. 91 (Pt 3): 765–72. doi:10.1099/vir.0.017269-0. PMC 2888097. PMID 19889926.
- ^ "Nipah virus inspired "Contagion." We're testing a vaccine". www.path.org. Retrieved 17 May 2020.
- ^ Virus, retrieved 1 September 2019
- ^ Virus Movie Review {3.5/5}: A well-crafted multi-starrer, fictional documentation on the Nipah virus attack, retrieved 1 September 2019
![How the Nipah virus spreads[20]](http://upload.wikimedia.org/wikipedia/commons/thumb/7/72/How_the_Nipah_Virus_spreads.png/300px-How_the_Nipah_Virus_spreads.png)





