개들의 저자극성
Hypoadrenocorticism in dogs| 개들의 저자극성 | |
|---|---|
| 기타 이름 | 부신부전증, 저체중합증 |
| 전문 | 수의학 |
개들의 저자극성, 또는 사람들에게 알려진 대로 애디슨병은 부신이 정상적인 기능을 할 수 있는 충분한 호르몬을 생산하지 못할 때 발생하는 내분비계 장애다.부신은 코티솔과[1] 같은 글루코코르티코이드와 알도스테론과 같은 광물코르티코이드들을 분비하는데,[2] 이것들의 적절한 양이 생산되지 않으면 신진대사와 전해질 균형이 흐트러진다.[3]미네랄코르티코이드는 체내 칼륨, 나트륨, 물의 양을 조절한다.[4][5][6]저체온증은 치료하지 않고 방치하면 치명적이다.[7]
부신생산의 가장 흔한 원인은 특발성 부신 위축이다.[8]저자극증의 모든 원인은 아직 밝혀지지 않았다.일반적인 원인은 유전적인데, 흔히 자가면역 장애와 관련이 있는데, 인체가 자신의 조직을 공격하여 죽이는 경우("면역 매개 파괴")[9]이다.다른 경우는 뇌하수체가 코티솔의 부신 생성을 자극하는 호르몬인 ACTH를 분비하지 못하는 [6][9][10][11]등 다양한 질병 과정에 의해 발생한다.[5]
저체온증은 인간보다 개에게 더 빈번하다; 사실, 개 개체군에서 백 배 더 자주 일어날 수 있다.진단 시 평균 연령이 4세([10]강아지, 12세까지의 개에서 발견되었음에도 불구하고)가 되기 때문에 대부분 어린~중년의 암컷 개에게 영향을 미친다.저체온증 진단을 받은 개의 약 70%가 암컷이다.[6][10]저체온증은 여전히 개들에게서 비교적 흔하지 않거나 덜 진단된다.한 대형 동물병원에서 수집한 통계에 따르면 그 수는 1000마리당 0.36마리였다.수의사 2명과 개 1500명의 환자를 대상으로 하는 평균 수의학 실습의 경우, 이는 매년 평균 1회의 진단이 필요하다는 것을 의미한다.[10][12]
징후 및 증상
가장 흔한 임상 증상은 정신 상태와 위장 기능과 관련이 있다; 그것들은 무기력증, 거식증, 구토, 체중 감소, 그리고 허약함을 포함한다.추가적인 발견은 탈수, 골수, 약한 대퇴부 맥박, 복통, 식욕부진, 떨림 또는 떨림, 근육 약화, 낮은 체온, 쓰러짐, 후추의 통증 등을 포함할 수 있다.[9][13]다뇨증, 다지증, 설사, 떨림 등이 간혹 보고된다.
저혈당증도 있을 수 있으며, 초기에는 발작 장애나 인슐린을 분비하는 췌장종양(인슐린종)과 혼동될 수 있다.저자극증은 또한 식중독, 파보바이러스 장염, 위액, 척추/관절 문제로 오진될 수 있으며, "대모사"와 "대모사"와 같은 질병 별명을 얻게 된다.[6][14]부신피질의 90%가 더 이상 기능을 발휘하지 못할 때까지 병의 징후를 보지 못하는 것이 가능하다.[15]
애디슨 위기
저나트륨(저나트륨)과 고칼륨혈증(고칼륨)이 심할 경우 저혈당증, 아드레날린 전 아조타혈증, 심장 부정맥이 발생할 수 있다.심한 경우에는 쇼크와 빈사상태로 환자가 나타날 수 있다.애디슨 위기는 당뇨 케토아시드증, 괴사화 췌장염, 패혈성 복막염과 같은 다른 생명을 위협하는 질환과 구별되어야 한다.[16]
원인들
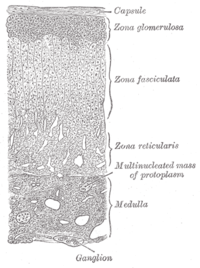
부신은 신장 위에 위치한다.부신 바깥층, 즉 피질은 세 개의 층을 가지고 있다; 각각은 특정한 유형의 스테로이드를 생산한다.[4][14]
| 층 | 생산된 스테로이드의 종류 | 예 |
|---|---|---|
| 조나 글로머룰로사 | 광물코르티코이드 | 알도스테론 |
| 조나페시쿨라타 | 글루코코르티코이드 | 코티솔 |
| 레티컬리스 조나 | 성 스테로이드 (안드로겐) |
1차
1차적 부고환적 부족은 저체고환주의의 더 흔한 형태다.부신의 모든 층은 작동을 멈춘다; 문제는 부신과 관련된 것이다.[9]이것은 미네랄로코르티코이드와 글루코코르티코이드 분비의 결핍을 유발한다.면역 매개 부신 파괴가 원인일 가능성이 있지만 대부분의 경우는 특발성 질환으로 분류된다.신포화증(예: 림프종), 과립성 질환 또는 동맥혈전증에 의한 부신피질의 쌍방향 파괴도 1차 부신피질 부족을 야기할 수 있다.그 파괴는 속도가 가변적이긴 하지만 점진적이어서 궁극적으로 부조화 함수의 완전한 상실을 초래한다.부분결핍증후군은 초기에 발생할 수 있으며, 스트레스 시기(예: 탑승, 여행, 수술)에만 징후가 나타날 수 있다.
이차적
2차 저체온증에서 문제는 부신이 아니라 뇌하수체에 있다.보통 뇌하수체의 앞부분은 호르몬인 ACTH를 생성하는데, 이 호르몬은 조나 페시쿨라타와 조나 레티칼리스에게 스테로이드를 생성하라는 신호를 보낸다.뇌하수체가 ACTH를 생산할 수 없을 때, 이 구역들은 그들의 호르몬의 생산을 중단한다.조나 글로머룰로사(Zona glomerulosa)는 ACTH에 의해 제어되지 않으며, 정상적인 양의 광물질코르티코이드를 생산할 수 있다.[9]2차 저자극증이 있는 개는 글루코코르티코이드 스테로이드 코티솔을 대체할 약만 있으면 된다.[10][14][19]저자극성 진단을 받은 42마리 중 1마리는 미네랄코르티코이드 생산이 온전하게 유지되는 2차적 형태의 질병을 가지고 있다.[14]
2차 부전구 부족은 글루코코르티코이드 분비의 결핍만을 포함한다.뇌하수체나 시상하부의 파괴적 병변(예: 신소포화증, 염증)과 외생 글루코르티코이드나 메게스트롤 아세테이트(고양이)의 만성 투여가 가장 흔한 원인이다.[20]
약물유발
스테로이드 약물을 갑자기 중단하는 동안 약물 유도(이아트로겐성) 저자극증이 발생한다.[17][21]스테로이드 치료 중에는 부신이 완전히 기능하지 않는다.신체는 시스템에서 외생성 스테로이드의 수준을 감지하고 따라서 추가 생산을 위한 신호를 보내지 않는다.[14]스테로이드제를 중단시키는 일반적인 의전은 스테로이드제를 갑자기 제거하는 것이 아니라, '테이프 오프(tapering off)' 공정을 통해 점차적으로 탈퇴하는 것으로, 생산량이 정상으로 조정될 수 있도록 하는 것이다.스테로이드가 갑자기 철회되면 휴면 부신은 재활성화되지 못할 수 있으며, 신체는 부신 글루코코르티코이드 호르몬을 약물치료로 대체해야 할 것이다.[14]
진단
저체온증은 종종 역사, 신체적 발견, 임상 병리학, 그리고 일차 부신 부족에 대해 특징적인 전해질 이상에 기초하여 잠정적으로 진단된다.[22]
- 임상 병리학 - 혈액학, 생화학 및 소변 검사에서 이상이 확인될 수 있다.칼륨(고칼륨혈증)의 농도 상승과 염화나트륨 및 염화물이 낮은 값(저포나트륨혈증, 저피로마증)이 대표적인 전해질 변화다.나트륨/칼륨 비율은 종종 <27 (보통은 27:1에서 40:1 사이)>이며, 일차 부신 부전증을 가진 동물의 경우는 <20>일 수도 있다.[8]그러나 애디슨 에피소드 중에 모든 개가 비정상적인 전해질 비율을 갖는 것은 아니다.[10]
- ECG - 심전도 이상 심각도는 고칼륨혈증의 심각도와 상관관계가 있다.따라서 심전도(ECG)를 사용하여 고칼륨의 심각도를 파악하고 추정할 수 있으며 치료 중 혈청 칼륨의 변화를 감시할 수 있다.
- 영상검사 - 복부 초음파 검사에서 부신 위축을 나타내면서 작은 부신이 나타날 수 있다.그러나 정상 크기의 부신을 발견한다고 해서 저자극증이 배제되는 것은 아니다.드물게, 메가소파거스는 방사선 촬영에서 명백하다.
- ACTH 자극 테스트 - 확인을 위해 ACTH 자극 테스트의 평가가 필요하다.기준 혈장 코티솔과 소변 코티솔/Cr 비율은 진단을 확인하는 데 신뢰할 수 없다.한 가지 주요 진단 기준은 ACTH 후 혈장 코티솔이 비정상적으로 감소하는 것이다.ACTH 자극 후 정상 혈장 코티솔은 부신 부전을 배제한다.[23][24][25]저자극증에 대한 유일한 정확한 테스트는 ACTH 자극 테스트지만, 덱사메타손 이외의 스테로이드 투여는 이 테스트를 무효화한다.[6][9][19]다음을 통해 테스트를 수행하십시오.[8]
- ACTH 젤 또는 합성 ACTH의 투여 전후에 혈청 코티솔 측정
- 보통 개들은 일반적으로 10 ug/dl 이상의 자극 후 코티솔 수치를 가지고 있다.
- 자극 후 수치 < 2 ug/dl>은 진단으로 간주되며, 애디슨 환자의 대부분은 < 1 ug/dl>이다.
- ACTH 젤 또는 합성 ACTH의 투여 전후에 혈청 코티솔 측정
ACTH 자극 테스트는 1차적 및 2차적 저자극성 또는 미토탄 과다복용으로 인한 부차적 파괴를 구분하지 않는다.1차 및 2차 저자극성 간의 분화는 ACTH 자극 테스트 중 혈청 전해질, 기저 내생성 ACTH 또는 혈청 또는 혈장 알도스테론 등을 주기적으로 측정하여 이루어질 수 있다.대부분의 코르티코스테로이드 약물은 ACTH 테스트 결과를 무효화시키지만, 덱사메타손은 테스트 결과를 훼손할 염려 없이 애디슨 응급상황 시 사용될 수 있다.[26]
일반적으로 저체온증은 개에게서 진단 부족이며,[27] 많은 사람들이 불만을 제기할 때 근본적인 장애로 임상적으로 의심해야 한다.암컷은 과잉 대표되며([14]사례의 약 70%) 질병은 어떤 연령이나 성별에 영향을 받더라도 중년(4~7세)에 나타나는 경우가 많다.[28]저자극증을 가진 개들도 몇 가지 자가면역 장애 중 하나를 가지고 있을 수 있다.[28]내분비 장애이기 때문에 신경장애와 일부 내분비 관련 눈병도 겪을 수 있다.[29]
애디슨 위기
만약 부신의 악화가 충분히 진행된다면, 개는 칼륨 수치가 증가하는 급성 증상인 애디슨 위기를 경험할 수 있다(하이퍼칼륨은 심장의 정상적인 기능을 방해한다.[30]부정맥은 발생할 수 있고 혈압은 위험할 정도로 낮은 수준으로 떨어지는 반면 개의 신장은 제 기능을 하지 못할 수도 있다.[4][5][31][32]개 애디슨 사건의 약 35%가 애디슨 사태의 결과로 진단된다.의학적 응급상황이다.[9][15][19][33]
채찍벌레
회충 트리추리스 트리추라균에 감염된 개들은 저자극에서 볼 수 있듯이 낮은 나트륨과 높은 칼륨 수치를 보일 수 있지만, 그들의 ACTH 값은 정상이다.[14][30]
퍼시픽림
태평양 림에서 시작된 품종 중 아키타스와 시바 이누스는 실험실 검사에서 칼륨 값이 더 높은 경향을 보이며, 수치가 상승된 것은 비정상적이지 않다.저체온증이 없는 개들은 ACTH 테스트에서 정상적인 가치를 가진다.[14][30]
치료
치료의 강도는 환자의 임상 상태와 불충분한 성격(글루코르티코이드, 미네랄로코르티코이드 또는 둘 다)에 따라 달라진다.애디슨 위기에서 1차적 부신부전증을 가진 많은 개와 고양이들이 나타나며 즉각적이고 공격적인 치료가 필요하다.이와는 대조적으로, 2차적 부족은 종종 만성적인 과정을 가지고 있다.
저자극증은 루드로코르티손(무역명 플로리네프)[34][35]을 매일 구강 투여하거나 데옥시코르티코스테론 피발레이트, DOCP(Percorten-V 또는 Zycortal)와 데일리 프레드니손 또는 프레드니솔론을 투여하여 치료한다.미네랄코르티도이드를 보충하는 약과 코르티코스테로이드를 보충하는 약 중 하나가 필요하다.이것은 부신피질이 생산하지 못하는 것을 효과적으로 대체한다.정기적인 혈액 검사는 유지 선량이 확립될 때까지 초기 단계에서 필요하다.[9]저체온증 치료에 사용되는 약의 대부분은 과도한 갈증과 배뇨를 유발한다.이 장애로 고통 받는 개에게 신선한 식수를 공급하는 것은 절대적으로 중요하다.[13]
만약 주인이 다가올 스트레스 상황(쇼, 여행 등)에 대해 안다면, 동물들은 일반적으로 추가된 스트레스를 다루는데 도움을 주기 위해 프레드니손(유지관리 2-4배)의 양을 늘려야 한다.스트레스를 피하는 것은 저자극증을 가진 개들에게 중요하다.신체 질환은 또한 신체에 스트레스를 주므로 이 기간 동안 약을 조정할 필요가 있을 수 있다.[40]저자극증을 가진 대부분의 개들은 적절한 안정과 치료 후에 뛰어난 예후를 가지고 있다.[6][15][19]
애디슨 위기
치료는 (1) 저혈압, 저혈당, 전해질 불균형, 대사산증을 교정하고 (2) 혈관 건전성을 개선하며 (3) 글루코코르티코이드의 즉각적인 공급원을 제공하는 방향으로 진행된다.저혈당증의 신속한 교정이 우선이다.
저혈압, 저혈당증을 바로잡고 전해질과 대사 불균형을 해소하기 위해서는 혈액량을 회복하는 것이 필수적이다.이것은 유체의 빠른 투여에 의해 달성된다.이것은 GFR 증가와 희석 효과를 통해 저포나트레미아 교정, 장기에 대한 관류 회복, 고칼륨 감소에 도움이 된다.필요한 경우 고칼륨혈증에 대한 추가 치료를 다룬다.종종 유체 요법은 고칼륨혈증을 충분히 치료할 수 있지만, 중대한 심장 이상이 있는 경우에는 칼륨의 세포내 이동을 촉진하기 위해 포도당, 인슐린 또는 바이카브 외에 글루콘산칼슘을 첨가해야 할 수도 있다.[8]
대부분의 환자들은 적절한 액체와 글루코르티코이드 치료의 24시간에서 48시간 이내에 극적인 개선을 보인다.이후 2일에서 4일에 걸쳐 IV 유체에서 경구수 및 식품으로의 점진적인 전환이 이루어지며 유지 관리 광물코르티코이드와 글루코르티코이드 요법이 시작된다.이러한 전환을 원활하게 진행하지 못하면 불충분한 글루코코르티코이드 보충제, 동시내분비증(예: 갑상선기능저하증) 또는 동시병(특히 신장손상)에 대한 의혹을 제기해야 한다.
위기가 시정된 후에는 코르티코스테로이드와 광물코르티코이드의 정비요법을 시행하는 것이 중요하다.
역학
저체온증은 일반적으로 남녀 모두 표준 푸들(Standard Poodle)과 수염 콜리(Bearded Collies)가 그 질환에 걸리기 쉽지만, 젊은 여성에서 중년 여성 개까지 걸리는 병이다.[41]
저자극증은 다음 품종에서 유전되는 질병이다(따라서 다른 품종에 비해 이 품종 내에서 개들의 비율이 더 높다).[42]
일부 품종들은 저자극증의 위험을 증가시킨다.
- 에어데일 테리어[42]
- 바셋 하운드[42]
- 수염 콜리[42]
- 그레이트 데인[10]
- 로트바일러[42]
- Springer Spaniels:[42] English Springer Spaniel 및 Wales Springer Spaniel
- 세인트버나드[42]
- 소프트코팅 휘텐 테리어[10]
- 웨스트 하이랜드 화이트 테리어[10]
역사
개에 대한 저자극증의 첫 사례는 토마스 애디슨에 의해 인간에게 묘사된 지 100년이 지난 1953년에 기록되었다.[43]
참조
- ^ "Adrenal Steroids". School of Veterinary Medicine-Colorado State University. Retrieved 26 January 2011.
- ^ "Mineralocorticoids". School of Veterinary Medicine-Colorado State University. Retrieved 26 January 2011.
- ^ Stoeppler, Melissa Conrad. "What Are Electrolytes?". MedicineNet. Archived from the original on 21 April 2010. Retrieved 17 April 2010.
- ^ a b c "Adrenal Cortex". Merck Veterinary Manual. 2008. Retrieved 26 January 2011.
- ^ a b c "Addison's Disease (Hypoadrenocorticism) in Dogs". Drs. Foster & Smith.
- ^ a b c d e f Stafford, Debbie (September 1999). "The Great Mimic: Canine Addison's Disease" (PDF). Veterinary Technician. Archived from the original on March 28, 2016. Retrieved 5 May 2011.
{{cite web}}: CS1 maint : 부적합한 URL(링크) (PDF) - ^ Hardy, RM. "Hypoadrenal gland disease" (PDF). Textbook of Veterinary Internal Medicine. WB Saunders. p. 1. Archived from the original on July 2, 2015. Retrieved 29 September 2012.
{{cite web}}: CS1 maint : 부적합한 URL(링크) (PDF) - ^ a b c d Ettinger, Feldman. Textbook of Veterinary Internal Medicine 5th ed. pp. 1488–1499.
- ^ a b c d e f g h "Hypoadrenocorticism". The Merck Veterinary Manual. 2008. Archived from the original on 17 January 2007. Retrieved 9 January 2007.
- ^ a b c d e f g h i Klein, Susan C.; Peterson, Mark E. (2010). "Canine hypoadrenocorticism: part I". The Canadian Veterinary Journal. 51 (1): 63–9. PMC 2797351. PMID 20357943.
- ^ Schaer, Michael (2005). "Acute Adrenocortical Insufficiency". 30th World Congress of the World Small Animal Veterinary Association. Retrieved 27 January 2011.
- ^ Kelch, WJ (June 1998). "Canine hypoadrenocorticism (Addison's Disease)" (PDF). The Compendium. p. 4. Archived from the original on July 2, 2015. Retrieved 29 September 2012.
{{cite web}}: CS1 maint : 부적합한 URL(링크)(PDF) - ^ a b Spielman, Bari. "Hypoadrenocorticism (Addison's Disease) in Dogs". PetPlace.com. Retrieved 28 October 2009.
- ^ a b c d e f g h i Brooks, Wendy C. "Addison's Disease (Hypoadrenocorticism)". Veterinary Partner. Retrieved 26 January 2011.
- ^ a b c "Addison's Disease". Southpaws Veterinary Center. Archived from the original on July 16, 2011. Retrieved 26 January 2011.
{{cite web}}: CS1 maint : 부적합한 URL(링크) - ^ 고우, 알렉스(2007)작은 동물 의학에서의 차등 진단.블랙웰 출판사: 빅토리아 칼튼.
- ^ a b "Overview of Adrenal Histology". School of Veterinary Medicine-Colorado State University. Retrieved 26 January 2011.
- ^ Peterson, Mark E.; Kintzer, Peter P. (2006). "Hypoadrenocorticism in Dogs" (PDF). Ohio State University Endocrinology Symposium. pp. 22 of 67. Archived from the original on March 3, 2016. Retrieved 8 April 2011.
{{cite web}}: CS1 maint : 부적합한 URL(링크) - ^ a b c d Klein, Susan C.; Peterson, Mark E. (2010). "Canine hypoadrenocorticism: part II". The Canadian Veterinary Journal. 51 (2): 179–84. PMC 2808283. PMID 20436864.
- ^ 넬슨과 쿠토(2005년).작은 동물 내과 설명서.제2판.엘시어 모스비: 세인트.미주리 주 루이스 503-507호
- ^ Maddison, Jill (2009). "Corticosteroids: Friend or Foe?". Proceedings of the 34th World Congress of the World Small Animal Veterinary Association. Retrieved 11 February 2011.
- ^ Gallagher, Alex (November 2014). "Demystifying Tests for Hyperadrenocorticism" (PDF). Clinicians' Brief. Archived from the original (PDF) on 2014-12-22. Retrieved 2017-01-23.
- ^ Lathan, P; Moore, GE; Zambon, S; Scott-Moncrieff, JC (2008). "Use of a low-dose ACTH stimulation test for diagnosis of hypoadrenocorticism in dogs". Journal of Veterinary Internal Medicine. 22 (4): 1070–3. doi:10.1111/j.1939-1676.2008.0118.x. PMID 18537878.
- ^ ACVIM, Ronald Lyman DVM Dipl. (November 1, 2008). "Consider ACTH stimulation test when you suspect canine hyperadrenocorticism". dvm360.com.
- ^ "ACTH Stimulation Test" (PDF). Idexx. Archived from the original (PDF) on 2 February 2017. Retrieved 23 January 2017.
- ^ "Guide to Endocrinology" (PDF). Axiom Vet Lab. p. 7. Retrieved 16 May 2011. (PDF)
- ^ "Glucocortoid Deficient Hypoadrenocorticism More Prevalent than Previously Believed-Abstract #69" (PDF). American College of Veterinary Internal Medicine. 2006. p. 25. Archived from the original on March 28, 2016. Retrieved 26 January 2011.
{{cite web}}: CS1 maint : 부적합한 URL(링크)(PDF) - ^ a b "Dog Days of Science". National Institutes of Health. Archived from the original on March 28, 2016. Retrieved 1 September 2008.
{{cite web}}: CS1 maint : 부적합한 URL(링크) - ^ Plummer, Caryn E.; Specht, Andrew; Gelatt, Kirk N. (December 2007). "Ocular Manifestations of Endocrine Disease" (PDF). Compendium (Yardley, Pa). Compendium. 29 (12): 733–43. PMID 18225637. Archived from the original on March 28, 2016. Retrieved 16 May 2011.
{{cite journal}}: CS1 maint : 부적합한 URL(링크) (PDF) - ^ a b c "What Is Addison's Disease?". MarVista Vet. Archived from the original on 16 May 2011. Retrieved 29 April 2011.
- ^ "Addison's Disease". New Hope Animal Hospital. Archived from the original on 13 November 2006. Retrieved 25 January 2011.
- ^ Nussey, SS.; Whitehead, SA. (2001). "Endocrinology-an Integrated Approach-Aldosterone". National Institutes of Health (US). Retrieved 25 January 2011.
- ^ Durkan, Samuel (January 2008). "Endocrine Emergencies". DVM 360. pp. 2–3. Retrieved 25 January 2011.
- ^ "Fludrocortisone Acetate". National Institutes of Health. Archived from the original on September 25, 2012. Retrieved 26 January 2011.
{{cite web}}: CS1 maint : 부적합한 URL(링크) - ^ Brooks, Wendy C. "Fludrocortisone Acetate (Florinef)". Veterinary Partner. Retrieved 26 January 2011.
- ^ "About Percorten-V-Treatment for Canine Addison's Disease". Novartis Animal Health. Archived from the original on February 22, 2015. Retrieved 26 January 2011.
{{cite web}}: CS1 maint : 부적합한 URL(링크) - ^ "Percorten-V Product Information" (PDF). Novartis Animal Health. Archived from the original on February 26, 2015. Retrieved 26 January 2011.
{{cite web}}: CS1 maint : 부적합한 URL(링크)(PDF) - ^ Church, David B. (2009). "Management of Hypoadrenocorticism". Proceedings of the 34th World Congress of the World Small Animal Veterinary Association. Retrieved 25 January 2011.
- ^ "Zycortal". Dechra. Retrieved March 7, 2017.
- ^ "Adrenal Insufficiency and Addison's Disease". National Endocrine and Metabolic Diseases Information Service. Archived from the original on 26 April 2011. Retrieved 16 May 2011.
- ^ Lathan, P; Tyler, JW (February 2005). "Canine Hypoadrenocorticism: Pathogenesis and Clinical Features". Compendium. VetFolio. 27 (2): 110–120. Retrieved 2017-08-20.
- ^ a b c d e f g h Scott-Moncrieff, JC (2014). "Chapter 12: Hypoadrenocorticism". In Feldman, EC; Nelson, RW; Reusch, CE; Scott-Moncrieff, JCR (eds.). Canine and feline endocrinology (4th ed.). Saunders Elsevier. pp. 485–520. ISBN 978-1-4557-4456-5.
- ^ Little, C; Marshall, C; Downs, J (29 April 1989). "Addison's disease in the dog". The Veterinary Record. 124 (17): 469–70. doi:10.1136/vr.124.17.469. PMID 2728304. S2CID 37536148.