신경변성 질환
Neurodegenerative disease| 신경변성 질환 | |
|---|---|
 | |
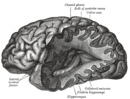
| 가장 흔한 신경변성질환인[1] 알츠하이머병 환자의 오른쪽 뇌에서 나타나는 구조적 변화와 대조되는 왼쪽 뇌 | |
| 전문 | 신경과, 정신과 |
신경변성 질환은 신경변성이라고 알려진 과정에서 뉴런의 구조나 기능의 점진적인 상실에 의해 발생한다.그러한 신경 손상은 궁극적으로 세포사멸을 수반할 수 있다.신경변성 질환에는 근위축성 측삭경화증, 다발성 경화증, 파킨슨병, 알츠하이머병, 헌팅턴병, 다계위축증, 프리온병 등이 있다.신경 변성은 분자부터 전신까지 다양한 수준의 신경 회로에 있는 뇌에서 발견될 수 있습니다.뉴런의 진행성 퇴화를 되돌릴 수 있는 알려진 방법이 없기 때문에, 이러한 질병들은 불치병으로 간주된다; 그러나 연구는 신경 퇴화의 두 가지 주요 원인이 산화적 스트레스와 [2][3][4][5]염증이라는 것을 보여주었다.생물의학 연구는 비정형 단백질 집합체(단백질병증과 같은)와 유도 세포사를 포함한 [6][7]세포하 수준에서 이러한 질병들 사이의 많은 유사점을 밝혀냈다.이러한 유사점들은 하나의 신경변성 질환에 대한 치료적 발전이 다른 질병들도 개선시킬 수 있다는 것을 암시한다.
전 세계적으로 5천만 명의 사람들이 신경변성 질환을 앓고 있으며, 2050년에는 이 수치가 1억1천500만 [8][9]명으로 증가할 것으로 추정된다.
특정 장애
알츠하이머병
알츠하이머병(AD)은 대뇌피질 및 특정 피질하구조에서 뉴런과 시냅스의 [10]손실을 초래하고 측두엽, 두정엽, 전두피질 일부와 대상회 등의 심각한 위축을 초래하는 만성 신경변성 질환이다.그것은 가장 흔한 신경 변성 [1]질환이다.알츠하이머병을 치료하기 위해 수십억 달러가 사용되었지만, 효과적인 치료법은 [11]발견되지 않았다.하지만, 임상 실험은 잠재적으로 알츠하이머 [12]병 치료의 미래를 바꿀 수 있는 특정 화합물을 개발했다.현재 알츠하이머 진단은 수준 미만이므로 [13]임상 진단의 다양한 측면에서 더 나은 방법을 사용할 필요가 있다.알츠하이머는 오진율이 20%[13]예요
AD 병리학은 주로 아밀로이드 플라크와 신경섬유 엉킴의 존재로 특징지어진다.플라크는 아밀로이드 베타(A-β 또는 Aβ라고도 함)라고 불리는 일반적으로 길이가 39–43인 작은 펩타이드로 구성되어 있다.아밀로이드 베타는 아밀로이드 전구 단백질이라고 불리는 더 큰 단백질의 조각으로, 뉴런의 막을 관통하는 막 통과 단백질이다.APP는 정상적인 뉴런 성장, 생존 및 부상 후 [14][15]회복에 역할을 하는 것으로 보인다.APP는 감마시크리테아제,[16] 베타시크리테아제 등의 효소에 의해 작은 조각으로 분할된다.이 조각들 중 하나는 아밀로이드 β의 섬유소를 발생시켜 조밀한 세포외 아밀로이드 [17][18]플라크에 자가 조립할 수 있다.
파킨슨병
파킨슨병은 두 번째로 흔한 신경변성 [19]질환이다.그것은 일반적으로 둔감, 경직, 안정감 떨림, 자세 불안정 등으로 나타난다.PD의 원유 유병률은 10만명당 15~1만2500명, 10만명당 15~328명으로 아시아 국가에서는 발병률이 낮은 것으로 알려졌다.
PD는 주로 중뇌 부위인 흑질에서 도파민 작동성 뉴런의 죽음을 특징으로 한다.이 선택적 세포 사멸의 원인은 알려지지 않았다.특히 α-시뉴클레인-유비퀴틴 복합체 및 골재는 영향을 받는 뉴런 내의 루이 체내에 축적되는 것이 관찰된다.이 질병 [20]메커니즘에는 RAB1과 같은 단백질 운반 기계 및 조절 장치의 결함이 한몫을 할 수 있다고 생각된다.알파 시뉴클린의 축방향 수송 장애는 또한 루이 체내에 알파 시뉴클린이 축적되는 것으로 이어질 수 있다.실험은 배양된 [21]뉴런 축삭을 통해 야생형과 파킨슨병 관련 돌연변이 알파-시뉴클린의 수송 속도를 감소시켰다는 것을 밝혀냈다.알파-시뉴클린이 막을 손상시키는 것은 파킨슨병의 또 [22]다른 메커니즘일 수 있다.
알려진 주요 위험 요소는 나이입니다.α-시뉴클레인(SNCA), 류신이 풍부한 반복인산화효소 2(LRRK2), 글루코세레브로시다아제(GBA), 타우단백질(MAPT)과 같은 유전자 돌연변이도 유전 PD를 유발하거나 PD [23]위험을 증가시킬 수 있다.PD는 두 번째로 흔한 신경퇴행성 질환이지만 진단 문제는 여전히 남아 [24]있다.후각 문제는 파킨슨병(PD)의 광범위한 증상이지만 일부 신경학자들은 [24]그 효과에 의문을 제기한다.이 평가 방법은 [24]의료 전문가들 사이에서 논란의 원인이 되고 있다.내장 마이크로바이옴은 PD의 진단에 중요한 역할을 할 수 있으며, 연구는 PD [25]치료의 미래를 혁신할 수 있는 다양한 방법을 제시한다.
헌팅턴병
헌팅턴병(HD)은 헌팅틴 유전자(HTT)의 돌연변이에 의해 발생하는 희귀한 상염색체 우성 신경변성 질환이다.HD는 중간 가시가 있는 뉴런의 손실과 아스트로글리시스(Astrogliosis)[26][27][28]로 특징지어진다.실질적으로 영향을 받는 첫 번째 뇌 부위는 선조체이며, 그 다음에 전두엽과 측두엽 [29]피질의 변성이 뒤따른다.선조체의 시상하핵은 움직임을 시작하고 조절하는 신경총으로 제어 신호를 보냅니다.따라서 시상하핵의 약한 신호는 움직임의 시작과 변조를 감소시켜 장애의 특징적인 움직임, 특히 [30]무좀을 야기한다.헌팅턴병은 비록 질병을 일으키는 단백질이 단백질의 영향을 [31]받은 인간의 초기 단계부터 발현을 향해 작용하지만 나중에 나타난다.HD는 신경변성 장애일 뿐만 아니라 [31]신경발달 문제와도 관련이 있다.
HD는 헌팅틴 유전자의 폴리글루타민로 확장에 의해 유발되어 헌팅틴 돌연변이를 일으킨다.돌연변이 헌팅틴 형태의 집합체는 뉴런의 포접체로서 직접 독성이 있을 수 있다.또한 분자 모터와 마이크로튜브를 손상시켜 정상적인 축방향 운송을 방해할 수 있으며, BDNF와 [21]같은 중요한 화물의 운송을 방해할 수 있습니다.헌팅턴병은 현재 그 [32]병을 고칠 수 있는 효과적인 치료법이 없다.
다발성 경화증
다발성경화증(MS)은 중추신경계의 만성적인 탈수성 질환으로, 신경 [33]축삭의 미엘린 피복의 진행성 손실을 초래하는 자가면역 공격에 의해 발생한다.결과적으로 신호 전달 속도가 감소하면 [33]병변의 위치에 따라 인지 및 운동 장애가 모두 포함된 기능 상실로 이어집니다.MS의 진행은 미엘린올리고덴드로사이트당단백질, 미엘린염기단백질, 프로테올리지질단백질 등의 항원이 방출되어 자가면역반응을 [34]일으키기 때문인 것으로 추정된다.이것은 T 세포, B 세포, 그리고 대식세포가 혈액-뇌 장벽을 넘어 [35]염증을 일으키는 신경 축삭의 미엘린을 공격하도록 일련의 신호 분자를 유발합니다.항원의 추가 방출은 염증을 [36]증가시키는 후속 변성을 촉진합니다.다발성 경화증은 염증의 정도에 기초한 스펙트럼으로 나타나며, 대다수의 환자는 회복기에 따라 신경 악화의 초기 재발 및 재발 증상을 경험한다.이들 중 일부는 질병의 보다 직선적인 진행으로 이행할 수 있는 반면, 약 15%는 다발성 경화증의 시작과 함께 진행 과정을 시작한다.염증반응은 회백질 손실에 기여하고, 그 결과 현재의 문헌은 질병의 [35]자기염증적 측면을 퇴치하는 데 전념하고 있다.EBV와 HLA-DRB1*15:01 대립 유전자 사이에는 MS의 개시와 관련하여 제안된 인과관계가 몇 가지 있지만 자가면역 공격의 정도와 그에 따른 염증에 기여할 수 있지만 MS의 [35]개시를 결정하지는 않습니다.
근위축성 측삭경화증
근위축성 측삭경화증(ALS)이나 루게릭병은 운동신경세포가 선택적으로 퇴화하는 병이다.근위축성 측삭경화증(ALS)은 상부운동뉴런(UMN)과 하부운동뉴런(LMN)[37]에 부정적인 영향을 미치는 신경변성 질환이다.1993년에 항산화효소 Cu/Zn 슈퍼옥사이드 디스뮤타아제 1(SOD1)을 코드하는 유전자의 미센스 돌연변이가 가족성 ALS 환자의 서브셋에서 발견되었다.이 발견으로 연구자들은 SOD1 매개 질병의 메커니즘을 밝혀내는 데 초점을 맞추게 되었다.그러나 SOD1 돌연변이 독성의 기초가 되는 병원성 메커니즘은 아직 해결되지 않았다.보다 최근에는 TDP-43과 FUS 단백질 집합체가 질병의 일부 경우에 관련되었으며, 9번 염색체의 돌연변이(C9orf72)는 산발성 ALS의 가장 일반적인 원인으로 생각된다.서서히 진행되는 골격근의 [37]약화로 진단됩니다.ALS의 조기진단은 다른 신경변성 질환보다 어렵다. 왜냐하면 ALS의 [37]조기진단을 결정하는 매우 효과적인 수단이 없기 때문이다.현재 상부운동뉴런 [38]검사를 통한 ALS 진단에 관한 연구가 진행 중이다.Penn Upper Motor Neuron Score(POUNS; 펜 상부 운동 [38]뉴런 점수)는 0-32 점수 범위의 28가지 기준으로 구성됩니다.점수가 높을수록 상부 운동 [38]신경세포에 대한 부담이 높다는 것을 의미한다.PUMNS는 영향을 받는 [38]환자의 상부 운동 신경 세포에 존재하는 부담을 결정하는 데 매우 효과적인 것으로 입증되었습니다.
독립적인 연구는 SOD1 돌연변이가 작용하는 1차 세포 부위가 성세포에 [39][40]위치한다는 시험관내 증거를 제공했다.성상세포는 운동신경세포에 독성 영향을 준다.독성의 구체적인 메커니즘에 대해서는 아직 조사가 필요하지만 뉴런 [41]세포 이외의 세포가 신경변성에 관여하기 때문에 이번 연구결과는 중요하다.
바텐병
배튼병은 어린 [42]시절부터 시작되는 희귀하고 치명적인 열성 신경변성 질환이다.바텐병은 신경 세로이드 리포푸시노시스(NCLs)로 알려진 리소좀 저장 장애 그룹의 일반적인 이름으로,[43] 각각은 13개의 특정 유전자 [42]돌연변이에 의해 발생한다.배튼병은 매우 드물기 때문에 전 세계적으로는 10만 [44]명당 1명꼴로 발병한다.북미에서 CLN3 질병(contain NCL)은 일반적으로 4세에서 [45]7세 사이에 나타난다. 배튼 질환은 운동 장애, 간질, 치매, 시력 손실 및 수명 [46]단축으로 특징지어진다. 뇌전증시력 상실은 배튼병의 [45]흔한 첫 징후이다.시력 상실은 일반적으로 인지 및 행동 변화, 발작, [45]보행 능력 상실을 수반한다.질병이 진행되면서 [45]심장 부정맥이 생기고 음식을 먹기 어려워지는 것은 흔한 일입니다.배튼병 진단은 임상 증상과 증상, 눈의 평가, 뇌파도(EEG), 뇌자기공명영상(MRI) 결과 [44]등 많은 기준의 조합에 따라 달라집니다.이러한 결과에 의해 제공되는 진단은 유전자 [44]및 생화학적 검사를 통해 입증된다.지난 몇 [44]년 동안 그 병이 널리 퍼지는 것을 막을 수 있는 효과적인 치료법이 없었다.최근 몇 년 동안,[44] 배튼병을 치료하는 방법에 대한 연구 과정을 촉진하기 위해 더 많은 모델이 만들어 졌다.
크로이츠펠트야콥병
크로이츠펠트-야콥병(CJD)은 급속히 진행되는 [47]치매가 특징인 프리온병이다.프리온이라고 불리는 비정상적인 단백질은 뇌 조직에 모여 신경 세포 [48]사멸로 이어집니다.프리온은 잘못 접힌 PRNP 단백질이다.그들은 또한 전염성이 있다.변종 크로이츠펠트-야콥병은 광우병이라고도 불리는 광우병에 감염된 소의 고기에서 발생하는 전염병이다.[49]
리스크 팩터
신경변성질환의 가장 큰 위험요인은 노화다.산화적 스트레스뿐만 아니라 미토콘드리아 DNA 돌연변이도 [50]노화에 기여한다.이러한 질병들 중 많은 것들이 늦게 발병하는데, 이는 사람이 각 [6]질병에 따라 나이가 들면서 변하는 몇 가지 요인이 있다는 것을 의미한다.한 가지 일정한 요인은 각각의 질병에서, 질병이 나이가 들면서 뉴런이 점차 기능을 상실한다는 것이다.DNA 손상 축적은 노화와 신경변성 [51][52]질환 사이의 근본적인 원인 관계를 제공하는 것으로 제안되었다.60세에서 78세 사이의 건강한 사람의 약 20-40%는 작업, 공간 및 일시적 기억과 처리 [53]속도를 포함한 여러 영역에서 인지 성능의 현저한 감소를 경험한다.
메커니즘
유전학
많은 신경변성 질환들은 유전자 돌연변이에 의해 발생하는데, 그 대부분은 전혀 관련이 없는 유전자에 위치해 있다.많은 다른 질병에서, 돌연변이 유전자는 공통적인 특징을 가지고 있다: CAG 뉴클레오티드 트리플렛의 반복이다.CAG는 아미노산 글루타민을 코드한다.CAG를 반복하면 폴리글루타민(polyQ) 관이 생성됩니다.이러한 돌연변이와 관련된 질병은 트리뉴클레오티드 반복 [54][55]장애로 알려져 있다.
폴리글루타민의 반복은 전형적으로 지배적인 병원 형성을 일으킨다.여분의 글루타민 잔류물은 불규칙한 단백질 접힘 및 분해 경로, 변화된 세포하 국소화, 그리고 다른 세포 [54]단백질과의 비정상적인 상호작용을 포함한 다양한 방법을 통해 독성 특성을 얻을 수 있다.PolyQ 연구는 명확한 트리거가 있기 때문에 종종 다양한 동물 모델을 사용합니다. 반복 확장입니다.선충류(C. elegans), 초파리(Drosophila), 쥐, 그리고 인간이 [55][56]아닌 영장류의 모델을 사용하여 광범위한 연구가 이루어졌다.
헌팅턴병, 척추신경실조증 [57]등 CAG 트리뉴클레오티드와 폴리Q로의 확장에 의해 9개의 유전 신경변성 질환이 발생한다.
후생유전학
특정 유전자를 위한 후생 유전학적 수정의 존재는 병리학 이런 유형의 입증되었다.그것은 점차적으로 나이와 시험관 내 및 AD의 마우스 모델에서 Braak 연출을 통해, 그리고 증가된 타우 병리학과 관련되어 온 표현을 증가시킨 예는 FKBP5 유전자,.[58]
단백질 오접힘
그들이 잘못 접힌 단백질의 응집과 관련된 몇몇 신경 변성 질환 proteopathies로 분류된다.단백질은 독성은 많은neurodegenrative 질병의 주요 메커니즘의.[59]
- Alpha-synuclein:병리학적 상태에서 파킨슨 병 등 불용성 원섬유 Lewy 신체 특징이 있는, Lewy 몸으로 치매, 다중 시스템 위축을 만들기 위해 모을 수 있다.Lewy 몸 원섬유의 Alpha-synuclein은 기본 구성 요소.또한, alpha-synuclein 조각,non-Abeta 구성 요소(NAC)로 알려진 아밀로이드 액자에 알츠하이머 병에서 발견된다.
- 알츠하이머 병에서 신경 섬유 농축제의 Tau:hyperphosphorylated 타우 단백질이 주된 부분일 것이다; 이러한 몸의 타우 원섬유고 있는 주요 구성 요소 행동 변형시키는 전 측두엽 치매를 발견했다.
- Amyloid 베타:아밀로이드 액자의 알츠하이머 병의 주요 요소다.
- 프리온:이것이 프리온 질병과 전염 광우병의 주요 요소이다.
세포내 메커니즘
단백질 분해 경로
파킨슨 병과 헌팅턴 무도 병과 세포 내 독성 단백질의 축적과 관련된 고령에 발생하는 있다.질병 단백질의 집합체로 인한 proteopathies, 그리고 그들은 주로 골재까지 다음 구조:[6]로 발생한다 알려져 있다.
- Cytosol, 예를 들어 파킨슨 병, 또는.
- 핵,Spinocerebellar성 운동 실조증형 1(SCA1).
- 소포체(응급실),(로neuroserpin 돌연변이를 가진 보는neuroserpin 포함 몸으로 가족성 뇌병증을 일으키는).
- 세포외로 배설되는 단백질, 알츠하이머병의 아밀로이드 베타
진핵세포가 골칫거리인 단백질이나 소기관들을 제거하기 위해 사용하는 두 가지 주요 방법이 있습니다.
- 유비퀴틴-단백질: 효소와 함께 단백질 유비퀴틴은 폴리Q 팽창과 알파 시뉴클린을 포함한 단백질 병증을 일으키는 많은 단백질의 분해에 핵심이다.연구는 프로테아솜 효소가 이러한 불규칙한 단백질을 올바르게 절단할 수 없을지도 모른다는 것을 보여주는데, 이것은 더 독성이 강한 종을 야기할 수도 있다.이것은 세포들이 단백질을 [6]분해하기 위해 사용하는 주요 경로이다.
- 단백질 활성 감소는 세포 내 단백질 응집체가 형성되는 모델과 일치한다.이러한 집합체가 신경 [6]변성의 원인인지 아닌지는 아직 알려지지 않았다.
- 오토파지-리소좀 경로: 프로그래밍된 세포사(PCD)의 한 형태이며, 이것은 단백질이 골재하기 쉬울 때 단백질 기질이 좋지 않을 때 유리한 경로가 된다.이것은 두 가지 형태의 오토파지로 나눌 수 있다: 매크로 오토파지와 샤페론 매개 오토파지.[6]
막손상
단량체 또는 올리고머 단백질에 의한 세포막의 손상 또한 이러한 질병의 원인이 될 수 있다.알파 시뉴클린은 막 [22]곡률을 유도하여 막을 손상시킬 수 있으며 인공 인지질 [22]소포로 배양하면 광범위한 튜브링과 수포를 일으킬 수 있습니다.이러한 지질 소포로 형성된 튜브는 미셀과 양층 튜브로 구성되어 있습니다. 막 곡률의 광범위한 유도는 세포에 유해하며 결국 세포사망으로 이어질 수 있다.관상 구조 외에도, 알파 시뉴클린은 또한 아폴리포단백질과 유사한 리포단백 나노 입자를 형성할 수 있다.
미토콘드리아 기능 장애
신경변성에서의 세포사멸의 가장 일반적인 형태는 내재된 미토콘드리아 아포토시스 경로를 통해서이다.이 경로는 미토콘드리아 막간 공간에서 시토크롬 c의 방출을 조절함으로써 카스파아제-9의 활성화를 조절한다.활성산소종(ROS)은 미토콘드리아 호흡 사슬 활동의 정상적인 부산물이다.ROS 농도는 망간 슈퍼옥시드 디스무타아제(SOD2) 및 글루타치온 페르옥시다아제 등의 미토콘드리아 항산화제에 의해 매개된다.ROS(산화 스트레스)의 과잉생산은 모든 신경변성 장애의 중심 특징입니다.미토콘드리아는 ROS 생성 외에도 칼슘 항상성, PCD, 미토콘드리아 핵분열 및 융합, 미토콘드리아 막의 지질 농도 및 미토콘드리아 투과성 전이 등의 생명 유지 기능에도 관여한다.신경 퇴화를 초래하는 미토콘드리아 질환은 적어도 어느 정도 이러한 [60]모든 기능을 수반할 가능성이 있다.
미토콘드리아 기능 장애와 산화 스트레스가 알츠하이머, 파킨슨병, 헌팅턴병, 근위축성 측삭경화증 [50]중 잘 알려진 4가지 질병을 포함한 신경 퇴행성 질환 병원 형성에 원인 역할을 한다는 강력한 증거가 있다.
뉴런은 높은 전사 수준, 높은 산소 소비량, 그리고 약한 항산화 [61][62]방어와 관련된 강한 대사 활동 때문에 산화적 손상에 특히 취약하다.
DNA손상
뇌는 소비된 산소의 5분의 1을 대사하고 산화대사에 의해 생성되는 활성산소는 뇌의 DNA 손상의 주요 원천이다.세포의 DNA 손상은 특히 해롭다. 왜냐하면 DNA는 단백질 생산의 청사진이고 다른 분자들과 달리 단순히 재합성만으로 대체될 수 없기 때문이다.DNA 손상(산화성 병변이나 특정 유형의 DNA 가닥 절단 등)에 대한 사후 신경세포의 취약성은 복구 메커니즘의 활동이 점차적으로 감소하는 것과 결합되어 나이가 들면서 DNA 손상 축적을 초래할 수 있으며 뇌 노화와 신경 [63]퇴화에 기여할 수 있다.DNA 단가닥 절단은 흔하며 신경변성 질환인 운동실조증과 [64][62]관련이 있다.뇌의 산화성 DNA 손상 증가는 알츠하이머병과 파킨슨병과 [64]관련이 있다.결함 DNA 복구는 알츠하이머병, 근위축성 측삭경화증, 운동실조증, 코카인 증후군, 파킨슨병, 색소건조증 [64][63]등의 신경변성 질환과 관련이 있다.
축삭 수송
축삭의 붓기와 축삭의 구상체는 많은 다른 신경변성 질환에서 관찰되어 왔다.이는 결함이 있는 축삭이 질병이 있는 뉴런에 존재할 뿐만 아니라 소기관 축삭이 축적되어 특정 병리학적 손상을 일으킬 수 있다는 것을 암시한다.축삭수송은 키네신 및 세포질 다이네인, 미세관, 화물 [21]및 미토콘드리아에 대한 손상을 포함한 다양한 메커니즘에 의해 중단될 수 있습니다.축삭수송에 심각한 장애가 있을 때 월러와 같은 변성으로 알려진 퇴행성 경로가 [65]종종 유발된다.
프로그램된 세포사망
프로그램 세포사망(PCD)은 세포 [66]내 프로그램에 의해 매개되는 어떤 형태의 세포사망이다.이 과정은 파킨슨병, 근위축성 측삭경화증, 알츠하이머병, 헌팅턴병 [67]등 신경변성 질환에서 활성화될 수 있다.신경변성 질환에서 관찰된 PCD는 직접 병원성일 수 있다. 또는 PCD는 다른 부상이나 질병 [7]과정에 반응하여 발생할 수 있다.
아포토시스(타입 I)
아포토시스는 다세포 유기체의 프로그램된 세포사의 한 형태이다.그것은 프로그램 세포사(PCD)의 주요 유형 중 하나이며 특징적인 세포 형태학 및 사망으로 이어지는 일련의 생화학적 사건들을 포함한다.
- 외부 아포토시스 경로:세포 외부의 요인이 카스파아제-8 또는 [7]-10의 활성화를 초래하는 세포 표면 사망 수용체(예: Fas)를 활성화시킬 때 발생한다.
- 내인성 아포토시스 경로:시토크롬 c의 미토콘드리아 방출 또는 소포체 기능 이상으로 인해 발생하며, 각각 카스파아제-9의 활성화로 이어진다.핵과 골지 기구는 손상 센서를 가진 다른 세포소기관으로 세포들을 세포자멸 [7][68]경로로 이끌 수 있다.
카스파아제(시스테인-아스파르트산단백질가수분해효소)는 매우 특정한 아미노산 잔류물에서 분해된다.캐스페이스에는 이니시에이터와 이펙터의 두 가지 유형이 있습니다.이니시에이터 캐스페스는 비활성 형태의 이펙터 캐스페이스를 분해합니다.이것은 다른 단백질을 절단하여 아포토시스 [7]개시를 초래하는 이펙터를 활성화한다.
자동 파지(타입 II)
오토파지는 세포가 손상된 세포기관이나 잘못 접힌 단백질을 리소좀과 융합해 오토파고좀의 내용물을 파괴하는 오토파고솜에 캡슐화해 활발하게 소비하는 세포내 식도증 형태다.많은 신경변성 질환이 비정상적인 단백질 집계를 보이기 때문에 자가파지의 결함이 신경변성의 [7]일반적인 메커니즘일 수 있다는 가설이 있다.
세포질(타입 III)
PCD는 또한 타입 III 또는 세포질 세포사로 알려진 비아포토시스 과정을 통해서도 발생할 수 있다.예를 들어 III형 PCD는 트로포토독성 또는 영양인자 수용체의 과활성화에 의해 발생할 수 있다.PCD를 유도하는 세포독소는 저농도에서는 괴사를 일으키거나 고농도에서는 아포네시스(아포토시스와 괴사의 조합)를 일으킬 수 있다.아포토시스, 비아포토시스, 괴사의 조합이 다른 종류의 아포네시스를 [7]일으키는지는 아직 정확히 밝혀지지 않았다.
트랜스글루타미나아제
트랜스글루타미나아제는 인체, 특히 뇌에 [69]널리 존재하는 인간 효소이다.
트랜스글루타미나아제의 주요 기능은 트랜스아미드화 또는 가교 [69]반응에서 이소펩타이드 결합이라고 불리는 공유 결합의 유형에 의해 분자 내 및 인터몰로 결합 단백질과 펩타이드이다.
이러한 단백질과 펩타이드의 트랜스글루타미나아제 결합은 이들을 뭉치게 만든다.결과적으로 발생하는 구조물은 화학적 및 기계적 [69]교란에 대해 극도로 내성이 있습니다.
대부분의 관련 인간 신경 변성 질환은 단백질과 펩타이드로 [69]구성된 비정상적인 구조를 가지고 있다는 특성을 공유한다.
이들 신경변성 질환 각각은 하나의 (또는 여러) 특정한 주요 단백질 또는 펩타이드를 가지고 있다.알츠하이머 병에서는 아밀로이드 베타와 타우입니다.파킨슨병에서는 알파 시뉴클레인입니다.헌팅턴병에서는 [69]헌팅틴이다.
트랜스글루타미나아제 기질:아밀로이드-베타, 타우, 알파-시뉴클레인 및 헌팅틴은 시험관내 또는 생체내 트랜스글루타미나아제 기질인 것으로 증명되었다. 즉, 이들은 서로 공유결합에 의해 트라스글루타미나아제 기질에 결합될 수 있으며, 잠재적으로 뇌의 [69]다른 트랜스글루타미나아제 기질에 결합될 수 있다.
트랜스글루타미나아제 증강 발현:이들 신경퇴행성 질환(알즈하이머병, 파킨슨병, 헌팅턴병)에서는 트랜스글루타미나아제 효소의 발현이 [69]증가한다는 것이 증명됐다.
다음 구조에서 이소펩타이드 결합의 존재:이러한 신경변성 [69]질환의 특징인 이상 구조에서 이소펩타이드 결합(트랜스글루타미나아제 반응의 결과)의 존재가 검출되었다.
코로컬라이제이션 : 이러한 이상구조를 가진 트랜스글루타미나아제 매개 이소펩타이드 결합의 코로컬라이제이션이 이들 [69]질환 환자의 뇌 부검에서 검출되었다.
관리
신경 퇴화의 과정은 잘 알려져 있지 않기 때문에, 신경 퇴화로 인한 질병은 아직 치료법이 없습니다.
연구 중인 동물 모형
효과적인 치료법(완화 치료와는 반대)을 찾기 위해 연구자들은 잠재적인 치료제를 테스트하기 위해 질병의 동물 모델을 사용한다.모델 유기체는 표적 식별과 표적 검증이라는 두 가지 주요 기능을 수행하기 위한 저렴하고 비교적 빠른 수단을 제공한다.이것들은 모두 질병 심각도를 개선하려고 시도할 때 특정 치료 전략과 약물의 가치를 보여주는 데 도움이 된다.메디베이션사의 약물인 '다임본'이 그 예입니다.2009년에 이 약은 알츠하이머 병에서의 사용을 위한 3상 임상시험과 헌팅턴 [55]병에서의 사용을 위한 2상 임상시험에 사용되었다.2010년 3월에는 임상시험 단계 III의 결과가 발표되었으며, 알츠하이머병 치료제인 Dimebon은 경증에서 중등증 [70]환자의 중추적인 CONNECTION 시험에서 실패했다.CONCERT와 함께 알츠하이머병의 Dimebon(latrepirdine)에 대한 남은 화이자 및 Medivation Phase III 임상시험이 2012년에 실패하여 이 [71]징후에서 개발이 사실상 종료되었습니다.
알츠하이머병의 랫드 모델을 사용한 또 다른 실험에서 시상하부 프롤린 리치 펩타이드(PRP)-1의 전신 투여가 신경 보호 효과를 제공하고 해마 아밀로이드 베타 25-35의 신경 변성을 예방할 수 있다는 것이 입증되었다.이는 PRP-1에 [72]치료적 가치가 있을 수 있음을 시사한다.
기타 조사방법
단백질 분해는 불규칙한 단백질의 합성과 분해를 막는 치료적 선택권을 제공한다.또한 신경 변성에 관여하는 단백질 응집체를 클리어하는 데 도움을 주기 위해 자가 파지를 상향 조절하는 것에 관심이 있다.이 두 가지 옵션 모두 이제 [6]막 이해하기 시작한 매우 복잡한 경로를 수반합니다.
면역치료의 목표는 면역체계를 강화하는 것이다.알츠하이머병과 다른 질환에 대해 능동적 예방접종과 수동적 예방접종이 모두 제안되었다. 하지만,[73] 인간의 안전성과 효능을 증명하기 위해서는 더 많은 연구가 이루어져야 한다.
알츠하이머병 치료를 위한 현재 치료 대상은 단백질분해효소β-시크리테아제이며[74][non-primary source needed], 이는 뇌에서 단백질의 병리학적 축적을 이끄는 아밀로이드 생성 처리 경로에 관여한다.아밀로이드 전구체 단백질(APP)을 코드하는 유전자가 β-시크리테아제가 아닌 α-시크리테아제에[75][non-primary source needed] 의해 결합되면 독성 단백질 β아밀로이드가 생성되지 않는다.β-시크리테아제의 표적 억제는[76] 알츠하이머병의 증상을 일으키는 신경계 죽음을 잠재적으로 예방할 수 있다.
「 」를 참조해 주세요.
레퍼런스
- ^ a b Erkkinen, Michael G.; Kim, Mee-Ohk; Geschwind, Michael D (April 2018). "Clinical Neurology and Epidemiology of the Major Neurodegenerative Diseases". Cold Spring Harbor Perspectives in Biology. 10 (4): 20. doi:10.1101/cshperspect.a033118. PMC 5880171. PMID 28716886.
- ^ Pereira, TMC; Côco, LZ; Ton, AMM; Meyrelles, SS; Campos-Toimil, M; Campagnaro, BP; Vasquez, EC (20 November 2021). "The Emerging Scenario of the Gut-Brain Axis: The Therapeutic Actions of the New Actor Kefir against Neurodegenerative Diseases". Antioxidants (Basel, Switzerland). 10 (11): 1845. doi:10.3390/antiox10111845. PMC 8614795. PMID 34829716.
- ^ Stephenson, J; Nutma, E; van der Valk, P; Amor, S (June 2018). "Inflammation in CNS neurodegenerative diseases". Immunology. 154 (2): 204–219. doi:10.1111/imm.12922. PMC 5980185. PMID 29513402.
- ^ Singh, A; Kukreti, R; Saso, L; Kukreti, S (22 April 2019). "Oxidative Stress: A Key Modulator in Neurodegenerative Diseases". Molecules (Basel, Switzerland). 24 (8): 1583. doi:10.3390/molecules24081583. PMC 6514564. PMID 31013638.
- ^ "What is Neurodegenerative Disease?". JPND Research. JPND Research. 17 July 2014. Retrieved February 7, 2015.
- ^ a b c d e f g h i Rubinsztein DC (October 2006). "The roles of intracellular protein-degradation pathways in neurodegeneration". Nature. 443 (7113): 780–6. Bibcode:2006Natur.443..780R. doi:10.1038/nature05291. PMID 17051204. S2CID 4411895.
- ^ a b c d e f g Bredesen DE, Rao RV, Mehlen P (October 2006). "Cell death in the nervous system". Nature. 443 (7113): 796–802. Bibcode:2006Natur.443..796B. doi:10.1038/nature05293. PMC 3970704. PMID 17051206.
- ^ Rodríguez, JM; Murphy, K; Stanton, C; Ross, RP; Kober, OI; Juge, N; Avershina, E; Rudi, K; Narbad, A; Jenmalm, MC; Marchesi, JR; Collado, MC (2015). "The composition of the gut microbiota throughout life, with an emphasis on early life". Microbial Ecology in Health and Disease. 26: 26050. doi:10.3402/mehd.v26.26050. PMC 4315782. PMID 25651996.
- ^ Livingston, G; Huntley, J; Sommerlad, A (8 August 2020). "Dementia prevention, intervention, and care: 2020 report of the Lancet Commission". Lancet. 396 (10248): 413–446. doi:10.1016/S0140-6736(20)30367-6. PMC 7392084. PMID 32738937.
- ^ Wenk GL (2003). "Neuropathologic changes in Alzheimer's disease". The Journal of Clinical Psychiatry. 64 Suppl 9: 7–10. PMID 12934968.
- ^ Lock MM (27 October 2013). The Alzheimer conundrum : entanglements of dementia and aging. Princeton. ISBN 978-1-4008-4846-1. OCLC 859536969.
- ^ Delrieu J, Ousset PJ, Caillaud C, Vellas B (January 2012). "'Clinical trials in Alzheimer's disease': immunotherapy approaches". Journal of Neurochemistry. 120 Suppl 1: 186–93. doi:10.1111/j.1471-4159.2011.07458.x. PMID 21883222.
- ^ a b Archer MC, Hall PH, Morgan JC (2017). "[P2–430]: Accuracy of Clinical Diagnosis of Alzheimer's Disease in Alzheimer's Disease Centers (ADCS)". Alzheimer's & Dementia. 13 (7S_Part_16): P800–P801. doi:10.1016/j.jalz.2017.06.1086. S2CID 54359937.
- ^ Priller C, Bauer T, Mitteregger G, Krebs B, Kretzschmar HA, Herms J (July 2006). "Synapse formation and function is modulated by the amyloid precursor protein". The Journal of Neuroscience. 26 (27): 7212–21. doi:10.1523/JNEUROSCI.1450-06.2006. PMC 6673945. PMID 16822978.
- ^ Turner PR, O'Connor K, Tate WP, Abraham WC (May 2003). "Roles of amyloid precursor protein and its fragments in regulating neural activity, plasticity and memory". Progress in Neurobiology. 70 (1): 1–32. doi:10.1016/S0301-0082(03)00089-3. PMID 12927332. S2CID 25376584.
- ^ Hooper NM (April 2005). "Roles of proteolysis and lipid rafts in the processing of the amyloid precursor protein and prion protein". Biochemical Society Transactions. 33 (Pt 2): 335–8. doi:10.1042/BST0330335. PMID 15787600.
- ^ Tiraboschi P, Hansen LA, Thal LJ, Corey-Bloom J (June 2004). "The importance of neuritic plaques and tangles to the development and evolution of AD". Neurology. 62 (11): 1984–9. doi:10.1212/01.WNL.0000129697.01779.0A. PMID 15184601. S2CID 25017332.
- ^ Ohnishi S, Takano K (March 2004). "Amyloid fibrils from the viewpoint of protein folding". Cellular and Molecular Life Sciences. 61 (5): 511–524. doi:10.1007/s00018-003-3264-8. PMID 15004691. S2CID 25739126.
- ^ Elbaz A, Carcaillon L, Kab S, Moisan F (January 2016). "Epidemiology of Parkinson's disease". Revue Neurologique. 172 (1): 14–26. doi:10.1016/j.neurol.2015.09.012. PMID 26718594.
- ^ "파킨슨병 메커니즘 발견" HHMI Research News 2006년 6월 22일.
- ^ a b c De Vos KJ, Grierson AJ, Ackerley S, Miller CC (2008). "Role of axonal transport in neurodegenerative diseases". Annual Review of Neuroscience. 31: 151–73. doi:10.1146/annurev.neuro.31.061307.090711. PMID 18558852.
- ^ a b c Varkey J, Isas JM, Mizuno N, Jensen MB, Bhatia VK, Jao CC, et al. (October 2010). "Membrane curvature induction and tubulation are common features of synucleins and apolipoproteins". The Journal of Biological Chemistry. 285 (42): 32486–93. doi:10.1074/jbc.M110.139576. PMC 2952250. PMID 20693280.
- ^ Davis AA, Andruska KM, Benitez BA, Racette BA, Perlmutter JS, Cruchaga C (January 2016). "Variants in GBA, SNCA, and MAPT influence Parkinson disease risk, age at onset, and progression". Neurobiology of Aging. 37: 209.e1–209.e7. doi:10.1016/j.neurobiolaging.2015.09.014. PMC 4688052. PMID 26601739.
- ^ a b c Schmidt, Nele; Paschen, Laura; Witt, Karsten (2020-11-16). Mirabella, Giovanni (ed.). "Invalid Self-Assessment of Olfactory Functioning in Parkinson's Disease Patients May Mislead the Neurologist". Parkinson's Disease. 2020: 1–5. doi:10.1155/2020/7548394. ISSN 2042-0080. PMC 7683170. PMID 33274040.
- ^ Hill-Burns, Erin M.; Debelius, Justine W.; Morton, James T.; Wissemann, William T.; Lewis, Matthew R.; Wallen, Zachary D.; Peddada, Shyamal D.; Factor, Stewart A.; Molho, Eric; Zabetian, Cyrus P.; Knight, Rob (May 2017). "Parkinson's disease and Parkinson's disease medications have distinct signatures of the gut microbiome: PD, Medications, and Gut Microbiome". Movement Disorders. 32 (5): 739–749. doi:10.1002/mds.26942. PMC 5469442. PMID 28195358.
- ^ Purves D, Augustine GA, Fitzpatrick D, Hall W, LaMantia AS, McNamara JO, Williams SM (2001). "Modulation of Movement by the Basal Ganglia - Circuits within the Basal Ganglia System". In Dale Purves (ed.). Neuroscience (2nd ed.). Sunderland, MA: Sinauer Associates. ISBN 978-0-87893-742-4.
- ^ Estrada Sánchez AM, Mejía-Toiber J, Massieu L (April 2008). "Excitotoxic neuronal death and the pathogenesis of Huntington's disease". Archives of Medical Research. 39 (3): 265–76. doi:10.1016/j.arcmed.2007.11.011. PMID 18279698.
- ^ Lobsiger CS, Cleveland DW (November 2007). "Glial cells as intrinsic components of non-cell-autonomous neurodegenerative disease". Nature Neuroscience. 10 (11): 1355–60. doi:10.1038/nn1988. PMC 3110080. PMID 17965655.
- ^ Purves D, Augustine GA, Fitzpatrick D, Hall W, LaMantia AS, McNamara JO, Williams SM (2001). "Modulation of Movement by the Basal Ganglia - Box A. Huntington's Disease". In Dale Purves (ed.). Neuroscience (2nd ed.). Sunderland, MA: Sinauer Associates. ISBN 978-0-87893-742-4.
- ^ Crossman AR (May 2000). "Functional anatomy of movement disorders". Journal of Anatomy. 196 ( Pt 4) (4): 519–25. doi:10.1046/j.1469-7580.2000.19640519.x. PMC 1468094. PMID 10923984.
- ^ a b Barnat, Monia; Capizzi, Mariacristina; Aparicio, Esther; Boluda, Susana; Wennagel, Doris; Kacher, Radhia; Kassem, Rayane; Lenoir, Sophie; Agasse, Fabienne; Braz, Barbara Y.; Liu, Jeh-Ping (2020-08-14). "Huntington's disease alters human neurodevelopment". Science. 369 (6505): 787–793. Bibcode:2020Sci...369..787B. doi:10.1126/science.aax3338. ISSN 0036-8075. PMC 7859879. PMID 32675289.
- ^ Labbadia J, Morimoto RI (August 2013). "Huntington's disease: underlying molecular mechanisms and emerging concepts". Trends in Biochemical Sciences. 38 (8): 378–85. doi:10.1016/j.tibs.2013.05.003. PMC 3955166. PMID 23768628.
- ^ a b "Multiple Sclerosis: Hope Through Research National Institute of Neurological Disorders and Stroke". www.ninds.nih.gov. Retrieved 2020-11-30.
- ^ Kaufman, David Myland; Milstein, Mark J. (2013-01-01), Kaufman, David Myland; Milstein, Mark J. (eds.), "Chapter 15 - Multiple Sclerosis", Kaufman's Clinical Neurology for Psychiatrists (Seventh Edition), Philadelphia: W.B. Saunders, pp. 329–349, ISBN 978-0-7234-3748-2, retrieved 2020-12-07
- ^ a b c Stys, Peter K.; Tsutsui, Shigeki (2019-12-13). "Recent advances in understanding multiple sclerosis". F1000Research. 8: 2100. doi:10.12688/f1000research.20906.1. ISSN 2046-1402. PMC 6915812. PMID 31885862.
- ^ Teunissen, Charlotte (2008-07-08). "Faculty Opinions recommendation of Remyelination protects axons from demyelination-associated axon degeneration". Brain: A Journal of Neurology. 131 (Pt 6). doi:10.3410/f.1115522.571562. Retrieved 2020-12-07.
- ^ a b c Min YG, Choi SJ, Hong YH, Kim SM, Shin JY, Sung JJ (September 2020). "Dissociated leg muscle atrophy in amyotrophic lateral sclerosis/motor neuron disease: the 'split-leg' sign". Scientific Reports. 10 (1): 15661. Bibcode:2020NatSR..1015661M. doi:10.1038/s41598-020-72887-7. PMC 7518279. PMID 32973334.
- ^ a b c d Quinn C, Edmundson C, Dahodwala N, Elman L (April 2020). "Reliable and efficient scale to assess upper motor neuron disease burden in amyotrophic lateral sclerosis". Muscle & Nerve. 61 (4): 508–511. doi:10.1002/mus.26764. PMID 31743477. S2CID 208186566.
- ^ Nagai M, Re DB, Nagata T, Chalazonitis A, Jessell TM, Wichterle H, Przedborski S (May 2007). "Astrocytes expressing ALS-linked mutated SOD1 release factors selectively toxic to motor neurons". Nature Neuroscience. 10 (5): 615–22. doi:10.1038/nn1876. PMC 3799799. PMID 17435755.
- ^ Di Giorgio FP, Carrasco MA, Siao MC, Maniatis T, Eggan K (May 2007). "Non-cell autonomous effect of glia on motor neurons in an embryonic stem cell-based ALS model". Nature Neuroscience. 10 (5): 608–14. doi:10.1038/nn1885. PMC 3139463. PMID 17435754.
- ^ Julien JP (May 2007). "ALS: astrocytes move in as deadly neighbors". Nature Neuroscience. 10 (5): 535–7. doi:10.1038/nn0507-535. PMID 17453052. S2CID 2987257.
- ^ a b "Batten Disease Fact Sheet National Institute of Neurological Disorders and Stroke". www.ninds.nih.gov. Retrieved 30 November 2020.
- ^ Johnson TB, Cain JT, White KA, Ramirez-Montealegre D, Pearce DA, Weimer JM (March 2019). "Therapeutic landscape for Batten disease: current treatments and future prospects". Nature Reviews. Neurology. 15 (3): 161–178. doi:10.1038/s41582-019-0138-8. PMC 6681450. PMID 30783219.
- ^ a b c d e Johnson, Tyler B.; Cain, Jacob T.; White, Katherine A.; Ramirez-Montealegre, Denia; Pearce, David A.; Weimer, Jill M. (March 2019). "Therapeutic landscape for Batten disease: current treatments and future prospects". Nature Reviews Neurology. 15 (3): 161–178. doi:10.1038/s41582-019-0138-8. ISSN 1759-4758. PMC 6681450. PMID 30783219.
- ^ a b c d Masten MC, Williams JD, Vermilion J, Adams HR, Vierhile A, Collins A, et al. (June 2020). "The CLN3 Disease Staging System: A new tool for clinical research in Batten disease". Neurology. 94 (23): e2436–e2440. doi:10.1212/WNL.0000000000009454. PMC 7455368. PMID 32300063.
- ^ Hartnett L (2019-09-30). "Batten disease". Learning Disability Practice. 22 (5): 22. doi:10.7748/ldp.22.5.22.s16. S2CID 241832253.
- ^ "Creutzfeldt-Jakob Disease Fact Sheet National Institute of Neurological Disorders and Stroke". www.ninds.nih.gov. National Institute of Health. Retrieved 31 March 2022.
- ^ "Creutzfeldt-Jakob disease - Symptoms and causes". Mayo Clinic. Retrieved 31 March 2022.
- ^ Research, Center for Biologics Evaluation and (12 April 2019). "Variant Creutzfeldt-Jakob Disease (vCJD) and Factor VIII (pdFVIII) Questions and Answers". FDA. Retrieved 31 March 2022.
- ^ a b Lin MT, Beal MF (October 2006). "Mitochondrial dysfunction and oxidative stress in neurodegenerative diseases". Nature. 443 (7113): 787–95. Bibcode:2006Natur.443..787L. doi:10.1038/nature05292. PMID 17051205. S2CID 4421515.
- ^ Bernstein C, Bernstein H (1991). Aging, Sex, and DNA Repair. San Diego: Academic Press. pp. 121–139. ISBN 978-0120928606.
- ^ Maynard S, Fang EF, Scheibye-Knudsen M, Croteau DL, Bohr VA (September 2015). "DNA Damage, DNA Repair, Aging, and Neurodegeneration". Cold Spring Harbor Perspectives in Medicine. 5 (10): a025130. doi:10.1101/cshperspect.a025130. PMC 4588127. PMID 26385091.
- ^ Camandola S, Mattson MP (June 2017). "Brain metabolism in health, aging, and neurodegeneration". The EMBO Journal. 36 (11): 1474–1492. doi:10.15252/embj.201695810. PMC 5452017. PMID 28438892.
- ^ a b Thompson LM (April 2008). "Neurodegeneration: a question of balance". Nature. 452 (7188): 707–8. Bibcode:2008Natur.452..707T. doi:10.1038/452707a. PMID 18401401. S2CID 205037169.
- ^ a b c Marsh JL, Lukacsovich T, Thompson LM (March 2009). "Animal models of polyglutamine diseases and therapeutic approaches". The Journal of Biological Chemistry. 284 (12): 7431–5. doi:10.1074/jbc.R800065200. PMC 2658038. PMID 18957429.
- ^ Orr HT (March 2009). "Unstable nucleotide repeat minireview series: a molecular biography of unstable repeat disorders". The Journal of Biological Chemistry. 284 (12): 7405. doi:10.1074/jbc.R800067200. PMC 2658033. PMID 18957428.
- ^ Zoghbi HY, Orr HT (March 2009). "Pathogenic mechanisms of a polyglutamine-mediated neurodegenerative disease, spinocerebellar ataxia type 1". The Journal of Biological Chemistry. 284 (12): 7425–9. doi:10.1074/jbc.R800041200. PMC 2658037. PMID 18957430.
- ^ Nabais, Marta F.; Laws, Simon M.; Lin, Tian; Vallerga, Costanza L.; Armstrong, Nicola J.; Blair, Ian P.; Kwok, John B.; Mather, Karen A.; Mellick, George D.; Sachdev, Perminder S.; Wallace, Leanne (2021-03-26). "Meta-analysis of genome-wide DNA methylation identifies shared associations across neurodegenerative disorders". Genome Biology. 22 (1): 90. doi:10.1186/s13059-021-02275-5. ISSN 1474-760X. PMC 8004462. PMID 33771206.
- ^ Chung, CG; Lee, H; Lee, SB (September 2018). "Mechanisms of protein toxicity in neurodegenerative diseases". Cellular and Molecular Life Sciences. 75 (17): 3159–3180. doi:10.1007/s00018-018-2854-4. PMC 6063327. PMID 29947927.
- ^ DiMauro S, Schon EA (2008). "Mitochondrial disorders in the nervous system". Annual Review of Neuroscience. 31: 91–123. doi:10.1146/annurev.neuro.30.051606.094302. PMID 18333761.
- ^ Liu Z, Zhou T, Ziegler AC, Dimitrion P, Zuo L (2017). "Oxidative Stress in Neurodegenerative Diseases: From Molecular Mechanisms to Clinical Applications". Oxidative Medicine and Cellular Longevity. 2017: 2525967. doi:10.1155/2017/2525967. PMC 5529664. PMID 28785371.
- ^ a b Wang H, Dharmalingam P, Vasquez V, Mitra J, Boldogh I, Rao KS, et al. (January 2017). "Chronic oxidative damage together with genome repair deficiency in the neurons is a double whammy for neurodegeneration: Is damage response signaling a potential therapeutic target?". Mechanisms of Ageing and Development. 161 (Pt A): 163–176. doi:10.1016/j.mad.2016.09.005. PMC 5316312. PMID 27663141.
- ^ a b Madabhushi R, Pan L, Tsai LH (July 2014). "DNA damage and its links to neurodegeneration". Neuron. 83 (2): 266–282. doi:10.1016/j.neuron.2014.06.034. PMC 5564444. PMID 25033177.
- ^ a b c Jeppesen DK, Bohr VA, Stevnsner T (July 2011). "DNA repair deficiency in neurodegeneration". Progress in Neurobiology. 94 (2): 166–200. doi:10.1016/j.pneurobio.2011.04.013. PMC 3123739. PMID 21550379.
- ^ Coleman MP & Freeman MF 'Wallerian degeneration, WldS and Nmnat' 신경과학 연례 리뷰 2010, 33: 245-67
- ^ Engelberg-Kulka H, Amitai S, Kolodkin-Gal I, Hazan R (October 2006). "Bacterial programmed cell death and multicellular behavior in bacteria". PLOS Genetics. 2 (10): e135. doi:10.1371/journal.pgen.0020135. PMC 1626106. PMID 17069462.
- ^ Vila M, Przedborski S (May 2003). "Targeting programmed cell death in neurodegenerative diseases". Nature Reviews. Neuroscience. 4 (5): 365–75. doi:10.1038/nrn1100. PMID 12728264. S2CID 33018251.
- ^ Green DR, Kroemer G (October 2005). "Pharmacological manipulation of cell death: clinical applications in sight?". The Journal of Clinical Investigation. 115 (10): 2610–7. doi:10.1172/JCI26321. PMC 1236695. PMID 16200193.
- ^ a b c d e f g h i Caccamo D, Currò M, Condello S, Ferlazzo N, Ientile R (February 2010). "Critical role of transglutaminase and other stress proteins during neurodegenerative processes". Amino Acids. 38 (2): 653–8. doi:10.1007/s00726-009-0428-3. PMID 19960212. S2CID 19739739.
- ^ Dimebon, 페이즈3 트라이얼에서 실망
- ^ Sweetlove M: Phase III CONCERT Trial of Latrepirdine.부정적인 결과입니다.Pharm Med 2012;26 (2):113-115
- ^ Galoyan AA, Sarkissian JS, Chavushyan VA, Meliksetyan IB, Avagyan ZE, Poghosyan MV, et al. (September 2008). "Neuroprotection by hypothalamic peptide proline-rich peptide-1 in Abeta25-35 model of Alzheimer's disease". Alzheimer's & Dementia. 4 (5): 332–44. doi:10.1016/j.jalz.2007.10.019. PMID 18790460. S2CID 39817779.
- ^ Brody DL, Holtzman DM (2008). "Active and passive immunotherapy for neurodegenerative disorders". Annual Review of Neuroscience. 31: 175–93. doi:10.1146/annurev.neuro.31.060407.125529. PMC 2561172. PMID 18352830.
- ^ Pastorino L, Ikin AF, Lamprianou S, Vacaresse N, Revelli JP, Platt K, et al. (April 2004). "BACE (beta-secretase) modulates the processing of APLP2 in vivo". Molecular and Cellular Neurosciences. 25 (4): 642–9. doi:10.1016/j.mcn.2003.12.013. PMID 15080893. S2CID 54334969.
- ^ Esch FS, Keim PS, Beattie EC, Blacher RW, Culwell AR, Oltersdorf T, et al. (June 1990). "Cleavage of amyloid beta peptide during constitutive processing of its precursor". Science. 248 (4959): 1122–4. Bibcode:1990Sci...248.1122E. doi:10.1126/science.2111583. PMID 2111583.
- ^ Schenk D, Basi GS, Pangalos MN (September 2012). "Treatment strategies targeting amyloid β-protein". Cold Spring Harbor Perspectives in Medicine. 2 (9): a006387. doi:10.1101/cshperspect.a006387. PMC 3426815. PMID 22951439.